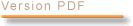

![]()
N° 2385
——
ASSEMBLÉE NATIONALE
CONSTITUTION DU 4 OCTOBRE 1958
QUATORZIÈME LÉGISLATURE
Enregistré à la Présidence de l’Assemblée nationale le 20 novembre 2014.
RAPPORT D’INFORMATION
déposé
en application de l’article 146-3, alinéa 6, du Règlement
PAR LE COMITÉ D’ÉVALUATION ET DE CONTRÔLE DES POLITIQUES PUBLIQUES
sur l’évaluation de la lutte contre l’usage de substances illicites
et présenté
par Mme Anne-Yvonne LE DAIN et M. Laurent MARCANGELI,
Députés.
___
SOMMAIRE
___
PAGES
PROPOSITIONS DES RAPPORTEURS 7
INTRODUCTION 11
PREMIÈRE PARTIE : LA POLITIQUE DE PROHIBITION ADOPTÉE PAR LA FRANCE DEPUIS 1970 N’A PAS EMPÊCHÉ LE DÉVELOPPEMENT DE L’USAGE DE SUBSTANCES ILLICITES 13
I. UNE APPLICATION RIGOUREUSE DES INTERDICTIONS PRÉVUES PAR LES CONVENTIONS INTERNATIONALES 13
A. L’AGENCE NATIONALE DE LA SÉCURITÉ DES MÉDICAMENTS (ANSM) EXERCE LA TRANSPOSITION DES INTERDICTIONS INTERNATIONALES 13
B. LES PRODUITS FIGURANT SUR LES LISTES INTERNATIONALES SONT INTERDITS EN FRANCE 15
C. LES INCRIMINATIONS PRÉVUES PAR LA LOI FRANÇAISE SONT NOMBREUSES ET SÉVÈRES 18
II. DES MOYENS IMPORTANTS QUI REFLÈTENT LA DIVERSITÉ DES COMPOSANTES DE LA POLITIQUE PUBLIQUE 20
A. LES ACTIONS DE PRÉVENTION SONT DISPERSÉES ET PRÉSENTENT UNE EFFICACITÉ CONTESTÉE 22
1. L’absence de visibilité des actions menées dans le milieu scolaire 22
2. Le rôle paradoxal des policiers et des gendarmes dans la prévention 25
3. La diversité non coordonnée des actions de prévention 29
B. LES DISPOSITIFS DE SOINS RELÈVENT D’ENTITÉS ET D’ORGANISATIONS DIFFÉRENTES 32
C. LA RÉPRESSION MOBILISE UN VOLUME CROISSANT DE L’ACTIVITÉ DES FORCES DE SÉCURITÉ ET DE POLICE JUDICIAIRE 37
1. La police et la gendarmerie 40
2. Les douanes 42
3. La protection judiciaire de la jeunesse (PJJ) 43
4. Les services judiciaires 43
III. UNE ANIMATION INTERMINISTÉRIELLE QUI PRÉSENTE DE NOMBREUSES FAIBLESSES 44
A. LES LEVIERS LIMITÉS DE LA MISSION INTERMINISTÉRIELLE DE LUTTE CONTRE LES DROGUES ET LES CONDUITES ADDICTIVES (MILDECA) 45
B. LES INSUFFISANCES DE L’ACTION TERRITORIALE 49
IV. DES RÉSULTATS PEU PROBANTS SUR LA CONSOMMATION DES DROGUES ILLICITES 50
A. LES ENQUÊTES ÉPIDÉMIOLOGIQUES METTENT EN ÉVIDENCE LA FORTE PRÉVALENCE DE LA CONSOMMATION DE CANNABIS, NOTAMMENT CHEZ LES JEUNES 50
1. Des enquêtes épidémiologiques utiles mais qui peuvent être améliorées 51
2. Des enquêtes révélant des niveaux de consommation élevés 52
B. DE NOUVELLES PRATIQUES APPARAISSENT, AVEC L’AIDE D’INTERNET 58
1. La question du dopage 58
2. L’essor des nouvelles drogues de synthèse (NDS) 59
DEUXIÈME PARTIE : CES RÉSULTATS MITIGÉS IMPOSENT UNE REMISE EN CAUSE DE CERTAINS MODES D’ACTION 65
I. LA PRÉVENTION : BÂTIR UNE VÉRITABLE POLITIQUE À DESTINATION DES PLUS JEUNES 65
A. FONDER LA PRÉVENTION SUR DES PROGRAMMES SCIENTIFIQUEMENT VALIDÉS ET ÉVALUÉS 65
B. PROMOUVOIR LE DÉVELOPPEMENT DES COMPÉTENCES PSYCHOSOCIALES ET L’INTERVENTION PRÉCOCE 67
C. MODERNISER LA COMMUNICATION 69
II. LA PRISE EN CHARGE SANITAIRE ET SOCIALE : DÉCLOISONNER LES DISPOSITIFS AFIN DE FACILITER LES PARCOURS DE SOINS INDIVIDUALISÉS 70
A. DÉVELOPPER LA FORMATION MÉDICALE EN ADDICTOLOGIE, INITIALE ET CONTINUE 71
B. ADAPTER L’ADDICTOLOGIE AUX BESOINS 73
C. CRÉER DE VÉRITABLES RÉSEAUX DE SOINS 76
III. LA RÉDUCTION DES RISQUES : POURSUIVRE ET APPROFONDIR UNE INDISPENSABLE POLITIQUE DE SANTÉ PUBLIQUE 80
A. UNE POLITIQUE PRAGMATIQUE AYANT FAIT LA PREUVE DE SON EFFICACITÉ 80
B. CONSOLIDER LE CONTRÔLE DES TRAITEMENTS DE SUBSTITUTION AUX OPIACÉS 85
C. DÉVELOPPER ET SÉCURISER LES PROGRAMMES D’ÉCHANGES DE SERINGUES 91
D. FAUT-IL EXPÉRIMENTER LA MISE EN PLACE DE SALLES DE CONSOMMATION À MOINDRE RISQUE ? 96
IV. QUEL RÉGIME JURIDIQUE POUR L’USAGE DE CANNABIS ? 105
A. UNE DANGEROSITÉ RELATIVE TRÈS CONTESTÉE 105
B. UN MOUVEMENT INTERNATIONAL DE LÉGALISATION QUI S’EST RÉCEMMENT ACCÉLÉRÉ 110
1. La légalisation du cannabis au Colorado 110
2. La légalisation du cannabis en Uruguay 111
C. DES INCRIMINATIONS FRANÇAISES PARMI LES PLUS SÉVÈRES EN EUROPE 112
D. UNE RÉPONSE PÉNALE DIVERSIFIÉE MAIS PEU LISIBLE 117
1. L’enchevêtrement des procédures destinées à alléger les audiences des tribunaux 117
2. La doctrine et les statistiques nationales : des divergences inexpliquées avec les forces de sécurité 119
3. La réalité du terrain : l’exemple du ressort du tribunal de grande instance de Lille 121
E. LES OPTIONS DE RÉFORME ENVISAGEABLES : DE LA CONTRAVENTIONNALISATION À LA LÉGALISATION RÈGLEMENTÉE, L’INDISPENSABLE RÉVISION DE LA LOI DE 1970 124
1. La contraventionnalisation judiciaire respectant l’individualisation des peines 124
2. La contraventionnalisation forfaitaire comparable à la sanction administrative 126
3. La légalisation de l’usage individuel 127
EXAMEN PAR LE COMITÉ 129
ANNEXE N° 1 : GLOSSAIRE 143
ANNEXE N° 2 : PERSONNES ENTENDUES PAR LES RAPPORTEURS 147
1.– Propositions communes aux deux rapporteurs :
Proposition n° 1 : rationaliser les programmes de prévention délivrés par la police et la gendarmerie nationales :
– regrouper la formation des policiers formateurs anti drogues (PFAD) et des gendarmes formateurs relais anti drogues (FRAD) à l’Institut de formation de la police nationale ;
– équilibrer, sous le contrôle de la Mildeca, les interventions des PFAD et des FRAD sur l’ensemble du territoire national afin de délivrer une information à tous les élèves et d’éviter que certains élèves les voient chaque année et d’autres jamais.
Proposition n° 2 : améliorer les outils de suivi épidémiologique :
– augmenter la fréquence des enquêtes et en assurer une publicité régulière auprès des professionnels ;
– les compléter par des enquêtes longitudinales de suivi de cohortes sur longue durée.
Proposition n° 3 : lutter contre les nouvelles drogues de synthèse :
– développer et accélérer les interdictions des nouvelles drogues de synthèse par familles de molécules ;
– renforcer les outils de suivi du trafic sur internet et développer les réponses pénales correspondantes.
Proposition n° 4 : réexaminer la procédure et le contenu des programmes de prévention :
– recenser l’ensemble des interventions de prévention conduites en milieu scolaire ;
– mettre en place une évaluation scientifique des programmes de prévention en milieu scolaire ;
– inscrire et appliquer l’obligation d’information des élèves dans les programmes scolaires et les emplois du temps pour l’enseignement secondaire et confier cette mission au Centre national des œuvres universitaires et scolaires (CNOUS) pour l’enseignement supérieur ;
– renforcer les moyens de la commission interministérielle de prévention des conduites addictives (CIPCA) ;
– finaliser l’attestation de formation à la prévention des conduites addictives ;
– généraliser les appels à projets communs entre la Mildeca et les agences régionales de santé.
Proposition n° 5 : développer les techniques de prévention qui ont fait leurs preuves :
– diffuser les programmes de prévention les plus efficaces comme le développement des compétences psychosociales et la prévention par les pairs ;
– généraliser la formation des infirmières scolaires au repérage et à l’intervention précoce ;
– identifier un adulte référent formé dans chaque établissement.
Proposition n° 6 : augmenter la fréquence et renforcer l’efficacité des campagnes de prévention en privilégiant les outils ciblés sur internet, de préférence aux médias traditionnels, plus coûteux et moins sélectifs.
Proposition n° 7 : approfondir la formation initiale et continue en addictologie :
– renforcer l’enseignement de l’addictologie dans les deux premiers cycles des études de médecine et de pharmacie ;
– maintenir une formation qualifiante en addictologie lors de la réforme du troisième cycle ;
– favoriser la validation des acquis de l’expérience en addictologie.
Proposition n° 8 : répondre au besoin de proximité et de diversité dans l’offre de soins aux usagers de drogue :
– renforcer l’accessibilité géographique des centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue (CAARUD) et des centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) par un maillage territorial suffisant et explicite ;
– envisager des solutions alternatives pour atteindre les territoires isolés (absorption des compétences des CAARUD par un CSAPA, envoi de matériel de réduction des risques par voie postale) ;
– accroître l’offre de soins résidentiels.
Proposition n° 9 : préciser le positionnement des acteurs de l’addictologie dans le parcours de soins et améliorer la coordination de leurs actions :
– favoriser le développement des « réseaux addictions » et organiser des parcours de soins sous la responsabilité des agences régionales de la santé (ARS) ;
– améliorer la visibilité et le rôle des centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) référents en milieu pénitentiaire.
Proposition n° 10 : renforcer le contrôle des traitements de substitution aux opiacés :
– mettre en place la prescription électronique (e-prescription) ;
– renforcer les ordonnances sécurisées en conditionnant la délivrance du traitement à la désignation de l’officine de pharmacie.
Proposition n° 11 : développer les programmes d’échanges de seringues :
– instaurer la gratuité des kits stéribox ;
– expérimenter les programmes d’échanges de seringues en milieu pénitentiaire ;
– inciter les pharmaciens à recueillir les seringues usagées.
Proposition n° 12 : harmoniser les statistiques de l’infraction d’usage de stupéfiants afin de supprimer les écarts constatés entre, d’une part, les interpellations comptabilisées par la police et la gendarmerie et, d’autre part, les dossiers orientés par les parquets.
2.– Propositions de Mme Anne-Yvonne Le Dain :
• expérimenter les salles de consommation à moindre risque en France de manière courte (dix-huit mois) afin de permettre, en cas d’évaluation positive, la généralisation du dispositif sur le territoire national, en tenant compte de l’expérience des travailleurs sociaux, de la police et de la justice des pays les pratiquant couramment.
• légaliser l’usage individuel du cannabis dans l’espace privé et pour les personnes majeures, et instituer une offre réglementée du produit sous le contrôle de l’État.
• transformer le délit d’usage du cannabis dans l’espace public en contravention de troisième catégorie.
3.- Propositions de M. Laurent Marcangeli :
• refuser l’ouverture des salles de consommation à moindre risque, faute de sécurisation suffisante du dispositif s’agissant du travail de la police, de la justice et des questions de responsabilité en jeu.
• transformer le délit d’usage de cannabis en une contravention de troisième catégorie.
À la demande du groupe Socialiste, républicain et citoyen (SRC), de la commission des Affaires sociales et de la commission des Lois constitutionnelles, de la législation et de l’administration générale de la République, le Comité d’évaluation et de contrôle des politiques publiques (CEC) a, le 31 octobre 2013, inscrit à son programme de travail une évaluation de la politique de lutte contre l’usage des substances illicites.
Le 5 décembre 2013, le CEC a désigné les deux rapporteurs de cette évaluation :
– Mme Anne-Yvonne Le Dain, membre du groupe SRC, membre de la commission des Lois constitutionnelles, de la législation et de l’administration générale de la République ;
– M. Laurent Marcangeli, membre du groupe de l’Union pour un mouvement populaire (UMP), membre de la commission des Affaires sociales.
En application de l’article 146-3 du Règlement de l’Assemblée nationale, a été constitué un groupe de travail désigné par les commissions des Affaires culturelles et de l’éducation et des Lois constitutionnelles, de la législation et de l’administration générale de la République, et composé de Mmes Sandrine Mazetier (SRC), Dominique Nachury (UMP) et Barbara Pompili (écologiste).
Les travaux ont commencé par une phase de cadrage, à la suite de laquelle le projet d’évaluation a été défini et présenté au groupe de travail.
Le périmètre de l’évaluation, bien résumé par son intitulé, appelle quelques explications.
Il s’agit tout d’abord d’un travail portant sur des substances, donc sur des produits et non sur des comportements, comme l’aurait commandé un recours à la notion d’addiction. En cela, ce choix s’inscrit à rebours d’une tendance croissante consistant à privilégier le concept d’addiction, en raison notamment de la mise en évidence de phénomènes neurobiologiques communs à la consommation de produits et à la pratique de certaines activités (jeux vidéo, jeux d’argent, etc.). Cette tendance est à l’origine du changement d’appellation de la mission interministérielle chargée d’animer cette politique publique, opéré par le décret du 11 mars 2014, qui a transformé la MILDT (mission interministérielle de lutte contre la drogue et la toxicomanie) en Mildeca (mission interministérielle de lutte contre les drogues et les conduites addictives).
Les substances objets de la présente évaluation se caractérisent d’abord comme étant des substances psychoactives. Cela signifie qu’elles agissent sur le cerveau et modifient l’activité mentale, l’état de conscience, les sensations et les comportements. Parmi ces substances psychoactives coexistent en France des substances licites et des substances illicites.
Ainsi, les médicaments psychoactifs prescrits par les médecins sont autorisés pour certaines indications mais leur production et leur usage sont contrôlés. De même, l’alcool et le tabac sont des produits psychoactifs dont la vente est contrôlée mais dont l’usage est autorisé, sous réserve des réglementations tendant à encadrer par exemple leur consommation dans les lieux publics. Ces produits licites sont exclus du champ de la présente évaluation (le tabac ayant déjà fait l’objet de travaux récents du CEC), sauf lorsque leur évocation permet de mieux caractériser le produit illicite (en comparant leurs dangers par exemple).
Constituent donc l’objet de l’évaluation les substances psychoactives illicites, dont la loi interdit tant l’usage que la commercialisation. Elles renvoient à la qualification juridique de « stupéfiants » dans la législation pénale. L’article 222-41 du code pénal dispose ainsi que « constituent des stupéfiants au sens des dispositions de la présente section les substances ou plantes classées comme stupéfiants en application de l’article L. 5132-7 du code de la santé publique ». Les substances illicites que sont les produits dopants (dans le milieu sportif par exemple, tels les anabolisants) ou l’usage détourné de médicaments licites à des fins illicites n’ont pu faire l’objet d’investigations approfondies, faute de données et de suivi spécifiques, notamment du fait de l’essor des commandes par voie d’internet.
Enfin, l’évaluation portera sur l’usage et non le trafic, sauf lorsque le régime juridique de l’usage a des conséquences directes sur l’ampleur et les caractéristiques du trafic.
Ainsi cadrée, la politique publique évaluée ne peut que questionner la frontière entre le produit licite et le produit illicite et notamment le régime juridique de l’usage de cannabis. Sur un sujet qui suscite rapidement des positions tranchées et des réflexes passionnels, les rapporteurs se sont efforcés d’apporter des éléments factuels, rassemblés au fil de nombreuses auditions d’experts : médecins, travailleurs sociaux, sociologues, policiers, magistrats, juristes, économistes notamment.
Au total, 67 personnes ont été entendues au cours de 28 auditions ou tables rondes. Les rapporteurs se sont également rendus au Centre de soins, d’accompagnement et de prévention en addictologie (CSAPA) Pierre Nicole à Paris le 17 juin 2014, à la préfecture de police de Paris le 24 juin 2014 pour une table ronde avec différents services de police (brigade des stupéfiants, sécurité publique, renseignement), aux Pays-Bas les 18 et 19 septembre 2014 et au Centre d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues (CAARUD) Boutique 18, à Paris, le 23 septembre 2014.
PREMIÈRE PARTIE : LA POLITIQUE DE PROHIBITION ADOPTÉE PAR LA FRANCE DEPUIS 1970 N’A PAS EMPÊCHÉ LE DÉVELOPPEMENT DE L’USAGE DE SUBSTANCES ILLICITES
La France s’est pleinement inscrite dans le mouvement prohibitionniste engagé sous l’égide des Nations Unies depuis le début des années 1960 en adoptant un régime d’interdiction de l’usage des stupéfiants par la loi du 31 décembre 1970 qui reconnaissait aux consommateurs de drogues un double statut de délinquant et de malade.
Les bases internationales et nationales de cette prohibition, bien que régulièrement contestées, ont été conservées depuis plus de quarante ans, alors qu’un mouvement de légalisation, notamment de l’usage du cannabis, semble se confirmer, dans de nombreux pays, occidentaux notamment.
Notre pays a toujours appliqué rigoureusement les interdictions prévues par les conventions internationales, y a consacré des moyens importants quoique difficilement coordonnés sur un plan interministériel, avec un impact peu probant sur la consommation de certains produits illicites, notamment le cannabis, qui a progressivement atteint des niveaux très élevés, et dont l’usage est de plus en plus souvent considéré comme « banal » voire « courant », y compris dans les tranches d’âge élevées.
I. UNE APPLICATION RIGOUREUSE DES INTERDICTIONS PRÉVUES PAR LES CONVENTIONS INTERNATIONALES
Tant sur le mécanisme de transposition des interdictions internationales que sur le champ des produits prohibés ou la sévérité des incriminations, la France a adopté une politique sans concession.
A. L’AGENCE NATIONALE DE LA SÉCURITÉ DES MÉDICAMENTS (ANSM) EXERCE LA TRANSPOSITION DES INTERDICTIONS INTERNATIONALES
La prohibition des drogues trouve sa source dans trois conventions internationales adoptées par l’Organisation des Nations Unies (ONU) : la convention unique sur les stupéfiants de 1961, la convention sur les substances psychotropes de 1971 et la convention contre le trafic des stupéfiants et des substances psychotropes de 1988. L’objectif de ces conventions est de limiter l’usage des stupéfiants et des psychotropes aux seules fins médicales et scientifiques, et d’éviter tout détournement vers le trafic illicite.
La liste des substances stupéfiantes et psychotropes est déterminée par l’Organe international de contrôle des stupéfiants (OICS) de l’ONU : toute substance qui figure sur cette liste est classée stupéfiant dans tous les États signataires des conventions de 1961 et 1971. Pour inscrire une nouvelle substance sur la liste internationale des stupéfiants, l’OICS prend l’avis du Comité d’experts de la pharmacodépendance de l’Organisation mondiale de la santé (OMS) qui évalue son potentiel d’abus et de dépendance selon des critères qui sont essentiellement sanitaires : sont pris en compte le potentiel addictif de la substance, sa toxicité, les données concernant son utilisation, médicale ou détournée à des fins de toxicomanie, le nombre de décès, etc. Les données concernant le trafic (fabrication et commerce illicite) sont également prises en compte mais à un moindre degré. Très peu de nouvelles substances sont classées au niveau international.
Ces conventions prévoient que chaque État signataire détermine une administration spéciale, responsable de leur application – en France, il s’agit de l’Agence nationale de sécurité des médicaments (ANSM) – et les autorisent à inscrire des stupéfiants supplémentaires sur une liste nationale, en fonction des problématiques propres à chacun des pays.
En France, c’est l’arrêté du 22 février 1990 qui fixe la liste des substances classées comme stupéfiants. Cette liste reprend dans ses trois premières annexes l’intégralité des tableaux des conventions internationales de l’ONU et comprend également une quatrième annexe assurant une mise sous contrôle purement nationale de certaines substances.
Pour procéder à cette inscription nationale, l’ANSM prend l’avis d’une commission spécifique composée d’experts indépendants, la Commission des stupéfiants et des psychotropes, qui procède à une évaluation des substances psychoactives selon les critères de l’OMS.
La France a ainsi classé comme stupéfiants sur sa liste nationale la kétamine, le khat, les champignons hallucinogènes ou certaines drogues de synthèse, alors que ces substances ne figurent pas sur les listes internationales.
L’ANSM a également un rôle de contrôle du marché licite des stupéfiants et des psychotropes, utilisés en particulier pour la fabrication de médicaments ou à des fins de recherche scientifique : elle surveille leur production, fabrication, import, export et leur consommation au niveau national. Des rapports sont établis à partir des déclarations des laboratoires pharmaceutiques et sont transmis annuellement à l’OICS de l’ONU.
Les produits stupéfiants entrent ainsi dans la composition des médicaments de la douleur (antalgiques opioïdes comme la morphine, le fentanyl, l’oxycodone), des médicaments de substitution à l’héroïne (méthadone, buprénorphine), ou indiqués dans l’hyperactivité de l’enfant (méthylphénidate).
Avec 10 000 hectares par an, la France est le second pays producteur licite d’opiacés et couvre 20 % de la production mondiale licite de morphine. Cette production est mise en œuvre, sous le contrôle de l’ANSM, par la société Francopia, filiale de Sanofi. Elle cultive deux variétés de pavots d’où sont extraites la morphine, la codéine et la thébaine.
Quant au cannabis, son usage médical était interdit en France depuis le 28 novembre 1956 (article R. 5181 du code de santé publique), jusqu’au décret du 5 juin 2013 qui l’a abrogé. Entretemps, l’utilisation médicale du tétrahydrocannabinol (THC) de synthèse avait été autorisée le 8 août 2004, ce qui a permis une autorisation temporaire d’utilisation (ATU) nominative d’une molécule, le Marinol, pour une centaine de patients.
Pour la première fois en France, une autorisation de mise sur le marché d’un médicament (le Sativex) contenant du THC naturel a été délivrée début 2014 mais pour une seule indication : les contractures douloureuses de la sclérose en plaques. Sa commercialisation est prévue pour le début de 2015, une fois que les autorités compétentes auront fixé son prix et son taux de remboursement.
L’usage du cannabis à des fins médicales, qu’on distingue de l’usage à des fins récréatives, est autorisé dans de nombreux pays et dans 16 États américains selon un régime assez libéral, comme l’a relevé l’Observatoire européen des drogues et des toxicomanies (OEDT) dans son rapport annuel 2011. « Depuis 1996, 15 États américains et le District de Columbia ont adopté une législation autorisant la détention personnelle d’une quantité définie de cannabis à des fins médicales. Le patient doit posséder une attestation écrite d’un médecin dans tous les États, à l’exception de la Californie et du Maine, où la prescription peut être orale. Bien que chaque État ait édicté ses propres règles, la plupart d’entre eux autorisent l’utilisation de cannabis pour traiter la douleur, qu’elle soit “chronique”, “sévère” ou “intraitable”. La quasi-totalité des États a adopté le modèle du fournisseur de soins, en vertu duquel une personne désignée est autorisée à cultiver une quantité limitée de cannabis pour l’usage du patient. Selon les États, les patients peuvent désigner un ou deux fournisseurs de soins et ces derniers peuvent approvisionner jusqu’à cinq patients. Les quantités autorisées sont comprises entre 1 once (environ 28 grammes) (Alaska, Montana, Nevada) et 24 onces (Oregon, Washington) de cannabis végétal consommable et entre 6 et 26 plants, dont certains doivent être “immatures”. La fourniture de cannabis à des fins médicales par des dispensaires sans but lucratif ou des centres publics de traitement est autorisée dans près de la moitié des États. Dans toutes les juridictions à l’exception de deux, le New Jersey et Washington DC, les patients peuvent cultiver leur propre cannabis à usage médical. »
B. LES PRODUITS FIGURANT SUR LES LISTES INTERNATIONALES SONT INTERDITS EN FRANCE
Les produits figurant sur les listes internationales sont interdits en France, comme le montre la classification des principales substances illicites consommées en France, parmi plus de 300 interdites, établie par l’Institut national de formation de la police nationale (INFPN).
CLASSIFICATION DES PRINCIPALES SUBSTANCES ILLICITES
CONSOMMÉES EN FRANCE
Les stimulants et excitants du système nerveux central
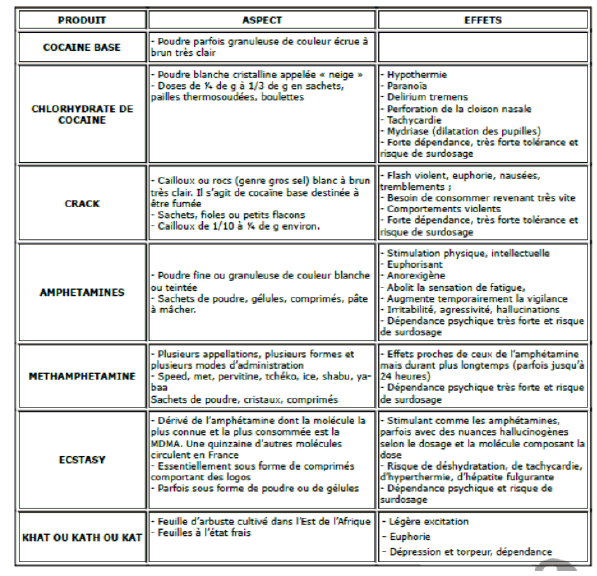
Les perturbateurs du système nerveux central ou hallucinogènes
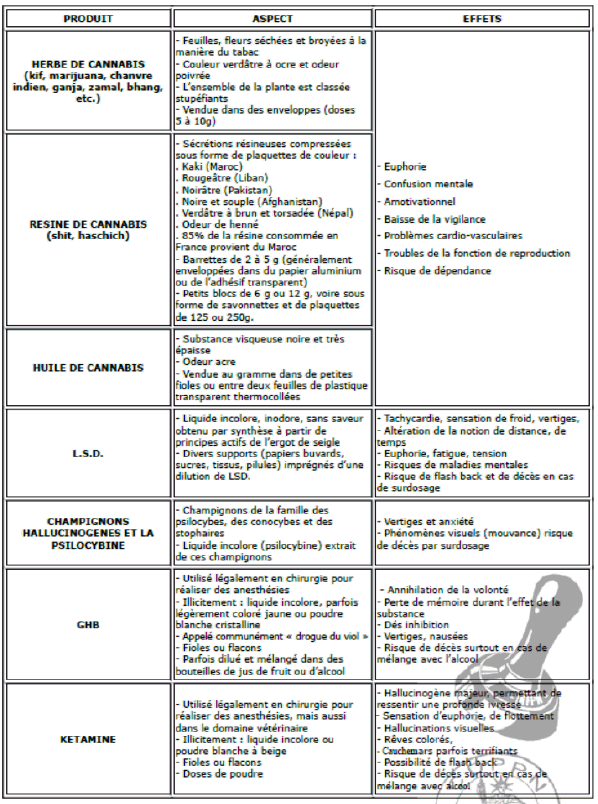
Les calmants et sédatifs du système nerveux central ou hallucinogènes
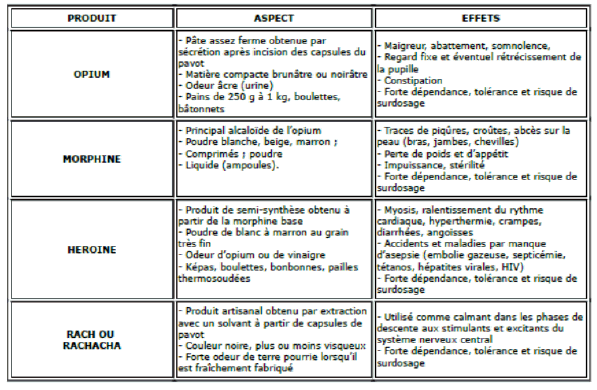
Source : Institut national de formation de la police nationale.
C. LES INCRIMINATIONS PRÉVUES PAR LA LOI FRANÇAISE SONT NOMBREUSES ET SÉVÈRES
Les États ont notamment l’obligation de conférer le caractère d’infraction pénale à la possession, l’achat et la culture de drogues à des fins de consommation personnelle illicite (Convention de 1988, art. 3 paragraphe 2). Une clause dite de sauvegarde indique cependant que la prohibition de la possession en vue de l’usage illicite s’impose aux États, sous réserve de leurs principes constitutionnels et des principes de base de leur système juridique.
Néanmoins, la définition du quantum des peines et de leurs conditions d’application, comme l’initiative des poursuites judiciaires, relèvent de la compétence de chacun des États signataires (art. 3, paragraphes 6 et 11 de la Convention de 1988).
En France, c’est la loi n° 70-1320 du 31 décembre 1970 relative aux mesures sanitaires de lutte contre la toxicomanie et à la répression du trafic et de l’usage illicite des substances vénéneuses qui a posé les bases du dispositif répressif en incriminant notamment le simple usage alors qu’auparavant, et depuis la loi du 12 juillet 1916, seul « l’usage en société » était passible de sanctions pénales.
Cette loi avait pour but de répondre à la progression jugée préoccupante du nombre des interpellations pour trafic et usage :165 personnes en 1965 et 1 200 en 1969, selon les chiffres du ministère de l’intérieur cités dans le rapport fait par M. Pierre Mazeaud au nom de la Commission des lois, en date du 23 juin 1970.
L’incrimination de l’usage personnel, assortie de peines d’emprisonnement de deux mois à un an et d’amende de 500 à 5 000 francs, avait d’ailleurs suscité une distanciation du rapporteur, exprimée dans les termes suivants : « On peut s’interroger sur la justification d’une telle mesure. L’exposé des motifs du texte du gouvernement l’explique de la manière suivante : “à une époque où le droit à la santé et aux soins est progressivement reconnu à l’individu – en particulier par la généralisation de la sécurité sociale et de l’aide sociale – il paraît normal, en contrepartie, que la société puisse imposer certaines limites à l’utilisation que chacun peut faire de son propre corps, surtout lorsqu’il s’agit d’interdire l’usage de substances dont les spécialistes dénoncent unanimement l’extrême nocivité” ».
La typologie des incriminations établie par la loi de 1970 a peu varié depuis, même si elle a été complétée et si le quantum des peines a augmenté.
L’article L. 3421-1 alinéa 1 du code de la santé publique définit et réprime ainsi l’usage illicite de stupéfiants. L’usage s’entend au sens de consommation ou d’absorption, qu’il soit individuel ou collectif, occasionnel ou répété, public ou privé. Le mode d’administration importe peu.
C’est la classification du produit consommé comme stupéfiant qui matérialise le caractère illicite de l’usage. Sont également considérés comme usage, l’acquisition, la détention ou le transport de stupéfiants lorsqu’il est pourtant établi que les substances acquises, détenues ou transportées sont destinées à l’usage exclusif de la personne concernée. Cette dernière appréciation est difficile à établir et varie, de fait, selon des normes différentes sur le territoire national car elle est laissée à l’appréciation et à la décision des parquets (voir infra).
Les peines encourues pour l’usage sont d’un an d’emprisonnement et de 3 750 euros d’amende.
Des circonstances aggravantes s’appliquent si l’infraction est commise dans l’exercice ou à l’occasion de l’exercice de ses fonctions par une personne dépositaire de l’autorité publique ou chargée d’une mission de service public, ou par le personnel d’une entreprise de transport terrestre, maritime ou aérien, de marchandises ou de voyageurs exerçant des fonctions mettant en cause la sécurité du transport dont la liste est fixée par décret en Conseil d’État. Les peines encourues sont alors de cinq ans d’emprisonnement et de 75 000 euros d’amende.
La provocation d’un majeur et a fortiori d’un mineur à commettre le délit d’usage est elle aussi fortement sanctionnée. La provocation (qu’elle soit ou non suivie d’effet) peut relever d’agissements encourageant ou incitant à la commission d’infractions en matière d’usage et de trafic de stupéfiants (par exemple : vendre des T-shirts, des autocollants ou des cartes postales portant les inscriptions « vive le cannabis », « THC positif », « fumeur, le cannabis a besoin de toi »), d’agissements consistant à proposer de vendre comme stupéfiants des substances ou produits non toxiques (par exemple : buvard décoré vendu comme LSD, cigarettes vendues comme haschich, etc.) ou présentant sous un jour favorable la commission d’infractions en matière d’usage et de trafic de stupéfiants (par exemple : exposer au cours d’une manifestation une affiche faisant l’apologie du cannabis et présentant sa consommation comme un rite convivial et ayant des applications thérapeutiques). Dans ce cas, les peines encourues sont aussi de cinq ans d’emprisonnement et de 75 000 euros d’amende.
De même, la détention (laissant supposer une participation au trafic) ou la facilitation à l’usage illicite de stupéfiants (délivrance d’ordonnances fictives ou de complaisance) sont punies de lourdes peines d’emprisonnement (dix ans) et d’amende (7,5 millions d’euros).
Par ailleurs, les crimes et délits de trafic de stupéfiants prévus par les articles 222-34 à 222-40 du code pénal sont intégrés dans la liste des infractions relevant de la procédure spécifique applicable à la criminalité et à la délinquance organisées, régie par l’article 706-73 du code de procédure pénale.
Le dispositif répressif français distingue donc logiquement les toxicomanes, qu’il importe de soigner, et les trafiquants qu’il faut sanctionner plus sévèrement. C’est la raison pour laquelle le législateur a introduit dans le code pénal les dispositions relatives à la répression du trafic de stupéfiants, et a laissé dans le code de la santé publique les dispositions relatives à l’usage et à la provocation à l’usage de stupéfiants.
II. DES MOYENS IMPORTANTS QUI REFLÈTENT LA DIVERSITÉ DES COMPOSANTES DE LA POLITIQUE PUBLIQUE
Il est impossible de disposer d’un état consolidé précis des dépenses publiques consacrées à la politique de lutte contre l’usage des substances illicites stricto sensu, car ceci nécessite de retraiter les dépenses consacrées à la lutte contre le trafic d’une part, et les dépenses consacrées à la lutte contre l’usage d’alcool et de tabac, d’autre part, ce que ne permet pas toujours l’état de la nomenclature budgétaire.
Le document de politique transversale (DPT) annexé au projet de loi de finances depuis 2008 et intitulé « politique de lutte contre les drogues et les toxicomanies », permet toutefois d’individualiser le coût pour l’État des principales composantes de l’effort public que sont la prévention, le soin et la répression.
Le DPT 2014 regroupe ainsi les contributions de 26 programmes à la politique publique pour un montant total de 1,185 milliard d’euros. Le DTP 2015 porte ce montant à 1,390 milliard mais la différence relève essentiellement d’une modification de périmètre portant sur le programme 204 (voir infra) qui appelle les plus grandes réserves méthodologiques des rapporteurs.
Le premier bloc, et de loin, regroupe les programmes qui concourent à l’application de la loi et qui luttent contre le trafic et l’usage des stupéfiants : police (255 millions), douanes (252 millions), gendarmerie (167 millions), services judiciaires (101 millions), coopération (48 millions) et marine nationale (21 millions), soit un total de l’ordre de 850 millions d’euros consacrés à la lutte contre les infractions (usage et trafic) à la législation sur les stupéfiants, dans un cadre national ou international.
Le deuxième ensemble regroupe les programmes qui relèvent de la prévention, universelle ou sélective : dans l’enseignement élémentaire (4 millions), secondaire (274 millions), la politique des sports (9 millions) ou de santé publique (11 millions), soit un total de l’ordre de 300 millions d’euros consacrés à la prévention de l’ensemble des addictions, et pas seulement des stupéfiants. Il faut toutefois signaler que le chiffre indiqué dans le DPT 2014 de 11 millions d’euros pour le programme « prévention, sécurité sanitaire et offre de soins » (programme 204) est particulièrement bas et ne reflète pas la totalité de l’effort de prévention en addictologie financé par l’État. En revanche, le montant de plus de 230 millions mentionné dans le DPT 2015 pour le même programme englobe des crédits de prévention (contre le cancer par exemple), qui n’ont pas de rapport direct avec la lutte contre les drogues.
Le solde des crédits listés dans le DPT relève de l’animation interministérielle (19 millions) et de diverses actions transversales (recherche, observation).
À ces crédits d’État il faut toutefois ajouter la contribution de l’assurance maladie, au titre du fonds national de prévention, d’éducation et d’information sanitaire (FNPEIS), du financement des établissements médico-sociaux (CSAPA et CAARUD) consacrés aux addictions (375 millions d’euros en 2013), de la filière hospitalière au titre des consultations hospitalières ou des équipes de liaison en addictologie (100 millions en 2012) ou de l’activité addictologie des autres établissements de santé (285 millions en 2011) ainsi que du remboursement des traitements de substitution aux opiacés (TSO) (69 millions en 2013), soit un montant cumulé au titre du soin de l’ordre de 830 millions dont seule la dernière composante (TSO) relève exclusivement des substances illicites.
Au total, la politique publique de lutte contre l’usage de drogues mobiliserait donc de l’ordre de 2 milliards d’euros, soit 0,1 % du PIB, sans qu’il soit possible de tracer l’intégralité de ces crédits, ni en budget initial, ni en budget exécuté.
LE COÛT DE LA LUTTE CONTRE LES DROGUES
(en millions d’euros)

A. LES ACTIONS DE PRÉVENTION SONT DISPERSÉES ET PRÉSENTENT UNE EFFICACITÉ CONTESTÉE
1. L’absence de visibilité des actions menées dans le milieu scolaire
L’école, et plus particulièrement le collège et le lycée, est le lieu privilégié d’une action de prévention potentiellement efficace. Confiée à des professionnels compétents, elle est susceptible de toucher l’ensemble d’une classe d’âge sans discrimination ni stigmatisation puisque la présence est obligatoire, à la différence de la télévision ou d’internet.
Les textes officiels de l’éducation nationale évoquent explicitement cette mission.
L’article L. 312-18 (issu de la loi du 9 août 2004) du code de l’éducation dispose qu’une « information est délivrée sur les conséquences de la consommation de drogues sur la santé, notamment concernant les effets neuropsychiques et comportementaux du cannabis, dans les collèges et les lycées, à raison d’au moins une séance annuelle, par groupe d’âge homogène ».
La circulaire n° 2014-068 du 20 mai 2014 précise que cette politique éducative sociale et de santé est mise en œuvre en associant l’ensemble de la communauté éducative, et qu’un programme de prévention des conduites addictives doit être élaboré par le comité d’éducation à la santé et à la citoyenneté (CESC), dans le cadre du projet d’établissement, puis présenté au conseil d’administration de chaque établissement d’enseignement. Les choix effectués pour la mise en œuvre des actions doivent répondre à des demandes exprimées par les élèves et à des besoins identifiés lors d’un bilan éducatif établi en interne et avec les partenaires. Une information doit aussi être dispensée aux parents sur les actions de prévention prévues au cours de l’année scolaire.
S’agissant du contenu même de l’enseignement, le socle commun de connaissances, de compétences et de culture (décret du 11 juillet 2006) prévoit la mise en place d’un véritable parcours civique de l’élève, constitué de valeurs, de savoirs, de pratiques et de comportements dont le but est de favoriser une participation efficace et constructive à la vie sociale et professionnelle et d’exercer sa liberté en pleine conscience des droits d’autrui.
À la fin de sa scolarité obligatoire, l’élève doit être capable de « connaître les comportements favorables à sa santé et à sa sécurité » (pilier 6 du socle commun). L’acquisition des compétences sociales et civiques, en particulier, est de nature à permettre la construction de la personnalité de l’élève et le développement des facteurs de protection, contribuant ainsi à la prévention des conduites addictives.
Les temps d’enseignants (programme 141 « enseignement scolaire public du second degré »), de conseillers principaux d’éducation et d’assistants d’éducation (programme 230 « vie de l’élève ») consacrés à cette activité ont ainsi été valorisés (selon un ratio non communiqué) dans le document de politique transverse annexé au projet de loi de finances. S’agissant des médecins et des infirmières scolaires, ce ratio est estimé à respectivement 5 % et 10 % de leur temps d’activité.
Au-delà de ces conventions arithmétiques, il semble difficile de percevoir l’usage et la répartition des 274 millions d’euros fléchés sur l’action de prévention en milieu scolaire, et ce d’autant plus qu’aucun recensement n’est effectué au-delà d’un déclaratif (obligatoire) dans les projets d’établissement. Ainsi, certains établissements semblent disposer de sessions de formation/sensibilisation régulières, d’autres jamais. Trop souvent, cette activité obligatoire relève de l’initiative individuelle d’un acteur de l’établissement, de la direction, du corps enseignant ou du service médical, sans réelle politique généralisée dans tous les établissements.
La directrice générale de l’enseignement scolaire a exposé aux rapporteurs l’action du ministère dans ce domaine, avec notamment la réalisation :
– d’un guide d’intervention en milieu scolaire diffusé aux enseignants et intervenants extérieurs afin de mettre à leur disposition des outils méthodologiques adaptés ;
– d’un dossier documentaire avec des fiches thématiques sur les produits et leurs effets, des données épidémiologiques, une analyse des programmes du collège en lien avec les conduites addictives, ainsi que des exemples de projet de prévention de différents partenaires ;
– de fiches d’accompagnement pédagogique qui ont pour objet d’accompagner les enseignants dans la mise en œuvre des séances de prévention durant les cours de géographie, d’éducation civique, de physique-chimie, de sciences de la vie et d’éducation physique et sportive.
Des formations au repérage d’élèves consommateurs de produits psychoactifs et à leur accompagnement ont été conduites dans quatre académies durant les années 2011-2012 et 2012-2013 pour les personnels de santé scolaire.
Si ces efforts centraux sont louables, même s’ils sont souvent récents ou parcellaires, leur impact n’est pas connu.
Il est en effet impossible de disposer d’une vue d’ensemble de la réalité des actions menées dans les établissements : la Mildeca ne dispose pas de la liste des programmes de prévention organisés en milieu scolaire et a récemment de nouveau demandé à la ministre de l’éducation nationale de relayer sa demande auprès des recteurs.
La directrice générale de l’enseignement scolaire évoque une étude de la direction de l’évaluation et de la prévision de son ministère datant de 2009 tendant à établir que 90 % des établissements disposeraient d’un projet d’éducation à la santé.
Ce constat n’est pas partagé par l’Observatoire français des drogues et des toxicomanies (OFDT) qui relevait dans son rapport « drogues et addictions, données essentielles » de 2013 que « Selon l’enquête ESPAD, en mars 2011, en métropole, dans 20 % des classes de la 3e à la terminale, une majorité d’élèves (7 sur 10 au moins) déclare avoir reçu une information sur l’alcool, le tabac ou une autre drogue dans les six mois précédents. Ce pourcentage atteint 32 % si l’on comptabilise les classes où seulement la moitié des élèves ont souvenir de ce type d’événement. Ces niveaux suggèrent une couverture relativement limitée des jeunes dans la tranche d’âge prioritaire de la prévention des usages de drogues, par le biais des actions en milieu scolaire ».
De même, lorsque l’OFDT a engagé une évaluation des actions de prévention menées dans la région Rhône-Alpes en 2011 (enquête RELIONPREDIL voir infra), seuls 14 % des établissements contactés ont répondu au questionnaire d’évaluation, ce qui confirme la difficulté de toute évaluation globale des actions menées en milieu scolaire, et caractérise sans doute aussi une certaine faiblesse de l’activité et un manque de volontarisme de l’institution en la matière.
Le programme de prévention en milieu scolaire qui a la plus grande visibilité est d’ailleurs celui assumé par les policiers et les gendarmes, ce qui paraît paradoxal.
2. Le rôle paradoxal des policiers et des gendarmes dans la prévention
Les programmes jumeaux de la police, avec les policiers formateurs anti-drogue ou PFAD, et de la gendarmerie, avec les gendarmes formateurs relais anti-drogue ou FRAD, sont les plus visibles dans le paysage de la prévention en milieu scolaire.
Ils mobilisent d’importants moyens puisque l’on compte 380 PFAD et 600 FRAD sur l’ensemble du territoire, c’est-à-dire près de 1 000 agents formés et exerçant cette activité à temps partiel mais selon des quotités très variables d’un point à l’autre du territoire, puisque le policier de la préfecture de police à Paris consacrera quasiment l’intégralité de son service à cette activité alors que le gendarme d’une brigade rurale n’exercera que quelques interventions de prévention par an et que certains d’entre eux, bien que formés, n’exercent plus du tout cette activité.
C’est la raison pour laquelle il est difficile d’estimer le coût de ce programme. Sur la base d’un volume horaire de 24 000 heures (12 000 séances de deux heures) dispensées par les policiers et les gendarmes au cours du premier semestre 2014, et d’un taux horaire de 20 euros, défini par l’arrêté du 28 octobre 2010 fixant le montant des remboursements de certaines dépenses supportées par les forces de sécurité et facturé aux organisateurs d’évènements sportifs, qui ne reflète probablement pas leur coût réel total, on arrive à une estimation de 480 000 euros pour le premier semestre, soit 960 000 en année pleine, et de plus d’un million en comptant les coûts de leur formation.
En 2013, les PFAD auront sensibilisé 347 000 personnes au cours de 11 600 séances d’information (contre 292 000 pour les FRAD) pour l’essentiel des scolaires ou des étudiants (300 000), mais aussi des enseignants et parents d’élèves (près de 6 000), et des travailleurs sociaux ou personnels hospitaliers (4 000 personnes).
Ces interventions sont parfois critiquées dans leur principe par les professionnels de la prévention (médecins et travailleurs sociaux) au motif qu’il y aurait confusion entre prévention et répression, que l’image véhiculée par les forces de sécurité tendrait à délégitimer leurs discours aux yeux des adolescents qui les suspecteraient de diaboliser le produit, ou que leur formation serait insuffisante. Les PFAD et les FRAD sont aussi suspectés de susciter la curiosité pour l’interdit en montrant les substances, ce qui est faux, puisque ceux-ci ne le font plus depuis de nombreuses années.
Devant les reproches et parfois les contrevérités évoqués à propos de ces programmes, il a paru utile aux rapporteurs d’en préciser le contexte et le contenu avant de poser la question de leur évaluation et de leur utilité.
Les PFAD sont apparus en 1985 au sein de la brigade des stupéfiants (BSP) de la préfecture de police de Paris qui avait à l’époque le monopole de la répression de l’usage et du trafic de stupéfiants, afin d’assurer une formation interne aux policiers affectés à cette brigade. Leur rôle de formateur s’est progressivement étendu au reste de la police nationale, puis aux établissements scolaires dans le cadre d’un programme expérimental dans le seul ressort de l’Académie de Paris à partir de 1990, date à laquelle la gendarmerie a mis en place son propre programme.
Regroupant les représentants des diverses instances concernées, les premières interventions dans les classes étaient très collectives (huit adultes devant une classe), ce qui ne fonctionnait pas. Un élagage s’est donc fait progressivement jusqu’à la mise en place d’interventions reposant sur un binôme : un policier de l’unité de la BSP et un agent du domaine du soin et de l’intervention sociale (par exemple des psychologues ou des assistants sociaux d’associations spécialisées sur les questions de toxicomanie). Finalement, et avec la généralisation du programme sur l’ensemble du territoire, les policiers et les gendarmes interviendront seuls, comme c’est encore très majoritairement le cas aujourd’hui (en présence toutefois du ou des enseignants de la classe bénéficiaire du programme).
Les interventions des policiers et des gendarmes se développent en province durant les années 1990 jusqu’à ce que la MILDT inscrive à son programme triennal le principe de la généralisation. La formation qui se met en place sous l’égide de la MILDT à l’Institut national de formation de la police nationale (INFPN) à Clermont-Ferrand a alors notamment pour but d’homogénéiser les interventions qui jusqu’alors se basaient surtout sur des pratiques locales (cette normalisation s’est accompagnée d’une disparition très progressive des fameuses mallettes de produits qui ont tant marqué les esprits).
La description de la genèse du dispositif montre bien à la fois son aspect pragmatique et progressif, s’expliquant notamment par les réticences initiales de la communauté éducative. Il semble que ces réticences soient aujourd’hui largement levées puisque les demandes d’interventions des PFAD et des FRAD par les établissements scolaires (en pratique souvent par le chef d’établissement ou l’infirmière scolaire) dépasseraient largement les moyens dédiés à cette action par les deux forces de sécurité.
Le cursus de formation actuel des PFAD dure 4 semaines pleines et est co-animé par un formateur et un psychologue. Il repose sur une approche pluridisciplinaire, en phase avec l’état des recherches et des connaissances sur le sujet. Il a été expressément approuvé par la Mildeca.
À la fin de cette formation, tous les stagiaires sont mis en situation d’animation auprès de divers publics d’adultes et d’adolescents de différentes tranches d’âge et leur prestation est reprise par les formateurs, notamment au regard de la stratégie d’accompagnement des jeunes dans leur réflexion sur les motifs et les conséquences des comportements de consommation. La formation est complétée par l’accès permanent à un forum de discussion très fréquenté qui permet aux FPAD d’échanger sur leurs pratiques et de transmettre leur expérience et à l’INFPN de réguler en condamnant les mauvaises pratiques ou en rappelant les acquis de la formation.
Ce programme est ouvert aux gendarmes depuis janvier 2013 mais ceux-ci, ayant conservé leur propre cursus régional d’une durée de deux semaines, n’y sont que symboliquement représentés pour le moment (deux gendarmes par promotion) alors qu’en 2014, ils devraient occuper 25 places sur les 60 du programme annuel de formation initiale.
Les rapporteurs estiment qu’il serait de bonne méthode d’unifier la formation des PFAD et des FRAD à l’INFPN afin de garantir la cohérence de leurs interventions sur l’ensemble du territoire.
Le déroulement du programme devant les classes est normalisé pour une séance de deux heures autour des quatre étapes suivantes :
– identification des connaissances et des représentations des jeunes autour du mot drogue. Cette définition interactive du concept devant permettre de déboucher sur celle de l’Organisation mondiale de la santé (OMS) et d’évoquer la notion de dépendance : « Les drogues sont des substances naturelles ou chimiques, légales ou illégales, qui modifient le comportement, agissent sur l’état de conscience et peuvent entrainer des risques de dépendance ». Les policiers insistent sur le fait que cette définition vient de l’OMS, ce qui leur permet d’introduire l’idée que les drogues sont mauvaises pour la santé ;
– interrogations sur les raisons pour lesquelles certains jeunes consomment des produits psychoactifs, ce qui permet au policier de questionner ou de relativiser ces motifs ;
– identification des effets réels des substances ;
– rappel à la loi avec évocation des incriminations (souvent mal connues des jeunes) et justification des atteintes ainsi portées à la liberté individuelle par la société.
Les PFAD ont trois objectifs qui rejoignent les trois niveaux classiques de la prévention : dissuader ou retarder la consommation de ceux qui n’ont jamais expérimenté, faire réfléchir sur leur consommation les consommateurs réguliers, permettre à ceux qui sont déjà dans la dépendance de comprendre qu’il existe des structures pour les aider.
Les interventions de PFAD se terminent ainsi par des informations pratiques : coordonnées de la consultation jeunes consommateurs (CJC) la plus proche, des sites internet utiles, etc.
Le partenariat avec l’éducation nationale exclut la détection individuelle par les PFAD qui n’ont pas pour objectif de repérer les consommateurs de drogues. Les chefs d’établissement exigent un dispositif général, universel, adressé à l’ensemble des classes d’un même niveau.
Alors que ce programme existe depuis plus de vingt ans et qu’il mobilise des moyens importants, il est frappant de constater qu’il n’a jamais fait l’objet d’une évaluation en bonne et due forme, au-delà des traditionnelles statistiques d’activité ou des retours informels.
Le fait que la demande excède l’offre et que les établissements partenaires reconduisent quasi systématiquement le partenariat, ce qui explique que leurs élèves entendent plusieurs fois la même intervention au cours de leur scolarité alors que ceux des autres établissements ne bénéficient jamais de la visite des PFAD ou des FRAD, pourrait être interprété comme un indice de satisfaction.
On peut aussi relever que les alternatives sont réduites (il existe néanmoins quelques grandes associations, comme l’Association nationale de prévention en alcoologie et addictologie et la Fédération addiction, présentes sur l’ensemble du territoire) et que, du point de vue des établissements, elles sont plus coûteuses, alors que les budgets prévention sont limités.
Il convient toutefois de rappeler que, contrairement à une idée reçue dans de nombreux établissements qui bénéficient de l’intervention des PFAD et des FRAD à titre gracieux, ces programmes ne sont pas gratuits pour la collectivité nationale, qui mobilise à cet effet des heures de gendarmes et de policiers (voir supra).
Certains PFAD ont par eux-mêmes réalisé des questionnaires de satisfaction que les élèves peuvent remplir juste après une intervention, mais il s’agit d’une démarche individuelle, et non d’une initiative nationale normalisée et exploitée systématiquement.
Très récemment, une sociologue, chargée de recherche à l’Institut national des hautes études de la sécurité et de la justice, a entrepris une évaluation de la relation globale entre les établissements scolaires et les forces de sécurité, qui comprend donc les programmes PFAD et FRAD. Son travail s’achèvera en 2016 et portera surtout sur les aspects qualitatifs (modes d’expression des intervenants, ressentis des élèves), ce qui est un premier pas utile, mais qui ne permettra pas de mesurer l’impact global du programme sur l’auditoire, ce qui aurait nécessité plus de moyens de la part de l’Agence nationale de la recherche, à l’origine de l’appel à projets.
D’une manière générale, au-delà du volontarisme des forces de sécurité en matière de formation et de sensibilisation, il semble manquer à l’ensemble du dispositif des grilles de lecture et d’analyse communes, des dispositifs qui assurent la récurrence et le suivi des actions et de leur efficacité, et, plus simplement, de la constance.
Proposition n° 1 des rapporteurs : rationaliser les programmes de prévention délivrés par la police et la gendarmerie nationales :
– regrouper la formation des policiers formateurs anti-drogue (PFAD) et des gendarmes formateurs relais anti-drogue (FRAD) à l’Institut de formation de la police nationale ;
– équilibrer, sous le contrôle de la Mildeca, les interventions des PFAD et des FRAD sur l’ensemble du territoire national afin de délivrer une information à tous les élèves et d’éviter que certains élèves les voient chaque année et d’autres jamais.
3. La diversité non coordonnée des actions de prévention
De nombreux acteurs interviennent dans le champ de la prévention en dehors des établissements scolaires, notamment dans les universités, les entreprises ou dans l’espace public, mais cette diversité n’est ni répertoriée ni labellisée, a fortiori pas organisée ou évaluée.
Les agences régionales de santé (ARS) définissent les orientations régionales en matière de prévention dans tous les secteurs de la santé publique, dont celui des addictions. Dans le cadre des projets régionaux de santé qu’elles animent, elles subventionnent des actions de prévention des usages de drogues. Ce financement n’est souvent pas coordonné avec celui de la Mildeca qui, d’un montant moindre, a une vocation proche. La procédure d’appels à projets communs permet de limiter les redondances et les guichets pour les porteurs de projet mais elle est loin d’être encore généralisée.
L’Institut national de prévention et d’éducation pour la santé (INPES) développe également une action importante en matière de prévention et d’accompagnement vers la prise en charge, même si les campagnes récentes concernaient plus l’alcool et le tabac que les stupéfiants.
En fonction de la programmation, sur les cinq dernières années (2009-2013), l’INPES estime ses dépenses annuelles consacrées à la toxicomanie entre 3,6 et 7 millions d’euros, alors que le budget global de l’INPES était de l’ordre de 113 millions d’euros en 2010, et se trouve réduit à 84 millions d’euros en 2014. Une campagne nationale de prévention représente un budget de 3 à 4 millions d’euros, l’essentiel des crédits étant attribués à l’achat d’espace. Les actions télévisées visent essentiellement les parents, et agissent comme un relais d’opinion. Lorsque les jeunes sont ciblés par une campagne INPES, c’est internet qui est privilégié.
En 2005, l’INPES a lancé une campagne (télévision, radio, presse) sur le thème « le cannabis est une réalité », bâtie sur la confrontation entre la représentation du cannabis comme un produit naturel et inoffensif et la réalité vécue par ses consommateurs réguliers (échec scolaire, dépendance). Les tests ont conclu à un impact positif en termes de mémorisation et de reconnaissance.
En 2005 également a été créé le site drogues.gouv.fr qui propose plusieurs niveaux de connaissance pour le grand public ou les professionnels et dont la gestion a été confiée au groupement d’intérêt public (GIP) Adalis.
En 2009 a été lancée une campagne (télévision, radio, internet avec module de jeu) intitulée « drogues, ne fermons pas les yeux », destinée à lutter contre la banalisation des drogues et à rappeler leur dangerosité, suivie, en 2010, de la campagne (télévisée) « drogues, chacun peut agir », destinée à mobiliser l’entourage et à promouvoir le dispositif Drogues Info service.
L’INPES a toutefois souligné devant les rapporteurs les limites de toute campagne de communication, et l’incapacité d’adapter en temps réel les politiques publiques à l’évolution constante des consommations.
L’Institut publie aussi des livrets et fascicules sur les drogues et la dépendance qui sont régulièrement réactualisés. Ces livrets ont été diffusés aux professionnels en relation avec les jeunes ou confrontés à l’usage de drogues. Trois guides concernant les substances illicites sont parus en 2005 : le premier destiné aux parents, le deuxième aux jeunes et le troisième consacré à l’aide à l’arrêt.
Devant les rapporteurs, l’INPES a tenu à souligner que la demande de réédition de ces guides et livrets traduisait un réel besoin et un intérêt pour ces derniers. Des livrets et prospectus sont, de plus, régulièrement envoyés aux associations, à l’éducation nationale, dans les hôpitaux, aux médecins généralistes, aux divers réseaux d’addictologie, aux ARS et responsables santé des collectivités locales, ainsi qu’à l’ensemble des personnes en contact avec des jeunes ou travaillant au sein de structures de prises en charge des personnes sujettes à des comportements addictifs. Les infirmières scolaires sont également demandeuses de tels livrets, selon l’INPES.
L’INPES assure également le financement (3,2 millions en 2013) et la présidence du GIP Adalis (addictions drogues alcool info service) créé en 1990 sous l’égide de la MILDT.
Le GIP fournit des informations et une aide sanitaire à distance en matière de drogues illicites, dont le cannabis, grâce à une ligne téléphonique et un site internet interactif : Drogues info service 0 800 23 13 13 – www.drogues-info-service.fr.
En 2013, le GIP Adalis a recensé plus de 4,9 millions de visites sur l’ensemble des sites internet (alcool, jeux et drogues compris), ainsi que plus de 137 000 sollicitations du public (entretiens téléphoniques, chats, questions-réponses), dont 41 000 demandes d’aide.
Le GIP gère également un répertoire d’addictologie recensant 2 880 structures (soins ambulatoires, soins hospitaliers, prévention, réduction des risques, soins résidentiels après sevrage).
En revanche, les pouvoirs publics ne parviennent pas à organiser rationnellement et à fédérer les nombreuses initiatives prises par les différents acteurs (État dans ses composantes diverses, associations, collectivités territoriales) dans le domaine de la prévention contre les stupéfiants, malgré les tentatives récurrentes de l’instance interministérielle.
Par exemple, en 2007, la MILDT a souhaité mettre en place un système d’observation fiable (projet RELIONPREDIL) des programmes de prévention, à l’échelle de 9 régions, sur la base de questionnaires adressés par l’OFDT à l’ensemble des intervenants dans ce domaine. Ce projet n’a pas abouti et a repris en 2011 sous un format plus modeste, pour la seule région Rhône-Alpes avec des taux de réponse si faibles (entre 14 et 20 % sauf pour les PFAD qui ont tous répondu), qu’ils ne permettaient pas une exploitation fiable des résultats.
Dans le même esprit, la MILDT a créé en 2000 une commission nationale de validation des outils qui avait pour objet de vérifier la pertinence et la qualité des supports (guides, brochures, DVD, vidéos) conçus par les acteurs de la prévention pour diffuser des informations et des messages. Cette labellisation accompagnée d’un financement reposait sur la libre initiative des différents acteurs. Les outils validés par la commission étaient ensuite diffusés sur le site internet de la MILDT.
Dans le cadre du plan gouvernemental 2013-2017 plusieurs constats ont conduit à proposer une évolution de cette instance :
– la validation des outils ou supports se focalisait sur le contenu du message mais ne permettait pas d’analyser le contexte de leur utilisation et donc leur efficacité sur les publics concernés,
– la prévention ne se limite pas à l’information des publics (le plan gouvernemental met notamment l’accent sur le développement des compétences psychosociales des jeunes et des parents),
– la plupart des actions de prévention sur le terrain ne font l’objet d’aucune évaluation de processus ni d’impact,
– les professionnels de la prévention ne s’appuient pas assez sur les connaissances scientifiques pour mettre en place leurs actions de prévention.
Afin de renforcer le volet prévention des politiques de lutte contre les conduites addictives et de disposer d’indicateurs permettant d’en mesurer l’efficacité, la Mildeca a donc mis en place une nouvelle commission interministérielle de prévention des conduites addictives (CIPCA) qui comprend plus de 20 directions d’administration et établissements publics concernés par la prévention des conduites addictives (voir infra).
Les rapporteurs ne peuvent qu’appeler de leurs vœux une réorientation majeure du dispositif en mettant la notion d’évaluation au centre des préoccupations des uns et des autres, conformément aux bonnes pratiques internationalement reconnues, quitte à remettre en cause des situations acquises ou des habitudes bien ancrées.
Il semble en effet qu’en matière de politiques publiques d’information sur les substances addictives (illicites ou pas) beaucoup de ce qui relève de l’information par la puissance publique reste de l’ordre du volontariat, voire du militantisme, alors même que la consommation globale de substances addictives est en hausse et devient préoccupante (alcoolisation précoce et souvent publique, mais aussi âge moyen d’entrée dans l’usage du cannabis à 17 ans en France, âge le plus précoce d’Europe, nombre de consommateurs estimé à 4,5 millions de personnes). L’élaboration d’un socle commun de ce qui est fait ou à faire en direction de la population semblerait aujourd’hui pertinente.
B. LES DISPOSITIFS DE SOINS RELÈVENT D’ENTITÉS ET D’ORGANISATIONS DIFFÉRENTES
La politique de santé publique visant à offrir un accueil et un suivi aux usagers de substances addictives a considérablement évolué depuis le début des années 2000. Elle a été restructurée selon une nouvelle conception fondée non plus sur le produit, comme les concepts d’alcoolisme et de toxicomanie le faisaient auparavant, mais sur le comportement et le contexte de consommation. Cette structuration de l’addictologie (1) a favorisé la création d’établissements transversaux, susceptibles d’appréhender tant les addictions au tabac et à l’alcool qu’aux substances illicites. Les structures qui vont être décrites ci-après ne sont donc pas toujours exclusivement dédiées aux substances illicites, ce qui empêche d’ailleurs de retracer précisément la part des moyens alloués à la politique étudiée. Il n’en demeure pas moins utile de présenter la diversité des intervenants du champ sanitaire et médico-social impliqués dans la prise en charge des addictions aux substances illicites.
Sur le plan sanitaire, le système de droit commun est mobilisé à travers trois secteurs que sont le secteur hospitalier, le secteur psychiatrique et les professionnels de santé exerçant en ville (médecine de ville, pharmaciens). C’est en effet bien souvent dans le dispositif sanitaire général que les patients présentant des conduites addictives sont d’abord accueillis : le diagnostic d’une dépendance peut être établi par le médecin traitant ou lors d’une admission aux urgences en raison de complications ou de comorbidités somatiques ou psychiatriques. La médecine de ville peut aussi entretenir la prescription de traitements de substitution aux opiacés.
Dans le secteur hospitalier, la prise en charge des addictions peut impliquer différents services. Elle s’appuie d’abord sur les équipes de liaison et de soin en addictologie (ELSA), qui semblent être au nombre de 314 fin 2012, selon le DPT 2015. Ces unités assistent, sur leur demande, les équipes soignantes des divers services de l’hôpital (services des urgences, service de psychiatrie, etc.) dans la prise en charge des personnes présentant des conduites addictives. Elles peuvent aussi intervenir auprès des patients aux urgences et pendant l’hospitalisation en appui et en soutien des équipes soignantes.
En outre, une enquête de la direction générale de l’offre de soins (DGOS) a pu recenser, en 2010, 500 consultations hospitalières d’addictologie, 300 établissements dotés de lits de sevrages simples, et 70 établissements dotés d’une hospitalisation de jour. Après une période de sevrage, lorsque le patient nécessite encore des soins spécifiques avant de reprendre une vie ordinaire, il peut être fait appel à un service de soins de suite et de réadaptation en addictologie (SSR), dont la DGOS estimait le nombre à une centaine en 2010. En 2012, le financement des consultations hospitalières en addictologie et des ELSA avoisinait les 100 millions d’euros.
À côté de ce système de droit commun, des structures spécialisées ont été développées dans le champ médico-social.
La restructuration de la prise en charge autour de la notion d’addiction a mis fin à la spécialisation historique des structures par la création en 2005 des centres de soins, d’accompagnement et de prévention en addictologie (CSAPA), qui se substituent aux anciens centres de soins spécialisés aux toxicomanes (CSST) et centres de cure ambulatoire en alcoologie (CCAA). Les missions des CSAPA, définies à l’article D. 3411-1 du code de la santé publique, incluent l’accueil, l’information, l’évaluation et l’orientation de la personne concernée ou de son entourage, la prise en charge médicale et psychologique des patients, la prescription et le suivi des traitements médicamenteux, ainsi que la réalisation d’actions de réduction des risques et de prise en charge sociale et éducative (accès aux droits, réinsertion). Ces centres ont toutefois conservé la possibilité de spécialiser leur activité de prise en charge en direction de personnes consommant des substances illicites ou de celles consommant de l’alcool, possibilité mise en œuvre par environ la moitié d’entre eux (2). Quel que soit le profil du CSAPA, le principe de fonctionnement demeure toutefois le même : accueillir, de façon gratuite et anonyme, les personnes volontaires qui demandent à être aidées ou qui sont orientées à la suite d’une mesure judiciaire. Les CSAPA peuvent proposer des soins en ambulatoire ou en résidentiel puisqu’ils peuvent avoir à gérer un centre thérapeutique résidentiel (CTR). Les CSAPA prennent la forme de centres médico-sociaux qui peuvent être gérés par des établissements publics de santé (hôpitaux) ou par des associations régies par la loi du 1er juillet 1901, sous condition de l’obtention d’un conventionnement du ministère de la santé. Les CSAPA sont actuellement au nombre de 404. En 2010, 60 % d’entre eux étaient de statut associatif, et 40 % gérés par une entité publique hospitalière.
En complément de cet accueil de jour, un dispositif de soin résidentiel collectif ou individuel peut être proposé. Le guide consacré aux soins résidentiels, publié par la Fédération addictions (3), a recensé en 2012 l’existence de 32 centres thérapeutiques résidentiels (CTR), 11 communautés thérapeutiques (CT), et 4 centres d’accueil d’urgence et de transition (CAUT). Doit également être mentionné le dispositif résidentiel individuel des appartements thérapeutiques. Adossée à un CSAPA, cette structure permet de compléter la démarche de soin par un travail sur l’inscription sociale du patient.
La création d’un dispositif d’accueil et de soins spécifiquement dédié aux
publics jeunes : les consultations jeunes consommateurs
Il est apparu pertinent de créer « un accueil spécifique pour des adolescents qui ne se reconnaissent pas comme nécessitant une quelconque prise en charge » (4). La première étape a consisté en la création, en 2004, des consultations d’évaluation et d’accompagnement des jeunes consommateurs de cannabis et d’autres substances psychoactives et de leur famille. Au moment de la création des CSAPA, le dispositif d’accueil des jeunes a ensuite été repensé. Les 274 structures dénombrées en 2007, qui étaient adossées aux structures médico-sociales ou aux établissements de santé, sont rebaptisées « Consultations Jeunes Consommateurs » (CJC) et deviennent rattachées aux CSAPA ou aux consultations hospitalières. Leur mission (5) est d’assurer l’accueil, l’information, l’évaluation, la prise en charge brève et, si nécessaire, l’orientation de jeunes consommateurs de substances psychotropes. L’objectif est d’anticiper les risques de l’expérience addictive en agissant le plus en amont possible. Fonctionnant sur le modèle de l’intervention précoce, les CJC se situent au croisement de la prévention et du soin, et sont supposées être un centre ressource tant pour les jeunes que pour leur famille.
Il semble toutefois que ces structures soient essentiellement destinées à des jeunes déjà dépendants mais que bien peu soit prévu pour les jeunes qui entrent dans la consommation , par contact sur la voie publique ou par cooptation, alors qu’ils sont des proies faciles et visibles.
Enfin, pour la prise en charge des consommateurs de drogue les plus marginalisés, les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue (CAARUD) ont été institués en 2005. Créés à partir de structures associatives auparavant dénommées « boutiques », les CAARUD sont la résultante de la consécration légale de la politique de réduction des risques dans la loi de santé publique du 9 août 2004. Il s’agit de « structures à bas seuil d’exigence », qui proposent l’accueil gratuit, anonyme et inconditionnel d’usagers de substances psychotropes qui ne sont généralement engagés dans aucune démarche de soins, ou dont les modes de consommations ou les drogues consommées exposent à des risques majeurs (infections, notamment hépatite C, VIH, accidents, etc.). Au nombre de 375 actuellement, les CAARUD réalisent des interventions de proximité afin d’établir un contact avec des usagers souvent en marge de la société. Parmi leurs missions, et outre l’accueil, l’information et le conseil aux usagers de drogues, les CAARUD facilitent l’accès aux soins, aux droits et à l’insertion professionnelle des usagers, mettent à leur disposition du matériel de prévention des infections (kit d’injection, etc.), et développent des actions de médiation sociale. Aussi, depuis la circulaire n° 2009-349 du 9 novembre 2009, les CAARUD organisent le dépistage gratuit des hépatites et la vaccination contre l’hépatite B, dans le cadre du plan national contre les hépatites B et C 2009-2012.
Le financement de ces différents dispositifs est en grande partie pris en charge par l’assurance maladie. Lors de son audition par les rapporteurs, le directeur général de la santé a précisé que le programme 204 « prévention, sécurité sanitaire et offre de soins » contribue au financement de la prévention, des réseaux ville-hôpital, et à l’accompagnement de la rénovation des CSAPA et des CAARUD à hauteur de 11 millions d’euros, dont 4 millions d’euros utilisés pour financer l’achat de matériel tel que les kits d’injection. La ventilation exacte des dépenses au sein de ce programme n’a toutefois pas été mise à la disposition des rapporteurs.
La direction générale de la santé (DGS) a souligné que le cœur du dispositif financier provient toutefois de l’objectif national des dépenses d’assurance maladie (ONDAM), inscrit chaque année en loi de financement de la sécurité sociale. L’assurance maladie prend par exemple en charge le remboursement des traitements de substitution aux opiacés. En 2013, les montants remboursés par le régime général (hors sections locales mutualistes-métropole) se sont élevés à 69 millions d’euros. Le financement de la prise en charge des addictions relève par ailleurs de deux sous-objectifs de l’ONDAM.
D’une part, le sous-objectif « autres prises en charge », dit « ONDAM spécifique », comprend les dotations aux établissements accueillant des personnes confrontées à des difficultés spécifiques dont l’addictologie fait partie. Dans son évaluation du dispositif médico-social de prise en charge des conduites addictives, l’inspection générale des affaires sociales (IGAS) a retracé l’évolution de l’ONDAM spécifique relatif aux établissements, structures et actions mentionnés à l’article L. 314-3-3 du code de l’action sociale et des familles (6). D’un montant de 454 millions d’euros en 2012, cet objectif a augmenté de 5,9 % pour s’élever à 481 millions en 2013.
D’autre part, le sous-objectif relatif au Fonds d’intervention régional (FIR) constitue une enveloppe déléguée aux ARS pour la mise en œuvre de leurs politiques en matière de prévention, d’accompagnement des établissements de santé ou encore de permanence des soins. Une partie de ces fonds peut donc être allouée à l’addictologie. Selon la DGS, 7 millions d’euros seraient répartis chaque année par les ARS pour le financement des réseaux d’addictologie.
Le financement du dispositif médico-social de prise en charge des addictions relève donc de l’assurance maladie à travers l’ONDAM. L’IGAS a retracé l’évolution des crédits de fonctionnement notifiés aux ARS dans ce champ. Ces crédits, qui incluent la prise en charge au sein des CSAPA, CARUD, communautés thérapeutiques et appartements de coordination thérapeutiques, se sont élevés à 437,93 millions d’euros en 2013. Selon les données communiquées à la DGS par les ARS, l’exécution budgétaire 2013 s’élèverait à 375 millions d’euros. Ces moyens sont répartis entre les différents établissements, chaque CAARUD ou CSAPA étant doté d’un budget de fonctionnement permanent. À cet égard, il convient de souligner qu’il n’existe pas de tarification à l’activité : la dotation de l’établissement est évaluée sur le fondement de différents éléments tels que le projet de budget initial élaboré lors de la création de l’établissement, le rapport annuel d’activité, les orientations du projet régional de santé ou encore la prise en compte de la file active (7) au vu des ressources en personnel. L’IGAS a pourtant relevé que la répartition de l’enveloppe globale par les ARS est souvent la résultante d’un niveau d’allocation de ressources historique : « les ARS ont le plus souvent reconduit de manière automatique le montant des subventions année après année en tenant compte d’un taux d’évolution fixé nationalement (8) ».
Si l’IGAS juge que les modalités de financement des CAARUD et des CSAPA pourraient être améliorées, ce que les rapporteurs partagent au vu de la complexité de l’ensemble, elle ne juge pas pour autant pertinent de s’orienter vers une tarification à l’acte, mal adaptée au public qui fréquente ces établissements, ni même à l’activité. Elle préconise en revanche d’engager avec les opérateurs une réflexion nationale sur la faisabilité d’une tarification selon la lourdeur de la prise en charge.
Le budget des établissements peut donc considérablement varier. L’analyse des rapports d’activités annuels des CAARUD réalisée par l’OFDT révèle par exemple qu’en 2010, vingt CAARUD disposaient d’un budget supérieur à 500 000 euros, tandis que vingt autres disposaient d’un budget inférieur à 100 000 euros. En toute logique, une même diversité peut être observée dans le nombre d’équivalents temps plein des structures. Ainsi, en 2010, le nombre moyen d’ETP dans les CSAPA drogues illicites s’établit à 9,6, sachant que vingt centres emploient plus de vingt personnes, et vingt centres moins de cinq personnes. Les CAARUD ont des équipes plus réduites, avec en moyenne 4,7 ETP par structure, le personnel étant majoritairement de formation sociale (seuls 59 % des CAARUD disposent de personnel de soins).
La professionnalisation de ces structures s’est par ailleurs réalisée. Celle-ci présente des avantages, ne serait-ce que pour éviter les aléas auxquels sont parfois soumises les structures associatives lors du départ d’une personne dont l’investissement était le moteur de l’association. Cette professionnalisation n’a pas systématiquement entraîné la disparition du bénévolat. En effet, le rapport de l’IGAS révèle que l’histoire des structures et la personnalité de ceux qui les ont créées, ces « pères fondateurs » ayant milité dans les années 1970, continuent d’influencer grandement le projet des établissements. Le CAARUD Boutique 18 situé à Paris et visité par les rapporteurs illustre la persistance de l’engagement des bénévoles, puisqu’une équipe d’une cinquantaine de bénévoles « maraudeurs » agit en renfort du personnel professionnel, tout en gardant une certaine marge d’autonomie. Les rapporteurs ont toutefois noté un « saut générationnel » entre les « fondateurs » qui atteignent aujourd’hui l’âge de la retraite, et ces nouveaux bénévoles, plutôt trentenaires. Les politiques publiques doivent tenir compte aussi de cette réalité, qui peut être variable selon les territoires en France.
C. LA RÉPRESSION MOBILISE UN VOLUME CROISSANT DE L’ACTIVITÉ DES FORCES DE SÉCURITÉ ET DE POLICE JUDICIAIRE
Les infractions à la législation sur les stupéfiants (ILS) se sont considérablement développées depuis 1970 comme l’a relevé l’OFDT dans son rapport annuel de 2013 (« données essentielles »), à partir des données publiées par l’Office central pour la répression du trafic illicite des stupéfiants (OCRTIS).
« En 2010, 135 447 interpellations pour usage de stupéfiants ont été enregistrées par les services de police et de gendarmerie. Peu nombreuses au lendemain de la loi de 1970 (autour de 2 000 par an), les interpellations pour usage de stupéfiants ont été multipliées par 60 en quarante ans. Elles ont progressé deux fois plus rapidement que les interpellations pour trafic et usage-revente. C’est au cours de la décennie 2000 que le rythme d’activité annuel des services de l’ordre s’est nettement intensifié : le nombre de procédures pour usage a doublé dans cette période, passant de 71 667 à 135 447 interpellations d’usagers simples entre 2001 et 2010. Plus de 9 procédures sur 10 concernent des consommateurs de cannabis, premier produit en cause dans les interpellations pour usage.
La prépondérance du cannabis dans les interpellations s’est renforcée au fil du temps : au début des années 1990, il était en cause dans 7 interpellations d’usagers sur 10, contre 9 sur 10 en 2010.
Bien que la place des autres produits reste minoritaire par rapport au cannabis, les interpellations d’usagers de cocaïne/crack ont nettement progressé depuis les années 1990. Les interpellations d’usagers d’héroïne, qui avaient fortement baissé depuis le milieu des années 1990 après la mise en place des traitements de substitution aux opiacés, ont connu un regain entre 2003 et 2008, passant d’un peu plus de 3 000 à 8 000. Depuis, leur nombre tend à plafonner.
Compte tenu du poids du cannabis dans les interpellations, le profil général des usagers interpellés est fortement marqué par les caractéristiques des consommateurs de ce produit repérés par les forces de l’ordre. Par rapport aux autres usagers interpellés, ils sont les plus jeunes (âge moyen de 23,7 ans contre plus de 29 ans pour les usagers d’héroïne ou de cocaïne). Ils sont majoritairement de sexe masculin (93 %) et de nationalité française (93 %).
INTERPELLATIONS POUR USAGE DE STUPÉFIANTS ET ÉVOLUTION ANNUELLE,
PAR PRODUIT, 2010
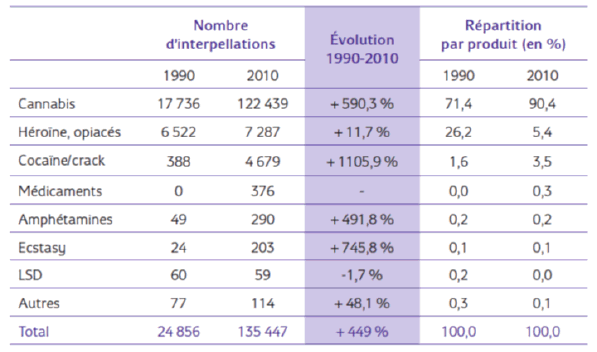
Source : OSIRIS (OCRTIS).
ÉVOLUTION DES INTERPELLATIONS POUR INFRACTION À LA LÉGISLATION
SUR LES STUPÉFIANTS, PAR CATÉGORIE D’INFRACTION (1971-2010)
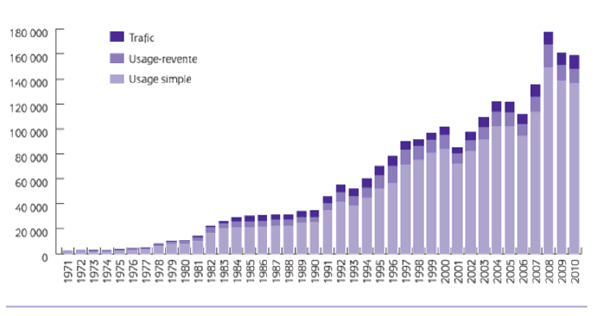
Source : OSIRIS (OCRTIS).
Sur les 157 341 interpellations pour infraction à la législation sur les stupéfiants enregistrées en 2010, 21 894 concernent une affaire de trafic (13,9 % des ILS). Il s’agit essentiellement de cas d’usage-revente ou de trafic local, le trafic international étant plus rare (environ 1 % des ILS).
Depuis la loi de 1970, les interpellations pour usage-revente et trafic de drogues illicites ont été multipliées par 34, passant de 648 procédures en 1971 à 21 894 en 2010. Elles ont toutefois progressé deux fois moins rapidement que les interpellations pour usage simple. Ainsi, depuis 1971, la part des interpellations pour trafic et usage-revente dans l’ensemble des interpellations pour ILS a diminué : en 2010, elle s’élève à moins de 14 %, contre 25 % en 1971. »
Par ailleurs, la part des différentes substances illicites dans les interpellations pour trafic et usage-revente a peu varié au cours du temps. Ces interpellations sont marquées par une prédominance du cannabis, qui est cependant moins nette que dans les interpellations pour usage simple : le cannabis représente en 2010 70 % des interpellations pour trafic et usage-revente, contre 90 % pour usage simple. La part des autres produits n’est pas négligeable : près de 16 % des interpellations pour des activités liées au trafic concernent les opiacés, 13 % la cocaïne et le crack et seulement 2 % d’autres produits (principalement des médicaments psychotropes détournés de leur usage).
Ces chiffres ont encore progressé depuis, puisque le nombre de personnes interpellées pour infraction à la législation sur les stupéfiants s’est approché des 200 000 en 2013, dont plus de 163 000 pour usage, soit une croissance de plus de 7 % depuis 2011. La progression est spectaculaire en zone gendarmerie avec un peu moins de 45 000 interpellations pour usage en 2013 contre 35 500 en 2011, soit une croissance de 26 % en deux ans. Il apparaît ainsi que les substances illicites se banalisent et diffusent désormais dans tout le territoire, zones rurales comme zones urbaines.
Les rapporteurs relèvent que les interpellations se sont drastiquement accrues, ce qui témoigne soit d’une augmentation très significative de l’activité policière (liée aussi aux consignes venues de la hiérarchie), soit d’une augmentation tout aussi significative des usages de drogue, soit des deux.
Si certains observateurs estiment quant à eux que ces interpellations ne représentent guère que 3 % des consommateurs des substances illicites, qu’on évalue autour de 4,5 millions de personnes, et s’interrogent sur les caractéristiques des populations ciblées par les policiers ou les gendarmes, il n’en reste pas moins que cette délinquance de masse encombre les forces de sécurité et les juridictions d’un flux sans cesse croissant.
Il n’est dès lors pas étonnant de constater l’importance des moyens consacrés à la répression des ILS, aussi bien par la police que la gendarmerie, les douanes ou les services judiciaires.
1. La police et la gendarmerie
Dans le document de politique transversale (DPT), la police (programme 176) déclare ainsi consacrer en 2014 un montant de 255 millions d’euros à la lutte contre les drogues et la toxicomanie et la gendarmerie (programme 152) 167 millions, soit un total de 422 millions d’euros au titre de la répression des ILS par les forces de sécurité (le volet prévention représentant de l’ordre de un million d’euros au titre des policiers et gendarmes formateurs anti-drogue).
Cette valorisation est issue de méthodologies différentes. Ainsi la police recense-t-elle les effectifs consacrés par chacune de ses grandes directions à cette action (3 200 équivalents temps plein travaillés en 2014 sur un total de 143 600 pour l’ensemble du programme soit 2,2 %), alors que la gendarmerie évalue le nombre de ses enquêteurs au prorata des infractions relatives à la législation sur les stupéfiants dans la délinquance générale soit un ratio de 5,7 % pour 2013 et 2 000 équivalents temps plein travaillés en 2014.
Ce raisonnement statistique ne révèle pas exactement l’investissement réellement consacré à la lutte contre les ILS, qui n’est pas identifiable au sein de l’activité consacrée à la mission de police judiciaire. En effet, il existe de grandes disparités entre le temps nécessaire au traitement d’une enquête judiciaire relative à un usager (quelques jours) et celui déployé pour démanteler un trafic international (plusieurs mois). À titre d’exemple, le nombre de gardes à vue de plus de 24 heures prises en matière d’ILS représente 19,2 % du nombre total de gardes à vue de plus de 24 heures prises par la gendarmerie nationale.
Au sein de la police, quatre directions sont particulièrement concernées par la répression des ILS :
– la direction centrale de la police judiciaire (DCPJ) qui consacre à cette mission une part importante de ses ressources, en particulier au travers de l’action de l’Office central pour la répression du trafic illicite des stupéfiants (OCRTIS) en matière de lutte contre le trafic national et international de produits stupéfiants. Cet office, outre son activité propre de répression du trafic, coordonne l’action des services au niveau national et assure l’interface avec les services étrangers. Par le biais de sa division du renseignement stratégique (DRS), il communique sur les nouvelles tendances du trafic illicite. Il y a 14 ans il comprenait plus de 200 personnes, tandis que les effectifs sont aujourd’hui réduits à 98 personnes ;
– la direction centrale de la sécurité publique (DCSP) qui a identifié 2 400 ETPT à partir des données heures-fonctionnaires de la main courante informatisée, et la direction de la sécurité de proximité de l’agglomération parisienne (DSPAP) mènent des actions de prévention, et participent à la lutte contre toutes les formes de délinquance ;
– la brigade des stupéfiants, placée sous l’autorité du préfet de police de Paris au sein de la direction régionale de la police judiciaire (DRPJ), dispose d’équipes spécialisées. Son activité est orientée vers la lutte contre l’usage et le trafic de stupéfiants, ainsi que le démantèlement des réseaux. Elle compte une centaine d’ETP à cet effet.
Dans la gendarmerie, les unités territoriales ont une action dirigée vers les usagers essentiellement. Les brigades de recherche se concentrent davantage sur l’usage, la revente et les trafics. Des sections de recherche peuvent être amenées à mener des actions plus longues, dans le cadre d’enquêtes portant sur des affaires plus complexes. Par ailleurs, 210 équipes cynophiles sont spécifiquement dédiées aux stupéfiants (chaque équipe comprenant un chien, un maître de chien et son suppléant).
La gendarmerie nationale observe un nombre croissant d’interpellations au titre des ILS dans sa zone d’action puisque leur nombre, avec 63 700 mis en cause en 2013, a augmenté de l’ordre de 65 % par rapport à 2000. 90 % des interpellations concernent le cannabis. L’augmentation des interpellations pour usage de substances illicites est à la fois liée à une attention accrue donnée à la lutte contre les stupéfiants en milieu rural et à une augmentation réelle des consommations, du fait d’une diffusion plus grande des substances illicites sur le territoire national.
Outre la lutte contre les ILS, la gendarmerie combat les accidents de la circulation routière causés par des conduites addictives avec 27 700 constatations d’infractions pour conduite après avoir fait usage de produits stupéfiants en 2013. L’extension législative des contrôles de conduite après usage de produits stupéfiants aux accidents corporels, accompagnée du déploiement des kits de dépistage salivaire multi-drogues, a permis de réaliser 96 000 dépistages en 2013 contre 83 000 en 2012. Cette évolution représente une nouvelle hausse de 16 %, après une progression de 18 % en 2012.
La direction générale des douanes et des droits indirects (DGDDI) évalue à 252 millions d’euros pour 2014 sa contribution (programme 302) à la lutte contre les drogues, soit à peu près un tiers (2 000 ETPT) du coût de ses brigades de surveillance, mesuré à partir d’un outil informatisé de management nommé MATHIEU.
L’activité de la DGDDI, à la différence de celles de la police ou de la gendarmerie, est focalisée exclusivement sur le trafic, et non l’usage, même si des expérimentations récentes ont consisté à utiliser la souplesse de l’amende douanière afin de lutter contre l’usage (voir infra).
Ses saisies caractérisent l’activité de transit des stupéfiants sur le territoire national et non la consommation. De plus, leur variation d’une année à l’autre doit être corrigée par des tendances de moyen terme. En 2013, les saisies de cannabis se sont ainsi élevées à 86 tonnes contre 24 tonnes en 2012 et celles de khat à 49 tonnes contre 4,5 tonnes en 2012.
Le khat
L’écart flagrant des volumes de khat saisis est étroitement lié à la réorganisation de la route du khat en Europe résultant des modifications du régime de ce produit intervenues aux Pays-Bas et au Royaume-Uni. En effet, avant décembre 2012, une partie du khat destinée au marché européen était acheminée par voie aérienne (principalement depuis le Kenya), puis par voie routière vers le nord de l’Europe (Royaume-Uni, Pays-Bas, Allemagne, Scandinavie, etc.). Entre 2008 et 2012, la quantité moyenne de khat saisie en France était d’environ 3 tonnes par an.
Les Pays-Bas ont procédé le 5 janvier 2013 au placement du khat sur la liste des substances illégales, modifiant ainsi sensiblement les routes de ce stupéfiant destiné aux diasporas de la « Corne de l’Afrique » installées principalement en Europe du Nord. Suite à la nouvelle réglementation néerlandaise, le khat devait donc traverser directement la Manche (du Royaume-Uni vers les pays du nord de l’Europe), ce qui a permis de nombreuses et volumineuses saisies dans la circonscription de Dunkerque.
Toutefois, le gouvernement du Royaume-Uni a décidé d’intégrer le khat dans la liste des drogues illégales à compter du 24 juin 2014. Ce produit sera donc interdit de possession, de vente et d’importation ou d’exportation. Il est donc probable que les saisies sur les trajets actuels baissent sensiblement à compter de cette date. L’augmentation des saisies de khat procède donc d’une modification des routes privilégiées par les trafiquants, sans incidence avérée sur la consommation française.
Afin de garantir son efficacité, la douane se positionne au plus haut dans la chaîne de distribution des produits illicites et cherche à procéder à des saisies importantes en volume. En conséquence, ses analyses portent essentiellement sur la structure des trafics et des routes d’acheminement, afin d’orienter les services vers les principaux vecteurs d’approvisionnement.
3. La protection judiciaire de la jeunesse (PJJ)
À la charnière de la prévention et de la répression, la protection judiciaire de la jeunesse (programme 182) a estimé à 2 millions d’euros en 2014 sa contribution à la lutte contre la drogue, soit l’équivalent de 40 ETPT d’éducateurs, infirmiers ou enseignants.
Faute d’une enquête épidémiologique nationale récente (la dernière remonte à 2004), le système d’information de la PJJ, selon ses propres termes, « ne compte que peu de données de santé, peu utilisables, et encore insuffisamment renseignées en routine pour être exploitables ».
La PJJ semble vouloir faire réaliser un auto-questionnaire sur support informatique des mineurs sous protection judiciaire relatif aux produits psychoactifs. L’objectif de cet outil est double : d’une part, favoriser, dans un travail d’accompagnement du mineur par son éducateur la prise de conscience individuelle des jeunes sur leur santé et ses déterminants, et, d’autre part, constituer un outil de recueil de données anonymisées sur la santé du public concerné.
L’administration centrale de la PJJ entendue par les rapporteurs ne semblait étrangement pas très au fait des expérimentations en cours dans ses établissements au titre du plan gouvernemental et notamment de la thérapie familiale multidimensionnelle au centre éducatif fermé de Beauvais et au centre Boulanger dans le cadre du CSAPA Pierre Nicole de Paris. Il est dommage que les initiatives locales innovantes ne soient pas relayées et défendues par les centres de décision parisiens.
Le rôle de la PJJ est lié à la durée du mandat et à la mesure judiciaire qui le fonde. Dès lors que celle-ci a été effectuée, la PJJ cesse d’assurer le suivi du jeune qui est remis à ses parents. Cela constitue l’une des grandes faiblesses de son action.
Les services judiciaires (juridictions et parquets relevant du programme 166) déclarent quant à eux un effort financier à hauteur de 101 millions en 2014, établi proportionnellement à la part des ILS dans la réponse pénale, évaluée à 10,8 % en 2013.
Comme pour la gendarmerie, cette convention statistique est contestable car ne reposant pas sur une analyse du coût comparé des procédures par type de contentieux.
L’ensemble des juridictions répressives participe à la lutte contre les trafics de stupéfiants, parmi lesquelles les juridictions interrégionales spécialisées (JIRS) créées par la loi n° 2004-204 du 9 mars 2004 d’adaptation de la justice aux évolutions de la criminalité.
Au 31 décembre 2013, 48 % des dossiers suivis par les JIRS depuis leur création portaient sur des faits de trafics de stupéfiants ou de blanchiment de trafic de stupéfiants (42 % cocaïne, 38,5 % cannabis, 10 % héroïne et 10 % d’autres produits).
Le volet patrimonial de l’action contre les trafics de stupéfiants s’appuie notamment sur la loi du 9 juillet 2010 qui a créé l’Agence de gestion et de recouvrement des avoirs saisis et confisqués (AGRASC) dont les missions sont de faciliter la gestion et la valorisation des biens saisis, et de fournir une assistance juridique et technique aux juridictions.
Quant à la lutte des juridictions contre l’usage, et notamment l’usage de cannabis, elle se caractérise par une réponse pénale très variée, tant du fait de la diversité des outils et des procédures, que de leur utilisation par les parquets sur l’ensemble du territoire (voir infra).
III. UNE ANIMATION INTERMINISTÉRIELLE QUI PRÉSENTE DE NOMBREUSES FAIBLESSES
La politique publique de lutte contre la drogue et les conduites addictives implique une vingtaine de départements ministériels et couvre de multiples volets, qu’il s’agisse de la prévention et de la formation, de la prise en charge sanitaire et sociale et de la réduction des risques, de la lutte contre le trafic, de la recherche et de l’action internationale.
L’existence d’une instance de coordination interministérielle placée sous l’autorité du Premier ministre remonte à 1982 avec la création du comité interministériel et de la mission permanente de lutte contre la toxicomanie, devenu en 1999 la Mission interministérielle de lutte contre la drogue et la toxicomanie (MILDT), et, depuis le décret du 11 mars 2014, la Mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca).
Ce décret reconnaît donc la compétence de coordination de la Mildeca sur l’ensemble des addictions, avec ou sans substance, et entérine ses compétences en matière de réduction de la demande mais aussi de réduction de l’offre (de lutte contre les trafics), ainsi qu’en matière d’action internationale, en cohérence avec le comité interministériel.
Malgré cet éclaircissement juridique et le volontarisme de ses équipes, l’action de la Mildeca manque encore de force, comme le montrent le caractère limité de ses leviers et les lacunes de son action territoriale.
A. LES LEVIERS LIMITÉS DE LA MISSION INTERMINISTÉRIELLE DE LUTTE CONTRE LES DROGUES ET LES CONDUITES ADDICTIVES (MILDECA)
Traditionnellement, la première mission de la Mildeca, en concertation avec les différents ministères et partenaires, consiste à définir les orientations stratégiques communes à l’ensemble des services de l’État dans le cadre de plans gouvernementaux de lutte contre les drogues et les conduites addictives pluriannuels. Le plan en vigueur (2013-2017) a été adopté par le Premier ministre le 19 septembre 2013.
Il repose sur trois priorités :
– fonder l’action publique sur des données scientifiquement validées, à tous niveaux d’intervention, pour adapter en continu la réponse publique aux évolutions constantes des conduites addictives et en accroître l’efficacité ;
– orienter l’effort vers les populations les plus exposées que sont les jeunes et leurs consommations excessives d’alcool, de tabac et de cannabis ; les femmes enceintes qui consomment encore trop régulièrement alcool et tabac pendant la grossesse ; les femmes usagères de drogue qui s’excluent du soin par crainte d’être stigmatisées ; les personnes éloignées des dispositifs du point de vue géographique ou social ;
– lutter contre les trafics locaux et internationaux et contre toutes les formes de délinquance.
Pour atteindre ces objectifs, le plan gouvernemental est décliné en deux plans d’actions successifs (le premier portant sur la période 2013-2015) et assorti d’une évaluation à mi-parcours et à terme, ce qui constitue une démarche pragmatique et salutaire, même si l’on peut regretter le nombre excessif des actions (131) et leur absence de hiérarchisation.
Pour en assurer le suivi, la présidente de la Mildeca dispose d’un comité permanent réunissant les représentants des ministères concernés afin de présenter l’état d’évolution des actions et de l’Observatoire français de la drogue et de la toxicomanie (OFDT) qui assurera un suivi de nature quantitative des objectifs gouvernementaux et de la pertinence des indicateurs.
Si l’action de la Mildeca relève bien de l’animation et de l’impulsion et non de la gestion directe qui relève des différents ministères, il est permis de s’interroger sur la solidité de ses leviers d’action, comme le montre par exemple l’examen de ses moyens, humains et budgétaires, présents et programmés, inscrits au programme 129 « coordination du travail gouvernemental » de la mission « direction de l’action du gouvernement ».
La Mildeca compte une petite trentaine de collaborateurs (15 titulaires, 8 contractuels et 5 mis à disposition pour une masse salariale de 2,3 millions d’euros en 2014), afin d’assumer les fonctions du secrétariat général (budget, personnel, logistique), du cabinet de la présidente (un délégué, un chef de cabinet, un conseiller diplomatique, un conseiller communication) et des quatre pôles des chargés de mission thématique : éducation, formation, prévention, application de la loi, prise en charge sanitaire et sociale et recherche, expertise, évaluation. Il s’agit d’une équipe pluridisciplinaire (médecin, pharmacien, magistrat, commissaire de police, officier de gendarmerie, inspecteur des douanes, ingénieur de recherche), ce qui constitue une des richesses de l’institution.
Le réseau territorial de la Mildeca est constitué de 100 chefs de projet départementaux (essentiellement directeurs de cabinet des préfets) dont 22 ont une mission de coordination régionale. Ceux-ci sont chargés de relayer la politique gouvernementale de lutte contre les drogues et les conduites addictives en tenant compte des spécificités locales. Compte tenu de leurs autres attributions et de l’appui dont ils disposent au sein des directions départementales de la protection des populations (DDPP), on peut estimer à 5 % en moyenne la part du temps de travail que les directeurs de cabinet consacrent à cette activité.
Les crédits d’intervention de la mission sont quant à eux en train de subir une baisse drastique puisque la dotation budgétaire (hors masse salariale) est passée de 30,3 millions en loi de finances initiale (LFI) 2009 à 18,4 millions en LFI 2014, soit une baisse de presque 40 % qui doit se prolonger encore puisque la lettre de cadrage du Premier ministre de mai 2014 prévoit une réduction supplémentaire de 5 % en 2015, 10 % en 2016 et 15 % en 2017, soit une dotation cible de 15,5 millions en 2017. Cette tendance provoquera vraisemblablement une réorientation profonde des modes d’action de la Mildeca, notamment dans les territoires, par effet de seuil. La composition des crédits d’intervention de la Mildeca montre en effet une faible marge de manœuvre.
La Mildeca s’appuie ainsi, dans sa mission de coordination, sur deux groupements d’intérêt public, administrés par un conseil interministériel :
– l’observatoire français des drogues et des toxicomanies (OFDT), qui compte trente emplois et qui a pour objet l’observation des évolutions des consommations, la diffusion des données et l’évaluation régulière des actions menées dans le cadre du plan. La subvention versée par la Mildeca à l’OFDT était de 3,1 millions d’euros en 2014 ;
– le centre interministériel de formation anti-drogue (CIFAD) situé à Fort de France, qui a pour objet l’organisation d’actions de formation spécialisées, principalement dans les domaines de la lutte contre les trafics et le blanchiment dans une zone géographique prioritaire (zone des Caraïbes). La subvention versée par la Mildeca au CIFAD était de 0,3 million d’euros en 2014.
L’utilité de ces opérateurs ne fait guère de doute, notamment au regard de la qualité et du contenu des publications de l’OFDT, qui ne dispose quasiment pas de ressources alternatives.
Par ailleurs, la Mildeca consacre 1,1 million d’euros à la recherche et à l’évaluation, ce qui constitue une action essentielle au titre du suivi du plan gouvernemental et 2 millions à l’action internationale.
L’action internationale de la Mildeca
En 2014, la Mildeca a pu augmenter son soutien financier à l’Office des Nations Unies contre la drogue et le crime (ONUDC), permettant de maintenir le niveau de contribution de la France à cette agence onusienne.
Les priorités fixées en 2014 portaient sur trois zones : l’Afrique de l’Ouest, l’Afghanistan et l’Amérique latine.
En Afrique de l’Ouest, il s’agit d’appuyer le renforcement des capacités, notamment judiciaires, en matière de lutte contre le trafic de drogues et, d’autre part, de soutenir des projets de prévention et de soins des usagers de drogues, ainsi que la création d’observatoires nationaux.
En Afghanistan, dans le prolongement de nos engagements antérieurs en faveur du renforcement de la coopération judiciaire et dans la perspective de la fin de la mission de l’Organisation du traité de l’Atlantique Nord (OTAN), la Mildeca soutient le renforcement de la coopération judiciaire régionale.
En Amérique latine, la Mildeca fournit une aide à l’Office des Nations Unies contre la drogue et le crime (ONUDC) en faveur des actions portant sur le développement alternatif, visant la réduction des surfaces de culture de coca à travers l’intégration des agriculteurs dans des circuits économiques légaux. Elle soutient également un programme de renforcement des capacités policières et judiciaires pour mieux prévenir et lutter contre le détournement des précurseurs chimiques, avec un accent particulier portant sur la formation des femmes dans ces institutions.
Enfin, via la contribution au Groupe Pompidou du Conseil de l’Europe, dont la France assure la présidence, la Mildeca soutient l’organisation de formations, de visites d’études et de séminaires régionaux, ainsi que la création d’observatoires nationaux pour la collecte de données dans les pays de la rive sud de la Méditerranée (Maroc, Tunisie et Égypte).
Au vu des restrictions budgétaires à venir, la question de la pérennité de l’action internationale de la Mildeca est posée, d’autant qu’elle fait partiellement doublon avec l’action du ministère des affaires étrangères dont la direction des affaires stratégiques joue un rôle important dans la lutte contre la drogue. Celle-ci est d’ailleurs secondée par un ambassadeur thématique, qui assure également la coordination interministérielle et qui représente la France dans les enceintes internationales compétentes sur ce sujet.
Le solde des crédits disponibles pour l’intervention directe de la Mildeca en régions était de 9,3 millions d’euros en 2014. Ce montant, appelé à diminuer d’ici 2017, ne sera pas substantiellement abondé par les dotations sur fonds de concours, comme il l’a parfois été dans un passé récent.
Le décret du 17 mars 1995 a en effet créé un fonds de concours destiné à recueillir le produit de la vente des biens confisqués dans le cadre de procédures pénales diligentées du chef d’infraction à la législation sur les stupéfiants (ILS) et la loi du 9 juillet 2010 a prévu la gestion centralisée par l’Agence de gestion et de recouvrement des avoirs saisis et confisqués (AGRASC) de toutes les sommes saisies lors des procédures pénales.
Il revient ensuite à l’AGRASC d’abonder le fonds de concours « Stupéfiants » géré par la Mildeca, lorsque les sommes qui lui ont été confiées concernent des affaires d’infractions à la législation sur les stupéfiants définitivement jugées.
Ces sommes sont, l’année suivante, intégralement affectées aux ministères impliqués dans la politique de lutte contre la drogue, selon la clé de répartition définie lors de la réunion interministérielle du 15 février 2007 (35 % pour la police, 25 % pour la gendarmerie, 20 % pour la justice, 10 % pour les douanes et 10 % pour les actions de prévention « stupéfiants » de la Mildeca), après validation des projets par la présidente de la Mildeca.
ÉVOLUTION DU FONDS DE CONCOURS DROGUE 2008-2013

Source : Mildeca.
Les tribunaux ont apuré en 2010 et 2011 l’ensemble des affaires d’infractions à la législation sur les stupéfiants définitivement jugées dans les années antérieures. Mécaniquement, le montant des saisies a connu un accroissement significatif d’autant que d’importantes saisies effectuées en or (pour un montant de 10 millions d’euros) et en numéraire (3,5 et 5 millions d’euros) se sont ajoutées en 2010 et 2011.
En 2012, les ressources du fonds de concours ont plafonné à 10 millions d’euros et ont généré ainsi une baisse des crédits ouverts en gestion 2013 de près de 50 %.
Au regard des saisies effectuées en 2013 (11,1 millions d’euros) et de celles actuellement observées sur l’exercice 2014, il est pressenti que le fonds de concours s’élèvera désormais à un montant médian d’environ 10 millions d’euros par an.
Force est de constater que la diminution des ressources du fonds de concours limite le nombre de projets des ministères régaliens dans la lutte ou la prévention contre la drogue et les conduites addictives et ralentit le rythme d’exécution des actions de la Mildeca, à l’exception de celles qui bénéficient d’un financement fléché dans le cadre du plan gouvernemental.
Cet ajustement à la baisse porte particulièrement sur l’action territoriale de la Mildeca qui souffre par ailleurs de nombreuses insuffisances structurelles.
B. LES INSUFFISANCES DE L’ACTION TERRITORIALE
La mise en œuvre territoriale du plan gouvernemental dépend de la mobilisation des chefs de projets (c’est-à-dire les directeurs de cabinet des préfets), qui sont chargés de piloter la mise en œuvre d’actions concertées avec l’ensemble des services déconcentrés et des partenaires institutionnels, en veillant à appréhender la question des drogues sur l’ensemble des volets de l’offre et de la demande.
Consciente des sérieuses lacunes de ce dispositif territorial, la Mildeca a demandé un audit de pilotage territorial au secrétariat général pour la modernisation de l’action publique (SGMAP) dont le rapport (mission conjointe des inspections générales des affaires sociales, de l’administration et des services judiciaires) a été achevé en mars 2014.
Ce document dresse un constat sévère et conclue à la défaillance du pilotage territorial en relevant notamment : l’absence d’animation du réseau par la Mildeca, la faiblesse des dispositifs d’appui régional (diagnostic, expertise) à la disposition des chefs de projet, l’absence fréquente de coordination avec les agences régionales de la santé, la complexité des appels à projets, l’absence de coordination avec les collectivités territoriales, ou la redondance avec les procédures du Fonds interministériel de prévention de la délinquance.
En réponse à ce rapport, la Mildeca a défini un plan d’action autour des objectifs suivants :
– mieux définir le rôle du chef de projet Mildeca et mieux le faire connaître aux partenaires ;
– renforcer la cohérence et la pertinence des actions de prévention des conduites addictives dans le territoire en fondant le financement des actions sur un diagnostic local et sur l’évaluation tout en restant conforme aux directives nationales ;
– renforcer la cohérence des actions de prévention des conduites addictives impulsées par les chefs de projets avec les autres dispositifs de prévention du niveau départemental, en institutionnalisant notamment la réunion de comités de pilotage réunissant tous les acteurs de cette politique ;
– favoriser une dimension régionale des actions de la politique publique de la lutte contre les drogues et les conduites addictives impulsées et/ou financées par les chefs de projet. Cet objectif fera l’objet d’un test sur quatre régions pour garantir le caractère opérationnel des actions ;
– renforcer les moyens d’action du chef de projet en élaborant un socle de formation et en favorisant le développement d’une culture professionnelle ;
– renforcer la Mildeca dans son rôle d’animateur d’un réseau dédié à l’impulsion des actions de prévention coordonnées.
La véritable question sous-jacente est celle de la pérennité de ce dispositif territorial dans ses formes actuelles compte tenu des réductions de crédits qui atteignent un effet de seuil.
L’observation de l’activité montre déjà un phénomène de saupoudrage puisqu’en 2013 les chefs de projet ont financé en métropole 1 814 projets pour un montant de 8,7 millions d’euros dont 6,7 millions (77 %) au titre de la prévention, mais seulement 27 % en milieu scolaire, le reste relevant du milieu des loisirs et du sport (14 %), du travail (6 %), carcéral (6 %) ou non ventilé (24 %).
Ces crédits ont néanmoins été complétés par des crédits additionnels à hauteur de 18 millions d’euros en provenance des collectivités territoriales (34 %), des ARS (20 %) ou de l’assurance maladie et d’autres partenaires sociaux. Cet effet de levier de 67 % est intéressant – il s’agit d’ailleurs d’un indicateur de performance de la Mildeca – mais il ne pourra que subir les conséquences de la baisse programmée des crédits d’intervention de la Mildeca.
Un rapprochement avec les ARS semble indispensable, au moins sous la forme d’une conduite commune des procédures d’appels à projets dont la complexité et le caractère chronophage sont régulièrement dénoncés par les porteurs de projet (associations, établissements médico-sociaux).
S’agissant des projets eux-mêmes, la mission MAP a relevé que leur sélection reposait sur des critères imprécis et susceptibles d’interprétations variables, qu’il s’agisse de l’innovation, de l’interministérialité ou de leur caractère structurant et que le financement bénéficiait essentiellement à des projets censés avoir donné satisfaction et systématiquement reconduits en l’absence de toute évaluation.
IV. DES RÉSULTATS PEU PROBANTS SUR LA CONSOMMATION DES DROGUES ILLICITES
A. LES ENQUÊTES ÉPIDÉMIOLOGIQUES METTENT EN ÉVIDENCE LA FORTE PRÉVALENCE DE LA CONSOMMATION DE CANNABIS, NOTAMMENT CHEZ LES JEUNES
En France, l’Observatoire français des drogues et des toxicomanies (OFDT) rassemble, analyse et synthétise les informations récoltées sur les substances illicites via de grandes enquêtes épidémiologiques. Celles-ci mettent en évidence des niveaux de consommation élevés, tant en population générale que chez les jeunes français.
1. Des enquêtes épidémiologiques utiles mais qui peuvent être améliorées
Depuis 1995, les travaux de l’OFDT s’appuient sur un certain nombre de grandes enquêtes sectorielles menées à périodicité régulière.
En ce qui concerne la population générale, le Baromètre santé de l’INPES, enquête réalisée tous les cinq ans sur un large échantillon (9), comprend un module « produits illicites » qui vise à mesurer les consommations et les niveaux d’usage. L’OFDT essaie par ailleurs d’identifier les phénomènes émergents liés aux drogues illicites en France à travers l’enquête Tendances récentes et nouvelles drogues (TREND).
Trois enquêtes cherchent ensuite à appréhender les attitudes des jeunes quant à leurs consommations, leurs modes d’usages de substances psychoactives, leur santé et leurs modes de vie. Ces enquêtes ciblent chacune une tranche d’âge particulière, entre onze et dix-huit ans, de sorte qu’il est possible d’affiner les résultats et d’observer l’évolution des pratiques, notamment lors du passage du collège au lycée. L’enquête ESCAPAD (10), menée tous les trois ans à l’occasion de la Journée d’appel et de préparation à la défense, vise les jeunes de dix-sept ou dix-huit ans. L’enquête ESPAD (11) cible quant à elle la population scolaire de l’enseignement secondaire de quinze ou seize ans. Enfin, une enquête internationale dite HBSC (12), réalisée pour la France par le service médical du rectorat de l’académie de Toulouse et au financement de laquelle l’OFDT participe, interroge des jeunes ayant entre onze et quinze ans.
Les données ainsi récoltées peuvent ensuite être mises en perspective au regard des statistiques des autres pays européens, grâce notamment aux travaux de l’Observatoire européen des drogues et des toxicomanies (OEDT). Celui-ci élabore chaque année un « rapport européen sur les drogues » qui réalise la synthèse des tendances et des évolutions du phénomène de la drogue en Europe et compile les données nationales communiquées par les États.
Les dispositifs d’observation et de quantification de l’usage de substances illicites existent donc bien, tant en France que sur le continent européen. Deux limites peuvent toutefois être soulignées.
Ces enquêtes permettent de dégager de grandes tendances, mais lorsqu’il s’agit d’appréhender des conduites marginales, les résultats peuvent ne pas toujours être significatifs. Les comportements peu fréquents dont on cherche à apprécier la prévalence sont en effet parfois absents des échantillons retenus, dont la taille est nécessairement limitée. Il en va ainsi en matière de consommation de cocaïne et d’héroïne pour lesquelles les marges d’erreur peuvent être importantes.
Une seconde limite tient au problème d’actualisation des données. En raison de la périodicité quinquennale ou quadriennale de certaines enquêtes, les dernières données disponibles ne permettent pas de disposer d’une information parfaitement actualisée. Ainsi, les données les plus récentes remontent à l’année 2010 pour le Baromètre santé et l’enquête HBSC, et à l’année 2011 pour les enquêtes ESPAD et ESCAPAD. Cela est d’autant plus problématique que les pratiques évoluent vite, comme tend à le montrer l’émergence fulgurante des nouvelles drogues de synthèse. Interrogé sur ce point, l’OFDT a reconnu que la périodicité quinquennale du baromètre santé n’est pas satisfaisante et que la périodicité triennale de l’enquête ESCAPAD apparaît plus adaptée au suivi régulier des consommations. L’OFDT a toutefois précisé qu’il était question de faire passer la périodicité du baromètre santé de cinq à deux ans. Les rapporteurs accueillent très favorablement la perspective de la réduction à un rythme bisannuel du Baromètre santé dans la mesure où ils jugent utile d’améliorer les outils de suivi épidémiologique en augmentant la fréquence de certaines enquêtes.
Un autre facteur d’amélioration de ces enquêtes devrait consister à mettre en place des enquêtes longitudinales, qui réalisent le suivi de cohortes sur une longue durée. L’expertise collective de l’Institut national de la santé et de la recherche médicale (Inserm) consacrée aux conduites addictives à l’adolescence (13) regrette en particulier l’absence de ce type d’études longitudinales d’adolescents dans un pays où les niveaux de consommation des jeunes sont pourtant importants. Sans remettre en cause l’utilité des trois grandes enquêtes sectorielles précitées relatives aux jeunes, la réalisation d’études longitudinales permettrait de suivre leurs trajectoires sur la durée. Il conviendrait donc de mettre en place une cohorte afin non seulement d’étudier ces trajectoires de consommation, mais aussi d’appréhender les facteurs de risque et de protection, ainsi que les dommages sanitaires et sociaux.
Proposition n° 2 des rapporteurs : améliorer les outils de suivi épidémiologique :
– augmenter la fréquence des enquêtes et en assurer une publicité régulière auprès des professionnels ;
– les compléter par des enquêtes longitudinales de suivi de cohortes sur longue durée.
2. Des enquêtes révélant des niveaux de consommation élevés
Selon le rapport européen sur les drogues 2014, près d’un quart de la population adulte européenne aurait fait l’expérimentation d’au moins une substance illicite au cours de sa vie. Toutefois, le rapport souligne que « les niveaux d’expérimentation de drogues au cours de la vie varient considérablement d’un pays à l’autre, allant d’environ un tiers des adultes au Danemark, en France et au Royaume-Uni jusqu’à moins d’un adulte sur dix en Bulgarie, en Grèce, en Hongrie, en Roumanie et en Turquie ». Le constat est sans appel : la France fait partie des pays européens dans lesquels les niveaux de consommation sont les plus importants.
Cette situation provient essentiellement des hauts niveaux de consommation d’une substance : le cannabis. 13,4 millions de Français l’ont expérimenté au cours de leur vie, et 1,2 million de Français en consomment régulièrement (14). Ces chiffrent placent la France en deuxième position européenne s’agissant du taux d’expérimentation de cannabis chez les 15-64 ans, soit 32,12 %, derrière le Danemark (32,5 %) et devant les Pays-Bas (25,7 %), l’Allemagne (25,6 %) et l’Irlande (25,3 %). La France est aussi le pays dans lequel le plus d’adultes âgés de 15 à 34 ans déclarent avoir consommé du cannabis dans les douze derniers mois (17,54 %), devant la Pologne (17,1 %) et la République tchèque (16,1 %). Aussi, et bien qu’il soit possible de souligner que durant la décennie des années 2000 la proportion d’adultes consommateurs soit restée stable, force est de constater que cette stabilisation des usages se situe à des niveaux élevés de consommation.
Les niveaux d’expérimentation et de consommation des autres produits illicites sont beaucoup plus faibles. Les résultats du dernier Baromètre Santé INPES effectué en 2010 (15) et reproduits dans le tableau ci-dessous montrent les écarts de consommation entre le cannabis et les autres produits chez les Français de 15 à 64 ans.
PRÉVALENCE DE L’EXPÉRIMENTATION ET DE L’USAGE ACTUEL
DES DROGUES ILLICITES PARMI LES 15-64 ANS
Expérimentation |
Usage au cours | |
Cannabis |
32 % |
8 % |
Poppers |
5,2 % |
0,9 % |
Cocaïne |
3,6 % |
0,9 % |
Champignons hallucinogènes |
3,1 % |
0,2 % |
Ecstasy/ MDMA |
2,6 % |
0,3 % |
Amphétamines |
1,7 % |
0,2 % |
Héroïne |
1,2 % |
0,2 % |
Crack |
0,3 % |
0,1 % |
Source : Baromètre Santé INPES 2010.
Si la prévalence de consommation de substances telles que l’héroïne ou la cocaïne peut sembler relativement faible au regard des données relatives au cannabis, l’observation des tendances révèle néanmoins que certaines consommations s’orientent à la hausse. D’après le baromètre santé 2010, l’expérimentation de la cocaïne parmi les 15-64 ans est ainsi passée de 2,4 % en 2005 à 3,6 % en 2010, tandis que le nombre de personnes ayant consommé de la cocaïne au cours des 12 derniers mois a augmenté de 0,6 % à 0,9 %. Même constat pour l’héroïne dont l’expérimentation passe de 0,9 % à 1,2 % sur la même période. Le seul produit dont l’usage dans l’année apparaît en baisse est l’ecstasy.
Ces données nationales ne doivent pas occulter l’hétérogénéité des consommations sur le territoire. La cartographie des usages de substances illicites en population générale, réalisée par l’INPES, met ainsi en évidence l’existence de pratiques contrastées entre les régions. La Bretagne et le Languedoc-Roussillon sont les régions qui comptent le plus d’expérimentateurs à la fois de cocaïne, de poppers, d’ecstasy et d’héroïne. Les régions Provence-Alpes-Côte d’Azur et Île-de-France se distinguent également par des taux importants d’expérimentateurs de cocaïne et de poppers.
Ces consommations accrues dans certaines régions pourraient s’expliquer par une plus grande disponibilité du produit, liée à la proximité avec une zone de trafic ou de transit de la marchandise (ce serait par exemple le cas pour les régions transfrontalières et méditerranéennes comme le Languedoc-Roussillon et la Provence-Alpes-Côte d’Azur, ou encore pour la région Haute-Normandie avec le port du Havre). Mais cette hypothèse n’est pas toujours vérifiée. La région Nord-Pas-de-Calais se situe ainsi en dessous de la moyenne nationale tant pour l’expérimentation du cannabis, des poppers, des champignons hallucinogènes et de la cocaïne, alors qu’elle se situe au carrefour de différents pays européens et à proximité des Pays-Bas, ce qui pourrait favoriser l’acheminement du cannabis jusqu’à elle. De même, certaines régions limitrophes connaissent parfois des usages très différents, à l’instar de la Haute-Normandie qui connait une fréquence élevée d’expérimentation d’héroïne tandis que la Basse-Normandie a quant à elle l’un des plus faibles taux d’expérimentation de cette substance. Pour interpréter ces divergences régionales, Mme Thanh Le Luong, directrice de l’INPES, explique en préface de l’Atlas des usages que le découpage régional n’est pas nécessairement le plus adapté car « les régions recèlent souvent plusieurs espaces bien distincts, que ce soit en termes d’urbanité ou de profil socio-économique ». Des travaux réalisés par une équipe de chercheurs du CNRS (16) confortent cette explication liée à l’hétérogénéité intrinsèque des régions. Cette étude, menée à partir de l’analyse d’échantillons prélevés dans les eaux usées de différentes grandes villes du pays, met en évidence la concentration de petites molécules issues de la consommation de produits illicites dans les égouts, rejetées dans les urines des consommateurs. Or, les résultats montrent que la ville de Lille présente une moyenne de résidus de cocaïne très au-delà de la moyenne nationale, donnée qui n’est pas lisible dans l’atlas régionalisé. Le même constat peut être opéré pour le cannabis, puisque la ville de Lille présente dans l’enquête du CNRS une moyenne de résidus cannabiques supérieure à la moyenne nationale, alors que la moyenne de consommation de la région Nord-Pas-de-Calais apparaît inférieure à la moyenne nationale dans l’atlas régionalisé.
Les disparités régionales existent donc, mais il s’avère délicat de les interpréter de façon fiable. Il est néanmoins possible de remarquer que, pour le cannabis, la hausse de l’expérimentation s’observe au niveau de chaque région, qu’il s’agisse des régions qui affichaient en 2005 les taux de prévalence les plus faibles (Nord-Pas-de-Calais, Champagne-Ardenne, Lorraine et Poitou-Charentes) ou des régions qui se distinguaient déjà en 2005 par des prévalences importantes (Languedoc-Roussillon, Provence-Alpes-Côte d’Azur et Bretagne). Le constat d’un niveau élevé d’expérimentation, tous âges confondus, de cannabis à l’échelle nationale est donc confirmé à l’échelle régionale.
Le rapport européen sur les drogues publié en 2014 montre que la France se classe au 2ème rang des nations européennes dans lesquelles le pourcentage de jeunes âgés de 15 et 16 ans ayant expérimenté le cannabis est le plus élevé. Avec un taux de 39 % de jeunes expérimentateurs, la France se situe immédiatement après la République tchèque (42 % de jeunes expérimentateurs), mais très loin devant la Norvège qui compte le moins de jeunes expérimentateurs (5 %). Les statistiques délivrées par l’OFDT, qui a réalisé en 2011 le volet français de l’enquête ESPAD, révèlent des résultats plus alarmants encore. Avec un échantillon non limité aux jeunes de 15 et 16 ans, mais qui prend en considération l’ensemble des jeunes scolarisés dans le deuxième cycle du second degré, l’enquête révèle que la moitié des lycéens français (49 %) déclarent avoir déjà fumé du cannabis (51 % chez les garçons contre 46 % chez les filles). Si l’on élargit encore l’étude aux 15-34 ans, la consommation de cannabis au cours des douze derniers mois observée en France figure encore parmi les plus élevées d’Europe.
PRÉVALENCE DE LA CONSOMMATION DE CANNABIS OBSERVÉE AU COURS
DE LA DERNIÈRE ANNÉE CHEZ LES JEUNES ADULTES (15-34 ANS)
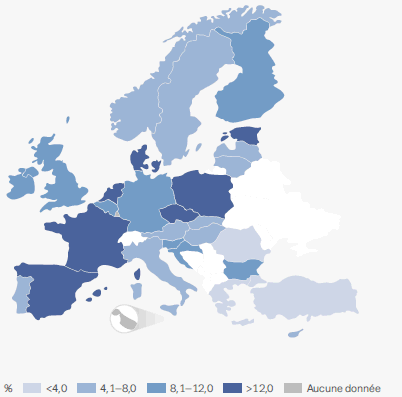
Source : Rapport OEDT 2014, p. 35.
ÉVOLUTION DE LA CONSOMMATION DE CANNABIS DANS LES PRINCIPAUX PAYS EUROPÉENS CHEZ LES 15-34 ANS, EN POURCENTAGE DE LA POPULATION TOTALE

Source : Rapport OEDT 2014, p. 35.
La tendance de consommation de cannabis chez les jeunes s’oriente pourtant à la baisse. Après une forte hausse de la consommation de cannabis chez les 15-34 ans entre 1992 et 2002, la courbe s’est inversée et la consommation a diminué entre 2002 et 2005 pour repartir ensuite très légèrement à la hausse. Sur une période de neuf ans, la tendance est néanmoins à la baisse. L’expertise collective de l’Inserm confirme d’ailleurs cette analyse et relève que la baisse significative sur la période 2002-2011 concerne à la fois l’expérimentation (de 46 à 42 %) et l’usager régulier de cannabis (de 12 à 7 %) à 17 ans.
PRÉVALENCE DE LA CONSOMMATION DE CANNABIS AU COURS DE LA DERNIÈRE ANNÉE
CHEZ LES JEUNES ADULTES (15-34 ANS) EN POURCENTAGE DE LA POPULATION
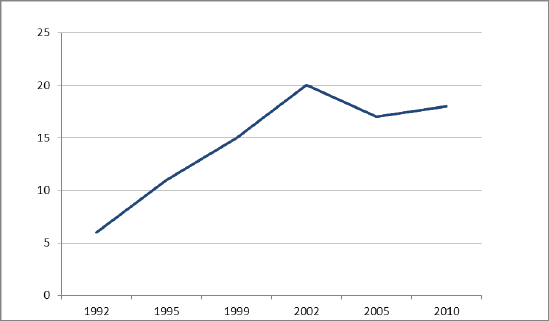
Source : graphique réalisé à partir des données figurant au rapport européen sur les drogues 2014.
Selon l’OFDT, « le passage au lycée correspond à l’une des plus importantes phases d’initiation au cannabis. Les premières expérimentations sont observées dès la classe de 4ème (11 % des élèves), mais les niveaux progressent rapidement par la suite, avec un doublement des niveaux en 3ème puis de nouveau en 2de (respectivement 24 % et 41 %) ». L’Inserm relève d’ailleurs une forte corrélation entre la précocité et l’installation dans une consommation importante : 34 % des jeunes de 17 ans qui ont fumé leur premier joint avant l’âge de 14 ans fument quotidiennement du cannabis alors que ceux qui ont commencé après ne sont que 6 % dans ce cas.
Par comparaison avec l’expérimentation précoce du cannabis, les expérimentations des autres produits illicites surviennent plus tardivement, à la fin de l’adolescence, dans des proportions bien moindres, et suivant une courbe d’évolution à la baisse. Ainsi, 13 % des lycéens français se déclarent expérimentateurs d’un autre produit illicite que le cannabis. Ces expérimentateurs sont, dans l’immense majorité des cas, des jeunes ayant préalablement expérimenté le cannabis. Selon les résultats de l’enquête ESCAPAD (17), « les autres produits les plus fréquemment expérimentés en 2011 restent les poppers et les produits à inhaler (respectivement 9,0 % et 5,5 %) ; viennent ensuite les champignons hallucinogènes et la cocaïne (3,5 % et 3,0 %), puis les amphétamines, l’ecstasy et le crack (2,4 %, 1,9 % et 1,3 %), enfin le LSD et l’héroïne, dont les niveaux d’expérimentation sont inférieurs à 1,0 % ».
L’expérimentation d’ecstasy a connu une diminution notable, amorcée dès 2005, au point d’atteindre en 2011 son niveau le plus bas depuis 2000. L’expérimentation de la cocaïne avait quant à elle connu une augmentation entre 2000 et 2005 en raison d’une disponibilité accrue du produit et d’un prix à la baisse. Ainsi, alors que seules 0,6 % des filles déclaraient avoir expérimenté la cocaïne à 17 ans en 2000, elles étaient 2,0 % en 2005. La même tendance pouvait être observée chez les garçons qui comptaient 1,3 % d’expérimentateurs en 2000, mais 3,0 % en 2005. Les résultats de la dernière enquête ESCAPAD montrent que l’expérimentation de ce produit a connu un léger recul entre 2008 et 2011. Au total, entre 2000 et 2011, l’expérimentation de la cocaïne est tout de même passée de 0,9 % à 3 % d’expérimentateurs de 17 ans. L’expérimentation d’héroïne à 17 ans est restée stable, passant de 0,6 % en 2000 et 0,9 % en 2011.
L’observation des tendances de consommation des jeunes français aboutit donc à des résultats contrastés. Si entre 2000 et 2011 le constat peut être fait d’une baisse des expérimentations de cannabis à 17 ans et d’une baisse des usages réguliers de cannabis (de 10 % à 7 %), l’expérimentation de cocaïne au même âge a au contraire connu une hausse (de 1 % à 3 %) tandis que l’expérimentation d’héroïne est restée stable. Il conviendra d’être attentif aux résultats de l’enquête ESCAPAD 2014 qui devront être publiés début 2015 afin de vérifier si ces tendances se confirment.
B. DE NOUVELLES PRATIQUES APPARAISSENT, AVEC L’AIDE D’INTERNET
Outre la question du cannabis et des autres substances psychotropes, l’usage de substances illicites pose également la question du dopage, qui se caractérise par l’absorption de produits proscrits par la loi afin d’améliorer la performance sportive. Il apparaît particulièrement difficile d’obtenir des données quantitatives fiables sur les pratiques dopantes, leur ampleur et leurs évolutions. L’enquête ESCAPAD, qui contenait antérieurement un volet de questions relatives aux pratiques dopantes des jeunes sportifs, n’aborde désormais plus cette thématique.
Le document de politique transversale politique de lutte contre les drogues et les toxicomanies 2015 estime qu’ « en France, différents travaux suggèrent qu’en moyenne 3 % à 5 % des adolescents ont déjà utilisé une substance interdite (hors cannabis) pour améliorer leurs performances sportives ». Entendu par les rapporteurs, M. Patrick Laure a néanmoins précisé que cette étude, fondée sur un auto-questionnaire distribué auprès des jeunes compétiteurs de l’Union nationale du sport scolaire, ne concerne que des jeunes licenciés, ce qui ne permet pas de transposer cet ordre de grandeur ni à la totalité des jeunes, ni à la population générale. Aussi, la question du dopage dans le sport amateur s’avère particulièrement complexe à appréhender, puisque ce milieu n’est pas soumis au code du sport, qui ne s’adresse qu’aux sportifs licenciés participant à des compétitions, et n’est donc soumis ni aux contrôles anti dopage ni aux sanctions.
Il en résulte l’existence d’un certain nombre d’angles mort, à l’instar des salles de musculation au sein desquelles l’usage d’anabolisants n’est ni quantifié, ni sanctionné. Si la fédération française d’haltérophilie, musculation, force athlétique et culturisme (FFHMFAC) a élaboré une charte de bonne conduite diffusée aux salles de remise en forme adhérentes, l’absence de quantification du phénomène empêche de prendre sa juste mesure et d’y apporter une réponse adaptée. À une époque où l’achat de substances par internet est considérablement facilité, l’absence de prise en compte de ce phénomène apparaît pour le moins préoccupante.
De manière plus générale, la modification du paysage des addictions qu’est en train de réaliser l’utilisation d’internet complexifie encore la tâche des pouvoirs publics dans la lutte contre les trafics. L’achat des drogues via les « darknets », réseaux clandestins en ligne permettant la communication anonyme, constitue un nouveau défi. Or, la technologie permettant d’accéder à de tels sites est progressivement intégrée dans les logiciels des particuliers, ce qui permettra à ces marchés de toucher de plus en plus de personnes. L’utilisation d’internet a d’ailleurs joué un rôle conséquent dans l’émergence d’un phénomène, récent mais massif, de la consommation des nouvelles drogues de synthèse.
2. L’essor des nouvelles drogues de synthèse (NDS)
« Nouveaux produits de synthèse », « research chemicals », « euphorisants légaux », « legal highs », « sels de bains » ou « encens » : les nouvelles drogues de synthèse (NDS) peuvent emprunter des appellations variées selon les différentes caractéristiques de ces produits. Il s’agit en effet de produits synthétiques, qui imitent les effets de psychotropes divers (cannabis, ecstasy, cocaïne…), mais dont la composition moléculaire s’en distingue suffisamment pour ne pas tomber sous le coup des interdictions légales. Sur le plan pharmacologique, plusieurs familles chimiques sont répertoriées. Deux d’entre elles génèrent la majorité des NDS identifiées sur le marché : les cathinones de synthèse et les cannabinoïdes de synthèse. Les premières, synthétisées à partir de la feuille de khat, possèdent des effets stimulants similaires à l’ecstasy, la cocaïne ou les amphétamines. Les secondes imitent les effets du cannabis en se fixant sur les mêmes récepteurs que le THC.
Apparues aux alentours de 2008 en France, ces NDS connaissent un déploiement fulgurant qui peut être mesuré à l’aune des découvertes récurrentes de nouvelles substances disponibles sur le marché. Ainsi, selon l’OFDT (18), soixante nouvelles substances ont circulé au moins une fois en France entre 2008 et fin 2012. À l’échelle du continent européen, les chiffres sont plus alarmants encore. Alors qu’entre 2005 et 2008, une dizaine de nouvelles drogues apparaissait chaque année, 73 nouvelles substances ont été recensées pour la seule année 2012. Et le mouvement ne semble pas s’affaiblir puisque le dernier rapport européen sur les drogues estime qu’en 2013, les États membres ont signalé 81 nouvelles substances psychoactives grâce au système d’alerte précoce de l’Union européenne (19), ce qui porte le nombre de substances surveillées à plus de 350 (20).
L’offre croissante de ces substances laisse supposer que la consommation suit cette même courbe exponentielle. Les experts auditionnés ont pourtant regretté l’absence de données significatives permettant de mesurer la prévalence des NDS en France, qui ne sont pas encore intégrées aux tableaux statistiques relatifs à l’expérimentation des drogues dans le rapport annuel de l’OFDT. Si la consommation des NDS peut parfois être tenue pour marginale en France, les statistiques européennes commandent pourtant de ne pas sous-estimer ce phénomène. Selon l’Eurobaromètre de 2011 sur l’attitude des jeunes à l’égard de la drogue, 5 % des jeunes européens interrogés ont déclaré avoir consommé au moins une fois dans leur vie une substance de ce type. Si la France semble se situer dans la moyenne européenne, les proportions atteignent des niveaux bien plus importants en Pologne, en Roumanie et en Lettonie (10 %) et plus encore en Irlande où 16 % des jeunes interrogés ont déclaré avoir expérimenté une nouvelle substance psychoactive.
Les spécialistes de ces nouvelles substances ont pour le moment identifié quatre populations plus particulièrement susceptibles de s’orienter vers les NDS. Il s’agit des jeunes adultes fréquentant le milieu festif alternatif techno, des anciens consommateurs de stimulants tels que la cocaïne qui reporteraient leur consommation sur les nouveaux stimulants de synthèse, des usagers occasionnels de psychotropes, socialement insérés, qui se procureraient ces NDS sur internet pour les expérimenter, et des personnes qui évoluent dans le milieu festif homosexuel et qui s’injectent notamment des cathinones (pratique dite du « slam »). Cette dernière tendance consiste à s’injecter, par voie intraveineuse, un stimulant pour améliorer sa performance sexuelle. Les professionnels des addictions se sont déclarés particulièrement inquiets de cette nouvelle pratique qui engendre d’importants risques sanitaires, notamment de transmission du VHC et du HIV.
Si les niveaux de consommation réelle de ces NDS ne sont pas encore précisément connus, la connaissance de la composition et des effets de ces différentes substances reste également lacunaire. Les experts auditionnés ont souligné les conséquences potentiellement dramatiques de cette méconnaissance. Les NDS peuvent en effet s’avérer particulièrement dangereuses, et le sont d’autant plus que les consommateurs ont la fausse impression d’en maîtriser la composition, en raison notamment de la légalité supposée de ces produits et de la facilité de s’en procurer. Or, la maîtrise de la composition chimique de ces NDS est évidemment illusoire et les substances peuvent être nocives même à très faible dose. Pis encore, contrairement aux drogues « classiques » telles que l’héroïne ou la cocaïne pour lesquelles la prise en charge médicale en cas de surdose est désormais maîtrisée, les effets de ces NDS sont peu connus et peuvent laisser les services médicaux démunis quant au traitement à appliquer en cas d’intoxication. Les effets nocifs sont pourtant légion (agitation, délire, tachycardie, hypertension, problèmes psychiatriques, dépendance) et sont aggravés lorsque ces substances sont ingérées dans un contexte de polyconsommation, avec absorption d’alcool ou d’autres produits psychotropes. Dès 2011, plusieurs cas de décès ont été notifiés annuellement à l’OEDT, attestant de la dangerosité potentielle des produits.
Une meilleure connaissance de la composition de ces substances serait de nature à faciliter la prise en charge des consommateurs victimes d’intoxication. En France, l’Institut national de police scientifique (INPS) met à jour le fichier STUPS qui regroupe les données des laboratoires de police scientifique sur les produits saisis par des services d’enquête. Ces fiches, qui décrivent les composés principaux du produit saisi ainsi que les produits de coupage utilisés, contribuent à améliorer la connaissance sur les NDS. Mais sur les 3 788 fiches élaborées dans le cadre du bilan STUPS 2013, seules 61 fiches concernaient ces « nouveaux produits de synthèse » (21), les fiches relatives au cannabis (43 % du total) et à la cocaïne (32 % du total) demeurant encore largement majoritaires. Ce système d’analyse lié aux enquêtes en cours laisse donc dans l’inconnu un grand nombre des nouvelles substances arrivant continuellement sur le marché.
Il est toutefois possible de s’appuyer, au niveau européen, sur le « système d’alerte précoce » mis en place par la décision du Conseil du 10 mai 2005 (22). Il s’agit d’un mécanisme d’échange d’informations qui impose aux unités nationales d’Europol et aux représentants des États membres au sein du Reitox (réseau européen d’information sur les drogues et les toxicomanies) de fournir des informations à Europol sur la fabrication, le trafic et l’utilisation de nouvelles substances psychoactives, y compris sur une éventuelle utilisation médicale de ces substances. Lorsqu’une nouvelle substance soulève des inquiétudes, l’OEDT et Europol peuvent rédiger un rapport conjoint fondé sur les informations collectées à travers l’Union européenne au sujet de la substance en question. Sur la base de ce rapport conjoint, la Commission européenne peut demander une évaluation des risques de la substance. Ce système d’alerte précoce est, depuis ces dernières années, sous une pression accrue liée au développement des NDS. Le renouvellement incessant des substances arrivant sur le marché ne laisse en effet pas le temps nécessaire aux autorités pour saisir et analyser en temps réel les NDS. L’information la plus actualisée résulte finalement des forums d’utilisateurs, sur lesquels les usagers de drogue font part de leurs expériences de consommation, décrivant le produit acheté, le dosage effectué et les effets ressentis (voir infra).
Si les NDS n’apparaissent donc pas moins dangereuses que les autres substances illicites plus « classiques », elles s’en distinguent sur deux aspects qui permettent au moins partiellement d’expliquer leur essor. D’une part, la facilité pour les trafiquants de produire, acheminer, faire connaître et commercialiser ces substances. D’autre part, l’image de licéité qui accompagne ces produits, qui échappent à la législation sur les stupéfiants.
L’extension du marché des NDS est d’abord permise par la relative facilité de production de ces substances, fabriquées à bas coûts à partir de produits en vente libre sur le marché. Des laboratoires clandestins, y compris de taille modeste, peuvent ainsi être aisément mis sur pied avec quelques connaissances de chimie. Selon l’OEDT, ces NDS sont parfois produites directement en Europe, dans des laboratoires clandestins. D’autres substances chimiques peuvent aussi être importées par des fournisseurs, souvent établis en Chine ou en Inde, puis emballées et commercialisées en Europe. Au stade de l’acheminement, le transit des marchandises est encore facilité par le conditionnement de ces substances qui, présentées par exemple sous forme de poudre ou de pilules de petite taille, légères et non odorantes, n’exigent pas l’effort logistique qu’implique le trafic du cannabis. Au stade de la commercialisation enfin, l’usage d’internet simplifie radicalement le travail des trafiquants. Internet est la source commerciale la plus importante de ces NDS. Selon le rapport européen sur les drogues de 2013, 693 boutiques en ligne de NDS ont été recensées en janvier 2012, marquant un déploiement exponentiel au regard des 170 boutiques en ligne recensées en 2010. Hébergés dans des pays qui leur permettent d’échapper aux règlementations internationales, ces sites internet expédient les marchandises commandées partout dans le monde. Mais les NDS sont aussi disponibles dans certains États européens dans des boutiques classiques, intitulées « smart shop » ou encore « head shop ». Aux Pays-Bas, en Pologne ou en Irlande, les consommateurs peuvent donc faire l’acquisition de « sels de bains » ou autres « stimulants sexuels » dont les contenants dissimulent en réalité une diversité de nouveaux produits de synthèse. Les facilités de commercialisation de ces substances ont sans aucun doute contribué à leur déploiement rapide.
Un autre élément doit être perçu comme moteur dans le développement des NDS : leur apparence de légalité. En France, l’arrêté du 22 février 1990 fixant la liste des substances classées comme stupéfiants dresse le catalogue des produits et molécules dont l’usage est interdit par la loi de 1970. Or, les NDS imitent, sans en être jamais parfaitement identiques, les structures moléculaires des substances interdites par cet arrêté. Cela permet aux NDS de ne pas être soumises, en France, à la législation sur les stupéfiants. Pour surmonter ce problème, il pourrait sembler aisé de modifier l’arrêté de 1990 pour y ajouter la structure moléculaire de chaque nouvelle substance apparaissant sur le marché. Mais toute la difficulté tient précisément à ce que, par le jeu de modifications moléculaires mineures, les trafiquants adaptent leurs produits pour qu’ils échappent à chaque nouvelle modification de la réglementation. Or, les délais d’identification et d’adoption de la réglementation sont tels que le temps joue en faveur des trafiquants qui ont toute latitude d’adapter leur offre avant que leur produit ne soit rattrapé par le droit.
Les NDS ne sont pas pour autant explicitement autorisées à la vente, puisqu’elles ne respectent pas les législations spécifiques aux aliments ou aux médicaments. Mais ici encore, les trafiquants jouent sur les techniques de présentation des produits pour qu’ils échappent à ces législations. La solution retenue est simple : elle consiste à masquer la nature du produit vendu, en le présentant à la vente comme des sels de bains, des encens ou des engrais. Il peut aussi s’agir d’étiquettes trompeuses présentant le produit comme un produit chimique destiné à la recherche (d’où le nom parfois donné aux NDS de « research chemicals »). Cela peut encore consister à adjoindre sur l’emballage la clause de non responsabilité « impropre à la consommation ».
Face à ce phénomène, trouver une réponse juridique efficace s’avère délicat. Parce que ces substances sont difficilement détectables et identifiables par les pouvoirs publics, le laps de temps entre leur mise sur le marché et leur interdiction est souvent très long. Le recours à une interdiction ne fait pas l’unanimité. Ainsi que le souligne le rapport Reynaud, « étant donné le dynamisme même du phénomène des NDS, la réponse par l’interdiction n’a pour principal effet que le déplacement du problème en incitant les producteurs à inventer sans cesse de nouvelles molécules échappant à la législation, avec le risque d’apparition d’une molécule de remplacement potentiellement plus nocive que la précédente ». Ce rapport montre que d’autres types de mesures ont pu être expérimentés, la plus radicale consistant en la régulation de la vente, mise en place en Nouvelle-Zélande. Face à l’importante diffusion des NDS dans ce pays sans qu’aucun contrôle ne soit mis en place, les autorités ont fait le choix de réguler l’industrie des NDS. La solution retenue consiste à autoriser la mise sur le marché des substances réputées présenter un « faible risque », après évaluation de la toxicité du produit dont le financement sera assuré par les fabricants, qui devront en outre diffuser des messages sanitaires. La vente sera en outre encadrée, ne pouvant intervenir que dans des boutiques spécialisées et avec une interdiction de vente aux mineurs.
Les autorités françaises ont adopté une nouvelle stratégie consistant à ajouter à la liste des stupéfiants de l’arrêté du 22 février 1990 des familles de molécules. Un arrêté du ministre de la santé et des sports publié au Journal officiel du 27 février 2009 a ainsi classé comme stupéfiants un ensemble de substances cannabinoïdes. Un autre arrêté du ministre des affaires sociales et de la santé publié au Journal officiel le 2 août 2012 a ensuite classé comme stupéfiants l’ensemble des drogues de synthèse de la famille des cathinones. Cette solution apparaît innovante car, en classant toute une famille de molécules, elle empêche les trafiquants de jouer sur les modifications moléculaires mineures pour contourner la réglementation. En conséquence, les rapporteurs préconisent d’accélérer les interdictions des NDS par familles de produits. Compte tenu de l’influence grandissante d’internet sur l’accroissement de la disponibilité des NDS pour les consommateurs, ils préconisent en outre de renforcer les outils de suivi du trafic sur internet.
Proposition n° 3 des rapporteurs : lutter contre le développement des nouvelles drogues de synthèse :
– développer et accélérer les interdictions des nouvelles drogues de synthèse par famille de molécules ;
– renforcer les outils de suivi sur internet et développer les réponses pénales correspondantes.
DEUXIÈME PARTIE : CES RÉSULTATS MITIGÉS IMPOSENT UNE REMISE EN CAUSE DE CERTAINS MODES D’ACTION
I. LA PRÉVENTION : BÂTIR UNE VÉRITABLE POLITIQUE À DESTINATION DES PLUS JEUNES
La diversité des acteurs et des interventions de prévention ne s’est pas accompagnée de la mise en place d’un processus d’évaluation scientifique, à la différence de nombreux pays étrangers, ni même d’un dispositif convaincant de coordination, ce qui ne permet pas l’échange des bonnes pratiques ni la diffusion des programmes qui ont fait leurs preuves.
A. FONDER LA PRÉVENTION SUR DES PROGRAMMES SCIENTIFIQUEMENT VALIDÉS ET ÉVALUÉS
La première action à mener serait d’effectuer un recensement actualisé des interventions pratiquées en milieu scolaire afin de disposer d’un état des lieux consolidé. La Mildeca doit être en mesure d’obtenir rapidement des rectorats ce document.
Dans un second temps, il conviendrait d’entreprendre l’évaluation scientifique des grands programmes de prévention dispensés par les principaux acteurs : policiers, gendarmes, associations.
La nouvelle commission interministérielle de prévention des conduites addictives (CIPCA), mise en place par la Mildeca, devrait permettre de mener cette action.
La CIPCA a ainsi pour objectif :
– de promouvoir et de diffuser de nouvelles méthodes de prévention s’appuyant sur des données probantes (recommandations des experts français et des organismes internationaux, programmes de prévention français ou étrangers validés ayant fait la preuve de leur efficacité, guide européen des standards de qualité pour la prévention) ;
– de proposer au niveau national une définition et des caractéristiques des programmes de prévention efficaces ne s’arrêtant pas à une action ponctuelle d’information des publics concernés (dont les effets ne sont pas par ailleurs évalués) et permettant de développer notamment les compétences psychosociales pour les jeunes et leurs parents afin de resituer la consommation de substances dans le contexte personnel et l’environnement socio-économique du jeune ;
– de favoriser une culture commune de la prévention entre les différents ministères et acteurs de terrain intervenant dans ce champ, quel que soit le milieu concerné (scolaire, universitaire, du travail, social et santé, sportif, judiciaire…) ;
– et de faciliter les échanges entre le monde de la recherche et les professionnels de la prévention pour mettre au service de la prévention les données scientifiques et les études permettant d’acquérir une meilleure compréhension des phénomènes des conduites addictives et de leurs risques et de développer l’évaluation et la recherche interventionnelle.
La CIPCA a ainsi lancé un appel à candidatures national afin de sélectionner et évaluer des programmes de prévention et, au travers du cahier des charges, de fixer des orientations et des priorités pour la prévention. Plus de 80 projets ou programmes lui ont ainsi été soumis parmi lesquels entre cinq et dix seront évalués par des équipes financées par la Mildeca courant 2015. L’objectif final est de mettre à disposition des professionnels de la prévention un répertoire national des programmes évalués positivement ou labellisés et que la Mildeca aura vocation à promouvoir notamment dans son réseau territorial.
La démarche est tout à fait positive mais elle ne tiendra ses promesses que si les équipes d’évaluation choisies par la CIPCA adoptent une démarche scientifique rigoureuse qui n’est pas encore très répandue en France sur ce type de sujets et si la CIPCA dispose des moyens nécessaires à leur financement, ce qui, compte tenu de l’évolution de son budget, n’est pas acquis.
Une autre initiative consistera à créer une « bibliothèque de prévention » sur le site internet de la Mildeca, qui sera progressivement alimentée par les différentes publications.
La promotion de la notion de programme de prévention, c’est-à-dire un ensemble structuré d’actions construit dans la durée ayant pour objet un objectif comportemental explicite (exemple : retarder l’âge de la première expérimentation), contribue aussi à renforcer la coordination des initiatives. Plus que des actions ponctuelles mises en place à l’initiative de l’un des acteurs, sans concertation préalable, un programme de prévention nécessite par définition davantage de coordination entre les acteurs intervenant dans le cadre d’un même programme afin de mobiliser des compétences complémentaires.
Par ailleurs, c’est également au travers de la formation que cette coordination peut se développer. La Mildeca est en train de finaliser une attestation de formation à la prévention des conduites addictives dont l’objectif est de munir les acteurs de première ligne auprès des jeunes des compétences minimales nécessaires préalables à leur intervention. L’intervention devant des adolescents d’adultes non suffisamment préparés et formés est assurément contreproductive, notamment sur le thème des addictions.
Enfin, l’approche de la prévention au travers des expertises scientifiques permet de sortir du cloisonnement institutionnel des acteurs en recentrant la prévention sur l’intérêt du public concerné. Cette démarche doit permettre d’aboutir à un rapprochement de ces acteurs et à des initiatives conjointes portant sur la conception et la commande de programmes auprès des porteurs de projets qui se plaignent à juste titre de la lourdeur et de la redondance des modes d’action des pouvoirs publics (Mildeca, agences régionales de la santé, collectivités territoriales). Une première étape devrait consister à généraliser les appels à projets communs entre la Mildeca et les ARS.
Proposition n° 4 des rapporteurs : réexaminer la procédure et le contenu des programmes de prévention :
– recenser l’ensemble des interventions de prévention conduites en milieu scolaire ;
– mettre en place une évaluation scientifique des programmes de prévention en milieu scolaire ;
– inscrire et appliquer l’obligation d’information des élèves dans les programmes scolaires et les emplois du temps pour l’enseignement secondaire et confier cette mission au Centre national des œuvres universitaires et scolaires (CNOUS) pour l’enseignement supérieur ;
– renforcer les moyens de la commission interministérielle de prévention des conduites addictives (CIPCA) ;
– finaliser l’attestation de formation à la prévention des conduites addictives ;
– généraliser les appels à projets communs entre la Mildeca et les agences régionales de santé.
B. PROMOUVOIR LE DÉVELOPPEMENT DES COMPÉTENCES PSYCHOSOCIALES ET L’INTERVENTION PRÉCOCE
Dans son expertise collective de 2014 consacrée aux conduites addictives chez les adolescents (usages, prévention et accompagnement), l’Inserm a procédé à une synthèse des interventions de prévention présentées comme efficaces dans la littérature scientifique.
Il apparaît que les interventions visant à développer les compétences psychosociales des adolescents sont parmi les plus efficaces.
Selon l’OMS, les compétences psychosociales sont la capacité d’une personne à répondre avec efficacité aux exigences et aux épreuves de la vie quotidienne. C’est l’aptitude d’une personne à maintenir un état de bien-être mental, en adoptant un comportement approprié et positif à l’occasion des relations entretenues avec les autres, sa propre culture et son environnement.
Les compétences psychosociales travaillées chez les adolescents sont la résistance à l’influence des pairs, la résolution de problèmes (gestion des émotions), la prise de décisions, la communication, l’affirmation et l’estime de soi. Cette approche résulte du constat que l’accès à l’information ne suffit pas à provoquer le changement de comportement chez l’adolescent qui doit se sentir personnellement concerné et trouver les ressources en lui pour entreprendre une action corrective.
Pour inciter les éducateurs de la protection judiciaire de la jeunesse (PJJ) à travailler selon cette approche, le docteur Olivier Phan a exposé aux rapporteurs un projet auquel il contribue, mis en place en partenariat avec la Mildeca et la protection judiciaire de la jeunesse. Ce programme repose sur l’élaboration d’un support original, un manga, intitulé « Kusa », qui traite de la consommation de cannabis par le biais d’une histoire ancrée dans l’époque du Japon médiéval. Ce programme est centré sur la gestion des émotions afin de sensibiliser le public de la PJJ aux conséquences liées à la consommation de cannabis. Trois séances de prévention sont menées à partir de ce support par des binômes constitués d’un éducateur et d’un psychologue.
Les compétences travaillées chez les parents sont essentiellement des compétences de communication avec leurs enfants au sujet des drogues, et la capacité à fixer des limites et à gérer des conflits dans une approche qui ne doit ni banaliser, ni dramatiser, ni culpabiliser.
L’expertise collective de l’Inserm précise aussi que le développement des compétences doit s’inscrire dans des activités collectives utilisant des méthodes interactives (ateliers créatifs, mises en situation, jeux de rôle, discussions de groupe).
L’une des limites des programmes de prévention est que le message qui vient des adultes, quel que soit cet adulte, passe difficilement.
Il peut donc être judicieux de s’appuyer sur la communauté des élèves et de pratiquer la prévention par les pairs, comme l’ont relevé plusieurs experts auprès des rapporteurs.
Par exemple, une association de théâtre a imaginé de courts scénarii mettant en scène différentes conduites addictives (addiction au cannabis, à l’alcool, aux médicaments et dépendance aux jeux) aboutissant à des situations catastrophiques. L’association se rend dans les écoles et fait jouer deux fois de suite les différentes scènes devant une classe. La seconde fois, les élèves sont invités à interrompre le jeu des acteurs au moment où ils le jugent opportun. L’élève qui stoppe la scène doit ensuite intervenir pour essayer de convaincre la personne présentant une conduite addictive de s’arrêter avant qu’il ne soit trop tard. Par ces mises en situation, l’association transforme les élèves, et non plus les adultes, en agents de prévention, les confrontant à la difficulté de trouver les mots et arguments adaptés mais aussi à la difficulté d’intervenir au moment opportun. Au cours des diverses représentations, l’association a en effet constaté que les élèves intervenaient facilement pour certaines conduites addictives (notamment la consommation d’alcool pour laquelle ils avaient le réflexe d’intervenir avant que la personne ne prenne le volant) mais qu’ils ne parvenaient souvent pas à stopper la scène présentant une consommation addictive de cannabis.
Le succès de la prévention repose aussi sur une démarche d’intervention précoce qui vise à raccourcir le délai entre l’apparition des premiers signes d’un usage à risque et la mise en œuvre de prises en charge adaptées, notamment au bénéfice des jeunes en difficulté personnelle ou sociale.
À la charnière de la prévention et du soin, cette démarche passe par un repérage, à la suite de l’établissement d’un dialogue entre l’usager et son environnement naturel (parents, école, pairs) afin de permettre l’accès à une évaluation personnelle plus approfondie si nécessaire. Il s’agit aussi d’aider les adultes à savoir comment réagir face à d’éventuels signes de vulnérabilité.
À cet effet, un guide de repérage précoce « des signes de souffrance psychique et des troubles du comportement chez l’enfant et l’adolescent » a été diffusé auprès de tous les infirmiers et assistants de service social de l’éducation nationale. Des formations au repérage d’élèves consommateurs de produits psychotropes et à l’accompagnement d’élèves consommateurs ont été conduites dans quatre académies durant les années scolaires 2011-2012 et 2012-2013 pour les personnels de santé des établissements scolaires. Il serait utile d’étendre ces programmes de formation à l’ensemble des académies.
Proposition n° 5 des rapporteurs : développer les techniques de prévention qui ont fait leurs preuves :
– diffuser les programmes de prévention les plus efficaces comme le développement des compétences psychosociales et la prévention par les pairs ;
– généraliser la formation des infirmières scolaires au repérage et à l’intervention précoce ;
– identifier un adulte référent formé dans chaque établissement.
C. MODERNISER LA COMMUNICATION
Le rapport coût efficacité des grandes campagnes de communication faisant intervenir les médias traditionnels est de plus en plus fragile, notamment pour les substances illicites, qui, plus encore que le tabac ou l’alcool, doivent cibler de jeunes adolescents.
L’OFDT (drogues et addictions, données essentielles 2013) a dressé ce constat dans les termes suivants :
« Ces campagnes médias s’attachent à influer sur les représentations sociales, catalyseurs des changements comportementaux. En matière de drogues, ces actions consistent globalement à informer ou alerter un public donné sur les risques liés aux usages ou encore à l’interpeller sur la capacité de chacun à agir sur ses pratiques ou celles de son entourage.
Néanmoins, comme pour tout dispositif de prévention, la question de leur impact sur les pratiques demeure. Ces actions font le plus souvent l’objet de pré-tests et parfois aussi de post-tests, dont l’objectif est d’évaluer l’audience et l’impact des messages à court terme en matière de mémorisation, d’agrément, d’implication (se sentir concerné) et d’intentionnalité (se sentir enclin à changer son comportement conformément aux objectifs de la campagne). Toutefois, ces critères réfèrent à des attitudes et ne présument pas de l’impact effectif des campagnes sur les comportements. »
Il convient donc de développer davantage la communication segmentée en recourant à des médias plus adaptés à la cible recherchée, comme ont commencé de leur faire récemment les pouvoirs publics.
L’OFDT souligne à juste titre les potentialités d’un recours croissant aux ressources d’internet afin de d’assurer un ciblage plus fin des publics à qui l’on souhaite prioritairement s’adresser : « Avec le développement d’internet et des réseaux sociaux, les possibilités extensives de la Toile (marketing viral, réseaux sociaux, video sharing, community management, etc.) sont de plus en plus exploitées. Le Web permet à la fois le ciblage de petites communautés et une couverture large, pour un coût souvent inférieur à celui d’espaces publicitaires radiotélévisés ou de la presse quotidienne nationale et régionale. Le dispositif mis en œuvre entre 2009 et 2012 marque résolument l’entrée de la communication gouvernementale sur les drogues dans l’ère du Web à travers divers supports (module de jeu “Drogues : guette l’info, traque l’intox”, films viraux “Si les dealers disaient la vérité” et “L’Envers du décor”). »
De fait, la campagne de promotion des consultations jeunes consommateurs (CJC voir infra) prévue cet automne devrait comporter un volet numérique, financé par la Mildeca, qui comprendra notamment un partenariat avec un site internet Santé (bannières publicitaires et tchat avec un professionnel qualifié), la réalisation de mini-films sur les CJC et la création d’une chaîne YouTube dédiée ainsi que le déploiement de la campagne sur Facebook, même si la cible prioritaire de cette campagne n’est pas les adolescents eux-mêmes, mais leurs parents.
Proposition n° 6 des rapporteurs : augmenter la fréquence et renforcer l’efficacité des campagnes de prévention en privilégiant les outils ciblés sur internet, de préférence aux médias traditionnels, plus coûteux et moins sélectifs.
II. LA PRISE EN CHARGE SANITAIRE ET SOCIALE : DÉCLOISONNER LES DISPOSITIFS AFIN DE FACILITER LES PARCOURS DE SOINS INDIVIDUALISÉS
En dépit des efforts réalisés au cours de la dernière décennie pour restructurer l’offre de soins en addictologie, des progrès restent à faire sur le plan de la formation des personnels soignants, de l’adaptation de l’addictologie aux besoins des patients, et de la création de véritables réseaux de soins.
A. DÉVELOPPER LA FORMATION MÉDICALE EN ADDICTOLOGIE, INITIALE ET CONTINUE
Pour perfectionner la prise en charge sanitaire des usagers de drogue, l’amélioration de la formation médicale en addictologie apparaît comme un préalable. De nombreux experts auditionnés se sont en effet accordés pour reconnaître la nette insuffisance de la formation, initiale comme continue, des personnels de santé en addictologie.
Déjà en 2008, le Plan gouvernemental de lutte contre les drogues et les toxicomanies élaboré par la MILDT constatait les carences de la formation médicale initiale sur le sujet des addictions, aboutissant à ce que les professionnels de santé ne soient pas en mesure, dans l’exercice de leurs fonctions, de faire face efficacement à cette réalité. La MILDT avait alors prononcé deux recommandations : la création d’un module obligatoire d’addictologie en première année du premier cycle universitaire, constitué de trois heures de cours minimum, ainsi que l’intégration d’un module d’initiation aux pratiques addictologiques (prévention, dépistage, démarches thérapeutiques en addictologie, réduction des risques) dans le deuxième cycle des études de santé (23). D’après le document de politique transversale (DPT) « Politique de lutte contre les drogues et les addictions » annexé au projet de loi de finances 2015, ces préconisations semblent avoir été suivies d’effets. Le programme de la première année des études de santé comprend désormais dans le cadre de l’unité d’enseignement « Santé-Société et Humanité », un item « grands problèmes de santé en France, notamment conduites addictives » et un item sur les principaux facteurs de risque des maladies, notamment comportementaux. Une invitation à poursuivre cet enseignement est ensuite prévue dans le cadre de la refonte du cursus des deuxième et troisième années dans les différentes filières. En outre, la formation à l’addictologie est déjà bien présente au cours de la 2ème partie du 2ème cycle des études médicales, dont le programme constitue celui des épreuves classantes nationales (ECN) d’accès à l’internat. Les objectifs de ce programme visent à expliquer les éléments de prévention et de dépistage des conduites à risque, diagnostiquer une conduite addictive, argumenter l’attitude thérapeutique, planifier le suivi du patient et décrire les principes de la prise en charge « au long cours ». La réforme des arrêtés de niveau master pour les filières de santé, appliquée à compter de l’année universitaire 2013-2014, intègre par ailleurs dans le cadre des enseignements un objectif relatif à la prévention des risques pour la mère et le fœtus, et une unité d’enseignement « Maturation - Vulnérabilité - Santé mentale - Conduites addictives ». De plus, l’université Paris VII a obtenu cet été un avis favorable du Conseil national de l’enseignement supérieur et de la recherche pour la création d’un master de santé public spécialité « recherche clinique en addictologie ».
Le nouveau plan gouvernemental de lutte contre les drogues et les conduites addictives couvrant la période 2013-2017 semble considérer positivement ces efforts puisqu’il préconise désormais simplement de « conforter l’enseignement en addictologie ».
Pourtant, pour un grand nombre d’experts auditionnés, le résultat demeure en deçà des exigences. Face à un secteur de l’addictologie jugé « complexe et mouvant », la Fédération addictions invite à favoriser l’interconnaissance sectorielle par un enseignement en addictologie dans les formations initiales et continues des professionnels de santé. Dans le même esprit, le rapport intitulé « dommages liés aux addictions et les stratégies validées pour réduire ces dommages », dirigé par le professeur Michel Reynaud, qualifie l’état actuel de la formation médicale sur les addictions de « très insuffisant », ajoutant qu’un renforcement important et soutenu de la formation médicale doit être une mesure prioritaire.
Le Conseil national de l’ordre des médecins, présidé par le docteur Bouet, pose également un regard critique tant sur le plan quantitatif que qualitatif de la formation proposée. Selon le docteur Bouet, la formation durant les deux premiers cycles est conçue pour parler de maladie plutôt que de prévention et de déterminants de santé et ignore donc largement la problématique des addictions alors même qu’il s’agit d’une période de formation cruciale durant laquelle les médecins vont mettre en place des « mécanismes réflexes ». Il conviendrait donc d’inclure davantage ces problématiques durant les premiers cycles. S’agissant du troisième cycle, lorsque les addictions sont abordées, la formation présente encore le défaut d’être focalisée sur les complications et les pathologies induites davantage que sur le diagnostic précoce et les conduites d’accompagnement.
Le Conseil de l’ordre a toutefois été plus positif au sujet de la capacité en addictologie et du diplôme d’études spécialisées complémentaires (DESC) d’addictologie dont il avait soutenu la création. Actuellement, dix-huit universités sont habilitées à délivrer une capacité d’addictologie clinique, qui s’inscrit dans le cadre d’une formation continue diplômante. M. Bouet rappelle toutefois que ces diplômes ne sont proposés qu’à la toute fin du cursus universitaire. Ils ne sauraient donc suppléer la carence de la formation durant le premier et le deuxième cycles.
Enfin, dans la perspective de la réforme à venir du troisième cycle des études de médecine, tous les acteurs auditionnés se sont déclarés vigilants pour que cette occasion soit saisie pour conforter la formation en addictologie.
L’approfondissement de la formation en addictologie dans le cadre des études de santé apparaît comme une exigence d’autant plus utile que des professionnels de santé bien formés sur ces questions pourront mieux contribuer à adapter la prise en charge des patients à leurs besoins.
Proposition n° 7 des rapporteurs : approfondir la formation initiale et continue en addictologie :
– renforcer l’enseignement de l’addictologie dans les deux premiers cycles des études de médecine et de pharmacie ;
– maintenir une formation qualifiante en addictologie lors de la réforme du troisième cycle ;
– favoriser la validation des acquis de l’expérience en addictologie.
B. ADAPTER L’ADDICTOLOGIE AUX BESOINS
Si l’offre de soins en matière de conduites addictives a beaucoup évolué durant la dernière décennie, des pistes d’amélioration demeurent envisageables pour répondre au mieux aux besoins des patients. Éviter la stigmatisation des usagers de substances illicites, proposer une offre de soins de proximité, renforcer l’offre de soins avec hébergement : tels sont les trois axes en direction desquels il convient de s’orienter.
En premier lieu, il apparaît encore nécessaire de travailler à une évolution de la perception des addictions. Celles-ci demeurent fortement stigmatisées, y compris parfois au sein du personnel médical qui ne voit pas toujours l’addiction comme un état pathologique qui doit être soigné. Sensibiliser les personnels de santé qui ne sont pas spécialisés en addictologie à travers des actions de formation continue contribuerait à faire évoluer ces représentations. De même, accueillir en consultation les familles, qui subissent elles aussi la stigmatisation, pourrait les aider à accompagner plus sereinement les malades.
D’une certaine manière, la distinction entre les CAARUD, qui accueillent des personnes en très grande précarité, et les CSAPA, qui reçoivent des personnes qui peuvent être parfaitement insérées socialement, constitue une autre réponse à la crainte de la stigmatisation qu’éprouvent les patients les plus insérés. L’existence de ces différents espaces permet d’éviter qu’un patient ne refuse le soin par crainte de devoir fréquenter une structure qui accueillerait une population de toxicomanes en laquelle il ne se reconnaîtrait pas. Mais cela ne suffit pas toujours, et c’est pourquoi l’appréhension des addictions par la médecine de ville est primordiale : le médecin traitant est parfois le seul professionnel de santé qui puisse faire du repérage précoce et des interventions brèves sur un patient souffrant d’addiction mais qui refuse d’être orienté dans les structures spécialisées. La proposition récurrente de permettre aux médecins généralistes de primo-prescrire la buprénorphine haut dosage repose sur cette idée : il s’agit de faciliter le parcours de soin des patients qui, tout en ayant besoin de ce traitement de substitution, ne sauraient franchir le seuil d’une structure spécialisée et étiquetée « addictions ».
En deuxième lieu, le besoin de proximité apparaît comme un facteur primordial de réussite de la prise en charge. Pouvoir accéder à une structure en addictologie à proximité de son domicile est non seulement conforme au principe d’égalité face à la politique de santé, mais aussi déterminant s’agissant de patients dont la motivation pour s’inscrire dans un parcours de soins est souvent fragile. L’éloignement géographique des structures, ou les délais d’attente très longs pour obtenir une place dans les structures existantes constituent des obstacles réels à l’entrée en soin. D’ailleurs, le déficit structurel est aussi susceptible de décourager les professionnels de santé de première ligne, souvent les médecins généralistes, démunis face aux situations les plus graves.
Or, les rapports d’analyse de l’activité des établissements médico-sociaux publiés par l’OFDT montrent le caractère imparfait du maillage territorial. En ce qui concerne les CAARUD, le dernier rapport de l’OFDT (24) révèle que si chaque région française compte désormais au moins un CAARUD, ce qui constitue un progrès, des disparités demeurent quant à la file active moyenne gérée par les CAARUD des différentes régions. Ainsi, en 2013, la file active régionale de la Picardie, qui s’élève à 2 959 personnes, était prise en charge par trois CAARUD soit une file active moyenne de 986 personnes par structure. Dans le Nord-Pas-de-Calais, la file active régionale de 4 712 personnes était quant à elle prise en charge par douze CAARUD, soit une file active moyenne de 393 personnes par structure. Au niveau départemental, ces différences se confirment puisque la France comptait encore en 2013 huit départements dépourvus de CAARUD (Ain, Cher, Corrèze, Creuse, Eure et Loir, Lozère, Manche, Meuse). Un constat similaire peut être fait s’agissant des CSAPA (25). Le rapport de l’OFDT montre ainsi qu’au niveau national, en 2010, la file active pour 1 000 habitants âgés de 15 à 65 ans était en moyenne de 2,64 patients pour les CSAPA drogues illicites. Si les trois quarts des régions se situent dans un intervalle de plus ou moins 20 % au regard de cette moyenne nationale, certaines régions se situent bien au delà, la moyenne régionale s’élevant à 6,06 en Martinique, 5,37 en Corse, 4,87 en Guyane et 4,53 en Provence-Alpes-Côte d’Azur. La Haute-Normandie, les Pays de Loire et l’Alsace se situent en revanche nettement en dessous de la moyenne.
Ces éléments quantitatifs permettent de conclure à la nécessité de renforcer l’accessibilité géographique des établissements médico-sociaux, notamment dans les territoires ruraux. Afin de remédier à ces disparités territoriales, le rapport Reynaud préconise de planifier le maillage territorial à partir d’un schéma régional d’addictologie coordonné, inclus dans le plan régional de santé. Ce maillage territorial, qui doit être conçu de façon transversale en englobant le champ de la prévention, du médico-social et du sanitaire, pourrait être coordonné par une commission régionale addiction.
Outre la création de nouvelles structures, il convient aussi de penser des solutions adaptées aux particularités des territoires ruraux isolés. En ce sens, pour que les actions de réduction des risques soient diffusées sur tout le territoire sans nécessairement implanter de nouveaux CAARUD qui ne rencontreraient pas une file active suffisante, la Mildeca a fait figurer dans son plan d’action 2013-2015 le projet de développer des dispositifs mobiles de CAARUD en milieu rural. Le rapport de l’IGAS envisage une autre option résidant dans le rapprochement des statuts des CAARUD et des CSAPA. Après avoir constaté que dans la pratique des CSAPA réalisent des actions de réduction des risques et que des CAARUD proposent des consultations médicales, l’IGAS propose que dans les zones isolées où il n’existe qu’un seul CSAPA, celui-ci assume les missions d’un CAARUD. Une autre solution, mise en place à l’heure actuelle par l’association SAFE, consiste en l’envoi à domicile par courrier postal de matériel de réduction des risques accompagné de documentation de prévention. Les usagers de drogue en milieu rural cumulent en effet toutes les difficultés. Privés d’accès à un CAARUD, ils ne reçoivent pas toujours un très bon accueil des pharmacies pour la délivrance des kits d’injection, et prennent en outre le risque d’être stigmatisés si leur qualité d’usager de drogue est connue dans la communauté locale. Cette initiative salutaire de l’association SAFE permet donc, de façon discrète et efficace, d’amener la réduction des risques dans les territoires les plus isolés.
Enfin, il convient de faire en sorte que l’offre de soins soit suffisamment diversifiée pour répondre aux besoins des usagers de drogues dans des situations de sevrage particulièrement difficiles. L’offre de soins résidentiels répond à cette exigence. Ici encore, entre les centres thérapeutiques résidentiels (CTR), les communautés ou les appartements thérapeutiques et les familles d’accueil, les solutions existent. D’ailleurs, ces soins résidentiels ont fait la preuve de leur utilité et de leur efficacité en tant qu’ils permettent d’inscrire un servage dans le long terme en travaillant sur les habitudes de vie, ou tout simplement en permettant de travailler en parallèle sur la réinsertion sociale des usagers les plus précaires. Or, l’offre de soins résidentiels est encore jugée insuffisante par les professionnels auditionnés. Sur le plan quantitatif, le rapport Reynaud constate que, si les demandes d’admission sont élevées, les capacités d’accueil se sont réduites. Entre 1999 et 2011, le nombre des CTR est passé de 60 à 34, les capacités d’accueil en famille ont été divisées par 4 et le nombre d’appartements thérapeutiques a stagné. L’ouverture de communautés thérapeutiques n’aurait pas suffi à compenser ce mouvement. Le rapport conclut à la nécessité de doubler les capacités d’accueil des services de soins résidentiels pour parvenir à une moyenne par région de 30 places en CTR, 30 places en communautés thérapeutiques et 10 places en réseau de familles d’accueil. Il ne devrait néanmoins s’agir que d’une moyenne, puisque le soin résidentiel présente cette particularité de ne point exiger de proximité. Au contraire, l’extraction du cadre de vie constitue même une composante du processus de soin. L’estimation des besoins devrait donc être opérée sur une base nationale.
Un exemple d’accueil résidentiel en CSAPA,
le CSAPA Pierre Nicole à Paris
Les rapporteurs ont été accueillis par le CSAPA Pierre Nicole qui dispose de différentes structures résidentielles.
Ce centre propose un dispositif d’hébergement comprenant un CTR (7 places), un CTR « Justice » proposant 10 places pour les usagers sous main de justice, cinq appartements de transition permettant d’accueillir chacun deux personnes qui bénéficient en journée de la même prise en charge que les résidents du CTR, des appartements thérapeutiques relais, au nombre de 20, qui permettent d’accueillir dans Paris des patients pour une durée d’un an à l’issue de la stabilisation de leurs conduites addictives. Par ailleurs, le « Pass justice » est un dispositif permettant aux usagers sous main de justice sortant de prison ou faisant l’objet d’un suivi judiciaire d’accéder, sans condition d’intégration dans une filière de soins ou d’abstinence, d’un hébergement en hôtel (15 chambres d’hôtel). Enfin, le dispositif hiver met à la disposition de sans domicile fixe toxicomanes huit chambres d’hôtel durant la période hivernale. Les rapporteurs ont pu ainsi mesurer la diversité des services proposés par le Centre Pierre Nicole.
Permettant de travailler sur la réinsertion et la stabilisation des usagers de drogue, de faciliter la sortie de prison de détenus toxicomanes, ou de proposer une solution d’urgence à des personnes en situation de grande précarité, ces dispositifs s’inscrivent en complément des activités ambulatoires du CSAPA.
Les rapporteurs sont convaincus de l’utilité de ces structures. Ils soulignent néanmoins que ces places d’hébergement sont une offre trop rare.
Proposition n° 8 des rapporteurs : répondre au besoin de proximité et de diversité dans l’offre de soins aux usagers de drogue :
– renforcer l’accessibilité géographique des CAARUD et des CSAPA par un maillage territorial suffisant et explicite ;
– envisager des solutions alternatives pour atteindre les territoires isolés (absorption des compétences des CAARUD par un CSAPA, envoi de matériel de réduction des risques par voie postale) ;
– accroître l’offre de soins résidentiels.
C. CRÉER DE VÉRITABLES RÉSEAUX DE SOINS
La multiplicité des structures de prise en charge des addictions est un signe positif de la diversité de l’offre de soins. Mais elle est aussi la source d’une complexité décourageante pour les patients. Face à un système illisible, les usagers de substances psychotropes éprouvent des difficultés pour identifier l’interlocuteur adéquat. L’éparpillement des structures peut aussi altérer la continuité de la prise en charge et faire peser des risques sur la réussite de la rémission. Il apparaît dès lors primordial que toutes les structures impliquées, établissements médico-sociaux, services hospitaliers et médecine de ville collaborent efficacement dans le but de structurer l’offre de soins à partir des besoins du patient.
Or, les professionnels auditionnés ont confirmé l’existence de difficultés de communication entre les différents niveaux d’intervention, particulièrement en ce qui concerne les relations entre médecine de ville et structures hospitalières. Dans le même sens, le rapport de l’IGAS sur l’évaluation du dispositif médico-social de prise en charge des conduites addictives évoque la difficulté de tisser des relations de travail constructives entre les établissements médico-sociaux et le secteur de la psychiatrie. Les rapports entre établissements médico-sociaux et médecine de ville sont généralement considérés comme plus faciles, ce qui s’expliquerait par le fait que les structures médico-sociales peuvent compter parmi leur personnel un médecin généraliste. Des difficultés peuvent pourtant parfois être constatées même à ce niveau : l’IGAS rapporte que les personnels de certains CSAPA visités ont exprimé des difficultés à tisser des liens suffisants avec les médecins généralistes de leur secteur, notamment en raison de leur manque de formation en addictologie.
Face à ce constat d’un déficit de coordination, les acteurs rencontrés envisagent différentes pistes susceptibles de favoriser les interactions entre les différents niveaux de prise en charge de l’addictologie.
D’abord, une définition claire du positionnement des acteurs est nécessaire. Il convient de réaffirmer clairement les rôles et les compétences de chacun dans la prise en charge générale, et ce à tous les niveaux (prévention, soin, prise en charge des problèmes connexes).
Le positionnement de la médecine générale au sein de l’addictologie doit être défini. Cela est d’autant plus nécessaire que la médecine de ville offre une opportunité réelle d’entrée dans le soin en raison des atouts que constituent son accessibilité de droit commun et son maillage territorial conséquent. Conforter le positionnement des médecins généralistes et faciliter la mise en place de parcours de soins coordonnés apparaissent d’ailleurs comme des objectifs affichés du plan gouvernemental de lutte contre les drogues et les conduites addictives 2013-2017. À cet égard, le rapport Reynaud préconise de recentrer l’activité des médecins généralistes sur le repérage précoce et les interventions brèves, puis sur l’orientation des patients vers les structures spécialisées de proximité.
S’agissant des CSAPA, leur statut de « centres ressources » doit être valorisé. Le CSAPA doit pouvoir travailler avec l’ensemble des acteurs, qu’ils soient ou non spécialisés en addictologie, afin de leur apporter un appui pour développer certaines actions (par exemple de prévention). Son rôle de pivot dans le parcours de soins doit en outre lui permettre d’articuler les actions, et ainsi de fluidifier la circulation du patient dans le système de soins.
La Fédération addiction préconise quant à elle de s’appuyer sur les équipes de liaison et de soin en addictologie (ELSA) pour favoriser les passerelles entre le sanitaire et le médico-social, organiser l’accès aux services hospitaliers spécialisés (psychiatrie, urgences…), puis proposer un accompagnement post-hospitalisation. L’ELSA se doit en effet d’être l’interface avec l’extérieur, car l’hospitalisation d’un patient doit immédiatement conduire à envisager sa sortie ultérieure, qui doit être organisée et suivie.
Outre la question du positionnement de chaque acteur, la structuration de véritables « filières addictologiques » est conçue comme une réponse à apporter au déficit de coordination. Cette notion, valorisée dès le plan gouvernemental 2007-2011, est toujours validée dans le plan 2013-2017, qui estime que les réseaux favorisent l’inscription du travail du médecin généraliste dans un cadre multi-professionnel et dans une filière de soins coordonnés.
Le rapport Reynaud abonde en ce sens en ce qu’il plaide pour le développement de « réseaux addictions » dotés d’une triple mission. La première et principale mission consiste à coordonner les parcours de soins entre tous les acteurs médico-psycho-sociaux d’un territoire donné autour de la situation du patient. Le réseau facilite les échanges entre les professionnels sur leurs pratiques et coordonne leurs actions. Sa parfaite connaissance de l’offre de soins disponible sur le territoire lui permet d’éviter les ruptures dans la prise en charge et d’accompagner le patient dans la transition d’une structure à l’autre. La seconde mission du réseau consiste en l’appui et la formation des professionnels de soins, par exemple par l’apport d’une expertise ou d’une documentation. Enfin, le réseau peut ponctuellement avoir une mission d’accompagnement dans la mise en œuvre de nouvelles pratiques professionnelles, telle que la primo-prescription de méthadone en médecine de ville.
En dehors de la création d’un réseau de soins de droit commun, doit aussi être envisagée la question de l’offre de soins à destination des usagers de drogue en milieu pénitentiaire. Car si leur nombre n’est pas précisément connu, il ne fait aucun doute que ces usagers existent. Mme Élisabeth Avril, directrice de l’association Gaïa, estime que 40 % des usagers des CSAPA et des CAARUD ont connu en moyenne une incarcération totale d’une dizaine d’années, qui résulte souvent de l’accumulation de petites périodes d’incarcération. Or, des défaillances dans la continuité des soins peuvent être constatées tant au niveau de la prise en charge sanitaire pendant la détention qu’au moment de la sortie.
Lors de son audition par les rapporteurs, le Président du Conseil national de l’ordre des médecins a d’abord insisté sur le manque de coordination lors de la prise en charge sanitaire en détention. Un rapport publié en 2012 par la Fédération addiction (26) opère un constat similaire puisqu’il observe le morcellement des soins auquel sont confrontés les détenus toxicomanes qui, présentant souvent simultanément des problèmes d’ordre psychiatrique, somatique et addictologique, doivent faire face à plusieurs interlocuteurs que sont l’unité de consultation et de soins ambulatoires (UCSA) en charge des soins somatiques dans l’établissement, le service médico-psychologique régional (SMPR) pour les soins psychiatriques, et un CSAPA pour l’addictologie. Le rapport constate que « la pluralité des acteurs, la diversité des modalités de suivi des détenus et d’organisation des soins en détention fait de la coordination des différents intervenants santé (UCSA, CSAPA, SMPR), un enjeu majeur pour assurer la continuité des soins. Or ce principe ne semble pas acquis dans un nombre important d’établissements ».
Des difficultés ont également été mises à jour au stade de la préparation de la sortie de détention, lorsque le détenu doit être mis en contact avec des structures de soins susceptibles de le prendre en charge à la sortie. Le manque de coordination est alors très fortement pénalisant pour le détenu qui verra la pérennité de sa prise en charge – si tant est qu’elle ait pu avoir lieu de façon satisfaisante – remise en cause à la sortie. Selon le docteur Laurent Michel, directeur médical du CSAPA Pierre Nicole à Paris qui intervient en milieu pénitentiaire, la situation est souvent encore aggravée par la lenteur des démarches administratives que doivent réaliser les détenus à la sortie pour obtenir leurs droits de prise en charge médicale. En l’absence de couverture sociale, le financement de cette prise en charge pèse alors sur les CSAPA. Pour apporter une solution à ce problème, M. Michel préconise l’instauration d’une couverture maladie universelle (CMU) complémentaire à la sortie de prison, ce qui faciliterait cette période transitoire et donnerait la possibilité aux usagers de drogue de poursuivre leur traitement.
Pour tenter d’améliorer la question de la prise en charge des détenus toxicomanes, et conformément au plan d’actions stratégiques 2010-2014 « Politique de santé pour les personnes placées sous main de justice », le dispositif des CSAPA référents intervenant en milieu pénitentiaire a été mis en place en 2011. Ces CSAPA, au nombre de 156, se sont vus dotés d’un demi-ETP d’éducateur pour coordonner la continuité des soins. Selon la direction de l’administration pénitentiaire (DAP), ce dispositif est réputé présenter un intérêt réel dans la mesure où les intervenants extérieurs entretiennent un rapport différent avec les détenus, qui sont amenés à se confier davantage. Il permettrait en outre de faciliter la transition entre le soin en milieu carcéral et le soin à l’extérieur. Les rapporteurs jugent ce dispositif intéressant, mais tiennent à souligner que tous les acteurs auditionnés ne se sont pas montrés pleinement satisfaits par le dispositif. En particulier, la Fédération addictions a émis des réserves à propos de la visibilité de ces CSAPA référents et des disparités régionales qui peuvent exister en fonction de la politique des ARS. Il semble donc nécessaire de continuer à travailler sur une meilleure connaissance réciproque des différents acteurs et de renforcer la visibilité des CSAPA référents en milieu pénitentiaire.
Proposition n° 9 des rapporteurs : préciser le positionnement des acteurs de l’addictologie dans le parcours de soins et améliorer la coordination de leurs actions :
– favoriser le développement des « réseaux addictions » et organiser des parcours de soins sous la responsabilité des agences régionales de la santé (ARS) ;
– améliorer la visibilité et le rôle des centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) référents en milieu pénitentiaire.
III. LA RÉDUCTION DES RISQUES : POURSUIVRE ET APPROFONDIR UNE INDISPENSABLE POLITIQUE DE SANTÉ PUBLIQUE
Introduite au milieu des années 1980, avec un certain retard au regard des actions entreprises par d’autres pays industrialisés, la politique de réduction des risques française s’est progressivement enrichie de nouveaux outils, rendus indispensables pour faire face à l’épidémie de sida, particulièrement dévastatrice chez les usagers de drogues. Des programmes d’échanges de seringues aux traitements de substitution aux opiacés jusqu’à l’actuel débat relatif aux salles de consommation à moindre risque, les rapporteurs ont jugé utile de faire le point sur les différentes composantes de ce volet de la politique de lutte contre l’usage de substances illicites.
A. UNE POLITIQUE PRAGMATIQUE AYANT FAIT LA PREUVE DE SON EFFICACITÉ
Face à la propagation rapide du VIH au sein des usagers de drogue dans les années 1980, les pouvoirs publics ont été contraints d’adapter la politique de lutte contre l’usage de substances illicites, jusqu’alors fondée sur le principe d’abstinence, et d’autoriser la mise en place d’une politique de réduction des risques.
En 1987, au moment où l’association Médecins du monde ouvre un centre de dépistage du VIH anonyme et gratuit, il s’avère que 20 % des séropositifs sont des usagers de drogues. Le partage et la réutilisation des seringues usagées sont pratiques courantes en raison de l’interdiction de se procurer des seringues en pharmacie de manière anonyme, prévue par le décret du 13 mars 1972 (27). Face à l’urgence de la situation, Médecins du monde décide d’utiliser le droit d’ingérence dans le système de soins et initie un premier programme d’échanges de seringues à Paris fin 1989.
Les pouvoirs publics franchissent alors une première étape avec la libéralisation de la vente de seringues. Le décret de 1972 est abrogé par le décret n° 87-328 du 13 mai 1987 qui autorise la mise en vente libre des seringues pour les personnes majeures. Les évaluations réalisées un an plus tard révèlent les effets positifs de la mesure : non seulement le libre accès n’a pas provoqué d’augmentation de l’usage de drogue, mais il a favorisé le non-partage des seringues. La mesure ne suffit pas pour autant à enrayer l’épidémie du sida : fin 1988, la France totalise plus de 30 % des cas de sida en Europe (28). Les associations développent progressivement différentes actions tendant à aller vers les usagers, qui ne fréquentent pas le système de soins (ni général ni spécialisé). Dès 1992, la direction générale de la santé (DGS) sollicite les associations pour créer les premiers lieux d’accueil des usagers de drogue, les « boutiques », qui mettent en place des actions de prévention et distribuent du matériel de réduction des risques en même temps qu’elles proposent un accueil et des soins de première nécessité. Les programmes d’échanges de seringues se développent, portés par des associations comme Aides et Médecins du Monde qui en ouvrent dans plusieurs grandes villes françaises. Pour favoriser ces actions, le décret n° 95-255 du 7 mars 1995 permet aux personnes physiques et aux associations à but non lucratif de délivrer des seringues stériles.
Une deuxième étape importante dans la progression de la réduction des risques est franchie avec l’autorisation des traitements de substitution aux opiacés, et la mise sur le marché de différents produits. Une circulaire n° 72 du 9 novembre 1993 de la DGS permet les premières prescriptions de méthadone aux usagers d’héroïne en France, avant que cette substance ne reçoive son autorisation de mise sur le marché en mars 1995 en vue du « traitement substitutif des pharmacodépendances majeures aux opiacés dans le cadre d’une prise en charge médicale, sociale et psychologique ». Quelques mois plus tard intervient, le 31 juillet 1995, l’autorisation de mise sur le marché du Subutex® (buprénorphine haut dosage).
La troisième grande étape intervient avec la structuration de la réduction des risques. La loi relative à la politique de santé publique du 9 août 2004 confie en son article 12 à l’État la définition de la politique de réduction des risques en direction des usagers de drogue. Les objectifs de cette politique sont par ailleurs définis : « la politique de réduction des risques en direction des usagers de drogue vise à prévenir la transmission des infections, la mortalité par surdose par injection de drogue intraveineuse et les dommages sociaux et psychologiques liés à la toxicomanie par des substances classées comme stupéfiants ». La loi prévoit alors la participation des centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue (CAARUD) à cette politique et pose le principe selon lequel « les personnes accueillies dans les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue bénéficient d’une prise en charge anonyme et gratuite ». Ces CAARUD, mis en place effectivement en 2005, sont des « structures à bas seuil d’exigence » au sens où l’accueil dans ces centres est inconditionnel.
Un exemple de CAARUD :
la Boutique 18 à Paris
Les rapporteurs se sont rendus au CAARUD « Boutique 18 », qui fut historiquement la première boutique d’accueil à bas seuil d’exigence ouverte à Paris près de la station Marx Dormoy par l’association Charonne. Après une période d’ouverture difficile, en raison de l’hostilité persistante des riverains, la boutique a finalement vu la légalité de son existence confirmée par la justice en 2000. Devenu CAARUD avec l’institutionnalisation de la réduction des risques par la loi de santé publique de 2004, l’établissement est aujourd’hui localisé dans le XVIIIème arrondissement de Paris, à proximité de grands axes et du boulevard périphérique, donc près des lieux de consommation de drogue et de prostitution, mais sans voisinage immédiat. Cette implantation, idéale pour accomplir sa mission qui est d’aller vers les usagers de drogue, conduit à la prise en charge par ce CAARUD d’une file active de 3 000 personnes. Chaque année, le centre comptabilise 30 000 passages, preuve s’il en est de la nécessité de son existence. Les usagers fréquentant le lieu, principalement consommateurs de crack, constituent une population assez âgée – la moyenne d’âge est de 42 ans – ce qui s’explique par le fait que les jeunes usagers de drogues ne se reconnaissent pas encore dans cette population de toxicomanes, fortement stigmatisée. Le centre a également ouvert un « pôle prostitution » afin de proposer un accueil aux prostituées dont certaines sont aussi usagères de drogues.
Pour traiter de la diversité des situations des usagers de drogue, le CAARUD propose des services divers : un centre d’hébergement et de stabilisation comprenant 25 chambres d’hôtel, une équipe mobile « Bociek », une maraude dans le XIème arrondissement, un pôle addiction, et un pôle social. Il a recours aux services d’un podologue, prestation indispensable pour les usagers de crack dont l’addiction les conduit à marcher des heures durant, jour et nuit, à la recherche du produit, et aux services d’une socio-esthéticienne qui travaille sur la restauration de l’image et de l’estime que les usagers ont d’eux-mêmes.
Parmi les activités proposées, le centre travaille sur l’ « occupationnel » qui vise à faire en sorte que les usagers pensent moins à la consommation, à partir d’ateliers généralement proposés sur leur initiative afin de les impliquer dans la vie de l’établissement. Parmi les actions récentes peuvent être cités l’entretien d’un potager, des ateliers artistiques ou un atelier confection et partage du repas.
Selon Mme Isabelle Roux, directrice de l’établissement, la gratuité et l’anonymat de l’accueil en CAARUD permettent de nouer un premier contact avec des usagers qui n’acceptent souvent de franchir le seuil de ce type de structure qu’après une dizaine d’années d’errance. En ce sens, le CAARUD constitue une première marche entre la rue et les centres de soin. En effet, seuls les soins de première nécessité sont délivrés en CAARUD, qui n’opère ni le suivi sanitaire de l’usager, ni la délivrance des produits de substitution. Le CAARUD assume en revanche des missions de réduction des risques, notamment la mise en place de programmes d’échanges de seringues. Ceux-ci ont lieu à la fois au centre lui-même, mais aussi dans la rue, avec les maraudes à pied ou les bus mobiles qui permettent d’aller vers les usagers les plus isolés.
Pour un déroulement serein de ces activités, un effort régulier et substantiel de communication de la direction auprès des forces de l’ordre est nécessaire. In fine, la remarquable mobilisation des employés comme des bénévoles du CAARUD permet de mettre en œuvre la réduction des risques au plus près des usagers.
Tous les experts et professionnels auditionnés sur le sujet se sont accordés pour reconnaître les excellents résultats de la politique de réduction des risques. Sur le plan sanitaire, les différents outils mis en place ont permis d’endiguer la propagation du sida chez les usagers de drogue. L’enquête Coquelicot mettait déjà en évidence en 2004 que la prévalence du VIH dans la population des usagers de drogue en France était passée de 50 % à la fin des années 1980 à environ 10 % en 2004. D’après les premiers résultats de l’enquête Coquelicot 2010 (29), ce taux serait depuis resté stable.
Cette politique a aussi permis d’améliorer la qualité de vie des personnes consommatrices, de les connaître et de les approcher. Elle a conduit à l’évolution du regard posé sur les usagers de drogue, notamment de la part des médecins. Désormais, le savoir en addictologie se partage, et l’expertise de l’usager sur sa propre consommation est reconnue.
Si certains succès peuvent être soulignés, les personnes auditionnées ont néanmoins rappelé l’existence de certaines réserves.
En premier lieu, sur le plan sanitaire et alors que les résultats relatifs à la contamination au VIH peuvent être qualifiés d’exceptionnels, le bilan est nettement moins positif s’agissant de la transmission de l’hépatite C (VHC). Bien que la proportion d’usagers de drogues illicites contaminés par le VHC ait diminué ces vingt dernières années, passant d’un taux de contamination 60 % en 1995 à 44 % aujourd’hui, ce taux demeure très élevé. Dans certaines populations de toxicomanes, russophones ou bulgares notamment, ce taux est encore plus inquiétant puisqu’il peut atteindre 90 % du groupe d’usagers. Selon le docteur Delile, le taux de mortalité est lui-même très élevé puisque sur la décennie des années 2000 peut être observée une moyenne annuelle de 2 600 décès liés à l’hépatite C. Or, 70 % des nouveaux cas répertoriés chaque année sont liés à l’usage de drogues par voie intraveineuse ou par sniff. Il faut en effet souligner que dans le cas du HVC, pour être contaminé, une injection suffit. Les premières injections se révèlent être à très haut risque, puisque le partage du matériel d’injection ou même le partage de pailles lors de la consommation de cocaïne peuvent suffire. Compte tenu du fait que le coût annuel et par patient du traitement de l’hépatite C peut atteindre 80 000 euros, un renforcement de la politique de réduction des risques pour atteindre de meilleurs résultats sur ce terrain apparaît opportun.
Or, et c’est là le reproche essentiel qu’ont émis les experts auditionnés, les adaptations des actions de réduction des risques aux besoins actuels des usagers n’ont pas été réalisées. Le cas des traitements de substitution est symptomatique de ce statu quo. Certains des professionnels de santé auditionnés ont en effet regretté que la France n’autorise encore à ce jour que deux types de traitement, alors même que de nouvelles solutions thérapeutiques se sont développées à l’étranger. Sur le plan des substances remboursées d’abord, le cas des sulfates de morphine fait ainsi actuellement l’objet d’un débat. Certains experts considèrent qu’en cas d’échec de la buprénorphine et de la méthadone, ce produit à effet immédiat pourrait être une réussite pour certains patients. S’agissant ensuite du mode d’administration du traitement, aujourd’hui limité à la prise de gélules ou de sirop, l’introduction de traitements de substitution injectables, qui permettent au patient de ne pas devoir rompre brutalement avec le geste de l’injection, pourrait également être envisagée. Concernant le processus de prescription enfin, l’éventualité d’étendre la primo-prescription de la méthadone, actuellement réservée aux CSAPA et structures hospitalières, à la médecine de ville est également en discussion. La prescription en première intention par les généralistes permettrait en effet de favoriser l’accès à ce produit. Des réticences existent néanmoins en raison de la dangerosité du produit et de la nécessité de sécuriser au mieux sa délivrance. L’enquête « méthaville » (30) qui devrait être prochainement publiée, semble avoir abouti à des résultats positifs. La primo-prescription de méthadone en médecine de ville aurait une efficacité comparable à celle réalisée en centre de soins, à la fois en termes d’effets du traitement et d’abstinence à l’héroïne et au crack. À efficacité comparable, elle serait aussi moins onéreuse et permettrait une meilleure observance du traitement par le patient (31).
Outre le cas des traitements de substitution, l’adaptation des outils au défi que représente la consommation des nouveaux produits de synthèse pose également question. Sur ce point, il est frappant de constater qu’actuellement, la réduction des risques face à ce phénomène repose essentiellement sur les retours d’expérience que les usagers publient sur internet. Si ces actions d’auto-support peuvent être encouragées du fait de leur utilité, il n’en demeure pas moins nécessaire que les pouvoirs publics développent les moyens d’adapter la réduction des risques à ces nouveaux produits.
La réduction des risques sur internet :
les forums d’usagers, exemple d’actions d’auto-support des usagers de drogue
M. Pierre Chappard, président de Psychoactif, a présenté aux rapporteurs le site internet développé par son association. Le principe de fonctionnement est basé sur la logique de l’auto-support : l’action émane des usagers ou d’anciens usagers de substances illicites. Le site leur permet de publier leurs témoignages, notamment des retours d’expérience, ou « trip reports », au sein desquels ils décrivent les produits utilisés, leur dosage et leurs effets. Ainsi, la notion de plaisir dans l’absorption du produit n’est pas censurée car cela ferait perdre toute crédibilité au site auprès des usagers. En revanche, les régulateurs du site veillent à ce que la plateforme ne soit pas utilisée pour partager des « plans » d’achats de produits.
Il existe trois sites de ce type en France, (Psychoactif, Psychonaut et Lucid State) ce qui est peu au regard de ce qui existe dans les pays anglo-saxons. L’ambition est de proposer aux usagers la possibilité de s’informer, de communiquer, de s’entraider, d’échanger sur les pratiques et les expériences dans une optique de réduction des risques.
Internet permet en effet de faire une réduction des risques « de masse », le site Psychoactif recevant en moyenne 1 000 visites par jour. Selon l’OFDT, entre 2002 et 2011, la part des européens de 15-24 ans déclarant avoir eu recours à internet comme source d’information sur les produits psychoactifs est passée de 30 % à 40 %.
Ces forums peuvent aussi permettre de diffuser l’information sur des programmes de prévention ou de réduction des risques, tels que le programme d’envoi de matériel d’injection stérile à domicile proposé par l’association SAFE, ou le programme I-trend OFDT qui permet aux usagers d’envoyer un échantillon afin de connaître la composition du produit qu’ils consomment et de réaliser des alertes en cas de toxicité.
Les experts auditionnés ont donc souhaité souligner le fait que des voies d’amélioration de la politique de réduction des risques peuvent encore être recherchées. D’après M. Andréo, de l’association Aides, l’absence d’avancées récentes sur ce terrain trouve une explication dans les freins posés par la loi de 1970 qui, en pénalisant l’usage de substances illicites, aboutit à ce que la réduction des risques s’arrête là où commence le produit. Ceci explique probablement que certains outils expérimentés à l’étranger, comme les salles de consommation à moindre risque, n’existent pas en France. À l’issue des auditions et déplacements qu’ils ont effectués, les rapporteurs souhaitent prendre position sur trois dispositifs en particulier : les traitements de substitution aux opiacés, les programmes d’échanges de seringue, et les salles de consommation à moindre risque.
B. CONSOLIDER LE CONTRÔLE DES TRAITEMENTS DE SUBSTITUTION AUX OPIACÉS
Les traitements de substitution aux opiacés (TSO) constituent aujourd’hui une composante essentielle de la politique de lutte contre l’usage de substances illicites. En effet, les TSO permettent de réduire les risques et les dommages liés à la consommation de substances psychotropes tout en répondant aux besoins de l’usager. Ils jouent alors un rôle de levier car ils améliorent la qualité de vie du patient et renforcent la relation qu’il entretient avec son médecin. Si les TSO ne permettent pas toujours une « guérison » totale, ils autorisent néanmoins le retour à une vie normale et facilitent la stabilisation du comportement addictif sur le long terme. Ils constituent en ce sens un outil symptomatique de la liaison qui existe entre l’objectif de soin et celui de la réduction des risques.
Il existe actuellement en France deux options thérapeutiques pour la dépendance aux opiacés : la méthadone et la buprénorphine haut dosage (BHD) qui sont d’ailleurs incluses par l’Organisation mondiale de la santé (OMS) dans la liste des « médicaments essentiels ». La méthadone a été introduite en France en 1996. Ce produit présente d’importants risques de surdose, notamment au début du traitement, le risque étant accru en cas de polyconsommation. Selon les résultats de l’enquête DRAMES, la moitié des 310 décès par surdose répertoriés en 2013 étaient ainsi liés à la méthadone. Bien que le nombre de ces décès soit en baisse (32) et doive être relativisé au regard des 50 000 patients traités avec ce produit, l’existence de ces risques explique qu’il ait été décidé que la méthadone ne puisse être primo-prescrite en médecine de ville. La prescription en première intention de ce produit relève donc des seuls médecins exerçant en structure hospitalière ou au sein d’un CSAPA et est soumise à un protocole strict. La prescription de la BHD, à l’utilisation moins risquée, intervient quant à elle dans des conditions plus souples, et peut être réalisée par les médecins généralistes.
Ces TSO sont remboursés sur le fondement du régime général de l’assurance maladie. En 2013, le total des montants remboursés de TSO par le régime général s’est élevé à un peu moins de 69 millions d’euros, pour un nombre total de 152 000 bénéficiaires au second semestre selon les données de la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS). La BHD est de loin le médicament de substitution le plus prescrit puisqu’elle concerne 67 % des remboursements de TSO. Les 33 % restant concernent donc la méthadone, avec une répartition équilibrée entre le remboursement de la méthadone sous forme de sirop (16 %) et sous forme de gélule (17 %). Sur la dernière décennie, le nombre de remboursements est allé à la hausse, pour la BHD comme pour la méthadone. S’agissant de la BHD, le nombre de bénéficiaires, de 79 662 au premier semestre 2004, est monté jusque 103 014 au premier semestre 2010, mais est depuis redescendu pour atteindre le nombre de 97 343 au deuxième semestre 2013.
NOMBRE DES BÉNÉFICIAIRES DE REMBOURSEMENTS
DE LA BUPRÉNORPHINE HAUT DOSAGE
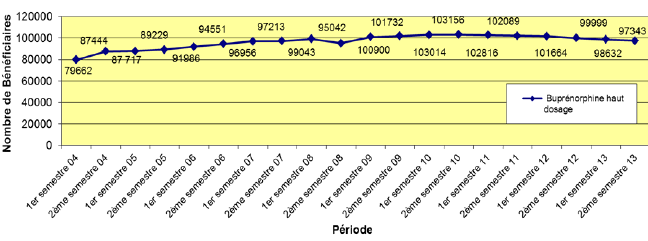
Source : CNAMTS.
Le remboursement de la méthadone a également suivi une courbe à la hausse, avec une variable liée à la mise sur le marché en 2008 de la méthadone sous forme de gélule. Le nombre de bénéficiaires de la méthadone sous forme de sirop est ainsi passé de 10 802 au premier semestre 2004 à 29 586 au premier semestre 2011, et a diminué depuis pour atteindre 24 843 personnes au deuxième semestre 2013. La croissance du nombre de bénéficiaires a commencé à ralentir significativement en 2009, lorsque la méthadone sous forme de gélule a atteint un niveau significatif. Le nombre de bénéficiaires de ce traitement a en effet suivi une croissance constante depuis sa mise sur le marché, passant de 1 488 au premier semestre 2008 à 25 143 au deuxième semestre 2013. Selon la CNAMTS, l’augmentation des remboursements de la méthadone tient pour une part (33) à l’élargissement de l’offre de soins, le nombre de structures prenant en charge les patients sous méthadone ayant augmenté.
NOMBRE DES BÉNÉFICIAIRES DE REMBOURSEMENTS DE LA MÉTHADONE
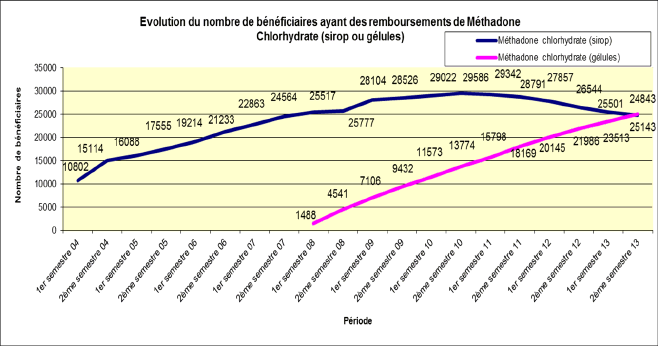
Source : CNAMTS.
En dépit de leur indéniable utilité comme instrument de soin et de réduction des risques, les TSO demeurent sujets à polémiques, nourries de façon récurrente par la révélation de cas de mésusages, de nomadisme médical, voire de trafics à plus grande échelle, qui concernent principalement un produit : le Subutex®. L’expertise collective de l’Inserm relative aux médicaments psychotropes (34) reconnaît que les TSO peuvent faire l’objet de mésusages. Ceux-ci prennent la forme de non-respect des doses prescrites, ou d’utilisation par voie d’injection au lieu de l’absorption. Lors de son audition par les rapporteurs, le professeur Constentin a aussi dénoncé le trafic lié à la circulation du Subutex®, facilité selon lui par la multiplicité des prescripteurs de ce produit qui peut être primo-prescrit en médecine de ville. Ceci rendrait plus aisé le nomadisme médical, pratique qui consiste pour un patient à se faire prescrire une substance auprès de différents médecins, soit pour pouvoir en ingérer de plus grandes quantités dans le cadre de mésusage, soit pour se livrer à un trafic de ce produit. Si ces pratiques existent bel et bien, Mme Maryse Lapeyre-Mestre, expert ayant participé au rapport d’expertise collective de l’Inserm, a néanmoins relativisé l’ampleur du nomadisme médical lié à la délivrance de BHD, qui concernerait moins de 5 % des patients, avec des taux variables selon les régions (les détournements interviennent majoritairement en Île-de-France, Provence-Alpes-Côte d’Azur et Alsace).
Face à ces pratiques dangereuses et contestables, une réaction des pouvoirs publics s’impose. Différents dispositifs de contrôle ont d’ores et déjà été mis en œuvre, notamment par la CNAMTS, qui s’appuie sur les procédures de remboursement des TSO pour lutter contre le mésusage, la fraude et les trafics.
Le premier programme mis en œuvre par la CNAMTS en 2004 concerne les bénéficiaires de TSO suspectés d’être à l’origine d’un mésusage ou d’un détournement d’usage. L’indice de ce mésusage repose sur l’observation de quantités remboursées correspondant à une consommation du traitement très supérieure aux posologies thérapeutiques (le seuil de posologie étant de 32 mg/jour pour la BHD et de 300 mg/jour pour la méthadone), parfois associée au constat d’un nomadisme médical. Au deuxième semestre 2013, le nombre de bénéficiaires concernés par une posologie supérieure à 32 mg/jour de BHD était de 1 435 personnes. Après analyse de la justification médicale des soins, la CNAMTS peut agir sur ces bénéficiaires en les soumettant au protocole de soin spécifique de l’article L. 324-1 du code de la sécurité sociale, ou en décidant la suspension des prestations pour soins non justifiés par l’état de santé (article L. 315-2 du même code). En sus, si une fraude est constatée, la CNAMTS a la possibilité de porter plainte au pénal ou, depuis 2013, d’engager des procédures de pénalités financières. Ainsi, en 2013, sur les 1 136 contrôles réalisés, 471 patients ont été soumis au protocole de soins, 626 se sont vus opposer la suspension des prestations, et 39 actions pénales ou procédures de pénalités financières ont été menées.
Le deuxième programme, mis en œuvre en 2005, s’intéresse aux « mégaconsommants », c’est-à-dire aux bénéficiaires de prescriptions médicamenteuses excessives associées à un nomadisme médical et pharmaceutique. Ici encore, lorsque l’analyse médicale du bénéficiaire de soin aboutit au constat d’un mésusage, le patient peut se voir imposer la mise en place d’un protocole de soins ou la suspension des prestations. Les éventuels responsables de la fraude, qu’il s’agisse du patient, du médecin ou du pharmacien, sont par ailleurs exposés à une plainte pénale ou une procédure de pénalité financière. D’après les données provisoires délivrées par la CNAMTS, 844 bénéficiaires ont été repérés par ce biais en 2013. Dans 46 % des cas des actions médicalisées ont été menées, tandis que 11,5 % des cas ont abouti à une action pénale ou financière. Il convient néanmoins de préciser que ce dispositif concerne le mésusage de toutes les classes thérapeutiques, et ne se limite donc pas aux seuls détournements de psychotropes.
Un troisième programme, lancé en 2006, fait reposer la lutte contre la fraude sur le contrôle des professionnels de santé (pharmacies et prescripteurs) à l’origine de prescriptions et de facturations aberrantes de TSO. Lorsque des manquements sont identifiés, les actions à l’encontre des professionnels sont graduées et peuvent aller de la lettre de mise en garde à la saisine des conseils de l’ordre jusqu’au dépôt de plainte pénale ou au signalement au procureur de la République. Dans les deux derniers cas de figure, les sanctions peuvent être lourdes puisque les conseils de l’ordre peuvent prononcer une interdiction temporaire du droit de donner des soins allant de quinze jours à quatre ans, tandis que les condamnations pénales peuvent consister au prononcé d’une peine d’emprisonnement de un an à dix-huit mois, avec ou sans sursis, avec des peines d’amende assorties de l’interdiction d’exercer pendant cinq ans au plus.
Si ces dispositifs témoignent d’une volonté réelle de lutte contre le trafic des TSO et psychotropes par la CNAMTS, les sur-prescriptions abusives ou les trafics impliquant des médecins demeurent insuffisamment poursuivis sur le plan disciplinaire. Interrogé sur ce point, le président du Conseil national de l’ordre des médecins a pourtant affirmé qu’une procédure disciplinaire est enclenchée chaque fois qu’un cas impliquant un professionnel dans un trafic lui est signalé par le procureur de la République, les services de police ou la CNAMTS. Le faible nombre de procédures ne serait donc pas le fruit d’un manque de volontarisme, mais la résultante d’une mauvaise circulation de l’information entre le Conseil national de l’ordre et les conseils départementaux ou la CNAMTS. Tous les professionnels de santé ont pourtant l’obligation (35) de déclarer les cas d’abus et de dépendance aux centres d’évaluation et d’information sur la pharmacodépendance et d’addictovigilance (CEIP) de leur région. S’agissant des pharmaciens, Mme Adenot, présidente du Conseil national de l’ordre des pharmaciens, a tenté d’expliquer l’origine de cette sous-notification des cas d’abus et de dépendance aux médicaments psychotropes par deux raisons principales. D’une part, le risque qui pèse sur les pharmaciens qui décideraient d’intervenir face à l’agressivité des détenteurs de fausses ordonnances. D’autre part, la masse des fausses ordonnances qui, si elles devaient être toutes notifiées, exigerait que les pharmaciens y consacrent énormément de temps.
Face à ce constat, il apparait nécessaire de consolider le contrôle des TSO. En réponse aux mésusages et trafics divers, l’expertise collective de l’Inserm a émis diverses recommandations tendant à mieux encadrer la prescription et la délivrance de ces traitements.
Parmi ces recommandations figure en première ligne la prescription de la buprénorphine par des médecins habilités, par exemple titulaires d’une capacité d’addictologie. Selon l’Inserm, réserver la prescription à des médecins qualifiés permettrait de diversifier l’offre de traitement (nouvelles molécules, modification des doses, de leur fréquence et de la durée du traitement).
Néanmoins, cette idée ne fait pas consensus. Interrogé sur ce point, le président du Conseil national de l’ordre des médecins a fait part de son scepticisme, rappelant que les expériences déjà réalisées de la restriction du droit de prescription n’avaient pas permis d’induire des comportements de pratique totalement maîtrisée de la part des professionnels. Surtout, M. Bouet a souligné l’écueil auquel conduirait pareille réforme sur le plan de l’accès au soin : alors que la France compte 98 000 généralistes, seuls 900 addictologues peuvent être dénombrés. Or, comme le rappelle le docteur Karila, la primo-prescription de la BHD en médecine de ville a véritablement permis l’accès à ce traitement. Réserver la prescription de TSO aux seuls addictologues conduirait à se priver d’un nombre conséquent de professionnels de la santé alors même que la population de patients concernée exige l’accès à un soin de proximité. Mme Adenot a partagé ce point de vue, estimant que si l’encadrement de la prescription devait être resserré, il faudrait au préalable s’assurer d’une accessibilité suffisante des professionnels de santé habilités à primo-prescrire la BHD. M. Bouet a quant à lui estimé envisageable l’établissement d’un système d’agrément des médecins souhaitant être prescripteurs de TSO, à condition toutefois que l’agrément ne soit pas subordonné à l’obtention d’un diplôme en addictologie, ce qui serait trop restrictif.
L’idée est donc controversée, et se voit d’ailleurs opposer une autre proposition en sens contraire soutenue par la Mildeca, qui consisterait à élargir la primo-prescription de la méthadone à la médecine de ville afin d’éviter le mésusage et de favoriser une prise en charge adaptée. Entre l’idée de resserrer les conditions de prescription pour lutter contre les trafics, et celle d’étendre la délivrance en première intention de la méthadone afin de renforcer l’accès à ce traitement, les préoccupations des acteurs divergent donc.
Une autre recommandation à même de consolider le traitement de la délivrance des TSO a davantage fait consensus parmi les professionnels auditionnés. Il s’agit du recours à l’e-prescription.
La présidente du Conseil national de l’ordre des pharmaciens appuie avec conviction la proposition d’introduire un dispositif d’e-prescription, d’autant que la France est l’un des derniers pays européens à ne pas l’avoir instaurée alors même que ce système permettrait de résoudre en grande partie les problèmes de mésusage et de trafic. Il s’agit en effet pour le médecin de réaliser la prescription en ligne, en étant au besoin guidé par un logiciel d’aide à la prescription. La prescription passe ensuite par un hébergeur, puis est transmise au pharmacien lorsque le patient se présente dans une officine pour se procurer le médicament. L’information transmise au pharmacien constitue des données structurées qui peuvent être extraites et intégrées au logiciel du pharmacien (logiciel qui fournit une aide à la délivrance). Ce détail a de l’importance dans la mesure où le projet actuellement à l’étude par la sécurité sociale consiste en une version améliorée de flux informatiques, sous forme de PDF, qui ne permettrait pas aux pharmaciens de disposer de données structurées. Or, selon Mme Adenot, pareil projet viserait davantage à gagner en efficience au niveau de la sécurité sociale en limitant les procédures papier qu’à mettre en place un véritable système d’e-prescription. Convaincus de l’intérêt d’un véritable système d’e-prescription dans la lutte contre la fraude et les trafics des TSO, les rapporteurs préconisent de mettre en place rapidement un tel mécanisme.
Pour lutter contre le trafic, la BHD, qui n’est pas classée comme stupéfiant, au contraire de la méthadone, a néanmoins été inscrite par un arrêté du 1er avril 2008 sur la liste des produits pour lesquels la prescription est sécurisée. Cela signifie que la BHD ne peut être prescrite par un médecin que sur ordonnance sécurisée, avec rédaction de la posologie en toutes lettres et mention systématique du nom du pharmacien ou de la pharmacie sur l’ordonnance. La durée maximale de la prescription est de 28 jours et la délivrance est fractionnée par période de 7 jours sauf si le prescripteur mentionne sur l’ordonnance « délivrance en une fois ». Il s’agit là de précautions utiles, mais pas nécessairement suffisantes. En effet, comme l’a souligné Mme Adenot, la mention du nom du pharmacien n’est exigée que pour le remboursement du médicament. Or, elle ne l’est pas pour la dispensation. Cela signifie qu’un client qui présenterait une ordonnance falsifiée ne mentionnant pas la pharmacie de délivrance conserve la possibilité de renoncer au remboursement et de payer le produit pour se le voir délivrer. Dans ces conditions, il apparaît judicieux que la mention de l’officine de pharmacie soit mentionnée aussi pour la dispensation. Pour renforcer encore ces ordonnances sécurisées, l’Inserm préconise d’expérimenter différentes options autorisées par l’évolution des technologies, telles que la télé prescription entre médecin et pharmacien. La préconisation relative à l’e-prescription rejoint cette recommandation.
Proposition n° 10 des rapporteurs : renforcer le contrôle des traitements de substitution aux opiacés :
– mettre en place la prescription électronique (e-presciption) ;
– renforcer les ordonnances sécurisées en conditionnant la délivrance du traitement à la désignation de l’officine de pharmacie.
C. DÉVELOPPER ET SÉCURISER LES PROGRAMMES D’ÉCHANGES DE SERINGUES
Selon la définition donnée par l’Inserm, les programmes d’échanges de seringues (PES) sont des structures qui mettent à disposition des usagers de drogues injectables du matériel d’injection stérile (gratuitement ou non) dans le but de réduire la transmission des virus et infections liée au partage de matériel de consommation. Ils offrent également du matériel servant à préparer l’injection (filtres, eau, récipients pour le mélange) ou la consommation de drogues sans injection (pailles/pipes à crack, feuilles d’aluminium...). En France, ces PES ont été implantés à titre expérimental en 1989 et sont depuis 1995 officiellement reconnus dans le cadre de la politique de réduction des risques. Dans la mesure où l’objectif est d’être au plus proche du public concerné, les PES ont été conçus en France sous différentes formes : mise à disposition et récupération de matériel dans les CAARUD, distribution par les équipes mobiles des CAARUD équipés de bus ou les maraudes à pied qui vont vers l’usager, installation de distributeurs automatiques en ville ou envoi par courrier postal pour atteindre les usagers les plus isolés en milieu rural. La diversité des programmes doit permettre de répondre aux besoins des différents types d’usagers de drogue, qui ne sont pas tous prêts à franchir la porte d’une structure telle qu’un CAARUD.
Sur le plan des résultats, l’expertise collective de l’Inserm, qui a effectué une revue des évaluations scientifiques consacrées à cet outil de réduction des risques, conclue aux résultats positifs des PES. Ces programmes permettent de réduire les comportements à risque liés à l’injection tels que le partage et la réutilisation de matériel, et améliorent les pratiques visant à l’élimination sans risque du matériel usagé. La baisse de la fréquence de l’injection et l’augmentation de l’usage de désinfectants font aussi partie des résultats positifs observés, tout comme l’amélioration de l’orientation des usagers vers les services sanitaires et sociaux. À l’inverse, les études n’ont pas révélé d’effets secondaires négatifs tels que l’attrait de nouveaux usagers. S’agissant des effets sur la transmission du VIH et du VHC, les résultats sont plus difficiles à évaluer, en raison notamment de la prévalence faible de ces maladies et du fait que les PES sont généralement associés à d’autres dispositifs de réduction des risques, de sorte que le lien de causalité peut être difficile à établir. Les études prises en compte par l’Inserm ont conclu à une efficacité des PES sur la transmission du VIH et du VHC, mais à des niveaux plus faibles que ce que des études plus anciennes avaient établi. L’Inserm conclut néanmoins que si « des preuves de haut niveau seront difficiles à obtenir, celles existantes sont suffisantes pour recommander une implantation ou une extension des PES là où cela est possible et pertinent ».
À travers la variété des programmes d’échanges de seringue mis en place, la France propose une réponse pragmatique et efficace pour réduire les risques liés à l’injection de substances psychotropes. Si le dispositif paraît opératoire, quelques pistes d’amélioration peuvent encore être envisagées.
En premier lieu, la mise à disposition de seringues aux toxicomanes s’appuie aussi en France sur les pharmacies, qui vendent les kits d’injection, dénommés « stéribox », qui contiennent, outre les aiguilles, le petit matériel d’injection (ampoules d’eau, tampons imbibés d’alcool, récipient en aluminium, filtre en coton et tampon sec). Cet accès au matériel d’injection auprès des pharmacies constitue un atout indéniable pour appuyer la réduction des risques sur un large réseau de professionnels, présent sur tout le territoire, et non stigmatisant. Toutefois, ces kits ne sont pas distribués mais vendus, à un prix certes modeste de un euro, mais qui peut se révéler rédhibitoire pour une population marginalisée. En conséquence, l’expérimentation de la gratuité des kits stéribox devrait être envisagée. La présidente du Conseil national de l’ordre des pharmaciens, Mme Adenot, s’est montrée favorable à cette proposition, mais a en revanche rejeté l’idée de contraindre les pharmaciens à contribuer à la récupération des seringues usagées distribuées pour la consommation de substances illicites. Car si la vente de seringues ne peut être refusée par les pharmaciens, ces derniers n’ont en revanche pas l’obligation de participer à la mise en place d’un programme d’échange complet, c’est-à-dire incluant la récupération des seringues usagées. Seules 600 pharmacies participent à la récupération de ces seringues, alors que 11 000 pharmacies participent au dispositif spécifique de récupération des déchets d’auto-soins (qui permettent de récupérer les seringues utilisées par les diabétiques). Des réticences demeurent donc à l’égard des drogues illicites, d’autant que les relations des pharmaciens avec les toxicomanes peuvent être tendues, les personnes dépendantes pouvant se révéler particulièrement difficiles. Mme Adenot juge peu opportune l’instauration d’une obligation aux pharmaciens sur ce point, et suggère plutôt de chercher à approfondir l’investissement des pharmaciens déjà sensibilisés à cette thématique et motivés pour participer aux actions de réduction des risques. Les rapporteurs sont en accord avec l’idée de privilégier le partenariat avec les pharmaciens, mais suggèrent de sensibiliser davantage cette profession à la problématique des addictions, notamment en s’appuyant sur l’approfondissement de la formation en addictologie évoquée précédemment.
Par ailleurs, pour conforter encore l’efficacité des PES, ceux-ci ont été, à titre expérimental, accompagnés de programmes d’éducation à l’injection. Récemment, les associations Médecins du Monde, AIDES et l’équipe de l’Inserm U912 ont monté un programme d’accompagnement à l’injection intitulé « AERLI » (accompagnement et éducation aux risques liés à l’injection). Sur la base d’un échantillonnage significatif, il a consisté à proposer aux usagers de drogues des sessions individuelles d’accompagnement et d’éducation délivrées par des pairs formés. Au total, 288 sessions ont été réalisées auprès de 113 consommateurs. Or, les résultats de ce programme ont été très positifs. D’une part, l’expérience a été suivie sur le long terme, ce qui est exceptionnel pour ce type de population très précaire, et témoigne donc d’une réelle motivation des usagers pour réduire les dommages liés à l’injection. D’autre part, le programme a permis une diminution de 43 % des pratiques à risque de transmission de l’hépatite C, ce qui implique une attention constante lors de chaque étape de la préparation de l’injection, et explique qu’un apprentissage soit requis pour ce faire. Le programme a aussi permis une baisse de 41 % des complications au point d’injection, tels que les abcès ou les œdèmes. Le programme, expérimenté dans le cadre de la recherche, est à présent achevé, de sorte que la question de sa continuation et de sa pérennité se pose.
Enfin, les rapporteurs préconisent d’étendre les programmes d’échanges de seringues au milieu pénitentiaire. Afin d’améliorer la prise en charge sanitaire des détenus, la loi du 18 janvier 1994 relative à la santé publique et à la protection sociale a posé le principe de l’équivalence des soins dans la société et en milieu carcéral, et a transféré au service public hospitalier la prise en charge sanitaire des personnes incarcérées. Force est de constater qu’en pratique, cette équivalence n’existe pas. En particulier, la politique de réduction des risques, dont l’efficacité sanitaire a été prouvée, demeure très insuffisante en milieu carcéral.
Pourtant, le besoin d’outils de réduction des risques n’est pas moindre en détention, bien au contraire. La population carcérale est une population à haut risque sur le plan infectieux, présentant couramment des troubles psychiatriques, parfois sévères, et une forte prévalence de conduites addictives. Il en résulte une vulnérabilité accrue des personnes détenues aux maladies infectieuses. Comme l’a établi l’étude PREVACAR (36) publiée par l’Institut national de veille sanitaire, la prévalence du VIH en milieu carcéral est de 2 %, et atteint 4,8 % pour le VHC (37). Il s’agit de taux de prévalence six fois plus élevés que pour la population générale.
Or, le risque de contamination en prison est d’autant plus élevé que le partage du matériel d’injection, reconnu comme facteur majeur de transmission du VIH et du VHC, est pratique courante. Il n’existe en effet aucun programme d’échanges de seringues dans les établissements pénitentiaires français. Les usagers de drogue par injection, qui existent même s’ils ne sont pas précisément comptabilisés, sont alors amenés à procéder à l’injection dans des conditions sanitaires déplorables. Auditionnée par les rapporteurs, l’association Aides a par exemple expliqué que les seringues sont bricolées à partir d’un stylo et d’une aiguille récupérée, tandis que l’eau nécessaire pour dissoudre le produit est prélevée dans la cuvette des toilettes. L’absence de programme d’échanges de seringues ou de mise à disposition de kits d’injection expose donc les détenus toxicomanes à une prise de risque sanitaire réelle. La mise à disposition bimensuelle d’eau de javel comme outil de réduction des risques n’est évidemment pas de nature à donner des résultats équivalents aux outils de réduction des risques existant en dehors des prisons.
Ces constats soulignent la nécessité d’une politique de réduction des risques infectieux efficace et adaptée au milieu pénitentiaire, qui pourrait commencer par l’extension des programmes d’échanges de seringues en prison. L’idée n’est pas nouvelle et a déjà été mise en œuvre à l’étranger. D’après la direction de l’administration pénitentiaire, un groupe de travail du ministère de la santé aurait récemment conclu à la possibilité d’expérimenter une dizaine de programmes en France.
Cependant, la direction de l’administration pénitentiaire a émis un certain nombre de réserves quant à cette éventualité. Outre la question de principe liée au caractère illégal des substances consommées, a fortiori dans un établissement pénitentiaire, elle a fait part de son interrogation quant aux modalités précises de mise en œuvre d’un tel échange de matériel. Elle a aussi insisté sur la nécessité de prendre en considération la question de la sécurité du personnel pénitentiaire, notamment des surveillants qui pourraient voir ces seringues utilisées comme des armes à leur encontre. L’administration pénitentiaire juge en outre excessive l’ambition d’expérimenter une dizaine de programmes. Elle estime que le nombre d’usagers injecteurs n’est pas d’une grande ampleur et qu’il conviendrait dès lors de réaliser une étude préalable pour déterminer les besoins spécifiques de chaque établissement.
Compte tenu des débats que peut susciter la politique de réduction des risques dans la société, il est aisément compréhensible que ces réticences soient accrues en ce qui concerne le milieu pénitentiaire. Néanmoins, le principe de l’équivalence de soins et la preuve scientifique de l’efficacité de ce type de programme pour réduire l’incidence du VIH et du VHC doivent conduire à dépasser cette appréhension. De tels programmes d’échanges de seringue sont en effet menés avec succès dans des établissements carcéraux à l’étranger. Les résultats de l’évaluation des différents programmes menés en Suisse ou en Allemagne sont concordants : partout la pratique de l’échange de seringues a disparu ou est devenue très résiduelle, et ces programmes n’ont suscité ni utilisation des seringues comme arme, ni recrudescence de la consommation de drogue. Par ailleurs, sur le plan sanitaire, aucune nouvelle contamination au VIH n’a été repérée parmi les utilisateurs du programme et on observe au contraire une diminution notable du nombre de surdoses et d’abcès. Comme le souligne l’Inserm, les évaluations menées mettent en évidence la faisabilité, l’acceptabilité et la non-dangerosité de ces programmes, ainsi que des effets positifs sur les comportements à risque. Les craintes formulées à l’encontre des PES en prison ont donc été démenties. Selon le docteur Laurent Michel, ces programmes auraient même fait l’objet d’une bonne intégration dans les pratiques des administrations pénitentiaires, au point qu’en Allemagne, les PES interrompus sur décision politique l’ont été contre l’avis des personnels pénitentiaires qui estimaient qu’ils constituaient un outil de réduction des risques pour eux-mêmes dans leurs tâches quotidiennes (38). Pour ces différentes raisons, les rapporteurs recommandent l’expérimentation de ces programmes en détention.
Proposition n° 11 des rapporteurs : développer les programmes d’échanges de seringues :
– instaurer la gratuité des kits stéribox ;
– expérimenter les programmes d’échanges de seringues en milieu pénitentiaire ;
– inciter les pharmaciens à recueillir les seringues usagées.
D. FAUT-IL EXPÉRIMENTER LA MISE EN PLACE DE SALLES DE CONSOMMATION À MOINDRE RISQUE ?
Une étape supplémentaire dans la politique de réduction des risques est au cœur du débat public français depuis plusieurs années : l’instauration de salles de consommation à moindre risque (SCMR), parfois désignées sous l’expression « salles de shoot » dans la presse.
Dès 2012, le Gouvernement s’était montré favorable à l’expérimentation d’une telle structure. Il avait alors été décidé qu’une SCMR, portée par l’association Gaïa, pourrait ouvrir à Paris fin 2013. Toutefois, le Conseil d’État, par un avis non rendu public du 8 octobre 2013, a recommandé au Gouvernement d’agir par voie législative pour assurer la sécurité juridique du dispositif. Il a considéré que la loi du 9 août 2004 consacrant la politique de réduction des risques ne constituait pas une base légale suffisante et a donc conseillé au Gouvernement d’inscrire dans la loi l’autorisation d’expérimenter ce type d’établissement. Au moment de l’abandon du projet, la salle était prête à ouvrir. Mme Élisabeth Avril, la directrice de l’association, a exposé aux rapporteurs la façon dont le projet devait être mené.
Le projet d’ouverture de la salle de consommation à moindre risque à Paris,
mis en place par l’association Gaïa
Pour ouvrir la première SCMR française, l’association Gaïa avait réalisé un long travail de mobilisation des trois catégories de personnes impliquées dans le dispositif.
D’abord, un travail important avec les forces de l’ordre avait été mené pour définir les conditions de sécurisation du dispositif. Il avait été convenu de la création d’une brigade de sécurisation comprenant 25 policiers, formés pour sécuriser les environs de la salle tout en laissant les usagers s’y rendre sans être interpellés. Pour permettre aux policiers d’identifier les usagers, il avait été décidé que ces derniers porteraient une carte spécifiant leur qualité d’usager de la structure. La brigade devait aussi collaborer au dispositif en orientant les usagers vers la salle, sur le modèle hollandais de la police relais. L’association Gaïa devait par ailleurs former le personnel policier pour faciliter son intégration au projet. Enfin, la quantité maximale de produit autorisée aux abords de la salle avait fait l’objet de réflexions nourries, en concertation avec la préfecture de police de Paris.
Ensuite, l’association avait œuvré en vue de la bonne acceptation de l’établissement par les riverains. Des diverses réunions d’information effectuées, Mme Avril a pu témoigner de l’expression d’inquiétudes sur les modalités concrètes de mise en œuvre. En revanche, elle a souligné que les riverains ne discutaient pas le fond même du projet.
Enfin, l’association Gaïa avait commencé à mobiliser les usagers potentiels qui s’étaient montrés intéressés par le projet. Une dizaine d’entre eux avait même participé à deux week-ends de formation pour connaître la réduction des risques.
Outre la déception liée au report d’un projet qui avait suscité un investissement de la part de nombreux acteurs, Mme Avril a tenu à souligner la dégradation préoccupante de la situation dans le quartier de la gare du nord depuis l’arrêt du processus. Selon elle, les forces de l’ordre auraient depuis recommencé à mener une politique de « tolérance zéro », avec augmentation des interpellations et des gardes à vue conduisant à un déplacement des usagers de quartier en quartier au fur et à mesure des actions policières. Par répercussion, la situation se serait fortement dégradée du côté des usagers qui auraient repris des pratiques d’injection à haut risque, provoquées par la nécessité de procéder rapidement dans la crainte d’être confrontés à la police. Alors que la situation sanitaire s’était améliorée aux abords de la gare du fait de la mobilisation des acteurs, elle se serait nettement dégradée, avec abandon du matériel d’injection sur la place publique, recrudescence des tensions et violences dans la population des usagers de drogue, ainsi qu’une forte démobilisation de ces derniers pour ce qui a trait à la réduction des risques.
Depuis l’arrêt de ce projet spécifique, le sujet est resté au cœur de l’actualité puisque la ministre de la santé a fait connaître son intention de donner suite à l’avis du Conseil d’État, et d’inscrire, dans la prochaine loi relative à la santé, l’expérimentation de ces SCMR. Le projet de loi, rendu public le 16 octobre 2014, devrait être discuté à l’Assemblée nationale au cours du premier semestre 2015. L’article 9 du projet de loi contient effectivement le principe de l’expérimentation des SCMR. D’après l’exposé des motifs, « les objectifs de ces SCMR sont d’éviter les complications sanitaires liées à la prise de substances psycho-actives, de promouvoir l’hygiène de la consommation, d’inciter les usagers de drogues à s’orienter vers des modes de consommation à moindre risque et de les mener vers un processus de substitution ou de sevrage. Elles s’adressent notamment à des publics vulnérables, amenés à consommer des drogues dans un cadre précaire qui ne permet pas la mise en œuvre de mesures de réduction des risques. Ces salles doivent permettre également de réduire les nuisances dans l’espace public. Cela concerne en particulier la présence de matériel d’injection utilisé qui peut être source de contaminations accidentelles ».
Article 9 du projet de loi de santé publique
relatif à l’ouverture des salles de consommation à moindre risque
I. – À titre expérimental et pour une durée de six ans à compter de la date d’ouverture du premier espace, les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues mentionnés à l’article L. 3121-5 du code de la santé publique, désignés par arrêté du ministre chargé de la santé après avis du directeur général de l’agence régionale de santé, ouvrent, dans des locaux distincts de ceux habituellement utilisés dans le cadre des autres missions, un espace de réduction des risques par usage supervisé, dans le respect d’un cahier des charges national arrêté par le ministre chargé de la santé.
II. – Ces espaces sont destinés à accueillir des usagers majeurs de substances psychoactives ou classées comme stupéfiantes qui souhaitent bénéficier de conseils en réduction de risques dans le cadre d’usages supervisés mentionnés à l’article L. 3121-4 du même code. Dans cet espace, ces usagers sont uniquement autorisés à détenir les produits destinés à leur consommation personnelle et à les consommer sur place dans le respect des conditions fixées dans le cahier des charges susmentionné et sous la supervision d’une équipe pluridisciplinaire comprenant des professionnels de santé et du secteur médico-social, également chargée de faciliter leur accès aux soins.
Ne peut ainsi être poursuivie des chefs d’usage illicite et de détention illicite de stupéfiants la personne qui détient pour son seul usage personnel et consomme des stupéfiants à l’intérieur d’une salle de consommation à moindre risque créée en application de la présente loi.
Ne peut également être poursuivi des chefs de complicité d’usage illicite de stupéfiants et de facilitation de l’usage illicite de stupéfiants le professionnel intervenant à l’intérieur de la salle de consommation à moindre risque dès lors qu’il agit conformément à sa mission de supervision.
III. – Les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues mentionnés au I adressent chaque année un rapport sur le déroulement de l’expérimentation au directeur général de l’agence régionale de santé dans le ressort duquel ils sont implantés, ainsi qu’au ministre chargé de la santé.
IV. – Dans un délai de six mois avant le terme de l’expérimentation, le Gouvernement adresse au Parlement un rapport d’évaluation de l’expérimentation, portant notamment sur son impact sur la santé publique et sur la réduction des nuisances dans l’espace public.
V. – Les dispositions des articles L. 313-1-1, L. 313-3, L. 313-4, L. 313-5 et L. 313-6 du code de l’action sociale et des familles ne s’appliquent pas aux projets de mise en place d’un espace ouvert au public de réduction des risques par usage supervisé mentionné au I.
Tel qu’il est actuellement prévu par le projet de loi, il s’agit d’un dispositif expérimental de six ans à compter de la date d’ouverture du premier espace. Six mois avant l’expiration de ce délai, un rapport d’évaluation sera remis au Parlement pour décider de la pérennisation des salles de consommations. Ces salles seront ouvertes par des CAARUD, mais dans des locaux distincts de ceux déjà utilisés pour l’accomplissement de leurs missions. Elles ne pourront accueillir que des usagers majeurs. Les produits consommés devront être apportés par l’usager lui-même, et dans la limite de sa seule consommation, qui devra être réalisée sur place. La consommation sera supervisée par une équipe pluridisciplinaire, comprenant des professionnels de santé et du secteur médico-social.
L’ambition du dispositif n’est pas seulement de permettre la consommation mais s’inscrit dans une optique de santé publique dans la mesure où ne seront admis que les usagers qui souhaitent bénéficier de conseils en réduction de risques et où les professionnels présents auront également pour mission de faciliter l’accès aux soins.
Deux clauses d’irresponsabilité sont prévues. L’une empêche la poursuite des usagers pour détention de stupéfiants, lorsqu’ils détiennent un produit limité à l’usage personnel à l’intérieur de la salle. L’autre exempte de responsabilité les professionnels travaillant dans la salle, qui ne pourront donc être poursuivis pour complicité ou facilitation d’usage illicite de stupéfiants. Le projet de loi prévoit qu’un cahier des charges définisse précisément les conditions de fonctionnement de la salle.
Pour nourrir leur réflexion sur cet important sujet avant que le débat parlementaire ne débute sur ce texte, les rapporteurs ont tenu à approfondir leur connaissance du sujet en s’intéressant aux modèles étrangers de SCMR. Il s’agit en effet d’un dispositif expérimenté de longue date à l’étranger. La première salle de consommation implantée en Europe remonte au milieu des années 1980 (Berne, 1986). Actuellement, il existe des salles de consommation supervisée dans 9 pays (39 villes européennes) : Allemagne, Australie, Canada, Espagne, Danemark, Luxembourg, Norvège, Pays-Bas et Suisse. Les rapporteurs se sont plus particulièrement intéressés aux structures implantées au Canada et aux Pays-Bas. De la présentation de l’importante SCMR de Vancouver nommée « INSITE » à la visite d’une petite salle d’injection supervisée à Amsterdam, ils ont pu constater que les modalités concrètes d’organisation de ces sites sont diverses, et que l’opportunité de leur ouverture dépend aussi des objectifs que fixe le législateur.
Présentation de la SCMR « Insite » de Vancouver par Mme Perrine Roux,
chercheuse en santé publique à l’Inserm
Une implantation pertinente :
Le dispositif INSITE a été implanté dans le quartier Downtown Eastside de Vancouver, quartier dont les habitants ont durement subi les effets de la crise économique à partir des années 1980, entrainant une progression de l’alcoolisme, de la consommation d’opium et de crack. S’en est suivie une flambée des épidémies de VIH et de VHC au point que Vancouver devient alors la ville d’un pays développé avec le plus fort taux de contamination au VIH. Face à une situation sanitaire catastrophique (la moitié des usagers de drogues est infectée par le VIH), des associations et des professionnels se mobilisent pour mettre en place une « communauté », qui désigne l’ensemble des dispositifs créés dans le quartier pour aider les usagers de drogue. INSITE, qui est une SCMR, se situe au centre de ce réseau.
Les règles de fonctionnement de la salle :
La salle d’injection, ouverte de 10 h à 4 h du matin, a une capacité de douze places d’injection. Les drogues injectées sont principalement l’héroïne (36 %) et la cocaïne (32 %). Les usagers doivent venir avec leur propre produit, qui ne fait pas l’objet d’un contrôle qualité mais doit être présenté (nom du produit et quantité) au personnel d’accueil avant de pénétrer dans la salle. La salle comprend un comptoir médical avec des personnels de santé et du matériel d’injection stérile en libre-service. Chaque poste d’injection contient un container destiné à récupérer les seringues usagées et un grand miroir qui permet au personnel de s’assurer, sans être trop intrusif, de la sécurité des usagers. Il n’existe toutefois pas de système d’aide ou d’éducation à l’injection, ce qui fait actuellement débat dans la mesure où certaines erreurs d’injections peuvent entrainer d’importantes complications sanitaires. Les primo-injecteurs ne sont pas admis. Outre la salle d’injection, INSITE met à disposition des usagers une salle de repos et une cafeteria tenue par les usagers, et organise l’accès à une prise en charge médicale permise par la présence d’un personnel sanitaire et social diversifié (infirmières, médecin, assistante sociale, psychologue). Les overdoses sont ainsi prises en charge immédiatement, de sorte que sur la trentaine d’overdoses qui survient chaque mois, aucune n’a été fatale. La diversité des services proposés explique que sur les 905 visites quotidiennes du site, toutes ne sont pas utilisées pour une injection, qui concerne 587 visites par jour.
Un dispositif permettant la transition vers le soin :
Pour réaliser la transition entre la réduction des risques et le soin, au-dessus du site INSITE se trouve l’étage intitulé ONSITE, qui abrite un programme de prise en charge de la dépendance aux opiacés et stimulants, avec un dispositif d’hébergement qui permet de prendre en charge les personnes en consultation ponctuelle ou de les suivre sur plusieurs semaines. La communication entre les deux étages permet d’orienter un usager vers le soin dès qu’il en émet le souhait. Les éventuelles rechutes ne conduisent pas à l’exclusion du site, chaque minute passée à cet étage étant considérée comme un succès pour l’usager, qui est encouragé à revenir et réessayer.
Des évaluations scientifiques unanimes quant à l’efficacité du projet :
Une procédure rigoureuse d’évaluation du dispositif a été mise en place bien en amont du projet. Des études qualitatives et ethnographiques ont été menées et des cohortes d’usagers ont été formées pour pouvoir apprécier l’impact de l’ouverture du site. Les résultats obtenus sont positifs sur de nombreux aspects. La salle aurait permis d’atteindre une population très précaire, des usagers exclus du système de soins, injecteurs depuis longtemps (16 ans en moyenne). Elle n’aurait pas conduit à une augmentation de la consommation de drogues dans la collectivité, mais aurait suscité une réduction de 35 % des overdoses dans le quartier, et aurait contribué à améliorer la situation sanitaire. Les taux de prévalence du VIH et du VHC auraient diminué, dans des proportions toutefois moindres pour le VHC que pour le VIH. Ce succès proviendrait de ce que le dispositif a permis une diminution de 70 % du partage de seringues et un meilleur respect des normes d’injection « propre » parmi les utilisateurs réguliers de la salle, ainsi qu’une diminution des injections avec du matériel usagé. Les études ont aussi montré une augmentation de l’ordre d’un tiers des inscriptions à un programme de prise en charge de la dépendance aux opiacés. Ces progrès sanitaires permettraient d’éviter 35 nouveaux cas de VIH par an et au moins 3 décès par an, ce qu’une étude (Andresen et Boyd, 2010) présente comme étant constitutif d’un bénéfice de 6 millions de dollars par an pour le budget du système de santé publique. Il est intéressant de confronter cet apport pour les finances publiques au coût de fonctionnement annuel de la salle INSITE, estimée à trois millions d’euros.
Quant aux conséquences négatives redoutées sur le plan de la sécurité publique, les études établissent qu’il n’y aurait pas eu d’augmentation significative du trafic de drogue et de la criminalité. En revanche, une baisse importante du nombre de seringues et matériels abandonnés dans les lieux publics et du nombre de personnes s’injectant dans les environs du centre aurait été constatée. L’implication de la police pour diminuer les nuisances grâce à l’orientation des injecteurs vers le centre aurait réellement fonctionné : 17 % des personnes s’étant présentées au centre disent avoir été orientées par la police.
L’acceptabilité du site serait également allée croissante au fur et à mesure du fonctionnement du centre.
Le dispositif canadien Insite a proposé une réponse forte à la situation d’un quartier sinistré sur le plan sanitaire et social. Il semble avoir répondu à l’objectif principal qui était d’améliorer la situation sanitaire des usagers et de lutter contre la contamination au VIH et au VHC. En outre, la structure, d’une très grande ampleur, serait parvenue à attirer à elle une population précaire et jusqu’alors totalement exclue du système de soin. Par ailleurs, il s’avère qu’au-delà des résultats sanitaires positifs, cette structure aurait également contribué à améliorer la sécurité publique, en réduisant les scènes ouvertes d’injection et l’abandon de matériel dans les rues.
Aux Pays-Bas, le schéma est presque inversé puisque la motivation première de l’ouverture de ces salles n’était pas la santé publique mais avant tout une considération de sécurité publique. Il s’agissait, pour les autorités municipales, d’offrir une réponse pragmatique face à la multiplication des scènes ouvertes d’injection.
Les SCMR aux Pays-Bas, un dispositif pragmatique
M. Eberhard Schatz, coordonnateur international de Correlation et directeur d’une salle de consommation gérée à Amsterdam par l’association Amoc, a présenté aux rapporteurs le dispositif de réduction des risques dont il est responsable.
M. Schatz a expliqué que la première SCMR a été ouverte aux Pays-Bas dans les années 1980 sous la forme d’un petit projet pilote. À l’époque, les scènes ouvertes de consommation de drogue étaient nombreuses à Amsterdam. L’ouverture de salles de consommation est alors apparue comme un moyen de déporter la consommation de la rue à des structures permettant de consommer dans de meilleures conditions d’hygiène et de sécurité. Le but premier de ces projets était donc de réduire les nuisances publiques.
Cette approche pragmatique explique sans doute que l’ouverture de ces établissements n’ait pas prêté à polémique aux Pays-Bas. Il existe actuellement une trentaine de salles réparties sur le territoire, qui, compte tenu de leur bonne acceptation par la population, n’ont pas véritablement fait l’objet d’évaluations scientifiques rigoureuses. Les effets en termes de sécurité publique ayant été visibles, il n’y a pas eu d’évaluation sur le plan épidémiologique. Il est d’ailleurs intéressant de relever que certaines salles ont été ouvertes sur l’initiative de la police, convaincue de l’utilité de ce dispositif pour réduire les troubles à l’ordre public.
À Amsterdam, les salles sont implantées dans différents quartiers et sont donc conçues à petite échelle. Par exemple, la file active de la salle visitée est de 29 personnes (28 hommes, 1 femme), une quinzaine d’usagers venant régulièrement. Il s’agit aussi d’une population vieillissante (la moyenne d’âge des usagers de la SCMR visitée est de 45 ans), ce qui pourrait la conduire à disparaître.
Puisque les Néerlandais consomment peu d’héroïne et sont rarement injecteurs mais fument et sniffent davantage, les SCMR proposent majoritairement des fumoirs.
La salle visitée par les rapporteurs fait figure d’exception, puisqu’elle accueille en majorité des usagers immigrés assez âgés et injecteurs d’héroïne et de crack. La salle, ouverte de 10 h à 17 h 15, et de 10 h à 20 h le week-end, est réservée aux majeurs consommant le produit depuis plus de cinq ans. La première admission dans la structure est subordonnée à la signature d’un contrat stipulant les règles de fonctionnement de la salle, à savoir l’interdiction de la violence, du deal, de l’injection du produit sur certaines parties du corps (cou, cuisses), et l’obligation de procéder à l’injection calmement et avec soin. Par ailleurs, le produit consommé doit être apporté par l’usager. Des travailleurs sociaux sont présents, mais ne participent pas à l’injection. Ils observent néanmoins les usagers et peuvent intervenir pour les inciter à cesser l’injection s’ils constatent que l’usager est en difficulté. Contrairement à d’autres structures étrangères comme celle de Vancouver, la salle ne propose pas de consultation médicale. Une collaboration existe cependant avec une unité spécialisée qui peut intervenir en cinq minutes si un incident grave survient. Cette possibilité est toutefois rarement utilisée car il y a très peu d’incidents dans cette salle. Parmi les services proposés, la salle permet aux usagers de prendre une douche et de séjourner dans la cafeteria qui se trouve au rez-de-chaussée et qui fait office de salle de socialisation.
La salle collaborerait avec la police sans difficultés particulières, et les relations avec le voisinage seraient également bonnes. Les riverains seraient satisfaits du bénéfice pour la propreté des rues.
Les rapporteurs tirent des expériences étrangères qu’ils ont étudiées des conclusions divergentes.
Mme Anne-Yvonne Le Dain retient de chaque modèle étranger un enseignement :
– de l’expérience canadienne, la caractéristique la plus marquante réside, selon elle, dans les résultats sanitaires très positifs constatés par de nombreuses évaluations scientifiques. Ceci constitue la preuve de l’utilité de cet outil de réduction des risques pour améliorer la situation sanitaire des usagers et lutter contre la propagation du VIH ;
– de l’expérience néerlandaise, c’est la démarche des autorités publiques, efficace et pragmatique, qui retient son attention : dans ce pays, les SCMR ont avant tout répondu à un objectif de tranquillité publique, qui a été visiblement atteint, et ce grâce à la collaboration des forces de l’ordre avec les structures.
Au vu de ces expériences qu’elle juge concluantes, Mme Anne-Yvonne Le Dain considère que l’efficacité de ces dispositifs est établie. Pour améliorer la situation sanitaire des usagers, pour renforcer la sécurité et la tranquillité publique, il est donc opportun d’introduire en France ce nouvel outil de réduction des risques : il ne s’agit pas de « laisser faire », mais de s’atteler à améliorer une situation qui existe, et qu’il faut résoudre. Si elle partage la volonté gouvernementale d’inscrire ce dispositif dans la loi, elle préconise de réduire la durée de l’expérimentation de six ans à dix-huit mois.
Elle recommande par ailleurs de ne pas borner l’expérimentation à une seule salle, mais d’autoriser simultanément l’ouverture d’au moins trois établissements dans différentes villes. L’étude d’impact accompagnant le projet de loi de santé publique semble pouvoir être interprétée comme autorisant l’expérimentation de plusieurs sites puisqu’elle précise qu’un « arrêté doit déterminer la liste des centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues pouvant ouvrir un espace de réduction des risques par usage supervisé ».
Les acteurs de la réduction des risques auditionnés considèrent que l’existence de trois salles fixes et d’une salle mobile pourrait suffire à répondre aux besoins de la capitale. Il serait par ailleurs utile d’ouvrir tout au plus une dizaine de salles dans certaines grandes villes françaises particulièrement touchées par l’usage de drogues par injection. Mme Anne-Yvonne Le Dain s’inscrit dans cette perspective d’une généralisation du dispositif, une fois que les expérimentations auront été évaluées.
S’agissant de la taille des structures, Mme Anne-Yvonne Le Dain juge la solution néerlandaise, fondée sur la coexistence de plusieurs petites structures, particulièrement pertinente pour ne pas concentrer les difficultés sur un seul et même endroit. Lors des auditions, l’idée a été avancée que ces salles soient intégrées aux dispositifs mobiles des CAARUD, tels que les bus. Cette option devrait être considérée avec attention dans la mesure où elle permettrait d’aller vers l’usager, et serait probablement mieux acceptée par la population puisque la structure ne serait pas ancrée dans un seul quartier.
Quant aux modalités de fonctionnement de ces SCMR, Mme Anne-Yvonne Le Dain considère qu’elles devraient permettre des passerelles entre la réduction des risques et le soin. Il ne s’agirait donc pas d’une approche purement pragmatique semblable à celle des Pays-Bas, mais d’une insertion des usagers dans le système de soin. Sans créer un complexe aussi important que celui de Vancouver, il faudrait donc envisager la façon dont les SCMR pourraient être coordonnées avec les réseaux de soin en addictologie.
Pour favoriser l’acceptation de ce dispositif par la population, Mme Jauffret-Roustide, sociologue de la santé à l’Inserm et à l’Institut national de veille sanitaire, a insisté sur la nécessité d’expliquer le fonctionnement et les objectifs des salles de consommation. Lorsque ces arguments sont exposés, 72 % des personnes interrogées se déclareraient favorables au dispositif. La présentation du bilan coût-efficacité positif du mécanisme est aussi facteur d’acceptation de ces structures. Or, au regard du coût conséquent de la prise en charge des personnes contaminées par le VIH ou le VHC, ce bilan positif devrait être valorisé. Les résultats épidémiologiques devront également faire l’objet de publications. Sur ce point, Mme Anne-Yvonne Le Dain constate avec satisfaction que la Mildeca a financé une cohorte intitulée « cosinus » qui permettra justement de réaliser une évaluation scientifique des impacts avant/après de la mise en place du dispositif.
M. Laurent Marcangeli, tout en considérant avec attention les arguments qui viennent d’être évoqués, juge nécessaire d’exposer les arguments avancés par les professionnels auditionnés, qui le conduisent à se prononcer contre l’ouverture des SCMR.
Premièrement, M. Laurent Marcangeli attire l’attention sur le message que l’instauration de ce type de structure envoie à la population. Alors que la loi de 1970 pénalise l’usage de substances illicites, l’ouverture d’une SCMR revient finalement à ce que des moyens publics soient affectés au financement d’un lieu où la consommation de ces substances est admise. Le Fonds national de prévention, d’éducation et d’information sanitaire (FNPEIS) 2014-2017 a ainsi prévu l’inscription annuelle d’un budget de 800 000 euros au titre des salles expérimentales de consommation à moindre risque. Or, dans un pays où les taux d’expérimentation et de consommation des substances illicites sont importants, tant dans la population générale que chez les jeunes, la mise en place de ces salles pourrait conduire à brouiller le message qui se doit d’être clair quant aux méfaits de la consommation de substances qui sont interdites du fait de leur dangerosité.
Deuxièmement, M. Laurent Marcangeli estime nécessaire de prendre en considération les risques que ce type de dispositif peut faire peser sur la sécurité publique. Sur ce point, tous les représentants des forces de l’ordre auditionnés, qu’il s’agisse de la direction générale de la police nationale, de la direction générale de la gendarmerie nationale, de l’Office central pour la répression du trafic illicite de stupéfiants (OCRTIS) ou d’acteurs de terrain, ont souhaité attirer l’attention des rapporteurs sur la complexité de ces questions de sécurisation.
Pour la réussite sanitaire d’un tel dispositif, la police ne doit pas être à l’intérieur ou aux abords immédiats de la salle puisque cette présence dissuaderait les usagers d’y venir. Mais d’un autre côté, l’existence d’un lieu concentrant un certain nombre d’usagers de drogue et dépourvu de présence policière sera une tentation réelle pour les trafiquants de drogue. Selon la directrice centrale de la police judiciaire, Mme Mireille Ballestrazzi, ces salles pourraient être un point de fixation pour le trafic, et susciter un tourisme de la drogue à l’instar de ce qui s’est produit aux Pays-Bas à proximité des coffee shops. Une lutte pour le contrôle de l’approvisionnement de la zone pourrait alors émerger, suscitant de nouvelles problématiques de sécurité publique. Dans ce contexte, où situer la limite de la présence policière ? M. François Thierry, directeur de l’OCRTIS, rappelle que la SCMR déplace l’interdit, le met entre parenthèses dans et aux abords de la salle, mais ne le supprime pas totalement. Dans ces conditions, la question des limites de l’intervention policière pose des difficultés. M. Thierry pose la question de façon très concrète : comment définir ces limites ? À combien de mètres de la salle les maraudes pourront-elles se faire ? Et qu’en sera-t-il du périmètre judiciaire ? Si la police intervient par exemple au sein du périmètre dont elle est en principe exclue et réalise une interpellation, celle-ci sera-t-elle valable judiciairement ? M. Laurent Marcangeli considère qu’il s’agit ici de questions de première importance, auxquelles il conviendrait d’apporter une réponse avant même d’envisager l’ouverture de ce type de structure.
Troisièmement, M. Laurent Marcangeli tient à souligner les questions que poseront les SCMR en matière de responsabilité. En cas de décès consécutif à une overdose, qu’en serait-il de la responsabilité à la fois du personnel présent dans l’établissement, et plus largement de la responsabilité de l’État ?
M. Laurent Marcangeli souhaite que soient mises en avant deux autres séries d’interrogations émises par des personnes auditionnées, qui portent un regard divergent sur la capacité des SCMR à atteindre les objectifs poursuivis par le législateur. Sans tenir une position frontale d’opposition aux SCMR, le président du Conseil national de l’ordre des médecins a souligné que, si la cible visée par le dispositif correspond aux personnes fortement désocialisées, la création d’une salle institutionnalisée en un lieu fixe connu de tous n’est peut-être pas le meilleur moyen pour atteindre le but fixé. Car la réussite d’un système aussi structuré dépendrait alors de l’étroite collaboration des acteurs de terrain, à l’exemple des policiers, qui devraient contribuer à drainer les usagers vers le lieu choisi. Il n’est pas certain que la SCMR aboutisse aux résultats escomptés. Sur la question de la cible visée par le dispositif, Mme Ballestrazzi a aussi rappelé que l’évolution des modes de consommation et le développement de la pratique du « sniff » peuvent remettre en cause la pertinence de salles dédiées à l’injection.
Proposition de Mme Anne-Yvonne Le Dain : expérimenter les SCMR en France de manière courte (18 mois) afin de permettre, en cas d’évaluation positive, la généralisation du dispositif sur le territoire national, en tenant compte de l’expérience des travailleurs sociaux, de la police et de la justice des pays les pratiquant couramment ;
Proposition de M. Laurent Marcangeli : refuser l’ouverture des SCMR, faute de sécurisation suffisante du dispositif s’agissant du travail de la police, de la justice et des questions de responsabilité en jeu.
IV. QUEL RÉGIME JURIDIQUE POUR L’USAGE DE CANNABIS ?
Dès la genèse de cette évaluation, la question du statut juridique de l’usage de cannabis s’est posée car l’incrimination de la consommation personnelle du cannabis est de plus en plus contestée, ce qui n’est pas le cas pour la cocaïne ou l’héroïne.
Ce constat a été confirmé lors des auditions menées par les rapporteurs qui ont montré que ce sujet constituait bien un enjeu essentiel de la politique publique de lutte contre l’usage des substances illicites et qu’il suscitait des controverses passionnées entre experts.
L’actualité internationale, avec notamment l’entrée en vigueur de la légalisation au Colorado (janvier 2014), dans l’État de Washington (printemps 2014) et en Uruguay (automne 2014), a encore accentué la pertinence de ce questionnement. Le 5 novembre 2014, la capitale fédérale Washington DC et deux nouveaux États américains (Alaska et Oregon) ont rejoint le mouvement de légalisation, par référendum.
Issus d’horizons politiques et personnels différents, les rapporteurs se sont efforcés d’appréhender cette problématique sans a priori. Leurs positions, même si elles n’ont pas totalement convergé, ont cependant évolué par rapport à celles qui étaient les leurs au commencement de leurs travaux, en raison de la qualité des argumentaires développés par les différents experts qu’ils ont entendus. La seule ambition des rapporteurs est d’essayer de les exposer à la représentation nationale sans les trahir ou les instrumentaliser.
A. UNE DANGEROSITÉ RELATIVE TRÈS CONTESTÉE
La dangerosité du cannabis ne fait pas de doute. Personne n’a affirmé devant les rapporteurs qu’il s’agissait d’un produit anodin et tous les experts ont souligné le danger particulier qu’il représentait pour les jeunes. En revanche, d’intéressants débats ont porté sur ses liens de causalité avec certaines maladies psychiatriques et sur sa dangerosité relative par rapport à certaines substances licites, comme l’alcool et le tabac.
L’expertise collective de l’Inserm sur les conduites addictives chez les adolescents publiée en 2014 a fait le point sur les connaissances actuelles dans les termes suivants :
« Les troubles cognitifs observés dans les heures qui suivent l’usage de cannabis concernent l’attention, le temps de réaction, la mémoire de travail, et sont associés à des troubles de coordination. Ces troubles augmentent le risque d’accident ;
L’usage de cannabis peut également précipiter la survenue de troubles psychiatriques (troubles anxieux, troubles dépressifs, symptômes psychotiques et schizophrénie). Le cannabis peut induire des symptômes psychotiques et précipiter des troubles psychotiques, notamment à l’adolescence. Ce risque pourrait être modulé par certains facteurs génétiques, l’âge d’exposition et l’existence préalable d’une vulnérabilité à la psychose (schizotypie, antécédents familiaux). Il n’a pas été démontré que le cannabis puisse être la cause unique d’une schizophrénie, mais la sensibilité aux effets psychotomimétiques (qui simulent et provoquent des manifestations psychotiques) du cannabis est variable selon les personnes. La consommation de cannabis, fréquente chez les personnes souffrant de pathologies psychiatriques, aggrave ces pathologies à terme ;
La consommation chronique de cannabis induit des troubles cognitifs, caractérisés par des troubles de l’attention, de la mémoire de travail et de la mémoire épisodique avec des altérations de l’encodage, du stockage et du rappel des informations. Certains troubles persistent après sevrage, notamment en cas de consommation précoce avant 15 ans ;
Des études longitudinales ont retrouvé chez des enfants exposés au cannabis durant la grossesse, des troubles de l’organisation des perceptions, de l’attention et de la mémoire et dès l’âge de 6 ans, des perturbations du raisonnement verbal, de la mémoire à court terme, pouvant avoir un impact sur les apprentissages scolaires ;
La consommation chronique de cannabis fumé a des conséquences sanitaires à long terme comparables à celles du tabagisme (risques accrus de maladies cardiovasculaires, accidents vasculaires cérébraux, cancers) ».
S’agissant plus particulièrement des adolescents, l’Inserm décrit leur sensibilité dans les termes suivants :
« L’adolescence est une période de vulnérabilité particulière aux troubles cognitifs et au risque d’apparition de troubles psychotiques ou de schizophrénie secondaires à la consommation de cannabis qui perturbe les processus de maturation cérébrale. De plus, le risque d’altérations cérébrales peut exister pour de faibles consommations chez des sujets particulièrement vulnérables ;
Les troubles cognitifs liés à l’usage de cannabis sont corrélés à la dose, la fréquence, la durée d’exposition et l’âge de la première consommation. Ces troubles cognitifs peuvent persister à long terme, y compris après sevrage, notamment si la consommation a débuté avant l’âge de 15 ans. Une étude récente a mis en évidence, chez des sujets adultes, que la dépendance au cannabis peut entraîner une diminution du quotient intellectuel dont l’ampleur dépend de la précocité de la consommation (avant l’âge de 18 ans) ;
Les études sur des modèles animaux montrent que l’exposition aux cannabinoïdes à l’adolescence induit des perturbations cognitives, physiologiques et comportementales, comparables à celles observées dans des modèles de schizophrénie, perturbations qui peuvent persister à l’âge adulte et à distance de l’exposition (après sevrage) ;
Outre la mise en évidence d’effets sur la mémoire, l’attention et la concentration, l’usage intensif de cannabis peut engendrer un syndrome « amotivationnel », qui se traduit par un déficit d’activité professionnelle ou scolaire, mais aussi une pauvreté idéative et une indifférence affective. »
Au cours de la table ronde consacrée aux risques sanitaires et sociaux de l’usage de substances illicites, organisée par les rapporteurs le 20 mai 2014, un débat s’est engagé entre M. Michel Reynaud, chef du service d’addictologie de l’hôpital Paul Brousse de Villejuif et coordinateur du rapport commandé par la MILDT sur les dommages liés aux addictions (document préparatoire de référence à l’élaboration du plan gouvernemental) et M. Jean-Michel Delile, psychiatre addictologue, directeur du Comité d’étude et d’information sur la drogue, à propos des relations entre cannabis et maladies psychiatriques.
Selon M. Delile, les conséquences de la consommation de cannabis sont inquiétantes en matière sociale et psychique : le cannabis serait ainsi responsable de 10 à 15 % des cas d’apparition de schizophrénie. Quand bien même il ne s’agirait que d’une corrélation (la causalité étant bien plus difficile à évaluer, du fait qu’il faille connaître un certain nombre d’antécédents de la personne), ces chiffres restent significatifs. M. Delile a de plus mentionné les résultats d’études de cohorte menées aux États-Unis sur une durée de plus de 30 ans, permettant d’établir des relations de causalité plus robustes. Il apparaît ainsi que plus l’usage de cannabis survient précocement, plus les risques sont importants. Un effet dose ressort également.
M. Reynaud a cependant tenu à relativiser l’impact du cannabis. Selon ce dernier, les risques de schizophrénie sont multipliés par deux avec la consommation de cannabis, soit un ordre de grandeur comparable à celui observé dans le cas d’une famille dysfonctionnelle, ce qui est non négligeable mais pas prépondérant pour autant. Il peut également être difficile de faire la distinction entre l’automédication par le biais du cannabis, en tant que moyen de soulagement dans le cadre de troubles mentaux et de schizophrénie, et l’intoxication, cas dans lequel c’est bien la consommation de cannabis qui conduit à la schizophrénie. Les rapports de cause à effets sont parfois difficilement identifiables, et nécessitent une connaissance précise de la santé mentale des patients.
Contrairement à certaines idées reçues, le cannabis n’est généralement pas la porte d’entrée vers les drogues dures (théorie dite de l’escalade) et la consommation est le plus souvent transitoire : même en cas de dépendance, deux tiers des usagers mettent spontanément fin à leur addiction entre 25 et 30 ans.
Sa dangerosité semble plus faible que celles de l’alcool et du tabac. À la différence de l’héroïne et de la cocaïne, on ne meurt quasiment pas d’une surdose de cannabis (l’enquête Drames de 2011 a ainsi attribué 6 décès directement au cannabis sur un ensemble de 316 décès imputables à des surdoses de substances illicites). On doit cependant noter que les effets indirects du cannabis sur la mortalité (cas des suicides ou des décès causés par des troubles du comportement par exemple) ne sont pas pleinement mesurés. Ces chiffres peuvent être néanmoins favorablement comparés aux 73 000 décès annuels du tabac et aux 49 000 décès annuels de l’alcool.
La mortalité routière attribuée au cannabis est de l’ordre de 200 décès annuels selon l’enquête SAM (stupéfiants et accidents mortels de la circulation routière) car conduire sous l’emprise du cannabis multiplie par 1,8 le risque d’avoir un accident mortel, mais ce coefficient est de 8,5 pour l’alcool seul.
Il n’existe pas de données consolidées relatives à l’impact du cannabis sur le comportement violent ou délictuel, mais l’enquête déclarative de victimation menée chaque année depuis 2007 par l’Observatoire national de la délinquance auprès de personnes ayant déclaré avoir été victimes de violences semble confirmer le rôle prédominant de l’alcool puisque dans 20 % des cas, l’auteur des violences semblait sous l’emprise de l’alcool seul et dans 10 % des cas, sous l’emprise de drogues et de l’alcool réunis (résultats 2014 mais assez stables depuis quelques années).
Plusieurs études ont été conduites afin d’évaluer les dommages comparés de différents produits entre 2007 et 2010 par l’équipe britannique de M. David Nutt, puis par l’équipe française de M. Michel Reynaud et par l’équipe néerlandaise de M. Wim Van Den Brink. Dans ces différentes études, un panel d’experts en addictologie devaient attribuer un score quantitatif évaluant le niveau de dommages pour l’usager et pour la société de chaque substance addictive, à partir d’une typologie de dommages plus ou moins sophistiquée (16 types de dommages chez Nutt, 6 chez Reynaud et Bourgain).
Les experts européens ont abouti à des résultats convergents autour des éléments suivants : l’alcool est le produit le plus dangereux entrainant des dommages sanitaires et sociaux majeurs, puis viennent l’héroïne et la cocaïne, puis le tabac, causant surtout des dommages sur la santé, et seulement après le cannabis, causant prioritairement des dommages sociétaux.
L’étude conduite par Mme Catherine Bourgain et M. Michel Reynaud pour l’Inserm portait ainsi sur les dommages suivants, sans pondération relative : dommages sanitaires chroniques (cancers, maladies cardiovasculaires) ; dommages sanitaires aigus (overdoses, accidents de la circulation, troubles du comportement) ; dépendance (physique et psychique) ; coûts sanitaires et sociaux (dépenses médicales et sociales) ; coûts légaux (dépenses des forces de l’ordre) ; conséquences sociales des troubles du comportement (dysfonctionnements familiaux).
Les résultats quantitatifs ont abouti au même classement relatif que les études précédentes.
CLASSEMENT DES SUBSTANCES ADDICTIVES SELON LE NIVEAU DE DOMMAGES CRÉÉS
Évaluation des dommages globaux
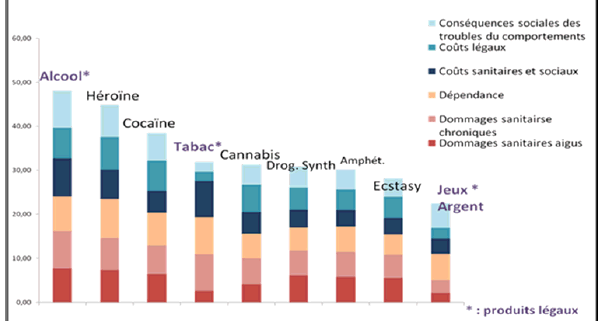
Source : Inserm.
Ces différentes études mettent en évidence une discordance frappante entre le statut légal des produits et la gravité des dommages induits par leur consommation.
Mais les représentations de la dangerosité des produits dans la population générale sont très différentes de l’évaluation par les experts.
En collaboration avec IPSOS Santé, l’équipe du professeur Reynaud a réalisé une enquête auprès d’un échantillon représentatif de 1 016 personnes âgées de 16 à 24 ans en utilisant un auto-questionnaire en ligne portant sur 6 produits : l’alcool, le cannabis, le tabac, l’héroïne, la cocaïne et les jeux d’argent.
Les résultats sont particulièrement instructifs, illustrant la peur sociale des dommages liés aux substances psychoactives : les évaluations par la population française des dommages liés aux trois principales drogues illégales (cannabis, cocaïne, héroïne) sont plus élevées que celles des experts, alors que l’alcool est classé au même niveau que le cannabis pour les dommages individuels et même après la cocaïne et le cannabis dans l’évaluation des dommages sociaux, ce qui traduit une particulière méconnaissance par la population des dommages sociaux liés à l’alcool.
B. UN MOUVEMENT INTERNATIONAL DE LÉGALISATION QUI S’EST RÉCEMMENT ACCÉLÉRÉ
En septembre 2014, la Commission globale de politique en matière de drogue relevant de l’ONU, présidée par M. Fernando Henrique Cardoso, ancien président du Brésil, et composée d’éminentes personnalités ayant exercé des responsabilités exécutives de haut niveau, a publié un rapport proposant une rupture radicale avec la politique internationale de lutte contre la toxicomanie menée depuis des décennies, qui aurait conduit à l’échec et à la puissance inégalée des narcotrafiquants.
Cette rupture consiste à promouvoir la prévention et la lutte contre la criminalité organisée et à cesser d’incriminer la consommation, quel que soit le produit considéré. La commission souhaite notamment « permettre et appuyer les essais dans des marchés légalement réglementés de drogues actuellement interdites, en commençant, sans s’y limiter, par le cannabis, la feuille de coca et certaines nouvelles substances psychoactives ». Elle estime que « La criminalisation des personnes pour la possession et l’usage de stupéfiants est inutile et contreproductive. Elle aggrave les dommages sanitaires, stigmatise des populations vulnérables et participe à l’explosion des effectifs carcéraux. Y mettre fin est un préalable de toute politique réellement centrée sur la santé en matière de drogues. »
Le retentissement de cette prise de position, à vocation tribunicienne, a été grand, en raison de l’autorité des membres de la commission. Il s’agit d’un jalon important dans la préparation de l’Assemblée générale extraordinaire des Nations Unies sur la politique des drogues qui se tiendra début 2016. Il a été précédé par des initiatives tout aussi retentissantes dans les États américains du Colorado et de Washington et en Uruguay.
1. La légalisation du cannabis au Colorado
En application de l’amendement constitutionnel 64 approuvé en novembre 2012, la vente de marijuana est autorisée au Colorado à des fins récréatives, c’est-à-dire non thérapeutiques, pour la première fois aux États-Unis, depuis le 1er janvier 2014. Les produits cannabiques autorisés comprennent la plante elle-même, y compris les graines, mais aussi des dérivés très variés (huiles, extraits, produits alimentaires, boissons) dont les étiquettes doivent indiquer le taux de THC.
L’obtention d’une licence est obligatoire pour produire, transformer, transporter et vendre du cannabis. Les candidats doivent présenter un casier judiciaire vierge. Les obligations des entrepreneurs sont nombreuses : plus de 70 % de leurs produits doivent provenir de leurs propres fermes cannabiques et leurs locaux doivent répondre à des normes de sécurité élevées (vidéosurveillance, zones d’accès restreint). Un dispositif de traçage (puce électronique) est appliqué tout au long de la vie du produit afin d’éviter la diffusion hors des frontières du Colorado.
Les produits sont taxés à 25 % et ne peuvent être vendus sur internet ni aux mineurs de moins de 21 ans. Les résidents du Colorado peuvent acheter jusqu’à 28 grammes d’herbe de cannabis par mois.
Après quelques mois d’activité, on estime à 2 000 le nombre d’entreprises créées, à 250 le nombre de producteurs et à 10 000 le nombre d’emplois dans cette activité qui pourrait rapporter 70 millions de dollars de taxes affectés à l’entretien et la modernisation des écoles.
Il est trop tôt pour disposer d’études épidémiologiques sur l’impact de cette légalisation sur la prévalence du cannabis, même si les laboratoires qui fournissent les tests aux entreprises (la grande majorité d’entre elles continuent à imposer ces tests au recrutement) semblent constater une légère augmentation des tests positifs à la marijuana.
2. La légalisation du cannabis en Uruguay
La loi libéralisant l’usage de la marijuana a été adoptée par l’Uruguay le 20 décembre 2013 pour une application en novembre 2014. Ses objectifs consistent à réduire les dommages des substances psychoactives et à lutter contre le narcotrafic.
La production et la distribution de cannabis relèvent de la régulation d’un institut public qui délivre des licences. La production individuelle est autorisée à concurrence de 480 grammes annuels ainsi que les clubs sociaux de producteurs moyennant l’inscription sur le registre tenu par l’institut de régulation. Les achats sont limités à 40 grammes mensuels par individu, ils se font en pharmacie et avec inscription sur un registre. La publicité sous toutes ses formes est interdite, de même que la vente aux mineurs de moins de 18 ans.
Un comité scientifique consultatif indépendant est mis en place afin d’évaluer l’impact de l’application de la loi. Les indicateurs d’impact de la loi concerneront les domaines suivants : la délinquance, les risques et bénéfices sanitaires, la mortalité, la sécurité routière et la prévention au travail.
Les indicateurs mesurant les risques sanitaires seront : la prévalence de consommation de marijuana et d’autres drogues licites et illicites ; le nombre de nouveaux consommateurs de marijuana et d’autres drogues au cours de la dernière année ; l’âge moyen de la première consommation de marijuana et d’autres drogues licites et illicites ; la fréquence de consommation de marijuana et d’autres drogues et la perception du risque de consommation de marijuana et d’autres drogues licites et illicites.
La loi n’étant pas encore entrée en vigueur, aucun impact n’a encore pu être détecté.
C. DES INCRIMINATIONS FRANÇAISES PARMI LES PLUS SÉVÈRES EN EUROPE
Dans une note en date de 2012, l’OFDT a dressé une typologie des législations comparées des 27 membres de l’Union européenne en ces termes :
« Au sein de l’Union Européenne des 27, on distingue trois groupes de pays suivant le régime d’incrimination de l’usage de cannabis :
- L’usage de cannabis en tant que tel constitue une infraction pénale dans 5 pays de l’UE : France, Grèce, Suède, Finlande, Chypre. Tous prévoient la possibilité de peines de prison – même si, en Grèce, un projet de loi vise à revenir sur la possibilité de peines d’emprisonnement pour les usagers.
- L’usage de cannabis en tant que tel constitue une infraction administrative (passible de sanctions administratives, en dehors du cadre pénal) dans 7 pays de l’UE : Portugal, Espagne (usage dans les lieux publics), Luxembourg, Bulgarie, Estonie, Lettonie, Lituanie.
- Dans 15 pays de l’UE, l’usage de cannabis en tant que tel n’est pas interdit par la loi mais la détention de cannabis en petite quantité pour usage personnel constitue une infraction pénale ou administrative : Belgique, Danemark, Pays-Bas, Italie, Allemagne, Autriche, Royaume-Uni, Irlande, Malte, Hongrie, République tchèque, Pologne, Slovaquie, Slovénie et Roumanie (cas particulier où l’usage est prohibé mais aucune peine n’est prévue pour le sanctionner). On peut y ajouter l’Espagne, pour l’usage dans les lieux privés. Ainsi, au Royaume-Uni, par exemple, la détention constitue une infraction pénale mais pas l’usage.
Au sein de l’UE-27, la détention de cannabis constitue une infraction pénale dans la plupart des pays sauf, dans quelques pays, lorsqu’il s’agit de « petites quantités » destinées à l’usage personnel.
- Dans 7 pays de l’UE, la détention de « petites quantités » de cannabis pour usage personnel constitue en effet une infraction administrative : Portugal, Italie (à partir de la 2ème fois où l’infraction est commise), Espagne (si l’infraction est commise en public), République tchèque, Slovénie, Estonie (les deux premières fois), Lettonie (la première fois). La sanction applicable varie selon les pays : il peut s’agir d’un avertissement, d’une amende, d’une suspension ou d’un retrait du permis de conduire ou du passeport, de la confiscation du produit, ou encore d’une rétention administrative, hors circonstances aggravantes.
- Parmi les 20 pays de l’UE qui considèrent la détention de « petites quantités » de cannabis pour usage personnel comme une infraction pénale, 7 pays prévoient divers mécanismes juridiques permettant de ne pas la sanctionner : Allemagne, Belgique, Luxembourg, Pays-Bas, Danemark, Pologne (la première fois), Royaume-Uni, ce qui est parfois désigné comme une « dépénalisation de fait ». Certains de ces pays pénalisent cependant l’usage et/ou la détention de tous stupéfiants autres que le cannabis (Luxembourg, Belgique).
Les seuils déterminant les « petites quantités » de cannabis, parfois définis dans les textes (souvent par voie de circulaire), diffèrent d’un pays à l’autre : pour la résine de cannabis par exemple, les seuils sont de 3 g en Belgique, 5 g en République tchèque ou au Portugal, de 6 à 15 g en Allemagne (selon les Länder), 25 g en Espagne, etc.
Ainsi, au sein de l’UE-27, 7 pays ne considèrent ni l’usage ni la détention de « petites quantités » de cannabis comme des infractions pénales : Portugal, Espagne (usage dans les lieux publics), Slovénie, Estonie, République tchèque, Italie, Lettonie (la première fois). »
ÉTAT DES LÉGISLATIONS SUR L’USAGE ET LA DÉTENTION DE CANNABIS
AU SEIN DE L’UE DES 28 (AU 1ER JUILLET 2013)

Source : OFDT 2013.
Au Portugal par exemple, depuis une loi de 2000, le contrevenant est présenté à une commission administrative qui détermine s’il s’agit d’un consommateur occasionnel ou d’une personne dépendante. Dans le premier cas, des sanctions administratives (retrait du permis de conduire, interdiction de fréquenter des établissements nocturnes, travaux d’intérêt général ou amendes) pourront lui être administrées ; dans le second cas, il sera orienté vers une institution thérapeutique.
Cette répression administrative ne s’est pas accompagnée d’une recrudescence de la consommation de cannabis au Portugal puisque la prévalence de ce produit y est une des plus faibles d’Europe (5 % des 15-34 ans au cours des 12 derniers mois). Le Portugal évoque par ailleurs l’idée de mettre en place une production du cannabis sous contrôle public.
Mais l’État européen qui suscite toujours le plus d’interrogations demeure les Pays-Bas, soit que l’on se félicite du libéralisme du système des coffee shops, soit que l’on interprète sa récente reprise en main comme un aveu d’échec.
Contrairement aux idées reçues, la détention et la vente de cannabis ne sont pas légales aux Pays-Bas mais elles sont tolérées sous certaines conditions.
La loi néerlandaise sur les stupéfiants de 1976 interdit la possession, le commerce, la culture, le transport, la fabrication, l’importation et l’exportation de stupéfiants. Les infractions sont passibles de sanctions pénales, y compris s’agissant du cannabis et de ses dérivés. Les Pays-Bas ont toutefois mis en œuvre une politique de tolérance à l’égard de la vente et de la consommation de « drogues douces » à la suite d’un long processus d’élaboration marqué en 1972 par le rapport gouvernemental de la commission dite Baan.
Dans la mesure où les risques liés à la consommation de « drogues douces », qui comprennent le cannabis et ses dérivés, sont jugés « acceptables », la possession de ce type de drogues pour usage personnel a été décriminalisée et leur vente a été tolérée, pour des quantités strictement limitées et dans des circonstances contrôlées.
Cette politique de tolérance a notamment été mise en œuvre dans le cadre des directives édictées par le collège des procureurs généraux. Ces directives fixent les priorités du ministère public néerlandais en ce qui concerne les enquêtes et les poursuites pénales engagées à la suite d’une infraction à la loi sur les stupéfiants. Les autorités judiciaires se sont ainsi fondées sur le principe de l’opportunité des poursuites pour mener une politique répressive sélective, n’engageant pas systématiquement de poursuites pénales à l’encontre des petits commerces de stupéfiants et réservant une priorité à la répression du trafic de stupéfiants et à celle de la grande criminalité.
Les autorités néerlandaises ont ainsi toléré la vente de petites quantités de produits à base de chanvre dans les maisons des jeunes par des revendeurs attitrés. Elles ont, ensuite, étendu cette politique aux coffee shops vendant à titre commercial aux adultes. Les coffee shops sont des établissements accessibles au public, relevant de la catégorie des établissements de restauration rapide où des aliments peuvent être consommés, mais dans lesquels la vente de boissons alcoolisées est interdite. Les autorités municipales, à savoir le maire, le procureur et le chef de la police, peuvent autoriser l’établissement de ces coffee shops sous réserve de conditions précises.
Les Pays-Bas n’ont par ailleurs jamais légalisé la production de cannabis sur leur territoire, si bien qu’ils ne veulent pas savoir où s’approvisionnent les coffee shops (« back door issue ») et qu’ils ne peuvent pas mettre en place un traçage des produits. C’est la raison pour laquelle les municipalités des quatre grandes villes évoquent l’idée de mettre en place une production publique du cannabis, ce qui permettrait d’en contrôler la qualité, aux dépens des réseaux criminels qui alimentent les coffee shops. La prolifération des cultures illégales dans des hangars climatisés démontre à leurs yeux que l’hypocrisie qui prévaut actuellement n’est plus tenable.
Devant les nuisances occasionnées par la multiplication des coffee shops (tourisme de la drogue, points de fixation de trafics de drogues dures) et les tentatives réitérées de prise de contrôle de certains d’entre eux par des organisations criminelles, un durcissement de la réglementation a été appliqué à partir de janvier 2012.
Les conditions de fonctionnement des coffee shops font ainsi l’objet d’une réglementation nationale, reposant sur l’interdiction de la publicité, de l’accès aux mineurs de moins de 18 ans ou de l’imposition d’une distance minimale (350 mètres) des centres scolaires. Par ailleurs, l’établissement ne peut stocker que 500 g de cannabis, ne vendre que 5 g par personne et doit respecter un taux de THC maximal de 15 %. Les gérants doivent détenir une licence qui n’est accordée qu’après examen du dossier de candidature reposant sur un questionnaire de moralité détaillé.
Les municipalités peuvent ensuite durcir certaines conditions. Par exemple, la ville de Rotterdam a ajouté des règles relatives aux horaires d’ouverture, ou à la transparence de la devanture. Certaines régions frontalières de la Belgique et de l’Allemagne (Brabant septentrional, Limbourg, Zélande) ont prescrit des règles très strictes afin de lutter contre le narcotourisme (achats réservés aux résidents des municipalités) qui ont entraîné la fermeture de la quasi-totalité des coffee shops de ces régions, ce que n’a pas fait Amsterdam.
Les établissements sont contrôlés chaque année, notamment fiscalement et peuvent être fermés pour six mois, voire définitivement, en cas d’infractions.
L’introduction de l’enquête de moralité préalable à l’octroi des licences a fait passer le nombre de coffee shops aux Pays-Bas de 846 en 1999 à 617 en 2012, localisés dans un quart des 415 municipalités du pays. À Amsterdam, le nombre de coffee shops est passé de 320 en 1998 à 197 en 2013 (soit presqu’un tiers des établissements du pays) et pourrait encore baisser dans les années à venir.
Par ailleurs, en pratique, dans la rue, la vente et la détention de cannabis pour usage personnel sont rarement verbalisées et, si elles le sont, donnent rarement lieu à des poursuites judiciaires comme le montrent les chiffres : moins de 9 000 interpellations pour infractions relatives aux drogues douces en 2012 pour l’ensemble du pays, 18 300 pour l’ensemble des drogues, soit dix fois moins que les interpellations pour ILS en France la même année.
Pour autant, la prévalence du cannabis est inférieure à celle constatée en France : 13,7 % sur les 12 derniers mois pour les 15-34 ans contre 17,5 % en France.
Plus généralement, il est impossible de mettre en évidence une relation simple entre l’évolution des sanctions et la prévalence du cannabis, comme l’a démontré l’OEDT dans son rapport annuel de 2011 :
« Dans le graphique ci-dessous, la prévalence (population 15-34 ans) de la consommation de cannabis au cours de l’année écoulée est dessinée dans le temps, avec zéro sur l’axe horizontal représentant l’année de la réforme législative. Les pays qui ont augmenté les sanctions pour détention de cannabis sont représentés en pointillés dans le graphique et ceux qui ont réduit les peines le sont par des lignes continues. Dans son expression la plus simple, l’hypothèse de l’impact législatif veut qu’une modification de la législation entraîne une modification de la prévalence, les sanctions renforcées entraînant une chute de la consommation de drogue et des sanctions réduites aboutissant à une hausse de la consommation. Partant de cette hypothèse, les lignes en pointillé devraient descendre et les lignes continues monter après la réforme. Or, au cours de cette période de dix ans, dans les pays concernés, aucune corrélation simple ne peut être observée entre les changements législatifs et la prévalence de la consommation de cannabis.
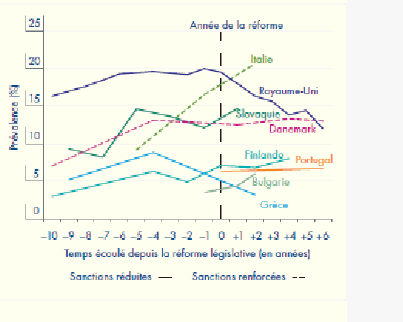
Source : rapport annuel OEDT (2011). »
D. UNE RÉPONSE PÉNALE DIVERSIFIÉE MAIS PEU LISIBLE
En France, le législateur et le ministère de la justice ont progressivement diversifié les formes de la réponse pénale à l’usage de stupéfiants, tentant de s’adapter à cette délinquance de masse tout en restant fidèles aux principes de la loi de 1970.
Le paysage actuel n’est pas pleinement satisfaisant car il n’apparaît ni lisible, ni cohérent : il reste disparate, tant dans les actions conduites sur le territoire national en matière de répression et de prévention que par les attitudes, mesures et réponses pénales, sociales, ou de santé publique, mises en œuvre en aval.
Il faut d’abord décrire la complexité des trajectoires possibles de l’usager de stupéfiants dans la chaîne pénale, avant de rappeler la doctrine du ministère de la justice et d’évoquer la diversité d’application de cette doctrine sur le territoire national.
1. L’enchevêtrement des procédures destinées à alléger les audiences des tribunaux
Dans une note « tendances » de juillet 2012 consacrée aux « stages de sensibilisation aux dangers de l’usage de stupéfiants », l’OFDT a bien résumé les trajectoires possibles sous forme de graphique.
TRAJECTOIRES POSSIBLES DE L’USAGER DE STUPÉFIANTS DANS LA CHAÎNE PÉNALE
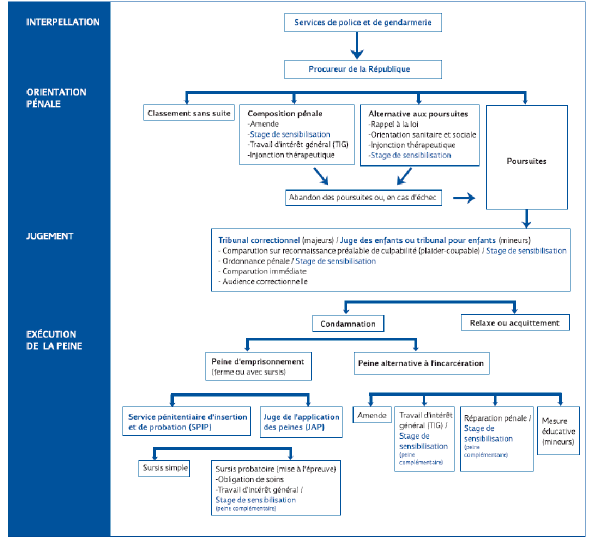
Source : OFDT.
La réponse pénale à la délinquance pour usage de substances illicites (les statistiques judiciaires ne distinguent pas selon la nature du produit puisque le code pénal ne le fait pas) peut prendre deux voies différentes : les poursuites judiciaires pouvant déboucher sur une condamnation par un tribunal correctionnel ou les alternatives aux poursuites, sous la responsabilité du procureur, n’entraînant pas de condamnation inscrite au casier judiciaire. Depuis la loi du 23 juin 1999 s’ajoute la composition pénale, incluse dans les alternatives aux poursuites car diligentée par le procureur mais homologuée par le juge du siège et enregistrée au casier judiciaire.
De même, les poursuites pour usage peuvent revêtir des modes simplifiés qui évitent une audience devant le tribunal correctionnel en formation collégiale, comme l’ordonnance pénale délictuelle ou la comparution sur reconnaissance préalable de culpabilité, qui permettent au juge du siège de simplement homologuer la peine proposée par le procureur, et la convocation par officier de police judiciaire devant un tribunal correctionnel à juge unique.
La lisibilité des procédures est aussi compliquée du fait que certaines mesures, comme le stage de sensibilisation, peuvent à la fois constituer des mesures d’alternative aux poursuites ou des peines complémentaires à la suite de poursuites.
2. La doctrine et les statistiques nationales : des divergences inexpliquées avec les forces de sécurité
En matière d’usage, la doctrine est fixée par la circulaire de la directrice des affaires criminelles et des grâces du 16 février 2012 qui établit les principes suivants :
– exclusion des rappels à la loi par un simple officier de police judiciaire au profit du délégué du procureur ;
– application du classement avec rappel à la loi, assorti d’une convocation devant un délégué du procureur, aux consommateurs occasionnels, en possession d’une très faible quantité de produits et dans les ressorts de juridictions où la mise en œuvre du stage de sensibilisation aux dangers de l’usage de produits stupéfiants n’est pas encore totalement effective ;
– application prioritaire du stage de sensibilisation aux usagers occasionnels, dans le cadre d’une procédure de composition pénale ou, si impossibilité ou inopportunité, prononcé d’une peine d’amende dans le cadre d’une ordonnance pénale délictuelle ;
– injonction thérapeutique systématique pour un usager toxicodépendant.
La circulaire précise que « les poursuites devant le tribunal correctionnel seront privilégiées à l’encontre des usagers récidivistes, ceux qui refusent de se soumettre aux mesures ordonnées par le parquet ou lorsque l’usage de stupéfiants est associé à une autre infraction, ainsi que dans l’hypothèse d’un usage aggravé (personne dépositaire de l’autorité publique ou chargée d’une mission de service public ou par le personnel d’une entreprise de transport). »
La prise en compte de l’ensemble de ces procédures conduit à afficher un taux de réponse pénale supérieur à 90 % à la délinquance pour usage, essentiellement grâce aux alternatives aux poursuites qui représentent 70 % des affaires et qui ont permis d’éviter l’engorgement des audiences correctionnelles, comme l’a relevé l’OFDT dans son rapport de 2013 « données essentielles ».
Selon les chiffres transmis aux rapporteurs par la direction des affaires criminelles et des grâces (DACG) du ministère de la justice, l’année 2013 confirmerait cette analyse puisque sur 89 000 affaires d’usage orientées par les parquets, mettant en cause 101 000 personnes auteures, 61 000 ont fait l’objet d’une procédure alternative aux poursuites (60 %), 38 000 (38 %) ont fait l’objet d’une poursuite et 2 000 (2 %) ont été classées sans suite en opportunité, ce qui permet à la chancellerie d’afficher un taux de réponse pénale de 98 %.
Selon les données transmises par la police et la gendarmerie, 163 000 personnes auraient été mises en cause pour usage de stupéfiants en 2013 (voir supra). Les méthodes de comptage et d’enregistrement utilisées par les services du ministère de l’intérieur ne font pas l’objet d’une harmonisation avec celles du ministère de la justice. Dès lors, il est difficile d’expliquer l’écart important (de l’ordre de 60 000) et stable depuis trois années, constaté entre le nombre de personnes « mises en cause » par les services de police et de gendarmerie, et le nombre de personnes dans les affaires orientées par les parquets. Ces écarts trouvent probablement leur source dans les pratiques de qualification des infractions qui peuvent différer sensiblement d’un service à l’autre. L’usage de stupéfiants étant très fréquemment accompagné d’autres infractions, il est possible que les services de police le retiennent plus fréquemment en infraction principale que ne le font les parquets. Les rapporteurs souhaitent que les deux ministères créent un groupe de travail afin d’expliquer ces divergences statistiques qui nuisent à la compréhension de la réponse pénale.
Les alternatives aux poursuites reposent encore largement sur les rappels à la loi (60 % en 2013) mais les orientations vers des structures sanitaires progressent (16 % en 2013) notamment en raison du développement des consultations jeunes consommateurs dont plus de 50 % des patients proviennent d’une orientation judiciaire.
S’agissant des condamnations inscrites au casier judiciaire pour usage de stupéfiant à titre principal, leur nombre est passé de 21 000 en 2007 à 42 000 en 2013 (dont 33 600 à titre d’infraction unique), soit un doublement en six ans, avec un recours prédominant aux procédures écartant l’audience correctionnelle (la composition pénale représentait 20 % des dossiers, l’ordonnance pénale 42 %), ou la simplifiant, telle que la reconnaissance préalable de culpabilité avec 10 % des dossiers.
La teneur des peines prononcées a considérablement évolué depuis le début des années 1980, puisque l’emprisonnement est devenu de plus en plus rare, au profit des amendes ou des peines de substitution. Le taux d’amende global (intégrant les peines issues de la composition pénale) est ainsi passé de 27 % en 1999 à 51 % en 2011 et le taux d’emprisonnement (ferme et avec sursis) de 58 % en 1999 à 24 % en 2011.
Les peines prononcées en 2013 pour usage comme infraction unique (pour chaque condamnation, la peine la plus grave est retenue), prolongeaient encore cette tendance puisqu’elles se répartissaient en 63 % d’amendes, 10 % d’emprisonnement dont 40 % d’emprisonnement ferme, soit de l’ordre de 1 400 condamnations, et 24 % de peines autres que l’amende et l’emprisonnement (essentiellement stages de sensibilisation).
Dans le même temps, le montant moyen des amendes a fortement diminué puisqu’il est passé de l’équivalent de 444 euros en 1990 à 295 euros en 2013 alors que, corrélativement, la durée moyenne des peines d’emprisonnement ferme prononcées pour usage est passée de 12,7 mois à 2 mois.
La proportion des emprisonnements fermes pour usage est actuellement de l’ordre de 1 % des interpellations, et son taux d’exécution n’est pas disponible dans les statistiques judiciaires, mais il est très probablement faible, du fait de la durée réduite des peines prononcées.
3. La réalité du terrain : l’exemple du ressort du tribunal de grande instance de Lille
Afin de compléter cette vision nationale par une approche plus locale qui permet plus de finesse dans l’analyse, les rapporteurs ont demandé au procureur du tribunal de grande instance (TGI) de Lille de leur exposer sa doctrine et ses chiffres en matière d’usage de stupéfiants. Le ressort du TGI atteint bien la taille critique puisqu’il compte 1,2 million d’habitants, et ne souffre a priori pas de biais de sélection, même si son caractère frontalier encourage vraisemblablement les trafics de stupéfiants.
POLITIQUE PÉNALE DU PARQUET DE LILLE
EN MATIÈRE D’USAGE DE STUPÉFIANTS
CANNABIS |
HÉROÏNE / COCAÏNE | |
RAPPEL À LA LOI (RAL) par OPJ |
Interpellation avec moins de 40 g Aucun antécédent |
≤ 1 gramme lors de l’interpellation Aucun antécédent |
CLASSEMENT SOUS CONDITION D’ORIENTATION SANITAIRE |
Consommation importante |
Usagers héroïne / cocaïne ne présentant pas trop d’antécédents judiciaires en dehors des stupéfiants et sans antécédent stup |
INJONCTION THÉRAPEUTIQUE |
Usagers héroïne / cocaïne ne présentant pas trop d’antécédents judiciaires en dehors des stupéfiants et ayant déjà au moins un antécédent stup | |
STAGE DE SENSIBILISATION PRODUITS STUPÉFIANTS |
Consommateurs réguliers mais relativement insérés, pouvant assumer le coût du stage (150 €) Déjà un antécédent de RAL ou orientation sanitaire |
|
COMPOSITION PÉNALE |
Déjà un antécédent de RAL ou orientation sanitaire Consommateurs disposant de revenus permettant de payer l’amende |
Déjà un antécédent de RAL ou orientation sanitaire Consommateurs disposant de revenus permettant de payer l’amende |
ORDONNANCE PÉNALE DÉLICTUELLE |
Au-delà de 40 gr ou Antécédents de composition pénale ou Personne sans domicile ou échec de mesures précédentes |
Au-delà de 20 gr ou Antécédents de composition pénale ou Personne sans domicile ou échec de mesures précédentes |
CONVOCATION PAR OPJ DEVANT TRIBUNAL CORRECTIONNEL À JUGE UNIQUE |
Multiples antécédents |
Multiples antécédents |
Source : parquet de Lille.
Le rappel à la loi (RAL) à Lille est appliqué aux primo-délinquants interpellés avec moins de 40 grammes de cannabis ou moins d’un gramme d’héroïne ou de cocaïne sur eux. Il est rappelé qu’il faut approximativement un gramme de cannabis pour faire un joint. Ce seuil, qui distingue l’infraction d’usage de celle de détention, laissant présager la participation à un trafic et donc davantage sanctionnée, est laissé à l’appréciation des parquets. Il est donc différent d’un point du territoire à l’autre, dans une fourchette allant de 20 grammes (zones rurales) à 50 grammes (région parisienne), ce qui heurte les rapporteurs car il est difficile de comprendre qu’on soit diversement sanctionné sur la base d’un élément pourtant aussi objectif que le grammage d’un produit interdit. Interrogée sur ce point, la directrice des affaires criminelles et des grâces a estimé que cette modulation n’était pas choquante, que la politique pénale devait s’adapter aux circonstances locales et que ce principe valait pour d’autres formes de délinquance que les ILS.
Le classement sous condition d’orientation sanitaire consiste à obliger l’usager délinquant dépendant à s’adresser à une structure de soins (consultation jeune consommateur, CSAPA, consultation addictologie d’un établissement hospitalier). Le délégué du procureur considère que l’obligation est remplie dès lors que la preuve de la consultation est apportée, sans plus d’obligation de traitement ou de prise en charge dans la durée, qui caractérisent l’obligation thérapeutique, plus lourde à mettre en place car nécessitant l’intervention d’un médecin relais afin de préserver le secret médical.
À Lille, il n’est pas pratiqué d’injonction thérapeutique pour les usagers de cannabis : cette mesure est réservée aux usagers de cocaïne ou d’héroïne, et son occurrence est très faible (une mesure prononcée en 2013, à rapprocher des 290 prononcées au niveau national). De fait, cette mesure semble très diversement appliquée d’un point du territoire à l’autre, un médecin relais entendu par les rapporteurs a ainsi expliqué que le tribunal de Châlons-en-Champagne y recourait deux fois plus que celui de Reims, pour des populations interpellées pourtant comparables.
La composition pénale est diligentée par le délégué du procureur, elle peut donner lieu à une peine d’amende, validée par le juge du siège, d’un montant compris entre 150 et 300 euros, payée sous forme de timbres amendes, ou à une peine de suivi d’un stage de sensibilisation aux dangers des produits stupéfiants. Il semble que le montant de l’amende dépende plus des ressources de l’usager que de son degré de dépendance ou du grammage du produit saisi sur lui, ce qui peut surprendre.
Le recouvrement des peines d’amende est bien supérieur par cette procédure que par la condamnation par le tribunal correctionnel qui passe par le réseau du Trésor public. Au niveau national, 41 % seulement des montants pris en charge par le Trésor public concernant des condamnations pour usage de stupéfiant survenues en 2011 avaient été recouvrés au 31 décembre 2012.
Il y a eu 1 753 rappels à la loi dans le ressort du TGI de Lille en 2013 pour usage de stupéfiants, soit 51 % du total des dossiers (3 400) orientés par le parquet au titre de l’usage ou de la détention, pour 851 poursuites devant le tribunal correctionnel (25 % du total), 213 compositions pénales réussies (6 % du total) et 238 orientations sanitaires (7 %).
La proportion des simples rappels à la loi est importante, elle correspond à un traitement d’une délinquance de masse de consommateurs de cannabis interpellés pour la première fois, qui se solde par un procès-verbal d’audition enregistré par les policiers ou les gendarmes et une inscription au système de traitement des antécédents judiciaires (TAJ ex STIC), ce qui peut être très pénalisant pour l’accès à de nombreuses professions.
La loi relative à la prévention de la délinquance du 5 mars 2007 a mis à la disposition des procureurs une alternative aux rappels à la loi, jugés insuffisamment dissuasifs, sous la forme d’un stage de sensibilisation aux dangers de l’usage de produits stupéfiants, inspiré des stages de sensibilisation à la sécurité routière.
Cette sanction pécuniaire à la charge du contrevenant (le stage, d’un montant moyen de 190 euros en 2012, est à leurs frais), et à visée pédagogique, s’adresse aux usagers occasionnels de stupéfiants, non dépendants, qu’il s’agit de dissuader de récidiver dans leur comportement d’usage en leur faisant prendre conscience des conséquences de leur consommation.
Selon le cahier des charges défini par la MILDT, le stage doit contenir trois modules thématiques d’une durée de trois heures chacun (sanitaire, judiciaire et sociétal), il est assumé par des structures associatives et par des intervenants présentant principalement des profils de psychologues, médecins, éducateurs et représentants du parquet.
L’OFDT a procédé en 2011 à une évaluation de ce dispositif dont les résultats ont été publiés dans le numéro de juillet 2012 de sa revue « tendances ». L’OFDT a ainsi relevé que 4 500 personnes avaient pu bénéficier du programme en 2010, soit un peu plus de 3 % des 136 000 interpellations pour usage cette année-là (avec 7 300 stages pour 160 000 interpellations en 2013, la proportion est inférieure à 5 %), que neuf stages sur dix avaient été décidés dans le cadre d’une alternative aux poursuites et que 70 % d’entre eux avaient été interpellés pour usage de cannabis sans infraction associée (dont les deux tiers dans le cadre d’une première interpellation), ce qui correspond au public visé par le législateur.
L’OFDT est en revanche plus critique sur l’impact du stage, qu’il résume dans les termes suivants : « Toutefois, en dépit d’une appréciation globalement positive du déroulement et du contenu du stage, une proportion importante du public reçu estime qu’il aura un impact limité sur son comportement d’usage, notamment parce qu’il n’est “pas assez personnalisé”. Une partie du public envisage à l’issue du stage de redoubler d’efforts pour ne pas “se faire prendre la fois suivante”. Les résultats de l’évaluation du dispositif conduisent ainsi à s’interroger sur l’efficacité du stage de sensibilisation comme levier de motivation à changer son comportement de consommation. Du point de vue des stagiaires, il reste avant tout une sanction pénale, impuissante par elle-même à détourner de l’usage les personnes qui n’envisageaient pas, déjà avant le stage, d’arrêter dans l’immédiat. »
L’examen de la réponse pénale montre ainsi que si le législateur n’a pas remis en cause les grands principes de la loi de 1970 (soigner et punir), de nombreux outils ont été progressivement fournis aux juridictions, soit sous forme de procédures rapides évitant l’audiencement, soit sous forme de mesures nouvelles, différentes de l’amende et de l’emprisonnement, comme les rappels à la loi ou les stages de sensibilisation, afin de leur permettre de faire face à la délinquance de masse constituée des usagers de cannabis.
Ce pragmatisme innovant a progressivement débouché sur une réponse pénale illisible et disparate qui pose des questions de principe : les inégalités territoriales de traitement, la modulation des peines (amendes, stages de sensibilisation) selon les moyens du délinquant, l’absence d’impact durable sur le comportement délictuel, les condamnations résiduelles à de l’emprisonnement d’une population sur laquelle les autres formes de réponse pénale n’ont pas de prise (migrants, jeunes en errance, personnes sans domicile fixe).
Ce constat appelle une réflexion sur les réformes envisageables qui peuvent prendre la forme de différentes options, de portée plus ou moins audacieuse.
Proposition n° 12 des rapporteurs : harmoniser les statistiques de l’infraction d’usage de stupéfiants afin de supprimer les écarts constatés entre, d’une part, les interpellations comptabilisées par la police et la gendarmerie et, d’autre part, les dossiers orientés par les parquets.
E. LES OPTIONS DE RÉFORME ENVISAGEABLES : DE LA CONTRAVENTIONNALISATION À LA LÉGALISATION RÈGLEMENTÉE, L’INDISPENSABLE RÉVISION DE LA LOI DE 1970
Depuis la loi de 1970, l’usage de cannabis est un délit, actuellement passible d’une peine d’emprisonnement d’un an et d’une peine d’amende de 3 750 euros devant le tribunal correctionnel. Trois options de réforme sont possibles sur lesquelles les rapporteurs ont adopté des positions divergentes.
1. La contraventionnalisation judiciaire respectant l’individualisation des peines
La première option de réforme possible serait d’en faire une contravention judiciaire de troisième classe, prévue à l’article 131-13 du code pénal, d’un montant maximal de 450 euros, relevant de la juridiction de proximité ou du tribunal de police.
C’était la position de la mission d’information sur les toxicomanies, commune à l’Assemblée nationale et au Sénat, dans son rapport en date du 30 juin 2011.
Cette proposition a le grand intérêt de mettre fin à la possibilité de prononcer un emprisonnement ferme pour l’usage de cannabis (autour de 1 500 condamnations par an) que les rapporteurs considèrent comme ni équitable ni souhaitable, tout en gardant les caractéristiques essentielles de la réponse judiciaire et notamment l’individualisation de la peine. Dans cette optique, il conviendrait de préciser également si cette infraction conventionnelle devrait être soumise aux règles de la récidive.
Elle a aussi l’intérêt d’être compatible avec le maintien d’une orientation sanitaire des consommateurs dépendants. 50 % des adolescents fréquentant les consultations jeunes consommateurs y sont conduits par la justice et il peut être intéressant de maintenir ce flux, même si l’on a vraisemblablement davantage de motivation quand on vient de son plein gré que contraint et forcé.
Son principal défaut, aux yeux des représentants des forces de l’ordre, est d’empêcher le placement en garde à vue des simples usagers, jugé utile afin de remonter les filières et de démanteler les réseaux de trafiquants. On peut ainsi relever que les gardes à vue pour usage (toutes substances confondues) se sont élevées à 31 600 en 2013 (police et gendarmerie confondues), soit presque 9 % du total des gardes à vues prononcées.
À cette objection, on peut répondre que la contravention proposée permet une rétention d’une durée de quatre heures, avec l’accord du contrevenant il est vrai, ce qui permet déjà d’avoir un échange approfondi avec la personne mise en cause, et que le démantèlement des réseaux repose rarement sur les simples usagers mais plutôt sur les revendeurs qui seront toujours susceptibles d’être placés en garde à vue sur le fondement des autres délits liés au trafic de stupéfiants (détention, transport). Les forces de l’ordre garderont aussi la possibilité de placer en garde à vue sur le fondement du délit d’usage, de revente ou de détention pour usage autre que personnel, une personne qui ne souhaite pas spontanément donner l’identité du revendeur avec qui elle est en contact.
Cette proposition de contraventionnalisation recueille l’assentiment de M. Laurent Marcangeli car elle lui paraît constituer un équilibre entre le maintien nécessaire d’un interdit et la prise en compte des inconvénients de l’actuelle réponse pénale, inadaptée à la prévalence de l’usage de cannabis.
Mme Anne-Yvonne Le Dain considère que la contraventionnalisation est un progrès par rapport à la situation actuelle, mais qu’il s’agit d’une avancée minimale qui doit être dépassée.
2. La contraventionnalisation forfaitaire comparable à la sanction administrative
Une autre option de réforme consisterait à rapprocher la contraventionnalisation d’une sanction administrative, ne faisant plus l’objet d’une individualisation ou d’une quelconque forme de judiciarisation. Cette formule aurait pour avantage de maintenir un interdit tout en rendant automatique et forfaitaire la sanction, de façon à clarifier la réponse et à alléger les parquets et juridictions du traitement de cette petite délinquance de masse. Cette forme de contraventionnalisation permettrait aussi de supprimer les inscriptions des contrevenants au casier judiciaire ainsi qu’au fichier des antécédents judiciaires.
Une contravention punie d’une amende forfaitaire prévue par l’article 529 du code pénal, comme certaines infractions à la sécurité routière, pourrait alors être envisagée. Cette option écarte toute individualisation des peines et l’application des règles de la récidive, sauf si la loi prévoit que la récidive de la contravention constitue un délit. Pour une contravention de troisième classe, l’article R. 48-1 du code de procédure pénale prévoit que l’amende est d’un montant de 68 euros et qu’elle peut être payée auprès de l’agent verbalisateur par chèque ou carte bleue.
Cette option se rapproche de l’expérimentation actuelle menée dans les zones de sécurité prioritaire de Saint-Ouen et Saint-Denis, et consistant à appliquer une transaction douanière aux consommateurs de cannabis interpellés pour la première fois par des patrouilles mixtes de policiers et douaniers. Les souplesses de l’amende douanière permettent en effet une exécution immédiate de la peine, en contrepartie de l’extinction de toute poursuite. Cette expérimentation, menée sur la base d’une circulaire de la chancellerie en date du 7 mai 2013, est en contradiction avec les principes d’individualisation des peines actuellement en vigueur et ne pourrait donner lieu à une généralisation sans modification législative. La contribution des douanes, dont la mission prioritaire est bien de lutter contre le trafic, ne saurait être non plus systématisée, sauf à porter atteinte à l’efficacité globale de cette administration dans son action contre la grande délinquance.
Cette option pourrait enfin avoir inspiré le législateur quand il a institué la transaction pénale dans la loi du 15 août 2014 relative à l’individualisation des peines et renforçant l’efficacité des sanctions pénales, pour les délits punis d’une peine maximale d’un an d’emprisonnement. La lecture des débats montre cependant que cette mesure, dont les modalités d’application doivent faire l’objet d’un décret en Conseil d’État, doit respecter le principe d’individualisation des peines et faire l’objet d’une validation par le juge du siège, ce qui la distinguera difficilement de la composition pénale actuellement en vigueur.
3. La légalisation de l’usage individuel
Une dernière option consisterait à prendre acte de l’échec de la prohibition constaté depuis 40 ans et à renverser la perspective, en considérant que l’usage individuel du cannabis doit être légalisé afin de passer de la logique punitive à la logique préventive et règlementaire tendant à en minimiser les dommages.
Il s’agirait d’encadrer la consommation de ce produit en en réglementant la production et la distribution, dans une approche comparable à celles adoptées par le Colorado et l’Uruguay.
L’État pourrait, soit directement par une régie nationale, soit indirectement par l’octroi de licences, encadrer la production en veillant à la qualité et à la teneur en THC du cannabis ainsi que la distribution en limitant les quantités vendues grâce à un traçage individuel des consommations. La vente aux mineurs serait interdite ainsi que la publicité sous toutes ses formes.
La détention pour usage personnel autorisée ferait l’objet d’une définition précise et nationale et les délits distincts de l’usage (incitation, usage revente et conduite sous l’emprise du cannabis) seraient maintenus.
Un dispositif de suivi de l’application de la légalisation, inspiré de celui mis en place en Uruguay, serait prévu afin de mesurer, au moyen d’indicateurs précis, son impact, notamment sur la prévalence du cannabis chez les adolescents. Il est cependant rappelé que les mesures de dépénalisation partielle adoptées par certains pays européens, parfois depuis longtemps (Portugal, Pays-Bas), ne mettent pas en évidence une hausse significative de la consommation.
Mme Anne-Yvonne Le Dain, même si elle n’est pas hostile à la contraventionnalisation qu’elle considère comme un minimum et qui pourrait être appliquée dans l’espace public, se prononce en faveur de cette proposition de légalisation de l’usage individuel du cannabis, dans l’espace privé et pour les personnes majeures.
Elle observe que le cannabis est d’ores et déjà très accessible sur quasiment tout le territoire, à des prix abordables qui ont beaucoup baissé (6 euros le gramme pour la résine, 8 euros le gramme pour l’herbe), sans parler de l’autoculture, en plein développement. Mettre en place un réseau de distribution officiel ne devrait donc pas générer une masse de nouveaux consommateurs, du fait d’une accessibilité nouvelle du produit. Quant à la suppression de l’interdit, son impact n’est pas connu et peut jouer dans les deux sens, surtout pour les adolescents souvent séduits par ce que les adultes interdisent.
Pour les consommateurs adultes, réguliers mais non dépendants, la légalisation permettrait, selon Mme Anne-Yvonne Le Dain, une sortie de la clandestinité et du contact avec les réseaux criminels et l’accès à un produit à la qualité surveillée par la puissance publique. La légalisation de l’usage du cannabis ne suffira pas à provoquer la disparition de ces organisations car on peut anticiper leur réactivité et le maintien d’une offre clandestine de produits surdosés en THC par exemple, ou d’une offre de contrebande comme celle qui existe pour le tabac (encore faudrait-il qu’elles proposent des tarifs compétitifs par rapport à l’offre officielle, ce qui dépend du montant des taxes), mais on peut espérer leur affaiblissement significatif par réduction de la demande dont elles bénéficient actuellement.
L’Office central pour la répression du trafic illicite de stupéfiants (OCRTIS) estime à plus d’un milliard d’euros le chiffre d’affaires du cannabis en France (20 fois moins que l’alcool). À supposer que le marché officiel en capte 60 % et que l’on impose une charge fiscale, suffisante mais, au moins dans un premier temps, pas trop lourde, de façon à rester compétitif par rapport aux prix proposés par les réseaux clandestins qui détiennent actuellement la quasi-totalité du marché (moins l’autoculture), par exemple une imposition de l’ordre de 20 % (très inférieure aux 80 % supportés par le tabac), on pourrait générer de l’ordre de 120 millions d’euros par an de recettes fiscales à affecter à la prévention ou aux soins de la toxicomanie.
Par ailleurs, la suppression du délit d’usage permettrait un redéploiement de moyens de la police, de la gendarmerie et des services judiciaires au profit de la lutte contre les organisations criminelles qui sévissent dans le domaine des stupéfiants mais aussi de la traite des êtres humains et de la prostitution.
Si la France devait s’engager dans cette voie, elle devrait faire une lecture audacieuse de la clause de sauvegarde figurant dans les conventions internationales qui interdisent expressément la légalisation du cannabis, comme l’a fait l’Uruguay, alors que le Colorado et l’État de Washington s’abritent derrière l’État fédéral, seul signataire des conventions au nom des États-Unis. Il serait préférable d’engager une démarche conjointe avec certains de nos partenaires européens, comme les Pays-Bas et le Portugal, dans le cadre de l’Assemblée générale extraordinaire des Nations Unies consacrée à la politique contre les drogues, prévue en 2016.
Proposition de M. Laurent Marcangeli : transformer le délit d’usage de cannabis en une contravention de troisième catégorie.
Proposition de Mme Anne-Yvonne Le Dain :
– légaliser l’usage individuel du cannabis dans l’espace privé et pour les personnes majeures, et instituer une offre réglementée du produit sous le contrôle de l’État ;
– transformer le délit d’usage du cannabis dans l’espace public en contravention de troisième catégorie.
Lors de sa réunion du 20 novembre 2014, le Comité examine le présent rapport.
M. Régis Juanico, président. Je vous prie d’excuser M. le président Claude Bartolone, qui m’a demandé de le suppléer.
Nous allons aujourd’hui examiner le rapport d’évaluation de la lutte contre l’usage de substances illicites. Je rappelle que nous avons décidé de réaliser cette évaluation à la demande conjointe du groupe SRC, de la commission des Lois et de la commission des Affaires sociales.
Nos deux rapporteurs sont Anne-Yvonne Le Dain, pour la majorité, et Laurent Marcangeli, pour l’opposition. Le groupe de travail désigné par les commissions était composé de Sandrine Mazetier, Dominique Nachury et Barbara Pompili.
Madame et Monsieur les rapporteurs, vous avez la parole.
Mme Anne-Yvonne Le Dain, rapporteure. Une mission d’information commune à l’Assemblée nationale et au Sénat avait déjà conduit il y a trois ans une évaluation sur ce sujet, mais il a semblé nécessaire de disposer d’analyses plus récentes.
Concernant les moyens mobilisés pour l’évaluation, nous avons ont animé des tables rondes sur les tendances récentes liées à l’évolution des produits, des trafics et des risques sanitaires et sociaux. Nous avons auditionné soixante-sept personnes représentant les parties prenantes des quatre grands volets du sujet que sont la prévention, l’action policière et judiciaire, le soin et la réduction des risques.
Nous nous sommes rendus à la préfecture de police de Paris, au centre d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue (CAARUD) Boutique 18 à Paris, et au centre de soins, d’accompagnement et de prévention en addictologie (CSAPA) Pierre Nicole à Paris ; ainsi qu’aux Pays-Bas. Au demeurant, comme mon collègue est élu en Corse, et que je viens de Montpellier, nos propres points de vue complètent la vision nationale du sujet.
À l’issue de ces travaux, nous avons formulé une douzaine de propositions susceptibles d’améliorer la politique de lutte contre l’usage de substances illicites. Je tiens à remercier la diligence et la discrétion des services de l’Assemblée, qui nous ont apporté un soutien indispensable dans nos travaux.
M. Laurent Marcangeli, rapporteur. Je tiens également à remercier les administrateurs qui nous ont assistés tant dans notre travail d’audition qu’au cours de nos déplacements. Nos travaux m’ont fait découvrir plus d’une réalité. Avec ma collègue Anne-Yvonne Le Dain, nous formulons des propositions parfois divergentes, parfois convergentes. Sur certains sujets, des divergences partisanes peuvent ainsi s’estomper.
Les dépenses publiques consacrées à la politique de lutte contre l’usage des substances illicites sont difficiles à retracer. Le document de politique transversale (DPT) annexé au projet de loi de finances depuis 2008 permet d’individualiser le coût pour l’État des principales composantes de l’effort public que sont la prévention, le soin et la répression ou l’application de la loi.
Il est toutefois impossible de disposer d’un état consolidé précis des dépenses publiques consacrées à la politique de lutte contre l’usage des substances illicites stricto sensu, car cela nécessite de retraiter les dépenses consacrées à la lutte contre le trafic, d’une part, les dépenses consacrées à la lutte contre l’usage d’alcool et de tabac, d’autre part, ce que ne permet pas toujours l’état de la nomenclature budgétaire.
La valorisation des différents programmes budgétaires repose sur des conventions arithmétiques telles que la proratisation de la masse salariale qui ne présentent pas les garanties de traçabilité d’une comptabilité analytique. On aboutit néanmoins à un total de l’ordre de 2 milliards d’euros, soit 0,1 % du PIB, comparable à l’effort des autres pays européens, dans lequel la prévention passe après l’application de la loi et le soin. Ce total se décompose comme suit : 850 millions d’euros pour l’application de la loi ; 830 millions d’euros pour les soins ; 300 millions d’euros pour la prévention.
La politique publique de lutte contre la drogue et les conduites addictives implique une vingtaine de départements ministériels et couvre de multiples volets, qu’il s’agisse de la prévention et de la formation, de la prise en charge sanitaire et sociale et de la réduction des risques, de la lutte contre le trafic, de la recherche et de l’action internationale.
L’existence d’une instance de coordination interministérielle placée sous l’autorité du Premier ministre remonte à 1982. Elle s’appelle Mission interministérielle de lutte contre les drogues et les conduites addictives (Mildeca) depuis la publication du décret du 11 mars 2014. Cette instance souffre de la réduction drastique de ses crédits d’intervention et des défaillances de son réseau territorial qui repose sur les directeurs de cabinet des préfets, et paraît ne disposer que de leviers limités.
L’absence d’animation du réseau par la Mildeca, la faiblesse des dispositifs d’appui régional à la disposition des chefs de projet, par exemple en termes de diagnostic ou d’expertise, mais aussi le manque fréquent de coordination avec les agences régionales de santé et avec les collectivités territoriales, la complexité des appels à projets, et la redondance avec les procédures du Fonds interministériel de prévention de la délinquance doivent faire l’objet de mesures correctrices.
Le plan de lutte contre les conduites addictives défini par la Mildeca en 2013 pour la période 2013-2017 consacre néanmoins la notion d’évaluation, ce qui témoigne d’une démarche pragmatique et scientifique.
Mme Anne-Yvonne Le Dain, rapporteure. Au cours des auditions, nous avons senti que la nomination de Mme Danièle Jourdain Menninger à la présidence de la Mildeca était cependant de nature à donner une nouvelle impulsion au dispositif.
Nous avons dressé le constat inquiétant que l’expérimentation et la consommation de cannabis atteignent des niveaux élevés. La consommation relève même du phénomène de masse. La France présente les plus hauts taux d’expérimentation – c’est-à-dire d’usage de la substance au moins une fois au cours de la vie, mais aussi de consommation dans l’année – en Europe. Ainsi, la France connaît le deuxième plus haut taux d’expérimentation de cannabis en Europe, tant chez les adultes, avec 32 % d’expérimentateurs, que chez les jeunes de 15-16 ans, avec 39 % d’expérimentateurs. Les taux de consommation dans l’année, qui témoignent de l’usage occasionnel de cannabis, sont également importants. En population générale, la France présente même le premier taux européen, les enquêtes révélant que 17 % des 15-64 ans ont fait usage de cannabis dans l’année.
Ces taux sont désormais stabilisés dans la population générale et ont même légèrement diminué chez les jeunes adultes durant la dernière décennie. L’enquête Escapad, dont les résultats devraient être publiés au premier semestre 2015, devra confirmer si l’usage régulier, qui correspond à au moins dix usages de cannabis dans le mois, continue de diminuer chez les jeunes de 17 ans. Entre 2002 et 2011, ce taux était passé de 12 % à 7 %. Si ces résultats apparaissent encourageants, il reste que la France continue de présenter des hauts niveaux de consommation.
Les tendances récentes font apparaître l’usage d’autres produits illicites. Les nouvelles drogues de synthèse (NDS) sont en pleine expansion. Ces substances imitent les effets de psychotropes divers, mais présentent une composition moléculaire qui s’en distingue assez pour ne pas tomber sous le coup des interdictions légales. Le succès de ces drogues s’explique par la facilité de leur production et de leur commercialisation. Elles sont en effet conçues à partir de précurseurs en vente libre sur le marché, dans des laboratoires clandestins faciles à monter avec quelques connaissances en chimie. Elles sont ensuite vendues sur internet. La prétendue légalité de ces produits peut faire croire, à tort, à leur absence de dangerosité. Il s’agit là d’une idée reçue, d’autant que ces substances sont difficiles à doser et que leur composition exacte n’est pas connue.
En 2009, la France a adopté une stratégie de lutte, visant à interdire les NDS par familles de molécules. Le but est d’empêcher les trafiquants d’adapter la composition moléculaire au fur et à mesure des nouvelles interdictions. À ce jour, seules deux familles de NDS sont interdites : les cannabinoïdes et les cathinones. Aussi proposons-nous de développer et d’accélérer ces interdictions par familles de molécules.
En Europe, de petites boutiques vendent parfois des NDS sous l’appellation de sels de bains ou de stimulants sexuels. Ce marché clandestin, mais connu, recouvre un véritable trafic. Nous avons recensé de 600 à 700 sites internet qui les commercialisent et qu’il faut contrôler.
En matière de prévention, il faut bâtir une véritable politique à destination des plus jeunes. Le système éducatif, et plus particulièrement le collège et le lycée, est le lieu privilégié d’une action de prévention potentiellement efficace. Il est cependant difficile de mesurer l’application réelle des obligations prévues par les textes officiels puisque aucun recensement n’est effectué au-delà d’une mention obligatoire dans les projets d’établissement. Certains établissements semblent disposer de sessions de formation ou sensibilisation régulières, d’autres jamais. La police et la gendarmerie, lorsqu’elles sont sollicitées, font généralement preuve d’une grande motivation à intervenir.
Nous proposons de regrouper la formation des policiers formateurs anti-drogue (PFAD) et des gendarmes formateurs relais anti-drogue (FRAD) à l’Institut de formation de la police nationale. Nous préconisons d’équilibrer, sous le contrôle de la Mildeca, les interventions des PFAD et des FRAD sur l’ensemble du territoire national afin de délivrer une information à tous les élèves et d’éviter que certains élèves les voient chaque année et d’autres jamais.
Il conviendrait également de réexaminer la procédure et le contenu des programmes de prévention : recenser l’ensemble des interventions de prévention conduites en milieu scolaire et procéder à leur évaluation ; inscrire et appliquer l’obligation d’information des élèves dans les programmes scolaires et les emplois du temps pour l’enseignement secondaire et confier cette mission au Centre national des œuvres universitaires et scolaires (CNOUS) pour l’enseignement supérieur ; renforcer les moyens de la commission interministérielle de prévention des conduites addictives (CIPCA) ; finaliser l’attestation de formation à la prévention des conduites addictives ; généraliser les appels à projets communs entre la Mildeca et les agences régionales de santé.
M. Laurent Marcangeli, rapporteur. Le dispositif sanitaire et social pâtit d’un maillage territorial imparfait. Il s’appuie principalement sur les centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) et sur les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue (CAARUD). Les CSAPA opèrent la prise en charge médicale et psychologique des patients, la prescription et le suivi des traitements médicamenteux. Les CAARUD proposent l’accueil gratuit, anonyme et inconditionnel d’usagers de substances psychotropes qui ne sont généralement engagés dans aucune démarche de soins.
Toutes les régions possèdent au moins un CAARUD et un CSAPA, mais de fortes disparités régionales existent, ce qui creuse les écarts entre les territoires, alors que la distinction entre zones rurales et zones urbaines tend à s’estomper en matière d’usage de substances illicites.
Les dispositifs de soins doivent être décloisonnés pour faciliter les parcours de soins individualisés. Le dispositif sanitaire et social de prise en charge des addictions a certes considérablement évolué dans la dernière décennie avec la restructuration des CSAPA et des CAARUD, mais certaines pistes d’amélioration existent néanmoins.
D’abord, il convient de renforcer la formation initiale et continue en addictologie, qui demeure largement insuffisante. Ensuite, il importe de proposer une offre de soins adaptée aux besoins de l’usager. Par exemple en répondant à l’exigence de proximité, ou en proposant des solutions thérapeutiques pertinentes pour le patient. En ce sens, il conviendrait d’accroître le nombre de places en soin résidentiel, à l’exemple des communautés thérapeutiques.
Enfin, il convient de créer de véritables réseaux de soins. Aujourd’hui, patients comme professionnels peuvent être perdus dans ce système complexe des CAARUD, CSAPA, structures hospitalières et médecine de ville. Il faut donc renforcer la coordination en développant les réseaux addictions.
La question spécifique des soins prodigués aux détenus, pendant la détention mais surtout à leur sortie de prison, est une des faiblesses du système français. Nous préconisons de renforcer le rôle et la visibilité des CSAPA référents en milieu pénitentiaire, qui doivent permettre d’organiser la continuité des soins.
J’insiste, la situation dans nos prisons doit appeler l’attention de la représentation nationale. La prison est un moyen de purger une peine infligée pour la commission d’un délit ou d’un crime, mais il lui revient également de préparer la réhabilitation du détenu. Or des détenus qui sont entrés sans addiction à la drogue en sortent aujourd’hui en souffrant de cette dépendance. Ce problème national fait ressortir les imperfections du système pénitentiaire.
Mme Anne-Yvonne Le Dain, rapporteure. Pour réduire les risques, il faut consolider deux outils qui ont prouvé leur efficacité, les traitements de substitution aux opiacés et les programmes d’échanges de seringue.
Les traitements de substitution aux opiacés permettent de répondre aux besoins de l’usager, d’améliorer sa qualité de vie, de faciliter la stabilisation de l’addiction et l’inscription dans un parcours de soins. En France, deux traitements peuvent être prescrits dans ce cadre : la méthadone, et la buprénorphine haut dosage (BHD), commercialisée sous le nom de Subutex.
Les traitements de substitution aux opiacés sont remboursés par la Caisse nationale d’assurance maladie (CNAM). Il y a eu, en 2013, un nombre élevé de bénéficiaires : non moins de 97 000 pour le BHD et 50 000 pour la méthadone. Mais ces produits font parfois l’objet d’un trafic d’ordonnances et de boîtes. Aussi paraît-il nécessaire de renforcer la lutte contre le trafic de TSO en instaurant la prescription électronique (e-prescription) et en renforçant les ordonnances sécurisées. En milieu ouvert, chaque malade devrait avoir un pharmacien de référence. L’absence de nomadisme pharmaceutique est le meilleur moyen de lutter contre le trafic.
Les programmes d’échanges de seringue participent quant à eux à la réduction des risques lors des injections, à la baisse de la contamination au VIH et au VHC et à l’inscription dans un parcours de soins. En France, les programmes d’échanges de seringue sont mis en œuvre efficacement par les CAARUD, sur place ou en équipes mobiles, dans des autobus.
M. Jacques Myard. Que faut-il entendre sous le vocable d’échanges de seringues ? Comment les seringues circulent-elles ?
Mme Anne-Yvonne Le Dain, rapporteure. Des seringues sont distribuées, puis récupérées auprès des usagers. À cette fin, des boîtiers automates peuvent être utilisés dans les rues et les pharmacies vendent les Steribox, qui contiennent le matériel d’injection stérile, pour un euro. Leur gratuité pourrait être expérimentée.
De manière générale, le système reste perfectible. Seules 600 pharmacies sur 11 000 sont volontaires pour récupérer le matériel usagé. Il convient d’inciter les pharmacies à s’engager dans cette démarche.
Surtout, les programmes d’échanges de seringue n’existent pas en prison, où le taux de prévalence du VIH est pourtant six fois plus élevé que dans la population générale. Or, les expériences étrangères montrent l’utilité et la faisabilité des programmes d’échanges de seringue en prison sans risque pour la sécurité des personnels et des détenus. C’est pourquoi nous proposons d’expérimenter les programmes d’échanges de seringue en milieu pénitentiaire.
M. Laurent Marcangeli, rapporteur. Nos analyses divergent sur les salles de consommation à moindres risques. Outre que j’y suis opposé à titre moral, je souhaite souligner les importantes difficultés inhérentes à cette proposition.
Il me semble d’abord qu’affecter de l’argent public à un lieu dédié à l’injection risque de brouiller le message des autorités sur la dangerosité de l’usage des stupéfiants, qui peuvent pourtant engendrer une dépendance totale quand ce sont des drogues dures. De telles salles feraient également naître des risques pour la sécurité publique, en favorisant la fixation du trafic de stupéfiants autour d’un lieu de consommation toléré, puisque la drogue consommée dans ces salles serait naturellement achetée ailleurs – acquisition elle-même constitutive d’un délit. Des incertitudes pèseraient ainsi sur le positionnement des forces de l’ordre aux abords de la salle ; en pratique, elles devraient fermer les yeux, et se créeraient ainsi dans l’espace public des zones grises. Si ces salles sont fixes, elles seront certainement à l’origine de nuisances pour le quartier environnant.
Enfin, des questions de responsabilité juridique se posent : qu’en est-il de la responsabilité du personnel en cas d’overdose mortelle ? Pour toutes ces raisons, je ne suis pas favorable à l’ouverture de salles de consommation à moindres risques.
Mme Anne-Yvonne Le Dain, rapporteure. Nous divergeons en effet sur ce point. Il me semble plutôt qu’il est urgent de faire face à la réalité. Le trafic de substances illicites emprunte des voies aléatoires et il serait utile qu’un cadre existe pour l’usage des seringues et les pratiques d’injection.
Dans l’hypothèse d’une overdose, le personnel des salles de consommation serait le mieux à même d’appeler les secours. Il pourrait en outre offrir une écoute et un accompagnement aux utilisateurs, les protégeant ainsi d’eux-mêmes. À Vancouver, l’inquiétude du voisinage s’est apaisée une fois la salle ouverte. Cette ouverture a d’ailleurs permis la diminution des taux de contamination au VIH et VHC et la réduction des pathologies liées à l’infection.
À Amsterdam, la démarche d’ouverture de salles vise à assurer la tranquillité publique. Les salles de consommation à moindres risques sont ouvertes par les autorités locales pour mettre fin aux injections sur la voie publique et le résultat est atteint. J’ai visité une de ces salles : le personnel accompagne les utilisateurs. Le dispositif s’est ainsi stabilisé. Il permet surtout d’éviter la prolifération des seringues usagées dans les rues ou dans les parcs publics. Le Gouvernement propose d’ouvrir des salles à moindres risques pour une durée probatoire de six ans. Il faut expérimenter et lancer l’opération pour dix-huit mois.
M. Laurent Marcangeli, rapporteur. Sur le plan de la répression, les interpellations sont en hausse constante depuis 1971. En 2013, 163 000 interpellations pour usage de stupéfiants ont été enregistrées par les services de police et de gendarmerie. Peu nombreuses au lendemain de la loi de 1970 – autour de 2 000 par an –, les interpellations pour usage de stupéfiants ont été multipliées par 80 en un peu plus de quarante ans. C’est au cours de la décennie 2000 que le rythme d’activité annuel des services de l’ordre s’est nettement intensifié : le nombre de procédures pour usage a doublé dans cette période, passant de 71 667 à 135 447 interpellations entre 2001 et 2010.
En 2010, plus de neuf procédures sur dix concernaient des consommateurs de cannabis, premier produit en cause dans les interpellations pour usage.
La progression est spectaculaire en zone gendarmerie avec un peu moins de 45 000 interpellations pour usage en 2013 contre 35 500 en 2011, soit une croissance de 26 % en deux ans. Il apparaît ainsi que les substances illicites se banalisent et se diffusent désormais partout, en zones rurales comme en zones urbaines.
Mme Anne-Yvonne Le Dain, rapporteure. La réponse pénale est de fait disparate.
Les méthodes de comptage et d’enregistrement utilisées par les services du ministère de l’intérieur ne font pas l’objet d’une harmonisation avec celles du ministère de la justice. Dès lors, il est difficile d’expliquer l’écart important, de l’ordre de 60 000, et stable depuis trois années, constaté entre le nombre de personnes « mises en cause » par les services de police et de gendarmerie, et le nombre de personnes dans les affaires orientées par les parquets. Ces écarts trouvent probablement leur source dans les pratiques de qualification des infractions, qui différent sensiblement d’un service à l’autre. L’usage de stupéfiants étant très fréquemment accompagné d’autres infractions, il est possible que les services de police le retiennent plus fréquemment en infraction principale que ne le font les parquets. Nous souhaitons que les deux ministères créent un groupe de travail afin d’expliquer ces divergences statistiques qui nuisent à la compréhension de la réponse pénale.
Sur les 101 000 personnes mises en cause dans les affaires orientées par les parquets en 2013, 61 000 ont fait l’objet d’une procédure alternative aux poursuites, soit 60 %, 38 000, soit 38 %, ont fait l’objet d’une poursuite et 2 000, soit 2 %, ont fait l’objet d’un classement sans suite en opportunité, ce qui permet à la chancellerie d’afficher un taux de réponse pénale de 98 %.
Les alternatives aux poursuites reposent encore largement sur les rappels à la loi – il y en a eu 60 % en 2013 – mais les orientations vers des structures sanitaires progressent – 16 % en 2013, notamment en raison du développement des consultations « jeunes consommateurs » dont plus de 50 % des patients proviennent d’une orientation judiciaire. Il faut approfondir le travail en direction de la jeunesse.
Par ailleurs, les parquets disposent d’une importante marge d’interprétation de la notion d’« usage personnel », qui varie de 20 à 50 grammes pour le cannabis. Les condamnations pour usage consistent pour près de 90 % en des peines alternatives à l’emprisonnement et 1 400 peines d’emprisonnement ferme ont été prononcées en 2013.
M. Laurent Marcangeli, rapporteur. Viennent maintenant les points sur lesquels nos divergences appelleront sans doute le plus l’attention. Je reprends pour ma part la proposition formulée en 2011 par une commission bipartite de l’Assemblée nationale et du Sénat. J’estime que les services de police ont mieux à faire que courir après des consommateurs de cannabis pour des faits qui ne seront pas ou peu poursuivis, puisqu’ils feront le plus souvent l’objet de rappels à la loi ou de stages de sensibilisation.
Plutôt que de mettre sur le même plan le transport, l’usage et la vente de stupéfiants, je propose de transformer le délit d’usage de cannabis en une contravention de troisième catégorie. Cela a pour avantage de maintenir l’interdit, mais aussi de supprimer la condamnation à l’emprisonnement qui ne frappe plus que les récidivistes notoires.
M. Jacques Myard. Il faut l’espérer !
M. Laurent Marcangeli, rapporteur. Enfin, cette transformation maintiendrait l’individualisation de la peine, en permettant un traitement adapté de la récidive. En tant qu’avocat, j’ai souvent fait l’expérience de l’absence de soins apportés aux personnes faisant l’objet de poursuites. La répression doit pourtant s’accompagner d’un suivi thérapeutique.
Mme Anne-Yvonne Le Dain, rapporteure. Parce que je suis d’accord avec tout ce qu’il a dit, mon avis diffère légèrement de celui de mon collègue Laurent Marcangeli : je tiens sa proposition pour ce qu’il faudrait faire a minima. Selon moi, il faut aller plus loin et, face à l’explosion de la consommation, légaliser l’usage individuel du cannabis dans l’espace privé et pour les personnes majeures, et instituer une offre réglementée sous le contrôle de l’État. Cela permettrait d’instaurer un « contrôle de qualité » qui fait sérieusement défaut aujourd’hui, alors que certaines variétés mises au point par les producteurs ont un niveau de THC de 34 %, ce qui est considérable, et que des multinationales du cannabis se livrent à un gigantesque trafic occulte, très nuisible pour la santé de nos concitoyens.
On recense en France 4,5 millions de consommateurs au moins occasionnels, de l’adolescent aux grands-parents. Le cannabis est une substance dangereuse, mais pas davantage que ne le sont l’alcool et le tabac – je rappelle à ce sujet que le responsable d’un accident est passible d’une peine aggravée qu’il soit sous l’emprise de l’alcool ou sous l’emprise du cannabis. Il faut donc en finir avec l’interdit et se donner les moyens de maîtriser les produits vendus. C’est ce qu’ont fait, aux États-Unis, le Colorado et l’État de Washington, qui ne sont pas à proprement parler des déserts intellectuels. Les Pays-Bas, pour leur part, ont décidé de légaliser la consommation de cannabis sans vouloir s’interroger sur la nature des produits vendus ; ils en reviennent, et veulent désormais en savoir plus.
Je suis consciente que cette proposition représente une évolution majeure. Ce sera difficile et douloureux, mais il faut enfin regarder les choses en face et ne pas se limiter à donner une réponse pénale à un fait de société. Je fais miennes les observations de mon collègue, mais il faut aller plus loin : le monde change et nous devons en prendre acte.
M. Régis Juanico, président. Je remercie nos deux rapporteurs qui, même si leurs préconisations ne sont pas exactement les mêmes, s’accordent pour considérer que la législation sur les stupéfiants, qui date de 1970, doit être revue.
M. Jacques Myard. Ce travail intéressant suscite des interrogations et, au-delà, des avis fortement critiques. Que l’on soit dépendant du chocolat, de l’alcool, du travail, du jeu ou des stupéfiants, le dérèglement biologique à l’œuvre est le même. La loi de 1970 a pour arrière-plan les conventions internationales dont la France est signataire et qui interdisent la mise à disposition et l’usage de stupéfiants ; il en résulte un tabou. Transformer le délit d’usage en contravention permettra d’en finir avec le problème constant qu’est l’absence de poursuites, car le fait est que l’usage de cannabis est le cadet des soucis des magistrats. Le rappel à la loi est une vaste plaisanterie ; au moins les contraventions seront-elles effectivement dues, et les parents appelés à les payer s’intéresseront de plus près aux agissements de leur progéniture.
Si je suis d’accord avec le principe de la contravention, le reste m’étonne. Vous conviendrez, madame la rapporteure, que toute société a des règles. Or votre proposition revient à dire que si les feux rouges ne sont pas respectés, il n’y a qu’à les supprimer. La responsabilité du législateur français est-elle véritablement de refuser de voir ce qui se passe ? Sommes-nous vraiment censés, comme cela se fait aux Pays-Bas avec une belle dose d’hypocrisie, dire à la population qu’elle est libre de faire ce qu’elle veut, et de nous en laver les mains ? C’est inadmissible. Pousser ce raisonnement à son terme, c’est aussi plaider en faveur de la réouverture des maisons closes !
Mme Anne-Yvonne Le Dain, rapporteure. Comparer marchandises et êtres humains est pour le moins hasardeux.
M. Jacques Myard. Peut-être, mais la démarche intellectuelle est la même et la faille logique impressionnante. De surcroît, légaliser l’usage privé du cannabis accentuera le trafic car il faudra satisfaire la demande. La grave cécité que traduit cette proposition est inacceptable, car l’usage du cannabis a des conséquences multiples catastrophiques en termes de santé publique, de l’amnésie à l’impuissance.
Mme Laure de La Raudière. Je remercie les rapporteurs pour ce travail fouillé. Notre société connaît une forte proportion d’addictions qui traduisent un certain mal être. Face à ce constat, ne cherche-t-on pas à répondre à plusieurs objectifs en même temps ? Ne faut-il pas centrer l’effort sur la jeunesse ? Vous avez signalé la baisse de 12 à 7 % de l’usage régulier chez les jeunes de 17 ans en l’espace de dix ans. Les statistiques sont-elles fiables et, si elles le sont, comment s’expliquent-elles ? Cela résulte-t-il d’une campagne de prévention ?
Légaliser, comme vous le proposez, l’usage privé du cannabis serait source de grande confusion pour les jeunes et brouillerait gravement le message des campagnes de prévention. C’est leur dire que l’on peut tranquillement fumer un joint le week-end pour se détendre, comme on boit un verre ; de la sorte, on généralisera cette pratique dans les foyers où l’on fume des cigarettes. S’il y a légalisation de l’usage individuel privé, la consommation augmentera et ce sera catastrophique pour les jeunes.
Je suis en revanche très favorable à l’instauration d’une amende. Ce sera un frein très net à la consommation, car il faudra s’expliquer avec les parents pour la payer ; cela permettra de renforcer le dialogue sur les effets dévastateurs pour la santé de l’usage de substances illicites aujourd’hui consommées en cachette.
Mme Anne-Yvonne Le Dain, rapporteure. Je pense comme vous, madame de La Raudière, que des campagnes de prévention visant les jeunes, cibles privilégiées des trafiquants, sont nécessaires. Nous avons souligné la considérable disparité des actions de formation et de sensibilisation sur le territoire et avancé des propositions à cet égard. Plus largement, il faut cesser de faire croire que la réponse pénale instituée dans la loi de 1970 est une solution satisfaisante au problème que nous affrontons : elle ne l’est pas, mais elle semble plaire, si bien que règne une sorte d’omertà. Puis-je rappeler que l’alcool aussi est dangereux et que sa consommation peut avoir pour conséquence un cancer du foie à l’âge de 40 ans ?
Mme Laure de La Raudière. Consommation de cannabis et consommation d’alcool n’ont rien à voir : boire deux verres de vin par jour est considéré comme bon pour la santé, alors que le tout premier joint est déjà mauvais pour l’organisme.
Mme Anne-Yvonne Le Dain, rapporteure. Direz-vous aussi que deux cigarettes de tabac par jour sont bonnes pour la santé ? L’addiction est la même. Il faut en finir avec cette cécité et admettre l’explosion et la banalisation de la consommation de cannabis : la réalité, aujourd’hui, c’est que même des grands-parents en fument ! Pour autant, on ne boit pas d’alcool et l’on ne fume pas de tabac dans toutes les familles. Je ne propose pas de mettre le cannabis en vente libre dans les supermarchés et je considère qu’il faut avoir confiance en la capacité des adultes à expliquer aux enfants en quoi cette consommation est néfaste ; c’est faire insulte à leur intelligence de considérer qu’ils ne le pourraient pas. Les saisies – qui demandent de longues enquêtes – le montrent : la consommation s’emballe, car on peut maintenant acheter par le biais d’Internet. Nous sommes confrontés à un phénomène de très grande ampleur que nous devons maîtriser en renforçant la prévention par la sensibilisation et en améliorant la prise en charge par les réseaux de soin spécialisés. Mais rien ne sert de nier la réalité.
Quant à trouver matière à comparaison entre la consommation de stupéfiants et la réouverture des maisons closes, j’en laisse la responsabilité à M. Myard.
M. Jacques Myard. Il est évident que les problèmes sont distincts, mais je mettais l’accent sur le fait que l’argument utilisé – le contrôle – pour justifier l’ouverture de « salles de shoot » est le même. Je maintiens que la dépénalisation du cannabis serait une erreur grave. Deux verres de vin sont évacués par l’organisme en 24 heures sans laisser de traces ; un joint fumé laisse des traces sur les neurones pendant 20 jours – et il est résolument faux de considérer le cannabis comme une drogue « douce ». Le législateur n’a pas pour responsabilité de mettre en usage libre un produit néfaste pour la santé – dois-je rappeler qu’il a interdit, en son temps, la consommation d’absinthe ? Il serait pour le moins paradoxal de légaliser l’usage d’une substance que l’on sait nocive, avec l’effet collatéral d’alimenter le trafic.
Mme Anne-Yvonne Le Dain, rapporteure. Est-il préférable de refuser de voir la réalité en face ou de soigner ceux qui doivent l’être et qu’aujourd’hui on ne connaît pas ?
M. Jacques Myard. On les connaît, puisqu’on les arrête.
Mme Anne-Yvonne Le Dain, rapporteure. Très nombreux sont ceux qui ne sont pas arrêtés.
M. Laurent Marcangeli, rapporteur. La fiabilité des statistiques est toute relative, madame de la Raudière.
Sur un autre plan, j’appelle votre attention sur un autre phénomène en voie de généralisation sur l’ensemble du territoire : la consommation très rapide, excessive et illicite d’alcool, pendant les soirées, par des mineurs de plus en plus jeunes qui n’ont théoriquement pas le droit d’en acheter. Cette consommation est un pas vers d’autres consommations transgressives que Internet rend plus faciles en permettant de s’approvisionner en substances diverses avec lesquelles on peut jouer au petit chimiste chez soi, avec des conséquences très graves pour les individus et pour la société. Les campagnes de prévention destinées aux plus jeunes sont essentielles, et nous avons beaucoup de progrès à faire en ce domaine, notamment pour faire comprendre qu’il n’y a pas de drogues « douces ».
Les jeunes étant les cibles privilégiées des trafiquants, il faut non seulement maintenir l’interdit mais passer du délit d’usage, qui n’est pas réprimé, à la contravention, qui sera appliquée. On aurait pu envisager une amende douanière, mais il m’a semblé préférable de maintenir dans le code pénal la mention d’un usage devant être réprimé.
Certains considéreront vraisemblablement que recommander le passage à la contravention est un recul, et des hauts fonctionnaires des services de police que nous avons entendus étaient réticents à cette idée, estimant qu’on les priverait ainsi de témoignages permettant le démantèlement de réseaux. Mais mon expérience d’avocat me permet de dire que les usagers arrêtés s’en tiennent à des considérations très générales qui ne permettent en aucun cas des démantèlements, et je juge que notre police et notre gendarmerie ont beaucoup mieux à faire que de mettre en garde à vue des gens arrêtés un joint à la bouche sur la voie publique.
Mme Anne-Yvonne Le Dain, rapporteure. J’insiste sur la nécessité de rendre les programmes de prévention obligatoires dans les programmes scolaires et non seulement dans les projets d’établissement.
Mme Laure de La Raudière. Je souhaite pour ma part que l’on procède par petits pas : expérimentons les points sur lesquels nous nous accordons, la contravention par exemple, qui sera une réponse immédiatement efficace et qui ne brouillera ni le message destiné aux jeunes ni les efforts de prévention menés dans les établissements scolaires.
M. Régis Juanico, président. Je remercie en votre nom nos deux rapporteurs pour la qualité de leurs travaux.
Le Comité autorise la publication du présent rapport.
AERLI : |
accompagnement et éducation aux risques liés à l’injection (programme) |
AGRASC : |
Agence de gestion et de recouvrement des avoirs saisis et confisqués |
ANRS : |
Agence nationale de recherche sur le sida |
ANSM : |
Agence nationale de sécurité des médicaments |
ARS : |
agences régionales de santé |
ATU |
autorisation temporaire d’utilisation |
BHD : |
buprénorphine haut dosage |
BSP : |
brigade des stupéfiants |
CAARUD : |
centre d’accueil et d’accompagnement à la réduction des risques pour usagers de drogues |
CAUT : |
centre d’accueil d’urgence et de transition |
CCAA : |
centre de cure ambulatoire en alcoologie |
CEIP : |
centre d’évaluation et d’information sur la pharmacodépendance et d’addictovigilance |
CESC : |
comité d’éducation à la santé et à la citoyenneté |
CIFAD : |
centre interministériel de formation anti-drogue |
CIPCA : |
commission interministérielle de prévention des conduites addictives |
CJC : |
consultation jeunes consommateurs |
CMU : |
couverture maladie universelle |
CNAMTS : |
Caisse nationale d’assurance maladie des travailleurs salariés |
CNRS : |
Centre national de la recherche scientifique |
CSAPA : |
centre de soins, d’accompagnement et de prévention en addictologie |
CSST : |
centre de soins spécialisés aux toxicomanes |
CT : |
communauté thérapeutique |
CTR : |
centre thérapeutique résidentiel |
DACG : |
direction des affaires criminelles et des grâces |
DAP : |
direction de l’administration pénitentiaire |
DCPJ : |
direction centrale de la police judiciaire |
DCSP : |
direction centrale de la sécurité publique |
DDPP : |
direction départementale de la protection des populations |
DESC : |
diplôme d’études spécialisées complémentaires |
DGDDI : |
direction générale des douanes et des droits indirects |
DGOS : |
direction générale de l’offre de soins |
DGS : |
direction générale de la santé |
DPT : |
document de politique transversale |
DRPJ : |
direction régionale de la police judiciaire |
DRS : |
division du renseignement stratégique |
DSPAP : |
direction de la sécurité de proximité de l’agglomération parisienne |
ECN : |
épreuves classantes nationales |
ELSA : |
équipes de liaison et de soin en addictologie |
ESCAPAD : |
enquête sur la santé et les consommations lors de l’appel de préparation à la défense |
ESPAD : |
European school survey project on alcohol and others drugs |
ETP : |
équivalent temps plein |
ETPT |
équivalent temps plein travaillé |
FFHMFAC : |
Fédération française d’haltérophilie, musculation, force athlétique et culturisme |
FIR : |
Fonds d’intervention régional |
FNPEIS : |
Fonds national de prévention, d’éducation et d’information sanitaire |
FRAD : |
formateur relais anti-drogue |
GIP Adalis : |
groupement d’intérêt public « Addictions drogues alcool info service » |
HBSC : |
Health behaviour in school-aged children |
IGAS : |
inspection générale des affaires sociales |
ILS : |
infractions à la législation sur les stupéfiants |
INFPN : |
Institut national de formation de la police nationale |
INPES : |
Institut national de prévention et d’éducation pour la santé |
Inserm : |
Institut national de la santé et de la recherche médicale |
ISO : |
International organization for standardization |
JIRS : |
juridictions interrégionales spécialisées |
Mildeca : |
Mission interministérielle de lutte contre les drogues et les conduites addictives |
MILDT : |
Mission interministérielle de lutte contre la drogue et la toxicomanie |
NDS : |
nouvelles drogues de synthèse |
OCRTIS : |
Office central pour la répression du trafic illicite des stupéfiants |
OEDT : |
Observatoire européen des drogues et des toxicomanies |
OFDT : |
Observatoire français des drogues et des toxicomanies |
OICS : |
Organe international de contrôle des stupéfiants |
OMS : |
Organisation mondiale de la santé |
ONDAM : |
objectif national des dépenses d’assurance maladie |
ONU : |
Organisation des Nations Unies |
ONUDC : |
Office des Nations Unies contre la drogue et le crime |
OTAN : |
Organisation du traité de l’Atlantique Nord |
PES : |
programme d’échanges de seringues |
PFAD : |
policier formateur anti-drogue |
PJJ : |
protection judiciaire de la jeunesse |
PREVACAR : |
prévalence virale en milieu carcéral |
RAL : |
rappel à la loi |
Reitox : |
réseau européen d’information sur les drogues et les toxicomanies |
RELIONPREDIL : |
Recueil électronique d’indicateurs pour l’observation nationale des actions de prévention liée aux drogues illicites et licites |
SAM : |
stupéfiants et accidents mortels de la circulation routière (enquête) |
SCMR : |
salle de consommation à moindre risque |
SGMAP : |
secrétariat général pour la modernisation de l’action publique |
SMPR : |
service médico-psychologique régional |
STIC : |
système de traitement des infractions constatées |
STUPS : |
système de traitement uniformisé des produits stupéfiants |
TAJ : |
traitement des antécédents judiciaires |
TGI : |
tribunal de grande instance |
THC : |
tétrahydrocannabinol |
TREND : |
Tendances récentes et nouvelles drogues (enquête) |
TSO : |
traitements de substitution aux opiacés |
UCSA : |
unité de consultation et de soins ambulatoires |
UE : |
Union européenne |
VHC : |
virus de l’hépatite C |
VIH : |
virus de l’immunodéficience humaine |
ANNEXE N° 2 :
PERSONNES ENTENDUES PAR LES RAPPORTEURS
1. Auditions
– Mme Florence Robine, directrice générale de l’enseignement scolaire (DGESCO), ministère de l’Éducation nationale, de l’enseignement supérieur et de la recherche, accompagnée de Mme Nadine Neulat, chef du bureau de la santé, de l’action sociale et de la sécurité (27 mai 2014).
– M. Jean-Yves de Longueau, sous-directeur de la vie étudiante, direction générale pour l’enseignement supérieur et l’insertion professionnelle, ministère de l’Éducation nationale, de l’enseignement supérieur et de la recherche, accompagné de M. Richard Audebrand, chef du département de l’orientation et de la vie de campus (27 mai 2014).
– Mme Thanh Le Luong, directrice générale de l’Institut national de prévention et d’éducation pour la santé, ministère des Affaires sociales et de la santé, accompagnée de M. Pierre Arwidson, directeur des affaires scientifiques à l’INPES (27 mai 2014).
– Mme Isabelle Defrance, chef du bureau des actions territoriales et interministérielles, et Mme Dominique Meffre, médecin, chargée de mission des questions de santé, direction de la jeunesse, de l’éducation populaire et de la vie associative, ministère des Droits des femmes, de la Ville, de la Jeunesse et des Sports (3 juin 2014).
– M. Bruno Genevois, président de l’Agence française de lutte contre le dopage (3 juin 2014).
– Dr Corinne Vaillant, secrétaire générale du Syndicat national des médecins scolaires et universitaires de l’UNSA Éducation, accompagnée des Drs Jocelyne Grousset et Sibylle Ajavon, médecins de l’Éducation nationale et membres du bureau national du syndicat des médecins scolaires et universitaires de l’UNSA Éducation (3 juin 2014).
– Mme Mireille Ballestrazzi, directrice centrale de la police judiciaire, et M. Patrick Laberche, adjoint au chef de l’Office central pour la répression du trafic illicite des stupéfiants, direction centrale de la police judiciaire, ministère de l’Intérieur (10 juin 2014).
– Général Simon-Pierre Baradel, sous-directeur de la police judiciaire, Direction générale de la gendarmerie nationale, ministère de l’Intérieur (10 juin 2014).
– M. Raphaël Le Méhauté, commissaire général adjoint et directeur de la ville et de la cohésion urbaine au sein du Commissariat général à l’égalité des territoires (10 juin 2014).
– M. Jean-Michel Pillon, chef du bureau chargé de la lutte contre la fraude auprès du sous-directeur des affaires juridiques, du contentieux, des contrôles et de la lutte contre la fraude, et M. Stéphane Pichegru, adjoint au chef du bureau, chargé du pilotage de la lutte contre la fraude, Direction générale des douanes et droits indirects, ministère des Finances et des comptes publics (17 juin 2014).
– M. François Thierry, commissaire divisionnaire, chef de l’Office central pour la répression du trafic illicite des stupéfiants (OCRTIS), ministère de l’Intérieur (17 juin et 15 juillet 2014).
– Mme Anne-Sylvie Soudoplatoff, sous-directrice des missions de protection judiciaire et d’éducation, et Mme Danielle Forgeot, rédacteur et infirmière de santé publique, Direction de la protection judiciaire de la jeunesse, ministère de la Justice (17 juin 2014).
– Mme Marie-Suzanne Le Quéau, directrice, Direction des affaires criminelles et des grâces, ministère de la Justice (24 juin 2014).
– M. Serge Canape, chef du bureau des politiques sociales et d’insertion, accompagné de M. Jean-José Lopez, chef du pôle santé au bureau des politiques sociales et d’insertion, Direction de l’administration pénitentiaire, ministère de la Justice (24 juin 2014).
– M. Jean-Pierre Couteron, président de la Fédération Addiction, accompagné de Mme Nathalie Latour, déléguée générale, et du Dr Laurent Michel, administrateur, psychiatre (24 juin 2014).
– M. Patrick Bouet, président du Conseil national de l’ordre des médecins (8 juillet 2014).
– M. Benoît Vallet, directeur général de la santé, et M. Albert Herszkowicz, conseiller médical du bureau des addictions de la direction générale de la santé, ministère des Affaires sociales et de la santé (8 juillet 2014).
– Mme Isabelle Adenot, présidente du Conseil national de l’ordre des pharmaciens (8 juillet 2014).
– Mme Perrine Roux, pharmacienne, chercheuse en santé publique à l’Institut national de la santé et de la recherche médicale (15 juillet 2014).
– M. Frédéric van Roekeghem, directeur général, Direction générale de la Caisse nationale d’assurance maladie des travailleurs salariés, accompagné de M. Pierre Fender, directeur, direction de l’audit, du contrôle contentieux et de la répression des fraudes, et de Mme Véronika Levendof, responsable des relations parlementaires (15 juillet 2014).
– M. Pierre Kopp, professeur à l’université Panthéon-Sorbonne (Paris I) (23 septembre 2014).
– Mme Danièle Jourdain-Menninger, présidente de la Mission interministérielle de lutte contre les drogues et les conduites addictives, accompagnées de M. Jean-François Pons, secrétaire général, de M. Gilles Lecoq, délégué, et de Mme Katia Dubreuil, magistrate, chargée de mission (23 septembre 2014).
2. Tables rondes
● « L’évolution des produits stupéfiants et de leurs sources d’approvisionnement » (6 mai 2014) :
– Mme Maryse Lapeyre-Mestre, expert ayant participé au rapport d’expertise collective de l’Institut national de la santé et de la recherche médicale « Médicaments psychotropes : consommations et pharmacodépendances » ;
– Pr Jean Costentin, président du Centre national de prévention, d’études et de recherches sur les toxicomanies ;
– M. Dominique Maraninchi, directeur général de l’Agence nationale de sécurité du médicament et des produits de santé, accompagné de Mme Nathalie Richard, directrice adjointe des médicaments en neurologie, psychiatrie, antalgie, rhumatologie, pneumologie, ORL, ophtalmologie, stupéfiants ;
– Dr Laurent Karila, psychiatre addictologue au service d’addictologie de l’hôpital Paul-Brousse à Villejuif ;
– M. Frédéric Dupuch, directeur de l’Institut national de police scientifique.
● « L’évolution des pratiques addictives en matière de substances illicites » (13 mai 2014) :
– M. Henri Bergeron, chercheur CNRS au Centre de Sociologie des Organisations, auteur de l’ouvrage « Sociologie de la drogue » ;
– Dr Olivier Phan, psychiatre addictologue, Consultation Jeunes Consommateurs, Centre Pierre Nicole, Croix rouge, et chercheur à l’Inserm U 669 ;
– Dr Patrick Laure, médecin et sociologue, auteur de l’ouvrage « Dopage et société » ;
– Mme Françoise Facy, chercheuse honoraire à l’Inserm, co-auteur de l’ouvrage « Mésusages de substances psychoactives en milieu professionnel » ;
– M. Christophe Palle, directeur par intérim de l’Observatoire français des drogues et des toxicomanies, accompagné de Mme Agnès Cadet Taïrou, responsable du pôle Tendances récentes et nouvelles drogues à l’OFDT.
● « L’évolution des risques sanitaires et sociaux de l’usage de substances illicites » (20 mai 2014) :
– M. Jean-Michel Delile, psychiatre addictologue, directeur du Comité d’étude et d’information sur la drogue ;
– Mme Marie Jauffret-Roustide, experte à l’Institut national de la santé et de la recherche médicale et à l’Institut national de veille sanitaire ;
– M. Gérard Dubois, président de la commission sur les addictions de l’Académie nationale de médecine ;
– M. Michel Reynaud, chef du service d’addictologie de l’Hôpital Paul-Brousse de Villejuif et coordinateur du rapport « Les dommages liés aux addictions et les stratégies validées pour réduire ces dommages » ;
– M. Cyril Rizk, responsable des statistiques à l’Observatoire national de la délinquance et des réponses pénales.
● « Comment améliorer l’efficacité de la réponse publique aux infractions liées à l’usage de substances illicites ? » (1er juillet 2014) :
– M. Alain Rigaud, président de l’Association nationale de prévention en alcoologie et addictologie ;
– M. Laurent Appel, consultant, Auto-Support des Usagers de Drogues ;
– M. Bernard Leroy, directeur de l’Institut de recherche anti-contrefaçon de médicaments.
● « La réduction des risques : faut-il aller au-delà des dispositifs existants ? » (16 septembre 2014) :
– Mme Élisabeth Avril, directrice de l’association Gaïa ;
– M. Jean-Louis Loirat, président de l’association Oppelia ;
– M. Christian Andréo, directeur Communication Collecte – association AIDES ;
– M. Jean-Christophe Marest, président de l’association Narcotiques anonymes France, accompagné de M. François Diot, membre de l’association ;
– M. Pierre Chappard, président de l’association Psychoactif.
3. Déplacement des rapporteurs
Visite du Centre de soins, d’accompagnement et de prévention en addictologie Pierre Nicole, 75005 Paris (17 juin 2014) :
– Dr Laurent Michel, directeur médical ;
– M. Rafi Karajabarlian, responsable administratif et financier ;
– Dr Olivier Phan, responsable de la consultation jeunes consommateurs ;
– M. Maxime Ruby, responsable de l’hébergement et de l’interface santé-justice ;
– M. Vincent Bellande, responsable des appartements thérapeutiques.
Déplacement à la Préfecture de police de Paris (24 juin 2014) :
– M. Laurent Nunez, préfet, directeur de cabinet du préfet de police ;
● DSPAP :
– M. Jacques Meric, directeur de la sécurité de proximité de l’agglomération parisienne ;
– Mme Anouck Fourmigue, chef de la circonscription de Saint-Ouen ;
– M. Franck Fagedet, CIAT 18ème Service d’investigation ;
– M. Christophe Desfourneaux, Sûreté territoriale 94 ;
– M. Didier Legeard, État-Major 92, Bureau de l’information et de la communication ;
● DRPJ :
– M. Bernard Petit, directeur régional de la police judiciaire ;
– M. Thierry Huguet, chef de la brigade des stupéfiants ;
– M. Bernard Sans, 2ème DPJ ;
– M. Franck Muret, SDPJ 93 ;
– M. Olivier Lacombe, brigade des stupéfiants ;
● DRPP :
– M. René Bailly, directeur du renseignement de la Préfecture de police ;
– Mme Christine Laclau-Lacrouts, chef de la division « phénomènes urbains violents ».
Déplacement aux Pays-Bas (18 et 19 septembre 2014) :
● Ambassade de France aux Pays-Bas :
– M. Laurent Pic, ambassadeur de France aux Pays-Bas ;
– M. Christophe Hourtolou, conseiller politique intérieure et presse ;
– M. Thierry Pons, magistrat de liaison ;
– M. David Payrard, attaché de sécurité intérieure ;
– M. Nicolas Le Gall, attaché douanier aux Pays-Bas ;
● Mairie de Rotterdam :
– Mme Ineke Nierstrasz, coordinatrice des affaires européennes du département de la sécurité publique ;
● Deuxième Chambre des États-Généraux des Pays-Bas :
– M. Ard Van Der Steur, député.
– M. Gert-Jan Segers, député ;
– Mme Marit Rebel, députée ;
● Albert Bas, procureur du Roi à La Haye ;
● M. Wilbert Paulissen, chef de l’unité du crime organisé, ministère de la sécurité et de la justice ;
● M. Jonathan Bouma, conseiller, service social de réhabilitation pour les délinquants aux conduites addictives ;
● M. Daan van der Gouwe, chercheur associé, Institut Trimbos ;
● Consulat général de France aux Pays-Bas :
– Mme Christina Vasak, consul général ;
– M. Franck Roy, consul adjoint ;
– M. Jacob Berger, webmestre et traducteur ;
– M. Laurent Alberti, directeur de l’Institut français ;
● M. Eberhard Schatz, coordonnateur international, association Correlation ;
● Mme Yoni Dekker, conseiller politique, ministère de la santé ;
● Mairie d’Amsterdam :
– M. Ruud IJelendoorn, directeur de la sécurité publique ;
– M. Paul van der Velpen, directeur de la santé publique.
Visite du CAARUD Boutique 18, Paris (23 septembre 2014) :
– Mme Ysabel Roux, chef de service ;
– Mme Catherine Pequart, directrice générale de l’association Charonne ;
– Mme Bénédicte Bertin, coordinatrice de l’espace femmes ;
– M. Aldrich Zemmouri, chargé de mission au pôle prostitution.
1 () Pr Reynaud, Les dommages liés aux addictions et les stratégies validées pour réduire ces dommages, Rapport remis à Mme Jourdain-Menninger, Présidente de la MILDT, 2013. Sur ce point, voir les contributions des experts, p. 11, ce rapport sera ci-après dénommé « Rapport Reynaud ».
2 () Selon l’IGAS, en 2010, environ la moitié des CSAPA était spécialisée « alcool ».
3 () Fédérations Addictions, Guide Pratique(S), Soins résidentiels collectifs, 2012.
4 () Pratiques professionnelles dans les Consultations Jeunes Consommateurs, Fédération addictions, 2012, p. 13.
5 () Ces missions sont définies par la Circulaire n° DGS/MC2/2008/79 du 28 février 2008 relative à la mise en place des CSAPA et à la mise en place des schémas régionaux médico-sociaux d’addictologie.
6 () Il s’agit des appartements de coordination thérapeutique, des CSAPA, des CAARUD, des structures dénommées “lits halte soins santé” et des structures dénommées “lits d’accueil médicalisés”. Les actions expérimentales de caractère médical et social mentionnées à l’article L. 162-31 du code de la sécurité sociale relèvent également du même objectif.
7 () Ensemble des patients vus au moins une fois pendant la période de référence (généralement l’année).
8 () Rapport IGAS, Évaluation du dispositif médico-social de prise en charge des conduites addictives, février 2014, p. 61.
9 () En 2010, date du dernier baromètre santé, 27 000 personnes ont été interrogées.
10 () Enquête “ESCAPAD” pour Enquête sur la Santé et les Consommations lors de l’Appel de Préparation À la Défense.
11 () Enquête “ESPAD” pour European School Survey Project on Alcohol and Other Drugs.
12 () Enquête “HBSC” pour Health Behaviour in School-aged Children.
13 () Expertise collective Inserm, Conduites addictives chez les adolescents, Usages, prévention et accompagnement, 2014.
14 () Il faut entendre l’usage régulier comme le fait d’avoir consommé le produit dix fois ou plus dans les trente derniers jours.
15 () F. Beck, R. Guignard et J.-B. Richard, Usages de drogues et pratiques addictives en France, Analyse du Baromètre santé INPES, La documentation française, 2014.
16 () Nefau T, Karolak S, Castillo, Boireau V, Levi Y., Presence of illicit drugs and metabolites in influents and effluents of 25 sewage water treatment plants and map of drug consumption in France, Sci Total Environ., septembre 2013.
17 () Spilka S., Le Nézet O., Tovar M.-L., « Les drogues à 17 ans : premiers résultats de l’enquête ESCAPAD 2011 », Tendances n° 79, 2012.
18 () E. Lahaie, M. Martinez, A. Cadet-Taïrou, Nouveaux produits de synthèse et Internet, Tendances, n° 84, janvier 2013.
19 () Le système d’alerte précoce de l’UE s’appuie sur les chiffres fournis par les réseaux nationaux de l’OEDT et d’Europol.
20 () Rapport européen sur les drogues 2014, p. 13.
21 () Stupéfiants 2013 : Bilan S.T.U.P.S, INPS.
22 () Décision 2005/387/JAI du Conseil du 10 mai 2005 relative à l’échange d’informations, à l’évaluation des risques et au contrôle des nouvelles substances psychoactives.
23 () Les études de santé incluent les études de médecine, de pharmacie, de psychologie et la dernière année du cursus de formation des infirmières, sages-femmes et des travailleurs sociaux.
24 () Cadet-Taïrou A. et Dambélé S., Les CAARUD en 2010, Analyse des rapports d’activité annuels standardisés ASA-CAARUD, OFDT, avril 2014.
25 () Palle Ch. et Rattanatray M., Les centres de soins, d’accompagnement et de prévention en addictologie en 2010, situation en 2010 et évolutions sur la période 2005-2010, OFDT, juin 2013.
26 () Fédération addiction, « Addiction et milieu carcéral, Les articulations entre les professionnels de santé de l’intra-muros et de l’extra-muros », décembre 2012.
27 () Décret du 13 mars 1972 réglementant le commerce et l’importation des seringues et aiguilles destinées aux injections parentérales en vue de la lutte contre l’extension de la toxicomanie.
28 () A. Morel, P. Chappard, J.-P. Couteron (dir.), L’aide-mémoire de la réduction des risques en addictologie, Dunod, 2012.
29 () Jauffret-Roustide M, Pillonel J, Weill-Barillet L, Léon L, Le Strat Y, Brunet S, et al. Estimation de la séroprévalence du VIH et de l’hépatite C chez les usagers de drogues en France - Premiers résultats de l’enquête ANRS-Coquelicot 2011. Bull Epidémiol Hebd. 2013 ; (39-40):504-9.
30 () L’Agence nationale de recherche sur le sida, agence autonome de l’Inserm, a lancé une étude sur l’impact de la primo-prescription de méthadone en médecine de ville sur les pratiques à risque de transmission du VHC (Anrs Méthaville).
31 () Sur les 155 patients traités en médecine de ville, 145 se seraient engagés jusqu’à la fin de la phase d’instauration (94 %) alors que sur les 66 patients traités en centre de soins, seuls 43 se seraient engagés jusqu’à la fin de la phase d’instauration (65 %).
32 () En France, les décès par surdoses sont passés depuis 1995 d’une moyenne de 550 décès annuels à une moyenne actuelle de 300 décès annuels. Il s’agit là de l’une des moyennes les plus basses d’Europe. Par ailleurs, le nombre de décès par surdose liés à la méthadone en 2013 doit être rapporté au nombre de patients suivant un tel traitement, qui avoisine les 50 000 personnes.
33 () Une autre raison étrangère au phénomène des addictions doit aussi être mentionnée : il s’agit de la prescription de ce produit pour des patients en soins palliatifs.
34 () Expertise collective de l’Inserm, Médicaments psychotropes, Consommations et pharmacodépendances, Synthèse et recommandations, Inserm, 2012.
35 () Articles R. 5219-1 à R. 5219-15 du code de la santé publique.
36 () L’étude « PREVACAR » réalise une estimation de la prévalence virale et de l’offre de soins en milieu carcéral.
37 () Chiron E., Jauffret-Roustide M., Le Strat Y., Chemlal K., Valantin MA, Serre P. et al ; Prévalence de l’infection par le VIH et le virus de l’hépatite C chez les personnes détenues en France, Résultats de l’enquête Prévacar 2010, Bull Epidémiol Hebd. 2013 ; 445-50.
38 () L. Michel, « Le point sur la réduction des risques en milieu pénitentiaire », in Réduction des risques : le nouveau paradigme des addictions ?, cahiers thématiques de la Fédération addiction, décembre 2013, pp. 52-55.
© Assemblée nationale