

N° 1441
______
ASSEMBLÉE NATIONALE
CONSTITUTION DU 4 OCTOBRE 1958
TREIZIÈME LÉGISLATURE
Enregistré à la Présidence de l'Assemblée nationale le 5 février 2009.
RAPPORT
FAIT
AU NOM DE LA COMMISSION DES AFFAIRES CULTURELLES, FAMILIALES ET SOCIALES SUR LE PROJET DE LOI (n° 1210) portant réforme de l’hôpital et relatif aux patients, à la santé et aux territoires
TOME II
PAR M. Jean-Marie ROLLAND,
Député.
——
TITRE II : ACCÈS DE TOUS À DES SOINS DE QUALITÉ 9
Avant l’article 14 9
Article 14 : Principes d’organisation des soins en niveaux de recours et définition de la médecine générale de premier recours 9
Article additionnel après l’article 14 : Télémédecine 21
Après l’article 14 21
Article additionnel après l’article 14 : Missions des pharmaciens d’officine 22
Après l’article 14 22
Article additionnel après l’article 14 : Définition des pôles de santé 23
Après l’article 14 24
Article additionnel après l’article 14 : Égalité de traitement conventionnel entre les centres de santé et les médecins libéraux 24
Après l’article 14 26
Article additionnel après l’article 14 : Indemnisation des dommages résultant pour les sapeurs-pompiers d’une vaccination contre l’hépatite B 26
Après l’article 14 27
Article 15 : Fixation du numerus clausus des études médicales et régulation pluriannuelle de l’offre de postes d’internat de médecine en fonction des besoins de santé 30
Article additionnel après l’article 15 : Contrat d’engagement de service public pour les étudiants en médecine 42
Après l’article 15 42
Article additionnel après l’article 15 : Stages d’internat dans les centres de santé et les structures d’hospitalisation à domicile 43
Après l’article 15 43
Article 16 : Permanence des soins 47
Après l’article 16 58
Article additionnel après l’article 16 : Dossier médical sur clef USB pour les patients atteints d’affections de longue durée 59
Article 17 : Coopération entre les professionnels de santé 60
Après l’article 17 68
Article 18 : Limitation des refus de soins par les professionnels de santé 70
Après l’article 18 84
Article additionnel après l’article 18 : Transmission d’informations par les caisses d’assurance maladie aux ordres professionnels compétents 84
Après l’article 18 84
Article 19 : Formation continue des professionnels de santé 85
Article additionnel après l’article 19 : Formation des médecins en matière d’interruption volontaire de grossesse (IVG) 96
Article additionnel après l’article 19 : Internat qualifiant en odontologie 97
Article additionnel après l’article 19 : Formation universitaire des sages-femmes 97
Après l’article 19 97
Article 20 : Réforme du statut des laboratoires de biologie médicale par voie d’ordonnance 98
Après l’article 20 105
Article 21 : Habilitation du Gouvernement à prendre par ordonnance les mesures nécessaires à la transposition de certaines règles communautaires en matière de qualifications professionnelles et de dispositifs médicaux 105
Après l’article 21 111
Article additionnel après l’article 21 : Publicité des aides consenties aux associations de patients par les entreprises des industries de santé 112
Après l’article 21 112
Article additionnel après l’article 21 : Regroupement des centres hospitaliers comportant une structure d’accueil des victimes d’infractions pénales au sein de fédérations médicales inter-hospitalières de médecine légale 113
Après l’article 21 114
Article additionnel après l’article 21 : Conciliation entre le principe du contradictoire et le respect du secret médical s’agissant de la procédure à suivre en cas de contestation du montant de la rente allouée au salarié après un accident de travail 114
Après l’article 21 114
Article additionnel après l’article 21 : Accès des assurés sociaux aux données relatives aux prestations d’assurance maladie ainsi qu’à l’historique permettant d’identifier les médecins qui ont consulté leur relevé 115
Après l’article 21 115
TITRE III : PRÉVENTION ET SANTÉ PUBLIQUE 118
Avant l’article 22 118
Article additionnel avant l’article 22 : Rôle de veille de la Haute autorité de santé en matière d’affichage par les sites informatiques dédiés à la santé certifiés sur leur page d’accueil des hyperliens vers les autres sites français dédiés à la santé et aux médicaments 118
Article additionnel avant l’article 22 : Création d’une base de données administratives et scientifiques sur le médicament 119
Article additionnel avant l’article 22 : Mission impartie à la Haute autorité de santé de tenir à jour une liste de médicaments classés selon le niveau d’amélioration du service médical rendu pour chacune de leurs indications 119
Avant l’article 22 120
Article 22 : Éducation thérapeutique du patient 120
Article additionnel après l’article 22 : Extension des missions des sages-femmes 128
Article additionnel après l’article 22 : Accès à la contraception des populations fragilisées 128
Article additionnel après l’article 22 : Délivrance des médicaments contraceptifs par les services de médecine de prévention des universités 129
Après l’article 22 129
Article additionnel après l’article 22 : Politique nationale de planning familial 129
Après l’article 22 130
Article 23 : Interdiction de vente d’alcool aux mineurs 130
Article 24 : Interdiction de vente d’alcool au forfait, dans les stations services, réglementation de la vente d’alcool réfrigéré et à domicile, contrôle 136
Après l’article 24 144
Article additionnel après l’article 24 : Autorisation préalable du maire à la vente d’alcool la nuit 144
Article additionnel après l’article 24 : Possibilité pour le maire de motiver son refus d’autorisation de vente d’alcool la nuit 145
Article additionnel après l’article 24 : Pose d’un éthylotest sur le véhicule des automobilistes arrêtés en état d’ivresse 145
Après l’article 24 145
Article additionnel après l’article 24 : Réglementation de la publicité pour les boissons alcoolisées sur internet 146
Article additionnel après l’article 24 : Rôle de l’État dans la politique de santé publique liée à la consommation d’alcool 146
Après l’article 24 147
Article additionnel après l’article 24 : Adaptation des messages sanitaires relatifs à la consommation d’alcool 147
Article additionnel après l’article 24 : Suppression du Conseil de la modération et de la prévention 148
Article 25 : Interdiction des « cigarettes-bonbons » 148
Article additionnel après l’article 25 : Augmentation des minima de perception applicables aux cigarettes et aux tabacs fine coupe 150
Après l’article 25 151
Article additionnel après l’article 25 : Obligation de diagnostic et de travaux en cas d’exposition au radon 152
Article additionnel après l’article 25 : Application du principe ALARA aux champs électromagnétiques 152
Article additionnel après l’article 25 : Mesures de prévention des maladies liées au plomb 152
Article additionnel après l’article 25 : Mesures de prévention des maladies liées à l’amiante 152
Article additionnel après l’article 25 : Renforcement du système de toxicovigilance 153
Après l’article 25 153
Article additionnel après l’article 25 : Levée sous conditions de l’anonymat du dépistage du VIH et des hépatites 153
Article additionnel après l’article 25 : Conditions d’autorisation des opérations relatives à des micro-organismes et toxines 153
Après l’article 25 154
Article additionnel après l’article 25 : Bandeau sanitaire et taxation des messages publicitaires concernant les aliments manufacturés et les boissons sucrées 155
Après l’article 25 156
Article additionnel après l’article 25 : Augmentation du taux de la taxe sur les messages publicitaires concernant les aliments manufacturés et les boissons sucrées 156
Après l’article 25 157
Article additionnel après l’article 25 : Inscription de l’apprentissage de la gestion de la santé et de l’équilibre corporel et nutritionnel dans le socle commun de connaissances et de compétences 158
Article additionnel après l’article 25 : Modification des programmes d’activité scolaire et périscolaire 158
Après l’article 25 158
Article additionnel après l’article 25 : Amortissement sur douze mois des appareils distributeurs automatiques de fruits et légumes implantés dans les lieux publics ou les entreprises 158
Après l’article 25 159
Article additionnel après l’article 25 : Attribution d’un caractère obligatoire aux recommandations relatives à la nutrition en restauration scolaire 159
Après l’article 25 160
Article additionnel après l’article 25 : Information de la salariée sur l’allaitement maternel au moment de son départ en congé maternité 161
Après l’article 25 161
Article additionnel après l’article 25 : Extension de l’utilisation du chèque restaurant auprès des détaillants en fruits et légumes 162
Après l’article 25 162
Article additionnel après l’article 25 : Interdiction de la diffusion des messages publicitaires télévisés ou radiodiffusés portant sur les produits alimentaires sucrés pendant les émissions destinées aux enfants 162
Après l’article 25 163
Article additionnel après l’article 25 : Indication dans les messages publicitaires pour les produits alimentaires transformés du contenu calorique des produits 163
Après l’article 25 163
Article additionnel après l’article 25 : Diffusion gratuite de messages de prévention en santé de l’Institut national de prévention et d’éducation pour la santé 163
Après l’article 25 164
Article additionnel après l’article 25 : Mention par les conventions conclues entre le CSA et les opérateurs privés des mesures encourageant l’information et l’éducation en santé et la lutte contre l’obésité 164
Après l’article 25 164
Article additionnel après l’article 25 : Mise en œuvre des actions en faveur de la lutte contre l’obésité par les sociétés du secteur public audiovisuel 164
Article additionnel après l’article 25 : Diffusion de messages ou de programmes d’éducation à la santé concernant la lutte contre le surpoids 164
Après l’article 25 165
Article additionnel après l’article 25 : Remise d’un rapport au Parlement sur l’impact des chaînes de télévision pour bébés 165
Après l’article 25 165
TITRE IV : ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ 167
Chapitre Ier : Création des agences régionales de santé 167
Avant l’article 26 167
Article 26 : Agences régionales de santé 167
Après l’article 26 241
Article additionnel après l’article 26 : Suppression des communautés d’établissements de santé 241
Après l’article 26 241
Article additionnel après l’article 26 : Rapport au Parlement 241
Après l’article 26 242
Chapitre II : Représentation des professions de santé libérales 242
Article 27 : Représentation des professionnels de santé exerçant à titre libéral 242
Chapitre III : Établissement et services médico-sociaux 251
Chapitre IV : Dispositions de coordination et dispositions transitoires 279
Avant l’article 29 279
Article 29 : Mesures de coordination rendues nécessaires par la création d’agences régionales de santé 279
Article 30 : Transfert à l’agence régionale de santé des droits et obligations des organismes auxquels elle se substitue 281
Article 31 : Préfiguration des agences régionales de santé (ARS) en 2009 283
Après l’article 31 284
Article 32 : Entrée en vigueur des dispositions relatives aux agences régionales de santé, à la représentation des professionnels de santé libéraux ainsi qu’à la planification et à l’autorisation des établissements et services médico-sociaux 284
Article 33 : Habilitation à légiférer par ordonnances 286
Après l’article 33 289
ANNEXES 291
ANNEXE 1 : Liste des personnes auditionnées par le rapporteur 291
ANNEXE 2 : Glossaire 299
TITRE II
ACCÈS DE TOUS À DES SOINS DE QUALITÉ
Après avis défavorable du rapporteur, la Commission rejette cinq amendements de Mme Catherine Génisson tendant respectivement :
– à prévoir l’élaboration par la HAS d’un référentiel adapté au traitement des demandes des patients en matière de permanence des soins ;
– à exonérer des franchises les victimes d’accidents du travail et de maladies professionnelles ;
– à améliorer l’accès à la couverture maladie universelle complémentaire des enfants vivant dans les foyers les plus fragiles économiquement ;
– à supprimer les franchises médicales ;
– à ce qu’un rapport évalue les conséquences de l’application des franchises médicales.
La Commission examine ensuite un amendement de Mme Marie-Christine Dalloz tendant à rappeler le principe d’une adaptation de la réglementation applicable à l’organisation de l’offre de soins en fonction de la spécificité géographique et climatique des territoires.
M. le rapporteur. Ces éléments s’intégreraient mieux à l’article 26, sur lequel ont été déposés des amendements qui devraient satisfaire celui-ci. En attendant, avis défavorable.
Mme Marie-Christine Dalloz. Je souhaiterais alors que l’intégralité de l’amendement soit reprise.
La Commission rejette cet amendement.
Article 14
Principes d’organisation des soins en niveaux de recours
et définition de la médecine générale de premier recours
Cet article vise, d’une part, à fixer le principe d’une organisation de l’offre de soins par niveaux de recours reposant sur la distinction entre « soins de premier recours » et « soins spécialisés de second recours » et, d’autre part, à définir la médecine générale de premier recours.
1. Principes d’organisation de l’offre de soins en niveaux de recours
a) Aujourd’hui, l’offre de soins ne fait pas l’objet d’une organisation cohérente
L’offre de soins est actuellement organisée, aménagée et pilotée de façon cloisonnée entre plusieurs secteurs d’activité : l’hôpital, les soins de ville, la santé publique et le secteur médico-social (pour une présentation plus détaillée de cette organisation, voir le commentaire de l’article 26).
De ce fait, comme le montre M. Gérard Larcher dans un récent rapport (1), « le système de santé français peine à organiser le parcours du patient, qu’il s’agisse de prises en charge successives (ville, court séjour, moyen séjour, médico-social, domicile) ou de prises en charges simultanées ».
Pour remédier à cette difficulté et fluidifier le parcours de soins du patient, plusieurs travaux récents préconisent une meilleure structuration des « soins primaires », ou « soins de premier recours ». M. Yves Bur démontre en effet dans un récent rapport d’information (2) que « depuis la réforme hospitalière de 1958, le système a été organisé autour de l’hôpital et non à partir d’une structuration des soins primaires, comme dans les autres pays » : il en résulte un « hospitalo-centrisme » qui déséquilibre le système de santé français.
C’est pourquoi il est proposé d’établir une définition législative de l’offre de soins de premier recours, comme le recommande notre collègue Marc Bernier dans un récent rapport d’information sur l’offre de soins sur l’ensemble du territoire (3), adopté à l’unanimité : selon lui, une telle définition « constituerait le fondement d’une véritable politique d’aménagement des soins primaires ».
b) Le dispositif proposé fixe le principe d’une organisation de l’offre de soins en niveaux de recours
Le I de cet article (alinéa 1) tend à abroger les articles L. 1411-11 à L. 1411-18 du code de la santé publique. Dans leur rédaction en vigueur, ces articles définissent les structures régionales que la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique a instituées pour mettre en œuvre cette politique, et qui sont appelées à être supprimées dans le cadre de la création des agences régionales de santé (ARS) :
– l’article L. 1411-11 définit le plan régional de santé publique (PRSP), que l’article 26 tend à remplacer par un « schéma régional de prévention » intégré à un « projet régional de santé » ;
– les articles L. 1411-12 et L. 1411-13 organisent la conférence régionale de santé (CRS), que l’article 26 tend à réformer ;
– les articles L. 1411-14 à L. 1411-17 ont trait au groupement régional de santé publique (GRSP), auquel les articles 26 et 30 du présent projet de loi tendent à substituer l’ARS.
Enfin, l’article L. 1411-18 prévoit dans sa rédaction actuelle que les programmes de santé publique mis en œuvre par l’Etat, les GRSP, les collectivités territoriales et les organismes d’assurance maladie « prennent en compte les difficultés particulières des personnes les plus démunies et des personnes les plus vulnérables », mais les conséquences de son abrogation sont limitées, car l’article L. 1411-1-1 du même code dispose déjà que « les programmes de santé publique mis en œuvre par l'Etat ainsi que par les collectivités territoriales et les organismes d'assurance maladie prennent en compte les difficultés spécifiques des populations fragilisées ».
Le II du présent article (alinéas 2 à 10) fixe des principes d’organisation de l’offre de soins reposant non plus sur le cloisonnement de cette offre entre plusieurs secteurs d’activité ou d’exercice (santé publique, soins ambulatoires, soins hospitaliers, secteur médico-social), mais sur une distinction entre les « soins de premier recours » et les « soins spécialisés de second recours ». Comme l’indique l’exposé des motifs du présent projet de loi, ces catégories « ont vocation à structurer l’organisation des schémas régionaux d’organisation des soins » qui remplaceront les outils actuels de planification de l’offre de soins (cf. commentaire de l’article 26).
À cette fin, il est proposé d’insérer dans le titre Ier du livre IV de la première partie du code de la santé publique un chapitre Ier bis intitulé « Organisation des soins » et constitué de deux articles L. 1411-11 et L. 1411-12, traitant pour le premier des soins de premier recours et pour le second des soins spécialisés de second recours.
Le premier alinéa de la rédaction proposée pour l’article L. 1411-11 du code de la santé publique (alinéa 3) dispose que l’accès à des soins de premier recours et la prise en charge continue des malades sont assurés « dans le respect des exigences de proximité, de qualité et de sécurité ». Ces exigences ont parfois été présentées comme difficiles à concilier, mais comme le montre M. Marc Bernier dans son rapport précité, « une des caractéristiques des soins de premier recours […] tient à ce que pour être efficaces et garantir la sécurité de tous les patients, ils doivent être accessibles » géographiquement.
La notion de « prise en charge continue des malades » est définie par le code de la santé publique comme l’obligation faite aux praticiens de s’assurer que dès lors qu’ils cessent ou refusent de prendre en charge un patient, un autre praticien le fera. Ainsi, l’article 47 du code de déontologie médicale (article R. 4127-47 du code de la santé publique) prévoit que « quelles que soient les circonstances, la continuité des soins aux malades doit être assurée » et que « s'il se dégage de sa mission », le médecin « doit alors en avertir le patient et transmettre au médecin désigné par celui-ci les informations utiles à la poursuite des soins ».
L’organisation de l’offre de soins de premier recours sera confiée aux agences régionales de santé (ARS) et intégrée au « schéma régional d’organisation des soins » prévu par l’article 26 (article L. 1434-6 du code de la santé publique).
Il ressort de l’alinéa 3 du présent article et de l’article 26 (article L. 1434-14 du code de la santé publique) que cette organisation sera élaborée à l’échelle de « territoires de santé pertinents […] pour l’accès aux soins de premier recours », qui n’auront pas nécessairement le même périmètre que les territoires retenus pour mettre en œuvre des actions de santé publique, pour organiser l’offre de soins hospitaliers ou les services médico-sociaux. Dans son rapport précité, M. Marc Bernier souligne l’importance d’une délimitation avisée de ces territoires de santé de proximité : il recommande de retenir comme territoire de santé de proximité le bassin de vie, que l’Institut national de la statistique et des études économiques (INSEE) définit comme le plus petit échelon territorial dans le cadre duquel la population a accès à la fois aux services et à l’emploi – soit un ensemble de 10 000 à 15 000 habitants – et non les territoires, nécessairement plus vastes, qui seront retenus pour l’organisation des soins hospitaliers.
Les alinéas 4 à 8 du présent article proposent ensuite une définition des soins de premier recours qui comprend :
– la prévention, le dépistage, le diagnostic, le traitement des affections et le suivi des patients ;
– la dispensation et l’administration des médicaments et des autres produits de santé ;
– l’orientation dans le système de soins et le secteur médico-social ;
– l’éducation pour la santé.
On soulignera que cette définition fait une large part aux activités qui ne relèvent pas seulement des soins, mais aussi de la santé publique ou du suivi du patient dans le système de santé.
Le texte proposé pour le dernier alinéa de l’article L. 1411-11 du code de la santé publique (alinéa 9) prévoit que les professionnels de santé concourent à l’offre de soins de premier recours. De cette façon, la rédaction proposée précise le caractère pluridisciplinaire des soins de premier recours, sans énumérer de manière limitative les professionnels concernés ; elle ne cite que le médecin traitant, dont la loi n° 2004-810 du 13 août 2004 relative à l’assurance maladie et la convention médicale du 12 janvier 2005 ont fait le « pivot » du parcours de soins coordonnés (cf. infra). La dimension pluridisciplinaire de l’offre de soins de premier recours a été soulignée par plusieurs travaux récents, comme les EGOS ou le rapport précité de M. Marc Bernier, qui montre que les soins de premier recours « renvoient à un champ professionnel cohérent, incluant non seulement les médecins généralistes, mais aussi certains spécialistes – qu'ils exercent en ville ou à l'hôpital – comme les ophtalmologues et les pédiatres, ainsi que d’autres professionnels de santé, dont les chirurgiens-dentistes, les pharmaciens, les infirmiers et les masseurs-kinésithérapeutes ».
Le texte proposé précise que ces professionnels concourent à l’offre de soins de premier recours « en collaboration » avec les établissements et services de santé, sociaux et médico-sociaux, et ce, « le cas échéant, dans le cadre de coopérations organisées ».
Cette disposition va dans le sens du décloisonnement de l’offre de soins. Pour la plupart des personnes interrogées par le rapporteur, une meilleure coordination entre les praticiens libéraux, l’hôpital et les structures médico-sociales est en effet souhaitable pour fluidifier la prise en charge des patients et notamment rendre la permanence des soins plus fiable. Un récent rapport (4) de notre collègue Georges Colombier sur la prise en charge des urgences médicales a montré qu’une meilleure médicalisation des structures médico-sociales permettrait d’éviter aux personnes âgées un nombre important de passages inutiles aux urgences, notamment aux périodes de la permanence des soins.
Quant aux « coopérations organisées » précitées, les précisions apportées au rapporteur par le cabinet de la ministre de la santé et des sports indiquent qu’elles renvoient à un large éventail de formes de coopération entre la médecine de ville, l’hôpital et les structures médico-sociales : il pourra s’agir de réseaux de santé, de certains groupements de coopération sanitaire (GCS) ou de formes de coopération telles que l’article 17 tend à les instaurer (cf. infra, le commentaire de cet article). Dans son rapport précité, M. Marc Bernier cite ainsi l’exemple d’un « pôle de santé » qui vise à structurer l’offre de soins de premier recours en rassemblant au sein d’un GCS un hôpital local, des structures médico-sociales et plusieurs professionnels de santé libéraux d’un même bassin de vie ; à l’échelle d’un territoire de santé entier, ce pôle structure ainsi l’offre de soins de premier recours autour de plusieurs maisons de santé adossées aux établissements et de cabinets « satellites ».
La rédaction proposée pour l’article L. 1411-12 du code de la santé publique (alinéa 10) prévoit que les « soins spécialisés de second recours » sont organisés dans les conditions prévues par la rédaction proposée pour le premier alinéa de l’article L. 1411-11, c'est-à-dire par l’agence régionale de santé (ARS), dans le cadre du schéma régional d’organisation des soins (SROS) et « dans le respect des exigences de proximité, de qualité et de sécurité ».
L’exposé des motifs indique cependant que pour l’organisation de l’offre de soins spécialisés de second recours, les ARS ne seront pas amenées à concilier ces trois exigences de la même façon que pour les soins de premier recours : en effet, si ces derniers, correspondant à des besoins de proximité, « nécessitent une présence resserrée sur le territoire », l’offre de soins de second recours « doit s’organiser sur un maillage et selon des modalités différents » car elle répond à des besoins plus spécialisés qui nécessitent des ressources plus rares.
À la différence de ce qui est proposé pour les soins de premier recours, le présent article ne donne pas de définition des soins spécialisés de second recours, indiquant simplement qu’il s’agit de « soins non couverts par l’offre de premier recours ».
Enfin, le III du présent article (alinéa 11) modifie l’article L. 1411-19 du code de la santé publique, afin de renvoyer à un décret en Conseil d’Etat le soin de fixer les modalités d’application non seulement du chapitre Ier du titre Ier du livre IV de la première partie de ce code, comme sa rédaction en vigueur le prévoit, mais aussi du chapitre Ier bis que le II du présent article tend à insérer.
2. Définition de la médecine générale de premier recours
a) Le métier de médecin généraliste n’a pas encore de définition positive
Alors que la médecine générale s’est structurée au plan académique depuis plusieurs années, et que le généraliste est devenu le « pivot » de notre système de soins, le métier de médecin généraliste n’a toujours pas de définition positive.
On rappellera en effet que les articles 60 et 66 de la loi n° 2002-73 du 17 janvier 2002 de modernisation sociale ont reconnu la médecine générale comme une spécialité médicale, et qu’elle a été organisée comme telle par le décret n° 2004-67 du 16 janvier 2004 fixant l’organisation du troisième cycle des études médicales décret du 16 janvier 2004.
Dans son dernier rapport, l’observatoire national de la démographie des professions de santé (ONDPS) reconnaît que ces mesures « constituent une avancée sur le terrain de la reconnaissance universitaire et qu’elles ouvrent une réelle possibilité d’affirmer un espace professionnel », mais les juge toutefois « inabouties, car elles portent davantage la marque de la définition d’un statut plutôt que celle d’un métier ».
Une telle définition n’a été élaborée qu’au niveau international, par des sociétés savantes de 80 pays réunies dans la World Organization of National Colleges, Academies and Academic Associations of General Practitioners / Family Physicians (WONCA – cf. encadré ci-dessous).
Définition de la médecine générale de premier recours par la WONCA
1. Premier contact avec le système de soins, permettant un accès ouvert et non limité aux usagers, prenant en charge tous les problèmes de santé, indépendamment de l’âge, du sexe, ou de toute autre caractéristique de la personne concernée ;
2. Utilisation efficiente des ressources du système de santé, à travers la coordination des soins et la gestion du recours aux autres spécialités ;
3. Approche centrée sur la personne, dans ses dimensions individuelle, familiale et communautaire ;
4. Mode de consultation personnalisée à travers une relation médecin-patient privilégiée ;
5. Responsabilité de la continuité des soins dans la durée, selon les besoins du patient ;
6. Démarche décisionnelle spécifique, déterminée par la prévalence et l’incidence des maladies dans le contexte des soins primaires ;
7. Prise en charge simultanée des problèmes de santé aigus ou chroniques de chaque patient.
8. Intervention au stade précoce et non différencié du développement des maladies, pouvant requérir une intervention rapide ;
9. Développement de la promotion et de l’éducation de la santé ;
10. Responsabilité spécifique en termes de santé publique ;
11. Réponse globale aux problèmes de santé dans leurs dimensions physique, psychologique, sociale, culturelle et existentielle.
Source : rapport sur les conséquences de la réforme de janvier 2004 sur la médecine générale, remis à M. Xavier Bertrand, ministre de la santé et des solidarités, par M. Pierre-Jean Lancry, directeur de la santé à la caisse centrale de la mutualité sociale agricole (MSA), février 2007.
La convention médicale de 2005 précitée stipule que « le médecin traitant devient le spécialiste du premier recours » et précise ses missions (cf. encadré ci-dessous), mais elle ne définit pas directement celles du médecin généraliste. Elle indique simplement que « le médecin traitant a vocation à être le plus souvent un médecin généraliste », ce qui est le cas dans 99,5 % des cas, selon une récente étude (5) de M. Pierre-Jean Lancry, directeur de la santé à la caisse centrale de mutualité sociale agricole.
Les missions du médecin traitant
– Assurer le premier niveau de recours aux soins ;
– Orienter le patient dans le parcours de soins coordonnés et informer tout médecin correspondant des délais de prise en charge compatibles avec l’état de santé du patient ;
– Assurer les soins de prévention (dépistage, éducation sanitaire, etc.) et contribuer à la promotion de la santé ;
– Contribuer à la protocolisation des soins de longue durée, en concertation avec les autres intervenants ; la rédaction du protocole est faite par le médecin traitant (généraliste ou spécialiste) en liaison ou selon la proposition du ou des médecins correspondants participant à la prise en charge du malade ;
– Favoriser la coordination par la synthèse des informations transmises par les différents intervenants et l’intégration de cette synthèse dans le dossier médical personnel (DMP) ;
– Apporter au malade toutes informations permettant d’assurer une permanence d’accès aux soins aux heures de fermeture du cabinet.
Source : convention nationale des médecins généralistes et des médecins spécialistes du 12 janvier 2005, approuvée par arrêté du 3 février 2005, point 1.1.1.
L’ONDPS, dans son rapport précité, montre que faute de définition positive du métier de médecin généraliste, « l’exercice de premier recours [n’est] lisible ni pour les étudiants en médecine ni pour les autres spécialistes avec lesquels les médecins traitants sont appelés aujourd’hui à coordonner ».
Cela contribue à expliquer la désaffection des étudiants et des médecins pour l’exercice omnipraticien classique, qui renvoie au modèle du « médecin de famille ». Les statistiques présentées par le rapport 2006-2007 de l’ONDPS montrent que les étudiants délaissent les postes d’internat de médecine générale : en 2007, sur les 461 postes d’internat non pourvus, 452 concernaient la médecine générale et en quatre ans, le nombre de généralistes formés a été inférieur de près de 2 500 à ce qui était prévu lors de l’ouverture des postes. De plus, ce rapport indique qu’une fois diplômés de médecine générale, près de 40 % des médecins n’exercent pas la médecine générale de premier recours, car ils ont accès à des formations complémentaires qui leur permettent de se spécialiser en dehors des soins primaires – par exemple en acupuncture ou en homéopathie. Soulignant le « foisonnement » de ces formations, M. Marc Bernier montre qu’elles attirent une part croissante des diplômés de médecine générale : ainsi, alors que le nombre de généralistes diplômés augmentait de 6,9 % entre 1995 et 2005, celui des omnipraticiens classiques n’a crû que de 0,1 %.
Aussi, comme M. Yvon Berland, président de l’ONDPS, l’a fait valoir devant le rapporteur, les politiques de santé doivent désormais distinguer entre les diplômés de médecine générale et ceux qui ont un exercice omnipraticien classique, et que les participants aux États généraux de l’organisation de la santé (EGOS) ont désigné comme « médecins généralistes de premier recours ». C’est pourquoi Mme Roselyne Bachelot-Narquin, ministre de la santé et des sports, déclarait en conclusion de la première phase des EGOS : « Je souhaite que nous puissions mieux définir ce que nous attendons du médecin généraliste de premier recours dans notre société. Afin de s’assurer de la cohérence des missions, il me paraît essentiel que la définition soit inscrite dans le code de la santé publique ».
b) Le dispositif proposé donne une définition des missions du « médecin généraliste de premier recours »
Le IV du présent article (alinéas 12 à 22) tend à insérer au début du titre III du livre Ier de la quatrième partie du code de la santé publique un chapitre préliminaire intitulé « Médecin généraliste de premier recours », comportant un article unique L. 4130-1.
Le texte prévu pour cet article donne une énumération non limitative des missions du médecin généraliste de premier recours. Elles correspondent à la définition de l’offre de soins de premier recours proposée par les alinéas 4 à 9 du présent article (article L. 1411-11 du code de la santé publique) ainsi qu’aux missions confiées au médecin traitant par le point 1.1.1 de la convention médicale précitée de 2005. Le médecin généraliste de premier recours sera ainsi chargé de :
– Contribuer à l’offre de soins ambulatoire, « en assurant pour ses patients la prévention, le dépistage, le diagnostic, le traitement et le suivi des maladies ainsi que l’éducation pour la santé », ce qui correspond aux éléments de définition des soins de premier recours proposés par les alinéas 5 et 8 du présent article. Il est précisé que cette mission peut s’exercer aussi dans les hôpitaux ou les établissements médico-sociaux, ce qui est cohérent avec le principe fixé par l’alinéa 9, suivant lequel ces établissements concourent à l’offre de soins de premier recours en collaboration avec les professionnels de santé.
– Orienter les patients dans le système de soins et le secteur médico-social, ce qui reprend un élément de définition des soins de premier recours proposé par l’alinéa 7.
– « S’assurer que la coordination des soins nécessaire à ses patients est effective », cette formulation conférant au médecin un rôle plus actif que ce qui est prévu pour le médecin traitant par la convention médicale de 2005 précitée, qui charge simplement ce dernier de « favoriser la coordination » des soins au moyen, notamment, du dossier médical personnel.
– « Veiller à l’application individualisée des protocoles et recommandations pour les affections nécessitant des soins prolongés » et « contribuer au suivi des maladies chroniques » en coopération avec les autres professionnels de santé, ce qui rejoint le rôle aujourd’hui confié par la convention médicale au médecin traitant en matière de « protocolisation des soins de longue durée » (cf. supra).
– Assurer la synthèse des informations transmises sur ses patients par les différents professionnels de santé, comme le fait aujourd’hui le médecin traitant.
– Contribuer aux actions de prévention et de dépistage.
– Participer à la permanence des soins, dont l’article 16 du présent projet de loi tend à réformer l’organisation. Il est à noter que la permanence des soins fait déjà partie des missions assignées aux médecins traitants.
Le rapporteur observe que cette énumération fait une large place aux actions de santé publique, comme le recommande par exemple le rapport précité de M. Marc Bernier, qui montre que de telles actions contribuent à « redonner du sens » à l’exercice omnipraticien, en le faisant passer d’une logique de distribution de soins à une logique de prise en charge globale de la santé d’une population.
Pour certains des interlocuteurs du rapporteur, un médecin de premier recours exerçant des missions aussi spécifiques peut difficilement être qualifié de « généraliste ». Il pourrait dès lors sembler cohérent de supprimer ce qualificatif dans l’intitulé des fonctions du médecin chargé du premier recours. Pourtant, comme le montre M. Pierre-Jean Lancry dans son rapport précité, « la reconnaissance de la médecine générale comme spécialité ne doit pas pour autant gommer les spécificités de cette discipline en termes de pratique. Il ne faudrait surtout pas […] noyer la médecine générale au sein des autres spécialités ».
*
La Commission adopte un amendement rédactionnel du rapporteur.
Après avis défavorable de ce dernier, elle rejette ensuite un amendement de M. Jean-Luc Préel précisant que l’accès aux soins est défini dans le respect des exigences de proximité, de qualité et de sécurité.
Après avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian visant à prendre en compte le fait que les médecins spécialistes interviennent dans certains cas en premier recours.
Elle examine ensuite un amendement de M. Claude Leteurtre tendant à préciser que l’ARS organise l’accès à des soins de premier recours au niveau territorial en lien avec les professionnels de santé concernés et leurs représentants.
M. Claude Leteurtre. Il s’agit notamment de répondre au problème de l’accès à des besoins spécialisés complémentaires non couverts par l’offre de premier recours.
M. le rapporteur. Avis défavorable. La procédure d’élaboration des schémas régionaux d’organisation des soins (SROS) par l’ARS est définie à l’article 26. Il est prévu d’y associer les conférences de territoire, où les professionnels sont représentés.
La Commission rejette cet amendement.
Puis elle examine un amendement de M. Jean-Luc Préel visant à insister sur la coopération entre professionnels de santé en matière de prévention, de dépistage, de diagnostic, de traitement et de suivi des patients.
M. le rapporteur. Avis défavorable. Le texte indique déjà que l’organisation des soins de premier recours a un caractère pluridisciplinaire.
La Commission rejette cet amendement.
Après avis défavorable du rapporteur, elle rejette également deux amendements de M. Dominique Tian tendant à laisser ouverte la liste des soins de premier recours et à préciser que ceux-ci sont organisés en liaison avec les autres professionnels de santé.
Puis M. Paul Jeanneteau et M. Jean-Luc Préel retirent deux amendements tendant à inclure le conseil pharmaceutique dans la liste des soins de premier recours, et cosignent un amendement de M. le rapporteur ayant le même objet.
M. le rapporteur. Les 23 000 officines pharmaceutiques de France assurent un maillage de proximité et une disponibilité immédiate sur de larges plages de temps, si bien que le pharmacien est souvent le premier interlocuteur des patients. Ce rôle mérite d’être reconnu.
La Commission adopte l’amendement du rapporteur.
Après avis défavorable du rapporteur, elle rejette ensuite un amendement de M. Christian Paul, visant à mentionner le rôle des infirmiers et des infirmières dans l’offre de soins.
Elle examine deux amendements identiques de M. Marc Bernier et de M. Christian Paul, tendant à préciser la place des centres de santé dans l’offre de soins de premier recours.
Le rapporteur émet un avis favorable et la Commission adopte ces amendements.
Puis elle examine un amendement de Mme Jacqueline Fraysse tendant à associer les services de santé au travail et de médecine scolaire à l’offre de soins de premier recours.
M. le rapporteur. Cette disposition aurait plus sa place à l’alinéa 25 de l’article 26. En outre, une réforme de la santé au travail est en cours de préparation : il n’est peut-être pas opportun de modifier le système aujourd'hui. Avis défavorable.
La Commission rejette cet amendement.
Elle examine ensuite un amendement de M. Jean-Luc Préel tendant à supprimer l’alinéa 10 consacré aux soins spécialisés de second recours.
M. Jean-Luc Préel. Dans certains cas, le médecin spécialiste peut intervenir en premier recours.
M. le rapporteur. Avis défavorable. La distinction entre le premier et le second recours ne remet pas en cause l’accès direct à certains spécialistes et elle est nécessaire pour organiser la réponse aux besoins de santé, notamment dans le cadre des SROS.
La Commission rejette cet amendement.
Après avis défavorable du rapporteur, elle rejette également un amendement de M. Jean-Luc Préel tendant à préciser les missions du médecin généraliste.
Puis elle examine un amendement de Mme Isabelle Vasseur visant à substituer à la notion de « médecin généraliste de premier recours » celle de « médecin traitant de premier recours ».
Mme Isabelle Vasseur. Si les médecins de premier recours sont très majoritairement des généralistes, il peut arriver que des spécialistes remplissent ce rôle. C’est le cas, par exemple, des gynécologues.
M. le rapporteur. Avis défavorable. La définition du texte s’inscrit dans une négociation et dans une stratégie de revalorisation de la médecine générale répondant à une demande forte des professionnels. Elle constitue un point d’équilibre entre les acteurs qu’il ne serait pas avisé de déplacer. Par ailleurs, le rôle du médecin traitant est reconnu à l’alinéa 9.
Mme Marisol Touraine. Les patients doivent pouvoir accéder à d’autres médecins de premier recours que les médecins généralistes.
M. Bernard Debré. Le médecin traitant n’est pas forcément un généraliste.
La Commission adopte cet amendement.
Puis elle rejette successivement, après avis défavorable du rapporteur, trois amendements de M. Claude Leteurtre visant à retrancher du texte certaines dispositions tendant à définir le contenu de la médecine générale de premier recours, un amendement de Mme Bérengère Poletti tendant à inclure dans les missions du médecin généraliste de premier recours l’information sur la contraception, et deux amendements de M. Christian Paul tendant à prévoir des modes de rémunération et d’organisation qui évitent de réduire le rôle du médecin généraliste de premier recours à la simple administration de soins standardisés.
La Commission adopte l’article 14 ainsi modifié.
Article additionnel après l’article 14
Télémédecine
La Commission examine deux amendements identiques de M. le rapporteur et de M. Marc Bernier, tendant à préciser le statut juridique de la télémédecine.
M. le rapporteur. La loi du 13 août 2004 ne définissait que succinctement la télémédecine. Pour favoriser son développement, il est proposé d’inscrire une définition plus précise dans le code de la santé publique.
M. Marc Bernier. La mission d’information sur l’offre de soins sur l’ensemble du territoire a montré l’intérêt d’un recours accru à la télémédecine.
M. Jean-Marie Le Guen. Ne conviendrait-il pas de préciser les choses en matière de chirurgie à distance ?
M. Bernard Debré. Dans ce domaine, le développement des robots est extraordinaire. L’amendement devrait ajouter que la télémédecine peut permettre le traitement des affections et pas seulement leur diagnostic.
M. le rapporteur. Le texte mentionne la mise en œuvre des décisions thérapeutiques, ce qui semble suffisamment clair.
La Commission adopte ces amendements cosignés par M. Rémi Delatte.
Elle rejette ensuite, après avis défavorable du rapporteur, un amendement de M. Dominique Tian tendant à reconnaître les chirurgiens-dentistes comme des professionnels de santé de premier recours.
Puis elle examine un amendement de M. Christian Paul tendant à définir les missions de « l’infirmière de premier recours ».
Mme Marisol Touraine. Cet amendement s’inscrit dans le débat sur le rythme et les modalités des délégations de tâches. Il nous semble qu’il faut faire preuve de plus de volontarisme.
M. le rapporteur. Avis défavorable. Je crois qu’il faut traiter en priorité la question des 40 % de médecins qui font autre chose que de la médecine de premier recours. Le déséquilibre se présente avec beaucoup moins d’acuité dans les autres professions. L’énumération des missions de l’infirmière va à l’encontre de l’orientation générale du texte.
La Commission rejette cet amendement.
Article additionnel après l’article 14
Missions des pharmaciens d’officine
Elle examine deux amendements de M. Guy Malherbe et de M. Jean-Luc Préel visant à définir les missions des pharmaciens d’officine.
M. Paul Jeanneteau. Les pharmaciens d’officine sont les seuls professionnels de santé dont le code de la santé publique ne définit pas le champ d’activité.
M. le rapporteur. Avis défavorable. Les tâches de chaque profession de santé sont fixées par des décrets. L’énumération des missions des pharmaciens va à l’encontre d’un texte qui vise à promouvoir les coopérations entre les professions de santé et à assouplir leurs compétences.
Mme Catherine Lemorton. La profession de pharmacien a évolué et il est temps de reconnaître les missions qui, de fait, sont assurées sur le terrain. Il est étonnant que le texte ne parle que du rôle des médecins en matière d’éducation thérapeutique.
La Commission adopte l’amendement de M. Malherbe, l’amendement de M. Préel devenant sans objet.
La Commission examine un amendement de M. Claude Leteurtre tendant à organiser le rôle de pharmacien traitant dans le cadre des coopérations entre professionnels de santé prévues aux articles L. 4011-1 à L. 4011-3.
M. Claude Leteurtre. Il s’agit de reconnaître une situation de fait : en raison de l’évolution de la démographie médicale, un grand nombre de pharmaciens sont amenés à offrir des services tels que le renouvellement ou l’ajustement des traitements.
M. le rapporteur. Avis défavorable. Je n’ai rien contre l’idée d’étoffer les missions du pharmacien, mais il me paraît peu opportun de limiter le dispositif du pharmacien traitant aux seules coopérations prévues à l’article 17.
Je vous mets en garde, mes chers collègues : vous êtes en train de redéfinir des professions dont les compétences sont déjà fixées par les textes en vigueur. Cet engrenage infernal nous conduit peu à peu à élaborer une loi bavarde.
M. Pierre Méhaignerie. Si une accélération de notre rythme de travail est nécessaire, cela ne doit pas tourner à la confusion. Évitons les amendements catégoriels.
Je propose d’interrompre nos discussions pendant quelques minutes.
(La séance, suspendue à dix-huit heures quarante-cinq, est reprise à dix-neuf heures, sous la présidence de M. Pierre Méhaignerie.)
M. Jean Mallot. Parler d’amendements catégoriels, c’est formuler un jugement de valeur à leur sujet. Le droit d’amendement est libre.
M. Yves Bur. Bien entendu.
La Commission rejette l’amendement de M. Claude Leteurtre.
Elle examine ensuite un amendement de M. Jean-Luc Préel autorisant les pharmaciens d’officine à proposer aux patients des services d’aide personnelle destinés à favoriser leur maintien à domicile.
M. Jean-Luc Préel. Le rôle du pharmacien peut être important dans le maintien à domicile, notamment pour fournir les matériels, articles et accessoires nécessaires.
M. le rapporteur. Défavorable. Il y a un risque évident de mélange des genres entre la pharmacie, la parapharmacie et d’autres services sans rapport avec la pharmacie.
La Commission rejette l’amendement.
Sur un avis défavorable du rapporteur, elle rejette ensuite successivement un amendement de M. Rémi Delatte tendant à faire figurer dans le titre II les dispositions du titre Ier relatives aux centres de santé, ainsi qu’un amendement de M. Jean-Luc Préel visant à apporter des précisions sur le fonctionnement de ces centres.
Article additionnel après l’article 14
Définition des pôles de santé
Puis, elle examine un amendement de M. Marc Bernier tendant à organiser le statut juridique des pôles de santé.
M. Marc Bernier. Les pôles de santé ont pour but de structurer l’offre de soins de premier recours en invitant l’ensemble des acteurs d’un même bassin de vie à travailler ensemble. Ils peuvent regrouper des maisons de santé pluridisciplinaires et associer les établissements médico-sociaux, groupements de coopération sanitaire, etc.
M. le rapporteur. Favorable. L’expérience menée en Mayenne montre que ces pôles favorisent un exercice pluridisciplinaire de la médecine et permettent un meilleur maillage territorial.
M. le président Pierre Méhaignerie. Les professionnels libéraux de Bretagne et de Basse-Normandie sont en train de mailler le territoire avec des pôles de santé et des maisons pluridisciplinaires. Ces dispositifs sont porteurs de beaucoup d’espoir en termes de lisibilité et d’attractivité.
La Commission adopte l’amendement.
Puis, elle examine un amendement de M. Jean-Pierre Door tendant à renommer la Haute autorité de santé en « Haute autorité pour la qualité de santé ».
M. le rapporteur. Défavorable. Il ne paraît pas opportun de réformer la HAS au détour d’un amendement.
La Commission rejette l’amendement.
Le rapporteur ayant émis un avis défavorable, elle rejette également un amendement du même auteur prévoyant que le ministre chargé de la santé fixe chaque année les orientations stratégiques de la Haute autorité de santé en tenant compte des missions dévolues aux autres organismes ayant compétence en matière de santé.
Article additionnel après l’article 14
Égalité de traitement conventionnel entre les centres de santé
et les médecins libéraux
Elle examine ensuite deux amendements identiques, respectivement présentés par M. Marc Bernier et M. Christian Paul, tendant à instaurer, dans les relations conventionnelles avec l’assurance maladie, un principe d’égalité de traitement entre les professionnels de santé exerçant à titre libéral et les centres de santé.
M. le rapporteur. Défavorable. Rien n’interdit aux partenaires conventionnels de s’appliquer un tel principe. En outre, il faut pouvoir tenir compte des spécificités des modes d’exercice.
M. Christian Paul. Je m’étonne un peu de la réponse du rapporteur, car ces amendements sont la conséquence du travail effectué par la mission d’information sur l’offre de soins sur l’ensemble du territoire. Il faut diversifier les conditions d’exercice de la médecine de premier recours si nous voulons couvrir le territoire dans de bonnes conditions. Or, dans certaines régions, les centres de santé ont permis de réussir l’implantation ou la réimplantation de professionnels de santé. Marc Bernier et moi-même souhaitons donc que les conditions définies par les négociations conventionnelles – que ce soit en termes de formation, de rémunération ou de permanence des soins – soient les mêmes pour les centres de santé et pour la médecine classique. Ces amendements jouent un rôle stratégique dans notre riposte à la désertification médicale.
M. Marc Bernier. Parmi ces inégalités de traitement, on peut citer le forfait annuel lié au choix d’un médecin traitant, qui n’est pas alloué aux centres de santé, de même que la prise en charge des actes de prévention bucco-dentaire ou l’indemnisation des astreintes liées à la permanence des soins.
M. Jean-Marie Le Guen. Sans parler du financement des charges sociales des praticiens par les caisses !
M. le rapporteur. Le problème est qu’il s’agit de négociations conventionnelles entre les centres de santé et l’assurance maladie, dans lesquelles le législateur ne peut intervenir que de manière assez limitée.
Mme Jacqueline Fraysse. Les centres de santé jouent un rôle important dans l’accès aux soins de premier recours. Or ces inégalités de traitement gênent leur développement. Ceux qui existent déjà ont souvent besoin du soutien financier des collectivités locales, qui ne peuvent pas toujours le leur offrir.
M. Christian Paul. Ne pensez-vous pas, monsieur le rapporteur, qu’il faudrait rechercher, à l’occasion de cette loi, une égalité de traitement entre diverses conditions d’exercice de la médecine de premier recours, et notamment entre les formes traditionnelles d’exercice et les centres de santé ?
M. le rapporteur. Je suis favorable à tous les modes d’exercice qui permettent l’accès à des soins de qualité à proximité. Il reste que ces amendements ne me semblent pas entrer dans le cadre de notre travail législatif.
M. Jean-Marie Le Guen. L’argument des relations conventionnelles masque l’existence de rapports de force entre l’assurance maladie et les centres de santé : en réalité, ces derniers ne peuvent peser dans la négociation. Et, de fait, ils sont encore peu nombreux. Sans un geste significatif, ils risquent de fermer dans les mois à venir. Car les collectivités locales, qui les soutiennent à bout de bras, finiront par renoncer.
M. Jacques Domergue. Pourquoi ne sont-ils pas rentables ?
M. Jean-Marie Le Guen. D’abord, parce qu’ils paient la totalité des charges sociales, alors que la cotisation d’assurance maladie des praticiens de secteur 1 est prise en charge par les caisses d’assurance maladie ; le rapport coût/bénéfice n’est donc pas le même. À cela s’ajoute ce qu’a dit Marc Bernier.
Les centres de santé sont dans une situation très fragile. Si nous ne faisons rien, ils se casseront la figure dans les semaines et les mois qui viennent.
Malgré l’avis défavorable du rapporteur, la Commission adopte ces deux amendements.
La Commission examine un amendement de Mme Bérengère Poletti visant à définir les spécialités dont les actes pourront être remboursés au même titre que la médecine de premier recours.
Mme Bérengère Poletti. Ces exceptions sont la gynécologie médicale, la gynécologie obstétrique, l’ophtalmologie, la psychiatrie et la neuropsychiatrie. Dans un récent rapport de la Délégation aux droits des femmes, j’avais souligné combien le maintien d’un accès direct et sans pénalité aux gynécologues était essentiel pour assurer le bon suivi des femmes tout au long de leur vie, notamment en matière de contraception et d’accès à l’interruption volontaire de grossesse (IVG).
M. le rapporteur. Avis défavorable : l’accès direct aux pédiatres, aux psychiatres, aux ophtalmologistes et aux gynécologues est déjà prévu par voie conventionnelle comme le permet la loi du 10 août 2004. Il n’y a que pour la neuropsychiatrie que j’ai un doute.
Mme Michèle Delaunay et M. Jean-Marie Le Guen. Cette spécialité n’existe plus depuis longtemps !
Mme Bérengère Poletti. Étant donné que le médecin de premier recours est défini dans ce texte, je souhaiterais que cette précision soit maintenue. Je retire mon amendement dans l’immédiat, mais je le redéposerai en séance publique afin d’en discuter directement avec Mme la ministre.
M. le rapporteur. Je précise que la définition du premier et du second recours et les conditions d’accès à ces spécialités dans le parcours de soins définis par l’assurance maladie sont deux choses bien distinctes.
L’amendement de Mme Bérengère Poletti est retiré.
Article additionnel après l’article 14
Indemnisation des dommages résultant pour les sapeurs-pompiers
d’une vaccination contre l’hépatite B
Le rapporteur présente ensuite un amendement demandant au Gouvernement un rapport sur certains problèmes liés à la vaccination des personnels des services d’incendie et de secours contre l’hépatite B.
M. le rapporteur. Les sapeurs-pompiers ayant été vaccinés sans base réglementaire, les éventuels incidents ou accidents vaccinaux ne sont pas couverts par le dispositif d’indemnisation des dommages corporels occasionnés par une vaccination obligatoire. Un rapport sur ce sujet permettrait à la ministre d’arrêter une position.
Mme Marie-Christine Dalloz. Je connais bien le dossier : dans le Jura, des sapeurs-pompiers ont refusé de se faire vacciner et il a fallu faire un recours juridique. Précisons que seuls les sapeurs-pompiers qui font du secours à personnes sont concernés par la vaccination obligatoire.
M. Dominique Tian. N’oublions pas les sapeurs-pompiers de Paris et le bataillon de marins-pompiers de Marseille !
M. Jean-Marie Le Guen. Ce sont des militaires : ils sont pris en charge par le ministère de la défense.
Mme Catherine Lemorton. Si l’on reconnaît qu’il peut y avoir des accidents vaccinaux chez les pompiers, il faudra faire de même pour toutes les professions et pour tous les citoyens que l’on pousse à se faire vacciner. Statistiquement, le risque est le même. Attention où l’on met les pieds ! Mieux vaut créer une mission parlementaire sur le vaccin contre l’hépatite B.
M. le rapporteur. Permettez-moi de vous rappeler qu’il y a une différence entre une vaccination obligatoire et une vaccination facultative.
La Commission adopte l’amendement du rapporteur.
La Commission examine un amendement de M. Marc Bernier visant à instaurer pour les diplômés de médecine générale l’obligation d’exercer pendant au moins cinq ans la médecine de premier recours.
M. Marc Bernier. Notre mission d’information sur l’offre de soins a découvert que près de 40 % des 100 000 généralistes recensés par l’Ordre des médecins n’exerçaient pas la médecine de premier recours.
Ceux qui ont obtenu leur diplôme avant 1982 peuvent ainsi choisir un exercice spécialisé, par exemple en gynécologie médicale, en allergologie ou en médecine légale. En outre, beaucoup déclarent des modes d’exercice particuliers, les MEP, qui les éloignent des soins de premier recours : ainsi, l’acuponcture ou l’homéopathie. Lors de son audition, M. Van Roekeghem nous a dit que le nombre de médecins à exercice particulier augmentait de 10 % par an ! Si l’on y ajoute ceux qui exercent en établissement public de santé – praticiens hospitaliers à temps partiel, assistants généralistes, praticiens attachés… –, ceux qui deviennent médecins du travail ou médecins scolaires et ceux qui passent des diplômes d’études spécialisées complémentaires, ce sont autant de professionnels initialement formés pour la médecine de premier recours qui se détournent de leur métier premier, notamment pour échapper à la permanence des soins.
La mission a proposé d’organiser une formation courte, qui permettrait aux médecins généralistes d’accéder à des formations spécialisées complémentaires après un certain nombre d’années d’exercice de la médecine de premier recours. L’amendement n’est pas très bien rédigé, mais il correspond aux conclusions de la mission présidée par Christian Paul.
M. Jean-Marie Le Guen. Bien que sa rédaction soit à revoir, cet amendement soulève un réel problème. Dans les zones où la densité médicale est très forte, certains praticiens recherchent la différenciation commerciale, notamment par un MEP, qui est en partie subventionné par la Sécurité sociale. Soyons clairs : la collectivité finance des pratiques qui, sans être forcément inutiles, ne répondent pas à des priorités de santé publique.
Si je ne suis pas sûr que la solution proposée par notre collègue soit la meilleure, il est bon de rappeler que le médecin dit « généraliste » a des comptes à rendre sur sa pratique professionnelle, et que la société doit donner la priorité à la médecine de premier recours sur la médecine de confort ou la médecine alternative. Que le conventionnement et la rémunération du médecin soient pour partie fonction de la pratique effective de soins de premier recours me paraît juste, et correspondre à une bonne gestion des finances publiques. Cela réglerait en outre certains problèmes de trop forte densité médicale.
M. Christian Paul. Il me semble important que cet amendement soit voté dès ce soir. Cela ne nous empêchera pas de l’améliorer par la suite, au besoin en collaboration avec le Gouvernement, mais cela aura le mérite de montrer que l’Assemblée nationale prend à bras-le-corps le problème de la pénurie de médecins généralistes. Je souhaite qu’on examine les rédactions possibles et qu’on s’assure qu’elles ne comportent pas de risques d’effets pervers (au détriment par exemple de la médecine du travail) ; mais, moyennant ces vérifications, nous devons sans attendre donner un signal fort.
M. le président Pierre Méhaignerie. En l’état, cet amendement soulève de nombreux problèmes de rédaction et d’interprétation sur un sujet extrêmement sensible. Je vous propose donc de le retravailler mardi, éventuellement avec le ministère.
M. Jean-Marie Le Guen. C’est en effet de la discrimination anti-jeunes !
M. Jean-Luc Préel. Aujourd’hui, l’âge moyen de la première installation pour les jeunes médecins est de 39 ans. Qu’ont-ils fait après leur thèse ? Des remplacements ! L’amendement proposé ne changera rien : ils pourront s’installer dans les mêmes conditions qu’aujourd’hui.
M. Richard Mallié. Je suis favorable à cet amendement. Premièrement, les études de ces jeunes diplômés ont coûté de l’argent à la société. Deuxièmement, ils réalisent des bénéfices grâce au conventionnement, qui permet de solvabiliser leur patientèle. La moindre des choses est de rendre à la collectivité ce qu’elle vous a donné !
M. Jacques Domergue. Le vrai problème, c’est que les jeunes médecins s’installent tard. Il faut donc trouver un moyen pour qu’ils exercent leur métier dès la fin de leurs études, au lieu de faire des remplacements.
M. Claude Leteurtre. Je proposerai après l’article 15 deux amendements allant dans le même sens, avec une formulation plus juridique. Pour rendre la mesure acceptable, je prévois une mise en œuvre à compter de 2017. Ainsi, les étudiants qui présenteront le concours sauront qu’ils prennent cet engagement.
M. Yves Bur. Si nous adoptons cet amendement qui, de toute évidence, n’est pas abouti, nous risquons d’inquiéter inutilement les jeunes médecins. Mieux vaut prendre le temps de débattre et l’affiner afin que cette mesure en faveur de la médecine de premier recours ne soit pas perçue comme un dispositif anti-jeunes. Quant à renvoyer les choses à 2017, cela ne réglera rien !
M. Dominique Tian. Où et quand débattre, sinon ici et maintenant ? Les problèmes de fond sont posés et nous sommes tous présents : mettons-nous tout de suite d’accord sur une rédaction !
M. le président Pierre Méhaignerie. L’expérience montre qu’il ne faut pas adopter des amendements qui risquent d’être perçus comme étant dirigés contre les jeunes. Donnons-nous rendez-vous mardi.
M. Marc Bernier. J’accepte de retirer mon amendement, à condition que nous nous réunissions mardi avec Christian Paul, le rapporteur et éventuellement les conseillers de Mme Bachelot. C’est maintenant qu’il faut prendre des dispositions. En 2017, il sera trop tard !
M. Jean-Marie Le Guen. Nous prenons acte de la volonté commune de la Commission d’avancer sur cette question, et je considère que nous nous y sommes engagés.
L’amendement de M. Marc Bernier est retiré.
La Commission examine un amendement de Mme Marie-Christine Dalloz tendant à reconnaître la médecine vasculaire comme une spécialité.
Mme Marie-Christine Dalloz. L’Union européenne des médecins spécialistes a créé en 2008 une sous-section de médecine vasculaire. Or, en France, les médecins vasculaires ne sont actuellement ni généralistes, ni spécialistes. Il est indispensable de sortir du vide réglementaire et de permettre un parcours de formation adapté.
Mme Michèle Delaunay. Les bras m’en tombent !
M. Jean-Marie Le Guen. C’est tout le contraire de ce que nous venons de dire !
M. le rapporteur. Avis défavorable. D’abord, il y a dans notre pays trois fois plus de spécialités que dans les autres pays européens. Ensuite, la reconnaissance des spécialités ne relève pas de la loi. Enfin, il n’existe pas de consensus sur ce point.
La Commission rejette cet amendement.
Article 15
Fixation du numerus clausus des études médicales et régulation pluriannuelle de l’offre de postes d’internat de médecine en fonction des besoins de santé
Cet article a pour objet de modifier les conditions dans lesquelles sont fixés le numerus clausus des études médicales et la répartition des postes d’internes en médecine, afin de permettre une meilleure adaptation des capacités de formation aux besoins de santé de chaque territoire.
1. Éléments de contexte
En application de l’article L. 631-1 du code de l’éducation, le nombre d’étudiants autorisés à poursuivre des études de médecine, de chirurgie dentaire ou de sage-femme à l’issue de la première année du premier cycle des études de médecine est fixé chaque année par arrêté conjoint des ministres chargés de la santé et de l’enseignement supérieur.
Cet article précise que ce nombre, communément appelé « numerus clausus », doit tenir compte « des besoins de la population, de la nécessité de remédier aux inégalités géographiques et des capacités de formation des établissements concernés ». L’article L. 632-10 du même code prévoit que chaque année, les ministres précités déterminent aussi le nombre de postes d’internes en médecine « de telle façon que tous les étudiants ayant validé le deuxième cycle des études médicales puissent entreprendre un troisième cycle », et l’article 4 du décret n° 2004-67 du 16 janvier 2004 relatif à l'organisation du troisième cycle des études médicales précise qu’ils répartissent ces postes par discipline et par centre hospitalier universitaire (CHU) « compte tenu des besoins de santé de la population, de la nécessité de remédier aux inégalités géographiques, ainsi que des capacités de formation ».
Pourtant, il ressort des États généraux de l’organisation de la santé (EGOS) que ni le numerus clausus, ni sa répartition ne sont fixés à partir d’une évaluation suffisamment précise des besoins de santé de la population dans chaque territoire.
Il importe en effet de former les professionnels de santé médicaux au plus près des territoires qui ont besoin d’eux, car on observe que dans la grande majorité, ces professionnels restent exercer leur activité dans la région où ils ont été formés.
M. Yvon Berland, président de l’Observatoire national de la démographie des professions de santé (ONDPS), a souligné devant votre rapporteur que l’évaluation du nombre de professionnels à former pour répondre aux besoins de santé de chaque territoire nécessite des études approfondies, qui doivent tenir compte de l’évolution rapide de leurs pratiques professionnelles, et des aspirations des jeunes générations à un meilleur équilibre entre vie privée et exercice professionnel.
Notamment, les jeunes médecins « produiraient » moins de soins que leurs aînés, parce que leur temps de travail a tendance à diminuer et que leurs pratiques ont tendance à se spécialiser, ce qui a pour effet un morcellement des compétences qui rend nécessaire un nombre accru de professionnels de santé pour constituer une offre de soins complète.
Faute d’une évaluation précise et territorialisée des besoins de santé, les pouvoirs publics n’ont pas toujours géré le numerus clausus de façon clairvoyante : alors qu’il était établi autour de 8 500 dans les années 1970, il a été fortement réduit entre 1979 et 1993, jusqu’à 3 500 (cf. graphique ci-dessous). Il a ensuite été rehaussé progressivement jusqu’à atteindre 7 400 pour 2008-2009.
C’est pourquoi le nombre de médecins entrant en activité – à peu près égal au numerus clausus avec un décalage d’une dizaine d’années compte tenu de la durée des études médicales – est aujourd’hui au plus bas. Il ne suffit pas à assurer le remplacement des médecins qui partent à la retraite, issus des promotions ayant bénéficié d’un numerus clausus élevé ou n’y ayant pas été soumises.
Évolution du numerus clausus des études médicales

Source : ONDPS, rapport 2006-2007, tome 2.
Déjà, le Gouvernement a veillé à ce que les capacités de formation supplémentaires ouvertes depuis 2002 grâce à la hausse du numerus clausus bénéficient en priorité aux facultés situées dans les régions où l’offre de soins est la moins dense. D’après un récent rapport d’information de notre collègue Marc Bernier sur l’offre de soins (6), la ministre de la santé et des sports a l’intention de poursuivre cette politique de rééquilibrage dans la répartition des places supplémentaires qu’elle souhaite créer chaque année pour amener le numerus clausus à 8 000 en 2011-2012.
Pour aller plus loin dans la recherche d’une meilleure adéquation entre les capacités de formation de médecins et les besoins de santé, il est proposé de modifier les règles qui encadrent la fixation du numerus clausus et l’ouverture de postes d’internes, ainsi que leur répartition.
2. Le dispositif proposé
Le I du présent article (alinéas 1 à 3) apporte deux modifications à l’article L. 631-1 du code de l’éducation, qui institue le numerus clausus :
– le 1° du I (alinéa 2) propose de renvoyer à un décret le soin de fixer les conditions dans lesquelles les ministres chargés de la santé et de l’enseignement supérieur arrêtent le numerus clausus ;
– le 2° du I (alinéa 3) tend à supprimer le deuxième alinéa de l’article L. 631-1, qui institue un « comité de la démographie médicale » chargé de donner aux ministres précités un avis préalable à la fixation du numerus clausus.
Bien que la composition et les modalités de fonctionnement de ce comité aient été précisées par le décret n° 2004-1078 du 1er octobre 2004, il n’a jamais été réuni pour rendre l’avis prévu, comme l’indique un récent rapport (7) de notre collègue Jacques Domergue.
L’exposé des motifs du présent projet de loi indique que le Gouvernement envisage « un renforcement du rôle de proposition de l’ONDPS » dans la définition du numerus clausus, qui pourrait désormais être arrêté « en s’appuyant… sur les comités régionaux de l’ONDPS ».
En effet, selon le décret n° 2003-529 du 19 juin 2003 portant création de l'observatoire national de la démographie des professions de santé, cet observatoire est chargé de « rassembler et de diffuser les connaissances relatives à la démographie des professionnels de santé, ainsi que d'assurer une coordination et un appui aux études régionales réalisées en ce domaine ». Il regroupe, sous l'autorité d'un président nommé pour trois ans par arrêté du ministre chargé de la santé, un conseil d'orientation et des comités régionaux. Placé sous la présidence du préfet de région et animé par la direction régionale des affaires sanitaires et sociales (DRASS), chaque comité « recense, rassemble et coordonne les travaux statistiques, d'études et de prospective » sur la démographie des professionnels de santé dans la région et « fait réaliser les études et travaux complémentaires nécessaires dans le cadre de la coordination méthodologique mise en œuvre au niveau national ».
Selon les informations fournies au rapporteur par le cabinet de la ministre de la santé et des sports, ces comités seraient placés sous la responsabilité des agences régionales de santé (ARS) et auraient pour mission d’évaluer chaque année les besoins régionaux de formation et de transmettre cette estimation aux ministres chargés de la santé et de l’enseignement supérieur.
Toutefois, l’Assemblée nationale a adopté en première lecture, le 16 décembre 2008, une proposition de loi (n° 1182) de M. Jacques Domergue et plusieurs de ses collègues portant création d’une première année commune aux études de santé et facilitant la réorientation des étudiants, dont l’article 1er réécrit l’article L. 631-1 que le présent article tend à modifier.
L’article 1er de cette proposition de loi, qui tend à instituer une première année d’études commune aux études médicales, odontologiques, pharmaceutiques et de sage-femme, prévoit que « les ministres chargés de l’enseignement supérieur et de la recherche déterminent par voie réglementaire […] les modalités d’admission des étudiants dans chacune des filières à l’issue de la première année » : cette disposition leur permettra notamment de fixer les conditions dans lesquelles l’ONDPS et ses comités régionaux sont consultés en vue de la fixation du numerus clausus, comme le propose le Gouvernement.
De plus, la réécriture de l’article L. 631-1 du code de l’éducation proposée par cette proposition de loi a aussi pour effet de supprimer le deuxième alinéa de cet article, conformément à ce qui est prévu par le 2° du I du présent article. En conséquence, il ne paraît pas utile de conserver le dispositif du présent I.
Le II du présent article (alinéas 5 à 9) tend à réécrire l’article L. 632-2 du code de l’éducation, qui fixe les règles concernant le troisième cycle des études de médecine, aussi appelé « internat ».
Le premier alinéa de la rédaction proposée pour l’article L. 632-2 du code de l’éducation (alinéa 5) repend le dispositif du premier alinéa de cet article dans sa rédaction en vigueur, qui prévoit que le troisième cycle des études médicales est ouvert à tous les étudiants qui ont validé le deuxième cycle de ces études.
Le deuxième alinéa du texte proposé pour le même article (alinéa 6) prévoit qu’un arrêté des ministres chargés de l’enseignement supérieur et de la santé détermine, « pour une période de cinq ans », le nombre d’internes à former par spécialité et par « subdivision territoriale ». Cette disposition vise à établir une programmation pluriannuelle du nombre de postes d’internes. Il est précisé que cette programmation doit tenir compte, pour chaque spécialité, « de la situation de la démographie médicale » et de son évolution « au regard des besoins de prise en charge spécialisée ».
Selon les explications fournies au rapporteur par le cabinet de la ministre de la santé et des sports, cette programmation pluriannuelle vise à éviter les situations dans lesquelles des internes ne savent pas, au début de leur internat, si leur poste sera ouvert pour toute la durée de leur formation. Plus largement, elle vise aussi à donner aux étudiants une certaine visibilité à moyen terme sur l’offre de formations des différents CHU.
Ainsi, cette programmation pluriannuelle pourra contribuer à une meilleure « filiarisation » des cursus d’études médicales. D’après les indications fournies à votre rapporteur par M. Yvon Berland, on observe en effet que les médecins sont plus nombreux à se fixer dans la région où ils ont effectué les deux premiers cycles d’études s’ils ont pu rester dans la même région pour effectuer leur internat, voire un post-internat comme chef de clinique. C’est pourquoi il ne suffit pas de répartir le numerus clausus de façon équilibrée pour orienter les médecins vers les régions où leur densité est faible : il faut aussi constituer des « filières » de formation complètes dans les CHU de ces régions, ce qui suppose de répartir les postes d’internat de façon cohérente avec le numerus clausus.
La programmation pluriannuelle proposée ne se substituera toutefois pas à la procédure annuelle de fixation du nombre de postes d’internes ouverts par spécialité et par centre hospitalier universitaire (CHU), actuellement prévue par l’article L. 632-10 du code de l’éducation et que l’alinéa 7 du présent article propose de conserver (troisième alinéa de l’article L. 632-2 du code de l’éducation). De plus, cette programmation sera fixée dans les mêmes formes que l’ouverture et la répartition annuelle des postes d’internes – c'est-à-dire par un arrêté conjoint des ministres chargés de l’enseignement supérieur et de la santé –, ce qui implique qu’elle n’aura pas de caractère opposable.
D’après les précisions fournies par le cabinet de la ministre de la santé et des sports, il s’agit de laisser aux arrêtés annuels une certaine souplesse dans la fixation et la répartition du nombre de postes d’internat, permettant notamment de tenir compte des cas dans lesquels les étudiants suspendent leur cursus d’internat pour se consacrer à la recherche pendant une année, ou changent d’orientation.
L’alinéa 9 du présent article renvoie à des décrets en Conseil d’Etat le soin de définir les subdivisions territoriales à l’échelle desquelles seront fixés les objectifs quinquennaux de formation d’internes. D’après les renseignements fournis à votre rapporteur par le cabinet de la ministre de la santé et des sports actuellement, ces subdivisions pourraient correspondre aux « subdivisions d’internat » créées à l’intérieur de ces interrégions, définies par l’article 3 du décret n° 2004-67 du 16 janvier 2004 relatif à l'organisation du troisième cycle des études médicales comme un espace géographique comportant un seul CHU.
Reprenant ce qui est prévu actuellement par l’article L. 632-10 du code de l’éducation et l’article 4 du décret du 1er octobre 2004 précité, l’alinéa 7 tend à donner compétence aux ministres chargés de l’enseignement supérieur et de la santé pour fixer conjointement le nombre de postes d’internes offerts chaque année par discipline ou spécialité et par CHU. Une « discipline » peut comprendre plusieurs spécialités (cf. encadré ci-après).
Il est également précisé que le choix d’un poste d’interne par un étudiant est subordonné à son rang de classement aux épreuves classantes nationales (ECN). Tel est déjà le cas actuellement, en application de la première phrase du deuxième alinéa de l’article L. 632-2, qui désigne ces épreuves sous leur ancienne appellation (« épreuves de l’internat »).
Fonctionnement des épreuves classantes nationales (ECN)
Tous les étudiants achevant leur deuxième cycle des études médicales doivent se soumettre à ces épreuves pour accéder au troisième cycle. En fonction de leur rang de classement et du nombre de postes ouverts par les pouvoirs publics, sous réserve d’avoir validé leur deuxième cycle, les étudiants ayant participé aux ECN choisissent à l’issue de celles-ci une subdivision (un lieu de formation) et une discipline.
Les disciplines sont au nombre de 11 : anesthésie-réanimation, biologie médicale, gynécologie médicale, gynécologie-obstétrique, médecine générale, médecine du travail, pédiatrie, psychiatrie, santé publique, spécialités médicales et spécialités chirurgicales. Les étudiants affectés dans la discipline « spécialités médicales » pourront s’inscrire aux diplômes d’études spécialisées (DES) en anatomie et cytologie pathologiques, cardiologie et maladies vasculaires, dermatologie et vénérologie, endocrinologie et métabolismes, gastro-entérologie et hépatologie, génétique médicale, hématologie, médecine interne, médecine nucléaire, médecine physique et de réadaptation, néphrologie, neurologie, oncologie, pneumologie, radiodiagnostic, rhumatologie. La discipline « spécialités chirurgicales » englobe les DES de chirurgie générale, neurochirurgie, ophtalmologie, ORL et chirurgie cervico-faciale, et stomatologie.
Les étudiants passent les ECN au cours de leur quatrième année de deuxième cycle. Ils peuvent également les repasser au cours de leur première année de troisième cycle s’ils ne sont pas satisfaits de leur affectation.
En 2007, les postes ouverts et pourvus aux ECN se répartissaient comme suit :
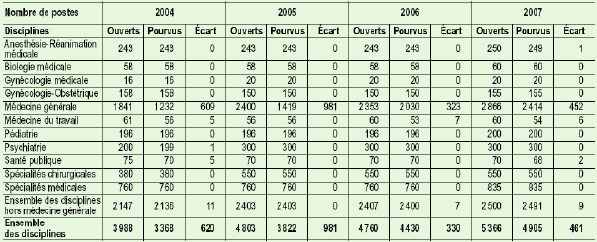
Source : direction de la recherche, des études, de l’évaluation et des statistiques (DREES) du ministère de la santé et des sports, « Les affectations des étudiants en médecine à l’issue des épreuves classantes nationales en 2007 », Etudes et résultats n° 616, décembre 2007.
L’avant-dernier alinéa de la rédaction proposée pour l’article L. 632-2 du code de l’éducation (alinéa 8) reprend les règles prévues par le deuxième alinéa la rédaction en vigueur de cet article dans ainsi que par l’article L. 632-10 du même code. Il prévoit que les élèves médecins des écoles du service de santé des armées choisissent des postes d’internes au sein d’une liste fixée par arrêté du ministre chargé de la défense et des ministres chargés de l’enseignement supérieur et de la recherche, selon des modalités fixées par décret en Conseil d’Etat. Il est précisé que cette liste est établie « en fonction des besoins des armées ».
Le dernier alinéa du texte proposé pour l’article L. 632-2 du code de l’éducation (alinéa 9) renvoie à des décrets en Conseil d’Etat le soin de fixer :
– les subdivisions territoriales à l’échelle desquelles le nombre d’internes à former sera déterminé pour une période de cinq ans : d’après les renseignements fournis à votre rapporteur par le cabinet de la ministre de la santé et des sports, il s’agirait des actuelles subdivisions d’internat, correspondant aux ressorts des CHU ;
– les modalités des épreuves d’accès au troisième cycle, de choix d’une spécialité par les internes, d’organisation du troisième cycle des études médicales, ainsi que « la durée des formations nécessaires durant ce cycle, et ultérieurement, pour obtenir une qualification », que la rédaction en vigueur du troisième alinéa de l’article L. 632-2 renvoie déjà à des décrets en Conseil d’État ;
– les modalités d’établissement de la liste des services « formateurs », c'est-à-dire agréés pour accueillir des internes. Actuellement, l’article L. 632-10 en charge le représentant de l’Etat dans la région et d’après le cabinet de la ministre de la santé et des sports, cette compétence pourrait être confiée aux agences régionales de santé (ARS) ;
– les modalités de changement d’orientation par les internes. Dans sa rédaction en vigueur, l’article L. 632-2, précisé par l’article 7 du décret précité du 1er octobre 2007, institue déjà ce « droit au remords » mais il prévoit qu’il ne doit pouvoir s’exercer que « dans les limites compatibles avec l’évolution des techniques et de la démographie médicale ». Le rapport 2006-2007 de l’ONDPS montre qu’en 2006, un étudiant sur huit a utilisé cette faculté, et que dans les trois quarts des cas, il s’agissait de quitter la filière de médecine générale.
Le III du présent article (alinéa 10) tend à abroger plusieurs articles du code de l’éducation relatif aux formations de santé. Outre l’article L. 632-10, dont l’abrogation est proposée à des fins de coordination avec le I et le II, il est proposé d’abroger trois articles qui prévoient que les études de médecine comprennent :
– un enseignement spécifique dédié aux effets de l’alcool sur le foetus (article L. 631-3) ;
– une formation spécialisée en médecine du sport (article L. 632-3) ;
– « des enseignements dans le domaine de la santé publique […] ouverts aux divers professionnels impliqués dans ce domaine » (article L. 632-9).
En effet, ces dispositions fixent certains aspects du contenu des enseignements, ce qui relève du domaine réglementaire. Par cohérence, il est proposé d’abroger également deux articles qui citent les dispositions d’autres codes prévoyant que les études de médecine intègrent :
– une formation à la pratique des examens médico-sportifs, ainsi que le prévoit l’article L. 231-1 du code du sport (article L. 632-1-1 du code de l’éducation) ;
– une formation à la prise en charge de la douleur des patients et aux soins palliatifs, ainsi qu’il est dit à l’article L. 1112-4 du code de la santé publique (article L. 632-11 du code de l’éducation).
Le IV du présent article (alinéa 11) tend à supprimer les deux derniers alinéas de l’article L. 632-5 du code de l’éducation, qui fixent certaines règles relatives à l’organisation de l’internat, prévoyant notamment :
– que les internes de médecine générale doivent exercer leurs fonctions durant un semestre dans un CHU et pendant un autre semestre en stage auprès de praticiens généralistes agréés ;
– que les autres internes exercent leurs fonctions durant deux semestres au moins dans les hôpitaux autres que les CHU ;
– que les internes de l’option psychiatrie exercent leurs fonctions en psychiatrie pendant au moins un semestre dans un CHU.
Cette abrogation est cohérente avec le dispositif prévu par l’alinéa 9, qui renvoie à un décret en Conseil d’État le soin de déterminer notamment les modalités « d’organisation du troisième cycle des études médicales ».
*
La Commission examine un amendement de M. Jean-Luc Préel tendant à renommer les études odontologiques en études « en chirurgie dentaire » et à régionaliser le numerus clausus de ces études.
M. Jean-Luc Préel. Cette mesure permettrait d’améliorer la répartition territoriale des chirurgiens dentistes. Par ailleurs, au moment où l’on met en place un internat qualifiant pour la création d’une spécialité de chirurgie buccale et d’orthopédie dento-faciale, il convient de remplacer le mot « odontologie » par les termes « chirurgie dentaire ».
M. le rapporteur. Avis défavorable. Ce changement de vocable ne me semble pas indispensable. En outre, il est impossible de régionaliser le numerus clausus dans la mesure où il n’existe que seize écoles de chirurgie dentaire, soit moins d’une par région.
M. Christian Paul. Je suis favorable à cet amendement. La mauvaise répartition géographique des chirurgiens-dentistes est un problème aussi grave que la pénurie de généralistes. Certes, il n’y a que seize écoles, mais ce n’est pas un obstacle : il suffit de créer des inter-régions.
M. Jean-Luc Préel. Je rappelle en outre qu’une proposition de loi que nous avons votée il y a quelques jours prévoit une première année commune aux études de santé.
Malgré l’avis défavorable du rapporteur, la Commission adopte l’amendement de M. Jean-Luc Préel.
Puis, après avis défavorable du rapporteur, elle rejette un amendement de Mme Isabelle Vasseur tendant à accorder aux internes la possibilité d’effectuer leurs stages d’internat dans des hôpitaux situés en dehors de leur académie.
M. Jean-Luc Préel présente ensuite un amendement prévoyant d’instaurer, au sein du troisième cycle des études médicales, un stage obligatoire de médecine de premier recours de trois mois en zone rurale et de trois mois en zone urbaine.
M. Jean-Luc Préel. Si l’on ne veut pas que la médecine générale soit un choix par défaut, il faut que les étudiants puissent faire des stages prolongés avec un maître de stage motivé.
M. le rapporteur. L’idée est intéressante, mais, tout d’abord, cette disposition ne relève pas de la loi. Ensuite, la qualité du stage variera considérablement suivant le lieu où il sera effectué. Enfin, les internes doivent d’ores et déjà effectuer six mois de stage en secteur ambulatoire. Avis défavorable.
La Commission rejette cet amendement.
Malgré un avis défavorable du rapporteur, elle adopte un autre amendement de M. Jean-Luc Préel visant à solliciter l’avis des observatoires régionaux et des conférences régionales de santé pour déterminer les besoins en internes pour les prochaines années.
Puis, après avis défavorable du rapporteur, elle rejette un amendement de M. Claude Leteurtre tendant à ce que les prévisions des effectifs soient faites sur quinze ans, et non cinq.
La Commission adopte ensuite un amendement d’harmonisation rédactionnelle présenté par le rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian visant à tenir compte des capacités de formation des différentes subdivisions dans la détermination du nombre d’internes à former.
Elle examine ensuite un amendement de Mme Bérengère Poletti tendant à informer les étudiants inscrits en première année de médecine que, si les incitations à l’installation des praticiens libéraux dans les zones sous-médicalisées se soldent par un échec, la liberté d’installation pourra, à terme, être remise en question.
M. le rapporteur. L’intention se comprend mais, outre que ce serait agiter un chiffon rouge, une telle disposition n’est pas d’ordre législatif.
La Commission rejette l’amendement.
Elle examine ensuite un amendement de M. Christian Paul tendant à limiter strictement le nombre de postes d’internes offerts chaque année par discipline ou spécialité et par centre hospitalier universitaire au nombre moyen d’internes à former, tel que déterminé par arrêté ministériel.
M. le rapporteur. Avis défavorable. On ne peut interdire d’augmenter les quotas si nécessaire.
La Commission rejette l’amendement.
La Commission examine deux amendements identiques, respectivement déposés par M. Jean-Luc Préel et Mme Isabelle Vasseur, tendant à supprimer dans l’article la mention renvoyant à un décret en Conseil d’État le soin de fixer les conditions d’obtention par un médecin d’une qualification professionnelle ultérieurement à son diplôme.
M. le rapporteur. Avis défavorable car le diplôme doit demeurer la règle, et la qualification ordinale l’exception. Mais je soutiendrai un amendement relatif aux compétences qui sera présenté lors de l’examen d’un autre article.
M. Jean-Luc Préel. Puis-je rappeler que cette compétence avait été acceptée par la commission mixte paritaire (CMP) dans la loi de financement de la sécurité sociale, mais qu’elle a été censurée par le Conseil constitutionnel, qui a vu là un cavalier ? Il est souhaitable de la rétablir.
La Commission adopte les deux amendements.
Elle examine ensuite un amendement de M. Yves Bur tendant à créer au sein de chaque ARS un guichet unique destiné aux professionnels de santé, voué à centraliser les informations relatives à l’installation.
M. Yves Bur. Les étudiants en médecine réclament unanimement un tel dispositif.
M. le président Pierre Méhaignerie. Le maquis des aides et des informations est tel que la demande se comprend.
M. Christian Paul. Certes, mais c’est d’ordre réglementaire.
M. Yves Bur. Je vous l’accorde, mais il faut parfois savoir donner un signal fort.
M. Christian Paul. À supposer que l’on puisse considérer ce signal comme fort…
M. le rapporteur. Je donnerais un avis favorable à cet amendement s’il était placé à l’article 26.
L’amendement de M. Yves Bur est retiré.
Après avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian disposant qu’un décret en Conseil d’Etat détermine les modalités de stage en exercice libéral.
Elle examine ensuite un amendement de M. Jean-Luc Préel tendant à laisser à l’Ordre des médecins la compétence de valider la qualification de spécialiste lors du changement de spécialité d’un médecin.
M. le rapporteur. Avis défavorable pour les raisons déjà dites.
La Commission rejette l’amendement.
M. Jean-Luc Préel. Il me paraît singulier que la Commission rejette un amendement après en avoir adopté un premier dont l’esprit est strictement le même.
M. le rapporteur. Sans doute s’est-elle rendu compte que son premier mouvement n’était pas le bon…
La Commission examine un amendement de M. Marc Bernier tendant à imposer que la formation initiale des professionnels de santé comprenne des stages effectués auprès de praticiens installés dans les zones sous-médicalisées.
M. Marc Bernier. La mission d’information sur l’offre de soins sur l’ensemble du territoire a mis en évidence le fait que les jeunes professionnels de santé sont plus enclins à s’installer dans les zones sous-dotées s’ils les ont découvertes pendant leurs études.
M. le rapporteur. L’idée est bonne. Toutefois, la disposition ne relève pas de la loi ; elle est du ressort des universités.
M. Christian Paul. Le signal serait plus fort que la création d’un guichet unique… Le problème est grave ; votons l’amendement, qui fera bouger les lignes.
M. le président Pierre Méhaignerie. Méfions-nous de la tendance à remplir la loi de dispositions non législatives pour faire passer des messages.
Mme Jacqueline Fraysse. Cet amendement permettra d’ouvrir en séance un débat qui sera utile et écouté. Il pose en outre une autre question : les médecins et les enseignants manquent pour accueillir les jeunes médecins en stage hors de l’hôpital. Un engagement ferme des ministres concernés est nécessaire.
Mme Bérengère Poletti. Lors de l’expérience menée dans les pôles de santé en Basse-Normandie, la permanence des soins était précisément assurée par des internes. L’amendement est excellent.
La Commission adopte l’amendement à l’unanimité.
Elle examine ensuite un amendement de Mme Jacqueline Fraysse tendant à supprimer l’alinéa 10.
Mme Jacqueline Fraysse. Si je le comprends bien, l’alinéa 10 a pour effet de faire disparaître certains enseignements – celui consacré aux soins palliatifs par exemple. J’ai interrogé la ministre de la santé à ce sujet sans obtenir de réponse.
M. le rapporteur. Avis défavorable. Le contenu des enseignements est d’ordre réglementaire.
Mme Jacqueline Fraysse. Si c’est le cas, pourquoi cet alinéa ?
La Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, elle rejette ensuite un amendement de M. Dominique Tian tendant à régionaliser le numerus clausus des études en chirurgie dentaire.
Après avis défavorable du rapporteur, la Commission rejette un amendement du même auteur tendant à substituer, dans le code de l’éducation, les mots « chirurgie dentaire » au terme « odontologique ».
La Commission examine un amendement de Mme Isabelle Vasseur visant à garantir que toute obtention de la qualification de spécialité est du pouvoir exclusif de l’Ordre des médecins.
M. le rapporteur. Avis défavorable, pour les raisons dites précédemment.
La Commission adopte l’amendement.
Elle adopte l’article 15 ainsi modifié.
Article additionnel après l’article 15
Contrat d’engagement de service public pour les étudiants en médecine
La Commission examine un amendement du rapporteur, portant article additionnel et tendant, d’une part, à attacher le plus possible un médecin à une zone qui a besoin de lui et, d’autre part, à répondre à une préoccupation majeure exprimée lors des états généraux de la santé en 2008 : démocratiser l’accès aux études de médecine et rendre possible leur financement pour les étudiants les moins favorisés.
M. Jean-Marie Rolland, rapporteur. Cet amendement permet d’organiser un système de dotation de bourses pour permettre à de jeunes étudiants de poursuivre leurs études, en échange d’un engagement d’exercer à l’issue de celles-ci dans un département où l’offre médicale est insuffisante et la continuité de l’accès aux soins menacée. Le montant de la bourse serait attractif : de l’ordre de 1 200 euros par mois. L’engagement pourra se faire soit lors de l’entrée en deuxième année du premier cycle d’études médicales (PCEM2), soit au moment de l’internat classant. Sans être une panacée, cette disposition permettra peut-être de passer un cap difficile : l’augmentation du numerus clausus ne produira ses effets en nombre qu’à partir des années 2015 à 2017.
Mme Bérengère Poletti. L’étudiant aura-t-il la possibilité de racheter le montant de sa bourse ?
M. le rapporteur. Ce sera précisé par décret. L’idée est qu’un tel rachat ne soit pas trop facile.
La Commission adopte cet amendement.
La Commission examine ensuite un amendement de M. Guy Lefrand, portant article additionnel et tendant à prévenir les étudiants entrant en troisième année de médecine qu’ils devront, une fois leur diplôme acquis, exercer pendant au moins deux années dans une zone reconnue comme déficitaire par les agences régionales de santé.
M. Guy Lefrand. Il s’agit de favoriser l’implantation des jeunes médecins dans les zones rurales. Les étudiants entrant en première année de troisième cycle seront informés qu’ils devront exercer durant au moins deux ans dans une zone déficitaire.
M. Yves Bur. Certains des éléments de ce dispositif devant être précisés, il conviendrait de retirer cet amendement et de le représenter dans le cadre de l’examen prévu par l’article 88 de notre règlement.
L’amendement est retiré.
Article additionnel après l’article 15
Stages d’internat dans les centres de santé
et les structures d’hospitalisation à domicile
La Commission examine un amendement du rapporteur, portant article additionnel et tendant à permettre l’agrément de centres de santé et de structures d’hospitalisation à domicile pour l’accueil des stagiaires dans le cadre de l’internat.
M. le rapporteur. Il s’agit de donner la possibilité de faire des stages dans les centres de santé ou des structures d’hospitalisation à domicile.
La Commission adopte cet amendement.
Elle examine ensuite un amendement de M. Jean-Luc Préel, portant article additionnel et tendant à permettre aux commissions de qualification organisées par l’Ordre des médecins d’attribuer la qualification de médecin compétent.
M. le rapporteur. Toutes les qualifications sont liées à des diplômes universitaires. L’université est farouchement opposée à cet amendement qui, à ses yeux, nous ramènerait 15 ans en arrière, à l’époque où c’était l’ordre qui reconnaissait les compétences – dans des conditions parfois incertaines.
Cependant, dans l’attente de la mise en place d’un dispositif de validation des acquis de l’expérience (VAE), on pourrait, à titre exceptionnel, envisager de restituer à l’ordre quelques compétences, sachant que cela reviendrait à vider le « réservoir » de médecins généralistes de quelques unités supplémentaires.
Quoi qu’il en soit, cet amendement m’inquiète un peu : son rejet ne me ferait pas de peine.
M. Claude Leteurtre. Si nous sommes dans la situation que nous connaissons, c’est que l’université et les « grands patrons » ne se sont pas occupés de santé depuis plus de dix ans. Si, sur un territoire, vous n’avez plus de spécialistes compétents en cancérologie ou en chimiothérapie, vous êtes confrontés à de véritables difficultés. Une mesure transitoire est nécessaire.
La Commission rejette l’amendement.
La Commission examine un amendement de M. Jean-Luc Préel, portant article additionnel et tendant à rendre plus attractif l’internat en chirurgie dentaire.
M. Jean-Luc Préel. L’internat en chirurgie dentaire ne se portant pas très bien – il ne concerne chaque année qu’une trentaine d’étudiants –, il convient de le rendre plus attractif, d’autant qu’il faut aussi répondre au déclin démographique des stomatologistes.
M. le rapporteur. En ce domaine, je préfère un autre amendement présenté par M. Marc Bernier.
L’amendement est retiré.
L’amendement de Yves Bur, visant à créer une spécialité en chirurgie buccale, est retiré par son auteur.
La Commission examine un amendement de M. Christian Paul, tendant à rendre éligible la construction des maisons de santé au fonds de compensation de la taxe sur la valeur ajoutée (FCTVA) dans les zones déficitaires en professionnels de la santé.
M. Marcel Rogemont. Cet amendement a pour objet d’aider à la construction de maisons de santé, en particulier dans les territoires menacés de désertification médicale.
M. le rapporteur. En dépit de la bonne intention qui sous-tend cet amendement, j’émets un avis défavorable. En effet, la disposition proposée alourdirait les charges publiques. De plus, il faut privilégier la construction des maisons de santé qui se font à coût raisonnable, et non à coût délirant comme il arrive que ce soit le cas – et ces dernières sont parfois dépourvues de médecin.
On pourrait conditionner les aides des collectivités locales et de l’État à l’inscription des projets dans un schéma raisonnable et cohérent d’offre de soins adaptés aux besoins de la population.
M. Gérard Bapt. Si les collectivités locales construisent des maisons de santé, comment se fait-il qu’elles ne puissent pas récupérer la TVA puisqu’il s’agit d’investissements publics ?
M. le rapporteur. Parce qu’elles construisent ces maisons pour des tiers. Ensuite, elles les louent.
Mme Catherine Génisson. Il appartient à ceux qui mettent en place des maisons de santé d’élaborer des cahiers des charges suffisamment exigeants pour que le terme « maison de santé » ait un sens.
M. le président Pierre Méhaignerie. La Commission des finances estime à juste titre que, sauf engagement du Gouvernement, les dispositions qui ont des conséquences budgétaires doivent être discutées dans les seules lois de finances ou de financement de la sécurité sociale.
M. Christian Paul. Je ne trouve pas le rapporteur extrêmement volontariste pour lutter contre la désertification médicale.
Je signale que le montant de TVA ainsi repris par l’Etat aux collectivités territoriales est bien supérieur aux subventions proposées par Mme Bachelot-Narquin pour les maisons de santé : l’État reprend deux fois plus qu’il ne donne ! Il y a là de quoi faire réfléchir nos concitoyens sur la crédibilité du dispositif de soutien aux maisons de santé. Certes, il ne suffit pas de construire des maisons de santé, mais on sait très bien que si on n’en construit pas dans certaines zones rurales ou dans certains quartiers, les professionnels de santé ne viendront pas s’y installer.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Puis, elle examine un amendement de M. Guy Lefrand, portant article additionnel et tendant à rendre obligatoire, pour leurs deux premières années d’exercice, l’implantation des médecins dans des zones déficitaires.
M. Guy Lefrand. Étant donné que cet amendement répond à la même logique que mon précédent amendement, je le retire. Je le redéposerai dans le cadre de l’examen prévu par l’article 88.
La Commission examine un amendement de M. Claude Leteurtre, portant article additionnel et tendant à obliger, à partir de 2017, les jeunes médecins à exercer pendant trois ans dans une zone déficitaire.
M. Claude Leteurtre. Cet amendement répond à la même logique que mon amendement précédent : il s’agit de rendre obligatoire l’installation des jeunes médecins dans une zone déficitaire durant trois ans.
M. le rapporteur. Avis défavorable. Une telle disposition donnerait une image négative de la filière médecine générale.
M. Claude Leteurtre. Il faut l’étendre à toutes les spécialités.
M. Gérard Bapt. Il vaudrait mieux envisager de geler les installations dans les zones sur-dotées pendant une certaine durée, tout en développant un dispositif d’incitations en faveur des zones sous-dotées.
La Commission rejette l’amendement.
Après avis défavorable du rapporteur, elle rejette ensuite un amendement de M. Claude Leteurtre, portant article additionnel et tendant à prévoir des conditions et des modalités de conventionnement des médecins différentes, lors de trois premières années d’adhésion, en fonction de la densité médicale de la zone d’exercice.
Elle rejette également, après avis défavorable du rapporteur, un amendement de Mme Michèle Delaunay tendant à transposer aux masseurs-kinésithérapeutes et aux orthophonistes l’obligation qu’ont les infirmières d’une durée minimale d’exercice au sein d’un établissement de santé avant toute installation.
La Commission examine ensuite un amendement de Mme Isabelle Vasseur, tendant à permettre aux kinésithérapeutes exerçant en mode libéral de recevoir des stagiaires.
M. le rapporteur. Cet amendement est satisfait par la disposition prévoyant que dix des soixante-dix heures de stage pourront être effectuées en ambulatoire. Au reste, cet amendement ne me paraît pas relever du domaine législatif. Avis défavorable.
La Commission rejette l’amendement.
Puis, elle examine deux amendements de M. Dominique Tian, portant articles additionnels et tendant à autoriser, le premier à titre expérimental, les étudiants en médecine ayant obtenu la moyenne aux épreuves de la première année du premier cycle des études médicales (PCEM 1), mais non admis en PCEM 2, qui s’engagent à s’installer durant les cinq premières années de leur exercice professionnel dans une zone sous-médicalisée à poursuivre leurs études médicales.
M. le rapporteur. Cet amendement est satisfait par l’amendement relatif aux bourses d’études.
Mme Catherine Génisson. Il est quand même choquant de se résigner ainsi à une médecine de second ordre pour les déserts médicaux !
M. le rapporteur. Le dernier candidat reçu à Dijon avait une moyenne de 14,25 : avec 14,20, on n’est pas vraiment un nul !
M. le président Pierre Méhaignerie. Il ne faudrait pas cependant donner le sentiment qu’il y a des « sous-territoires ».
La Commission rejette ces deux amendements.
Elle examine ensuite un amendement de Mme Bérengère Poletti, portant article additionnel et tendant à inciter les internes de médecine générale à effectuer un semestre de troisième cycle dans une zone sous-médicalisée.
M. le rapporteur. Je suis défavorable à cet amendement. Selon l’article 15, les modalités d’organisation de l’internat sont précisées par des décrets en Conseil d’État. Outre que le contenu des formations relève du domaine réglementaire, cet amendement ne respecte pas non plus le principe de l’autonomie des universités.
M. le président Pierre Méhaignerie. Je vous mets en garde contre le risque de rendre ce texte illisible par excès de détails réglementaires.
La Commission rejette l’amendement.
Puis, elle examine un amendement de M. Marc Bernier, portant article additionnel et visant à permettre aux agences régionales de santé de délivrer des bourses d’études contre l’engagement d’exercer pendant une durée d’au moins cinq ans en zone sous-médicalisée.
M. le rapporteur. Cet amendement est déjà satisfait par un excellent amendement adopté précédemment.
Cet amendement est retiré.
La Commission rejette ensuite un amendement de Mme Bérengère Poletti dont le contenu est exactement identique à son précédent amendement.
Article 16
Permanence des soins
Cet article vise à réformer les modalités d’organisation du dispositif de permanence des soins en médecine ambulatoire, à déterminer le régime de responsabilité applicable aux médecins libéraux qui participent à la régulation des appels au sein d’un service d’aide médical urgente (SAMU) et à doubler le montant de l’amende encourue par les médecins qui ne défèrent pas aux réquisitions de l’autorité publique en vue d’assurer la permanence des soins.
1. Éléments de contexte
a) Le dispositif actuel de permanence des soins
Traditionnellement, les conseils de l’ordre des médecins organisaient un service de garde auxquels les médecins libéraux étaient tenus de participer. Dans sa rédaction antérieure au 8 août 2004, l’article 77 du code de déontologie médicale (article R. 4127-77 du code de la santé publique) prévoyait en effet que « dans le cadre de la permanence des soins, c’est un devoir pour tout médecin de participer aux services de garde de jour et de nuit ».
Mais, comme le rappelle un rapport conjoint de l’inspection générale des affaires sociales (IGAS) et de l’inspection générale de l’administration (IGA) sur la permanence des soins (8), cette organisation « a volé en éclats voici quelques années pour des motifs qui tiennent à la fois à la démographie médicale, aux revendications du corps médical relatives aux conditions de travail ou encore aux modalités d’indemnisation du service de garde. Dans bien des départements, on a pu assister ainsi, au cours des années 2001-2002 notamment, à un véritable mouvement de refus du service des gardes », parfois qualifié de « grève des gardes ».
À l’issue de ce mouvement, les décrets n° 2003-880 du 15 septembre 2003 et n° 2005-328 du 7 avril 2005 relatifs aux modalités d’organisation de la permanence des soins et aux conditions de participation des médecins à cette permanence (articles R. 6315-1 à R. 6315-7 du code de la santé publique), et l’avenant n° 4 du 22 avril 2005 à la convention médicale du 12 janvier 2005, approuvé par arrêté le 26 mai 2005, ont instauré un nouveau dispositif de permanence des soins, reposant sur quatre principes directeurs :
1° Le volontariat : l’article L. 6314-1 du code de la santé publique définit la permanence des soins comme une « mission de service public », assurée par les médecins libéraux, les médecins salariés des centres de santé et ceux qui appartiennent à des associations de permanence des soins (comme SOS Médecins) « sur la base du volontariat », comme le précise l’article R. 6315-4 du même code. À défaut de volontaires, le conseil départemental de l’Ordre des médecins doit compléter les effectifs du tableau de garde et, le cas échéant, saisir le préfet afin qu’il procède à des réquisitions de médecins.
2° Une régulation téléphonique préalable à l’effection des actes : l’article R. 6315-3 du code de la santé publique dispose que « l'accès au médecin de permanence fait l'objet d'une régulation préalable » qui est organisée soit par le service d'aide médicale urgente (SAMU), soit par des centres d’appels gérés par des associations de permanence des soins, mais interconnectés avec le SAMU.
3° Une sectorisation et un pilotage départemental : l’article R. 6315-6 du code de la santé publique prévoit que la permanence des soins et la régulation des appels sont organisées suivant un cahier des charges départemental, arrêté par le préfet après avis d’un comité de l'aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS). La permanence des soins est organisée en secteurs de garde, qui peuvent varier selon les périodes de l’année. « En fonction des besoins de la population évalués à partir de l’activité médicale constatée et des délais d’intervention dans les différents secteurs », elle peut être organisée suivant des modalités particulières pour une partie de la nuit, consistant par exemple à en charger les établissements de santé après minuit.
4° Une rémunération forfaitaire : les avenants n° 4 et 27 à la convention médicale de 2005 prévoient que les médecins libéraux assurant la régulation téléphonique de la permanence des soins perçoivent une rémunération de 66 euros par heure, et que les médecins inscrits à un tableau départemental d’astreinte perçoivent une indemnité forfaitaire de :
– 50 euros pour la période de 20 heures à minuit ;
– 100 euros pour la période de minuit à 8 heures ;
– 150 euros pour les dimanches et jours fériés de 8 heures à 20 heures ;
– 100 euros pour les samedis de 12 heures à 20 heures ;
– 150 euros pour les lundis qui précèdent un jour férié et les vendredis qui en suivent un, de 8 heures à 20 heures ;
– 50 euros pour les samedis suivant un jour férié, de 8 heures à midi.
b) Les difficultés rencontrées dans la mise en œuvre du dispositif de permanence des soins
Plusieurs travaux récents ont montré que malgré le caractère attractif de ces rémunérations, la mise en œuvre du dispositif de permanence des soins a souvent été difficile et que son fonctionnement n’est pas toujours satisfaisant. Un récent rapport (9) de M. Jean-Yves Grall, chargé de plusieurs missions sur la permanence des soins, considère que « la permanence des soins se révèle peu fiable, fragile et coûteuse ».
En effet, le volontariat des médecins ne suffit pas toujours à remplir les tableaux d’astreinte. Si le conseil national de l’Ordre des médecins affirme que « l’engagement des médecins généralistes dans la permanence des soins est une réalité incontournable », il n’en reconnaît pas moins que dans certaines zones, « le non-volontariat a fait tâche d’huile et laisse des secteurs ou des pans de secteurs entiers dépourvus de médecins » (10). M. Jean-Yves Grall montre aussi que dans les faits, la permanence des soins est souvent « aléatoire » alors même que les tableaux d’astreinte sont remplis.
Il observe également que la régulation téléphonique, censée être le « socle du dispositif », est « instable et menacée » par une tendance générale à la baisse du nombre de médecins volontaires. Ainsi, faute d’effectifs suffisants, les centres d’appels sont souvent encombrés.
Par ailleurs, la sectorisation n’est pas toujours satisfaisante : un récent rapport d’information (11) de M. Georges Colombier montre qu’elle laisse parfois subsister des secteurs comptant trop peu de médecins pour garantir la viabilité du dispositif.
Enfin, la rémunération forfaitaire offerte aux médecins a pour effet de renchérir considérablement le coût moyen des actes effectués entre minuit et 8 heures – période pendant laquelle les actes sont peu nombreux –, au point que selon le rapport précité de l’IGAS et de l’INGA, il « heurte le bon sens ». M. Georges Colombier relève par exemple que dans certains secteurs de garde de la Nièvre, le coût moyen d’un acte à cette période atteint 845 euros.
En outre, une mauvaise organisation de la permanence des soins a pour conséquence un report de charge vers les services d’urgences des hôpitaux.
2. Le dispositif proposé
Le I du présent article (alinéas 1 à 4) tend à réécrire en trois alinéas l’article L. 6314-1 du code de la santé publique, dont la rédaction actuelle définit la permanence des soins comme une « mission de service public » à laquelle participent les médecins libéraux et les médecins des centres de santé.
Le premier alinéa de la rédaction proposée pour l’article L. 6314-1 du code de la santé publique (alinéa 2) reprend plusieurs éléments de cette définition. Ainsi, il réaffirme le principe suivant lequel la permanence des soins est une « mission de service public », qui repose sur les mêmes praticiens qu’aujourd’hui, à savoir :
– les médecins libéraux « conventionnés », c'est-à-dire adhérant à la convention nationale des médecins en application de l’article L. 162-5 du code de la sécurité sociale ;
– les médecins « non-conventionnés », dont les actes sont remboursés sur la base d’un « tarif d’autorité » fixé par arrêté ministériel en application de l’article L. 162-5-10 du même code ;
– les médecins exerçant en centre de santé, mentionnés à l’article L. 162-32-1 de ce code.
Cependant, alors que la permanence des soins est aujourd’hui pilotée au niveau départemental, il est proposé qu’elle soit organisée par les futures agences régionales de santé (ARS), comme le prévoit la rédaction proposée par l’article 26 du présent projet de loi pour l’article L. 1435-5 du code de la santé publique.
Par ailleurs, à la différence de ce qui est prévu par la rédaction actuelle de l’article L. 6314-1 du code de la santé publique, le présent article propose que la permanence des soins soit assurée non plus « sous réserve des missions dévolues aux établissements de santé », mais « en collaboration » avec ces établissements.
En effet, selon l’article L. 6112-2 du même code, le service public hospitalier doit être en mesure d’accueillir « de jour et de nuit, éventuellement en urgence » les personnes dont l'état requiert ses services ; les établissements sont aussi chargés de concourir à l’« aide médicale urgente » consistant, selon l’article L. 6311-1 du même code, à « faire assurer aux malades, blessés et parturientes, en quelque endroit qu'ils se trouvent, les soins d'urgence appropriés à leur état ». À cette fin, l’article R. 6123-1 de ce code définit trois modalités d'exercice de la médecine d'urgence par les établissements de santé :
– la régulation des appels téléphoniques adressés au service d'aide médicale urgente (SAMU, dit aussi « centre 15 ») ;
– la prise en charge des patients par une « structure mobile d'urgence et de réanimation » (SMUR) ;
– l’accueil des patients dans une « structure des urgences », c'est-à-dire le service d’urgences d’un hôpital.
Compte tenu des difficultés rencontrées dans certains secteurs pour assurer la permanence des soins ambulatoires, et vu la faible demande de soins à certaines périodes, de nombreux travaux ont préconisé de mutualiser les moyens consacrés dans le secteur hospitalier à l’aide médicale urgente et ceux mobilisés dans le secteur ambulatoire pour la permanence des soins. Considérant que « les différences entre permanence des soins et aide médicale urgente n’ont de réalité que par les cloisonnements de financement, d’effecteur ou de structure que cela implique », le rapport précité de M. Jean-Yves Grall recommande ainsi d’unifier les deux systèmes afin de permettre aux directeurs des agences régionales de santé d’exploiter au mieux les complémentarités qui existent en la matière entre la médecine de ville et l’hôpital.
Le deuxième alinéa du texte proposé pour l’article L. 6314-1 du code de la santé publique (alinéa 3) définit l’articulation entre le directeur général de l’ARS et les préfets de département pour la mise en œuvre du dispositif de permanence des soins. Lorsque le directeur général de l’ARS constatera que la permanence des soins ne peut pas être assurée faute de volontaires, il lui appartiendra de saisir le préfet de département concerné, auquel il reviendra de procéder à la réquisition de médecins.
Si compte tenu du caractère de « mission de service public » que revêt la permanence des soins, il paraît cohérent de donner aux pouvoirs publics le pouvoir de procéder à de telles réquisitions, il est cependant préférable qu’ils n’en usent que dans des circonstances exceptionnelles. En effet, comme le relève M. Georges Colombier dans son rapport précité, la réquisition « crée des tensions très difficiles à gérer » et, de ce fait, ne s’avère pas adaptée pour organiser durablement la permanence des soins. C’est pourquoi l’article 26 du projet de loi tend à doter les ARS d’une gamme plus large d’outils, notamment contractuels et incitatifs, qui lui permettront d’organiser la permanence des soins en évitant d’en venir à de telles réquisitions (cf. infra, le commentaire de l’article 26).
Le troisième alinéa de la rédaction proposée pour l’article L. 6314-1 du code de la santé publique (alinéa 4) fixe les modalités de régulation téléphonique des activités de permanence des soins et d’aide médicale urgente.
Actuellement, ces modalités sont précisées par l’article R. 6315-3 du code de la santé publique, selon lequel la régulation préalable à l’accès au médecin de permanence « est organisée par le service d'aide médicale urgente » (SAMU) institué par l’article L. 6112-5 du même code. Dans chaque département, le SAMU comporte un centre de réception et de régulation des appels qui opère un numéro d’appel national unique : le 15. L’article R. 6315-3 permet aussi à des « associations de permanence des soins » de réguler la permanence des soins par leurs propres centres d’appel, pourvu qu’ils soient « interconnectés » avec le SAMU. Il peut s’agir d’associations comme SOS médecins, dont le rapport précité de M. Jean-Yves Grall souligne le « rôle éminent », ou, dans certains départements, d’associations ad hoc constituées par des médecins libéraux exerçant à titre principal en cabinet ou en centre de santé.
Le dispositif proposé prévoit une régulation téléphonique commune aux activités de permanence des soins et d’aide médicale urgente, « accessible sur l’ensemble du territoire par un numéro de téléphone national », qui resterait le 15. Mais il est aussi prévu que ce numéro puisse « associer, pour les appels relevant de la permanence des soins, les numéros de téléphone des associations de permanence des soins » qui disposent de plates-formes d’appel interconnectées avec le numéro national.
D’après les explications fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, le regroupement des régulateurs au sein d’un centre d’appels unique, ayant le 15 pour seul numéro d’appel, sera privilégié. Cette orientation vise à rendre le système plus lisible pour le patient, et à lui éviter d’avoir à déterminer lui-même si le motif de son appel est suffisamment grave pour justifier un recours au SAMU, ou s’il relève de la médecine ambulatoire.
Toutefois, dans certains départements, les médecins libéraux ont préféré utiliser un numéro d’appel propre à la permanence des soins ambulatoires, soit au sein du SAMU, soit dans un centre d’appels distinct. De même, lorsqu’elles assurent une astreinte au titre de la permanence des soins, les associations telles que SOS Médecins continuent d’utiliser leurs propres centres d’appel. C’est pourquoi le dispositif proposé maintient la possibilité pour les associations de permanence des soins d’utiliser leurs propres numéros d’appel et leurs propres centres d’appels. Dans ce cas, l’interconnexion des centres d’appels prévue par le présent article vise à garantir une réorientation rapide du patient vers le centre d’appels le plus apte à traiter sa demande.
Le dispositif proposé permet donc trois modalités d’organisation de la régulation des activités de permanence des soins et d’aide médicale urgente :
– un centre d’appel unique (celui du SAMU) et un numéro unique (le 15) ;
– un centre d’appel unique (celui du SAMU) comportant deux numéros d’appel distincts (le 15 et un autre numéro, dédié à la régulation libérale) ;
– deux centres d’appels distincts (mais interconnectés) comportant deux numéros d’appel différents.
Le II du présent article (alinéas 5 à 7) tend à insérer, après l’article L. 6314-1 du code de la santé publique, deux articles L. 6314-2 et L. 6314-3 constitués d’un alinéa chacun.
Le texte proposé pour l’article L. 6314-2 (alinéa 6) tend à étendre aux médecins libéraux qui régulent les appels de permanence des soins au sein d’un SAMU le régime de responsabilité administrative qui s’applique aux agents de l’établissement public de santé dont dépend le SAMU concerné.
Afin d’encourager la participation des médecins libéraux à la régulation, la circulaire du 10 octobre 2006 relative au dispositif de permanence des soins en médecine ambulatoire prévoit déjà que les médecins libéraux participant aux systèmes de régulation intégrés à un SAMU ou situées dans ses locaux, peuvent bénéficier du statut de collaborateur occasionnel du service public. La circulaire précise que cette qualité place sous un régime spécifique de responsabilité les particuliers qui, sans être agents publics, ont participé au service public à la demande de l’administration. La responsabilité de celle-ci est engagée sans faute à l’égard de ce collaborateur occasionnel pour les dommages qu’il aurait pu subir, ainsi qu’à l’égard des victimes pour les agissements dudit collaborateur dans le cadre du service public : le cas échéant, ce dernier est couvert des condamnations prononcées contre lui pour les dommages qu’il aurait pu causer. Cette circulaire précise aussi que l’établissement public de santé siège du SAMU doit garantir au médecin la couverture assurantielle de sa responsabilité au titre de son activité de régulation.
Toutefois, d’après les renseignements fournis à votre rapporteur par le cabinet de la ministre de la santé et des sports, le statut de collaborateur occasionnel du service public ne couvre que la responsabilité civile personnelle des médecins libéraux, et non leur responsabilité civile professionnelle. Or, selon ces renseignements, les contrats d’assurance souscrits par les médecins pour couvrir leur responsabilité civile professionnelle dans le cadre de leur exercice libéral habituel ne couvriraient plus leur responsabilité professionnelle dans le cadre de leurs activités de régulation téléphonique, qui peuvent être considérées comme étrangères à leur exercice libéral. Il en résulte des incertitudes juridiques qui pourraient, le cas échéant, exposer les médecins libéraux à des condamnations civiles prononcées pour des fautes commises dans ces activités. C’est pourquoi il est proposé d’étendre par une mesure législative la couverture assurantielle des établissements publics de santé sièges des SAMU aux médecins libéraux pour leur activité de régulation téléphonique de la permanence des soins.
La rédaction proposée pour l’article L. 6314-2 du code de la santé publique précise que ce régime de responsabilité s’applique également au médecin libéral qui participe à la régulation de la permanence des soins « depuis son cabinet ou son domicile ». L’état des techniques permet en effet aux médecins libéraux de participer à la régulation sans avoir à se rendre en un point déterminé du département – dans son rapport précité, M. Marc Bernier montre qu’une telle organisation peut rendre la régulation plus attractive pour les praticiens.
En revanche, selon les informations fournies au rapporteur par le cabinet de la ministre de la santé et des sports, il n’est pas utile d’étendre cette couverture assurantielle aux médecins qui effectuent les consultations et les visites dans le cadre de la permanence des soins, car ces actes sont considérés comme relevant de leur exercice professionnel habituel et, à ce titre, couverts par l’assurance en responsabilité civile professionnelle qu’ils sont tenus de contracter.
Enfin, reprenant une formule habituelle pour ce type de dispositions, le texte proposé pour l’article L. 6314-2 prévoit la nullité de toute clause d’une convention contraire à ces principes.
La rédaction proposée pour l’article L. 6314-3 du code de la santé publique (alinéa 7) renvoie à un décret en Conseil d’Etat le soin de déterminer les modalités d’application de l’article L. 6314-1.
Les III et IV (alinéas 8 à 10) du présent article visent à doubler le montant de l’amende encourue par les médecins qui refusent de déférer aux réquisitions prononcées par le préfet en vue d’assurer la mission de service public de permanence des soins. Actuellement, en application du 2° de l’article L. 4163-7 du code de la santé publique, le fait pour un médecin de ne pas déférer aux réquisitions de l’autorité publique est déjà puni de 3 750 euros d’amende.
Le III (alinéa 8 du présent article) propose d’abroger cette disposition, tandis que le IV (alinéas 9 et 10) tend à compléter dans le chapitre III du titre VI du livre Ier de la quatrième partie du code de la santé publique par un article L. 4163-11 qui dispose que les mêmes faits sont punis de 7 500 euros d’amende.
Le VI du présent article (alinéa 11) tend à abroger l’article L. 162-32-1 du code de la sécurité sociale, qui permettait aux caisses d’assurance maladie de financer, jusqu’au 31 décembre 2004, « l’association de professionnels de santé libéraux à des actions permettant d’améliorer la permanence des soins » entreprises dans le cadre d’actions expérimentales. Outre le fait que cette disposition n’est plus applicable depuis le 31 décembre 2004, l’abrogation de cette procédure expérimentale est cohérente avec l’article 26 du présent projet de loi (alinéa 148), qui tend à laisser aux futures agences régionales de santé (ARS) le soin de déterminer « la rémunération spécifique des professionnels de santé pour leur participation à la permanence des soins ».
Enfin, le VII (alinéa 12 du présent article) fixe au 1er janvier 2010 la date d’entrée en vigueur du I du présent article, qui confie aux ARS l’organisation de la permanence des soins. Cette date correspond à celle de la création des ARS, c'est-à-dire à la date prévue par l’article 32 pour l’entrée en vigueur des dispositions concernées de l’article 26.
*
La Commission examine un amendement de M. Olivier Jardé, tendant à intégrer les transporteurs sanitaires dans le dispositif de la permanence des soins.
M. le rapporteur. Avis défavorable. Si les ambulanciers assurent une mission de garde, ils ne participent pas plus que les pharmaciens au dispositif de permanence des soins médicaux.
M. Claude Leteurtre. Il s’agit de permettre aux patients de se faire rembourser les frais de transport quand une ambulance les a transportés jusqu’à un établissement de santé.
M. le président Pierre Méhaignerie. Cela relève du domaine conventionnel.
Mme Catherine Génisson. Dans le Pas-de-Calais, l’État, les collectivités territoriales et l’assurance maladie ont mis en place un système de remboursement des transports sanitaire aux horaires de la permanence des soins.
M. le rapporteur. L’article 26 le permet également.
Cet amendement est retiré.
La Commission examine ensuite deux amendements en discussion commune, présentés respectivement par M. Yves Bur et M. Jean-Luc Préel, visant à associer à la permanence de soins les médecins collaborateurs salariés mentionnés à l’article R.4127-91 du code de la santé publique.
M. le rapporteur. Je suis favorable à l’amendement de M. Bur, à condition de supprimer la mention relative à l’article du code de la santé publique, qui est de nature réglementaire.
M. Christian Paul. Il conviendrait de mentionner les médecins salariés en général, qu’ils soient collaborateurs d’un autre médecin ou d’un centre de santé.
M. Jean-Luc Préel. Il s’agit de tous les médecins qui collaborent à une permanence de soins.
M. le rapporteur. Le deuxième alinéa de l’article 16 vise déjà les médecins des centres de santé, entre autres.
La Commission adopte l’amendement de M. Yves Bur, tel qu’il a été rectifié.
En conséquence, l’amendement de M. Jean-Luc Préel devient sans objet.
M. Claude Leteurtre retire un amendement ayant le même objet que les deux amendements précédents.
La Commission examine un amendement de M. Jean-Luc Préel, tendant à ce que les chirurgiens-dentistes participent à une permanence des soins adaptée à leur spécialité et aux besoins de santé publique.
Mme Catherine Génisson. Il est vrai que les urgences dentaires atterrissent dans les services d’urgence des hôpitaux.
M. le rapporteur. Je suis défavorable à cet amendement, la permanence des soins faisant actuellement l’objet de négociations entre l’Union nationale des caisses d’assurance maladie et les organisations représentatives des dentistes. Leur système de garde actuel me semble par ailleurs correct.
M. le président Pierre Méhaignerie. Veillons à ne pas vider de toute substance les négociations conventionnelles.
La Commission rejette cet amendement.
Le rapporteur retire un amendement disposant que, pour les appels relevant de la permanence des soins, la régulation téléphonique est également accessible par les numéros des associations de permanence des soins disposant de plateformes d’appels interconnectées au numéro national.
La Commission rejette, après que le rapporteur s’y est déclaré défavorable, un amendement de M. Claude Leteurtre, subordonnant la connexion des numéros d’appel des associations de permanence des soins au numéro national à la condition que celles-ci assurent une régulation médicale des appels.
La Commission examine ensuite deux amendements identiques, présentés respectivement par M. Marc Bernier et M. Christian Paul, prévoyant que, lorsque la mission de permanence des soins n’est pas assurée, l’ARS propose un schéma d’organisation aux médecins libéraux et aux établissements de santé des territoires concernés et que, si cette initiative ne suffit pas, elle demande au préfet compétent de procéder à des réquisitions.
M. le rapporteur. Le dispositif proposé est compliqué. Il vaut mieux laisser aux ARS toute souplesse dans le pilotage de la permanence des soins, d’autant que la loi la dotera d’outils opérationnels en matière d’organisation et de financement, jusqu’à la réquisition.
M. Marc Bernier. L’amendement préserve le principe du volontariat, la réquisition n’étant prévue qu’en dernier recours.
M. Christian Paul. Le système des gardes obligatoires a été supprimé en 2003 sans qu’on lui substitue aucun dispositif propre à garantir la permanence des soins. Si la négociation suffit dans la plupart des cas, ce système de régulation libérale laisse une dizaine de départements dans une situation dramatiquement préoccupante. C’est pourquoi la mission d’information sur l’offre de soins, que j’ai présidée et dont M. Marc Bernier était le rapporteur, a proposé à l’unanimité un calendrier susceptible de clore ce chapitre douloureux : si une solution négociée n’est pas trouvée dans un délai d’un an, il reviendra à l’ARS d’arrêter un dispositif de permanence des soins. Qu’une loi prétendument relative aux patients, à la santé et aux territoires fasse l’impasse sur la permanence des soins serait un véritable déni législatif !
M. le rapporteur. Il serait inutile, voire néfaste, d’enfermer les ARS dans un calendrier trop contraignant, alors que le texte les dote déjà d’outils suffisants.
M. Christian Paul. Quels outils ? En réalité, on abandonne l’ambition d’avoir une politique publique en la matière.
M. Jean-Marie Le Guen. Il revient au législateur d’imposer aux ARS une obligation de résultat en matière de permanence de soins : sinon, elles ne la mettront pas en œuvre.
M. le rapporteur. Elles disposeront déjà de l’outil extrêmement contraignant de la réquisition.
M. Christian Paul. Entre la résignation à la situation actuelle et le recours à l’arme nucléaire de la réquisition, il y a place pour la solution équilibrée qui a été proposée à l’unanimité par la mission d’information, dont vous faisiez partie, monsieur le rapporteur.
La Commission rejette les deux amendements identiques.
Elle examine ensuite un amendement de M. Jean-Luc Préel, prévoyant qu’un arrêté fixe les modalités d’indemnisation des astreintes des médecins non conventionnés.
M. Jean-Luc Préel. Si la loi prévoit déjà cette indemnisation, l’arrêté nécessaire à son application n’a jamais été pris.
M. le rapporteur. Cet amendement est satisfait par l’article 26, dont l’alinéa 148 charge l’ARS de fixer la rémunération des professionnels de santé participant à la permanence des soins, sans distinction selon le statut des médecins, et par le deuxième alinéa de l’article 16, qui prévoit la participation des médecins non conventionnés à cette permanence des soins.
Cet amendement est retiré.
Puis, la Commission examine un amendement de M. Jean-Luc Préel, tendant à ce que les médecins participant à la permanence des soins bénéficient pour les dommages causés ou subis dans cette activité d’une couverture assurantielle fournie par l’État.
M. Jean-Luc Préel. Cet amendement vise à régler la question de la responsabilité civile professionnelle de tous les médecins participant à la permanence des soins, qu’il s’agisse des régulateurs – ceux qui régulent les appels téléphoniques des patients – ou des effecteurs – ceux qui effectuent les consultations et les visites.
M. le rapporteur. Je vous propose de retirer cet amendement, au bénéfice d’un amendement que je présenterai dans un instant et qui vise à étendre le régime de responsabilité administrative prévu par le présent texte aux médecins effecteurs.
M. Jean-Luc Préel retire son amendement pour se rallier à l’amendement du rapporteur.
M. Dominique Tian retire à son tour un amendement tendant à étendre le régime de responsabilité prévu par le texte à tous les médecins libéraux qui participent à la permanence des soins, et se rallie à l’amendement du rapporteur.
La Commission adopte l’amendement du rapporteur, cosigné par M. Jean-Luc Préel, M. Dominique Tian et Mme Bérengère Poletti, tendant à faire entrer l’activité des médecins effecteurs dans le champ couvert par le régime de la responsabilité administrative qui s’applique aux agents de l’établissement public siège du SAMU et que le projet de loi étend aux médecins régulateurs.
La Commission examine un amendement de M. Dominique Tian, tendant à ce que les dommages causés ou subis par les médecins libéraux assurant la permanence des soins soient couverts par la responsabilité administrative de l’ARS dont ils dépendent pour l’exercice de cette mission.
M. le rapporteur. Cet amendement est satisfait par l’amendement précédent.
L’amendement est retiré.
La Commission examine ensuite deux amendements identiques, présentés respectivement par le rapporteur et M. Guy Lefrand, tendant à supprimer la disposition de l’article qui double le montant de l’amende sanctionnant les médecins qui ne défèrent pas aux réquisitions.
M. le rapporteur. Le montant actuel de cette amende représente presque le revenu moyen mensuel d’un généraliste !
La Commission adopte ces amendements.
Puis, elle adopte l’article 16 ainsi modifié.
La Commission examine un amendement de M. Jean-Luc Préel, portant article additionnel et visant à ce que les prothèses dentaires fassent l’objet d’une facture spécifique qui mentionne le nom et l’adresse du prothésiste ainsi que le lieu de fabrication du matériel et le matériel utilisé.
M. Jean-Luc Préel. Cet amendement vise à assurer la traçabilité des prothèses dentaires.
M. Richard Mallié. C’est le chirurgien-dentiste qui est responsable des prothèses qu’il pose, et non le technicien qui les fabrique.
M. Yves Bur. Il faut pouvoir assurer la traçabilité de tous les éléments prothétiques posés en bouche, quelle que soit leur origine, et nous présenterons un amendement en ce sens.
M. Jean-Luc Préel. Assurer la transparence en ce qui concerne le coût de la prothèse et sa provenance ne fera que valoriser l’acte même du chirurgien-dentiste.
M. le rapporteur. Il est contraire aux règles de l’Organisation mondiale du commerce d’indiquer la provenance d’une prothèse.
M. le président Pierre Méhaignerie. Il faut rendre les consommateurs responsables. J’ai, pour ma part, défendu le retour à la certification d’origine, mais certaines instances s’y sont opposées. Le problème, c’est qu’en France, il y a autant d’importateurs que de producteurs. Les États-Unis, eux, ont mis en place un certificat d’origine.
Mme Valérie Rosso-Debord. Modifions l’amendement en supprimant la provenance des prothèses !
M. le rapporteur. Je ne le souhaite pas, car il perdrait tout son sens.
La Commission rejette l’amendement.
Article additionnel après l’article 16
Dossier médical sur clef USB
pour les patients atteints d’affections de longue durée
La Commission examine un amendement de M. Pierre Morange, qui porte article additionnel et qui vise, en attendant la mise en place du dossier personnalisé sur tout le territoire, à expérimenter un dispositif de sauvegarde du dossier médical sur une clé USB qui serait détenue par les patients atteints d’affections de longue durée.
M. Pierre Morange. Cet amendement, que nous avons voté dans le cadre du dernier projet de loi de financement de la sécurité sociale (PLFSS) mais que le Conseil constitutionnel a « retoqué », vise à sauvegarder le dossier médical sur une clé USB sécurisée dans l’attente de la mise en place du DMP sur tout le territoire. Ce dispositif permettrait au patient d’être propriétaire de son dossier, tout en répondant aux critères de confidentialité des données médicales.
M. le rapporteur. Avis favorable.
M. Christian Paul. Je veux bien que nous tentions de réparer une véritable catastrophe informatique, administrative et médicale, à laquelle ont été associés successivement M. Douste-Blazy, M. Bertrand et Mme Bachelot, mais nous ne réglerons pas ce problème avec une clé USB, à la faveur d’un amendement voté à une heure tardive !
M. Pierre Morange. Cet amendement n’a pas été rédigé sur un coin de table : il résulte du travail de la mission d’évaluation et de contrôle du financement de la sécurité sociale, qui compte autant de députés socialistes que de députés UMP !
La Commission adopte cet amendement.
Article 17
Coopération entre les professionnels de santé
Afin d’adapter la répartition des compétences entre les professions de santé en fonction des besoins de la population, cet article tend à permettre aux professionnels de santé de déroger à certaines règles encadrant leur exercice, dans des conditions garantissant la sécurité des patients.
1. Éléments de contexte
a) Les enjeux d’une coopération approfondie entre les différentes professions de santé
Plusieurs travaux récents, à l’image du récent rapport d’information de notre collègue Marc Bernier sur l’offre de soins (12), recommandent une évolution profonde de la répartition des compétences entre les différentes professions de santé, et ce dans deux buts principaux :
– améliorer la coordination des soins autour du patient ;
– « dégager du temps médical » pour pallier l’insuffisance de l’offre de soins résultant, dans certains territoires, d’une démographie médicale déficitaire.
En outre, une recommandation (13) établie en 2007 par la Haute autorité de santé (HAS) en collaboration avec l’Observatoire national de la démographie médicale (ONDPS) explique que le développement de nouvelles formes de coopération entre les professionnels de santé permettrait aussi :
– d’améliorer la qualité des soins, grâce au développement de certaines activités de prévention, d’éducation et de suivi des malades chroniques ;
– d’accroître l’efficience du système de santé ;
– de renforcer l’attractivité des professions de santé, en enrichissant l’activité des professions non médicales et en permettant aux médecins de se concentrer sur leur cœur de métier.
M. Marc Bernier relève notamment que confier de nouvelles tâches aux infirmiers expérimentés leur offrirait des possibilités d’évolution de carrière qui leur manquent aujourd’hui. Il explique en effet que les infirmiers hospitaliers comme libéraux ou salariés sont nombreux à cesser d’exercer leur métier après une quinzaine d’années de pratique, faute de possibilités d’évolution professionnelle en seconde partie de carrière.
Il cite plusieurs exemples de coopérations envisageables en vue d’« améliorer la fluidité du parcours de soins, notamment en évitant des consultations que seul motive le besoin d’une ordonnance » : les pharmaciens pourraient être chargés d’adapter la posologie d’un traitement prescrit par le médecin au vu des résultats d’analyses biologiques, ou de renouveler certaines ordonnances en l’absence de complication clinique. Il cite aussi l’exemple des infirmières britanniques, qui jouent un rôle plus important qu’en France auprès des médecins de ville (suivi des questionnaires médicaux, prise de tension, etc.), permettant à ces derniers de se concentrer sur les tâches médicales et la relation avec le patient. De telles délégations permettent en outre « une micro-spécialisation des auxiliaires médicaux qui va dans le sens d’une meilleure qualité de la prise en charge – c’est par exemple le cas des infirmières cliniciennes chargées du suivi des patients chroniques ».
De même, les représentantes de l’Ordre des sages-femmes ont souhaité devant votre rapporteur que les sages-femmes soient autorisées à prescrire des contraceptifs hormonaux aux femmes en bonne santé, et à réaliser des examens de suivi gynécologique de prévention.
b) Un cadre juridique peu propice à la coopération des professionnels de santé
La recommandation précitée de la HAS et de l’ONDPS explique que la répartition des tâches entre les différentes professions de santé est fondée sur le principe d’un « monopole médical » : ainsi, les actes et les activités des auxiliaires médicaux sont « conçus comme des dérogations à ce monopole » et énumérées par des « décrets d’actes ». Il en va de même pour le contenu du « rôle propre » que l’article L. 4311-1 du code de la santé publique reconnaît aux infirmiers. C’est donc de façon limitative que sont fixés les actes qu’un personnel paramédical peut effectuer, le plus souvent par délégation d’un médecin – soit sur prescription, soit sous son contrôle direct.
Pour développer de nouvelles formes de coopération, il est certes possible de modifier une à une les règles fixant le champ de compétence des différentes professions de santé, comme cela a été fait dans certains cas. Ainsi, l’article 54 de la loi n° 2006-1640 du 21 décembre 2006 de financement de la sécurité sociale pour 2007 a modifié l’article L. 4342-1 du code de la santé publique pour autoriser les orthoptistes à exercer sans prescription médicale « dans le cadre notamment du cabinet d’un médecin ophtalmologiste, sous la responsabilité d’un médecin ». Le même article a aussi modifié l’article L. 4362-10 du même code, pour permettre aux opticiens-lunetiers d’adapter, dans le cadre d’un renouvellement, les prescriptions médicales initiales de verres correcteurs datant de moins de trois ans, sauf opposition du médecin.
Une telle procédure paraît cependant trop lourde pour permettre une réforme de la répartition des compétences entre les différentes professions de santé dont la portée soit suffisamment ambitieuse pour qu’elle ait un effet significatif sur l’offre de soins et l’attractivité des professions de santé. Dans un récent rapport d’information sur les agences régionales de santé (14), M. Yves Bur rappelle qu’il a fallu deux ans et demi, plusieurs tours de négociations avec les professionnels de santé, diverses consultations administratives et finalement le vote d’une disposition législative pour mettre en place un programme de vaccination anti-grippale relativement simple, mais qui repose principalement sur les infirmiers et non sur les médecins.
L’article 131 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique a prévu la possibilité d’« expérimentations relatives à la coopération entre professionnels de santé et aux possibilités de transfert de compétences entre professions médicales et d'autres professions de santé » par dérogation à plusieurs règles d’exercice de ces professions. Tout en soulignant l’intérêt des « ajustements ponctuels » expérimentés en application de ces dispositions, la recommandation précitée de l’HAS et de l’ONDPS souligne la lourdeur de cette procédure, qui subordonne chaque expérimentation à la prise d’un arrêté ministériel. C’est pour cette raison que la HAS considère qu’il faut sortir ces coopérations d’un cadre expérimental.
2. Le dispositif proposé
Le I du présent article (alinéas 1 à 12) tend à insérer, au début de la quatrième partie du code de la santé publique (intitulée « Professions de santé »), un livre préliminaire intitulé « Dispositions communes » et, dans ce livre, un titre Ier intitulé « Coopération entre professionnels de santé », comprenant un chapitre unique lui-même constitué de trois articles L. 4011-1, L. 4011-2 et L. 4011-3.
La rédaction proposée pour l’article L. 4011-1 du code de la santé publique (alinéa 7 du présent article) fixe le principe suivant lequel les professionnels de santé peuvent s’engager dans une « démarche de coopération » ayant pour objet :
– soit d’opérer entre eux « des transferts d’activités ou d’actes de soins » ;
– soit de « réorganiser leurs modes d’intervention auprès du patient ».
D’après les précisions fournies au rapporteur par le cabinet de la ministre de la santé et des sports, les notions de « transfert d’activités ou d’actes » et de « réorganisation des modes d’intervention auprès du patient » couvrent à la fois ce qu’il est convenu d’appeler les « transferts d’actes » et les « délégations de tâches ».
En effet, si ces notions n’ont jamais reçu de définition juridique précise, on admet communément, comme l’explique la recommandation précitée de la HAS et de l’ONDPS, que les « transferts d’actes » impliquent un transfert de la responsabilité professionnelle d’une profession à une autre, alors que dans les « délégations de tâches », la responsabilité du délégant (par exemple un médecin) resterait engagée du fait de la décision de déléguer, tandis que la responsabilité du délégataire (par exemple un auxiliaire médical) ne serait engagée que dans la réalisation de l’acte. Jusqu’à présent, l’incertitude pesant sur ces notions a pu engendrer certaines réticences parmi les professionnels de santé à s’engager dans une redéfinition de leurs compétences respectives.
C’est donc pour éviter toute confusion que le présent article propose d’instituer un nouveau régime juridique – la « coopération » entre professionnels de santé – et précise que pour s’engager dans une démarche de coopération, tout professionnel doit prouver qu’il dispose d’une couverture assurancielle adéquate de sa responsabilité civile professionnelle (cf. infra).
L’alinéa 7 énumère dix-sept articles du code de la santé publique auxquels il pourra être dérogé dans le cadre de ces démarches de coopération. Il s’agit des articles qui fixent :
– les conditions de diplôme, de nationalité et d’inscription au tableau d’un ordre professionnel requises pour exercer les professions de médecin, de chirurgien-dentiste ou de sage-femme (article L. 4111-1) et celle de pharmacien (L. 4221-1) ;
– le régime de l’exercice illégal de la médecine et de la profession de sage-femme (articles L. 4161-1, L. 4161-3 et L. 4161-5) ;
– les conditions d’exercice des professions d’auxiliaires médicaux, qui prévoient notamment que ces professionnels ne peuvent pratiquer leur art que sur prescription médicale.
Seuls les infirmiers et les orthoptistes peuvent pratiquer des actes dans un but thérapeutique sans prescription médicale : les premiers dans le cadre de leur « rôle propre », et les seconds sous la responsabilité d’un médecin – notamment au sein du même cabinet.
Le texte proposé mentionne ainsi toutes les professions de santé définies par le code de la santé publique, alors que dans le cadre expérimental fixé par l’article 31 de la loi du 9 août 2004 précité, aucune dérogation n’est prévue aux règles d’exercice des pharmaciens, des pédicures-podologues ainsi que des prothésistes et orthésistes.
Comme l’indique l’exposé des motifs, le présent article vise ainsi à poser un « principe général de coopération entre professionnels de santé » qui rendra possible une redistribution générale des compétences entre professionnels de santé. Ce dispositif paraît répondre de façon cohérente à la recommandation de la HAS et de l’ONDPS précitée qui souligne que « ce qui se joue dans le développement des nouvelles formes de coopération, c’est […] la capacité du système de santé et des professionnels concourant à la prise en charge des patients à s’adapter à un environnement médical, social, économique et culturel en mutation ».
Néanmoins, afin de garantir la sécurité des soins, la dernière phrase de la rédaction proposée pour l’article L. 4011-1 du code de la santé publique encadre l’intervention des professionnels de santé dans le cadre de ces coopérations par deux règles :
– ils ne pourront intervenir que « dans les limites de leurs connaissances et de leur expérience » ;
– leur démarche de coopération doit être encadrée par des protocoles validés par la HAS, auxquels leur adhésion sera enregistrée par les ARS.
En outre, ces coopérations ne peuvent concerner que des professionnels de santé au sens du code de la santé publique – ce qui a d’ailleurs pour effet d’exclure, notamment, les assistants dentaires. En effet, d’après les informations fournies par le cabinet de la ministre de la santé et des sports, des travaux d’études sont en cours pour définir les conditions dans lesquelles ces personnels pourraient se voir reconnaître la qualité de professionnels de santé, mais divers problèmes relatifs notamment à leur formation doivent encore être réglés.
La rédaction proposée pour l’article L. 4011-2 du code de la santé publique (alinéas 8 à 10 du présent article) comprend trois alinéas qui fixent la procédure applicable en vue de la mise en œuvre des protocoles de coopération. Cette procédure fait intervenir, outre les professionnels de santé, la HAS et les agences régionales de santé (ARS).
Le premier alinéa de cette rédaction (alinéa 8 du présent article) prévoit que les professionnels de santé pourront soumettre des protocoles de coopération à la HAS : c’est donc aux praticiens qu’il appartiendra de prendre l’initiative d’une coopération. Il est précisé que ces protocoles doivent répondre « à un besoin de santé constaté au niveau régional et attesté par l’agence régionale de santé ».
Ainsi, ces protocoles auront un caractère régional : l’étendue des compétences de chaque profession pourra donc varier d’une région à une autre, ainsi que d’un professionnel à l’autre, selon qu’il adhère ou non à un protocole de coopération. Cette disposition, qui ne remet pas en cause le caractère national des diplômes des professionnels de santé, est conforme avec les orientations du titre IV du présent projet de loi, qui vise à faire de l’ARS un véritable « aménageur du territoire » en matière de santé. Un tel système permettra notamment d’adapter la répartition des compétences entre les professionnels de santé de façon à résorber un déficit d’offre de soins existant dans une région : il ne serait pas inutile, par exemple, de permettre aux sages-femmes d’effectuer certains examens « de routine » dans des régions qui manquent de gynécologues.
Le deuxième alinéa de la rédaction proposée pour l’article L. 4011-2 du code de la santé publique (alinéa 9) définit le contenu de ces protocoles : ils doivent préciser l’objet et la nature de la coopération envisagée, notamment les disciplines et les pathologies, le lieu et le champ d’intervention des professionnels de santé concernés.
Le troisième alinéa du texte proposé pour l’article L. 4011-2 (alinéa 10) prévoit que la mise en œuvre des protocoles de coopération sera subordonnée à une autorisation délivrée par l’ARS après avis conforme de la HAS. Ce double contrôle vise à garantir la sécurité des patients.
La rédaction proposée pour l’article L. 4011-3 du code de la santé publique (alinéas 11 et 12 du présent article), comportant deux alinéas, fixe la procédure d’adhésion des professionnels de santé aux protocoles dont la mise en œuvre est ainsi autorisée.
Le premier alinéa fait obligation aux professionnels « qui s’engagent mutuellement à appliquer ces protocoles » de faire enregistrer sans frais leur demande d’adhésion auprès de l’ARS. Comme le souligne l’exposé des motifs, cette disposition permet une « traçabilité » des coopérations qui constitue une garantie supplémentaire de la sécurité de ce dispositif.
Le second alinéa précise qu’à la réception de cette demande, l’ARS vérifie, dans des conditions fixées par un arrêté du ministre chargé de la santé :
– que le demandeur dispose d’une « garantie assurancielle » couvrant le champ de la coopération ;
– que le demandeur « a fourni les éléments pertinents » pour justifier de son expérience acquise dans le domaine considéré et de sa formation.
Il est enfin précisé que l’enregistrement de la demande vaut autorisation pour le professionnel de prendre part à la coopération.
En conséquence, le II du présent article (alinéa 13) tend à abroger l’article 131 précité de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique, qui constituait le fondement sur lequel des coopérations pouvaient être menées jusqu’à présent, à titre seulement expérimental.
*
Après avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Marie Le Guen, visant à ce que les professionnels de santé puissent soumettre non seulement à la Haute autorité de santé mais également à un établissement public de santé agréé pour ce faire, des protocoles de coopération répondant à un besoin de santé constaté au niveau régional et attesté par l’ARS.
Puis elle examine un amendement de M. Claude Leteurtre, tendant à permettre de nouveaux modes de rémunération des professionnels de santé.
M. Claude Leteurtre. L’article 17 ouvrant de nouvelles possibilités en matière de coopération entre les professionnels, cet amendement vise à permettre aux agences régionales de santé d’accorder des rémunérations pour des actions mises en place dans le cadre de réseaux – qui permettent d’apporter d’excellentes réponses aux problèmes qui se posent en matière de santé publique. Le recours au paiement forfaitaire, à la place de la tarification à l’activité, apportera la souplesse nécessaire aux échanges entre l’hôpital et les professionnels libéraux.
M. le rapporteur. Cette proposition est intéressante, car pour inciter les professionnels paramédicaux à coopérer, il faut leur proposer des rémunérations attractives. Or, celles-ci relèvent essentiellement du champ conventionnel et de la négociation avec les caisses d’assurance maladie.
En revanche, les ARS pourront proposer des rémunérations spécifiques, notamment dans le cadre de contrats d’amélioration des pratiques.
Avis favorable sur le fond, mais défavorable sur la forme.
M. Claude Leteurtre. La pratique actuelle entraîne parfois l’échec des réseaux, alors que leurs actions sur le terrain sont efficaces et nécessaires. Cet amendement permettrait de donner un moyen supplémentaire aux ARS.
M. le rapporteur. Je propose à M. Leteurtre de redéposer cet amendement dans le cadre de l’examen prévu par l’article 88 pour obtenir une réponse précise du Gouvernement. En tout cas, dans sa forme actuelle, il soulève un certain nombre de difficultés.
L’amendement est retiré.
La Commission examine ensuite un amendement de M. Jean-Marie Le Guen, tendant à permettre à des établissements de santé agréés d’enregistrer, au même titre que l’ARS, les protocoles de coopération.
M. le rapporteur. Avis défavorable : une seule autorité doit élaborer la doctrine en matière de coopération.
La Commission rejette cet amendement.
Puis, elle examine deux amendements, présentés respectivement par M. Jean-Luc Préel et M. Yves Bur, ayant le même objet et visant à associer les fédérations représentant les établissements de santé à la concertation sur la valorisation et la hiérarchisation des actes médicaux.
M. Jean-Luc Préel. La loi du 13 août 2004 confie aux représentants des médecins libéraux et à l’UNCAM le soin de fixer les tarifs des actes médicaux et de les hiérarchiser, sans associer les fédérations représentant les établissements de santé. Or les hôpitaux sont également concernés puisque cette hiérarchisation a un impact sur la tarification à l’activité (T2A). Nous proposons donc d’associer à cette démarche les fédérations représentant les établissements de santé, publics et privés.
M. le rapporteur. Avis défavorable, étant donné que les commissions de hiérarchisation comptent déjà un représentant de l’État, en mesure d’assurer la cohérence entre la hiérarchisation et les autres paramètres de gestion du système de santé. Je crains que des négociations tripartites ne rendent encore plus complexe la négociation entre l’UNCAM et les syndicats.
M. Jean-Luc Préel. Les établissements fonctionnent sur la base de la T2A, à savoir sur la production d’actes médicaux. La hiérarchisation des actes ayant des répercussions sur leurs recettes, il serait logique qu’ils soient associés à sa négociation !
La Commission rejette successivement ces deux amendements.
Elle examine ensuite un amendement de M. Jean-Luc Préel, visant à sécuriser juridiquement les conditions de l’intervention des professionnels de santé libéraux en établissements et services sociaux et médico-sociaux..
M. le rapporteur. Avis défavorable. Ce dispositif complexe nécessiterait une double expertise, portant sur sa recevabilité, puis sur sa réalisation. Je vous propose de retirer cet amendement et de le déposer à nouveau dans le cadre de l’examen prévu à l’article 88.
L’amendement est retiré.
Après que le rapporteur l’eut déclaré satisfait, M. Pierre Morange retire un amendement tendant à fixer une assise juridique suffisante à la télémédecine.
La Commission adopte l’article 17 sans modification.
La Commission examine un amendement de M. Richard Mallié, portant article additionnel et visant à organiser les assistants et assistantes dentaires en profession de santé.
M. Richard Mallié. Cet amendement vise à reconnaître le rôle déterminant que jouent les assistants et assistantes dentaires dans notre système de santé, notamment en matière d’hygiène et d’asepsie.
M. le rapporteur. Avis défavorable. Tout d’abord, le système actuel fonctionne bien. Ensuite, la mesure que vous préconisez nécessiterait la création d’une filière de formation. Enfin, il n’existe pas, au sein de la profession, de consensus sur ce point : le conseil national de l’ordre des chirurgiens-dentistes y est favorable, mais les syndicats y sont très opposés.
M. Richard Mallié. Certains syndicats pour des raisons bassement matérielles.
M. Yves Bur. D’une part, il n’y a pas de consensus sur cette question. D’autre part, cet amendement reviendrait à inscrire dans le code de la santé publique une forme d’exercice illégal de l’assistance dentaire.
M. Richard Mallié. Le conseil de l’ordre lui-même souhaite que les assistants dentaires soient reconnus. Certes, il faudra mettre en place une formation, car la seule qui existe aujourd’hui – et qui n’est d’ailleurs pas reconnue – est assurée par un syndicat de chirurgiens-dentistes.
J’ajoute que les aides-soignantes, elles, sont reconnues par le code de la santé.
La Commission rejette l’amendement.
Elle examine ensuite un amendement de M. Marc Bernier, tendant à soutenir le développement des maisons de santé et, de façon plus générale, la coordination des soins de premier recours, par une définition plus précise des maisons de santé et par un financement de la coordination des soins qu’elles assurent.
M. le rapporteur. Il est souhaitable que chaque maison de santé soit fondée sur un projet médical collectif, mais la formalisation d’un projet de santé conforme aux schémas régionaux d’organisation des soins (SROS) serait une charge très lourde pour les équipes chargées d’animer ces maisons de santé. Par ailleurs, cet amendement n’est pas recevable sur le plan financier. Enfin, l’article 26 prévoit la faculté pour les maisons de santé et les centres de santé de signer un contrat pluriannuel d’objectifs et de moyens avec l’ARS. Donc, avis défavorable.
L’amendement est retiré.
La Commission examine un amendement du rapporteur, visant à instituer un « pharmacien traitant ».
M. le rapporteur. Cet amendement vise à mieux exploiter les compétences des pharmaciens dans le parcours de soins.
Avec 23 000 officines sur notre territoire, le réseau des pharmacies forme un maillage dense et homogène, et le pharmacien est un professionnel de santé de haut niveau. C’est pourquoi nous proposons d’instituer un « pharmacien traitant » afin d’impliquer davantage celui-ci dans le parcours de soins.
Nous proposons d’expérimenter ce dispositif dans quelques régions, dans un premier temps, et de le cibler sur les patients atteints d’une affection de longue durée.
Mme Catherine Lemorton. N’alourdissons pas une loi déjà bavarde ! Dès lors que le dossier pharmaceutique sera mis en place, même dans l’hypothèse où le patient changera de pharmacien, nous disposerons de l’historique des traitements pour une période de quatre mois. Cette disposition me paraît donc superflue.
M. Jean-Luc Préel. Le malade atteint d’une ALD sera-t-il moins bien remboursé s’il achète ses médicaments chez un autre pharmacien que son « pharmacien traitant »?
M. le rapporteur. Aucune pénalité financière n’est prévue. Le pharmacien assurera un service de qualité et renforcera le lien entre le praticien et le patient.
Mme Catherine Génisson. N’est-ce pas précisément le travail du pharmacien ?
M. Yves Bur. Cette disposition m’inquiète, car la mise en place du médecin traitant est déjà une obligation. De plus, la notion de « pharmacien traitant » risque de créer une confusion. Laissons les gens libres de choisir leur pharmacien et d’en changer, s’ils le souhaitent !
M. le président. Je partage votre avis !
Mme Cécile Gallez. Certes, mais s’agissant de maladies de longue durée, il serait plus facile pour un pharmacien « référent » de renouveler les médicaments de ses patients !
M. Richard Mallié. Le nomadisme médical existe. Le pharmacien « référent » aurait l’avantage de connaître les antécédents du patient qui s’adresse à lui.
M. Pierre Morange. Concernant les personnes atteintes d’une ALD, l’amendement du rapporteur dispose que le pharmacien, « dans des conditions définies par décret et sauf proposition du médecin traitant, […] peut renouveler et adapter les prescriptions initiales de médicaments et de dispositifs médicaux ». Mais la question est loin d’être réglée.
L’amendement est retiré.
Article 18
Limitation des refus de soins par les professionnels de santé
Cet article vise à interdire aux professionnels de santé de refuser des soins à un patient pour un motif discriminatoire, à inverser la charge de la preuve en faveur des patients dans les contentieux relatifs à ces refus, et à permettre aux directeurs d’organismes locaux d’assurance maladie de sanctionner les praticiens pour ces faits.
1. Éléments de contexte
Bien que les refus de soins à motifs discriminatoires soient déjà interdits et sanctionnés par la réglementation en vigueur, plusieurs travaux récents ont mis en évidence l’existence de tels refus.
a) Les règles en vigueur interdisent et condamnent déjà le refus de soins fondés sur des motifs discriminatoires
L’article L. 1110-3 du code de la santé publique dispose qu’« aucune personne ne peut faire l’objet de discriminations dans l’accès à la prévention et aux soins ».
Le refus de soins est également condamné par les règles déontologiques : l’article 7 du code de déontologie médicale (article R. 4127-7 du code de la santé publique) dispose que le médecin « doit écouter, examiner, conseiller ou soigner avec la même conscience toutes les personnes quels que soient leur origine, leurs mœurs et leur situation de famille, leur appartenance ou leur non-appartenance à une ethnie, une nation ou une religion déterminée, leur handicap ou leur état de santé, leur réputation ou les sentiments qu'il peut éprouver à leur égard ». La même obligation est énoncée en des termes proches par l’article R. 4127-211 du code de la santé publique pour les chirurgiens-dentistes.
Les praticiens qui enfreignent ces règles sont passibles de sanctions disciplinaires prononcées contre eux :
– soit, sur le fondement du code de la santé publique, par les chambres disciplinaires des ordres professionnels, composées de praticiens et présidée par des magistrats de l’ordre administratif en application des articles L. 4122-3 et L. 4127-4 de ce code ;
– soit, en application du code de la sécurité sociale, par les « sections des assurances sociales » constituées au sein des mêmes chambres, composées à parité de professionnels et de représentants des organismes de sécurité sociale et présidée par des magistrats de l’ordre administratif en vertu des articles L. 145-6-3 et L. 145-7 de ce code.
Les chambres disciplinaires des ordres peuvent prononcer diverses sanctions allant du simple avertissement à la radiation du tableau de l’ordre concerné, tandis que les « sections des assurances sociales » peuvent infliger des sanctions allant de l’avertissement à l’interdiction de délivrer des soins aux assurés sociaux.
En outre, la Haute autorité de lutte contre les discriminations et pour l’égalité (HALDE) a rendu le 6 novembre 2006 trois délibérations identiques n° 2006-232, 233 et 234, qui constatent le caractère discriminatoire des refus de soins aux bénéficiaires de la CMU-C.
On rappellera que l’article 225-1 du code pénal qualifie de discrimination « toute distinction opérée entre les personnes physiques à raison de leur origine, de leur sexe, de leur situation de famille, de leur grossesse, de leur apparence physique, de leur patronyme, de leur état de santé, de leur handicap, de leurs caractéristiques génétiques, de leurs mœurs, de leur orientation sexuelle, de leur âge, de leurs opinions politiques, de leurs activités syndicales, de leur appartenance ou de leur non-appartenance, vraie ou supposée, à une ethnie, une nation, une race ou une religion déterminée ». L’article 225-2 du même code punit cette discrimination de trois ans d'emprisonnement et de 45 000 euros d'amende lorsqu'elle consiste à refuser la fourniture d'un bien ou d'un service.
Enfin, comme l’indique M. Jean-François Chadelat, inspecteur général des affaires sociales (15), dans un récent rapport sur les refus de soins, le comportement du médecin ou du dentiste qui refuse de délivrer des soins à un patient est assimilable à un refus de vente prohibé par l’article L. 122-1 du code de la consommation et sanctionné, en application de l’article R. 121-13 du même code, par des contraventions de cinquième classe, prescrites dans un délai d’un an.
b) Bien qu’interdits, des refus de soins aux bénéficiaires de la couverture maladie universelle complémentaire (CMU-C) et de l’aide médicale d’Etat (AME) sont constatés
Plusieurs travaux récents ont mis en évidence les comportements d’une part non négligeable du corps médical qui refuse de délivrer des soins à des personnes au motif qu’elles bénéficient de la couverture maladie universelle complémentaire (CMU-C) et de l’aide médicale de l’Etat (AME).
En application des articles L. 861-1 et suivants du code de la sécurité sociale, inséré par l’article 20 de la loi n° 99-641 du 27 juillet 1999 portant création de la couverture maladie universelle (CMU), les personnes résidant de façon stable et régulière en France ont en effet droit, sous certaines conditions de ressources (7 272 euros par an pour une personne seule depuis juillet 2007), à la CMU-C, qui prend en charge le ticket modérateur en soins de ville ou à l’hôpital, le forfait hospitalier et, dans certaines limites, certains dépassements d’honoraires pour les soins dentaires et optiques. Les personnes éligibles à la CMU-C sont dispensées de l’avance des frais. Selon le rapport 2007 du fonds de financement de la protection complémentaire de la couverture universelle du risque maladie (dit « fonds CMU ») (16), la CMU-C comptait 4,9 millions de bénéficiaires en 2007, soit 7,6 % de la population nationale.
Par ailleurs, l’article L. 251-1 du code de l’action sociale et des familles, issu de l’article 32 de la même loi du 27 juillet 1999, permet aux étrangers résidant en France en situation irrégulière de façon ininterrompue depuis trois mois de bénéficier de l’AME, qui prend en charge en dispense d'avance des frais un panier de soins proche de celui de la CMU-C, à l’exception de soins dentaires et de soins d’optique. D’après un récent rapport d’audit de modernisation (17), l’AME comptait en 2006 près de 200 000 bénéficiaires.
Le 21 juin 2006, le fonds CMU a publié les résultats d’une étude (18) analysant les attitudes de médecins et de dentistes à l’égard des patients bénéficiant de la CMU-C dans six villes du Val-de-Marne, qui estime le taux de refus de soins (19) à 14 % en moyenne chez les médecins, et 39,1 % chez les chirurgiens-dentistes (cf. tableau ci-dessous).
Taux de refus de soins estimés par le fonds CMU
Catégorie |
Nombre de refus/total |
Refus en % |
Médecins généralistes secteur 1 |
1/62 |
1,6 % |
Médecins généralistes secteur 2 |
4/24 |
16,7 % |
Médecins généralistes |
5/86 |
4,8 % |
Médecins spécialistes |
34/83 |
41,0 % |
Dentistes |
18/46 |
39,1 % |
Source : Fonds CMU, « Analyse des attitudes de médecins et de dentistes à l’égard des patients bénéficiant de la couverture maladie universelle complémentaire », juin 2006.
Cette étude a été réalisée suivant la méthode du testing, qui consiste à demander un rendez-vous à un praticien pour un bénéficiaire de la CMU-C ; si ce rendez-vous est refusé sans référence explicite à la CMU-C, une nouvelle demande de rendez-vous est faite, sans mentionner la CMU, afin de vérifier que le refus de soins est directement lié à la qualité de bénéficiaire de la CMU-C.
Soulignant que les refus de soins sont plus fréquents chez les médecins du secteur 2, M. Jean-François Chadelat considère dans son rapport précité que ces refus sont motivés avant tout par le manque à gagner résultant pour les praticiens du régime de la CMU. En effet, l’article L. 162-5 du code de la sécurité sociale leur interdit de facturer des dépassements d’honoraires aux bénéficiaires de la CMU-C, sauf exigence particulière du patient.
S’agissant des chirurgiens-dentistes, M. Jean-François Chadelat montre qu’ils ont « une attitude spécifique » vis-à-vis des bénéficiaires de la CMU-C en raison de la structure de leur activité : les tarifs des soins dentaires ayant « stagné pendant très longtemps », les chirurgiens-dentistes ont rétabli l’équilibre financier de leurs cabinets sur les tarifs des soins dentaires prothétiques ou d'orthopédie dento-faciale, dont les tarifs sont libres. L’article L. 861-3 du code de la sécurité sociale prévoit certes que la CMU-C prend en charge les dépassements facturés pour ces soins, mais « dans des limites fixées par arrêté interministériel ». Un arrêté du 31 décembre 1999, modifié par des arrêtés du 30 mai 2006 et l'arrêté du 27 mars 2007, ont fixé ces tarifs à un niveau « tel que l’argument financier doit être considéré comme devenu très peu opérant » selon M. Jean-François Chadelat.
2. Le dispositif proposé
Le I du présent article (alinéas 1 à 4) tend à compléter par trois alinéas l’article L. 1110-3 du code de la santé publique, qui dispose qu’« aucune personne ne peut faire l'objet de discriminations dans l'accès à la prévention ou aux soins ».
Le premier de ces trois alinéas (alinéa 2 du présent article) tend à réaffirmer l’interdiction faite aux professionnels de santé de refuser de soigner une personne « en raison de ses mœurs, de sa situation de famille, de son handicap ou de son état de santé, de son origine ou de son appartenance ou non-appartenance, vraie ou supposée à une ethnie, une nation, une race ou une religion déterminée ». Cette disposition reprend et élargit à l’ensemble des professions de santé ce qui est actuellement prévu par les règles déontologiques applicables aux médecins (article R. 4127-7 du code de la santé publique), aux chirurgiens-dentistes (article R. 4127-211 du même code), aux sages-femmes (article R. 4127-305), aux infirmiers (article R. 4312-35), aux masseurs-kinésithérapeutes (article R. 4321-58) et aux pédicures-podologues (article R. 4322-52).
Le texte proposé énonce également l’interdiction des refus de soins au motif que la personne qui les demande est bénéficiaire :
– la CMU-C, instituée par l’article L. 861-1 du code de la sécurité sociale (cf. supra) ;
– de l’AME, prévue par l’article L. 251-1 de ce code (cf. supra) ;
– ou du droit à l’aide pour l'acquisition d'une complémentaire santé (ACS) prévu par l’article L. 863-1 du même code.
L’article L. 863-1 du code de la sécurité sociale, créé par l’article 56 de la loi n° 2004-810 du 13 août 2004 relative à l’assurance maladie, rend en effet éligibles à un crédit d’impôt les personnes dont les ressources excèdent de 20 % au plus le plafond de ressources de la CMU-C au titre des cotisations qu’elles acquittent pour une assurance maladie complémentaire. Le montant de ce crédit d’impôt est égal à 200 euros par personne âgée de 25 à 59 ans, de 100 euros par personnes âgées de moins de vingt-cinq ans et à 400 euros par personne âgée de soixante ans et plus. Selon le rapport annuel 2007 du fonds CMU, 400 000 personnes bénéficiaient de l’ACS en 2007.
Le deuxième des trois alinéas qu’il est proposé d’ajouter à l’article L. 1110-3 du code de la santé publique (alinéa 3 du présent article) tend à permettre à toute personne qui s’estime victime d’un refus de soins illégitime de saisir soit le directeur de l’organisme local d’assurance maladie, soit la juridiction ordinale compétente, des faits « qui permettent d’en présumer l’existence ».
Actuellement, les particuliers ne peuvent pas saisir directement les juridictions ordinales : en application de l’article L. 4123-2 du code de la santé publique, ils doivent adresser leurs plaintes aux conseils départementaux des ordres concernés, qui ne saisissent les chambres disciplinaires de première instance qu’en cas d’échec d’une procédure de conciliation. En application de l’article R. 4126-1 du même code, la saisine de ces chambres est actuellement réservée, outre les conseils des ordres, au ministre chargé de la santé, aux préfets, aux directeurs d’agences régionales de l’hospitalisation, aux procureurs et aux syndicats ou associations de praticiens. Permettre la saisine directe des juridictions ordinales par les particuliers correspond d’ailleurs à une des recommandations du rapport précité de M. Jean-François Chadelat, visant à faciliter l’exercice de leurs droits par les personnes victimes de discriminations.
Permettre également aux assurés sociaux de saisir les directeurs des caisses d’assurance maladie de faits liés à des discriminations dans l’accès aux soins, ce qu’ils ne peuvent pas faire aujourd’hui, est cohérent avec le dispositif du II du présent article, qui tend à élargir les pouvoir de sanction des directeurs de caisses en la matière.
Pour l’examen des faits soumis par le patient qui permettent de présumer l’existence d’une discrimination dans le refus de soins, la deuxième phrase du même alinéa tend à instaurer une présomption de preuve en faveur du demandeur : « il appartient à la partie défenderesse de prouver que le refus en cause est justifié par des éléments objectifs étrangers à toute discrimination ». Actuellement, devant les juridictions ordinales, il appartient au patient d’apporter la preuve du caractère discriminatoire du refus de soins qui lui est opposé. Cette inversion de la charge de la preuve vise à faciliter la répression des refus de soins illicites, notamment en utilisant la méthode du testing (cf. encadré ci-dessous).
L’inversion de la charge de la preuve, devant les juridictions ordinales
et les directeurs d’organismes locaux d’assurance maladie
Actuellement, dans les conflits opposant un patient à un professionnel de santé pour un motif tenant à un refus de soins à motif discriminatoire, il appartient au demandeur d’établir la preuve du caractère discriminatoire du refus exprimé par le praticien.
Les preuves ne sont recevables, devant les juridictions administratives et civiles, que si elles sont loyales. Cette restriction interdit en particulier l’usage du testing comme moyen de preuve, car celui-ci est considéré comme un mode de preuve déloyal devant ces juridictions. L’inversion de la charge de la preuve proposée par le présent article vise à permettre aux demandeurs d’utiliser à l’appui de leur action les résultats d’un testing.
En pratique, selon les explications fournies au rapporteur par le cabinet de la ministre de la santé et des sports, une personne qui s’estime victime d'un refus de soins illégitime pourrait présenter au directeur de l'organisme local d'assurance maladie ou à la juridiction ordinale compétente les faits qui permettent d'en présumer l'existence. Si le faisceau d'indices qu’elle apporte est suffisamment probant pour faire naître une présomption de discrimination, notamment au moyen d’un testing, le juge sera en mesure de se prononcer sur la culpabilité ou non du professionnel de santé qui aura alors la charge de prouver que son refus n'est pas discriminatoire.
Ce dispositif est inspiré par les mécanismes du droit communautaire. En effet, dans la lignée de plusieurs directives visant à combattre les discriminations, la Commission européenne a adopté le 2 juillet 2008 une proposition de directive relative à la mise en œuvre du principe de l’égalité de traitement entre les personnes sans distinction de religion ou de convictions, de handicap, d’âge ou d’orientation sexuelle, qui porte notamment sur les domaines de la protection sociale et de l’accès aux biens et aux services. Au motif que « dans les affaires de discrimination, il est souvent extrêmement difficile d'obtenir les preuves nécessaires, étant donné que celles-ci se trouvent souvent entre les mains du défendeur », l’article 8 de cette directive prévoit que « devant une juridiction ou une autre instance compétente », la charge de la preuve doit être inversée au détriment du défendeur. Cependant, deux exceptions à cette inversion sont prévues :
– l’une, obligatoire, exclut l’inversion de la charge de la preuve devant les juridictions pénales ;
– l’autre, facultative, prévoit de permettre aux États membres de ne pas appliquer cette règle « aux procédures dans lesquelles la juridiction ou l'instance compétente procède à l'instruction des faits ».
Un récent rapport du Sénat (20) met en garde contre cette proposition de directive, soulignant qu’elle « risque d’entraîner des procès d’intention ».
La troisième phrase de cet alinéa précise que cette présomption de preuve est également applicable quand le refus est commis à l’encontre d’une personne « ayant sollicité les soins dans le but de démontrer l’existence du refus discriminatoire », c'est-à-dire révélé par la méthode du testing. L’exposé des motifs du présent projet de loi indique en effet que les caisses d’assurance maladie seront conduites à « recourir à la méthode du test aléatoire, de façon encadrée et certifiée par la HALDE ». Une telle mesure rejoindrait les préconisations du rapport précité de M. Jean-François Chadelat, qui, soulignant que « le dépôt de plaintes n’est pas pour un bénéficiaire de la CMU un acte simple », recommande de « mobiliser […] les caisses primaires d’assurance maladie (CPAM) dans la recherche et le signalement des refus de soins ».
Le dernier alinéa que le présent article (alinéa 4) tend à ajouter à l’article L. 1110-3 du code de la santé publique prévoit que la prohibition des refus de soins à caractère discriminatoire « ne fait pas obstacle à un refus de soins fondé sur une exigence personnelle ou professionnelle ».
Les règles actuellement en vigueur reconnaissent en effet des cas de refus de soins légitime. Notamment, l’article 47 du code de déontologie médicale (article R. 4127-47 du code de la santé publique) prévoit que « hors le cas d'urgence et celui où il manquerait à ses devoirs d'humanité, un médecin a le droit de refuser ses soins pour des raisons professionnelles ou personnelles ». Dans ce cas, « il doit alors en avertir le patient et transmettre au médecin désigné par celui-ci les informations utiles à la poursuite des soins ». Par ailleurs, l’article 18 du même code de déontologie prévoit qu’un médecin est toujours libre de se refuser à pratiquer une interruption volontaire de grossesse.
Toutefois, afin d’éviter de rendre inopérant le mécanisme contentieux institué par le présent article par une acception trop large des refus de soins légitimes, l’exigence personnelle ou professionnelle suffisante pour légitimer un refus de soins devra être « essentielle », et « déterminante de la qualité, de la sécurité ou de l’efficacité des soins ».
Le II du présent article (alinéas 5 à 20) vise à élargir et à présenter dans un nouvel article du code de la sécurité sociale les sanctions que les directeurs d’organismes locaux d’assurance maladie peuvent infliger aux professionnels de santé pour des faits autres que ceux qui ont abouti à une demande, une prise en charge ou un versement indu d’une prestation.
Actuellement, les faits susceptibles d’être sanctionnés par les directeurs d’organismes locaux d’assurance maladie, ainsi que la procédure applicable, sont fixés par l’article L. 162-1-14 du code de la sécurité sociale. En supprimant les références faites par cet article L. 162-1-14 – dans sa rédaction antérieure à l’article 115 de la loi de financement de la sécurité sociale pour 2009 – à l’article L. 1111-3 du code de la santé publique et aux « dépassements d’honoraires excédant le tact et la mesure », le 1° du II (alinéa 6 du présent article) vise à limiter le champ d’application de la procédure de sanction prévue à l’article L. 162-1-14 précité aux seules infractions qui aboutissent à une demande, une prise en charge ou un versement indu d’une prestation d’assurance maladie. Il s’agit de donner plus de clarté à la présentation des pouvoirs de sanction des directeurs de caisses. La réécriture de l’article L. 162-1-14 par l’article 115 de la loi de financement de la sécurité sociale pour 2009 implique cependant certains ajustements rédactionnels.
Pour ce qui est des infractions commises par les professionnels de santé sans qu’elles aient d’effet financier direct sur les charges des organismes d’assurance maladie, le 2° du présent II (alinéas 7 à 19) tend à présenter dans un article distinct du code de la sécurité sociale les pouvoirs de sanction des directeurs d’organismes locaux d’assurance maladie. Il tend aussi à élargir ces pouvoirs aux cas de refus de soins illégitimes.
Les cinq premiers alinéas du texte proposé pour l’article L. 162-1-14-1 du code de la sécurité sociale (alinéas 8 à 12 du présent article) énumèrent quatre catégories de faits pour lesquels un professionnel de santé pourra être sanctionné par le directeur d’organisme local d’assurance maladie compétent :
1° les discriminations qu’il pratique dans l’accès à la prévention et aux soins, telles que le I du présent article tend à les définir à l’article L. 1110-3 du code de la santé publique (alinéa 9) ;
2° les dépassements d’honoraires « excédant le tact et la mesure » auxquels il expose les assurés sociaux (alinéa 10) ;
3° les dépassements d’honoraires non conformes à la convention dont il relève (alinéa 11), ainsi que ceux exigés à un bénéficiaire de la CMU-C par un médecin ou, en sus des plafonds prévus, par un chirurgien-dentiste ou un distributeur de dispositifs médicaux individuels (par exemple les verres de correction optique) ;
4° l’omission de l’« information écrite préalable » qu’il doit remettre à son patient pour tout acte dont le tarif excède 70 euros, en application de l’article L. 1111-3 du code de la santé publique (alinéa 12).
Le sixième alinéa de la rédaction proposée pour l’article L. 162-1-14-1 du code de la sécurité sociale (alinéa 13 du présent article) prévoit que le directeur de caisse prend sa décision après avis de la « commission des pénalités » instituée par l’article L. 162-1-14 et suivant une procédure fixée par le même article. Cette commission émane du conseil ou, le cas échéant, du conseil d’administration de la caisse concernée ainsi que des confrères du praticien concerné. La procédure contradictoire suivie permet au praticien en cause de présenter ses observations et au directeur de cesser les poursuites après avoir recueilli ces observations et l’avis de la commission des pénalités.
Trois catégories de sanctions sont prévues :
– une pénalité financière forfaitaire, dans la limite de deux fois le plafond mensuel de la sécurité sociale (soit 5 718 euros en 2009) pour les cas de refus de soins discriminatoires (alinéa 14) ;
– une pénalité financière « proportionnelle aux dépassements facturés » pour les autres faits sanctionnés par l’article L. 162-1-14-1, dans la limite de deux fois le montant des dépassements en cause (alinéa 15) ;
– en cas de récidive, un « retrait temporaire du droit à dépassement » ou une suspension de la participation des caisses d’assurance maladie au financement des cotisations sociales des praticiens libéraux (alinéa 16).
Le dixième alinéa du texte proposé pour l’article L. 162-1-14-1 du code de la sécurité sociale (alinéa 17 du présent article) fixe les conditions de publication des sanctions prononcées contre les professionnels de santé en vertu de l’article L. 162-1-14-1. Il est proposé que ces sanctions soient affichées dans les locaux de la caisse dont le directeur les a prononcées. Il est aussi envisagé qu’elles puissent être rendues publiques dans des publications, journaux et supports désignés par ce directeur, « à moins que cette publication ne cause un préjudice disproportionné aux parties en cause ». Les frais de publication sont mis à la charge des praticiens sanctionnés.
À l’image de ce qui est prévu par l’article L. 162-1-14 du code de la sécurité sociale pour les sanctions prononcées par les directeurs de caisses sur le fondement de cet article, l’avant-dernier alinéa de la rédaction proposée pour l’article L. 162-1-14-1 du même code (alinéa 18 du présent article) prévoit que l’organisme local d’assurance maladie ne peut pas sanctionner les mêmes faits en recourant à la fois aux dispositifs prévus par cet article et aux procédures conventionnelles prévues en cas de litige.
Le dernier alinéa du texte proposé pour l’article L. 162-1-14-1 du code de la sécurité sociale (alinéa 19 du présent article) renvoie à un décret le soin de fixer les modalités d’application de cet article, « notamment les modalités d’affichage et le barème des sanctions ».
En conséquence, le III du présent article (aliéna 20) tend à supprimer la disposition de l’article L. 1111-3 du code de la santé publique qui charge les directeurs de caisses d’infliger une sanction financière aux professionnels de santé qui ne remettent pas à leurs patients une « information écrite préalable » pour tout acte dont le tarif excède 70 euros.
*
La Commission examine quatre amendements de M. Christian Paul visant à compléter la liste des motifs susceptibles de caractériser une discrimination.
M. le rapporteur. Avis défavorable : ces amendements sont satisfaits par un autre amendement, que j’ai déposé et qui renvoie au premier alinéa de l’article L. 225-1 du code pénal, lequel établit la liste de toutes les discriminations.
La Commission rejette successivement ces quatre amendements.
La Commission examine un amendement du rapporteur, tendant à compléter la liste des discriminations évoquées pour un refus de soins.
M. le rapporteur. Je propose d’harmoniser la définition des discriminations entre l’article 18 et l’article L. 225-1 du code pénal. Celui-ci qualifie de discrimination « toute distinction opérée entre les personnes physiques à raison de leur origine, de leur sexe, de leur situation de famille, de leur grossesse, de leur apparence physique, de leur patronyme, de leur état de santé, de leur handicap, de leurs caractéristiques génétiques, de leurs mœurs, de leur orientation sexuelle, de leur âge, de leurs opinions politiques, de leurs activités syndicales, de leur appartenance ou de leur non-appartenance, vraie ou supposée, à une ethnie, une nation, une race ou une religion déterminée ».
La Commission adopte cet amendement.
Elle examine deux amendements, déposés respectivement par Mme Rosso-Debord et M. Dominique Tian et tendant à supprimer l’alinéa 3 de l’article 18.
Mme Valérie Rosso-Debord et M. Pierre Morange. Ces amendements sont défendus.
Après avis défavorable du rapporteur, ces deux amendements sont retirés.
La Commission examine un amendement du rapporteur, visant à instituer une procédure de sanction pour les refus discriminatoires de soins.
M. le rapporteur. L’article 18, qui repose essentiellement sur l’inversion de la charge de la preuve, me semble inadapté, car il fait un procès d’intention aux professionnels de santé et risque d’engendrer un abondant contentieux. Il appartient aux ordres d’inciter les professions médicales à respecter leurs obligations déontologiques. Or ils n’y sont pas parvenus. Pour les inciter à plus de sévérité, cet amendement prévoit une procédure de sanction des refus discriminatoires de soins.
Après une conciliation conjointe réalisée par l’ordre et les caisses d’assurance maladie, les directeurs des caisses prononceraient des sanctions à l’encontre des professionnels. Cette procédure permettrait d’éviter toute complaisance à l’égard des professionnels de santé et impliquerait plus étroitement les ordres.
Mme Catherine Génisson. C’est une proposition intéressante, mais il me semblerait plus protecteur de prévoir que les éléments déterminant une discrimination soient adressés conjointement au président du conseil départemental de l’Ordre et – et non pas « ou » – au directeur local de l’assurance maladie.
M. le rapporteur. Dans la mesure où il s’agit souvent des personnes en difficulté sociale, j’ai pensé qu’un seul courrier recommandé suffirait.
Mme Valérie Rosso-Debord. D’autant plus que, si l’une des deux personnalités visées n’accusait pas réception, la plainte risquerait de ne pas être fondée !
M. Yves Bur. Le terme « conciliation » indique qu’il y a eu faute de la part du professionnel de santé et qu’il faut trouver un arrangement. Je préférerais que l’on fasse référence à une « médiation ».
M. le rapporteur. Le mot n’a pas été utilisé par hasard : les conseils départementaux de l’ordre ont un rôle de conciliation, le rôle disciplinaire étant dévolu au conseil régional.
Mme Valérie Boyer. Les médecins sont parfois victimes de demandes abusives de soins, qui ne sont pas évoquées dans l’amendement.
M. Gérard Bapt. La conciliation implique une réunion en présence d’un médiateur, ce qui peut être dissuasif pour le patient. Il conviendrait donc d’autoriser des associations à se substituer aux patients.
Mme Catherine Lemorton. Les aides médicales d’État s’adressent à des ressortissants étrangers qui ne connaissent pas notre langue ; il convient qu’une association puisse les accompagner.
M. le rapporteur. Les accompagner, oui ; se substituer à eux, non ! L’objet de cet amendement est surtout de mettre les uns et les autres devant leurs responsabilités alors que le texte actuel pourrait imposer au professionnel de santé de prouver qu’il n’a pas fait de discrimination.
M. Jacques Domergue. Si des professionnels abusent, certains malades exagèrent également. Pour éviter les excès dans les deux sens, j’ai déposé des amendements destinés à ce que l’organisme payeur, qui reçoit la plainte, en vérifie la réalité.
M. le rapporteur. Dans le mécanisme de conciliation proposé, chacun s’exprime devant la commission mixte de conciliation, qui réunit des représentants de l’Ordre et de la caisse de sécurité sociale.
La Commission adopte cet amendement.
En conséquence, deux amendements présentés respectivement par MM. Claude Leteurtre et Jacques Domergue deviennent sans objet.
La Commission examine ensuite un amendement de M. Jacques Domergue, visant à faire procéder à une vérification de la suspicion de refus de soins.
M. Jacques Domergue. L’amendement est retiré.
La Commission examine un amendement de M. Yves Bur, tendant à confier le prononcé de la sanction des manquements commis par les professionnels de santé à la juridiction ordinale.
M. Yves Bur. L’amendement est retiré.
La Commission adopte, après avis favorable du rapporteur, un amendement de M. Christian Paul, limitant les exceptions à l’obligation de soins à celles prévues par le code de la santé publique, repris dans le code de déontologie de l’Ordre national des médecins.
En conséquence, deux amendements de M. Jean-Luc Préel, tendant l’un à exclure le cas d’urgence de l’obligation de soins, l’autre à assurer la continuité des soins en toutes circonstances, n’ont plus d’objet.
La Commission adopte ensuite un amendement de cohérence du rapporteur, visant à supprimer l’alinéa 6 de l’article 18, lequel fait référence à des mentions supprimées par la loi de financement de la sécurité sociale pour 2009.
La Commission examine un amendement de M. Claude Leteurtre, tendant à ce que la sanction soit précédée d’un avis du Conseil de l’Ordre compétent.
M. le rapporteur. Cet amendement est satisfait.
M. Claude Leteurtre. L’amendement est retiré.
La Commission examine un amendement de Mme Valérie Rosso-Debord, visant à supprimer les alinéas 9 et 10 de l’article 18, au motif qu’il n’appartient pas au directeur de la caisse mais au Conseil de l’Ordre de sanctionner les médecins fautifs.
M. le rapporteur. Cet amendement sera satisfait ultérieurement ; je souhaite donc qu’il soit retiré.
Mme Valérie Rosso-Debord. L’amendement est retiré.
La Commission examine un amendement de M. Christian Paul tendant, à l’alinéa 10 de l’article 18, à substituer aux mots « le tact et la mesure » les mots « un plafond dont le montant est fixé par décret ».
M. le rapporteur. Faire référence seulement au tact et à la mesure permet une appréciation au cas par cas. Avis défavorable.
M. Gérard Bapt. Alors que l’expression « le tact et la mesure » ne veut rien dire, poser un plafond laisse au médecin toute latitude de fixer son tarif entre le tarif général et le plafond, en fonction de sa connaissance de la situation de son patient.
M. Yves Bur. Le patient reçoit un devis et une information préalable et il peut procéder à des vérifications sur le site Améli. Peut-être conviendrait-il qu’un contrôle soit exercé par les services de la concurrence et de la répression des fraudes, mais fixer un plafond pourrait inciter les médecins à aller au-delà du dépassement actuel.
M. le rapporteur. La loi de financement de la sécurité sociale pour 2008 a prévu une procédure et le directeur de la caisse nationale nous a annoncé que cinq praticiens hospitaliers parisiens seraient poursuivis.
La Commission rejette l’amendement.
Elle adopte ensuite un amendement de précision du rapporteur.
Elle examine un amendement de Mme Valérie Rosso-Debord, visant à ce que le directeur de la caisse soit tenu de rendre un avis conforme à celui des commissions.
M. le rapporteur. Avis défavorable car cela introduirait une rigidité excessive.
Mme Valérie Rosso-Debord. L’amendement est retiré.
La Commission adopte ensuite un amendement rédactionnel du rapporteur.
Elle examine un amendement de Mme Valérie Rosso-Debord, visant à supprimer l’alinéa 14 de l’article 18 au motif qu’il n’appartient pas au directeur de la caisse mais au Conseil de l’Ordre de sanctionner les médecins.
M. le rapporteur. Cet amendement est satisfait.
Mme Valérie Rosso-Debord. L’amendement est retiré.
La Commission adopte ensuite un amendement rédactionnel du rapporteur.
Elle examine un amendement de Mme Valérie Rosso-Debord, visant à supprimer la publication des sanctions dans la presse.
Mme Valérie Rosso-Debord. Cette double peine paraît disproportionnée.
M. Pierre Morange, président. En effet, d’autant que la sanction a déjà en elle-même une vertu pédagogique.
Après avis favorable du rapporteur, la Commission adopte l’amendement.
En conséquence, le rapporteur retire un amendement rédactionnel tendant, à l’alinéa 17 de l’article 18, à insérer les mots « liés à cet affichage et à cette publication » après le mot « frais ».
La Commission adopte ensuite, après avis favorable du rapporteur, un amendement de M. Jean-Luc Préel, visant à ce que l’organisme d’assurance maladie complémentaire soit informé de la sanction.
Elle examine un amendement de Mme Valérie Rosso-Debord, tendant à supprimer l’alinéa 19 de l’article 18, relatif à la publication des sanctions dans la presse.
Mme Valérie Rosso-Debord. L’amendement est retiré.
La Commission adopte un amendement rédactionnel du rapporteur.
Elle examine ensuite un amendement de M. Christian Paul, tendant à ce que les associations puissent déposer un recours pour le compte des usagers qu’elles représentent.
M. Gérard Bapt. Il s’agit d’ouvrir une possibilité qui existe déjà dans le code du travail pour les actions en justice contre les discriminations.
M. le rapporteur. Avis défavorable car cela risquerait de multiplier les contentieux et d’accroître inutilement le risque d’affrontements.
Mme Catherine Génisson. Tout comme les salariés, en cas de discrimination, les patients rencontrent beaucoup de difficultés à porter plainte eux-mêmes et il est donc indispensable d’ouvrir aux associations la possibilité de substitution. Faisons-leur donc un peu confiance !
M. Pierre Morange, président. Je ne suis pas certain que les dispositions du droit du travail soient transposables dans un domaine où intervient le secret médical.
M. Richard Mallié. Les juridictions ont déjà beaucoup de difficultés en matière médicale. Ne leur compliquons pas davantage la tâche !
La Commission rejette l’amendement.
Elle adopte l’article 18 ainsi modifié.
La Commission rejette, après avis défavorable du rapporteur, un amendement de M. Christian Paul, visant à insérer un article additionnel assurant la présence des représentants des usagers dans les commissions de pénalités.
Article additionnel après l’article 18
Transmission d’informations par les caisses d’assurance maladie
aux ordres professionnels compétents
La Commission examine un amendement de M. Yves Bur, tendant à insérer un article additionnel afin de rendre systématique la transmission des informations par les organismes d’assurance maladie et les services médicaux aux conseils départementaux de l’ordre compétent.
M. Yves Bur. Systématiser la transmission des informations vers les ordres permettra à ces derniers de mieux exercer leur devoir de vigilance quant au respect de la déontologie.
Après avis favorable du rapporteur, la Commission adopte l’amendement.
Puis, M. Claude Leteurtre retire un amendement portant article additionnel et ayant le même objet.
La Commission examine ensuite un amendement de M. Pierre Méhaignerie, visant à insérer un article additionnel prévoyant une aide à l’acquisition d’une complémentaire santé pour les personnes de plus de cinquante ans.
M. le président Pierre Méhaignerie. Cet amendement sera défendu lors de la discussion en séance publique mais, certains aspects restant à préciser, il est retiré.
Article 19
Formation continue des professionnels de santé
Cet article vise à réorganiser les dispositifs de formation professionnelle continue des différentes professions de santé, afin de conforter l’obligation de formation professionnelle continue de ces praticiens, ainsi que de rationaliser son organisation et son financement.
1. L’organisation actuelle de la formation continue dans les différentes professions de santé
La formation continue est obligatoire pour toutes les professions de santé définies par le code de la santé publique. Cependant, son organisation juridique, administrative et financière varie d’une profession à l’autre.
Elle est particulièrement complexe pour les médecins, qui sont soumis à deux obligations cumulatives faisant l’objet de régimes juridiques distincts :
– la « formation médicale continue » (FMC), définie par l’article L. 4133-1 du code de la santé publique ;
– l’« évaluation des pratiques professionnelles » (EPP), prévue par l’article L. 4133-1-1 du même code.
L’article L. 4133-1 dispose que la formation médicale continue (FMC) a pour but « le perfectionnement des connaissances et l’amélioration de la qualité des soins et du mieux-être du patient », ainsi que de « la prise en compte des priorités de santé publique ». Elle consiste en diverses actions de formations – séminaires, formations par Internet, abonnements à des publications médicales etc. – sanctionnées par des « crédits ». Cet article prévoit aussi que certains médecins peuvent satisfaire à leur obligation de formation médicale continue « à raison de la nature de leur activité », ce qui est notamment le cas des médecins ayant des activités de recherche.
Le dispositif est géré par trois conseils nationaux de la formation médicale continue (CNFMC), dont un comité de coordination de la formation médicale continue assure la cohérence :
– le CNFMC des médecins libéraux (CNFMC-L) ;
– le CNFMC des médecins salariés non hospitaliers (CNFMC-S) ;
– le CNFMC des médecins hospitaliers (CNFMC-H).
En application des L. 4133-2 et L. 6155-2 du code de la santé publique, ces conseils comprennent principalement des professionnels – représentants de l’ordre des médecins, des syndicats médicaux, des unités de formation et de recherche (UFR) de médecine et des organismes de formation – et sont chargés de définir les orientations prioritaires de formation, d’agréer les organismes formateurs, et de fixer les règles de validation du respect par les médecins de leur obligation de FMC. Cette validation devait être effectuée par les conseils régionaux de la formation médicale continue qui, d’après un récent rapport de l’Inspection générale des affaires sociales (IGAS) (21), n’ont jamais été mis en place. En conséquence, l’obligation de formation médicale continue des médecins n’est pas sanctionnée à ce jour.
En 2006, un précédent rapport de l’IGAS a montré que le financement du dispositif de formation médicale continue est complexe. Pour les médecins hospitaliers et salariés, il repose principalement sur leurs employeurs – les hôpitaux sont d’ailleurs tenus d’y consacrer une part de leur masse salariale. Pour les médecins libéraux, il fait « une large part » aux industries de santé, mais repose aussi sur la profession, qui a mis en place deux dispositifs spécifiques :
– dans le cadre de la formation professionnelle conventionnelle (FPC) instituée par la convention médicale, un organisme gestionnaire conventionnel (OGC) finance des formations et indemnise les médecins libéraux pour le temps qu’ils y consacrent ; l’OGC perçoit à cette fin une cotisation des médecins conventionnés. Les formations offertes sont sélectionnées en fonction des thèmes prioritaires fixés chaque année par le comité paritaire national de la formation professionnelle conventionnelle (CPN-FPC) ;
– le fonds d’assurance formation de la profession médicale (FAF-PM), géré par les organisations syndicales, finance d’autres actions de formation sélectionnées, agréées et financées suivant une procédure distincte.
Indépendamment de ce dispositif de formation médicale continue (FMC), la loi n° 2004-810 du 13 août 2004 relative à l’assurance maladie a institué un dispositif d’« évaluation individuelle des pratiques professionnelles » (article L. 4133-1-1 du code de la santé publique). L’article D. 4133-23 du même code précise que l’évaluation des pratiques professionnelles (EPP) « consiste en l'analyse de la pratique professionnelle en référence à des recommandations et selon une méthode élaborée ou validée par la Haute autorité de santé et inclut la mise en œuvre et le suivi d'actions d'amélioration des pratiques ».
Bien que l’article L. 4133-1-1 précité n’établisse pas de lien entre les dispositifs de formation médicale continue (FMC) et d’évaluation des pratiques professionnelles (EPP), l’article D. 4133-23 a prévu que « l'évaluation des pratiques professionnelles, avec le perfectionnement des connaissances, fait partie intégrante de la formation médicale continue ». En outre, alors que ces articles présentaient les activités d’évaluation des pratiques professionnelles comme un jugement extérieur porté sur les pratiques d’un médecin, le rapport précité de l’IGAS indique que la Haute autorité de santé (HAS), « soucieuse de créer une dynamique », a utilisé l’obligation d’évaluation des pratiques professionnelles comme levier pour favoriser des initiatives d’auto-évaluation individuelle ou collective, tendant à développer l’échange sur les pratiques médicales ou leur mesure, en vue d’améliorer ces pratiques.
Aucun financement spécifique n’est prévu pour l’évaluation des pratiques professionnelles (EPP) : les unions régionales des médecins exerçant à titre libéral (URML) y contribuent, ainsi que la caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) et certaines unions régionales des caisses d’assurance maladie (URCAM). En revanche, la HAS a interdit le financement de l’EPP par les industries de santé.
Pour ce qui est des pharmaciens, leur régime de formation continue est très proche de celui des médecins : les pharmaciens exerçant en établissement de santé relèvent du dispositif de formation médicale continue (FMC) des médecins hospitaliers, et le rapport précité de l’IGAS constate que « pour les autres pharmaciens, les dispositions en matière de formation continue apparaissent calquées sur celles des médecins » et sont également assurées « pour une part » par les industries de santé. Il n’existe pas d’évaluation des pratiques professionnelles pour les pharmaciens.
L’article L. 4143-1 du code de la santé publique prévoit une obligation de formation continue pour les chirurgiens-dentistes, qui est « satisfaite par tout moyen permettant d'évaluer les compétences et les pratiques professionnelles ». Les articles R. 4143-1 et suivants du même code organisent la formation continue odontologique suivant le même mode que la formation continue des médecins, avec un conseil national, des organismes de formation agréés et une procédure de validation des formations.
S’agissant des sages-femmes, l’article L. 4153-1 du même code définit leur obligation de formation continue, qui est satisfaite « notamment par tout moyen permettant d'évaluer les compétences et les pratiques professionnelles ». Des dispositions analogues sont prévues par l’article L. 4382-1 de ce code pour les auxiliaires médicaux et par l’article L. 4242-1 pour les préparateurs en pharmacie.
2. Le dispositif proposé
a) La formation médicale continue (FMC)
Pour réformer les règles du code de la santé publique qui organisent la formation médicale continue (FMC), le I du présent article (alinéas 1 à 5) tend à remplacer les articles L. 4133-1 à L. 4133-7, qui fixent ces règles, par quatre articles L. 4133-1 à L. 4133-4.
La rédaction proposée pour l’article L. 4133-1 de ce code (alinéa 2 du présent article) réaffirme le caractère obligatoire de la formation continue pour les médecins et en définit les objectifs, qui comprennent :
– l’évaluation des pratiques professionnelles (EPP), qui était présentée jusqu’à présent par la partie législative du code de la santé publique comme suivant un régime juridique distinct ;
– le perfectionnement des connaissances, l’amélioration de la qualité des soins et la prise en compte des priorités de santé publique, qui sont énoncés comme les buts de la FMC par la rédaction en vigueur de l’article L. 4133-1 ;
– la prise en compte de la maîtrise médicalisée des dépenses de santé, qui fait déjà partie des objectifs de l’EPP tels que définis actuellement par l’article D. 4133-23 du code de la santé publique.
L’intégration de l’évaluation des pratiques professionnelles (EPP) dans le champ de la formation médicale continue (FMC) va dans le sens des recommandations du rapport précité publié par l’IGAS en 2008 sur la FMC et l’EPP, qui souligne la complémentarité existant entre les deux dispositifs. Concluant de ses travaux qu’« il ne faut pas attendre du développement des formes classiques de formation continue des effets majeurs sur les pratiques », la mission de l’IGAS recommande « d’orienter, dans toute la mesure du possible, la formation médicale continue vers ses formes les plus interactives » et, à ce titre, de privilégier les démarches mises en œuvre jusqu’ici dans le cadre de l’EPP à l’initiative de la HAS, plutôt que celles qui sous-tendent la FMC. C’est pourquoi l’exposé des motifs indique qu’en rapprochant la FMC et l’EPP, le présent article, vise à « recentrer l’obligation de FMC sur l’évaluation des pratiques ».
Le texte proposé pour l’article L. 4133-2 du code de la santé publique (alinéa 3 du présent article) tend à renvoyer à un décret en Conseil d’Etat le soin de fixer les modalités selon lesquelles les médecins satisfont à leur obligation de formation médicale continue, ainsi que les critères de qualité de la formation qui leur est proposée. En effet, d’après les précisions fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, il n’est pas envisagé de revenir ni sur le principe d’une validation des formations ni sur celui d’un agrément des organismes formateurs. Le rapport précité de l’IGAS souligne notamment qu’il faut pouvoir « vérifier leur indépendance par rapport aux financements industriels ».
La rédaction envisagée pour l’article L. 4133-3 du même code (alinéa 4 du présent article) vise à charger les instances ordinales de s’assurer du respect par les médecins de leur obligation de formation médicale continue, comme c’est le cas actuellement. L’ordre des médecins, sur le fondement de son pouvoir disciplinaire, pourrait sanctionner les médecins qui ne respectent pas leurs obligations.
Le texte proposé pour l’article L. 4133-4 du code de la santé publique (alinéa 5 du présent article) fait obligation aux employeurs publics et privés de « prendre les dispositions permettant aux médecins d’assumer leur obligation de formation continue ». Cette disposition reprend celle du premier alinéa de l’article L. 4133-6 du même code dans sa rédaction en vigueur.
b) La gestion des sommes affectées à la formation professionnelle continue des professions de santé
Afin de rationaliser le financement de la formation continue de l’ensemble des professionnels de santé, le II (alinéas 6 à 13) du présent article tend à insérer après le titre Ier du livre préliminaire de la quatrième partie du code de la santé publique titre II intitulé « Gestion des fonds de la formation continue des professionnels de santé », composé d’un chapitre unique comportant un article unique L. 4012-1, qui vise à confier la gestion des fonds affectés à la formation continue à un organisme gestionnaire unique. L’exposé des motifs du projet de loi indique que cette mesure vise à « rationaliser les circuits de gestion administrative et le financement de la FMC ».
Le premier alinéa de la rédaction proposée pour l’article L. 4012-1 (alinéa 10) tend à charger « l’organisme gestionnaire de la formation continue » de gérer, pour chaque profession, les sommes affectées à la formation professionnelle, y compris celles prévues par les conventions nationales qui définissent les rapports entre les organismes d’assurance maladie et les professions de santé. Aussi, les crédits prévus par ces conventions pour les dispositifs de formation professionnelle conventionnelle (FPC) seront versés à l’organisme gestionnaire qu’il est proposé de créer. Ainsi, il est proposé d’unifier les dispositifs existants de gestion de la formation professionnelle, qu’ils soient de nature conventionnelle ou autre.
En revanche, comme le confirment les précisions fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, il n’est pas prévu de transférer au nouvel organisme gestionnaire les ressources du fonds d’assurance formation de la profession médicale (FAF-PM) actuellement géré par les seules organisations syndicales, ni ceux des autres organismes du même ordre créé par d’autres professions de santé.
À l’instar de ce qui est prévu aujourd’hui par l’article L. 162-5-12 du code de la sécurité sociale pour l’organisme gestionnaire conventionnel chargé de gérer le dispositif de formation professionnelle conventionnelle, il est proposé que le nouvel organisme gestionnaire soit doté de la personnalité morale et administré par un conseil de gestion.
Le deuxième alinéa de la rédaction proposée pour l’article L. 4012-1 du code de la santé publique (alinéa 11 du présent article) charge l’organisme gestionnaire unique d’assurer la gestion financière des actions de formation continue, et précise qu’il détermine notamment « les conditions d’indemnisation des professionnels de santé libéraux conventionnés » participant à ces actions.
Actuellement, en application du point 6.5 de la convention nationale des médecins, les médecins participant à une formation dans le cadre du dispositif de formation professionnelle conventionnelle perçoivent ainsi une « indemnité quotidienne pour perte de ressources » dont le montant est fixé à quinze fois la valeur de sa consultation de base (soit 330 euros pour un médecin généraliste).
Le texte proposé pour le troisième alinéa de l’article L. 4012-1 du code de la santé publique (alinéa 12 du présent article) prévoit la possibilité de constituer au sein de l’organisme gestionnaire de la formation continue des sections spécifiques à chaque profession de santé. La rédaction proposée n’envisage pas la création de plusieurs sections pour une même profession, ce qui va dans le sens des préconisations du rapport précité de l’IGAS, qui recommande de réunir les trois dispositifs existants de formation continue des médecins – l’un dédié aux libéraux, l’autre aux salariés et le dernier aux médecins hospitaliers.
Le dernier alinéa de la rédaction proposée pour l’article L. 4012-1 du code de la santé publique (alinéa 13 du présent article) renvoie au règlement le soin de fixer les modalités d’application de cet article, notamment :
– la composition du conseil de gestion de l’organisme gestionnaire ;
– les modalités de création de sections spécifiques ;
– les règles d’affectation des ressources à ces sections.
Selon les informations fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, le nouvel organisme gestionnaire de la formation continue des professions de santé tiendrait des comptes séparés pour chacune de ces professions.
D’après ces renseignements, le Gouvernement envisagerait également d’instituer par voie réglementaire un conseil national de la formation professionnelle continue pour chaque profession de santé. Ainsi seraient maintenus des conseils consultatifs nationaux qui seraient chargés de délibérer des orientations de la formation continue des pharmaciens, des chirurgiens-dentistes et des sages-femmes, comme il en existe actuellement. En revanche, suivant les recommandations du rapport précité de l’IGAS, les trois conseils nationaux de la formation médicale continue existant aujourd’hui (cf. supra) seraient réunis en un seul. Lors de leur audition par votre rapporteur, les présidents de ces trois conseils se sont déclarés favorables à une telle fusion.
À des fins de coordination, le III du présent article (alinéas 14 à 17) tend à modifier les articles du code de la sécurité sociale qui définissent le contenu des conventions conclues entre l’Union nationale des caisses d’assurance maladie (UNCAM) et les représentants des professions de santé.
En effet, l’organisation et le financement de la formation continue figurent parmi les matières énumérées par les articles L. 162-5, L. 162-14, L. 162-16-1, L. 162-12-2 et L. 162-12-9 de ce code comme relevant, respectivement, des conventions nationales des médecins, des directeurs de laboratoires d’analyses médicales, des pharmaciens, des infirmiers et des masseurs-kinésithérapeutes. Par souci de cohérence avec le dispositif du II du présent article, qui vise à regrouper les différents organes de gestion de la gestion de la formation continue des professions de santé en un seul organisme gestionnaire, le A du présent III (alinéas 14 et 15) propose donc de remplacer les alinéas concernés de ces articles par une mention de « la contribution annuelle des caisses d’assurance maladie à la formation professionnelle continue ».
Cependant, l’organisation et le financement de la formation continue ne figurent pas explicitement parmi les sept éléments énumérés par l’article L. 162-9 du code de la sécurité sociale comme relevant de la convention nationale des chirurgiens-dentistes. Aussi, le B du III du présent article (alinéas 16 et 17) tend à compléter l’énumération de l’article L. 162-9 par un 8° qui mentionne « la contribution annuelle des caisses d’assurance maladie à la formation professionnelle continue ».
En conséquence de la création d’un organisme gestionnaire unique de la formation continue des professions de santé, le V du présent article (alinéas 18) tend à abroger l’article L. 162-5-12 du code de la sécurité sociale, qui institue l’organisme gestionnaire conventionnel actuellement chargé de gérer les dispositifs de formation professionnelle conventionnelle.
c) La formation professionnelle continue des chirurgiens-dentistes, des pharmaciens et des sages-femmes
Les V à VIII du présent article ont pour objet d’instituer pour les chirurgiens-dentistes, les pharmaciens et les sages-femmes des dispositifs de formation professionnelle continue calqués sur celui des médecins tel qu’il est proposé par le I de cet article.
Ainsi, le V (alinéas 19 à 23) du présent article tend à remplacer l’article L. 4143-1 du code de la santé publique, qui fixe les règles applicables en matière de formation continue des chirurgiens-dentistes, par quatre articles L. 4143-1 à L. 4143-4, qui visent définir le régime de la « formation continue odontologique ». Le texte proposé pour ces quatre articles reprend presque exactement, pour les chirurgiens-dentistes, les termes de la rédaction prévue par le I du présent article pour les articles L. 4133-1 à L. 4133-4 du code de la santé publique concernant la formation continue des médecins.
De même, le VI du présent article (alinéas 24 à 28) vise à remplacer les articles L. 4236-1 à L. 4236-6 du code de la santé publique, qui fixent les règles en vigueur encadrant la formation continue des pharmaciens, par quatre articles L. 4236-1 à L. 4236-4. Le texte proposé pour ces articles définit un dispositif de « formation pharmaceutique continue » dont les règles reprennent celles du dispositif de formation continue odontologique prévu par le V du présent article.
Seule différence entre ces deux dispositifs, la dernière phrase de la rédaction proposée pour l’article L. 4236-1 du code de la santé publique précise que la formation pharmaceutique continue est obligatoire à la fois pour les pharmaciens « tenus pour exercer leur article de l’inscrire au tableau de l’ordre » et à ceux qui ne sont inscrits sur aucun tableau de l’ordre en application de l’article L. 4222-7 du même code, à savoir : les pharmaciens inspecteurs de santé publique, les inspecteurs de l'Agence française de sécurité sanitaire des produits de santé, les pharmaciens fonctionnaires ou assimilés des ministères chargés de la santé et de l’enseignement supérieur n'exerçant pas par ailleurs d'activité pharmaceutique, et les pharmaciens appartenant au cadre actif du service de santé des armées. Dans sa rédaction en vigueur, l’article L. 4326-1 précise déjà que la formation continue est obligatoire pour l’ensemble de ces professionnels.
On rappellera aussi que près de la moitié des pharmaciens exerçant en officine ont un statut de salarié, et bénéficient à ce titre d’un système de formation professionnelle continue organisé dans les conditions prévues par le code du travail. Aussi, comme l’indiquent les précisions fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, le décret en Conseil d’Etat prévu à l’alinéa 26 permettra aux pharmaciens salariés de satisfaire à leur obligation de formation pharmaceutique continue – au sens du code de la santé publique – dans le cadre de leur système actuel de formation professionnelle régi par le code du travail.
Le VII et le VIII (alinéas 29 à 34) du présent article visent à instituer une « formation continue en maïeutique » dont le régime est calqué sur celui de la formation continue des autres professions médicales tel que les I et V du présent article les définissent.
À cette fin, le VII (alinéas 29 et 30) tend à réécrire l’article L. 4153-1 du code de la santé publique pour définir les buts de la formation continue en maïeutique et prévoir qu’elle est obligatoire pour les sages-femmes. La rédaction prévue reprend exactement, pour les sages-femmes, le texte proposé au V du présent article pour les chirurgiens-dentistes (articles L. 4143-1 du code de la santé publique). Le VII (alinéas 31 et 34) tend à insérer après l’article L. 4153-1 trois articles L. 4153-2 à L. 4153-2 qui reprennent précisément, pour les sages-femmes, dispositions prévues pour les médecins et les chirurgiens-dentistes par les rédactions proposées, respectivement, pour les articles L. 4133-2 à L. 4133-4 et L. 4143-2 à L. 4143-4 du code de la santé publique.
À des fins de coordination, le IX, le X et le XI du présent article modifient les règles régissant la formation continue des personnels hospitaliers. Dans sa rédaction en vigueur, l’article L. 6155-1 du code de la santé publique fixe certains principes d’organisation de la formation continue des médecins, biologistes odontologistes et pharmaciens des hôpitaux par une référence à l’article L. 4133-1 du même code, qui fixe des règles applicables à l’ensemble des médecins et que le I du présent article tend à réécrire.
Le IX du présent article (alinéa 35) tend à compléter cette référence par deux autres références aux articles L. 4143-1 et L. 4236-1, lesquels, dans leur rédaction proposée par le présent article, fixent les buts et prévoient le caractère obligatoire de la formation professionnelle continue des chirurgiens-dentistes et des pharmaciens. Parallèlement, le X (alinéa 35) du présent article vise à supprimer la mention faite des biologistes dans l’article L. 6155-1 précité.
Ainsi, dans sa rédaction issue du IX et du X, l’article L. 6155-1 du code de la santé publique renverra, pour les règles concernant la formation continue des médecins, odontologistes et pharmaciens hospitaliers, aux dispositions de portée générale applicables, respectivement, aux médecins, aux chirurgiens-dentistes et aux pharmaciens.
De même, le XI du présent article (alinéa 37) tend à abroger les articles L. 6155-2, L. 6155-3 et L. 6155-5 du code de la santé publique, qui instituent les conseils nationaux et régionaux de la formation médicale continue des médecins hospitaliers et renvoient à un décret pour en fixer les modalités d’organisation. Cette mesure est cohérente avec le I du présent article, qui tend à supprimer les dispositions instituant les conseils de la formation médicale continue des libéraux et des salariés.
d) La formation professionnelle continue des préparateurs en pharmacie et des auxiliaires médicaux
Le XII (alinéas 38 à 40) du présent article tend à réécrire l’article L. 4242-1 du code de la santé publique, qui traite de la formation continue des préparateurs en pharmacie et des préparateurs en pharmacie hospitalière.
Le premier alinéa de la rédaction proposée pour l’article L. 4242-1 du code de la santé publique (alinéa 39 du présent article) définit les buts de la formation continue de ces professionnels : « assurer le perfectionnement des connaissances et le développement des compétences », et ce, en vue de satisfaire les besoins de santé de la population et l’amélioration de la qualité des soins.
Le second alinéa de la rédaction proposée pour cet article (alinéa 40 du présent article) prévoit le caractère obligatoire de la formation continue pour les professionnels précités. Pour tenir compte des différences d’exercice professionnel entre les préparateurs en pharmacie et les préparateurs en pharmacie hospitalière, cet alinéa précise que la formation continue est mise en œuvre « dans le respect des règles d’organisation et de prise en charge propres à leur secteur d’activité ». Il renvoie à un décret en Conseil d’Etat le soin de définir les conditions d’application de ces dispositions.
Le XIII (alinéas 41 à 43 du présent article) tend à réécrire l’article L. 4382-1 du code de la santé publique, qui fixe les dispositions applicables à l’ensemble des professions d’auxiliaires médicaux définies par le livre III (« Auxiliaires médicaux ») de la quatrième partie de ce code. La rédaction proposée pour l’article L. 4382-1 reprend exactement, pour les professionnels mentionnés dans le livre III précité, les dispositions prévues pour les préparateurs en pharmacie par le texte proposé par le XII pour l’article L. 4242-1 du code de la santé publique.
Le XIV du présent article (alinéas 44 et 45) précise les conditions de transfert des biens, droits et obligations de l’actuel organisme gestionnaire conventionnel, que le IV tend à supprimer, au nouvel organisme gestionnaire de la formation continue que le II tend à créer : une convention conclue entre ces deux organismes doit régler ce transfert. Il est aussi précisé que si, à la date d’entrée en vigueur du présent article, l’exécution du budget de l’organisme gestionnaire conventionnel fait apparaître un solde positif, cet excédent sera intégralement reversé aux caisses d’assurance maladie qui en sont membres.
Le XV (article 46) fixe au 1er janvier 2010 la date d’entrée en vigueur des dispositions du présent article qui concernent ces organismes et leur financement par les caisses d’assurance maladie.
*
La Commission examine un amendement de M. Guy Lefrand, tendant à créer un conseil national de la formation médicale continue.
M. Guy Lefrand. Mon objectif est que le rôle du conseil national de la formation médicale continue (CNFMC) dans le suivi de la formation soit expressément reconnu par la loi.
M. le rapporteur. Outre que M. Lefrand ne s’est intéressé qu’à la formation continue des seuls médecins, je suis défavorable à son amendement car, en tant qu’organisme consultatif, le CNFMC relève du décret. Le Gouvernement confirmera dans les prochains jours son intention de créer ce conseil.
M. Guy Lefrand. L’amendement est retiré.
La Commission examine ensuite un amendement de Mme Michèle Delaunay, tendant à créer pour chaque spécialité un organisme d’animation et d’évaluation des pratiques professionnelles des médecins.
M. le rapporteur. Avis défavorable : c’est dans un souci de rationalisation que le projet prévoit un organisme unique, commun à toutes les professions de santé et à toutes les spécialités.
La Commission rejette l’amendement.
Elle adopte quatre amendements rédactionnels du rapporteur.
La Commission examine ensuite un amendement de M. Christian Paul, visant à garantir l’indépendance des organismes de formation vis-à-vis de l’industrie pharmaceutique.
M. le rapporteur. Il y a quand même un problème à refuser l’intervention de l’industrie pharmaceutique car aucun autre financement n’est disponible.
Mme Catherine Lemorton. Quel aveu !
M. Pierre Morange, président. Madame Lemorton, en tant que rapporteure de la mission d’évaluation et de contrôle de la sécurité sociale (MECSS) sur le médicament, vous aviez souligné la nécessité que la formation médicale dispose de moyens à la hauteur de ses ambitions.
M. Jean Mallot. Il n’y a aucune contradiction : nous ne demandons pas que l’on interdise le financement par l’industrie, mais que l’indépendance des organismes soit assurée, d’où que provienne l’argent.
M. le rapporteur. Mais sans préciser selon quelles modalités concrètes…
M. Pierre Morange, président. Il s’agit donc d’un amendement de principe !
Mme Catherine Génisson. Peut-on imaginer qu’une formation sur les accidents vasculaires cérébraux soit financée par un laboratoire qui suggérerait quels produits prescrire ?
Mme Catherine Lemorton. Si nous laissons le système dériver alors, en effet, il ne sera plus possible de faire quoi que ce soit. Par ailleurs, à entendre certains propos, je crains que des problèmes ne se posent lors de l’examen de l’article 22 relatif à l’éducation thérapeutique du patient. Enfin, le financement par le Trésor Public ne concerne pas la formation médicale continue mais les autorités sanitaires, la Haute autorité de santé et l’Agence française de sécurité sanitaire des produits de santé.
La Commission rejette l’amendement.
La Commission adopte quatre amendements rédactionnels du rapporteur.
Elle examine ensuite un amendement de M. Jean-Luc Préel, tendant à instituer dans les établissements publics de santé une contribution destinée au financement de la formation continue institutionnelle et managériale des praticiens.
M. Jean-Luc Préel. Le rapport de M. Gérard Larcher préconise de renforcer le pilotage de la formation médicale continue.
M. le rapporteur. Avis défavorable puisque les hôpitaux sont déjà tenus d’affecter à la formation continue une part de leur masse salariale.
M. Yves Bur. Il s’agit en l’occurrence d’un dispositif spécifique afin de former les cadres médicaux au management.
La Commission rejette cet amendement.
Elle adopte ensuite cinq amendements rédactionnels du rapporteur.
La Commission examine deux amendements de Mme Bérengère Poletti, tendant à améliorer le statut des sages-femmes.
Mme Bérengère Poletti. Ces amendements visent à aligner le processus de recrutement des sages-femmes de la fonction publique hospitalière sur celui de l’ensemble des praticiens hospitaliers. Ils sont par ailleurs cohérents avec un amendement voté à l’article 6.
M. le rapporteur. Mes chers collègues, je vous suggère de revoir ces amendements dans le cadre de l’article 88 du Règlement car, en l’état, je ne peux qu’émettre un avis défavorable.
Contre l’avis défavorable du rapporteur, la Commission adopte les deux amendements.
La Commission examine un amendement de Mme Michèle Delaunay, visant à exiger plus de transparence en matière de financement de l’industrie pharmaceutique vers un médecin.
M. le rapporteur. Avis défavorable, une obligation de déclaration de financement étant déjà prévue par l’article L. 4113-6 du code de la santé publique.
La Commission rejette cet amendement.
La Commission adopte ensuite deux amendements rédactionnels du rapporteur.
M. Pierre Morange retire un amendement concernant les organismes paritaires collecteurs agréés (OPCA) et imposant aux établissements de santé de consacrer à la formation continue des professionnels non médicaux au moins 2,1 % de leur masse salariale.
La Commission adopte l’article 19 ainsi modifié.
Article additionnel après l’article 19
Formation des médecins en matière
d’interruption volontaire de grossesse (IVG)
La Commission examine un amendement de Mme Bérengère Poletti, portant article additionnel après l’article 19 et concernant l’information sur la contraception et la formation médicale en matière d’IVG.
M. le rapporteur. Cet amendement ne relève pas du domaine législatif.
Mme Bérengère Poletti. Il importe en tout cas de pouvoir débattre en séance publique d’un thème aussi essentiel.
M. le rapporteur. C’est pourquoi j’émets un avis favorable.
Mme Catherine Génisson. D’autant plus que les jeunes médecins ne sont pas aussi sensibilisés à cette question que ceux qui partent aujourd’hui en retraite.
La Commission adopte cet amendement.
Article additionnel après l’article 19
Internat qualifiant en odontologie
La Commission examine un amendement de M. Marc Bernier concernant l’internat en odontologie.
M. Marc Bernier. Il importe que l’internat en odontologie généraliste soit désormais qualifiant.
Après avis favorable du rapporteur, la Commission adopte cet amendement.
Article additionnel après l’article 19
Formation universitaire des sages-femmes
La Commission examine deux amendements identiques, respectivement déposés par Mme Valérie Boyer et Mme Bérengère Poletti, et visant à « universitariser » la formation initiale des études de sages-femmes.
Mme Bérengère Poletti. Ces amendements se situent dans la lignée de ce qui avait été voté à l’initiative de Jacques Domergue.
Après avis favorable du rapporteur, la Commission adopte les deux amendements identiques à l’unanimité.
Après avis défavorable du rapporteur, la Commission rejette un amendement de M. Christian Paul, tendant à améliorer le référentiel formation et le référentiel métier de la profession d’assistant dentaire.
M. Yves Bur retire un amendement visant à dispenser des épreuves de vérification de maîtrise de la langue française les praticiens titulaires d’un diplôme interuniversitaire de spécialisation.
Article 20
Réforme du statut des laboratoires de biologie médicale
par voie d’ordonnance
Cet article vise à habiliter le Gouvernement à réformer par ordonnance le statut des laboratoires de biologie médicale. Il tend à encadrer cette habilitation en fixant les principales orientations de cette réforme.
1. Éléments de contexte
En septembre 2008, M. Michel Ballereau, conseiller général des établissements de santé, a rendu à la ministre de la santé, de la jeunesse, des sports et de la vie associative un rapport sur la biologie médicale, qui établit la nécessité d’une réforme de son cadre juridique.
Ce rapport constate en effet que cette réglementation est « complexe » et peut constituer « un frein aux initiatives » : certaines règles peuvent empêcher certains laboratoires d’atteindre « la taille critique pour dégager les marges de manœuvre nécessaires à l’amélioration constante de la qualité » du service, ce qui « crée des inégalités, des pertes de chances » et des surcoûts.
Il considère par exemple que les ratios réglementaires entre l’effectif de techniciens et le volume d’activité d’un laboratoire ne sont plus justifiés, compte tenu de l’évolution des techniques.
2. Le dispositif proposé
L’alinéa 1 du présent article tend à habiliter le Gouvernement à prendre par voie d’ordonnance toutes mesures relevant du domaine de la loi « réformant les conditions de création, d’organisation et de fonctionnement des laboratoires de biologie médicale ». Cette habilitation est prévue pour un délai limité, fixé à six mois à compter de la publication de la présente loi.
Cet article tend aussi à préciser le champ de cette habilitation en fixant les principales orientations de cette réforme, énumérées en huit points.
● Harmonisation des régimes des laboratoires publics et privés
Le 1° de cette énumération (alinéa 2) fixe le principe d’une harmonisation des régimes juridiques des laboratoires publics et privés. Jugeant que « le principe selon lequel l’offre de biologie médicale est tournée vers le patient avant d’être tournée vers les professionnels et les investisseurs, rend inutile et incohérente la coexistence de deux réglementations différentes pour la réalisation des examens de biologie médicale, que l’investisseur soit de statut public ou privé », le rapport précité de M. Michel Ballereau recommande une telle harmonisation.
● Accréditation des laboratoires
En vue de mieux garantir la qualité des examens de biologie médicale, le 2° de l’énumération de l’article 20 (alinéa 3) permet la mise en place d’une procédure d’accréditation des laboratoires, conformément aux préconisations du rapport précité de M. Michel Ballereau, qui y voit « le moyen le plus adapté pour le suivi permanent de la qualité » des examens.
Il envisage une telle accréditation comme « un processus par lequel un organisme indépendant vérifie la conformité d’une structure à des exigences spécifiques, avec la mise en œuvre d’un système d’assurance qualité et les compétences techniques requises ». Conformément au droit communautaire (22), cette accréditation devra être délivrée par une instance nationale unique, qui pourrait être le comité français d’accréditation (COFRAC). M. Michel Ballereau propose qu’elle porte sur la totalité de l’activité de chaque laboratoire et s’inscrive dans le suivi, comme « un monitoring permanent avec des évaluations régulières réalisées selon un programme pluriannuel ». Selon les précisions qu’il a transmises à votre rapporteur, ces évaluations pourraient être réalisées tous les quinze ou dix-huit mois, alors qu’aujourd’hui, les laboratoires ne sont inspectés qu’à des intervalles de temps beaucoup plus espacés.
Aujourd’hui, l’accréditation n’est obligatoire que pour certaines analyses, concernant notamment les eaux, et la profession a mis en place elle-même certains dispositifs facultatifs d’accréditation et de certification. M. Michel Ballereau considère que ces dispositifs représentent « une étape importante » dans la recherche d’une qualité accrue du service, mais il juge nécessaire d’aller plus loin dans la « mise à niveau » de la qualité des prestations. La certification obligatoire des laboratoires pourrait aussi constituer un levier de restructuration de ce secteur, aujourd’hui « très morcelé » en près de 4 000 structures. Elle devrait aussi favoriser la reconnaissance internationale des laboratoires français, qui sont aujourd’hui exclus de certains programmes de recherche pour lesquels une accréditation est requise.
● Missions du biologiste dans le parcours de soins
Le 3° (alinéa 4) laisse à l’ordonnance le soin de définir les missions du biologiste, du laboratoire et de son personnel technique « dans le cadre du parcours de soins du patient, en assurant l’efficience des dépenses de santé ».
Selon M. Michel Ballereau, deux modèles d’organisation de la biologie médicale sont envisageables :
– un modèle « industriel », dans lequel les laboratoires se consacrent à titre principal aux activités d’analyse des prélèvements ;
– un modèle « médical », valorisant le rôle des biologistes en amont et en aval de l’analyse, qui consiste par exemple à veiller à ce que les conditions de prélèvement et d’acheminement des échantillons n’affectent pas la fiabilité des résultats, et à interpréter les analyses.
L’expérience allemande montre que dans le premier cas, l’ouverture du capital des laboratoires permet d’importants gains de productivité et, de ce fait, des baisses de tarifs. En revanche, ce modèle ne permet pas de maîtriser le volume d’examens réalisés, car les cliniciens ont tendance à en prescrire un plus grand nombre, faute de connaître les plus pertinents compte tenu du progrès technique.
Dans le second cas, le biologiste peut aider le clinicien à choisir les examens à réaliser, ce qui permet d’éviter des prescriptions d’actes inutiles. La coordination entre le biologiste et le clinicien sera d’autant plus facile que le maillage territorial des laboratoires reste dense.
En inscrivant le biologiste dans le parcours de soins du patient, l’article 20 oriente la réforme vers la seconde option. Ce choix est d’ailleurs préconisé par le rapport de M. Michel Ballereau, qui recommande de « renforcer le caractère médical de la discipline » – sans distinction de statut entre les médecins et les pharmaciens biologistes – et d’approfondir la coopération entre biologiste et clinicien pour fluidifier le parcours de soins du patient, par exemple en permettant aux biologistes de modifier des prescriptions au vu des analyses qu’ils réalisent.
Ainsi, il propose de définir les missions du biologiste à partir de la notion d’« examen » de biologie médicale plutôt que de celle d’« analyse », qui néglige le rôle du biologiste en amont et en aval de l’analyse, alors que ses compétences, « fondées sur plus de dix ans de formation initiale et sur une formation continue obligatoire, doivent être valorisées et mieux utilisées ».
● Pérennité du maillage du territoire en laboratoires
Le 4° de l’énumération par l’article 20 des orientations de la réforme (alinéa 5) permet au Gouvernement d’« instituer les mesures permettant d’assurer la pérennité de l’offre de biologie médicale dans le cadre de l’organisation territoriale de l’offre de soins ».
Dans ce but, M. Michel Ballereau propose un modèle de « laboratoires multi-sites sur un territoire de santé », qui permet de concilier les exigences de qualité des examens et de proximité, et formule plusieurs propositions en ce sens, notamment :
– charger l’agence régionale de santé (ARS) d’orienter les projets d’ouverture, de fermeture ou de modification de la structure des laboratoires en fonction des orientations du schéma régional de l’organisation des soins (SROS) ;
– permettre à l’ARS de s’opposer à la modification de la structure d’un laboratoire si celle-ci place le laboratoire dans une position telle que, s’il fermait, l’offre de biologie médicale ne pourrait plus répondre aux besoins des patients ;
– encadrer la possession du capital des laboratoires par des règles permettant aux pouvoirs publics de connaître toutes les personnes qui en détiennent des parts, même indirectement ;
– interdire la possession d’une fraction du capital social dans plusieurs laboratoires situés sur le même territoire de santé ou dans les territoires adjacents ;
– limiter la distance maximale entre les différents sites d’un même laboratoire, par exemple à une heure et demie de trajet automobile ;
– prendre des mesures visant à éviter que les investisseurs retirent leurs capitaux d’un laboratoire avant un délai minimal qui pourrait être fixé à cinq ans ;
– fixer des délais maximaux de réponse aux demandes d’examens ;
– exiger des laboratoires qu’ils assurent directement l’analyse de 85 % des échantillons biologiques qu’ils prélèvent et leur interdire de délocaliser l’analyse des examens usuels, afin d’éviter qu’ils perdent leur personnel qualifié.
● Autorité du « biologiste responsable »
Le 5° (alinéa 6) prévoit que les mesures prises par ordonnance pourront viser, d’une part, à éviter les conflits d’intérêts et, d’autre part, à garantir l’autorité du « biologiste responsable » sur l’activité du laboratoire et ses investissements en matière médicale.
M. Michel Ballereau propose en effet de remplacer la notion de « directeur de laboratoire » figurant actuellement dans le code de la santé publique par celle de « biologiste responsable ». Pour éviter que les laboratoires puissent être gérés de façon contraire à l’intérêt de la santé publique, il propose aussi de réserver aux biologistes la majorité des droits de vote aux principales instances délibératives du laboratoire, quelle que soit leur part dans son capital.
● Assouplissement des règles de détention du capital des laboratoires
Le 6° de l’énumération (alinéa 7) prévoit que l’ordonnance pourra « assouplir les règles relatives à la détention du capital » des laboratoires.
Actuellement, l’article L. 6212-4 du code de la santé publique prévoit que lorsqu'une société anonyme ou une société à responsabilité limitée exploite un laboratoire d'analyses de biologie médicale, « les trois quarts au moins du capital social doivent être détenus par le ou les directeurs et directeurs adjoints du laboratoire ». En application de l’article L. 6221-1 du même code, ces directeurs et directeurs adjoints doivent être titulaires d’un diplôme d'études spécialisées de biologie médicale ou de certains certificats d'études spéciales.
S’agissant des laboratoires exploités par des sociétés d’exercice libéral (SEL), l’article 5 de la loi n° 90-1258 du 31 décembre 1990 relative à l'exercice sous forme de sociétés des professions libérales dispose que plus de la moitié du capital social et des droits de vote d’une société d’exercice libéral (SEL) exploitant un laboratoire d’analyses de biologie médicale doit être détenue par des professionnels en exercice au sein de la société. L’article 11 du décret n° 92-545 du 17 juin 1992 relatif aux sociétés d'exercice libéral de directeurs et directeurs adjoints de laboratoires d'analyses de biologie médicale limite à 25 % la part du capital d’une telle société qui peut être détenue par un non-biologiste.
Ces limitations à l’ouverture du capital des laboratoires de biologie médicale sont contestées par la Commission européenne (cf. encadré ci-dessous).
La compatibilité de la législation française encadrant la détention du capital
des laboratoires de biologie médicale
L’article 43 du traité instituant la communauté européenne interdit les restrictions à la liberté d’établissement des ressortissants communautaires dans le territoire d’un État membre. Il précise que la liberté d’établissement comporte l’accès aux activités non salariées et leur exercice, ainsi que la constitution et la gestion d’entreprises.
Dans un arrêt du 21 avril 2005 (Commission c/ Grèce, C-140/03), la Cour de justice des communautés européennes (CJCE) a jugé incompatible avec cet article la législation grecque qui interdit à un opticien d’exploiter plus d’un magasin d’optique et limite à 50 % au plus la part du capital social de ces magasins pouvant être détenue par d’autres personnes physiques ou morales que l’opticien exploitant.
Relevant « un parallélisme indéniable entre la situation considérée par la Cour dans l’arrêt précité et la réglementation française en matière d’exploitation des laboratoires d’analyses de biologie médicale », la Commission européenne a adressé à la France le 12 décembre 2006 un « avis motivé » sur l’incompatibilité présumée de la législation française en la matière avec le droit communautaire.
Pourtant, l’article 46 du traité instituant la communauté européenne prévoit que l’article 43 de ce traité ne fait pas obstacle aux restrictions à la liberté d’établissement justifiées pour des raisons de santé publique. C’est à ce titre que les pouvoirs publics français considèrent que d’ouverture du capital social des laboratoires de biologie médicale peut être limitée. Une résolution adoptée le 18 octobre 2003 par la section du conseil national de l’ordre des pharmaciens compétente pour la biologie médicale indique ainsi que « le démembrement de parts ou d’actions de sociétés exploitant des laboratoires d’analyses de biologie médicale comporte des risques sérieux et incontrôlables d’atteinte à l’indépendance des directeurs et directeurs adjoints de ces laboratoires ».
Tout en reconnaissant la légitimité des restrictions apportées à la liberté d’établissement à des fins de protection de la santé publique, la Commission estime dans son avis motivé précité que les mesures prévues à cette fin par la législation française ne sont pas les mieux à même d’atteindre l’objectif recherché.
Un cas comparable a été soumis à l’appréciation de la CJCE par un tribunal de la Sarre, dans le cadre d’une question préjudicielle tendant à savoir si le droit communautaire fait obstacle à une règle nationale en vertu de laquelle seuls des pharmaciens peuvent détenir et exploiter une pharmacie. Le 16 décembre 2008, l’avocat général auprès de la Cour de justice des communautés européennes a présenté à des conclusions qui tendent à montrer qu’une telle règle peut être qualifiée de restriction à la liberté d’établissement, mais qu’elle est « justifiée par l’objectif visant à garantir un approvisionnement approprié de la population en médicaments » et, de ce fait, compatible avec le droit communautaire.
La Cour n’a pas encore statué.
L’assouplissement proposé par l’alinéa 7 du présent article répondrait ainsi à la demande formulée par la Commission européenne dans son avis motivé du 12 décembre 2006.
Toutefois, tant que la Cour de justice des communautés européennes ne s’est pas prononcée sur la validité des règles nationales limitant l’ouverture du capital des laboratoires de biologie médicale à des fins de protection de la santé publique, visant notamment à garantir l’indépendance des professionnels et à assurer une prise en charge appropriée des besoins de biologie médicale de la population, le rapporteur ne juge pas utile d’habiliter le Gouvernement à assouplir par voie d’ordonnance les règles qui encadrent la détention du capital social de ces laboratoires.
● Contrôle des laboratoires et sanctions applicables aux biologistes
Le 7° (alinéa 8) permet de modifier les missions et des prérogatives des agents habilités à effectuer l’inspection des laboratoires de biologie médicale. Actuellement, cette mission d’inspection est assurée par les pharmaciens et les médecins inspecteurs de santé publique.
M. Michel Ballereau montre dans son rapport précité que ces personnels, « par ailleurs chargés de multiples tâches, peinent à contrôler un grand nombre de laboratoires ». Il regrette aussi que la réglementation en vigueur ne prévoie pas une gamme de sanctions suffisamment large. En effet, la seule sanction administrative que le préfet puisse prononcer à l’issue d’une inspection est le retrait de l’autorisation administrative de fonctionnement du laboratoire prévue à l’article L. 6211-2 du code de la santé publique. Selon lui, cette lourde sanction s’avère difficile à mettre en œuvre, si bien que « malgré l’importance du travail réalisé par les services de l’inspection, force est de constater que le contrôle technique par l’Etat des laboratoires est insuffisant pour garantir de façon totalement satisfaisante la qualité de la biologie médicale ».
Dans le même but de renforcement du contrôle des laboratoires par l’Etat, le 8° (alinéa 9) permet à l’ordonnance d’adapter le régime des sanctions administratives et pénales.
L’alinéa 9 fixe à trois mois le délai dans lequel le Gouvernement doit déposer devant le Parlement un projet de loi de ratification de cette ordonnance. On rappellera que conformément à l’article 38 de la Constitution, dans sa rédaction issue de la révision constitutionnelle du 23 juillet 2008, ces ordonnances « ne peuvent être ratifiées que de manière expresse ».
*
La Commission examine trois amendements, respectivement déposés par Mme Cécile Gallez, Mme Bérengère Poletti et M. Christian Paul, et tendant à supprimer l’article 20.
Mme Cécile Gallez. Les biologistes ne souhaitent pas que soient prises par ordonnance des mesures aussi importantes que l’ouverture du capital des laboratoires d’analyses.
M. le rapporteur. Avis défavorable, la suppression de l’alinéa 7 de l’article 20 me semblant plus opportune. Un assouplissement des règles de détention du capital des laboratoires de biologie médicale paraît en effet prématuré pour deux raisons : d’une part, rien ne nous y contraint et mieux vaudra légiférer en pleine connaissance du droit communautaire ; d’autre part, tant que la réforme préconisée par l’article 20 n’a pas été mise en œuvre, l’industrialisation du secteur permettra certes de baisser certains tarifs, mais elle risque également d’induire un dérapage des volumes d’examen.
M. Richard Mallié. Un tel article me surprend à l’heure où le Parlement est censé avoir plus de compétences. Je soutiendrai donc vigoureusement les amendements tendant à le supprimer.
M. Yves Bur. S’il est possible de comprendre une opposition à l’ouverture du capital des laboratoires d’analyses, il convient également de moderniser le fonctionnement de la profession. En discuter dans le détail impliquerait en l’occurrence d’examiner une trentaine de pages très techniques. C’est sur cette partie, au demeurant consensuelle chez les professionnels, que le Gouvernement doit pouvoir légiférer par voie d’ordonnance.
M. Dominique Tian. Les professionnels étant très inquiets à l’idée que le Gouvernement prenne des ordonnances, la suppression de l’article 20 s’impose.
M. le rapporteur. Outre que le rapport de M. Michel Ballereau sur lequel est fondée cette réforme semble consensuel dans la profession concernée, l’article 38 de la Constitution dispose que le Parlement doit de toute façon examiner le texte préparé par ordonnance.
M. Richard Mallié. Outre la suppression de l’alinéa 7, il convient également de modifier la rédaction de l’alinéa 6 relatif aux investissements en matière médicale afin d’éviter les conflits d’intérêt et de garantir l’autorité du biologiste médical sur l’ensemble de l’activité du laboratoire de biologie médicale.
M. le rapporteur. Je vous présenterai un amendement allant dans ce sens.
M. Richard Mallié. La technicité de la question est bien réelle, mais nous devons modifier ces alinéas. Si M. le rapporteur partage ce point de vue, je ne voterai pas la suppression de l’article.
M. Yves Bur. J’insiste : ces questions sont d’une très haute technicité et le Parlement ne les examinera pas avant longtemps. C’est d’autant plus dommageable que, selon le rapport Ballereau, la qualité des examens biologiques laisse à désirer.
M. Jean Mallot. La technicité à laquelle vous faites allusion relevant simplement du règlement, pourquoi recourir aux ordonnances ?
M. le rapporteur. Les projets d’ordonnance comportent déjà plus de trente pages.
La Commission adopte les trois amendements.
En conséquence, l’article 20 est supprimé et les autres amendements déposés sur cet article deviennent sans objet.
La Commission examine un amendement de Mme Catherine Lemorton sur l’amélioration du service médical rendu (ASMR) grâce à des essais cliniques de médicaments contre comparateurs.
M. le rapporteur. Avis défavorable car la procédure préconisée est complexe et a déjà été examinée dans le cadre du projet de loi de financement de la sécurité sociale (PLFSS).
Mme Catherine Lemorton. Dans ce cas-là, pourquoi faire des propositions issues de rapports parlementaires adoptés à l’unanimité ?
Il n’est par ailleurs pas possible de m’opposer l’article 40 comme cela a été le cas lors de la discussion du projet de loi de financement de la sécurité sociale (PLFSS) puisque ces mesures visent à promouvoir des médicaments plus efficaces à un coût moindre.
M. le rapporteur. Qu’est-ce qu’un comparateur pertinent et qui en appréciera la pertinence ?
M. Jean Mallot. Si nous répondons à ces questions lors d’une réunion dans le cadre de l’article 88 du Règlement, cet amendement modifié sera-t-il adopté ?
M. le rapporteur. Si vous êtes convaincant !
M. Jean Mallot. L’amendement est donc retiré.
Article 21
Habilitation du Gouvernement à prendre par ordonnance les mesures nécessaires à la transposition de certaines règles communautaires en matière de qualifications professionnelles et de dispositifs médicaux
Le présent article a pour objet d’habiliter le Gouvernement à prendre par ordonnance les mesures législatives nécessaires pour adapter le droit français à certaines règles communautaires relatives à la reconnaissance des qualifications professionnelles, des qualifications des cycles d’études médicales, ainsi qu’aux dispositifs médicaux.
1. Mesures d’adaptation du droit français en matière de reconnaissance des qualifications professionnelles
a) Le droit en vigueur
La reconnaissance des qualifications professionnelles au sein de l’Union européenne s’agissant des professions réglementées était jusqu’au 20 octobre 2007 organisée par un ensemble de directives, dont douze étaient sectorielles. Trois autres avaient mis en place un système général de reconnaissance des qualifications professionnelles couvrant la plupart des autres professions réglementées.
La directive 2005/36/CE du 7 septembre 2005 relative à la reconnaissance des qualifications professionnelles a consolidé cet ensemble. Elle vise à permettre à tout citoyen de l’Union européenne d’accéder, dans l’État membre d’accueil, à la profession pour laquelle il est qualifié et de l’y exercer dans les mêmes conditions que les ressortissants de cet État lorsque celle-ci y est réglementée, c’est-à-dire soumise à un élément de qualification professionnelle. Dans le régime général de la reconnaissance de ces qualifications, l’État membre d’accueil peut toutefois exiger des « mesures de compensation », sous la forme d’un stage d’adaptation ou d’une épreuve d’aptitude, s’il estime qu’il existe des différences substantielles entre la formation acquise par l’intéressé et celle exigée de ses ressortissants. Cette directive prévoit que dans le domaine des professions de santé, le régime de reconnaissance automatique des qualifications professionnelles se fonde sur une coordination minimale des formations.
L’ordonnance n° 2008-507 du 30 mai 2008 portant transposition de la directive 2005/36/CE a ainsi adapté le droit français à ces règles communautaires, pour une trentaine de professions ou de groupes de professions réglementées.
b) La jurisprudence Hocsman et la nécessaire modification de l’ordonnance du 30 mai 2008
D’après les informations fournies au rapporteur par le cabinet de la ministre de la santé et du sport, dans le cadre du comité pour la reconnaissance des qualifications professionnelles qui s’est tenu le 10 juin 2008, la Commission a alerté le secrétariat général aux affaires européennes que l’article 23 de l’ordonnance du 30 mai 2008 précitée devait être modifié à peine de poursuites de la Cour justice des communautés européennes (CJCE).
L’article 23 de l’ordonnance a modifié les dispositions du code de la santé publique relatives à l’exercice des professions médicales, notamment son article L. 4111-2. Le II cet article dispose que l’autorité compétente peut autoriser un ressortissant d’un État membre de l’Union européenne ou de l’Espace économique européen, titulaire d’un titre de formation délivré par un État tiers non membre de l’Union européenne et reconnu dans un État membre autre que la France, à exercer une profession médicale, mais prévoit cependant que « si l’examen des qualifications professionnelles attestées par ce titre et fondées sur l’expérience professionnelle pertinente » de l’intéressé fait apparaître des « différences substantielles au regard des qualifications requises », ce dernier peut être soumis à l’une des mesures de compensation décrites précédemment.
La Commission considère que ces dispositions sont trop restrictives au regard de la jurisprudence Hocsman. Sur renvoi préjudiciel du tribunal administratif de Châlons-en-Champagne, la CJCE avait rendu un arrêt le 14 septembre 2000 (23)dans lequel elle jugeait que dans une telle situation, les autorités de l’État membre concerné étaient « tenues de prendre en considération l’ensemble des diplômes, certificats et autres titres, ainsi que l’expérience pertinente de l’intéressé, en procédant à une comparaison entre, d’une part, les compétences attestées par ces titres et cette expérience, et, d’autre part, les connaissances et qualifications exigées par la législation nationale ».
Alors que dans l’article L. 4111-2 modifié par l’ordonnance, seul le titre de formation obtenu dans l’État tiers est pris en compte pour déterminer les qualifications professionnelles de l’individu, la jurisprudence de la CJCE invite à considérer « l’ensemble des diplômes, certificats et autres titres ».
Devant la nécessité de procéder aux modifications législatives demandées par la Commission le plus rapidement possible, le 1° du I (alinéas 1 et 2) du présent article habilite le Gouvernement à modifier par ordonnance, dans un délai de cinq mois à compter de la publication de la loi, les articles 4, 23 et 27 à 40 de l’ordonnance du 30 mai 2008. Il vise ainsi à prendre en compte l’interprétation de la jurisprudence Hocsman donnée par la Commission, qui s’applique à toutes les professions réglementées.
C’est pourquoi il est proposé de modifier les articles de l’ordonnance relatifs à l’ensemble des professions de santé, afin de préciser, conformément à la jurisprudence Hocsman, que les qualifications professionnelles prises en compte pour déterminer si l’intéressé sera ou non soumis à des mesures compensatoires sont celles attestées par l’ensemble des titres obtenus.
2. Adaptation du droit français en matière de reconnaissance des qualifications des cycles d’études médicales
a) Le droit en vigueur
L’article L. 632-12 du code de l’éducation prévoit que des décrets en Conseil d’État déterminent « les conditions dans lesquelles les ressortissants des États membres de la Communauté européenne, de la principauté d'Andorre ou des États parties à l'accord sur l'Espace économique européen autres que la France, titulaires d'un diplôme de fin de deuxième cycle des études médicales ou d'un titre équivalent, peuvent accéder à un troisième cycle de médecine générale ou spécialisée ».
L’article 1er du décret n° 2004-67 du 16 janvier 2004 relatif à l’organisation du troisième cycle des études médicales reprend cette formulation, prévoyant que peuvent accéder au troisième cycle des études médicales « les étudiants ayant validé le deuxième cycle des études médicales en France » et « les étudiants ressortissants des États membres de la Communauté européenne, de la Confédération suisse, de la Principauté d'Andorre ou des États parties à l'accord sur l'Espace économique européen, autres que la France, titulaires d'un diplôme de fin de deuxième cycle des études médicales ou d'un titre équivalent délivré par l'un de ces États ». Le décret laisse à un arrêté des ministres en charge de l’enseignement supérieur et de la santé le soin de déterminer les conditions dans lesquelles sont appréciées ces équivalences.
En application de ces dispositions, il est impossible à un étudiant de nationalité française ayant obtenu un diplôme de fin de deuxième cycle de médecine dans un autre État membre de l’Union européenne, la Confédération suisse, la Principauté d’Andorre ou un État partie à l’Espace économique européen de se présenter aux épreuves classantes nationales (ECN) pour accéder au troisième cycle en France. Ces dispositions étaient initialement prévues pour éviter un contournement de la règle du numerus clausus limitant l’accès aux études médicales en France.
b) De nécessaires mesures d’adaptation au droit communautaire
La directive européenne 2005/36/CE du Parlement européen et du Conseil relative à la reconnaissance des qualifications professionnelles pose le principe de la reconnaissance automatique des titres de formation de médecin sur la base d’une coordination des « conditions minimales de formation ». L’article 24 de cette directive définit la « formation médicale de base » qui garantit que l’intéressé a acquis un certain nombre de connaissances et compétences.
Au regard de cette directive et des autres règles communautaires qui organisent la libre circulation et la reconnaissance mutuelle des titres de formation, l’impossibilité pour les étudiants français ayant obtenu un diplôme de deuxième cycle d’études médicales dans les pays mentionnés précédemment de se présenter aux ECN pourrait donc constituer une discrimination injustifiée.
D’ailleurs, plusieurs recours précontentieux contre la France ont été déposés devant la Commission européenne, qui dénoncent ces dispositions comme étant contraires au traité instituant la Communauté européenne. Les ministères de la santé et de l’enseignement supérieur se sont engagés à modifier la réglementation dans les plus brefs délais.
C’est pourquoi il est proposé que le Gouvernement ouvre aux Français la possibilité de se présenter aux ECN en faisant valoir l’équivalence d’un deuxième cycle réalisé dans les États mentionnés ci-dessus. À cette fin, le 2° du I du présent article (alinéa 3) prévoit que le Gouvernement est autorisé à prendre par ordonnance, dans un délai de cinq mois à compter de la publication de la loi, les mesures nécessaires pour compléter le dispositif de reconnaissance des qualifications des cycles d’études médicales prévu à l’article L. 632-12 du code de l’éducation.
3. Adaptation du droit français en matière de dispositifs médicaux
a) Le droit en vigueur
Les règles relatives à la sécurité et aux performances des dispositifs médicaux ont été harmonisées par la directive 90/385/CEE du 20 juin 1990 relative aux dispositifs médicaux implantables actifs, suivie de la directive 93/42/CEE du 14 juin 1993 relative aux dispositifs médicaux et enfin, de la directive 98/79/CE du 27 octobre 1998 relative aux dispositifs médicaux de diagnostic in vitro.
Le code de la santé publique distingue les « dispositifs médicaux » des « dispositifs médicaux de diagnostic in vitro ». L’article L. 5211-1 du code de la santé publique définit le dispositif médical comme un appareil, un équipement, une matière, un produit, à l’exception des produits d’origine humaine, ou tout article, y compris un accessoire ou un logiciel, destiné à être utilisé chez l’homme à des fins médicales. Un tel dispositif est dit « implantable actif » s’il est conçu pour être implanté dans le corps humain ou dans un orifice naturel et dépend pour son fonctionnement d’une source d’énergie autre que celle générée directement par le corps humain ou par la pesanteur.
La notion de dispositif médical couvre ainsi environ 10 000 articles très divers allant des lunettes et pansements jusqu’aux stimulateurs cardiaques et aux instruments d’imagerie médicale ou de chirurgie invasive. Les dispositifs médicaux représentent environ 6 % des dépenses de santé de l’Union. L’harmonisation des législations relatives aux dispositifs médicaux constitue ainsi un enjeu important pour le bon fonctionnement du marché intérieur et pour la garantie d’un niveau élevé de protection de la santé et de la sécurité des personnes.
Le code de la santé publique prévoit diverses mesures pour garantir cette protection, lesquelles donnent à l’Agence française de sécurité sanitaire des produits de santé (AFSSAPS) un rôle prépondérant. Ces mesures portent d’abord sur la mise sur le marché des dispositifs médicaux : l’article L. 5211-3 du code de la santé publique prévoit que l’importation, la mise sur le marché ou mise en service des dispositifs médicaux ne peut se faire qu’après certification de conformité du dispositif, celle-ci étant établie par le fabricant lui-même, ou par un organisme agréé par l’AFSSAPS. L’article L. 1511-3-1 impose aux fabricants de dispositifs médicaux et à ceux qui les distribuent, les importent ou les exportent de se déclarer auprès de l’AFSSAPS. L’article L. 5211-4 prévoit que les données permettant d’identifier les dispositifs médicaux présentant un potentiel élevé de risques pour la santé humaine doivent être communiquées à l’AFSSAPS.
L’agence est également un acteur essentiel de la matériovigilance, c’est-à-dire de la surveillance des dispositifs médicaux présents sur le territoire national. L’AFSSAPS s’assure ainsi de leur conformité aux exigences de santé et de sécurité par l’évaluation des incidents et risques d’accident qui lui sont signalés, ou par toute action d’évaluation qu’elle mène de sa propre initiative.
b) Les évolutions apportées par la directive 2007/47/CE
La directive 2007/47/CE du 5 septembre 2007 du Parlement européen et du Conseil modifiant la directive 90/385/CEE du 20 juin 1990 du Conseil sur les dispositifs médicaux implantables actifs, la directive 93/42/CEE du 14 juin 1993 du Conseil relative aux dispositifs médicaux et la directive 98/8/CE du 16 février 1998 concernant la mise sur le marché des produits biocides vise à faciliter la mise en œuvre de la réglementation communautaire en matière de dispositifs médicaux et à améliorer le niveau de protection de la santé.
Elle fait notamment obligation aux États membres de clarifier les règles applicables en matière d’évaluation clinique, notamment en redéfinissant le concept de « surveillance clinique après mise du dispositif sur le marché ».
Par ailleurs, la directive contient plusieurs dispositions techniques sur l’information des patients en cas de dispositifs médicaux fabriqués sur mesure, sur les procédures de consultation de certains organismes, sur la confidentialité de certaines informations ou sur l’amélioration de la coordination des États membres.
La proposition met également à jour des liens avec d’autres directives, notamment celle relative aux dispositifs médicaux implantables actifs et celle sur les produits biocides. Le délai de transposition par les États membres courrait jusqu’au 21 décembre 2008, les dispositions adoptées devant prendre effet au 21 mars 2010.
Le II du présent article (alinéa 4) habilite le Gouvernement à transposer par ordonnance cette directive. D’après le projet d’ordonnance porté à la connaissance de votre rapporteur, le Gouvernement modifierait cinq dispositions législatives en application du présent article, dont quatre dans le code de la santé publique, et une dans le code de l’environnement.
La définition du dispositif médical fixée par l’article L. 5211-1 du code de la santé publique serait clarifiée et prévoirait expressément que les logiciels nécessaires au bon fonctionnement d’un dispositif médical et destinés par le fabricant à être utilisés spécifiquement à des fins diagnostiques et thérapeutiques sont des dispositifs médicaux.
Un nouvel article L. 5211-3-1 serait créé dans le même code, qui inscrirait dans la loi le principe selon lequel les dispositifs médicaux doivent faire l’objet d’un recueil et d’une évaluation de données cliniques en vue de leur mise sur le marché, ainsi que, pour certains dispositifs médicaux, d’investigations cliniques. Il serait renvoyé à un décret en Conseil d’État pour les modalités d’évaluation de ces données cliniques et la définition des catégories de dispositifs devant être soumis, sauf dérogation, à des investigations cliniques.
Par ailleurs, l’article L. 5211-4 du code de la santé publique rend obligatoire la communication à l’AFSSAPS de certaines données relatives aux dispositifs médicaux, dès lors que ceux-ci présentent « un potentiel élevé de risques pour la santé humaine » ; le champ de cette obligation serait élargi aux dispositifs qui présentent un potentiel de risque modéré.
Le projet d’ordonnance communiqué au rapporteur tend à modifier aussi l’article L. 522-1 du code de l’environnement afin d’exclure les dispositifs médicaux in vitro du champ d’application de la réglementation des produits biocides, comme c’est aujourd’hui le cas pour les dispositifs médicaux.
Le projet prévoit l’entrée en vigueur des dispositions au 21 mars 2010, conformément aux termes de l’article 4 de la directive.
Le III du présent article prévoit qu’un projet de loi de ratification est déposé devant le Parlement dans un délai de trois mois à compter de la publication de chacune des ordonnances prévues par le présent article.
*
La Commission adopte quatre amendements rédactionnels du rapporteur.
La Commission adopte l’article 21 ainsi modifié.
La Commission examine deux amendements identiques de M. Dominique Tian et M. Christian Paul, visant à mieux prendre en compte les besoins des personnes en situation de handicap dans l’ensemble des politiques de santé.
M. le rapporteur. Avis défavorable, ces dispositions relevant du règlement.
Mme Catherine Génisson. Je trouve cette argumentation un peu rapide.
La Commission rejette ces deux amendements.
Article additionnel après l’article 21
Publicité des aides consenties aux associations de patients
par les entreprises des industries de santé
La Commission examine un amendement de M. Yves Bur concernant les liens financiers pouvant exister entre des entreprises fabriquant et commercialisant des produits mentionnés dans la cinquième partie du code de la santé publique et des associations de patients.
M. Yves Bur. Les laboratoires pharmaceutiques sont censés être obligés de rendre publiques les subventions versées aux associations de patients, or, le décret les y obligeant n’étant toujours pas paru, je propose que cela soit affirmé dans la loi sans qu’un décret d’application soit de nouveau nécessaire.
M. le rapporteur. Avis favorable.
La Commission adopte cet amendement.
La Commission examine un amendement de M. Jean-Luc Préel, visant à ce que la responsabilité civile professionnelle de tous les médecins salariés soit couverte par l’assurance de leur employeur.
M. Jean-Luc Préel. Il importe d’éviter tout contentieux.
M. le rapporteur. Nous devons nous laisser le temps d’examiner cette question complexe avant qu’elle ne soit évoquée en séance publique.
M. Jean-Luc Préel. L’amendement est retiré.
La Commission examine un amendement de M. Olivier Jardé, tendant à instituer un nouveau dispositif de conciliation entre professionnels de santé et patients victimes d’infections nosocomiales, d’affections iatrogènes ou d’accidents médicaux.
M. le rapporteur. Là encore, un examen dans le cadre de l’article 88 du Règlement me semble s’imposer.
M. Jean-Luc Préel. L’amendement est retiré.
La Commission examine un amendement de M. Yves Bur, visant à privilégier des sanctions dissuasives pour quiconque enfreindrait la confidentialité informatique des informations médicales.
M. Yves Bur. Je propose que cette infraction soit punie de dix ans d’emprisonnement et de 500 000 euros d’amende.
M. le rapporteur. Les sanctions en vigueur – cinq ans d’emprisonnement et 300 000 euros d’amende – me semblent suffisantes. Avis défavorable.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Catherine Génisson visant à inscrire l’encadrement de la télémédecine dans le projet de loi.
La Commission examine un amendement de M. Jean-Luc Préel tendant à préciser que la dispensation de médicaments effectuée sous la responsabilité d’un pharmacien d’officine avec déconditionnement et reconditionnement ne nécessite pas de nouvelle autorisation de mise sur le marché.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement, qui relève du domaine réglementaire.
M. Jean-Luc Préel. Dans le cadre de la discussion du projet de loi de financement de la sécurité sociale pour 2009, un décret sur ce sujet avait été annoncé, mais celui-ci n’a toujours pas été publié.
M. Yves Bur. Il faut rappeler qu’un groupe de travail étudie aujourd’hui cette question au ministère en charge de la santé.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant à confier la dispensation des médicaments dans les établissements d’hébergement pour personnes âgées dépendantes (EHPAD) dépourvus de pharmacie à usage intérieur à un pharmacien d’officine lié à l’EHPAD par un contrat.
Article additionnel après l’article 21
Regroupement des centres hospitaliers comportant une structure d’accueil des victimes d’infractions pénales au sein de fédérations médicales inter-hospitalières de médecine légale
La Commission examine un amendement de M. Jean-Luc Préel tendant à ouvrir la possibilité aux centres hospitaliers comportant une structure d’accueil des victimes d’infractions pénales de se regrouper au sein de fédérations médicales inter-hospitalières de médecine légale.
M. Jean-Luc Préel. Il s’agit en particulier de prendre en considération les cas de viols.
Suivant l’avis favorable du rapporteur, la Commission adopte cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Olivier Jardé présenté par M. Claude Leteurtre proposant une modification de l’article L. 6154-3 du code de la santé publique relatif au calcul de la redevance due à l’hôpital par les praticiens hospitaliers à temps plein exerçant une activité libérale dans les établissements publics de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant notamment à accroître les pouvoirs de la conférence médicale d’établissement (CME) dans les cliniques privées.
Article additionnel après l’article 21
Conciliation entre le principe du contradictoire et le respect du secret médical s’agissant de la procédure à suivre en cas de contestation du montant de la rente allouée au salarié après un accident de travail
La Commission examine un amendement de M. Olivier Jardé présenté par M. Claude Leteurtre tendant à favoriser la conciliation entre le principe du contradictoire et le respect du secret médical s’agissant de la procédure à suivre en cas de contestation du montant de la rente allouée au salarié après un accident de travail.
M. Claude Leteurtre. Cet amendement vise à répondre à une difficulté réelle liée à l’obligation du respect du secret médical ainsi qu’à la multiplication des recours des employeurs devant les tribunaux d’incapacité.
M. le rapporteur. Cette disposition, qui avait été validée par le Gouvernement et un groupe de travail constitué à cet effet, avait ensuite été censurée par le Conseil constitutionnel lorsque celui-ci s’était prononcé, à l’automne, sur le projet de loi de financement de la sécurité sociale pour 2009. Je suis favorable à son adoption.
La Commission adopte cet amendement.
La Commission examine un amendement de M. Claude Leteurtre tendant à préciser que les praticiens-conseil sont garants de la confidentialité des données médicales détenues par les organismes d’assurance maladie.
M. Claude Leteurtre. Il s’agit par cet amendement d’éviter que les directions des caisses d’assurance maladie puissent en quelque sorte passer au-dessus des médecins conseils. Il en va aussi de la prise en considération de la fragilité des malades.
M. le rapporteur. Le secret médical est déjà assuré par des règles strictes, y compris pour ce qui concerne les personnels qui ne sont pas médecins. C’est pourquoi je ne suis pas favorable à l’adoption de cet amendement.
La Commission rejette cet amendement.
Article additionnel après l’article 21
Accès des assurés sociaux aux données relatives aux prestations d’assurance maladie ainsi qu’à l’historique permettant d’identifier les médecins qui ont consulté leur relevé
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Claude Leteurtre donnant aux assurés sociaux accès aux données relatives aux prestations d’assurance maladie ainsi qu’à l’historique permettant d’identifier les médecins qui ont consulté leurs relevés.
La Commission examine un amendement de M. Jean-Luc Préel tendant à ce qu’aucune majoration du ticket modérateur ne soit appliquée pour les consultations réalisées en dehors du parcours de soins en établissements et services médico-sociaux, en médecine humanitaire ou dans un centre de planification ou d’éducation familiale.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement, dont le dispositif relève du jeu conventionnel.
Mme Catherine Génisson. Cela n’est pas exact.
M. Jean-Luc Préel. Le jeu conventionnel ne concerne pas la médecine humanitaire.
M. le rapporteur. Il s’agit pourtant bien, en l’espèce, de déroger au parcours de soins.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant notamment à favoriser le développement de la chirurgie ambulatoire en milieu extrahospitalier par des règles de prise en charge spécifiques.
La Commission examine un amendement de Mme Catherine Génisson ouvrant la possibilité, dans certaines conditions, aux personnes dont les ressources sont inférieures au seuil de pauvreté de bénéficier d’une couverture maladie complémentaire.
Mme Catherine Génisson. Il s’agit, par-delà l’aspect humanitaire de la question, d’un réel problème de santé publique.
M. le rapporteur. Cet amendement pourrait poser un problème de recevabilité financière au regard des règles posées par l’article 40 de la Constitution.
En outre, 4,5 millions de Français bénéficient aujourd’hui de la couverture maladie universelle (CMU).
Enfin un dispositif est aujourd’hui à l’étude afin de revaloriser l’aide à l’acquisition d’une complémentaire santé (ACS).
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
La Commission examine un amendement de M. Jean-Luc Préel tendant à renvoyer à un décret en Conseil d’État le soin de préciser les actes chirurgicaux sous anesthésie qui peuvent être effectués en cabinet.
M. Jean-Luc Préel. Ce dispositif est essentiel s’agissant des interventions pour la cataracte, très fréquemment effectuées en cabinet dans les autres pays.
M. Pierre Morange, président. Cet amendement avait déjà été présenté dans le cadre de la discussion du projet de loi de financement de la sécurité sociale pour 2009, mais il n’y avait pas sa place.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement car nous sommes dans l’attente d’un avis de la Haute autorité de santé (HAS) sur cette question.
M. Jean-Luc Préel. La Caisse nationale d’assurance maladie y est très favorable.
M. Pierre Morange, président. Il revient de fait à la seule HAS de procéder à la validation des bonnes pratiques médicales.
La Commission rejette cet amendement.
La Commission examine un amendement de M. Jean-Luc Préel relatif au régime du diplôme interuniversitaire de spécialisation (DIS).
M. le rapporteur. Cette initiative est satisfaite par un amendement qui a été précédemment adopté.
L’amendement est retiré.
La Commission examine un amendement de M. Jean-Marie Le Guen présenté par Mme Catherine Génisson ouvrant la possibilité d’une prise en charge des nuitées d’hôtel des parents accompagnant un enfant malade hospitalisé loin de son domicile.
Mme Catherine Génisson. Cet amendement veut insister sur l’importance de l’accompagnement affectif et psychologique des enfants malades.
M. le rapporteur. Cet amendement soulève des difficultés d’ordre rédactionnel. Il est peu normatif.
En outre, les assurances et mutuelles offrent déjà certaines possibilités d’hébergement.
Enfin, cette initiative pourrait poser des problèmes de recevabilité financière.
M. Jean Mallot. Le rapporteur pourrait alors sous-amender cet amendement…
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
La Commission examine un amendement de M. Christian Paul présenté par Mme Catherine Génisson tendant à prévoir la présentation au Parlement, avant le 31 décembre 2009, d’un rapport sur les conditions d’attribution de la couverture complémentaire de la couverture maladie universelle (CMU).
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement car le fonds chargé de gérer cette couverture complémentaire publie déjà un rapport annuel très complet.
La Commission rejette cet amendement.
La Commission examine un amendement de M. Jean-Luc Préel tendant à prévoir que les statuts de médecin inspecteur de santé publique et de praticien hospitalier qualifiés en santé publique seront harmonisés par décret.
M. Jean-Luc Préel. Il s’agit de prendre en considération le rôle essentiel assuré par les médecins inspecteurs et de traiter les difficultés statutaires auxquelles ils sont confrontés. Je rappelle que 110 postes sont vacants.
M. le rapporteur. La rédaction de cet amendement est incertaine. En outre, le ministère en charge de la santé mène actuellement des travaux sur cette question. Je suis donc défavorable à son adoption.
La Commission rejette cet amendement.
TITRE III
PRÉVENTION ET SANTÉ PUBLIQUE
La Commission examine un amendement de Mme Catherine Lemorton tendant à favoriser la mise en œuvre d’un répertoire des équivalents thérapeutiques.
M. le rapporteur. La loi de finances pour 2009 a déjà élargi le répertoire ouvrant la possibilité de certaines substitutions des pharmaciens aux médecins. Il ne convient pas d’aller au-delà.
Mme Catherine Génisson. Mais on vient de proposer, par l’adoption d’un amendement précédent, la création d’un statut de pharmacien traitant !
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Article additionnel avant l’article 22
Rôle de veille de la Haute autorité de santé en matière d’affichage
par les sites informatiques dédiés à la santé certifiés
sur leur page d’accueil des hyperliens
vers les autres sites français dédiés à la santé et aux médicaments
La Commission examine un amendement de Mme Catherine Lemorton tendant à confier à la Haute autorité de santé le soin de veiller à ce que les sites informatiques dédiés à la santé certifiés affichent sur leur page d’accueil des hyperliens vers les sites informatiques publics français dédiés à la santé et aux médicaments.
Mme Catherine Lemorton. Cette mesure vise à traduire une préconisation du rapport de la Mission d’évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS) sur la prescription, la consommation et la fiscalité des médicaments. En outre, elle est en cohérence avec le dispositif prévu à l’article 22 du projet de loi, relatif à l’éducation thérapeutique.
Suivant l’avis favorable du rapporteur, la Commission adopte cet amendement.
Article additionnel avant l’article 22
Création d’une base de données administratives et scientifiques
sur le médicament
La Commission examine un amendement de Mme Catherine Lemorton tendant à favoriser la création d’une base de données administratives et scientifiques sur le médicament.
Mme Catherine Lemorton. Il s’agit de créer une base exhaustive, rendue publique, qui soit sans aucun lien avec l’industrie pharmaceutique.
M. le rapporteur. Je ne suis pas favorable à la rédaction proposée, qui met l’accent sur le rôle de la Haute autorité de santé, alors que celle-ci n’est pas l’unique producteur d’information. En outre, certaines bases de données sont aujourd’hui en cours de constitution.
M. Pierre Morange, président. Il est vrai que cette initiative correspond à une préconisation du rapport de la MECSS précité. Mais compte tenu des travaux en cours qui viennent d’être rappelés, il convient d’attendre le prochain projet de loi de financement de la sécurité sociale pour légiférer, le cas échéant, sur cette question.
Mme Catherine Génisson. Autrement dit, attendre la saint glin-glin !
M. Pierre Morange, président. Non, car il faut aussi compter avec le travail de contrôle parlementaire, notamment par la MECSS.
Mme Catherine Lemorton. Il serait pourtant important que le gouvernement se prononce en séance publique sur cette question.
M. Pierre Morange, président. Dans ce cas, cette initiative peut être adoptée comme amendement d’appel.
La Commission adopte cet amendement.
Article additionnel avant l’article 22
Mission impartie à la Haute autorité de santé de tenir à jour une liste
de médicaments classés selon le niveau d’amélioration
du service médical rendu pour chacune de leurs indications
La Commission examine un amendement de Mme Catherine Lemorton tendant à conférer à la Haute autorité de santé la mission de tenir à jour une liste de médicaments classés selon le niveau d’amélioration du service médical rendu pour chacune de leurs indications.
Mme Catherine Lemorton. Il s’agit de favoriser une hiérarchisation, pour une même pathologie, des différents traitements existants.
M. le rapporteur. Un tel dispositif pourrait se révéler contreproductif et conduire à des prescriptions systématiques des médicaments les plus récents et donc les plus chers.
Mme Catherine Lemorton. De telles pratiques, comme a eu l’occasion de le mettre en évidence la Cour des comptes, ont déjà cours !
M. Pierre Morange, président. Il s’agit là encore d’une préconisation de la MECSS. Il existe de fait sur ce sujet une certaine inertie, qu’il pourrait être bon que la Haute autorité de santé puisse constater.
M. Yves Bur. Il faut mettre à la disposition des prescripteurs des informations claires.
M. le rapporteur. Il me semble préférable de redéposer cet amendement en vue de la séance publique.
Contrairement à l’avis du rapporteur, la Commission adopte cet amendement.
La Commission examine un amendement de Mme Catherine Lemorton instaurant une pénalité financière pour les entreprises ne respectant pas les engagements souscrits en application du 4° bis de l’article L. 162-17-4 du code de la sécurité sociale.
M. le rapporteur. Le mécanisme de sanction a déjà été renforcé dans le cadre de la dernière loi de financement de la sécurité sociale. Cet amendement ne me paraît pas opportun.
La Commission rejette cet amendement.
La Commission examine un amendement de Mme Catherine Lemorton établissant un dispositif de révision à la baisse du prix des molécules innovantes, médicaments et dispositifs médicaux récents.
M. le rapporteur. Un tel dispositif mobiliserait des moyens administratifs considérables pour des résultats aléatoires.
La Commission rejette cet amendement.
Article 22
Éducation thérapeutique du patient
Le présent article a pour objet de promouvoir l’éducation thérapeutique du patient en lui donnant un fondement législatif solide. Il est donc proposé de créer un nouveau titre dans le code de la santé publique consacré à l’éducation thérapeutique.
1. L’éducation thérapeutique : un enjeu de santé publique majeur
Selon la définition qu’en a donné l’Organisation mondiale de la santé (OMS) en 1998, l’éducation thérapeutique « a pour objet de former le malade pour qu’il puisse acquérir un savoir faire adéquat, afin d’arriver à un équilibre entre sa vie et le contrôle optimal de sa maladie. L’éducation thérapeutique du patient est un processus continu qui fait partie intégrante des soins médicaux. L’éducation thérapeutique du patient comprend la sensibilisation, l’information, l’apprentissage, le support psychosocial, tous liés à la maladie et au traitement. La formation doit aussi permette au malade et à sa famille de mieux collaborer avec les soignants. »
Dans le récent rapport consacré, à la demande de la ministre, à ce sujet par M. Christian Saout (24), il est proposé une définition plus opérationnelle, centrée sur le besoin d’autonomie du patient atteint d’une maladie chronique : « L’éducation thérapeutique s’entend comme un processus de renforcement des capacités du malade et/ou de son entourage à prendre en charge l’affection qui le touche, sur la base d’actions intégrées au projet de soins. Elle vise à rendre le malade plus autonome par l’appropriation de savoirs et de compétences afin qu’il devienne l’acteur de son changement de comportement, à l’occasion d’événements majeurs de la prise en charge (initiation du traitement, modification du traitement, événements intercurrents,…) mais aussi plus généralement tout au long du projet de soins, avec l’objectif de disposer d’une qualité de vie acceptable. »
Cette accentuation de l’autonomie est rendue nécessaire par le contexte de santé publique dans lequel s’inscrit cette promotion de l’éducation thérapeutique, à savoir le développement des maladies chroniques. Selon l’OMS, les maladies chroniques constitueront la principale source d’incapacités physique, mentale, sociale dans le monde d’ici 2020. Ce développement est lié à l’espérance de vie qui s’allonge et s’allongera encore pour nombre de nos concitoyens. Il résulte aussi des technologies nouvelles de diagnostic ou de soin qui permettent de prendre en charge mieux et bien plus tôt ceux qui en ont besoin. Il tient aussi dans les suites de certaines épidémies qui, après la phase aiguë, peuvent se chroniciser, comme par exemple les infections à VIH et les hépatites.
En France, 15 millions de personnes, soit près de 20 % de la population, sont atteintes plus ou moins sévèrement de maladies chroniques dont 2,5 millions pour le diabète, 3 millions pour la bronchite chronique, 3,5 millions pour l’asthme, 2,5 millions pour l’insuffisance rénale chronique. Parmi elles, 8 millions de personnes relevant du régime général bénéficient, au 31 décembre 2007, d’une prise en charge en affections de longue durée (ALD). Cette montée de la prévalence des maladies chroniques représente un véritable défi pour le système de santé afin de mieux prendre en charge et de préserver la qualité de vie de ces personnes.
Le ministère de la santé a pris la mesure des enjeux liés au développement des maladies chroniques en présentant au printemps 2007 un Plan 2007-2011 sur la qualité de vie des personnes atteintes de maladies chroniques qui comprenait un volet consacré à l’éducation thérapeutique. La ministre de la santé a voulu aller plus loin en inscrivant dans le code de la santé publique la notion d’éducation thérapeutique afin de lui conférer un cadre législatif précis.
2. Des pratiques d’éducation thérapeutique aujourd’hui insuffisantes
L’éducation thérapeutique est aujourd’hui une activité essentiellement pratiquée en milieu hospitalier : une étude récente de l’Institut national de prévention et d’éducation à la santé (INPES) (25) fait ressortir que cette pratique est déclarée majoritairement prioritaire au sein des établissements (69 % des établissements). Près d’un tiers des établissements dispose d’une ou plusieurs personnes chargées de coordonner les activités d’éducation thérapeutique du patient. Un établissement sur cinq dispose de personnes ayant un temps dédié à cette mission.
Les établissements de santé sont en effet des lieux « naturels » pour le développement de programmes d’éducation thérapeutique du patient. Tout d’abord l’exigence de pluridisciplinarité ou de pluri-professionnalité pour construire les réponses adaptées aux besoins des personnes se trouve plus aisément en milieu hospitalier. Ensuite, par leur masse critique les hôpitaux, dont certains affichent un volontarisme exemplaire, peuvent dégager des crédits importants en matière de transversalité des équipes ou de guidance méthodologique. Enfin, le passage par l’hôpital pour une période donnée offre le temps nécessaire pour aborder avec un patient les apports que pourrait lui délivrer son implication dans une action d’éducation thérapeutique, laquelle se déroule le plus souvent au sein de l’hôpital qui dispose des lieux pour le faire.
En ville, par contre, les initiatives sont peu nombreuses et restées pour la plupart expérimentales alors que les patients atteints de maladie chronique résident à domicile.
Le rapport Saout précité fait le constat suivant :
– l’hétérogénéité des programmes mis en place concerne l’organisation des activités et la structuration des programmes, la diversité des pathologies chroniques éligibles à ces programmes comme leur durée ou la formation des éducateurs ;
– la faiblesse du nombre de patients impliqués est une constante : la HAS parle de « l’ampleur du décalage observé entre l’offre de soins et la prévalence des patients atteints de maladie chronique » ;
– la place du médecin traitant et de manière plus large l’implication des médecins libéraux restent relativement marginales ;
– le financement national par patient et par an des actions d’éducation thérapeutique présente une dispersion surprenante
– l’évaluation médico-économique des pratiques d’éducation thérapeutique comme de celles liées à l’accompagnement du patient méritent d’être systématiquement développée et approfondie.
C’est à l’ensemble de ces insuffisances que tente de répondre le dispositif de l’article 22.
3. Le dispositif proposé
Le présent article crée dans le livre Ier de la première partie du code de la santé publique un titre VI intitulé « Éducation thérapeutique du patient ». Ce titre comprend un chapitre unique et quatre articles dont un est consacré, non à l’éducation thérapeutique mais aux actions d’accompagnement du patient. C’est pourquoi le rapporteur proposera un amendement complétant l’intitulé du nouveau titre.
a) L’inscription de l’éducation thérapeutique dans la loi et la formation
Le nouvel article L. 1161-1 inscrit clairement l’éducation thérapeutique dans le parcours de soin du patient avec l’objectif affiché de faire de ce dernier, malgré l’étymologie, un acteur de sa maladie, le patient ne devant plus vivre son traitement comme un assujettissement. Ainsi consacrée par la loi, l’éducation thérapeutique pourra participer pleinement à une politique de prévention ambitieuse et innovante.
Le second alinéa de cet article renvoie à un décret la détermination des compétences nécessaires à l’éducation thérapeutique. S’il y a consensus pour estimer qu’il ne s’agit pas là d’un nouveau métier, il est également considéré que la mise en œuvre d’un programme d’éducation thérapeutique requiert des compétences spécifiques ; la Haute autorité de santé (HAS) a défini une liste, non exhaustive, des compétences nécessaires à la mise en œuvre des activités éducatives au sein d’un programme : compétences relationnelles, pédagogiques et d’animation, méthodologiques et organisationnelles, biomédicales et de soins. L’acquisition de ce panel de compétences, sur lesquelles les principaux acteurs s’accordent, nécessite une formation spécifique, adaptée et reconnue.
Cela passe à la fois par un renforcement de la formation initiale consacrée à l’éducation thérapeutique et le développement d’une offre de formation continue, répondant aux mêmes critères, en particulier pour les professionnels de santé paramédicaux.
b) L’établissement d’un cahier des charges
Le nouvel article L. 1161-2 prévoit que les programmes d’éducation thérapeutique devront se conformer à un cahier des charges défini par arrêté du ministre chargé de la santé.
Cette disposition vise à répondre au constat d’une très grande hétérogénéité des programmes d’éducation thérapeutique (contenu des programmes, file active de patients, niveau de formation des professionnels, coût de prise en charge…).
L’éducation thérapeutique du patient fait pourtant l’objet d’une définition par l’OMS (1998) qui précise notamment ses objectifs, sa place dans le parcours de soins et les activités qui la composent. Plus récemment, en juin 2007, la HAS et l’Institut national de prévention et d’éducation pour la santé (INPES), à la demande de la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS), ont élaboré conjointement un guide méthodologique sur la structuration de programmes en éducation thérapeutique du patient.
L’État doit maintenant aller plus loin en proposant un cahier des charges national, qui précise un cadre d’actions et les objectifs poursuivis par les programmes d’éducation thérapeutique du patient et qui définisse, a minima, les critères de qualité de ces programmes. Le rapport Saout identifie quatre critères de qualité qui pourraient être constitutifs de ce cahier des charges national : la structure et le contenu du programme, les personnes éligibles, l’équipe pluridisciplinaire, l’évaluation du déroulement des programmes et des compétences acquises.
Le guide méthodologique réalisé par la Haute autorité de santé (HAS) et l’Institut national de prévention et d’éducation à la santé (INPES) (26) pourra certainement fournir la base de l’élaboration des critères de qualité pour l’élaboration d’un programme d’éducation thérapeutique du patient.
c) Le pilotage, le financement et l’évaluation des programmes d’éducation thérapeutique
Au-delà de l’hétérogénéité du contenu des programmes d’éducation thérapeutique, on constate une certaine dispersion des acteurs et la nécessité d’un pilotage unifié de ce volet de la politique de prévention. L’article L. 1161-3 fait de l’agence régionale de santé ce pilote. De par sa vocation transversale et son ancrage local, l’agence semble en effet la structure la plus à même de favoriser une plus grande implication de la médecine ambulatoire dans cette politique et de favoriser les expérimentations.
Les ARS auront donc pour mission de contractualiser avec les promoteurs de programmes d’éducation thérapeutique afin de prévoir leur financement (les ARS ont vocation à gérer l’ensemble des fonds concourant aujourd’hui à cette politique : MIGAC, MIG, FNPEIS…). Pour les programmes déjà existants, ces conventions permettront également d’établir un calendrier de mise en conformité avec le cahier des charges national évoqué ci-dessus. Enfin, il reviendra aux ARS de procéder à l’évaluation des programmes mis en œuvre.
d) Les actions d’accompagnement des patients
L’article L. 1161-4 inscrit dans la loi la notion d’« actions d’accompagnement des patients ». Ce terme recouvre une très grande hétérogénéité d’actions, du fait de la nature et de l’assise financière de leurs promoteurs, mais également des objectifs poursuivis. Elles sont souvent conduites en milieu associatif mais sont également parfois proposées dans des logiques de management par des assurances publiques ou privées.
À ce jour, les actions d’accompagnement n’ont fait l’objet d’aucun bilan national, comme le souligne le rapport Saout, ni de recommandations de la HAS. Le projet de loi propose donc une définition précise de ce que sont les actions d’accompagnement des patients et prévoit que sera élaboré un cahier des charges national qui définira des principes et des critères de qualité : les programmes d’accompagnement proposés aux personnes malades devront donc dès lors se conformer à ce cahier des charges.
*
La Commission examine un amendement de M. Marc Bernier introduisant la notion de « responsabilisation » du patient.
M. Marc Bernier. La santé constitue un droit pour le malade mais implique également une responsabilité. Il semble nécessaire de sensibiliser également les patients sur le fonctionnement et les coûts du système sanitaire.
M. le rapporteur. Le terme « responsabilisation » est trop culpabilisant.
La Commission rejette cet amendement.
La Commission examine un amendement de M. Yves Bur posant le principe d’un « plan de soins coordonnés » englobant l’éducation thérapeutique et les actions d’accompagnement.
M. le rapporteur. Un tel dispositif ne pourrait être généralisé immédiatement et le Gouvernement envisage dans un premier temps des expérimentations. Mon avis est donc défavorable.
La Commission rejette cet amendement.
M. Marc Bernier retire un amendement de conséquence de son amendement précédent sur la notion de « responsabilisation » du patient.
La Commission examine un amendement de Mme Catherine Lemorton insérant le mot : « intégrante » après les mots : « fait partie » à l’alinéa 5 de l’article 22.
M. le rapporteur. Cet amendement pourrait avoir pour conséquence que le parcours de soins devienne opposable, ce qui entraînerait des déremboursements.
Mme Catherine Génisson. Est-ce qu’un tel risque n’existe pas même sans que l’amendement soit adopté ? Il conviendra d’interroger le Gouvernement.
La Commission rejette cet amendement.
La Commission examine un amendement de M. Dominique Tian réservant exclusivement aux professionnels de santé les compétences pour dispenser l’éducation thérapeutique.
M. le rapporteur. Je suis réservé sur cet amendement car les programmes d’éducation thérapeutiques doivent certes être pilotés par les professionnels de santé, mais peuvent être mis en œuvre avec l’aide d’autres professionnels.
La Commission rejette cet amendement.
La Commission examine un amendement de Mme Catherine Lemorton précisant que les programmes d’éducation thérapeutique tiennent compte de la diversité des situations, sont appliqués au niveau local après concertation et ne sont pas opposables.
M. le rapporteur. La prise en compte des situations locales sera de la compétence des agences régionales de santé. Quant à l’opposabilité, la ministre s’est engagée très clairement sur ce point lors de son audition. Je suis donc défavorable à cet amendement.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de conséquence de M. Dominique Tian réaffirmant la place des professionnels de santé à l’alinéa 8 de l’article 22.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Catherine Lemorton précisant que le financement des programmes d’éducation thérapeutique doit être majoritairement public.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Catherine Lemorton disposant que l’évaluation de l’éducation thérapeutique est effectuée selon des critères établis au niveau national en tenant compte des données de terrain.
La Commission examine un amendement de Mme Valérie Boyer disposant que les structures associatives peuvent devenir des promoteurs d’éducation thérapeutique.
Mme Valérie Boyer. De plus en plus d’associations travaillent sur les questions de prévention en santé publique. Il serait judicieux pour les agences régionales de santé de les répertorier et de les impliquer dans leurs programmes.
M. le rapporteur. Ce que demande cet amendement est déjà possible dans le projet de loi. Il n’est pas utile de faire une liste des organismes susceptibles de faire de l’éducation thérapeutique.
Mme Valérie Boyer retire son amendement.
La Commission examine un amendement de Mme Catherine Lemorton interdisant aux entreprises pharmaceutiques de conduire tout contact personnalisé et toute démarche directe ou indirecte d’information, de formation ou d’éducation à destination du public relative à un médicament prescrit.
Mme Catherine Lemorton. Lors de son audition la ministre a tenu des propos en ce sens. Les choses doivent être clairement inscrites dans la loi.
M. le rapporteur. Il me semble que le Gouvernement va présenter un amendement en ce sens, qui encadrera la participation des financements privés à l’éducation thérapeutique.
M. Guy Lefrand. Il faut prendre en compte le fait que la réglementation communautaire autorise les laboratoires à faire de l’éducation thérapeutique.
M. Yves Bur. Ce n’est pas tout à fait exact. La réglementation communautaire n’est pas encore arrêtée et la licence laissée aux laboratoires concernerait plutôt l’information que l’éducation.
M. Pierre Morange, président. La mission d’évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS) a un avis catégoriquement opposé à l’intervention des laboratoires dans ce domaine. Toutefois, dans certains protocoles et sous réserve d’un encadrement strict, un rôle des laboratoires est envisageable.
M. Jean Mallot. Ce type de dérogation ne serait pas contradictoire avec le texte de l’amendement.
M. Richard Mallié. Je suis contre cet amendement, qui n’est pas très clair. Est-ce qu’à la limite il ne prohiberait pas les notices d’information sur les médicaments ?
M. Yves Bur. Les notices sont réglementées par l’AFSSAPS et ne sont pas concernées. Ce que souhaite la ministre de la santé, c’est exclure tout contact direct entre les laboratoires et les patients. Ils devront passer par la médiation d’un tiers.
Mme Catherine Génisson. La Commission pourrait adopter cet amendement pour interpeller le Gouvernement.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
La Commission rejette un amendement de conséquence présenté par Mme Catherine Lemorton.
Puis la commission adopte l’article 22 sans modification.
Article additionnel après l’article 22
Extension des missions des sages-femmes
La Commission examine un amendement de Mme Bérengère Poletti généralisant le frottis cervico-utérin et étendant les compétences des sages-femmes dans les domaines de la prescription de la contraception et du suivi gynécologique de prévention.
Mme Bérengère Poletti. J’ai été chargée d’un rapport sur cette question. Au regard notamment de la démographie médicale, il est nécessaire d’élargir les compétences des sages-femmes.
Suivant l’avis favorable du rapporteur, la Commission adopte cet amendement.
Article additionnel après l’article 22
Accès à la contraception des populations fragilisées
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Bérengère Poletti disposant que les programmes de santé publique prennent en compte les difficultés des populations fragilisées, « y compris pour leur accès à la contraception ».
Article additionnel après l’article 22
Délivrance des médicaments contraceptifs
par les services de médecine de prévention des universités
La Commission examine un amendement de Mme Bérengère Poletti disposant que dans les services de médecine de prévention des universités, la délivrance de médicaments ayant pour but la contraception et notamment la contraception d’urgence s’effectue dans des conditions définies par décret.
M. le rapporteur. Je m’interroge sur le caractère réglementaire de cet amendement.
La Commission adopte l’amendement.
La Commission examine un amendement de Mme Bérengère Poletti prévoyant l’organisation de campagnes d’information sur la contraception mettant en avant la diversité des méthodes contraceptives.
M. le rapporteur. Une telle mesure est de nature réglementaire.
Mme Bérengère Poletti. Il s’agit de donner un signal pour promouvoir les diverses méthodes contraceptives qui existent.
Mme Catherine Génisson. Qu’en pensent les gynécologues médicaux ?
La Commission rejette cet amendement.
La Commission examine un amendement de Mme Bérengère Poletti prévoyant une expérimentation de pratique des actes d’interruption volontaire de grossesse par voie médicamenteuse par les sages-femmes.
M. le rapporteur. Je ne suis pas hostile sur le principe mais sceptique sur la rédaction : en particulier faut-il cibler une région où le taux d’IVG est important ?
Mme Bérengère Poletti retire son amendement.
Article additionnel après l’article 22
Politique nationale de planning familial
La Commission examine un amendement présenté par Mme Catherine Lemorton visant à renforcer l’engagement de l’État dans le financement de la politique de planning familial.
Mme Catherine Lemorton. Il faut réaffirmer la politique nationale de planning familial, indispensable à notre pays. Comme l’adoption de toute une série d’amendements présentés par Mme Bérengère Poletti sur les problèmes de contraception vient de le confirmer, l’intitulé du titre III (« Prévention et santé publique ») du projet de loi est bien pompeux au regard de son contenu.
M. le rapporteur. Le financement des organismes intervenant dans le domaine du planning familial relève des régions.
M. Marcel Rogemont. Pourtant, cet après-midi même, au cours des questions au Gouvernement, le ministre du travail, des relations sociales, de la famille, de la solidarité et de la ville a annoncé que l’État contribuerait à leur financement.
Malgré l’avis défavorable du rapporteur, la Commission adopte l’amendement.
La Commission examine trois amendements présentés par Mme Catherine Lemorton relatifs à la santé mentale.
M. le rapporteur. Le dépôt d’un projet de loi sur la santé mentale a été annoncé pour le courant du présent semestre.
Mme Catherine Génisson. Ces amendements mettent à nouveau en évidence les carences du projet de loi sur des sujets pourtant importants.
M. Jean Mallot. Le rapporteur et, sans doute, le moment venu, le Gouvernement recourent à des argumentaires à géométrie variable. Durant l’examen du projet de loi de financement de la sécurité sociale pour 2009 à l’automne dernier, les amendements recevaient un avis défavorable au prétexte qu’ils trouveraient mieux leur place dans le présent projet de loi.
Et maintenant que nous l’examinons, on nous renvoie encore à un autre texte !
Suivant l’avis défavorable du rapporteur, la Commission rejette les trois amendements.
Article 23
Interdiction de vente d’alcool aux mineurs
Le présent article a pour objet de simplifier et de renforcer les règles relatives à l’interdiction de vente d’alcool aux mineurs.
1. Le développement des conduites d’alcoolisation massive chez les jeunes
La France, comme les autres pays d’Europe même si l’on n’atteint pas les niveaux constatés dans les pays d’Europe du Nord comme le Royaume-Uni, est en effet confrontée à un véritable problème de santé publique avec l’augmentation de la consommation d’alcool chez les jeunes et surtout le développement des pratiques d’alcoolisation massive et accélérée, communément appelée « binge drinking ».
Alors que les ivresses répétées (au moins trois fois par an) concernaient 20 % des jeunes de 17 en 2002, elles touchent aujourd’hui 26 % d’entre eux, soit une augmentation de 30% en quatre ans. Les ivresses régulières (au moins 10 fois par an) auraient, de leur côté, progressé de 52 % pour atteindre près de 10 %. Cette augmentation se retrouve aussi chez les mineurs de moins de 16 ans puisque, selon la MILDT, le nombre des hospitalisations pour ivresse de mineurs de moins de 15 ans a augmenté de 55 % entre 2004 et 2007.
Ce développement des pratiques de consommation excessive d’alcool rend indispensable une action déterminée des pouvoirs publics : c’est pourquoi l’un des premiers objectifs du Plan gouvernemental de lutte contre les drogues et la toxicomanie 2008-2011 élaboré récemment par la Mission interministérielle de lutte contre la drogue et la toxicomanie (27) est de « prévenir les conduites d’alcoolisation massive des jeunes publics et modifier les représentations par rapport à l’alcool ».
La disposition proposée ainsi que celles de l’article 24 analysées plus loin sont la première manifestation législative de ce programme.
2. Les insuffisances de la législation actuelle
L’actuel article L. 3342-1 du code de la santé publique interdit, dans les débits de boissons et tous commerces ou lieux publics, la vente ou l’offre à titre gratuit à des mineurs de moins de 16 ans de boissons alcooliques à consommer sur place ou à emporter.
L'article L. 3342-2 du code de la santé publique interdit quant à lui la vente ou l'offre à titre gratuit à des mineurs de plus de 16 ans des boissons des 3ème, 4ème et 5ème groupes destinées à être consommées sur place.
Cette disposition législative autorise la vente ou l’offre des boissons alcooliques des 1er et 2e groupes (vin, bière, poiré, hydromel, vins doux naturels, crème de cassis et jus fermentés) aux mineurs de plus de seize ans.
Seule la vente pour une consommation sur place étant explicitement interdite, la vente à emporter aux mineurs de plus de 16 ans est actuellement possible sans limitation dans les catégories de boissons alcooliques. Or, c’est précisément cette possibilité qui nourrit les pratiques de consommation excessive beaucoup plus que la consommation sur place dont le coût rend beaucoup plus difficile, pour un mineur, d’atteindre un état d’ivresse.
Par ailleurs, une enquête de l’institut LH2 réalisée en 2005 auprès d’un échantillon représentatif de professionnels de la distribution de ces boissons, a montré une absence de contrôles par les autorités et une moindre connaissance de cette législation chez les débitants à emporter.
Des mineurs de moins de seize ans peuvent donc relativement facilement se procurer de l’alcool en grande quantité dans la grande ou petite distribution.
3. Le dispositif proposé : une législation simple et uniforme
Le 1° du I modifie l’article L. 3342-1 pour interdire la vente, à emporter ou à consommer sur place, des boissons alcooliques aux jeunes de moins de 18 ans, et abroge par voie de conséquence au 2° les dispositions de l’article L. 3342-2 qui concernait spécifiquement les mineurs entre 16 et 18 ans.
Le nouvel article L. 3315-1 interdit en outre la vente aux mineurs quel qu’en soit le lieu : les dispositions actuelles limitent en effet cette interdiction aux débits de boissons, commerces et tout autre lieu public, ce qui n’inclut pas en particulier la livraison à domicile. Il autorise également la personne qui délivre la boisson, commerçant ou personne travaillant dans un débit de boissons, à exiger du client qu’il établisse la preuve de sa majorité.
Le 3° du I crée par ailleurs un nouvel article L. 3342-4 qui renvoie à un arrêté du ministre de la santé, la détermination du modèle et des lieux d’apposition de l’affiche de rappel de l’interdiction de vente d’alcool aux mineurs. Il s’agirait en particulier de la faire apposer dans les rayons « alcool » des magasins ainsi qu’aux caisses, en particulier des supermarchés. Devenu superflu, l’actuel article L. 3341-2 est abrogé par le 4° du I.
Le II de l’article modifie L. 3353-3 du code de la santé publique qui réprime le non-respect de l’interdiction posée par le I en renforçant les sanctions : il double les sanctions financières prévues en cas d’infraction (de 3 750 à 7 500 euros pour une infraction initiale et de 7 500 à 15 000 euros en cas de récidive).
Il ouvre également la possibilité de sanctionner une personne physique en lui interdisant, à titre temporaire, d’exercer les droits attachés à une licence de débits de boissons. Enfin, des peines complémentaires sont prévues pour les personnes morales.
L’interdiction de vente d’alcool aux mineurs en Europe
Interdiction de vente ou de distribution d’alcool aux mineurs ? |
Commentaires | |
Allemagne |
– Interdiction de vente et de distribution des boissons alcoolisées aux moins de 16 ans – Interdiction de vente et de distribution des spiritueux ou des boissons et aliments contenant des spiritueux (au-delà d’une quantité négligeable) aux moins de 18 ans |
|
Belgique |
– Interdiction de servir des boissons alcoolisées aux moins de 16 ans – Interdiction de vente et de distribution de spiritueux aux moins de 18 ans |
Pas d’interdiction générale de vente d’alcool aux mineurs dans les commerces |
Bulgarie |
Interdiction de vente et de distribution d’alcool aux moins de 18 ans |
|
Danemark |
– Interdiction de vente au détail de boissons contenant plus de 1.2% d’alcool aux moins de 16 ans – Interdiction de servir de l’alcool aux moins de 18 ans dans les débits de boisson |
|
Espagne |
La réglementation de la vente pour les boissons alcoolisées relève de la compétence des communautés autonomes. |
Exemple des communautés de Castilla la Mancha et de Madrid : interdiction de vente et de distribution d’alcool aux moins de 18 ans |
Finlande |
– Interdiction de vente au détail de boissons contenant plus de 1.2% d’alcool aux moins de 18 ans – Interdiction de vente au détail de boissons contenant plus de 2.8% d’alcool aux moins de 20 ans |
– Monopole d’État de la vente au détail pour les boissons contenant plus de 4.7% d’alcool – La vente d’alcool est interdite entre 20 heures et 9 heures. |
Hongrie |
Interdiction de délivrer des boissons alcoolisées aux moins de 18 ans, même à titre gratuit |
La législation semble appliquée avec difficulté. |
Islande |
Interdiction de vente de boissons contenant plus de 2.25% d’alcool aux moins de 20 ans |
|
Italie |
Interdiction de vente d’alcool aux moins de 16 ans |
La vente d’alcool après 2 heures du matin est interdite de manière générale. |
Norvège |
– Interdiction générale de vente d’alcool aux moins de 18 ans – Interdiction de vente de boissons contenant plus de 22% d’alcool aux moins de 20 ans |
|
Pays-Bas |
– Interdiction de vente et de distribution d’alcool aux moins de 16 ans – Interdiction de vente et de distribution de boissons contenant plus de 15% d’alcool aux moins de 18 ans |
« Happy hours » et promotions interdites depuis le 1er mai 2005 |
Portugal |
Interdiction de vente de boissons alcoolisées aux moins de 16 ans |
|
Roumanie |
Interdiction de servir des boissons alcoolisées aux moins de 18 ans dans les restaurants et lieux publics |
Pas d’interdiction générale de vente d’alcool aux mineurs dans les commerces |
Royaume-Uni |
– Interdiction de fournir de l’alcool aux moins de 18 ans ; interdiction aux moins de 18 ans d’acheter de l’alcool – Interdiction d’accès aux débits de boisson pour les moins de 16 ans non accompagnés par un adulte |
– Exception : les mineurs âgés de 16 à 18 ans peuvent consommer de la bière, du vin ou du cidre avec un repas dans des établissements sous licence et accompagnés par une personne majeure. – Des sanctions sont prévues pour le mineur qui consomme de l’alcool. |
Suède |
– Interdiction de vente et de service de boissons alcoolisées aux moins de 18 ans – Interdiction de vente et de service de spiritueux, de vins et des bières les plus fortes aux moins de 20 ans |
– monopole d’État de la vente au détail des boissons alcoolisées à plus de 3.5% – mécanismes de distribution d’alcool très restrictifs (vente à l’unité, promotions et réfrigération interdites) |
*
La Commission examine un amendement présenté par M. Marc Bernier tendant à maintenir la possibilité pour un mineur de plus de seize ans de consommer des boissons de catégorie II dans les débits de boissons à consommer sur place.
M. Marc Bernier. La prohibition proposée par le présent article ne permettra pas d’enrayer la montée de la consommation d’alcool chez les jeunes.
M. le rapporteur. Je comprends le souci exprimé par l’amendement, mais le caractère à la fois simple et uniforme du dispositif du projet de loi paraît préférable.
Suivant l’avis défavorable du rapporteur, la commission rejette l’amendement.
La Commission examine un amendement présenté par M. Yves Bur étendant à l’ensemble des lieux de vente l’obligation d’apposer une affiche rappelant les dispositions relatives à la vente des boissons alcooliques aux mineurs.
M. Yves Bur. La vente d’alcool est interdite aux moins de dix-huit ans dans les débits de boissons, qui ne représentent que 12 % de la consommation totale par les jeunes. Il faut donc étendre la mesure aux autres lieux de vente, notamment aux supermarchés.
M. le rapporteur. Le terme « débit de boissons » inclut déjà à la fois la vente sur place et la vente à emporter.
Mme Catherine Génisson. Dans les supermarchés, les caissiers sont-ils habilités à demander aux clients de fournir une preuve de leur âge ?
M. Pierre Morange, président. C’est le cas, de même que pour le paiement par chèque.
M. le président Pierre Méhaignerie. Tout dépend en réalité de la volonté des maires.
M. Yves Bur. Si l’interdiction de vente aux mineurs doit effectivement être affichée dans les supermarchés, je peux alors retirer mon amendement.
L’amendement est retiré.
En conséquence d’un vote intervenu sur un précédent amendement présenté par M. Marc Bernier, la Commission rejette un amendement présenté par le même auteur relatif à la possibilité pour un mineur de plus de seize ans de consommer des boissons de catégorie II dans les débits de boissons à consommer sur place.
La Commission examine un amendement du rapporteur visant à permettre à un parent accompagnant son enfant dans un café ou dans un restaurant de lui offrir une boisson alcoolique.
M. le rapporteur. Si nous n’apportons pas explicitement cette précision, les personnes ayant la responsabilité de mineurs, dont la définition précise est donnée par l’article L. 3342-3 du code de la santé publique, ne disposeront pas de cette faculté.
M. Yves Bur. C’est la consommation accompagnée !
La Commission adopte l’amendement, puis l’article 23 ainsi modifié.
Article 24
Interdiction de vente d’alcool au forfait, dans les stations services, réglementation de la vente d’alcool réfrigéré et à domicile, contrôle
Le présent article a pour objet de renforcer la réglementation relative à la vente d’alcools afin de l’adapter aux nouveaux modes de distribution et de consommation.
1. L’encadrement de pratiques nouvelles
a) La vente au forfait
Le 1° du I complète l’article L. 3322-9 du code de la santé publique afin d’y insérer l’interdiction de la vente d’alcool au forfait. Cette disposition vise précisément la pratique des « open bar » qui permet de payer une entrée (généralement à un prix assez élevé) puis de consommer l’alcool à volonté. Il s’agit donc d’interdire cette pratique qui s’adresse, en particulier, aux jeunes et qui a des conséquences sur les conduites d’alcoolisation massives. C’est notamment au cours de ce type de soirée qu’ont lieu les cas d’ivresses massives.
Le rapporteur soutient cette démarche mais souhaite préserver certaines fêtes traditionnelles liées à l’activité vinicole (par exemple les fêtes de la Saint-Vincent) qu’une application stricte de cette nouvelle disposition pourrait interdire. Il sera donc proposé un amendement permettant de protéger ces événements.
b) La vente d’alcool dans les points de vente de carburant
Le 2° du I réécrit l’actuel troisième alinéa de l’article L. 3322-9 qui concerne la vente de boissons alcooliques dans les points de vente de carburant. L’interdiction de toute vente de ce type est en effet une des mesures prioritaires du Gouvernement pour lutter contre la surmortalité liée à l’alcool sur les routes. Il s’agit à la fois de simplifier la réglementation de manière à la rendre plus facile à contrôler et de limiter l’accès aux boissons alcooliques en en interdisant totalement la vente dans ces commerces, aujourd’hui permise de 6 heures à 22 heures.
Toutefois, afin de prendre en compte les nécessités d’aménagement du territoire, des dérogations très restreintes pourront être accordées par le préfet pour autoriser la vente en journée, sur une plage horaire cependant plus restreinte qu’actuellement, de 8 heures à 18 heures. En revanche, la vente d’alcool réfrigéré, destinée à la consommation immédiate et donc particulièrement dangereuse pour la conduite, y serait en tout état de cause interdite.
Le rapporteur s’interroge sur cette mesure : d’une part, elle ne semble concerner que les stations-service et non les grandes et moyennes surfaces qui commercialisent pourtant 60% des carburants dans leurs points de vente et 75% des ventes totales d’alcool ; par ailleurs cette disposition pourrait avoir des conséquences très dommageables sur le réseau des petites stations services qui maillent aujourd’hui notre territoire, dont le nombre a déjà considérablement diminué, et dont une part significative des revenus provient de leur activité d’épicerie, activité encouragée par les pouvoirs publics. Ce sont ainsi plusieurs milliers d’emplois qui sont directement menacés.
Une meilleure rédaction de cette disposition doit donc être trouvée, guidée par quelques idées directrices : la préservation du maillage territorial par les stations services, l’égalité de contraintes entre les différents acteurs économiques et la volonté d’empêcher la consommation immédiate d’alcool en cas d’activité de conduite.
c) La vente d’alcool réfrigéré à emporter
Il s’agit d’encadrer cette forme d’offre, qui concerne le plus souvent des boissons brassicoles, en réalité destinée à une consommation immédiate. À cette fin, il est proposé de rapprocher ce type de pratique de la vente à consommer sur place et d’imposer le suivi d’une formation identique à celle nécessaire pour l’exploitation d’un débit de boissons à consommer sur place ou d’un établissement pourvu de la « petite licence restaurant » ou de la « grande licence restaurant ». Cette formation donne lieu à délivrance d’un permis d’exploitation valable dix ans.
Cette formation est aujourd’hui dispensée par des organismes agréés par arrêté du ministre de l’intérieur et mis en place par les syndicats professionnels nationaux représentatifs du secteur de l’hôtellerie, des cafés et discothèques, à toute personne déclarant l’ouverture, la mutation, la translation ou le transfert d’un débit de boissons à consommer sur place de 2e, 3e, 4e catégorie ou toute personne déclarant un établissement pourvu de la « petite licence restaurant » ou de la « grande licence restaurant ».
Le coût de cette formation est d’environ 700 euros HT pour trois jours (300 euros pour une formation d’un jour, lorsque l’exploitant justifie d’une expérience professionnelle de dix ans). L’extension de cette mesure à la vente d’alcool réfrigéré concernera principalement les grandes et moyennes surfaces (12 000) et les épiceries (28 500). Elle pourra éventuellement concerner les boulangeries (32 000). Tous ces établissements ne proposent néanmoins pas d’alcool réfrigéré, et certains de ceux qui en proposent actuellement renonceront vraisemblablement à poursuivre cette activité.
L’offre de formation par les organismes déjà agréés devrait donc s’avérer suffisante, d’autant que le VI de l’article prévoit que les établissements concernés ont un an pour se mettre en conformité avec la nouvelle règle.
D’un pur point de vue formel, le rapporteur s’interroge sur l’articulation des articles L. 3322-8 et L. 3331-4 du code de la santé publique. Il serait certainement plus simple et plus lisible de supprimer le premier et d’insérer son contenu à l’article L. 3331-4.
d) La vente d’alcool à distance
Il s’agit d’une forme de vente, souvent pratiquée par de petites entreprises indépendantes, qui est actuellement en forte expansion. Or elle échappe aujourd’hui à toute réglementation puisque le code de la santé publique ne réglemente que la vente à consommer sur place et la vente à emporter. Le projet de loi entend donc donner un cadre à ces pratiques de livraison de boissons alcooliques à domicile en les assimilant à de la vente à emporter.
Cette assimilation aura pour conséquence d’obliger les entreprises pratiquant cette vente à distance à faire une déclaration à l’administration fiscale, déclaration prévue à l’article 502 du code général des impôts mais aussi de les soumettre aux éventuelles restrictions à la vente à emporter décidées par le préfet.
Le rapporteur partage totalement l’objectif d’encadrement poursuivi par le Gouvernement mais s’interroge sur la pertinence de l’assimilation de la vente à distance à la vente à emporter. Compte tenu de la spécificité des pratiques de vente à distance, il serait plus lisible de créer une nouvelle licence, spécifique, concernant la vente à distance.
2. Le renforcement des contrôles
Cet article vise également à renforcer les contrôles de certaines dispositions relatives à l’alcool et au tabac.
Ainsi, afin de s’assurer de la bonne information des femmes enceintes pour prévenir le syndrome d’alcoolisation fœtale, il est proposé l’extension des compétences de la direction générale de la consommation de la concurrence et de la répression des fraudes (DGCCRF) sur cette question (3° du III).
S’agissant de l’interdiction de fumer, ce sont certains corps de contrôle exerçant dans le secteur de l’hygiène alimentaire, en particulier les inspecteurs de la santé publique vétérinaire, qui voient leurs compétences étendues (2° du IV) : ils sont en effet appelés à se rendre, pour l'exercice de leurs missions principales, dans des lieux de consommation de denrées alimentaires où le risque de transgression de l'interdiction de fumer est important
Enfin, l’article prévoit de déclasser l’article L. 3512-1-1 relatif à la répression de la vente de tabac aux mineurs au niveau réglementaire, niveau de texte requis pour les contraventions (1° du IV).
*
La Commission examine en discussion commune deux amendements présentés par le rapporteur, d’une part, et par M. Bernard Perrut, d’autre part, tendant à aménager l’interdiction d’offrir gratuitement à volonté des boissons alcooliques dans un but promotionnel.
M. le rapporteur. Il faut évidemment lutter contre les manifestations de type open bar. L’interdiction générale telle que proposée par le présent article risquerait cependant d’avoir des effets collatéraux non désirés. Mon amendement vise donc à faire en sorte que des manifestations qui ne posent pas de problèmes réels au regard de l’objectif poursuivi, à savoir la lutte contre l’alcoolisation massive des jeunes, soient exclues de cette interdiction.
M. Bernard Perrut. Mon amendement tend à ouvrir aux établissements d’enseignement la faculté d’autoriser des dégustations à visées pédagogiques, comme c’est déjà le cas dans certains départements, sous l’autorité des pouvoirs publics, ce qui permet notamment de développer l’apprentissage du fonctionnement des éthylotests. La rédaction du projet de loi rendrait impossible la tenue de foires viticoles et de dégustations et compromettrait ainsi le développement du tourisme et de l’œnologie. Il faut savoir déguster sans aller au-delà de la mesure, mais une interdiction globale ne constitue pas la bonne solution.
Mme Marie-Christine Dalloz. Il ne faut pas que le projet de loi ait des incidences négatives sur des manifestations qui sont des vitrines de nos terroirs et de nos savoir-faire.
M. le président Pierre Méhaignerie. Nous devons faire ici abstraction de nos amitiés et des problèmes du secteur viticole. J’éprouve moi-même, en tant qu’ancien ministre de l’agriculture, beaucoup de sympathie pour le monde de la vigne, mais notre commission doit veiller à ne pas être prisonnière d’une image si elle veut éviter d’être emportée par la tourmente médiatique que l’adoption de certains amendements ne manquerait pas de déclencher. Il faut donc s’en tenir à l’amendement du rapporteur.
M. le rapporteur. Mon amendement a pour but de lutter contre l’alcoolisation massive des jeunes. M. Bernard Perrut et Mme Marie-Christine Dalloz ont toutefois raison de mettre en lumière les problèmes que soulève la rédaction négative du présent article. C’est pourquoi je propose une rédaction positive qui résout cette difficulté.
M. Yves Bur. L’objectif poursuivi par certains semble être de préserver la consommation au forfait pour les jeunes dans certains établissements, alors que ces comportements se sont déjà traduits à plusieurs reprises par des décès. L’amendement du rapporteur entend simplement éviter qu’une lecture restrictive de l’interdiction proposée par le projet de loi ne nuise à la production viticole. Il la pénalise d’autant moins que les jeunes consomment davantage des alcools forts que du vin. J’ai d’ailleurs souvent l’occasion d’observer que l’industrie des spiritueux s’abrite habilement derrière le secteur viticole pour préserver ses propres intérêts. En outre, si nous autorisons la dégustation de vin dans le monde scolaire et universitaire, l’image que nous donnerons ainsi de la Commission et le message que nous adresserons à l’opinion seront déplorables.
M. Bernard Perrut. Je retire mon amendement et me rallie à celui du rapporteur.
M. Bernard Perrut retire son amendement.
M. Pierre Morange, président. L’amendement du rapporteur est de sagesse.
La Commission adopte l’amendement du rapporteur.
La Commission examine un amendement présenté par Mme Catherine Lemorton tendant à exclure certaines manifestations de l’interdiction d’offrir gratuitement à volonté des boissons alcooliques dans un but promotionnel.
Mme Catherine Lemorton. L’amendement vise à proposer une rédaction plus précise, voire complémentaire de celle que vient de proposer le rapporteur. En effet, il faut éviter de pénaliser la filière viticole. Par ailleurs, il ne serait pas normal qu’il soit interdit à une personne âgée de vingt-deux ans de boire de l’alcool lors d’une manifestation organisée par une collectivité publique.
M. Yves Bur. Il faut en rester à la solution retenue par le rapporteur.
M. Claude Leteurtre. Le rapporteur s’inscrit dans une logique positive de santé publique.
M. le rapporteur. J’ai préféré résoudre le problème d’une autre façon. En effet, si l’on établit une liste d’exceptions, on risque d’oublier certaines manifestations. En outre, l’adoption d’un tel amendement poserait un problème d’affichage. Enfin, l’amendement que la Commission vient d’adopter sur ma proposition vise seulement les manifestations destinées principalement aux moins de vingt-cinq ans.
M. Jean Mallot. L’adverbe « principalement » introduit un flou qui, en laissant le champ libre à une interprétation extensive par le juge, privera le dispositif de garde-fous.
Mme Valérie Rosso-Debord. Dans le seul but de défendre l’industrie viticole, l’amendement affaiblit l’objectif de santé publique qui est celui du projet de loi et que la Commission a pour devoir de défendre. Le dispositif du rapporteur ne vise au demeurant que les manifestations à but commercial. Il ne faut pas oublier que les jeunes ne boivent généralement pas du vin et que les familles ont connu de vrais drames dus à l’alcoolisation excessive.
Mme Bérengère Poletti. Une personne de moins de vingt-cinq ans ne pourra pas boire de l’alcool lorsque l’entreprise dans laquelle elle travaille fête un anniversaire. C’est une véritable prohibition qui est ainsi instaurée pour les moins de vingt-cinq ans.
M. Pierre Morange, président. La rédaction proposée par le rapporteur résout le problème en faisant référence aux manifestations à but commercial. Les manifestations de caractère informel ne sont donc pas concernées.
M. Guy Lefrand. Nous ne manquerions pas de faire la une des journaux si la seule exception prévue bénéficierait aux manifestations organisées par les collectivités publiques.
M. Dominique Tian. D’où vient cet âge de vingt-cinq ans, alors que le droit se contente généralement de distinguer entre majeurs et mineurs ?
M. le rapporteur. Les personnes victimes du binge drinking sont les étudiants.
Mme Catherine Lemorton. Pourquoi ne pas parler de but promotionnel plutôt que commercial ?
M. le rapporteur. Le Conseil d’État a indiqué sa préférence pour le second terme.
Suivant l’avis du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement présenté par Mme Marie-Christine Dalloz visant à supprimer l’interdiction de vente d’alcool dans certaines stations-service.
Mme Marie-Christine Dalloz. Le dispositif du projet de loi va beaucoup trop loin.
M. le rapporteur. Je suis défavorable à cet amendement, car j’ai moi-même déposé un amendement aménageant le dispositif proposé par le texte.
Suivant l’avis du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement du rapporteur aménageant l’interdiction de vente d’alcool dans certaines stations-service.
M. le rapporteur. L’amendement prévoit qu’il sera interdit de vendre des boissons alcooliques à emporter, entre vingt heures et huit heures du matin, dans les points de vente de carburant, soit un resserrement du créneau prévu aujourd’hui, et qu’il y sera interdit de vendre des boissons alcooliques réfrigérées. En effet, le texte du projet de loi ne concerne que certaines stations-service et ne touche pas l’ensemble des commerces offrant de l’alcool à la vente qui sont accessibles en voiture par le consommateur, en particulier les grandes et moyennes surfaces.
Mme Valérie Rosso-Debord. L’interdiction proposée par le projet de loi aussi bien que le dispositif proposé par le rapporteur nous ridiculiseront, alors que les problèmes de couverture du territoire en points de vente sont réels.
M. Dominique Tian. Pourquoi distinguer les boissons alcooliques réfrigérées ? Il suffira de les sortir du réfrigérateur pour que leur vente soit autorisée. Et il faudra désormais recourir à un GPS tellement il sera difficile de trouver un point de vente d’alcool !
La Commission adopte l’amendement.
La Commission examine un amendement du rapporteur disposant que les opérateurs de vente à distance, lorsqu’ils ne sont pas entrepositaires agréés, doivent être titulaires de la licence à emporter.
M. le rapporteur. L’amendement vise à remédier au fait que le projet de loi assimile vente à distance et vente à emporter.
La Commission adopte l’amendement, satisfaisant ainsi un amendement présenté par M. Guy Lefrand supprimant l’assimilation de la vente à distance à la vente à emporter.
La Commission examine un amendement présenté par Mme Valérie Boyer prévoyant la signature de chartes départementales de bonne conduite entre le préfet et les commerces ouvrant de jour et en nocturne.
Mme Valérie Boyer. Il s’agit de renforcer la prévention, à l’exemple des expériences qui ont déjà été menées avec succès dans la région des Pays de la Loire.
M. le rapporteur. Je suis favorable à toute mesure préventive, même si cet amendement paraît relever du domaine réglementaire.
La Commission adopte l’amendement.
Un amendement de M. Guy Lefrand tendant à supprimer l’alinéa 8 de l’article 24 devient sans objet.
La Commission examine un amendement de M. Yves Bur tendant à prévoir que la distribution de boissons alcooliques par le moyen d’appareils automatiques en libre accès depuis la voie publique permettant la consommation immédiate est interdite.
M. le rapporteur. Cet amendement est déjà satisfait par l’article L. 3322-8 du code de la santé publique.
L’amendement est retiré.
La Commission examine un amendement de Mme Valérie Boyer tendant à interdire la consommation d’alcool sur la voie publique la nuit entre vingt-deux heures et six heures sauf lieux ou dates autorisés par le maire.
Mme Valérie Boyer. Cet amendement vise à résoudre un double problème, de santé publique et de trouble à l’ordre public.
M. le rapporteur. Je suis un peu gêné par cette interdiction a priori au regard de la protection des libertés publiques.
M. Yves Bur. Une telle disposition relève du pouvoir de police du maire.
M. le président Pierre Méhaignerie. Conformément au principe de subsidiarité, il est important, sur cette question, de laisser les maires agir.
Mme Valérie Boyer. C’est précisément le sens de cet amendement !
M. le président Pierre Méhaignerie. Le droit existant le permet déjà.
M. le rapporteur. Je vous invite à retirer cet amendement.
L’amendement est retiré.
La Commission examine un amendement de M. Bernard Perrut tendant à préciser que l’offre gratuite ou équivalente ou au forfait de boissons alcooliques est interdite uniquement dans les soirées destinées à la jeunesse.
M. Bernard Perrut. Il s’agit d’une initiative complémentaire de celle présentée par le rapporteur, qui a été précédemment adoptée.
L’amendement est retiré.
La Commission examine un amendement de Mme Marie-Christine Dalloz tendant à préciser la portée de l’interdiction de vente d’alcool au forfait.
Mme Marie-Christine Dalloz. Il est essentiel d’assurer une réelle liberté dans un certain nombre de situations.
M. le rapporteur. Mais ce problème a déjà été réglé précédemment par voie d’amendement !
Mme Marie-Christine Dalloz. Le dispositif n’est pas assez précis.
M. le rapporteur. Une proposition de rédaction de conséquence sera étudiée.
M. Pierre Morange, président. Cette initiative sera donc revue dans la perspective de la réunion que la Commission tiendra en application de l’article 88 du Règlement.
Mme Marie-Christine Dalloz. Cette question est essentielle et devra de fait être revue.
L’amendement est retiré.
Un amendement de Mme Catherine Lemorton tendant à modifier l’alinéa 15 de l’article 24 devient sans objet.
Puis la Commission adopte l’article 24 ainsi modifié.
La Commission examine un amendement présenté par Mme Valérie Boyer visant à encadrer les conditions de vente d’alcool.
Mme Valérie Boyer. La facilité d’accès aux boissons alcoolisées a des répercussions en termes de santé publique. Le dernier rapport du comité OMS d’octobre 2006 montre que les conditions d’approvisionnement peuvent avoir un réel impact sur les problèmes d’alcool. Cet amendement a pour but de lutter plus efficacement contre une offre d’alcool trop large.
M. Jean-Marie Rolland, rapporteur. Je rappelle que les maires et les préfets ont d’ores et déjà la possibilité de prendre des arrêtés afin d’encadrer la vente d’alcool. Mettre en place un système d’autorisation préalable me semble excessif, c’est pourquoi je suis défavorable à cet amendement.
Mme Valérie Boyer. Dans ce cas je le retire.
L’amendement est retiré.
Article additionnel après l’article 24
Autorisation préalable du maire à la vente d’alcool la nuit
La Commission examine un amendement présenté par Mme Valérie Boyer proposant de soumettre la vente d’alcool entre 22 heures et 6 heures dans les épiceries de nuit à l’autorisation préalable du maire.
Mme Valérie Boyer. Il s’agit de permettre aux maires d’exercer pleinement son pouvoir général de police afin de lutter plus efficacement contre les nuisances provoquées par la vente d’alcool la nuit. Par ailleurs, cet amendement précise les sanctions auxquelles s’exposent les contrevenants qui vendraient de l’alcool sans autorisation du maire.
Après avis favorable du rapporteur, la Commission adopte l’amendement.
Article additionnel après l’article 24
Possibilité pour le maire de motiver son refus d’autorisation
de vente d’alcool la nuit
La Commission examine un amendement présenté par Mme Valérie Boyer visant à permettre aux maires de refuser de délivrer une autorisation préalable de vente d’alcool la nuit en cas de tapage nocturne et dégradation de biens publics de certains consommateurs.
Mme Valérie Boyer. Aujourd’hui les maires ne peuvent porter atteinte à la liberté du commerce et se trouvent dans l’impossibilité d’empêcher la vente d’alcool la nuit. Il convient de palier ce vide juridique et de leur permettre de motiver leur refus de délivrer une autorisation de vente d’alcool entre 22 heures et 6 heures. Il n’est pas question d’être coercitif mais de respecter l’ordre public.
M. Dominique Tian. Je rejoins cette analyse, il faut résoudre ce problème qui se pose avec force dans les centres ville et remettre les maires au centre du dispositif. J’ajoute que cet amendement répond à une forte demande des associations tels que les comités d’intérêt de quartier.
Après avis favorable du rapporteur, la Commission adopte l’amendement.
Article additionnel après l’article 24
Pose d’un éthylotest sur le véhicule des automobilistes
arrêtés en état d’ivresse
La Commission examine un amendement présenté par M. Yves Bur, prévoyant la pose d’un éthylotest anti-démarreur sur le véhicule des automobilistes arrêtés en état d’ivresse, comme alternative aux poursuites pénales, pour une période minimale de six mois.
M. le rapporteur. L’idée est excellente. Je crains toutefois qu’elle ne pose un certain nombre de problèmes techniques et ne soit trop coûteuse.
M. Yves Bur. Non, car la pose de cet éthylotest se fera aux frais des automobilistes concernés.
La Commission adopte l’amendement.
La Commission examine un amendement présenté par Mme Valérie Boyer visant à interdire la conduite d’un véhicule en état d’ivresse et à appliquer le principe d’alcoolémie zéro durant le délai probatoire.
Mme Valérie Boyer. À la réflexion, je retire cet amendement.
L’amendement est retiré.
La Commission examine un amendement présenté par M. Olivier Jardé, prévoyant la réalisation d’un examen clinique ainsi qu’un éthylotest sur toute personne trouvée en état d’ivresse dans un lieu public.
M. Jean-Luc Préel. Cet amendement a pour objectif de permettre aux médecins de savoir si l’état de la personne est dû à l’alcool ou à une autre pathologie.
M. le rapporteur. Je comprends l’intention du spécialiste de médecine légale qu’est M. Olivier Jardé, il s’agit de ne pas attribuer à l’alcool des troubles qui seraient dus à une réelle pathologie. Néanmoins, une expertise plus approfondie doit être menée. Je suis donc défavorable à cet amendement.
La Commission rejette l’amendement.
Article additionnel après l’article 24
Réglementation de la publicité pour les boissons alcoolisées sur internet
La Commission examine trois amendements pouvant être soumis à discussion commune, visant à encadrer la publicité pour les boissons alcoolisées sur internet, et présentés respectivement par M. Yves Bur, M. Jacques Domergue et M. Jean-Marie Le Guen.
M. Yves Bur. Dans le respect de la loi Evin, il est proposé de sécuriser l’activité commerciale autour de la vente des boissons alcoolisées sur internet. Les professionnels du secteur seraient autorisés à faire de la publicité uniquement sur leur propre site.
M. le rapporteur. Je salue votre intention. Néanmoins, je suis plus favorable à l’amendement suivant qui me semble moins restrictif.
M. Jacques Domergue. L’objet de cet amendement est de combler un vide juridique en listant les sites sur lesquels la publicité en faveur des boissons alcoolisées est interdite et en interdisant toute publicité intrusive ou interstitielle.
Contrairement à l’avis défavorable du rapporteur, la Commission adopte les amendements identiques de M. Yves Bur et de M. Jean-Marie Le Guen.
Article additionnel après l’article 24
Rôle de l’État dans la politique de santé publique
liée à la consommation d’alcool
La Commission examine un amendement présenté par M. Yves Bur, rappelant que l’État organise et coordonne la prévention des risques liés à la consommation d’alcool et la prise en charge des dommages pour la santé qui en résultent.
M. Yves Bur. Je souhaite rappeler par cet amendement le rôle éminent de l’État dans la lutte contre les effets nocifs de l’abus d’alcool.
M. le rapporteur. J’y suis favorable.
La Commission adopte l’amendement.
La Commission examine un amendement présenté par M. Guy Lefrand, prévoyant que la publicité pour l’alcool peut comporter des informations sur les modes de consommation responsables.
M. Guy Lefrand. J’estime que nous devons favoriser autant que faire se peut les messages positifs plutôt que les interdits et la prévention plutôt que la répression.
M. le rapporteur. Cet amendement créerait un risque de confusion des genres comme l’a récemment rappelé la Cour d’appel de Paris. J’y suis donc défavorable.
Mme Marisol Touraine. J’ajoute que l’exposé des motifs est particulièrement préoccupant. En matière d’alcool, on voit difficilement comment il serait possible de faire passer des messages positifs.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Article additionnel après l’article 24
Adaptation des messages sanitaires relatifs à la consommation d’alcool
La Commission examine un amendement de M. Yves Bur, visant à permettre à l’État de moduler les messages sanitaires relatifs aux boissons alcoolisées et à en confier la rédaction au ministère de la santé.
M. le rapporteur. Il est important que l’État se préoccupe de l’information qui est divulguée. Je suis donc tout à fait favorable à cet amendement.
La Commission adopte l’amendement.
Article additionnel après l’article 24
Suppression du Conseil de la modération et de la prévention
La Commission examine un amendement de M. Yves Bur tendant à supprimer le Conseil de la modération et de la prévention.
M. Yves Bur. Il s’agit d’un amendement de provocation : ce conseil ayant suscité beaucoup de controverses et n’ayant pas fait la preuve de son utilité, je propose de le supprimer.
M. le rapporteur. Je suis défavorable à toute mesure de provocation et donc défavorable à cet amendement.
M. le président Pierre Méhaignerie. Nous pourrions peut-être suivre les recommandations de la Commission des lois et, comme M. Warsmann, supprimer tous ces organismes inutiles. Il conviendrait peut-être que nous ayons une idée plus précise du bilan de ce conseil.
M. Jean-Luc Préel. Personne ne va s’apercevoir qu’il a disparu !
Contre l’avis du rapporteur, la Commission adopte l’amendement.
Article 25
Interdiction des « cigarettes-bonbons »
Le présent article vise à interdire la vente et la distribution des « cigarettes bonbons ».
1. Les jeunes restent une population particulièrement vulnérable au tabagisme
Le thème choisi par l’Organisation mondiale de la santé pour la Journée mondiale sans tabac du 1er juin dernier était celui d’« une jeunesse sans tabac ».
Le choix de ce thème repose sur le constat du maintien d’un nombre élevé de fumeurs chez les jeunes, en dépit des politiques menées depuis plusieurs années. Certes, avec l’interdiction de fumer dans les lieux publics entrée en vigueur le 1er janvier 2008, les ventes de tabac n’ont jamais été aussi basses en France, le nombre de cigarettes vendues étant passé, selon British American Tobacco, de 55,6 milliards en 2007 à 54,4 milliards en 2008, contre 84,8 milliards en 1998. Cependant, le tabagisme actif reste la première cause de mortalité évitable en France.
Pour autant, les chiffres du tabagisme des jeunes sont par contre particulièrement peu satisfaisants, et ce, malgré l’interdiction de la vente de tabac aux moins de seize ans, dont le Comité national contre le tabagisme montre qu’elle reste d’ailleurs inappliquée dans 74 % des cas. Selon les chiffres de l’enquête « Paris sans tabac 1991-2008 », chez les élèves parisiens de 12-15 ans, le tabagisme quotidien, après être tombé à près de 2 % en 2007, a repris avec un taux de plus de 7 % en 2008. Chez les 16-19 ans, l’enquête montre un tabagisme stable, voire en légère augmentation, passant de 21 % en 2007 à 22 % en 2008.
Ces chiffres démontrent clairement que les jeunes sont particulièrement vulnérables au tabac. En effet, ils sont depuis plusieurs années la cible de l’industrie du tabac, qui a su s’adapter aux contraintes de la législation en développant de nouvelles stratégies pour les séduire, sous la forme de packagings attractifs ou de sponsoring. Elle développe également des programmes de prévention « citoyen », qui inscrivent l’acte de fumer dans l’univers de l’adulte, donc de l’interdit et de la transgression pour les jeunes ; en définitive, qui renforcent le pouvoir d’attraction du tabac. L’industrie agit enfin directement sur le produit pour accroître la dépendance des fumeurs.
Sont ainsi apparues sur le marché les « cigarettes bonbons » qui s’adressent spécifiquement à un public jeune. Ces « cigarettes bonbons », roses ou noires, au goût de chocolat, de vanille, de fraise ou d’autres arômes sucrés, sont proposées dans un paquet attractif et à un prix plus faible (4,5 euros) que la moyenne des autres cigarettes (5 euros). Ces cigarettes, méconnues des adultes, contiennent pourtant autant voire plus de nicotine et de goudron que les cigarettes classiques. Mais les arômes sucrés, à l’image du sucre dans les premix et autres alcopops, adoucissent la fumée et effacent l’âpreté des premières bouffées, tout en installant la dépendance à la nicotine. C’est en fait un produit d’initiation qui séduit les plus jeunes.
L’enquête « Paris sans tabac » montre ainsi que 30 % des fumeurs âgés de 13 ans en consomment régulièrement. Leur intérêt diminue toutefois avec l’âge : ils ne sont plus que 5 % à en fumer à 15 ans. Ces cigarettes ont un effet rassurant sur les jeunes fumeurs sondés, dont plus de la moitié croient qu’elles sont « moins dangereuses que les autres ». Au moins trois études internationales ont montré que ces cigarettes sont clairement marquetées en direction d’un public jeune (28). Or l’Institut national de la santé et de la recherche médicale (INSERM) a montré (29)que plus le tabagisme est précoce, plus le risque de dépendance est élevé.
2. L’interdiction s’inscrit dans le cadre de la lutte contre tabagisme des jeunes.
Le ministère de la santé a fait de la lutte contre le tabagisme des jeunes l’un des axes prépondérants de sa politique de santé publique. Il a ainsi lancé en septembre 2008 avec l’Institut national de prévention et d’éducation pour la santé (INPES) une campagne de communication dont l’objectif était d’inciter les jeunes à résister au tabac en leur faisant prendre conscience que la cigarette les privait de leur liberté. Le dispositif s’appuyait sur la signature « Ne laissez pas le tabac décider pour vous », et reposait sur des spots télévisés, un site internet et plusieurs opérations de terrains effectuées en septembre et octobre derniers.
Par ailleurs, la ministre de la santé a annoncé à l’occasion de la Journée mondiale sans tabac son intention d’interdire les cigarettes aux arômes sucrés, consommées majoritairement par les jeunes. Le présent article vient mettre en œuvre cette annonce.
Ainsi, le I complète l’article L. 3511-2 du code de la santé publique par un alinéa visant à interdire la vente, la distribution et l’offre à titre gratuit des cigarettes aromatisées dont la teneur en ingrédients de saveur sucrée dépasse un certain seuil, qui doit être fixé par décret.
Trois ingrédients devraient être particulièrement visés par le décret. Il est en effet ressorti des études comparatives menées par le ministère de la santé que trois ingrédients contribuaient à rendre les cigarettes bonbons plus attractives : la vanille et l’éthylvanilline dans des teneurs supérieures à 0,05 %, et les édulcorants appliqués sur la manchette de la cigarette. Le décret pris en application du présent article devrait donc se fonder sur ces éléments pour préciser les cigarettes faisant l’objet de l’interdiction de vente et de distribution.
*
La Commission adopte un amendement du rapporteur visant à interdire plus généralement la vente et la distribution des cigarettes dont la « teneur en ingrédients donnant une saveur sucrée » dépasse un certain seuil.
Puis la Commission adopte un amendement du rapporteur qui interdit également la vente et la distribution de cigarettes ayant la saveur d’une denrée alimentaire ou d’une boisson alcoolique, afin d’éviter tout contournement de l’article 25.
La Commission adopte ensuite l’article 25 ainsi modifié.
Article additionnel après l’article 25
Augmentation des minima de perception applicables
aux cigarettes et aux tabacs fine coupe
La Commission examine un amendement de Mme Catherine Génisson visant à faire passer les minima de perception applicables aux cigarettes de 115 à 164 euros et ceux applicables au tabac coupe fine de 85 à 90 euros.
M. le rapporteur. Si l’idée me paraît pertinente, je vous propose malgré tout de voir cela avec le ministère des finances et émets donc pour le moment un avis réservé.
M. Gérard Bapt. Il s’agit tout de même d’une mesure à 200 millions d’euros qui vise simplement à actualiser ces seuils en fonction de l’inflation.
M. le rapporteur. J’y suis dans ce cas favorable.
Mme Marisol Touraine. Cet alignement sur l’inflation ne devrait effectivement poser aucun problème.
La Commission adopte cet amendement.
La Commission examine un amendement de M. Richard Mallié tendant à prévoir la possibilité pour une jeune fille mineure, âgée d'au moins 14 ans, de se faire prescrire et administrer le vaccin contre l’Human Papilloma Virus (HPV), et cela même sans le consentement parental ni la présence de ses parents.
Mme Bérengère Poletti. Après réflexion, il me semblerait préférable de rendre cette mesure applicable dès 12 ans. C’est pourquoi je vous propose le retrait de cet amendement.
Mme Valérie Boyer. Je suis tout à fait d’accord, il faut désexualiser le débat.
Mme Catherine Lemorton. Cet amendement me pose problème en l’état et même avec la modification que propose Mme Poletti. Il n’est efficace qu’à 70 %, contrairement à ce qu’indique l’exposé des motifs. Il ne faut pas que les jeunes filles pensent que ce type de vaccin les exonère d’un frottis annuel.
L’amendement est retiré.
La Commission examine ensuite un amendement de M. Marc Bernier tendant à prévoir les modalités d’une éducation à la santé à l’école.
M. le rapporteur. Il faudrait revoir l’insertion de cette disposition dans le code de l’éducation et la coordination avec d’autres mesures figurant dans le code.
Mme Valérie Boyer. Pourquoi ne pas la voter pour avoir le débat en séance ? Un débat de fond s’impose sur ce sujet.
M. le président Pierre Méhaignerie. Même si l’amendement n’est pas adopté, il est tout à fait possible de le redéposer pour la séance afin que le débat ait lieu.
Suivant l’avis du rapporteur, la Commission rejette cet amendement.
La Commission rejette un amendement de M. Jean-Marie Le Guen tendant à mettre en œuvre une politique de soins et de recherche touchant à la prévention, au dépistage et à la thérapie des addictions aux jeux en augmentant la taxe sur les jeux d’argent.
Article additionnel après l’article 25
Obligation de diagnostic et de travaux en cas d’exposition au radon
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer instaurant, dans les zones pertinentes du territoire qui seront définies après avis de l’Autorité de sûreté nucléaire, une obligation de réaliser un diagnostic du radon pour les propriétaires d’immeubles à usage d’habitation et une obligation de réalisation de travaux en cas de dépassement d’un niveau d’activité, à définir en fonction des risques. Les conditions de réalisation de ce diagnostic seront fixées par décret. Ce diagnostic devra, à compter du 1er janvier 2015 être annexé à l’acte de vente et au contrat de location de tout immeuble ou partie d’immeubles bâti.
Article additionnel après l’article 25
Application du principe ALARA aux champs électromagnétiques
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer tendant à appliquer le principe ALARA (niveau d’exposition le plus faible qu’il est raisonnablement possible d’atteindre) au titre du principe de précaution afin de limiter l’exposition de la population aux champs électromagnétiques.
Article additionnel après l’article 25
Mesures de prévention des maladies liées au plomb
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer tendant à prévoir dans la loi l’exigence, mise en œuvre par l’Agence nationale d’amélioration de l’habitat (ANAH), de réalisation d’un diagnostic plomb préalablement à la définition de travaux subventionnés pour sortie d’insalubrité.
Article additionnel après l’article 25
Mesures de prévention des maladies liées à l’amiante
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer adossant aux contrats de location un constat de diagnostic d’amiante établi sur le modèle du constat avant vente et visant à améliorer le dispositif de prévention des maladies liées à l’amiante, à collecter l’information pour permettre l’observation du parc immobilier et en offrant aux préfets la possibilité, en cas de risque pour la santé, d’imposer au propriétaire de faire réaliser à ses frais un diagnostic ou une évaluation par un expert et de réaliser les opérations rendues nécessaires.
Article additionnel après l’article 25
Renforcement du système de toxicovigilance
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer tendant à améliorer la prévention des risques d’intoxication en faisant obligation aux industriels de déclarer les substances et préparations dangereuses dans des conditions qui permettent l’exploitation de ces données, en mettant par ailleurs en place une déclaration obligatoire des cas d’intoxication par les professionnels de santé et en confiant l’organisation de la toxicovigilance à l’Institut de veille sanitaire.
Suivant l’avis du rapporteur, la Commission rejette un amendement de Mme Catherine Lemorton tendant à autoriser les médecins de la protection maternelle et infantile à prescrire aux enfants en cas d’urgence virale et d’épidémie.
Article additionnel après l’article 25
Levée sous conditions de l’anonymat du dépistage du VIH et des hépatites
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer visant à permettre aux consultations de dépistage anonyme et gratuit (CDAG) pour le VIH et les hépatites et aux centres d’information, de dépistage et de diagnostic des infections sexuellement transmissibles (CIDDIST), de lever l’anonymat dans certaines circonstances pour une meilleure prise en charge des personnes sous réserve du consentement des intéressés.
Article additionnel après l’article 25
Conditions d’autorisation des opérations relatives
à des micro-organismes et toxines
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie visant à clarifier le régime des opérations relatives à des micro-organismes et toxines, afin de soumettre ces opérations à la fois à conditions particulières, et à un régime d’autorisation, dont les modalités seront définies par décret en Conseil d’État.
La Commission examine un amendement de M. Claude Leteurtre visant à généraliser l’accès au défibrillateur automatique dans les lieux publics.
M. Claude Leteurtre. Chaque année en France, près de 60 000 personnes meurent d’un arrêt cardiaque. Seulement 2 % des personnes qui font un arrêt survivent, notamment parce que notre pays manque d’équipement en défibrillateurs automatiques. Ceux qui ont accès à ces appareils et ont une formation sauvent 50 % des victimes d’arrêt cardiaque. Même ceux qui ne sont pas formés en sauvent malgré tout un quart. Ce problème touche également les jeunes et les sportifs. Il faut que cet appareil fasse partie intégrante des lieux recevant du public et des gymnases.
M. le président Pierre Méhaignerie. Je ne suis pas favorable à un dispositif contraignant. Si l’on rend ce dispositif obligatoire, je pense qu’il n’aura pas la même vertu pédagogique.
M. Jacques Domergue. Il faudrait mieux que les défibrillateurs suivent les manifestations.
M. Gérard Bapt. Je suis favorable à la présence de défibrillateurs dans les enceintes sportives, mais l’étendre à tous les lieux publics me parait trop large.
M. Claude Leteurtre. C’est très important dans les gymnases et les lieux sportifs. Cela coûte de 3 à 4 000 euros.
M. le président Pierre Méhaignerie. Les mesures venant d’en haut ne sont pas toujours très bien acceptées. Il faut faire attention…
M. Guy Malherbe. Il y en a assez de ces réglementations !
Suivant l’avis du rapporteur, la Commission rejette cet amendement.
La Commission examine ensuite un amendement de M. Marc Bernier visant à prévoir qu’une trousse pharmaceutique comprenant dix médicaments d'usage courant est fournie à tout foyer ayant des enfants de moins de 12 ans et qu’avant le 15 septembre 2009, le gouvernement remet un rapport au Parlement évaluant l’intérêt de cette mesure.
M. Marc Bernier. Nous l’avons fait au Conseil général de Mayenne et cela fonctionne très bien. Une dotation est prévue pour les familles avec des enfants de moins de 12 ans.
Mme Catherine Lemorton. Vous indiquez que cette trousse ne doit pas comprendre de médicaments allergisants, mais tout produit pharmaceutique a potentiellement un pouvoir allergisant.
Suivant l’avis du rapporteur, la Commission rejette cet amendement.
Suivant l’avis du rapporteur, la Commission rejette ensuite un amendement de Mme Valérie Boyer visant à faire de la lutte contre l’épidémie d’obésité et de surpoids une grande cause nationale en 2010.
Suivant l’avis du rapporteur, la Commission rejette également un amendement de M. Jean-Marie Le Guen prévoyant que le Gouvernement met en œuvre dans un délai d’un an une campagne nationale de sensibilisation aux risques de l’épidémie d’obésité à laquelle est accordé le statut de grande cause nationale.
Article additionnel après l’article 25
Bandeau sanitaire et taxation des messages publicitaires
concernant les aliments manufacturés et les boissons sucrées
La Commission examine un amendement de Mme Valérie Boyer visant à la fois à obliger les annonceurs à apposer un bandeau sanitaire et à payer la taxe prévue à l’article L. 2133-1 du code de la santé publique.
Mme Valérie Boyer. Le budget de l’INPES est actuellement de 5 millions d’euros, ce qui est notoirement insuffisant, alors même que la publicité alimentaire génère un chiffre d’affaires de 2 milliards d’euros. Il s’agit donc de supprimer la possibilité pour les annonceurs de messages publicitaires concernant les aliments manufacturés et les boissons sucrées de s’exonérer de l’obligation d’ajouter dans les messages une information à caractère sanitaire moyennant le versement d’une taxe de 1,5 % qui est affectée à l’Institut national de prévention et d’éducation pour la santé (INPES) et à rendre obligatoire l’assujettissement à cette taxe.
M. le rapporteur. Je suis défavorable à cet amendement car il me semble important de laisser le choix aux industriels. Cette contrainte sera contre-productive.
Mme Valérie Boyer. Le rendement de cet impôt est beaucoup trop faible. J’avais retiré cet amendement dans le cadre du débat sur le projet de loi de financement de la sécurité sociale moyennant un engagement du gouvernement et au motif que les acteurs concernés discutaient. Or, cette discussion n’a abouti à rien.
M. le président Pierre Méhaignerie. Dans le cadre de la lutte contre l’obésité, il convient de hiérarchiser vos propositions. Quelles sont les deux ou trois propositions qui vous semblent essentielles ?
Mme Valérie Boyer. Il est important d’agir sur tous les fronts. S’agissant de la publicité et des industries agro-alimentaires, je suis favorable à la suppression de la publicité dans les émissions jeunesse. Certes, certains ont fait des efforts, mais pas tous. Il convient également de rééquilibrer les messages, en permettant à l’INPES de fonctionner grâce au produit de la taxe, en généralisant les bandeaux et en permettant la diffusion gratuite des messages de l’INPES.
La pression des industriels est constante sur la représentation nationale. Nous sommes régulièrement approchés. Mais il ne faut pas oublier que l’obésité représente 10 à 15 milliards d’euros de dépenses par an, et ce chiffre est sans doute sous-évalué.
Les industriels doivent participer à l’effort car cette épidémie menace l’équilibre de nos comptes sociaux. Ils n’ont pas toujours fait les efforts nécessaires, notamment l’Association nationale des industries alimentaires (ANIA).
Mme Marisol Touraine. Plusieurs amendements peuvent aller dans le sens de ce même message. La question de l’obésité est également une question de justice sociale. La relation entre l’obésité et la situation sociale est clairement établie. Le volontarisme doit être d’autant plus fort. Il est d’abord possible de mettre en œuvre un certain nombre de mesures qui ne coûtent rien : éducation à la nutrition, formation des assistantes maternelles, programmes scolaires, etc. Parallèlement, les industriels et les annonceurs continuent à envoyer des messages ambigus. L’arme financière de la taxation est donc indispensable. Nous devrions enfin encourager, par une TVA bien plus différenciée et réduite, la consommation de produits sains. Les produits malsains devraient quant à eux se voir appliquer une TVA à 19,6 %.
M. Gérard Bapt. Le débat est, me semble-t-il, plus global et devrait intégrer les plats préparés. La taxation votée en 2005 était de 5 %, ce sont les sénateurs qui l’ont diminué à 1,5 %. Les annonceurs ont massivement opté pour le bandeau, ce qui n’avait rien de certain en 2005. C’est une bonne chose. Il existe aujourd’hui un réel problème de financement de l’INPES, et des comités locaux et régionaux d’éducation à la santé. L’industrie agro-alimentaire s’est moquée des gens, les réunions organisées par Mme Bachelot étant même boycottées par l’ANIA…
La Commission adopte l’amendement.
La Commission rejette un amendement de M. Jean-Marie Le Guen modulant le taux de la taxe sur la publicité pour les produits alimentaires en fonction de leur qualité nutritionnelle.
Article additionnel après l’article 25
Augmentation du taux de la taxe sur les messages publicitaires concernant les aliments manufacturés et les boissons sucrées
La Commission examine un amendement de Mme Valérie Boyer visant à porter le taux de cette taxe à 3 %.
Mme Valérie Boyer. Il est important de valider le fait que le bandeau publicitaire n’exonère pas les entreprises du paiement de la taxe.
Malgré l’avis défavorable du rapporteur, la commission adopte l’amendement rendant sans objet un amendement de M. Jean-Marie Le Guen.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Marie Le Guen tendant à insérer un article additionnel après l’article 25 afin d’assujettir les produits de grignotage au taux normal de TVA de 19,6 %.
M. le président Pierre Méhaignerie. Je suis favorable aux mesures visant à lutter contre l’obésité. D’ailleurs je constate avec fierté que la ville de Vitré est celle qui obtient les meilleurs résultats dans la lutte contre l’obésité. En revanche, je ne suis pas favorable à la multiplicité des mesures et des annonces, car celle-ci peut faire perdre au message que l’on souhaite porter son efficacité.
La Commission examine un amendement présenté par M. Jean-Marie Le Guen tendant à insérer un article additionnel après l’article 25 et interdisant les acides gras trans.
M. le rapporteur. Je suis défavorable à cet amendement car il n’a pas un caractère législatif.
M. le président Pierre Méhaignerie. S’il faut fixer des objectifs à l’industrie, on ne peut sanctionner celle-ci qu’après lui avoir laissé un certain délai pour s’adapter aux mesures adoptées. L’industrie agro-alimentaire a fait des efforts dans le domaine de la lutte contre l’obésité, il ne faut pas la caricaturer.
Mme Valérie Boyer. Ceux qui défendent ces mesures visent seulement à faire appliquer les dispositifs votés par le Parlement. À l’heure où l’Europe réfléchit à une détaxation de certains aliments, les pays doivent se mettre d’accord pour moduler les taxes frappant les aliments en fonction de leur contribution à la santé dans le cadre d’une enveloppe sanitaire fermée.
La Commission rejette cet amendement.
La Commission examine un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 rendant obligatoire une éducation à la santé, en particulier en matière de nutrition, dans le socle commun de connaissances et de compétences ainsi que dans les programmes scolaires.
Mme Catherine Lemorton. Je m’insurge contre l’immixtion de l’industrie agroalimentaire dans l’éducation à la nutrition qui doit rester indépendante.
Suivant l’avis défavorable du rapporteur, la commission rejette l’amendement.
Article additionnel après l’article 25
Inscription de l’apprentissage de la gestion de la santé
et de l’équilibre corporel et nutritionnel dans le socle commun
de connaissances et de compétences
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 et tendant à modifier le code de l’éducation pour prévoir que l’apprentissage de la santé et de l’équilibre corporel et nutritionnel de l’élève fait partie du socle commun de connaissances et de compétences.
Article additionnel après l’article 25
Modification des programmes d’activité scolaire et périscolaire
Malgré l’avis défavorable du rapporteur, la commission adopte un amendement de M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 et tendant à prévoir que les programmes d’activité scolaire et périscolaire intègrent la nécessité d’une activité physique quotidienne d’au moins trente minutes quotidiennes pour chaque enfant.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 concernant l’information en nutrition par le médecin scolaire des membres du personnel des établissements scolaires à l’occasion de l’examen de santé obligatoire.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 et prévoyant que la médecine scolaire procède chaque année à la pesée de chaque élève ainsi qu’à la mesure de sa taille et qu’un suivi personnalisé médical et social est proposé à chaque famille dont l’enfant présente un risque avéré d’obésité.
Article additionnel après l’article 25
Amortissement sur douze mois des appareils distributeurs automatiques de fruits et légumes implantés dans les lieux publics ou les entreprises
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer prévoyant l’amortissement sur douze mois des appareils distributeurs automatiques de fruits et légumes implantés dans les lieux publics ou les entreprises.
La Commission examine un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 et tendant à prévoir que le carnet de santé comporte des informations soulignant l’importance du dépistage précoce de l’obésité et demandant aux professionnels de santé qui réalisent le dépistage de délivrer aux parents une information adaptée.
Mme Valérie Boyer. Cet amendement vise à améliorer l’information des parents et des personnels médicaux sur l’importance du dépistage précoce de l’obésité.
M. le rapporteur. Je suis défavorable à cet amendement car ces dispositions sont d’ordre réglementaire.
M. le président Pierre Méhaignerie. Nous devons faire attention à distinguer ce qui est législatif de ce qui est réglementaire.
M. Jean Mallot. Si nous appliquons strictement cette préconisation, le texte va fondre !
La commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette :
– un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 et instaurant, lors de chaque visite médicale, une obligation de mesurer les poids, taille et indice de masse corporelle des enfants et des jeunes.
– un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 tendant à obliger la restauration collective à afficher lisiblement la composition nutritionnelle et calorique des produits qu’elle sert.
– un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 tendant à étudier l’opportunité d’introduire un certain pourcentage de denrées issues de l’agriculture biologique dans les menus proposés par la restauration collective.
Article additionnel après l’article 25
Attribution d’un caractère obligatoire aux recommandations relatives
à la nutrition en restauration scolaire
La Commission examine un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 tendant à prévoir que la restauration scolaire est soumise à des règles relatives à la nutrition fixées par décret et que tout intéressé peut demander à la personne responsable de la restauration scolaire communication des contrôles effectués par les agents compétents.
M. le rapporteur. Je suis favorable à cet amendement, à condition qu’il soit sous-amendé pour supprimer le gage.
La Commission adopte l’amendement ainsi modifié.
Suivant l’avis défavorable du rapporteur, la Commission rejette plusieurs amendements présentés par M. Jean-Marie Le Guen :
– un amendement insérant un article additionnel après l’article 25 tendant à encourager le subventionnement des cantines scolaires pour la promotion et la distribution de fruits et légumes ;
– un amendement insérant un article additionnel après l’article 25 tendant à prévoir que la restauration scolaire doit bénéficier de l’application obligatoire des recommandations nutritionnelles relatives aux marchés publics de restauration collective ;
– un amendement insérant un article additionnel après l’article 25 tendant à prévoir que des normes doivent être fixées concernant l’environnement et la durée des repas dans les cantines scolaires ;
– un amendement insérant un article additionnel après l’article 25 tendant à prévoir l’intervention régulière d’un diététicien mutualisé au niveau des collectivités territoriales dans chaque établissement scolaire ;
– un amendement insérant un article additionnel après l’article 25 tendant à prévoir que chaque établissement scolaire comporte au moins un accès à une fontaine d’eau potable et gratuite.
La Commission examine un amendement de Mme Valérie Boyer tendant à insérer un article additionnel après l’article 25 afin de n’autoriser dans les établissements scolaires que l’installation des distributeurs automatiques offrant des fruits et légumes.
Mme Valérie Boyer. Je souhaite proposer une nouvelle rédaction de cet amendement. Il poursuit un objectif essentiel, celui de l’installation dans les cantines des distributeurs de fruits et légumes.
M. Yves Bur, président. Je vous propose de le retirer.
L’amendement est retiré.
La Commission rejette un amendement de M. Jean-Marie Le Guen prévoyant de renforcer la formation des assistantes maternelles en matière de nutrition puis, suivant l’avis défavorable du rapporteur, la Commission rejette un amendement présenté par Mme Valérie Boyer faisant obligation aux maternités d’informer les parents sur l’intérêt de l’allaitement maternel.
La commission examine un amendement de Mme Valérie Boyer tendant à insérer un article additionnel après l’article 25 permettant, qu’à la demande des parents, les nourrissons accueillis dans les crèches soient nourris au lait maternel.
M. le rapporteur. Je suis défavorable à cet amendement car il impose une charge aux collectivités locales.
Mme Valérie Boyer. Je ne suis pas d’accord avec cette argumentation. Il est indispensable d’encourager l’allaitement maternel dans le cadre des crèches.
La Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 et prévoyant que la salariée retournant en entreprise après un congé maternité est informée par l’employeur des dispositions relatives à l’allaitement maternel.
Article additionnel après l’article 25
Information de la salariée sur l’allaitement maternel
au moment de son départ en congé maternité
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 et prévoyant que la salariée, au moment de son départ de l’entreprise en congé de maternité est informée par l’employeur des dispositions relatives à l’allaitement maternel.
La Commission examine un amendement de Mme Valérie Boyer insérant un article additionnel tendant à instituer un diplôme d’études spécialisées de nutrition de groupe II.
Mme Valérie Boyer. Cet amendement vise à traduire sur le plan législatif les préconisations du rapport de la mission d’information sur la prévention de l’obésité, compte tenu du fait qu’il n’existe actuellement qu’un diplôme d’études spécialisées de groupe I qui n’est pas qualifiant.
M. le rapporteur. Je suis défavorable à cet amendement, car il est préférable d’attendre les conclusions d’un rapport sur le sujet qui sera bientôt remis à la ministre de la santé.
La Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer insérant un article additionnel tendant à conférer le grade de licence au diplôme de diététicien.
Article additionnel après l’article 25
Extension de l’utilisation du chèque restaurant
auprès des détaillants en fruits et légumes
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer insérant un article additionnel afin de permettre l’utilisation du titre restaurant auprès des détaillants en fruits et légumes.
La Commission examine un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 tendant à permettre aux salariés d’utiliser des titres restaurant pour acheter des fruits et légumes.
M. le rapporteur. Je ne suis pas favorable à cet amendement car je suis partisan de faire maigrir la loi.
L’amendement est retiré.
Suivant l’avis défavorable du rapporteur, la Commission rejette plusieurs amendements présentés par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 tendant à :
– faire bénéficier les PME de l’agro-alimentaire du doublement de l’aide à la recherche publique ;
– attribuer le statut d’« intérêt général permanent » à la filière fruits et légumes qui permet de réduire de 50 % les coûts d’achat d’espaces publicitaires ;
– créer des coupons pour l’acquisition de fruits et légumes ou de produits non transformés et délivrés par l’aide alimentaire ;
– retirer les confiseries au niveau des caisses dans les grandes surfaces et interdire la publicité pour les produits alimentaires de grignotage.
Article additionnel après l’article 25
Interdiction de la diffusion des messages publicitaires télévisés ou radiodiffusés portant sur les produits alimentaires sucrés pendant les émissions destinées aux enfants
Suivant l’avis favorable du rapporteur, la Commission adopte deux amendements identiques présentés respectivement par Mme Valérie Boyer et par MM. Yves Bur et Pierre Méhaignerie insérant un article additionnel après l’article 25 tendant à interdire la diffusion des messages publicitaires portant sur les boissons et les produits alimentaires manufacturés avec ajout de sucres, matières grasses ou édulcorants de synthèse pendant des programmes qui sont qualifiés par le CSA d’émissions destinées à un public majoritairement composé d’enfants et d’adolescents.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 tendant à imposer l’indication dans les publicités du contenu calorique du produit et sur les tickets de caisse des fast-food du contenu calorique des repas servis.
Article additionnel après l’article 25
Indication dans les messages publicitaires pour les produits alimentaires transformés du contenu calorique des produits
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement présenté par Mme Valérie Boyer insérant un article additionnel tendant à prévoir l’indication du contenu calorique des produits dans les messages publicitaires pour les produits alimentaires transformés.
Suivant l’avis du rapporteur, l’amendement de Mme Valérie Boyer faisant obligation aux chaînes de radio et de télévision de diffuser gratuitement les messages de l’INPES destinés à lutter contre l’obésité est retiré.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement présenté par M. Jean-Marie Le Guen insérant un article additionnel après l’article 25 prévoyant la gratuité des messages télévisés de prévention en santé de l’Institut national de prévention et d’éducation pour la santé (INPES).
Article additionnel après l’article 25
Diffusion gratuite de messages de prévention en santé de l’Institut national
de prévention et d’éducation pour la santé
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer insérant un article additionnel tendant à prévoir la diffusion gratuite, pendant un temps d’antenne déterminé, des messages de prévention en santé de l’Institut national de prévention et d’éducation pour la santé, notamment concernant la nutrition et la lutte contre l’obésité.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer insérant un article additionnel disposant que les conventions conclues entre le CSA et les opérateurs privés fixent les mesures encourageant le respect de la diversité corporelle.
Article additionnel après l’article 25
Mention par les conventions conclues entre le CSA et les opérateurs privés des mesures encourageant l’information et l’éducation en santé
et la lutte contre l’obésité
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer insérant un article additionnel tendant à prévoir que les conventions conclues entre le CSA et les opérateurs privés fixent les mesures en faveur de l’information et l’éducation en santé, l’équilibre nutritionnel et la lutte contre l’obésité et le surpoids.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer insérant un article additionnel tendant à prévoir que les sociétés du secteur public de la communication audiovisuelle mettent en œuvre des actions en faveur de la diversité corporelle.
Article additionnel après l’article 25
Mise en œuvre des actions en faveur de la lutte contre l’obésité
par les sociétés du secteur public audiovisuel
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer tendant à prévoir que les sociétés du secteur public de la communication audiovisuelle mènent une action en faveur de l’information et l’éducation en santé, l’équilibre nutritionnel et la lutte contre l’obésité et le surpoids.
Article additionnel après l’article 25
Diffusion de messages ou de programmes d’éducation à la santé
concernant la lutte contre le surpoids
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Boyer tendant à prévoir qu’une partie du temps d’antenne auparavant consacré à la diffusion de messages publicitaires autres que ceux pour des biens et services présentés sous leur appellation générique est consacrée à la diffusion de messages ou de programmes d’information à la santé concernant la lutte contre l’obésité et le surpoids, l’équilibre nutritionnel et la promotion de l’activité physique.
La Commission examine un amendement de Mme Valérie Boyer insérant un article additionnel après l’article 25 et tendant à prévoir que les distributeurs automatiques de boissons et de produits alimentaires payants et accessibles aux élèves ne sont admis dans les établissements scolaires que s’ils contiennent exclusivement des fruits ou des légumes, ainsi que des boissons telles que des eaux minérales naturelles ou de source.
L’amendement est retiré.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer prévoyant que des travaux d’études et de recherche sur les discriminations à l’égard des personnes obèses soient entrepris par la Haute autorité de lutte contre les discriminations (HALDE).
La Commission examine un amendement de Mme Valérie Boyer prévoyant l’apposition au pied des escaliers, des escaliers mécaniques et des ascenseurs d’un panneau d’information conseillant aux personnes n’ayant pas de problème de mobilité d’emprunter les escaliers plutôt que les ascenseurs ou les escaliers mécaniques.
M. le rapporteur. Ce dispositif relève davantage du domaine réglementaire.
La Commission rejette l’amendement.
Article additionnel après l’article 25
Remise d’un rapport au Parlement
sur l’impact des chaînes de télévision pour bébés
La Commission examine un amendement de Mme Valérie Boyer prévoyant que dans un délai d’un an à compter de l’entrée en vigueur du présent texte, le Gouvernement remet au Parlement un rapport évaluant l’impact des chaînes de télévision pour bébés.
M. Yves Bur, président. N’existerait-il pas déjà de telles études d’impact ?
Suivant l’avis favorable du rapporteur, la Commission adopte l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Marie Le Guen prévoyant la création d’un Haut comité de lutte contre l’obésité.
La Commission examine un amendement de M. Jean-Marie Le Guen prévoyant la création d’un Observatoire de l’épidémie d’obésité.
M. le rapporteur. La création d’une structure supplémentaire dans ce domaine n’apparaît pas opportune.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Jean-Marie Le Guen prévoyant que les boissons et produits alimentaires comportent une information lisible et compréhensible pour le consommateur concernant la densité calorique, la composition en sucres, en acides gras et en sel, dans des conditions fixées par l’Agence française de sécurité sanitaire des aliments (AFSSA).
M. le rapporteur. Il s’agit là d’une bonne idée mais le dispositif proposé devrait être revu, dans la mesure où son articulation avec des dispositions législatives déjà en vigueur semble problématique.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette également cinq amendements de M. Jean-Marie Le Guen :
– le premier ouvrant la possibilité au ministre de la santé d’imposer la présence d’un message d’éducation sanitaire sur le produit en cas de composition alimentaire incompatible avec le respect des règles nutritionnelles fixées par décret, après avis de l’AFSSA ;
– le deuxième prévoyant que le Haut comité de lutte contre l’obésité établit une charte « Alimentation, plaisir, santé », qui assure le respect par les entreprises de distribution d’un code de bonne conduite en matière de promotion des produits alimentaires ;
– le troisième prévoyant que le comité d’hygiène, de sécurité et de conditions de travail (CHSCT) débat chaque année des politiques de prévention de l’obésité mises en place au sein de l’entreprise ;
– le quatrième posant l’obligation que les plans de déplacements urbains et de transports scolaires établis par les collectivités locales fassent l’objet d’une étude d’impact pour s’assurer du respect des recommandations du Haut comité de lutte contre l’obésité en matière d’activités physiques quotidiennes ;
– le dernier donnant pour mission à la médecine du travail de développer des actions collectives de sensibilisation à la nutrition et à la lutte contre la sédentarité et l’obésité, de dépistage systématique de la surcharge pondérale lors de visites médicales du travail, d’orientation et de suivi des personnes obèses, de contrôle de la restauration collective d’entreprise, de développement de l’activité physique et d’installations sportives.
TITRE IV
ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ
Chapitre ier
Création des agences régionales de santé
La Commission examine un amendement de Mme Valérie Rosso-Debord visant à compléter l’intitulé du titre du chapitre 1er par les mots : « et médico-sociales ».
Mme Valérie Rosso-Debord. Il s’agit là d’un amendement important, dans la mesure où il propose de modifier la dénomination des agences régionales de santé (ARS) afin de tenir compte du fait qu’elles auront pour objectif de mettre en œuvre, au niveau régional, la politique de santé qui regroupe le secteur sanitaire et le secteur médico-social et, en particulier, d’organiser l’articulation régionale de l’offre sanitaire et médico-sociale.
M. le rapporteur. Si cette proposition correspond à une demande formulée par les organismes du secteur médico-social, il apparaît cependant préférable de conserver la dénomination des ARS, étant précisé qu’il pourrait être envisagé ultérieurement de dénommer les conférences régionales de santé « conférence régionale de santé et de l’autonomie ».
L’amendement est retiré.
Les amendements de M. Marcel Rogemont et de M. Guy Lefrand prévoyant respectivement de renommer les ARS en agences régionales de santé « et de l’autonomie » ou « du médico-social » sont également retirés.
Article 26
Agences régionales de santé
Cet article a pour objet d’instituer des agences régionales de santé (ARS) afin de remédier aux cloisonnements administratifs qui compliquent le pilotage du système de santé à l’échelon régional.
1. L’organisation actuelle du pilotage régional du système de santé
En amont du présent projet de loi, la réforme du pilotage régional du système de santé a fait l’objet de deux principaux travaux de réflexion :
– en janvier 2008, M. Philippe Ritter, préfet honoraire et ancien directeur d’agences régionales de l’hospitalisation (ARH), a remis un rapport sur la création des agences régionales de santé (ARS) à la ministre de la santé, de la jeunesse, des sports et de la vie associative ;
– la commission des affaires culturelles, familiales et sociales de l’Assemblée nationale a créé une mission d’information sur les ARS, dont le rapport a été présenté par M. Yves Bur en février 2008 (n° 697).
Ces deux rapports font le même constat : alors que l’échelon régional s’est imposé comme le niveau territorial le plus pertinent pour organiser l’offre de soins, le pilotage cloisonné du système de santé à l’échelon régional complique la mise en œuvre des politiques de santé.
a) Un pilotage cloisonné
Comme le montre le rapport de M. Yves Bur, l’hôpital, les soins de ville, la prévention, le secteur médico-social ainsi que la veille et la sécurité sanitaires sont « pilotés à l’échelon régional de façon compartimentée ». Ces différents secteurs sont donc organisés « en tuyaux d’orgue », c’est-à-dire par des institutions cloisonnées, au moyen d’outils de planification distincts, et sous le contrôle de différentes autorités de tutelles.
● L’organisation des soins hospitaliers
En vertu des articles L. 6115-1 et suivants du code de la santé publique, le secteur hospitalier est piloté par les agences régionales de l’hospitalisation (ARH), chargées « de définir et de mettre en œuvre la politique régionale d’offre de soins hospitaliers » publics comme privés. Leur comité exécutif est composé à parité de représentants de l’État et de l’assurance maladie, mais leur directeur, nommé en Conseil des ministres, y a une voix prépondérante. Le réseau des ARH est animé principalement par la direction de l’hospitalisation et de l’organisation des soins (DHOS) du ministère de la santé et des sports.
Selon les articles L. 6121-1 et suivants du code de la santé publique, les ARH élaborent et mettent en œuvre des schémas régionaux d’organisation sanitaire (SROS), qui ont pour objet de « prévoir et susciter les évolutions nécessaires de l’offre de soins préventifs, curatifs et palliatifs afin de répondre aux besoins de santé ». À cette fin, ils planifient l’offre hospitalière en fixant des objectifs quantifiés de l’offre de soins (OQOS) définis à l’échelle de « territoires de santé ». Des comités régionaux de l’organisation sanitaire (CROS) donnent un avis sur les SROS.
● Le pilotage des soins ambulatoires
En application des articles L. 183-1 et suivants du code de la sécurité sociale, les soins de ville sont pilotés dans chaque région par l’union régionale des caisses d’assurance maladie (URCAM), qui a pour mission de définir « une politique commune de gestion du risque, notamment dans le domaine des dépenses de soins de ville » et de promouvoir « les actions de coordination des soins et la mise en œuvre des bonnes pratiques par les professionnels de santé ». Cette politique fait l’objet d’un programme régional commun aux organismes d’assurance maladie (PRAM), et repose sur des outils conventionnels définis au niveau national. Le directeur de l’URCAM est nommé par le directeur général de l’Union nationale des caisses d’assurance maladie (UNCAM).
● Les missions communes aux ARH et aux URCAM
Pour exercer les « compétences conjointes » aux ARH et aux URCAM, l’article L. 162-47 du code de la sécurité sociale institue des missions régionales de santé (MRS). Ces missions sont notamment chargées :
– de gérer, avec les conseils régionaux de la qualité et de la coordination des soins créés par l’article L 221-1-1 du même code, les enveloppes régionales du fonds d’intervention pour la qualité et la coordination des soins (FIQCS) ;
– de délimiter les zones déficitaires en offre de soins, dans lesquelles les médecins sont éligibles à certaines aides à l’installation.
● La santé publique
Les articles L. 1411-11 et suivants du code de la santé publique instituent le groupement régional de santé publique (GRSP), chargé d’élaborer et mettre en œuvre le plan régional de santé publique (PRSP) qui définit pour cinq ans les priorités de santé publique de la région. L’Etat, les agences sanitaires, l’assurance maladie et les collectivités territoriales volontaires sont membres du GRSP, mais si la politique régionale de santé publique ainsi pilotée est organisée sur un mode partenarial, elle est contrôlée par l’État : celui-ci détient en effet la majorité des sièges au conseil d’administration du GRSP, qui est placé sous la présidence du préfet de région. Comme le relève M. Yves Bur, le réseau des GRSP est animé pour l’essentiel par la direction générale de la santé (DGS) du ministère de la santé et des sports.
● Le secteur médico-social
Le pilotage des structures médico-sociales est très éclaté : l’article L. 312-1 du code de l’action sociale et des familles distingue en effet quinze catégories d’établissements et de services, régie chacune par des règles de planification et de financement spécifiques, qui font intervenir l’État, l’assurance maladie, les conseils généraux et la caisse nationale de solidarité pour l’autonomie (CNSA).
Un comité régional de l’organisation sociale et médico-sociale (CROSMS) rend un avis sur les projets de création, d’extension importante ou de transformation de ces établissements et services.
Pour les établissements et services qui relèvent de la compétence tarifaire de l’Etat, l’article L. 612-5-1 du même code charge le préfet de région d’établir un programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie (PRIAC), qui dresse les priorités de financement des créations, extensions ou transformations de ces établissements ou services.
● La veille et la sécurité sanitaires
Comme le montre le rapport précité de M. Yves Bur, le pilotage de la veille et de la sécurité sanitaires est lui aussi très éclaté.
À l’instar d’un récent rapport d’audit (30) de l’inspection des finances (IGF) et de l’inspection générale des affaires sociales (IGAS), on peut distinguer 19 activités différentes de veille et sécurité sanitaires, qui relèvent de quatre fonctions principales :
– le contrôle des établissements de santé et médico-sociaux, assuré par les directions départementales et régionales des affaires sanitaires et sociales (DDASS et DRASS) sous l’autorité du préfet, sauf pour les établissements de santé, dans le cadre desquels les ARH sont responsables de la sécurité sanitaire ;
– la police sanitaire, notamment le contrôle des eaux, assuré par les DDASS sous l’autorité des préfets ;
– la veille sanitaire et l’observation de la santé humaine, assurée par les DRASS, qui ont créé avec l’Institut de veille sanitaire (InVS) 16 cellules interrégionales d’épidémiologie (CIRE) ;
– la gestion des crises sanitaires, assurée par le préfet de département, voire le préfet de zone de défense, avec l’appui des DDASS, des DRASS, des CIRE et de l’ARH.
Certes, les textes prévoient une articulation des différents outils de planification : l’article L. 6121-1 du code de la santé publique dispose ainsi que dans le cadre de la planification hospitalière, chaque schéma régional d’organisation sanitaire (SROS) « prend en compte les objectifs » du plan régional de santé publique, et « tient compte de l’articulation des moyens des établissements de santé avec la médecine de ville et le secteur médico-social ».
Toutefois, selon le rapport de M. Yves Bur, « ces dispositions ne sont pas appliquées avec rigueur » et les outils de planification concernés « ont beaucoup de mal à s’articuler ».
Présentation schématique de l’organisation « en tuyaux d’orgue »
du pilotage du système de santé
secteur |
soins hospitaliers |
soins de ville |
santé publique |
secteur médico-social | ||
planification territoriale |
SROS |
PRAM |
zonage des zones déficitaires |
PRSP |
PRIAC | |
schémas départementaux et régionaux d’organisation sociale et médico-sociale | ||||||
organe de concertation |
conférences sanitaires de territoire + CROS |
conseil de l’URCAM |
conseil régional du FIQCS |
CRS |
CROSMS | |
responsable territorial |
ARH |
URCAM |
MRS |
GRSP |
Département, DDASS | |
correspondant national |
DHOS |
UNCAM |
UNCAM |
DHOS |
DGS |
DGAS + CNSA |
Source : Rapport d’information n° 697 présenté par M. Yves Bur au nom de la mission d’information sur les agences régionales de santé et déposé par la Commission des affaires culturelles, familiales et sociales, février 2008.
b) Un pilotage peu efficace
Comme le montre M. Yves Bur, les différentes institutions régionales précitées reposent en fait sur les moyens administratifs de deux réseaux distincts :
– celui de l’Etat, constitué des DRASS et des DDASS ;
– celui de l’assurance maladie, comprenant les URCAM, les caisses primaires d’assurance maladie (CPAM) et une partie des caisses régionales d’assurance maladie (CRAM).
En effet, les agences régionales de l’hospitalisation (ARH), les missions régionales de santé (MRS) et les groupements régionaux de santé publique (GRSP) sont constitués sous la forme de groupements d’intérêt public (GIP) entre, notamment, l’Etat et les caisses d’assurance maladie. Le rapport 2004 de la Cour des comptes sur la sécurité sociale juge que cette organisation « n’est pas à la hauteur de la difficulté des missions confiées aux ARH », car elle les fragilise leur fonctionnement par deux biais :
– d’une part, leurs effectifs n’ont pas pu être adaptés à l’évolution de leurs missions, car, selon le Cour, cela supposerait des « négociations complexes » ;
– d’autre part, les directeurs d’ARH n’ont pas d’autorité sur les personnels mis à leur disposition, qui restent intégrés à leur structure d’origine, d’où, selon la Cour des comptes, « une déperdition d’efficacité ».
De plus, le rapport de M. Yves Bur fait état de « divergences » entre les instructions reçues par les services déconcentrés de l’Etat et le réseau de l’assurance maladie. Dans ces conditions, le « pilotage en double commande » du système de santé complique l’activité des groupements d’intérêt public concernés et, de ce fait, nuit à l’efficacité des politiques de santé.
En effet, le cloisonnement des structures et l’enchevêtrement des responsabilités ne permettent pas de structurer une prise en charge globale et continue des patients dans de bonnes conditions d’efficience. Le rapport de M. Yves Bur montre que ce cloisonnement empêche les pouvoirs publics d’exploiter les complémentarités qui existent entre la ville et l’hôpital, notamment pour la permanence des soins. Il montre aussi que la mauvaise coordination entre l’hôpital et le secteur médico-social engendre des « ruptures dans la prise en charge des patients », soulignant que 18 à 22 % des patients hospitalisés en court séjour y « stagnent » faute de prise en charge, en aval, dans une structure médico-sociale adaptée.
Enfin, dans un précédent rapport (31), votre rapporteur soulignait que cette organisation compartimentée du système de santé était également préjudiciable au développement des actions de prévention et de santé publique, qui ont besoin de relais dans toutes les branches du système de santé.
2. Le dispositif proposé
Les alinéas 1 à 3 de l’article 26 complètent le livre IV (« Administration générale de la santé ») de la première partie du code de la santé publique un titre III intitulé « Agences régionales de santé » et composé de cinq chapitres.
a) Les missions et les compétences de l’ARS
Conformément à son intitulé, le premier chapitre de ce nouveau titre comprend les dispositions relatives aux « missions et compétences des agences régionales de santé » (alinéas 4 et 5), qui sont présentées par quatre articles L. 1431-1 à L. 1431-4.
● La mission de l’ARS
La rédaction proposée par l’alinéa 6 pour l’article L. 1431-1 du code de la santé publique tend à instituer une agence régionale de santé (ARS) dans chaque région et dans la collectivité territoriale de Corse, et à en définir la mission : « mettre en œuvre la politique régionale de santé ».
Il est précisé que cette politique régionale de santé s’inscrit dans le cadre de trois politiques publiques :
– la politique de santé publique, définie selon des objectifs pluriannuels déclinés en plans, actions et programmes en vertu de l’article L. 1411-1 du code de la santé publique ;
– l’action sociale et médico-sociale, définie par l’article L. 311-1 du code de l’action sociale et des familles ;
– l’assurance maladie, dont l’article L. 111-2-1 du code de la sécurité sociale affirme le caractère universel, obligatoire et solidaire. Cet article dispose aussi que l’Etat « garantit l’accès effectif des assurés aux soins sur l’ensemble du territoire », et que les régimes d’assurance maladie, en partenariat avec les professionnels de santé, veillent « à la continuité, à la coordination et à la qualité des soins offerts aux assurés, ainsi qu’à la répartition territoriale homogène de cette offre ».
L’ARS exercera ses compétences sans préjudice de celles :
– des collectivités territoriales, ce qui concerne notamment le département qui, selon l’article L. 121-1 du code de l’action sociale et des familles, « définit et met en œuvre la politique d’action sociale » ;
– de l’établissement français du sang (EFS), chargé notamment selon l’article L. 1222-1 du code de la santé publique d’organiser sur l’ensemble du territoire national les activités liées à la transfusion sanguine ;
– de l’agence française de sécurité sanitaire des aliments (AFSSA), prévue par l’article L. 1323-1 du même code ;
– de l’agence française de sécurité sanitaire de l’environnement et du travail (AFSSET), prévue par l’article L. 1336-1 de ce code ;
– du comité national de santé publique (CNSP), qui a notamment pour mission de coordonner l’action des différents départements ministériels en matière de sécurité sanitaire, selon l’article L. 1413-1 du code de la santé publique ;
– de l’agence de la biomédecine, dont l’article L. 1418-1 du même code définit la compétence dans les domaines de la greffe, de la reproduction, de l’embryologie et de la génétique humaine.
● Le périmètre des compétences de l’ARS
Le texte proposé pour l’article L. 1431-2 du code de la santé publique par les alinéas 7 à 15 de l’article 26 tend à énumérer les compétences de l’ARS. Il confie aux ARS un large périmètre de compétences, correspondant à l’ensemble du champ de la santé humaine, ce vise à leur permettre d’organiser de façon globale la réponse aux besoins de santé de la population. La rédaction proposée présente les compétences des ARS en deux points :
– son 1° charge l’ARS de définir et mettre en œuvre la politique de santé publique dans sa région ;
– son 2° charge l’ARS « de réguler, d’orienter et d’organiser l’offre de services en santé ».
Le 1° du texte proposé pour l’article L. 1431-2 (alinéas 8 à 10 du présent article) précise ainsi le rôle de l’ARS dans la définition et la mise en œuvre de la politique de santé publique. Ce rôle est présenté en deux alinéas, traitant pour l’un de la veille et de la sécurité sanitaire, et pour l’autre, de la promotion de la santé, de l’éducation à la santé et de la prévention.
D’abord, un a) (alinéa 9) énumère les compétences de l’ARS en matière de veille et de police sanitaires :
– organiser la veille sanitaire, l’observation de la santé dans la région, ainsi que le recueil et le traitement des signalements d’événements sanitaires, ce que font actuellement les directions départementales et régionales des affaires sanitaires et sociales (DDASS et DRASS) et les cellules interrégionales d’épidémiologie (CIRE) en lien avec l’InVS ;
– organiser « la gestion de la réponse aux alertes sanitaires » et contribuer à la gestion des crises sanitaires, dans le respect des attributions du préfet de département ou, en cas de crise touchant plusieurs départements, du préfet de zone de défense ;
– établir un « programme annuel de contrôle du respect des règles d’hygiène » – notamment pour les matières qui relèvent de la compétence de l’Etat en application de l’article L. 1421-4 du code de la santé publique – et réaliser ou faire réaliser les contrôles et procéder aux inspections ainsi programmées.
Ce programme sera établi sur la base des orientations du « projet régional de santé », document de planification de la politique de santé de l’ARS prévu par le présent article (cf. infra), ainsi que de « priorités » transmises par les préfets. Ceux-ci pourront d’ailleurs disposer à tout moment des moyens de l’ARS pour l’exercice de leurs compétences en matière de salubrité et d’hygiène publiques, comme le prévoit le texte proposé pour l’article L. 1435-1 de ce code par l’alinéa 135 du présent article.
Ensuite, un b) (alinéa 10) charge l’ARS de définir, financer et évaluer des actions de promotion de la santé, d’éducation à la santé et de prévention.
Les notions de « promotion de la santé », d’« éducation à la santé » et de « prévention » n’ont pas de définition juridique. Elles renvoient à des définitions scientifiques établies notamment dans le cadre de l’organisation mondiale de la santé (OMS).
L’OMS a défini la notion de promotion de la santé en 1986 dans sa charte d’Ottawa comme le « processus qui confère aux populations les moyens d’assurer un plus grand contrôle sur leur propre santé, et d’améliorer celle-ci », par exemple par la promotion d’une nutrition équilibrée. Selon les indications fournies à votre rapporteur par les services du ministère de la santé et des sports, la notion d’éducation à la santé renvoie à des actions d’information générale de la population sur la santé. Quant à la prévention, elle renvoie selon une typologie établie par l’OMS en 1950 à trois types de politiques publiques :
– la « prévention primaire » a pour but de diminuer l’incidence d’une maladie, c’est-à-dire à limiter l’apparition de nouveaux cas ;
– la « prévention secondaire » vise à diminuer la gravité et la prévalence d’une maladie, notamment par son dépistage et par son traitement précoce ;
– la « prévention tertiaire » tend à diminuer la prévalence des récidives ou des incapacités chroniques consécutives à une maladie, par des actions de rééducation, voire de réinsertion sociale et professionnelle.
D’après les précisions apportées à votre rapporteur par les services du ministère de la santé et des sports, la rédaction proposée pour l’alinéa 10 est volontairement large, afin que l’ensemble du champ de la santé publique entre dans le périmètre de compétences de l’ARS.
Actuellement, ces actions de santé publique sont pilotées par les groupements régionaux de santé publique (GRSP) institués à cet effet par la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
Le 2° de la rédaction proposée pour l’article L. 1431-2 du code de la santé publique (alinéas 11 à 15 de l’article 26) charge l’ARS « de réguler, d’orienter et d’organiser l’offre de services en santé » dans le respect de deux exigences :
– répondre aux besoins de soins et de services médico-sociaux ;
– garantir à la fois « l’efficacité » et « l’efficience » du système de santé.
Le présent article énumère en quatre points les compétences que l’ARS exercera à ce titre :
Le a) (alinéa 12) prévoit que l’ARS « contribue à évaluer et à promouvoir la qualité des formations de santé ». On rappellera qu’actuellement, en application de l’article L. 4383-1 du code de la santé publique, le représentant de l’Etat dans la région « contrôle » la qualité de la formation des auxiliaires médicaux.
Le b) (alinéa 13) tend à donner compétence à l’ARS pour délivrer deux types d’autorisations :
– les autorisations requises en application de l’article L. 6122-1 du code de la santé publique pour la création d’établissements de santé ainsi que de « services de santé », c’est-à-dire d’équipements matériels lourds de structures exerçant une activité de soins, éventuellement sous une forme alternative à l’hospitalisation ;
– les autorisations requises pour la création des établissements ou services médico-sociaux relevant de certaines des quinze catégories énumérées par l’article L. 312-1 du code de l’action sociale et des familles. Il s’agit essentiellement des structures destinées aux personnes handicapées et aux personnes handicapées, qui sont financées – au moins en partie – par l’assurance maladie et font l’objet d’une programmation dans le cadre du PRIAC, ainsi que d’appartements de coordination thérapeutique de structures spécialités en addictologie et en toxicomanie. Actuellement, ces autorisations sont délivrées pour les premières par les ARH, et pour les secondes par les préfets.
Comme l’explique en effet M. Yves Bur dans son rapport précité, si la création des ARS vise à regrouper sous un pilotage unique tous les intervenants du parcours de soins des patients, cela ne concerne pas les structures médico-sociales dont l’activité n’a pas de lien direct avec les activités de soins et, pour cette raison, pas de financement par l’assurance maladie (cf. encadré ci-dessous).
Les catégories d’établissements médico-sociaux
entrant dans le périmètre de compétences de l’ARS
Les ARS seront compétentes pour les établissements et services médico-sociaux suivants :
– Les établissements ou services d’enseignement qui assurent, à titre principal, une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes adultes handicapés ou présentant des difficultés d’adaptation (2° du I de l’article L. 312-1 du code de l’action sociale et des familles) ;
– Les centres d’action médico-sociale précoce (3° du I de l’article L. 312-1 précité) ;
– Les établissements ou services :
- d’aide par le travail, à l’exception des structures conventionnées pour les activités visées à l’article L. 322-4-16 du code du travail et des entreprises adaptées définies aux articles L. 323-30 et suivants du même code (a) du 5° du I de l’article L. 312-1) ;
- de réadaptation, de préorientation et de rééducation professionnelle mentionnés à l’article L. 323-15 du code du travail (b) du 5° du I de l’article L. 312-1) ;
– Les établissements et les services qui accueillent des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale (6° du I de l’article L. 312-1) ;
– Les établissements et les services, y compris les foyers d’accueil médicalisé, qui accueillent des personnes adultes handicapées, quel que soit leur degré de handicap ou leur âge, ou des personnes atteintes de pathologies chroniques, qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale ou bien qui leur assurent un accompagnement médico-social en milieu ouvert (7° du I de l’article L. 312-1) ;
– Les établissements ou services, dénommés selon les cas centres de ressources, centres d’information et de coordination ou centres prestataires de services de proximité, mettant en œuvre des actions de dépistage, d’aide, de soutien, de formation ou d’information, de conseil, d’expertise ou de coordination au bénéfice d’usagers, ou d’autres établissements et services (11° du I de l’article L. 312-1) ;
– Les établissements ou services à caractère expérimental (12° du I de l’article L. 312-1) ;
– Les appartements de coordination thérapeutique, les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue, les centres de soins, d’accompagnement et de prévention en addictologie et les structures dénommées lits halte soins (article L. 314-3-3 du code de l’action sociale et des familles).
Source : articles L. 312-1 et L. 314-3-3 du code de l’action sociale et des familles.
On observera que le champ des établissements et services qui relèveront de la compétence d’autorisation de l’ARS est un peu plus large que celui du PRIAC. En effet, l’ARS sera compétente pour autoriser le fonctionnement des structures mettant en œuvre des actions de dépistage, d’aide, de soutien, de formation ou d’information, de conseil ou de coordination citées au 11° de l’article L. 312-1 précité, ainsi que des structures expérimentales prévues au 12° de cet article, alors que selon l’article L. 312-5-1 du même code, le PRIAC ne traite de ces structures que si elles accueillent des personnes âgées ou handicapées.
Il est précisé que l’ARS contrôlera le fonctionnement des établissements ou services qu’elle autorisera et leur allouera leurs ressources provenant des crédits de l’Etat et de l’assurance maladie.
Le c) (alinéa 14) fixe les compétences de l’ARS en matière de sécurité sanitaire. Pour veiller à la qualité et à la sécurité des actes médicaux, des activités liées aux produits de santé et des prises en charge médico-sociales, elle pourra procéder à des contrôles. Elle devra également contribuer à la prévention de la maltraitance dans les établissements et services médico-sociaux.
En application de l’article L. 1421-1 du code de la santé publique, ces contrôles sont effectués par les médecins et pharmaciens inspecteurs de santé publique, les inspecteurs des affaires sanitaires et sociales, les ingénieurs du génie sanitaire, les ingénieurs d’études sanitaires et les techniciens sanitaires. Actuellement, ils exercent ces contrôles à l’initiative des DDASS ou des DRASS et sous l’autorité du préfet, sauf dans les établissements de santé, où les articles L. 6116-1 et L. 6116-2 du code de la santé publique prévoient qu’ils interviennent à l’initiative du directeur de l’ARH.
Le d) (alinéa 15) vise à inclure dans le périmètre des compétences des ARS la « gestion du risque assurantiel en santé » et à donner une définition législative de cette notion. Actuellement, la notion de « gestion du risque » est mentionnée par le code de la sécurité sociale, qui n’en donne pas de définition. Le présent article décrit la gestion du risque assurantiel en santé comme regroupant des actions qui poursuivent deux buts :
– améliorer les modes de recours aux soins et les pratiques de l’ensemble des professionnels qui dispensent des soins ;
– contrôler le respect des conditions d’exercice des professions de santé prévues par la réglementation ou par les conventions qui organisent les rapports entre les organismes de sécurité sociale et certaines de ces professions.
En application de l’article L. 315-1 du code de la sécurité sociale, ces contrôles sont effectués notamment par le service du contrôle médical de la caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), qui comporte les directions régionales et les échelons locaux du service médical (DRSM et ELSM). C’est pourquoi le présent article précise que l’ARS mettra en œuvre ces actions de gestion du risque avec le concours des organismes d’assurance maladie, ainsi que celui de la CNSA.
Il est également précisé que les actions de gestion du risque assurantiel menées par l’ARS viseront tous les professionnels soignants, qu’ils exercent en ville, à l’hôpital ou dans des structures médico-sociales. Dans son rapport précité, M. Yves Bur relève les difficultés que les organismes d’assurance maladie rencontrent aujourd’hui pour mener des actions de gestion du risque à l’hôpital. L’ARS étant par ailleurs chargée du pilotage de l’offre de soins hospitalier, on peut penser qu’elle sera mieux placée que les caisses d’assurance maladie pour mobiliser les responsables hospitaliers autour de ces actions.
Le texte proposé pour l’article L. 1431-3 du code de la santé publique (alinéa 16 du présent article) prévoit la possibilité de créer, par un décret simple, des agences interrégionales de santé. D’après les renseignements fournis par le cabinet de la ministre de la santé et des sports, des agences interrégionales seraient envisagées notamment pour Mayotte et la Réunion.
Est également prévue la possibilité de confier, dans les mêmes formes, des compétences interrégionales à une agence. Cette disposition vise à établir des schémas interrégionaux d’organisation des soins pour les activités très spécialisées, comme la prise en charge des grands brûlés, les greffes ou les handicaps rares.
La rédaction proposée pour l’article L. 1431-4 du même code (alinéa 17 de l’article 26) renvoie à un décret en Conseil d’Etat le soin de fixer les modalités d’application de l’ensemble des dispositions du titre du code de la santé publique relatif aux ARS, à l’exception de celles qui renvoient à d’autres formes de mesures d’application – c’est le cas par exemple des dispositions de l’article L. 1431-3, dont la rédaction renvoie à un décret simple.
b) L’organisation et le fonctionnement des ARS
Dans le titre du code de la santé publique que l’article 26 tend à consacrer aux ARS, un chapitre II traite, conformément à son intitulé, de l’organisation et du fonctionnement des ARS (alinéas 18 et 19).
Ce chapitre comprend trois sections ; la première, intitulée « Organisation des agences » (alinéas 20 et 21) fixe le statut et la gouvernance des ARS. Elle comprend trois sous-sections précédées par un article L. 1432-1.
● Organisation générale de l’ARS
Le texte proposé pour cet article par les alinéas 22 à 27 fixe les principes généraux du statut et de la gouvernance des ARS.
Il confère à l’ARS le statut d’établissement public de l’Etat, alors que les ARH et les GRSP sont actuellement constitués sous la forme de groupements d’intérêt public (GIP) entre l’Etat et les organismes d’assurance maladie, notamment. En effet, il ressort des travaux de MM. Yves Bur et Philippe Ritter que ce statut n’a pas offert aux directeurs d’ARH une autorité suffisante sur les personnels mis à sa disposition numériquement – mais pas nominativement – par leurs administrations d’origine (DDASS, DRASS, CRAM, URCAM, CPAM). Si le statut de GIP permet de préserver l’identité institutionnelle des administrations de l’Etat et des organismes d’assurance maladie, il ne favorise pas la transformation d’une administration de mission en véritable administration de gestion, ce pour quoi le statut d’établissement public de l’Etat paraît plus adapté.
L’agence est dotée d’un conseil de surveillance et dirigée par un directeur général. Il est aussi précisé qu’elle « s’appuie » sur une conférence régionale de santé, dont la mission consiste à « participer par ses avis à la définition de la politique régionale de santé ».
Selon les alinéas 23 à 25 de l’article 26, l’ARS s’appuiera aussi sur deux « commissions de coordination des politiques », dont la création vise à « assurer la cohérence et la complémentarité » de ses actions avec celles des services de l’Etat, des collectivités territoriales et des organismes de sécurité sociale.
Une commission sera dédiée au secteur de la prévention. Sa création vise à ne pas éloigner la politique de santé publique de ses relais interministériels (notamment les services de l’éducation nationale), ainsi que de ses relais locaux. En effet, les collectivités territoriales volontaires ont eu la possibilité d’adhérer aux GRSP afin de prendre une part active au pilotage de la politique de santé publique. Dans un précédent rapport consacré à la politique de santé publique, votre rapporteur recensait ainsi, parmi les membres des GRSP, 17 régions sur 26, 68 départements sur 100 et un nombre important de communes.
Une seconde commission aura pour objet de coordonner les actions de l’ARS et des autres acteurs du secteur médico-social. Il s’agit surtout des présidents de conseils généraux, au titre de leurs compétences en la matière.
De façon cohérente avec son statut et ses compétences, l’alinéa 26 du présent article place l’ARS sous la tutelle des ministres chargés de la santé, des personnes âgées, des personnes handicapées, et de l’assurance maladie.
L’alinéa 27 prévoit que l’ARS met en place des « délégations territoriales départementales ». Comme le montre le rapport précité de M. Yves Bur, disposer de relais territoriaux permettra de « territorialiser » l’action de l’ARS et d’éviter une centralisation régionale excessive. Ni le rapport de M. Yves Bur, ni celui de M. Philippe Ritter n’envisageaient cependant que ces antennes soient obligatoirement départementales, comme il est prévu ; cette disposition vise à garantir que l’ARS ait les moyens de mener un dialogue suivi et approfondi avec les responsables du secteur médico-social, qui sont organisés pour la plupart à l’échelon départemental.
● Pouvoirs du directeur général de l’ARS
Au sein de la section relative à l’organisation des ARS, l’article 26 crée une sous-section 1 consacrée au directeur général de l’ARS, conformément à son intitulé (alinéas 28 et 29), et comprenant un article unique L. 1432-2.
À la différence de l’ARH actuelle, dirigée de façon collégiale par une « commission exécutive » composée à parité de représentants de l’Etat et de l’assurance maladie, l’ARS verra ses fonctions exécutives confiées à un seul responsable : son directeur général. En lui confiant des pouvoirs très étendus, l’article 26 vise à doter l’ARS d’un exécutif fort.
Le texte proposé pour l’article L. 1432-2 du code de la santé publique par les alinéas 30 à 39 définit les compétences du directeur général. Son premier alinéa prévoit que le directeur général, chargé de diriger les services de l’ARS, « exerce toutes les compétences qui ne sont pas attribuées à une autre autorité ».
L’alinéa 31 prévoit que le directeur général rend compte à la fois de la mise en œuvre de la politique de santé et de la gestion de l’agence, devant un « conseil de surveillance » que les alinéas 40 à 44 instituent, à une fréquence qui peut ne pas être très élevée : « au moins une fois par an, […] après la clôture de chaque exercice ».
Le directeur général de l’ARS reçoit aussi compétence pour :
– préparer le budget de l’agence, l’exécuter en tant qu’ordonnateur, puis arrêter le compte financier de chaque exercice (alinéa 32), comme il est habituel que les directeurs d’établissements publics le fassent ;
– arrêter le « projet régional de santé » (alinéa 33) qui a vocation à être substitué aux documents de planification régionaux existant aujourd’hui en matière de santé : le schéma régional d’organisation sanitaire (SROS), le plan régional de santé publique (PRSP) et le programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie (PRIAC) ;
– selon l’alinéa 34, conclure au nom de l’Etat les conventions permettant aux départements de participer aux programmes de dépistage des cancers (article L. 1423-2 du code de la santé publique), et aux collectivités territoriales d’exercer des activités en matière de vaccination (article L. 3111-11 du même code), de lutte contre la tuberculose et la lèpre (article L. 3112-2 de ce code) ainsi que de lutte contre le virus de l’immunodéficience humaine (VIH) et les infections sexuellement transmissibles (article L. 3121-1).
– délivrer les autorisations requises pour la création de tout établissement de santé, la création, la conversion et le regroupement des activités de soins, y compris sous la forme d’alternatives à l’hospitalisation, et l’installation des équipements matériels lourds (alinéa 35) ;
– recruter, que ce soit sur des contrats à durée indéterminée ou à durée déterminée, des personnels contractuels de droit public ou des « agents de droit privé régis par les conventions collectives applicables au personnel des organismes de sécurité sociale » (alinéa 36) ;
Cette disposition vise à permettre aux ARS de bénéficier du concours de certains agents des CRAM, des URCAM et des CPAM, qui ont le statut de salariés de droit privé et sont régis par des conventions collectives prévues aux articles L. 123-1 à L. 123-2-1 du code de la sécurité sociale. En effet, certains de ces agents exercent d’ores et déjà des activités qui relèveront des missions des ARS, comme par exemple l’élaboration et le suivi des SROS, dans le cadre de mises à disposition au bénéfice des ARH (ou, plus rarement, des GRSP). Toutefois, plutôt que de voir ces personnels simplement mis à leur disposition, il est envisagé que les ARS concluent avec eux un contrat de travail de droit privé. Selon les informations fournies par les services du ministère de la santé et des sports, cette mesure vise à ce que les ARS disposent sur eux d’une autorité hiérarchique effective, qui semble faire aujourd’hui défaut aux ARH.
– désigner la personne chargée d’assurer l’intérim des fonctions de directeur et de secrétaire général dans les établissements publics de santé en cas de vacance de ces postes, hormis dans les établissements de l’Assistance publique - hôpitaux de Paris (AP-HP), des hospices civils de Lyon, de l’assistance publique de Marseille (AP-HM), ainsi que dans les établissements publics nationaux et les établissements spécifiquement destinés à l’accueil des personnes incarcérées ou des personnes faisant l’objet d’une rétention de sûreté (alinéa 37) ;
– ester en justice, représenter l’agence en justice et passer en son nom tous les actes de la vie civile, comme il est habituel que les directeurs d’établissements publics le fassent.
L’alinéa 39 précise que le directeur général peut déléguer sa signature, comme les directeurs d’ARH ou de GRSP le font aujourd’hui, notamment aux directeurs de DDASS.
L’article 26 ne précise pas comment sera nommé le directeur général de l’ARS. L’exposé des motifs explique qu’il sera désigné par décret en Conseil des ministres, à l’instar de ce qui est prévu aujourd’hui pour les ARH. Dans son rapport précité, M. Yves Bur relève que les directeurs d’ARH considèrent qu’une telle nomination leur est utile « pour « s’imposer », y compris face aux préfets ». En tout état de cause, ce mode de nomination conférera aux directeurs d’ARS une légitimité dont ils auront besoin dans l’exercice de leurs fonctions.
● Conseil de surveillance de l’ARS
Dans la section relative à l’organisation des ARS, l’article 26 crée une sous-section 2 intitulée « Conseil de surveillance » (alinéas 40 et 41), composé d’un article unique L. 1432-3 qui définit la composition et le rôle de ce conseil.
Les alinéas 42 et 43 placent le conseil de surveillance de l’ARS sous la présidence du préfet de région. Ils renvoient à un décret simple le soin de fixer de préciser la composition de ce conseil, et précisent qu’il comprend :
– des représentants de l’Etat ;
– des membres des « conseils » des CPAM et des « conseils d’administration » des caisses locales de la mutualité sociale agricole (MSA) et du régime social des indépendants (RSI) ;
– des représentants des collectivités territoriales ;
– des personnalités qualifiées ;
– des représentants des usagers élus ou désignés ;
– le directeur de l’agence et des représentants de son personnel, qui n’auront cependant pas voix délibérative.
S’agissant des représentants de l’assurance maladie, ne sont visés que les « organismes locaux d’assurance maladie […] dont la caisse nationale désigne les membres de l’Union nationale des caisses d’assurance maladie ». Or l’article L. 182-2-2 du code de la sécurité sociale réserve ce droit à la caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), à la caisse nationale du régime social des indépendants (RSI) et au conseil central d’administration de la mutualité sociale agricole (MSA). En conséquence, ne sont appelées à siéger au conseil de surveillance de l’ARS que des membres des conseils des caisses primaires du régime général, des caisses locales du régime agricole et de celles du régime des indépendants.
On rappellera que les conseils des CPAM sont composés principalement de représentants des assurés sociaux désignés par les organisations syndicales nationales de salariés représentatives et de représentants des employeurs, désignés par les organisations professionnelles nationales d’employeurs représentatives. Les conseils d’administration des caisses locale de la MSA et du RSI sont composés notamment de représentants élus des assurés sociaux.
L’alinéa 44 définit les compétences de ce conseil de surveillance. Elles paraissent limitées : approuver le compte financier de l’ARS ; émettre, « au moins une fois par an », un avis sur les résultats de l’action menée par l’agence.
● Conférence régionale de santé
Au sein de la section relative à l’organisation des ARS, l’article 26 crée une sous-section 3 intitulée « Conférence régionale de santé » (alinéas 45 et 46), comprenant un article unique L. 1432-4.
La rédaction proposée pour cet article par l’alinéa 47 définit la conférence régionale de santé (CRS) comme « un organe consultatif » qui « concourt, par ses avis, à la politique régionale de santé ». S’agissant de sa composition, le texte proposé indique simplement que cette conférence sera constituée de plusieurs collèges, qui, selon l’exposé des motifs, rassembleront l’ensemble des acteurs concernés par les politiques de santé dans la région.
Alors que dans sa rédaction en vigueur, l’article L. 1411-12 du code de la santé publique ne donne compétence aux actuelles conférences régionales de santé que dans le cadre de la politique régionale de santé publique et pour évaluer le respect des droits des malades et des usagers du système de santé, le champ de compétences de la nouvelle conférence régionale de santé sera élargi à l’ensemble des enjeux des politiques de santé, de façon cohérente avec le périmètre des compétences de l’ARS.
L’exposé des motifs du projet de loi envisage la conférence régionale de santé comme « une instance de démocratie sanitaire, lieu privilégié de la concertation », qui « organise le débat public sur les questions de santé ». Il indique que dans ce but, elle pourra faire être saisie pour avis par le directeur général de l’ARS ou s’autosaisir, afin de notamment de formuler des propositions au directeur général au moment de la préparation du projet régional de santé.
On soulignera le caractère très succinct des dispositions proposées pour l’article L. 1432-4 du code de la santé publique concernant la composition et les compétences de la conférence régionale de santé. En effet, l’alinéa 47 renvoie à un décret le soin d’en fixer les modalités d’application, alors que dans sa rédaction en vigueur, l’article L. 1411-13 de ce code précise que les actuelles conférences régionales de santé comprennent notamment, outre des personnalités qualifiées, des représentants :
– des collectivités territoriales ;
– des organismes d’assurance maladie obligatoire et complémentaire ;
– des malades et des usagers du système de santé ;
– des professionnels du champ sanitaire et social ;
– des institutions et établissements sanitaires et sociaux ;
– des observatoires régionaux de la santé (ORS) ;
– des comités régionaux de l’organisation sociale et médico-sociale ;
– des comités régionaux d’éducation pour la santé.
L’exposé des motifs indique que des « commissions spécialisées » seront créées au sein de la conférence régionale de santé, consacrées notamment au secteur médico-social, à la prévention et à la sécurité sanitaire, aux soins de ville, et aux soins hospitaliers. Elles seront chargées de donner un avis et de faire des propositions sur les schémas qui composeront le projet régional de santé (cf. infra), ainsi que de formuler un avis sur les autorisations délivrées en application de ces schémas. Dans ce rôle, elles se substitueront aux organes consultatifs spécialisés qui existent aujourd’hui, comme le comité régional de l’organisation sanitaire (CROS) institué par l’article L. 6121-9 du code de la santé publique ou la section médico-sociale du comité régional de l’organisation sociale et médico-sociale (CROSMS) prévu à l’article L. 312-3 du code de l’action sociale et des familles.
● Le régime financier de l’ARS
Dans le chapitre du code de la santé publique relatif à l’organisation et au fonctionnement des ARS, tel que l’article 26 tend à le créer, une section 2 traite du régime financier de ces agences, conformément à son intitulé (alinéas 48 et 49). Elle comprend trois articles L. 1432-5 à L. 1432-7.
La rédaction proposée pour l’article L. 1432-5 par l’alinéa 50 prévoit que le budget de l’ARS doit être établi en équilibre. Il pourra devenir exécutoire sans l’approbation expresse des ministres de tutelle de l’ARS, à l’expiration d’un délai d’opposition de quinze jours laissé à chacun de ces ministres.
Le texte proposé par l’alinéa 51 pour l’article L. 1432-6 énumère les ressources des ARS, qui seront constituées par :
– une subvention de l’État (alinéa 52) ;
– des contributions des régimes d’assurance-maladie (alinéa 53) ;
– des contributions de la caisse nationale de solidarité pour l’autonomie (CNSA) pour des actions concernant les établissements et services médico-sociaux (alinéa 54) ;
– d’éventuels dons et legs (alinéa 55) ;
– des versements, « sur une base volontaire », de collectivités territoriales ou d’autres établissements publics (alinéa 56).
Cette disposition vise notamment à permettre aux collectivités territoriales qui le souhaitent de mutualiser avec l’ARS les moyens qu’elles consacrent à la politique de santé publique, comme elles peuvent le faire actuellement avec le GRSP. Elle permettra également aux établissements publics de contractualiser avec l’ARS pour mettre en œuvre leurs missions, à l’image, par exemple, de ce que peut faire actuellement l’institut national de prévention et d’éducation pour la santé (INPES) avec les GRSP.
Conformément à ce qui se pratique habituellement pour les établissements publics, la rédaction proposée pour l’article L. 1432-7 (alinéa 57) dote l’ARS d’un comptable public.
● Le personnel de l’ARS
L’article 26 crée, au sein du chapitre du code de la santé publique relatif à l’organisation et au fonctionnement des ARS, une section 3 intitulée « Personnel des agences » (alinéas 58 et 59), qui comprend quatre articles L. 1432-8 à L. 1432-11.
La rédaction proposée pour l’article L. 1432-8 du code de la santé publique (alinéas 60 à 65) énumère les quatre catégories de personnels que comprendra l’ARS :
– des fonctionnaires (alinéa 60) : selon les précisions fournies à votre rapporteur par les services du ministère de la santé et des sports, il s’agira essentiellement des personnels des DDASS et des DRASS dont l’activité concerne le champ sanitaire et médico-social ;
– des médecins, des odontologistes et des pharmaciens ayant la qualité de praticien hospitalier (alinéa 61) : il s’agirait d’un nombre limité de praticiens hospitaliers qui travaillent actuellement au sein des ARH sous statut contractuel ;
– des agents contractuels de droit public (alinéa 62) : cette disposition vise à permettre aux ARS de recruter des contractuels. Selon les précisions fournies à votre rapporteur, le fait que les agents contractuels de l’ARS soient régis par le droit public est cohérent avec le statut d’établissement public de l’agence ;
– des agents contractuels de droit privé, régis par les conventions collectives applicables au personnel des organismes de sécurité sociale (alinéa 63) : selon les services compétents du ministère de la santé et des sports, il s’agira d’un millier d’agents environ, dont une partie est déjà mise à la disposition des ARH, des GRSP ou des missions régionales de santé (MRS) par des CPAM, des CRAM, des URCAM, la direction régionale du service médical du régime général ainsi que, le cas échéant, d’autres régimes d’assurance maladie.
D’après les précisions apportées au rapporteur par les services du ministère de la santé et des sports, certains agents de l’assurance maladie seront amenés à travailler pour le compte de l’ARS à raison d’une partie de leur temps. Il s’agit notamment d’agents du service médical et des CPAM. Plutôt qu’être transférés à temps partiel à l’ARS, ces agents pourraient être mis à sa disposition sur le fondement d’une convention conclue entre leur service ou leur caisse de rattachement et l’ARS.
Ainsi, selon les informations fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, les ARS compteraient entre 300 et 400 agents pour les plus petites et entre 800 et 1 000 agents pour les plus grandes. Au total, elles emploieraient environ 9 000 équivalents temps plein (ETP, comprenant pour 70 ou 80 % d’agents des DDASS et des DRASS.
Il ressort des auditions menées par votre rapporteur que dans leur grande majorité, les personnels susceptibles d’être transférés aux ARS sont soucieux de conserver leur statut. Cela concerne tant les fonctionnaires des DDASS et des DRASS que les agents des organismes d’assurance maladie. Le texte proposé pour l’article L. 1432-8 vise à permettre leur transfert à l’ARS à statut constant.
Ainsi, aux termes de l’exposé des motifs, « l’ARS conduit à un mariage des cultures : il s’agit d’enrichir les cultures existantes, non de les dissoudre ».
L’alinéa 65 prévoit que le directeur de l’ARS a autorité sur l’ensemble des personnels de l’agence. Cette disposition vise à éviter que le directeur général de l’ARS rencontre dans la gestion de son agence les mêmes difficultés que les directeurs d’ARH pour s’assurer de la disponibilité les effectifs mis à leur disposition. Le rapport précité de M. Yves Bur relève d’ailleurs une tendance des services déconcentrés des administrations sanitaires et sociales de l’Etat, comme des services des URCAM et des caisses d’assurance maladie, à se désinvestir des travaux des ARH.
Il est précisé que le directeur général de l’ARS gérera directement les personnels contractuels, dont l’alinéa 36 le charge de les recruter. S’agissant des personnels statutaires, il est aussi prévu que le directeur général de l’ARS soit « associé » à leur gestion. En effet, en tant que fonctionnaires de l’Etat, ces agents seront affectés à l’ARS par une décision du ministre compétent et gérés, pour chaque corps concerné, par une commission administrative paritaire nationale. Toutefois, le directeur général de l’ARS devra avoir une plus grande maîtrise de ses personnels que n’en ont, par exemple, les directeurs de services déconcentrés de l’Etat. Selon les indications fournies à votre rapporteur par les services compétents du ministère de la santé et des sports, il est envisagé que le directeur général de l’ARS soit représenté dans diverses instances de gestion des personnels et qu’il émette un avis sur leurs décisions d’affectation.
Afin d’éviter que les agents de l’ARS puissent être en situation de conflit d’intérêts, l’alinéa 66 leur fait interdiction de détenir un intérêt direct ou indirect dans une personne morale relevant de la compétence de l’agence. Il pourrait s’agir, par exemple, de posséder des parts sociales dans un établissement de santé ou un établissement d’hébergement pour personnes âgées dépendantes (EHPAD) à but lucratif. Aujourd’hui déjà, les agents des ARH doivent établir une déclaration d’intérêts avant de prendre leurs fonctions, l’importance du contrôle de ces conflits d’intérêt prend une importance supplémentaire dans le cadre des ARS compte tenu du grand nombre de structures médico-sociales qui reposent sur des associations, et des effectifs importants que les agences sont appelées à gérer.
La rédaction proposée par l’alinéa 67 pour l’article L. 1432-9 du code de la santé tend à ouvrir droit à une pension de retraite pour les fonctionnaires occupant des emplois de direction au sein des ARS.
L’alinéa 68 (premier alinéa du texte proposé pour l’article L. 1432-10 du code de la santé publique) tend à instituer, dans chaque ARS, deux instances représentatives de l’ensemble du personnel, tous statuts confondus : un « comité d’agence » et un « comité d’hygiène, de sécurité et des conditions de travail ».
Aux termes de l’alinéa 69, le comité d’agence est institué dans les conditions prévues à l’article 15 de la loi n° 84-16 du 11 janvier 1984 portant dispositions statutaires relatives à la fonction publique de l’Etat, qui prévoit la création dans tous les établissements publics de l’Etat ne présentant pas un caractère industriel et commercial d’un ou plusieurs « comités techniques paritaires ». La loi du 11 janvier 1984 prévoit que ces comités comprennent, en nombre égal, des représentants de l’administration et des représentants des organisations syndicales de fonctionnaires. Ils « connaissent des problèmes relatifs à l’organisation et au fonctionnement des services, au recrutement des personnels et des projets de statuts particuliers ».
L’article 15 de cette loi prévoit que lorsqu’une consultation est organisée pour désigner les membres de ces comités, seules sont habilitées à se présenter les organisations syndicales reconnues représentatives. Les autres organisations ne peuvent se présenter que si aucune organisation représentative ne le fait, ou que le nombre de votants est inférieur à un quorum. La deuxième phrase de l’alinéa 68 du présent article prévoit la possibilité d’adapter ces modalités de consultation « pour permettre la représentation des personnels de droit privé de l’agence ».
De plus, la dernière phrase de l’alinéa 69 prévoit que le comité d’agence de l’ARS exerce aussi les compétences dévolues au comité d’entreprise par le droit du travail. Selon les articles L. 2323-1 à L. 2323-87 du code du travail, le comité d’entreprise a pour mission d’« assurer une expression collective des salariés permettant la prise en compte permanente de leurs intérêts » dans les décisions de l’employeur.
Pour cela, il est informé et consulté sur toutes les questions intéressant l’organisation, la gestion et la marche générale de l’entreprise et, notamment, sur les mesures de nature à affecter le volume ou la structure des effectifs, la durée du travail, les conditions d’emploi, de travail et de formation professionnelle. Lorsqu’il a connaissance de faits susceptibles de caractériser un recours abusif aux contrats de travail à durée déterminée et au travail temporaire, ou lorsqu’il constate un accroissement important du nombre de salariés titulaires de contrats de travail à durée déterminée et de contrats de mission, il peut saisir l’inspecteur du travail.
En outre, le comité d’entreprise assure, contrôle ou participe à la gestion de toutes les activités sociales et culturelles établies dans l’entreprise prioritairement au bénéfice des salariés ou de leur famille, quel qu’en soit le mode de financement.
L’article L. 2321-1 du code du travail prévoit que les dispositions de ce code relatives au comité d’entreprise s’appliquent aux établissements publics à caractère administratif lorsqu’ils emploient du personnel dans les conditions du droit privé, sous réserve d’adaptations prévues par décret en Conseil d’Etat. L’alinéa 69 du présent article précise que de telles adaptations seront appliquées dans le cadre de l’exercice des compétences des comités d’entreprise par le comité d’agence de l’ARS.
L’alinéa 70 prévoit l’institution dans chaque agence régionale de santé d’un comité d’hygiène, de sécurité et des conditions de travail (CHSCT), comme l’article 16 de la loi du 11 janvier 1984 précitée en prévoit dans chaque département ministériel et dans d’autres administrations, à la demande des comités techniques paritaires concernés.
Il est précisé que ce CHSCT exerce toutes les compétences des CHSCT prévus par le code du travail.
Les articles L. 4612-1 à L. 4612-18 de ce code prévoient en effet que le CHSCT a pour mission :
– de contribuer à la protection de la santé physique et mentale et de la sécurité des employés ;
– de contribuer à l’amélioration des conditions de travail, notamment en vue de faciliter l’accès des femmes à tous les emplois ;
– de veiller à l’observation des prescriptions légales prises en ces matières.
À cette fin, le CHSCT procède régulièrement à des inspections, ainsi qu’à l’analyse des conditions de travail et des risques professionnels. Il suscite toute initiative qu’il estime utile à la promotion de la prévention de ces risques, notamment en matière de harcèlement.
Il est consulté avant toute décision d’aménagement important modifiant les conditions de santé et de sécurité ou les conditions de travail – notamment les transformations importantes des postes de travail. L’employeur lui présente au moins une fois par an un rapport annuel écrit faisant le bilan de la situation générale de la santé, de la sécurité et des conditions de travail dans son établissement, ainsi qu’un programme annuel de prévention des risques professionnels et d’amélioration des conditions de travail.
Il ressort des articles L. 4111-2 et L. 4111-2 du code du travail que les dispositions précitées des articles L. 4612-1 à L. 4612-18 du même code sont applicables aux établissements publics à caractère administratif lorsqu’ils emploient du personnel dans les conditions du code du travail, mais qu’elles peuvent faire l’objet d’adaptations, prévues par décret en Conseil d’Etat, visant à tenir compte des caractéristiques de ces établissements et des organismes de représentation du personnel qui y existent, pourvu que ces adaptations « assurent les mêmes garanties aux salariés ». L’alinéa 70 prévoit que de telles adaptations seront prévues par décret en Conseil d’Etat pour le cas des ARS.
Les dispositions des alinéas 69 et 70 visent ainsi à ce que l’ensemble du personnel ait les mêmes instances représentatives, tout en offrant à chaque catégorie d’agent des garanties de même nature que celles dont elle bénéficie aujourd’hui.
Comme M. Jean-Marie Bertrand, secrétaire général des ministères chargés des affaires sociales, l’a indiqué au rapporteur lors de son audition, les conventions collectives applicables aux agents des organismes de sécurité sociale pourraient encore être modifiées pour permettre le transfert aux ARS de personnels de l’assurance maladie dans des conditions de carrière attractives. Le rapport précité de notre collègue Yves Bur relève qu’aujourd’hui, le fait d’être affecté à une ARH ou à un GRSP n’est pas considéré comme un avantage dans le déroulement de carrière des agents de l’État ou de l’assurance maladie, ce qui est regrettable. Il parait en effet souhaitable de rendre aussi attractifs que possible les postes qu’offriront les ARS aux différentes catégories de leurs agents.
L’alinéa 71 renvoie à des décrets en Conseil d’État le soin de fixer les modalités d’application de la section 3 relative au personnel de l’ARS, notamment les adaptations nécessaires pour que son comité d’agence exercer les compétences d’un comité d’entreprise, et que son CHSCT exerce les fonctions dévolues aux CHSCT de droit commun.
Ce renvoi n’est toutefois pas utile, car cette section appartient au même livre du code de la santé publique que l’article L. 1431-4 du code de la santé publique (alinéa 17 du présent article), qui renvoie à des décrets en Conseil d’Etat le soin de fixer les modalités d’application de l’ensemble du titre de ce code relatif aux ARS.
c) Coordination des ARS au niveau national
Dans le titre du code de la santé publique relatif aux ARS que l’article 26 tend à créer, un chapitre III intitulé « Coordination des agences régionales de santé » (alinéas 72 et 73), comprenant trois articles (L. 1433-1 à L. 1433-3) qui fixent les modalités de pilotage du réseau des ARS au niveau national.
Comme le note M. Philippe Ritter dans son rapport précité, « tous les acteurs, au niveau central comme sur le terrain, considèrent que la création d’un pilotage unifié au niveau régional rend nécessaire une unification du pilotage central ». En effet, l’expérience des organismes pilotés en double commande par l’Etat et l’assurance maladie, comme les missions régionales de santé, met en évidence « les faiblesses d’un double pilotage Etat / assurance maladie sans instance de coordination ad hoc et procédure formalisée », ce qui suggère que les ARS doivent avoir un correspondant national unique.
Le rapport de M. Philippe Ritter comme celui de M. Yves Bur montrent que trois schémas d’organisation sont possibles pour garantir la cohérence du pilotage national des ARS :
● Premier scénario : instaurer une structure légère de coordination des acteurs, à partir de l’actuel conseil de l’hospitalisation.
L’article L. 162-21-2 du code de la sécurité sociale institue un conseil de l’hospitalisation, qui a pour mission de contribuer par des recommandations à l’élaboration de la politique de financement des établissements de santé ainsi qu’à la détermination des objectifs de dépenses d’assurance maladie relatives aux frais d’hospitalisation. Cette structure associe des représentants de la direction de l’hospitalisation et de l’organisation des soins (DHOS), de la direction de la sécurité sociale (DSS) et de la direction générale de la santé (DGS) du ministre de la santé et des sports, avec les membres de l’Union nationale des caisses d’assurance maladie (UNCAM). Elle est particulièrement légère : le rapport précité de M. Yves Bur indique que son secrétariat est assuré par un seul agent.
Le champ de compétence de ce conseil de l’hospitalisation pourrait être élargi aux soins ambulatoires et au secteur médico-social – ce qui supposerait d’y intégrer la CNSA et la direction générale de l’action sociale (DGAS) – et son secrétariat étoffé. Cependant, comme le note M. Philippe Ritter, « si la faisabilité de ce scénario semble assurée, les problèmes de coordination entre acteurs n’apportent pas une totale garantie sur l’efficacité de l’animation du réseau des ARS ».
● Deuxième scénario : créer un service national de coordination entre l’Etat et l’assurance maladie, doté du monopole des instructions aux ARS.
Ce scénario consiste, comme l’explique M. Philippe Ritter dans son rapport précité, à créer un service à compétence nationale chargé spécifiquement de l’animation du réseau des ARS et doté de pouvoirs propres.
Il propose deux options pour l’organisation d’un tel service, dont il indique qu’elle pourraient « se succéder dans le temps :
– un service chargé de la coordination entre l’Etat et l’assurance maladie au niveau central et de l’animation du réseau des ARS ;
– un service chargé de préparer les politiques de santé à décliner ensuite par les ARS, disposant pour cela de capacités d’instruction suffisantes ».
D’après les explications fournies à votre rapporteur par les services du ministre de la santé et des sports, la rédaction proposée pour les articles L. 1433-1 à L. 1433-3 permet de mettre en œuvre ce scénario de réforme – elle devra pour cela être précisée par décret. Ainsi, un secrétariat permanent suffisamment étoffé pourrait assurer la cohérence des instructions données aux ARS, sans pour autant que sa mise en place soit trop compliquée.
Une large part des personnes auditionnées par votre rapporteur juge aussi que la création d’une telle structure pourrait constituer un premier pas vers la création d’un opérateur national unique pour les politiques de santé : une agence nationale de santé.
● Troisième scénario : créer une agence nationale de santé, opérateur national unique pour les politiques de santé.
À l’instar de ce que les ARS feront à l’échelon régional, une agence nationale de santé pourrait regrouper les principales directions d’administration centrale compétentes en matière de santé, les établissements publics de l’Etat concernées, les caisses nationales d’assurance maladie, ainsi que la CNSA, voire certaines agences sanitaires.
Cette organisation, qui « constitue la forme la plus intégrée de gouvernance » au niveau national selon M. Philippe Ritter, permettrait de mettre fin au « bicéphalisme » entre l’Etat et l’assurance maladie en matière de politique d’organisation des soins et d’allocation de ressources aux professionnels de santé.
Toutefois, M. Philippe Ritter conclut que la mise en place d’un tel opérateur « ne semble pas faisable à court terme, du fait de l’ampleur des réorganisations à mener ». Il serait en effet très regrettable que des difficultés trop importantes dans la création d’une agence nationale viennent perturber la mise en place des agences régionales.
C’est pourquoi la rédaction proposée pour l’article L. 1433-1 du code de la santé publique (alinéa 74) institue un simple « comité de coordination des agences régionales de santé ». De façon cohérente avec le périmètre des compétences des ARS, le comité national réunira :
– d’une part, des représentants de l’Etat et de ses établissements publics, dont la CNSA ;
– d’autre part, des représentants des organismes nationaux d’assurance maladie membres de l’UNCAM, c’est-à-dire la CNAMTS, la caisse centrale de la mutualité sociale agricole (MSA) et la caisse nationale du régime social des indépendants (RSI).
La présidence de ce comité est confiée conjointement aux autorités de tutelle des ARS, c’est-à-dire les ministres chargés de la santé, de l’assurance-maladie, des personnes âgées et des personnes handicapées, dont il est prévu qu’ils puissent se faire représenter lors des réunions du comité de coordination des ARS. En outre, les ministres chargés du budget et de la sécurité sociale sont, de droit, membres de ce comité.
Parallèlement, selon les informations transmises à votre rapporteur par les services du ministère de la santé et des sports, une réorganisation des services centraux des ministères concernés, pilotée dans le cadre de la révision générale des politiques publiques (RGPP), doit être mise en œuvre à partir de 2009 pour tirer les conséquences de la mise en place des ARS.
Le texte proposé par l’alinéa 75 pour l’article L. 1433-2 du code de la santé publique prévoit que les ministres qui président le comité de coordination des ARS concluent avec le directeur général de chaque ARS un « contrat pluriannuel d’objectifs et de moyens ». Le fait que ces contrats soient négociés par les ministres présidant le comité de coordination de l’ARS, et que les dispositions qui les prévoient soient insérées dans le chapitre relatif à la coordination nationale de ces agences, va dans le sens d’une plus grande unicité de commandement dans le pilotage des ARS.
Comme M. Frédéric van Rokeghem l’a fait observer lors de son audition par votre rapporteur, un tel contrat permettra de fixer aux directeurs généraux d’ARS des objectifs et des indicateurs de performance, et de suivre année après année la progression de leurs résultats. De même, M. Yves Bur souligne dans son rapport précité que « pour qu’il soit efficace, l’exécutif de l’ARS doit être mis en position de responsabilité ».
La rédaction proposée pour l’article L. 1433-2 du code de la santé publique (alinéa 76) renvoie à un décret simple le soin de fixer les conditions d’application des dispositions relatives à la coordination des ARS. Ce décret pourra notamment préciser la composition exacte du comité de coordination des ARS, ainsi que le contenu et les modalités de suivi du contrat pluriannuel d’objectif et de moyens.
Il ressort en tout état de cause des auditions menées par votre rapporteur que la coordination nationale des ARS est perçue par l’ensemble des acteurs comme une des principales clefs du succès ou de l’échec de la réforme.
Il est également à noter qu’en matière sanitaire et médico-sociale, le présent projet de loi est le premier à instituer un organe national de coordination des organismes régionaux qu’il institue. Ni l’ordonnance n° 96-346 du 24 avril 1996 portant réforme de l’hospitalisation publique et privée qui a créé les ARH, ni la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique qui a créé les GRSP et les MRS ne l’ont fait.
d) Schémas d’organisation et déclinaison territoriale de la politique régionale de santé
Dans le titre du code de la santé publique relatif aux ARS tel que l’article 26 propose de le créer, un chapitre IV, intitulé « La politique régionale de santé » (alinéas 77 et 78), institue un « projet régional de santé » constitué de différents schémas sectoriels (section 1), fixe les modalités de programmation régionale des actions de gestion du risque assurantiel en santé (section 2) et définit les « territoires de santé » à l’échelle desquels les ARS seront chargés d’organiser l’offre de soins (section 2).
● L’organisation générale du « projet régional de santé »
La section 1, intitulée « projet régional de santé » (alinéas 79 et 80), comprend quatre articles L. 1434-1 à L. 1434-4 qui définissent le projet régional de santé, puis trois sous-sections qui traitent des schémas sectoriels qui constituent ce projet.
L’alinéa 81 (premier alinéa du texte proposé pour l’article L. 1434-1 du code de la santé publique) prévoit que ce projet régional de santé met en regard, d’une part, les « objectifs pluriannuels » des politiques de santé que mène l’ARS et, d’autre part, les « mesures pour les atteindre ». Ce projet porte sur l’ensemble des domaines de compétences de l’ARS.
Cette disposition vise à simplifier et à clarifier le système actuel de planification de l’offre de soins, qui repose sur plusieurs schémas, plans et programmes – notamment le schéma régional d’organisation sanitaire (SROS), le plan régional de santé publique (PRSP) et le programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie (PRIAC) – dont votre rapporteur a décrit supra l’enchevêtrement et le manque d’articulation. Le projet régional de santé doit assurer la cohérence et l’articulation de ces documents de planification. Selon l’exposé des motifs du projet de loi, l’élaboration d’un tel projet permettra aussi d’« assurer la transversalité de la politique conduite par l’ARS, en donnant une lisibilité à son action, et donner un cadre pour fédérer les initiatives des acteurs »
L’alinéa 82 (second alinéa de l’article L. 1434-1 précité) précise que le projet régional de santé prend en compte les « orientations nationales de la politique de santé » ainsi que « les dispositions financières fixées par les lois de financement de la sécurité sociale et les lois de finances ». Cette disposition vise à inscrire l’action menée à l’échelon régional par les ARS dans le cadre des politiques qui relèvent du niveau national. L’article L. 1411-1 du code de la santé publique prévoit en effet que « la Nation définit sa politique de santé selon des objectifs pluriannuels » et l’article L. 111-2-1 du code de la sécurité sociale dispose que « la nation affirme son attachement au caractère universel, obligatoire et solidaire de l’assurance maladie » ; de même, chaque année, c’est au niveau national que sont fixés les grands équilibres financiers des régimes obligatoires d’assurance maladie.
Cette articulation entre le niveau national et l’échelon régional est comparable à ce que M. Yves Bur décret dans son rapport précité comme « une organisation territoriale équilibrée des politiques de santé […] :
– au niveau national : un pilotage stratégique du système de santé cohérent, veillant notamment à la compatibilité des mesures tarifaires avec l’ONDAM, et la production d’outils quand elle permet des économies d’échelle ;
– à l’échelon régional : un « relais de management » de la planification de l’offre de soins et de la coordination des acteurs ;
– au niveau local : des actions de gestion du risque sur les patients et les producteurs de soins, y compris les hôpitaux. La CNAMTS considère en effet que l’échelon optimal de gestion du risque serait un ensemble de 600 000 « bénéficiaires actifs pondérés » (32) ».
La rédaction proposée pour l’article L. 1434-2 du code de la santé publique (alinéas 83 à 86) précise que le projet régional de santé est organisé de façon hiérarchisée, articulant :
– un « plan stratégique régional de santé » fixant des « orientations et objectifs de santé » pour la région : commun aux différents secteurs pilotés conjointement par l’ARS, il vise à assurer la cohérence transversale et la bonne articulation des volets sectoriels du projet régional de santé ;
– trois schémas sectoriels de mise en œuvre de ces orientations à l’échelle de la région, concernant respectivement la prévention, l’organisation de soins et l’organisation médico-sociale ;
– le cas échéant, des « programmes déclinant les modalités spécifiques d’application de ces schémas », qui présenteront un caractère plus opérationnel que les schémas de planification précités. De tels programmes sont déjà inclus aujourd’hui, par exemple, dans le PRSP, dont l’article L. 1411-11 du code de la santé publique prévoit qu’il comprend un programme spécifique « pour l’accès à la prévention et aux soins des personnes les plus démunies » (PRAPS). Il pourra aussi s’agir de programmes annuels d’application des schémas sectoriels.
La rédaction proposée par l’alinéa 87 pour l’article L. 1434-3 du code de la santé publique précise que le projet régional de santé fait l’objet d’un avis du représentant de l’État dans la région.
Cette disposition vise à assurer la cohérence de la politique de santé avec les autres politiques publiques, pour lesquelles le préfet de région a une compétence interministérielle.
Il peut s’agit, par exemple, de la politique de cohésion sociale de d’insertion, ou des transports.
L’alinéa 88 renvoie à un décret en Conseil d’État le soin de fixer les modalités d’application de la section relative au projet régional de santé.
Cette disposition n’est cependant pas utile, car l’alinéa 17 du présent article renvoie déjà à des décrets en Conseil d’État le soin de fixer les modalités d’application de l’ensemble du titre du code de la santé publique relatif aux ARS.
Trois sous-sections définissent les schémas régionaux qui constituent les volets sectoriels du projet régional de santé.
● Le « schéma régional de prévention »
La sous-section 1, intitulée « schéma régional de prévention » (alinéas 89 et 90), comprend un article L 1434-5 du code de la santé publique (alinéa 91) qui définit ce schéma. Ainsi, il inclut « notamment » des dispositions relatives à deux domaines :
– la prévention et à la promotion de la santé, qui font actuellement l’objet du PRSP tel que l’article L. 1411-11 du code de la santé publique le définit ;
– la sécurité sanitaire : ce schéma organisera la veille sanitaire, notamment « l’observation des risques émergents », et les modalités de gestion des crises sanitaires. Actuellement, les activités de sécurité sanitaire et la préparation à la gestion des crises sont gérées principalement par la DRASS et les DDASS, ainsi que par l’ARH pour ce qui concerne les établissements de santé.
● Le « schéma régional d’organisation des soins »
La sous-section 2, intitulée « schéma régional d’organisation des soins » (alinéas 92 et 93), comprend quatre articles L 1434-6 à L. 1434-9 du code de la santé publique. Le nouveau « schéma régional d’organisation des soins » (SROS) traitera non seulement des soins hospitaliers – comme le schéma régional d’organisation sanitaire » (SROS) actuel – mais aussi des soins ambulatoires et des services médico-sociaux.
Reprenant la formule de l’article L. 6121-1 du code de la santé publique relatif aux SROS actuels dans sa rédaction en vigueur, le texte proposé pour l’article L. 1434-6 du code de la santé publique (alinéas 94 à 98) prévoit que le nouveau SROS « a pour objet de prévoir et susciter les évolutions nécessaires de l’offre de soins » afin de répondre aux besoins de santé et, ajoute-t-il, « aux exigences d’efficience ».
Comme le prévoit l’article L. 6121-1 précité pour les SROS actuels dans sa rédaction en vigueur, l’alinéa 95 du présent article (deuxième alinéa de l’article L. 1434-6 du code de la santé publique) indique que le nouveau SROS précise « les adaptations et les complémentarités de l’offre de soins », ainsi que les « coopérations » à mettre en œuvre.
Alors que l’article L. 6121-1 précise que le SROS actuel prévoit de telles coopérations « notamment entre les établissements de santé » (publics ou privés), la rédaction proposée par l’alinéa 95 du présent article élargit le champ de ces coopérations en mentionnant non seulement les établissements de santé, mais aussi « les établissements et services médico-sociaux, les structures et professionnels de santé libéraux », conformément à l’objet du présent article, qui vise à organiser conjointement les soins hospitaliers, les soins de ville et les structures médico-sociales dans le cadre du projet régional de santé.
Comme l’explique le rapport de M. Yves Bur, un pilotage conjoint de l’offre de soins de ville et de l’offre de soins hospitaliers « permettra d’exploiter mieux qu’aujourd’hui les complémentarités qui existent entre la ville et l’hôpital dans la réponse aux besoins de santé », par exemple en développant l’hospitalisation à domicile (HAD) et en rapprochant le dispositif de permanence des soins en médecine ambulatoire du dispositif d’aide médicale urgente organisé par le secteur hospitalier. En outre, un pilotage conjoint des soins ambulatoires et hospitaliers visant à développer les complémentarités et les coopérations doit contribuer à « résoudre la crise des soins primaires » et à corriger l’« hospitalo-centrisme » qui marque notre système de santé. Dans un récent avis sur les ARS, la Conférence nationale de santé considère d’ailleurs qu’il faudra juger les ARS à leur « capacité à promouvoir les soins de santé primaires » par un « recentrage » des activités de soins, qui consisterait à « passer d’un système hospitalo-centré à un système ambulo-centré, véritablement organisé ».
De plus, le rapport précité de M. Philippe Ritter souligne qu’une planification conjointe des soins hospitaliers et du secteur médico-social faciliterait les recompositions nécessaires de l’offre hospitalière : « rendue nécessaire par notre évolution démographique, la « transformation » de lits de court séjour en lits de moyen et long séjour ou en places d’accueil dans le secteur médicosocial, est difficile à réaliser, alors même que l’ampleur de cette transformation est estimée à plusieurs dizaines de milliers de lits à l’échelle nationale. Quand le besoin existe de développer des structures médico-sociales sur le site où des services hospitaliers peuvent être supprimés, l’ARH ne dispose pas de la vue d’ensemble lui permettant de mesurer la pertinence de telles évolutions et surtout ne maîtrise pas les dispositions financières à prendre pour réaliser une opération touchant les deux secteurs ».
Aux termes de l’alinéa 96 du présent article (troisième alinéa de l’article L. 1434-6 du code de la santé publique), le nouveau SROS devra prendre en compte l’offre de soins des régions limitrophes, comme l’article L. 6121-1 le prévoit dans sa rédaction en vigueur pour les SROS actuels.
La rédaction proposée pour le quatrième alinéa de l’article L. 1434-6 du code de la santé publique (alinéa 97) prévoit que le nouveau SROS indique, à l’échelle de chaque « territoire de santé », les « besoins en implantations » pour l’exercice des soins de premier recours et des soins spécialisés de second recours, tels que l’article 14 du présent projet de loi tend à les définir respectivement aux articles L. 1411-11 et L. 1411-12 du code de la santé publique. Il est précisé que ces implantations dont le besoin est ainsi recensé sont « notamment celles des professionnels de santé libéraux, des centres de santé, des maisons de santé, des laboratoires de biologie médicale et des réseaux de santé ».
Comme le précise l’exposé des motifs, les dispositions du nouveau SROS qui concernent les soins ambulatoires ne seront pas « opposables » aux professionnels intéressés, contrairement aux dispositions du même schéma qui concernent les activités de soins hospitaliers et les équipements lourds soumis à autorisation (cf. infra).
On notera la place tenue dans cette énumération par les formes d’exercice groupé – et souvent pluridisciplinaire – des professions de santé :
– les « centres de santé », définis par l’article L. 6323-1 du code de la santé publique comme des structures qui « assurent des activités de soins sans hébergement et participent à des actions de santé publique ainsi qu’à des actions de prévention et d’éducation pour la santé et à des actions sociales » et sont gérées par des organismes à but non lucratif ou des collectivités territoriales ;
– les « maisons de santé » qui, aux termes de l’article L. 6323-3 du même code, peuvent assurer les mêmes activités que les centres de santé et sont constituées entre des professionnels de santé, et, le cas échéant, des personnels médico-sociaux ;
– les « réseaux de santé », dont l’article L. 6321-1 du même code prévoit qu’ils peuvent être constitués en vue de coordonner la prise en charge des patients « entre les professionnels de santé libéraux, les médecins du travail, des établissements de santé, des groupements de coopération sanitaire, des centres de santé, des institutions sociales ou médico-sociales et des organisations à vocation sanitaire ou sociale, ainsi qu’avec des représentants des usagers ».
Un récent rapport d’information sur l’offre de soins sur l’ensemble du territoire (33), notre collègue Marc Bernier montre que ces formes d’exercice groupé permettent de mutualiser des moyens, facilitent la permanence des soins et offrent aux praticiens des conditions de travail suffisamment attractives pour qu’ils acceptent de s’installer dans des zones sous-dotées en offre de soins. Il souligne que le développement de ces formes d’exercice constitue un moyen pour les ARS de renforcer le maillage territorial de l’offre de soins de premier recours.
Le texte proposé par l’alinéa 98 pour le dernier alinéa de l’article L. 1434-6 du code de la santé publique prévoit que le nouveau SROS « détermine les zones de mise en œuvre des mesures prévues pour l’installation des professionnels de santé libéraux, des maisons de santé et des centres de santé ». Il renvoie à un arrêté des ministres chargés de la santé et de la sécurité sociale le soin de préciser les conditions de détermination de ces zones.
En effet, les professionnels de santé, les maisons et les centres de santé peuvent être éligibles à certaines aides à l’installation s’ils s’établissent dans une « zone de recours aux soins ambulatoires » identifiée comme étant sous-dotée en offre de soins. Actuellement, en application de l’article L. 162-47 du code de la sécurité sociale, la carte des zones sous-dotées en offre de soins est établie par la mission régionale de santé (MRS) constituée entre l’ARH et l’URCAM, suivant des critères fixés par une circulaire du 14 avril 2008 (34).
La rédaction proposée pour l’article L. 1434-7 du code de la santé publique par les alinéas 99 à 104 du présent article définit le contenu du nouveau SROS en matière d’offre de soins hospitaliers. Ce nouveau SROS fixera ainsi, pour chaque territoire de santé :
1° Les « objectifs de l’offre de soins », fixées à l’échelle du territoire de santé pour chaque activité de soins et équipement matériel lourds – qui seront soumis à une autorisation de l’ARS en application de l’article L. 1431-2 du code de la santé publique tel que le présent article propose de le créer. Il est précisé que les « modalités de quantification » de ces objectifs sont fixées par décret. En application de l’article L. 6121-2 du code de la santé publique, le SROS actuel définit déjà des « objectifs quantifiés d’offre de soins » (OQOS) pour chacune de ces activités et de ces équipements, à l’échelle de chaque territoire de santé. C’est selon que l’offre de soins répond ou non à ces OQOS que l’ARH délivre ou refuse les autorisations requises pour le fonctionnement de ces activités et équipements.
2° Les « créations et suppressions d’activités de soins et d’équipements matériels lourds », comme cela est prévu aujourd’hui pour les actuels SROS par l’article L. 6121-2 précité.
3° Les « transformations, regroupements et coopérations d’établissements de santé », qui, aujourd’hui, sont déjà planifiées dans le cadre des actuels SROS en application de l’article L. 6121-2 précité.
4° Les « missions de service public » assurées par les établissements de santé et les autres titulaires d’autorisations. Il ressort en effet de la rédaction proposée par l’article 1er du projet de loi pour les articles L. 6112-1 et L. 6112-2 du code de la santé publique que de telles missions peuvent être confiées non seulement aux hôpitaux publics, mais aussi à tout titulaire d’autorisations d’activités ou d’équipements lourds (cf. le commentaire de l’article 1er).
L’alinéa 104 (dernier alinéa de l’article L. 1434-7 du même code) précise que les autorisations d’activités ou d’équipements accordées par l’ARS en application de l’article L. 1434-7 du code de la santé publique doivent être conformes aux objectifs quantifiées d’offre de soins (OQOS), comme c’est le cas aujourd’hui.
Cette disposition a pour effet de rendre les dispositions du nouveau SROS relatives aux soins hospitaliers opposables aux demandeurs d’autorisations d’activités ou d’équipements lourds, alors que les dispositions du même schéma qui concernent les soins ambulatoires ne seront pas opposables aux professionnels de santé libéraux et aux gestionnaires de centres de santé.
Le texte proposé pour l’article L. 1434-8 du code de la santé publique par les alinéas 105 et 106 du présent article prévoit la possibilité de schémas interrégionaux d’organisation de l’offre de soins.
C’est au ministre chargé de la santé qu’il reviendra de fixer par arrêté la liste des équipements et activités pour lesquels un tel schéma est nécessaire, et les ARS qui doivent l’élaborer en commun. Cette disposition reprend celle de l’article L. 6121-4 du même code dans sa rédaction en vigueur. La circulaire du 5 mars 2004 relative à l’élaboration des SROS de troisième génération indique ainsi que le niveau interrégional est pertinent :
– soit pour des spécialités couvertes par des équipements ou structures suprarégionaux, comme la prise en charge des grands brûlés, la greffe, la neurochirurgie ou la prise en charge des maladies rares ;
– soit pour les zones « frontières » ou à cheval sur deux régions.
Il est précisé toutefois que le ministre chargé de la santé peut prévoir des dérogations à ce principe pour certaines régions « aux caractéristiques géographiques et démographiques spécifiques », dans lesquels ces prises en charge seraient organisées au niveau régional. D’après les informations fournies à votre rapporteur par les services du ministre de la santé et des sports, cette exception pourrait concerner notamment des régions très densément peuplées, comme l’Ile-de-France ou la région Rhône-Alpes.
L’alinéa 107 (article L. 1434-9 du code de la santé publique) renvoie à un décret en Conseil d’Etat le soin de fixer les conditions d’élaboration du schéma régional d’organisation des soins.
● Le « schéma régional de l’organisation médico-sociale »
L’article 26 tend à insérer, au sein de la section du code de la santé publique consacrée au projet régional de santé, une sous-section 3 intitulée « Schéma régional de l’organisation médico-sociale » (alinéas 108 et 109), qui comprend un article unique L 1434-10 définissant ce schéma.
Le premier alinéa de cet article L 1434-10 (alinéa 110 du présent article) institue ainsi un « schéma régional de l’organisation médico-sociale » qui a pour objet « de prévoir et de susciter les évolutions nécessaires de l’offre des établissements et services médico-sociaux » relevant de la compétence des ARS – c’est-à-dire essentiellement ceux qui prennent en charge des personnes âgées ou des personnes handicapées. Il est précisé que ces évolutions « afin notamment de répondre aux besoins de prises en charge et d’accompagnements médico-sociaux de la population handicapée ou en perte d’autonomie ».
Actuellement, l’offre médico-sociale fait l’objet d’une planification qui fait intervenir à titre principal les conseils généraux. En effet, en vertu de l’article L. 312-5 du code de l’action sociale et des familles, c’est à eux qu’il revient d’arrêter les schémas départementaux d’organisation sociale et médico-sociale (SDOSMS) pour une large part des structures médico-sociales. Cependant, pour les établissements et de services dont l’autorisation ou la tarification relèvent de la compétence de l’État, et pour ceux qui sont financés (au moins en partie) par l’assurance maladie, le conseil général doit prendre en compte dans les SDOSMS des orientations que lui fait connaître le préfet de département.
Par ailleurs, en application respectivement des articles L. 312-5 et L. 312-5-1 du code de l’action sociale et des familles, le préfet de région est censé arrêter deux documents de planification dans le champ médico-social :
– un schéma régional d’organisation sociale et médico-sociale (SROSMS) censé comprendre, après une partie relative à certains équipements sociaux, une partie regroupant les éléments des SDOSMS d’une même région en ce qu’ils portent sur des établissements et services relevant de la compétence de l’État ;
– un programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie (PRIAC) qui dresse, pour la part des prestations financées par l’Etat ou l’assurance maladie, les priorités de financement des créations, extensions ou transformations d’établissements et de services médico-sociaux destinés aux personnes âgées et aux personnes handicapées.
Il est toutefois à noter que selon les précisions fournies à votre rapporteur par les services du ministère de la santé et des sports, les SROSMS n’ont jamais été élaborés. C’est d’ailleurs pour pallier le manque de lisibilité qui en résulte, que les préfets de région ont ajouté les PRIAC par des développements de portée plus stratégique que leurs éléments de programmation financière.
Le présent article a pour but de substituer au PRIAC un « schéma régional de l’organisation médico-sociale » (SROMS) qui reprendra les éléments stratégiques contenus aujourd’hui dans les PRIAC et servira de fondement à la procédure de financement des structures médico-sociale par appel à projet, comme le prévoit l’article 28 du présent projet de loi (cf. infra).
L’alinéa 111 prévoit que ce nouveau schéma régional de l’organisation médico-sociale « veille à l’articulation » de l’offre sanitaire et médico-sociale relevant de la compétence de l’ARS avec les schémas départementaux relatifs aux personnes handicapées ou en perte d’autonomie.
L’alinéa 112 mentionne, en plus du schéma régional de l’organisation médico-sociale, « le programme qui l’accompagne ». D’après les précisions fournies à votre rapporteur par les services du ministère de la santé et des sports, le SROMS devra en effet faire l’objet d’une actualisation annuelle pour tenir compte du montant des crédits alloués au secteur médico-social par la loi de financement de la sécurité sociale, qui fixe à cet effet deux sous-objectifs de l’objectif national des dépenses d’assurance maladie (ONDAM) : l’un concerne les personnes handicapées, l’autre les personnes âgées.
C’est pour la même raison que l’article L. 312-5-1 prévoit l’actualisation annuelle du PRIAC. L’actualisation du SROMS prendra la forme d’un programme annuel qui reprendra les éléments de programmation financière de l’actuel PRIAC.
Cet alinéa soumet l’élaboration et l’adoption du SROMS et du programme qui en fixe la déclinaison annuelle à deux formalités :
– une consultation de la « commission de coordination » compétente en matière de prises en charge et accompagnements médico-sociaux sur laquelle l’alinéa 25 du présent article prévoit que l’ARS s’appuiera ;
– un avis de chaque président de conseil général concerné.
Cette mesure vise à garantir une bonne articulation entre la politique que mènera l’ARS en matière médico-sociale et celle que mènent les départements.
● Le « programme pluriannuel régional de gestion du risque assurantiel en santé »
Au sein du chapitre relatif à « La politique régionale de santé », le présent article prévoit une section 2 intitulée « Gestion du risque au niveau régional » (alinéas 113 et 114) et comprenant trois articles L. 1434-11 à L. 1434-13, qui fixent les modalités de programmation des actions de gestion du risque assurantiel en santé menées au niveau régional.
La rédaction proposée pour l’article L. 1434-11 du code de la santé publique institue un « programme pluriannuel régional de gestion du risque assurantiel en santé ».
De façon cohérente avec les orientations de l’alinéa 15 du présent article, qui inclue la gestion du risque dans le périmètre de compétences de l’ARS tout en prévoyant qu’elle exerce ses compétences en ce domaine « avec le concours des organismes d’assurance maladie », l’alinéa 115 propose que ce programme soit préparé et actualisé chaque année par l’ARS de concert avec les « organismes et services locaux d’assurance maladie » de son ressort. L’alinéa 116 précise que le programme pluriannuel régional de gestion du risque assurantiel en santé est « déterminé conjointement » par le directeur général de l’ARS et les directeurs des organismes et services d’assurance maladie concernés « dans le respect des dispositions régissant leurs compétences ». Cette précision vise notamment les cas dans lesquels ces directeurs aient à soumettre le programme de gestion du risque au conseil paritaire de sa caisse.
D’après les précisions fournies à votre rapporteur par les services du ministère de la santé et des sports, le terme d’« organismes » renvoie aux caisses d’assurance maladie, tandis que le terme de « services » fait référence aux directions régionales du service médical (DRSM) du régime général d’assurance maladie. Les organismes et services concernés sont ceux « dont la caisse nationale désigne les membres de l’Union nationale des caisses d’assurance maladie » (UNCAM), c’est-à-dire les CPAM, les caisses départementales ou pluri-départementales de la MSA et les caisses régionales du RSI.
Ainsi, le texte proposé charge l’ARS de passer des contrats avec l’ensemble des caisses d’assurance maladie de son ressort, et non avec la seule caisse d’assurance maladie dont le directeur est désigné « coordonnateur de la gestion du risque » pour la région. En effet, la CNAMTS a organisé en 2006 une coordination régionale de la gestion du risque qui repose sur une caisse primaire désignée comme chef de file pour cette activité (cf. encadré ci-dessous).
La coordination régionale de la gestion du risque
Pour permettre cette efficacité accrue du régime général dans la gestion du risque, et pour donner un cadre aux actions destinées à renforcer l’efficience de ses réseaux, la CNAMTS a créé en 2006 une fonction de coordination régionale.
Un directeur coordonnateur de la gestion du risque
Dans chaque région, la CNAMTS a désigné un directeur de CPAM « directeur coordonnateur de la gestion du risque », chargé notamment de :
– mettre en œuvre les programmes de gestion du risque dans les champs ambulatoire et hospitalier en mutualisant et analyser les résultats obtenus ;
– développer des synergies entre les réseaux administratif et médical, notamment dans la mise en œuvre de la liquidation médico-administrative et des programmes de maîtrise médicalisée.
Le coordonnateur exerce cette responsabilité, en sus de son rôle de directeur d’organisme ou de structure, dans le cadre d’une mission déléguée par la CNAMTS. Il supervise l’évolution des résultats de gestion du risque et propose éventuellement des mesures d’ajustements : plan d’action complémentaire, dispositif de soutien inter-organismes. Il rend compte régulièrement à la CNAMTS de l’évolution des résultats obtenus.
Un comité de pilotage de la gestion du risque
Dans chaque région, un comité composé des directeurs des caisses et de la direction régionale du service médical (DRSM) examine toutes les actions du régime général dans le domaine de la gestion du risque, leurs modalités de mise en œuvre et l’évolution des résultats obtenus.
L’implication des conseils des CPAM
Chaque année, le directeur coordonnateur de la gestion du risque présente aux conseils des caisses les projets de déclinaison régionale des actions de gestion du risque du régime général et les résultats obtenus au cours de l’année.
Source : Rapport d’information n° 697 présenté par M.Yves Bur au nom de la mission d’information sur les agences régionales de santé et déposé par la Commission des affaires culturelles, familiales et sociales, février 2008.
En vue de garantir une bonne articulation entre cette programmation régionale de la gestion du risque d’une part, et la politique de gestion du risque élaborée au niveau national par l’UNCAM et les caisses (notamment dans le cadre de la négociation conventionnelle) le présent article prévoit deux dispositions :
– l’alinéa 117 précise que le programme pluriannuel régional de gestion du risque assurantiel en santé intègre les actions de gestion du risque que les organismes et services locaux d’assurance maladie doivent mettre en œuvre « dans le cadre des orientations et directives fixées par leur organisme national » ;
– l’alinéa 118 prévoit en outre que les « contrats pluriannuels de gestion » des organismes régionaux ou locaux d’assurance maladie déclinent le programme pluriannuel régional de gestion du risque assurantiel en santé. En application de l’article L. 227-3 du code de la sécurité sociale, ces contrats pluriannuels de gestion sont passés entre l’organisme régional ou local d’assurance maladie et sa caisse nationale en vue de mettre en œuvre les conventions d’objectifs et de gestion conclues entre ces caisses nationales et l’Etat.
L’alinéa 119 précise que le programme pluriannuel régional de gestion du risque assurantiel en santé constitue une annexe du projet régional de santé.
La rédaction proposée par l’alinéa 120 pour l’article L. 1434-12 du code de la santé publique renvoie à un contrat passé entre les organismes d’assurance maladie et l’ARS le soin de déterminer les modalités de participation de ces caisses à la mise en œuvre du projet régional de santé. D’après les précisions fournies à votre rapporteur par les services de la ministre de la santé et des sports, cette disposition vise notamment à permettre aux CPAM et aux caisses locales des autres régimes de mettre en œuvre pour le compte de l’ARS les actions de gestion du risque. Cette rédaction leur permet également de participer à la mise en œuvre d’autres volets du projet régional de santé.
Le texte proposé par l’alinéa 121 pour l’article L. 1434-13 du même code renvoie à un décret en Conseil d’Etat le soin de fixer les conditions d’application de la section 2 « gestion du risque au niveau régional ».
● La territorialisation de la politique régionale de santé : territoires de santé et conférences de territoire
Au sein du chapitre relatif à « la politique régionale de santé », le présent article prévoit une section 3 qui traite, conformément à son intitulé (alinéas 122 et 123), des territoires de santé et des conférences de territoire, et qui comprend deux articles L. 1434-14 et L. 1434-15.
La rédaction prévue pour l’article L. 1434-14 du code de la santé publique prévoit la définition de « territoires de santé », en vue de territorialiser les actions menées par l’ARS. En effet, comme l’indique l’exposé des motifs, « la territorialisation des politiques de santé et la réduction des inégalités territoriales en santé sont au cœur de l’ambition des ARS ».
L’alinéa 124 charge ainsi l’ARS de définir les « territoires de santé pertinents » pour organiser les activités de santé publique, de soins et d’équipements hospitaliers, de prise en chargé et d’accompagnement médico-social, et pour organiser l’accès accès aux soins de premier recours.
Il est précisé que le périmètre pertinent de chaque territoire de santé peut être infrarégional, régional ou interrégional. Ainsi, le périmètre du territoire de santé pourra varier en fonction de l’activité qu’il s’agira d’organiser : en effet, le territoire retenu ne peut pas être le même selon qu’il s’agit d’organiser l’accès à des soins de premier recours ou d’organiser une offre de soins chirurgicaux de pointe. Dans son rapport précité, notre collègue Marc Bernier souligne l’importance d’une bonne articulation des différents échelons territoriaux de mise en œuvre des politiques de santé définis dans le cadre de la mise en place des SROS de troisième génération (cf. encadré ci-dessous).
Les différents échelons territoriaux de mise en œuvre des politiques de santé
Aujourd’hui déjà, les règles d’élaboration des SROS distinguent jusqu’à cinq échelons territoriaux différents :
– le niveau « de proximité », une offre complète de soins de premier recours peut se constituer – en lien avec les hôpitaux locaux – et la permanence des soins être organisée. Dans son rapport précité, M. Marc Bernier recommande de retenir le bassin de vie comme territoire de santé de proximité ;
– le niveau « intermédiaire », premier niveau d’hospitalisation et de plateau technique, structuré autour de la médecine polyvalente, des urgences, de la chirurgie viscérale et orthopédique, de l’obstétrique et de l’imagerie conventionnelle ;
– le niveau « de recours », échelon de référence pour l’organisation de l’offre hospitalière et la répartition des objectifs quantifiés d’offre de soins (OQOS) par le SROS, organisé autour d’un hôpital pivot dispensant des soins spécialisés et disposant d’importants plateaux techniques ;
– le niveau « régional », duquel relèvent les prestations spécialisées qui ne sont pas assurées par les autres niveaux (chirurgie spécialisée, recherche etc.) ;
– le niveau « inter-régional » réservé à certaines activités de pointe (prise en charge des grands brûlés, greffe, neurochirurgie etc.).
Source : Rapport d’information n° 1132 présenté par M. Marc Bernier au nom de la mission d’information sur l’offre de soins sur l’ensemble du territoire, présidée par M.Christian Paul, déposé par la Commission des affaires culturelles, familiales et sociales, octobre 2008.
Le présent article soumet la définition des territoires de santé par l’ARS à deux consultations préalables :
– un avis du préfet de région ;
– un avis des présidents de conseils généraux pour les activités qui relèvent de leurs compétences, c’est-à-dire notamment le secteur médico-social.
L’alinéa 125 prévoit une procédure particulière de définition des territoires de santé interrégionaux : ils seront définis conjointement par les ARS concernées, sur l’avis préalable de chaque préfet de région concerné ainsi que, pour les activités qui relèvent de leurs compétences, des présidents de conseils généraux compétents dans les régions concernées.
Le texte proposé pour l’article L. 1434-15 du code de la santé publique (alinéas 129 à 129) prévoit la possibilité pour le directeur général de l’ARS de créer dans un territoire de santé une « conférence de territoire ».
Actuellement, l’article L. 6131-1 du même code institue déjà des « conférences sanitaires de territoire », mais il ne présente pas leur création comme une simple faculté pour le directeur de l’ARH. Au contraire, l’article L. 6131-2 du même code prévoit qu’elles sont « obligatoirement consultées » lors de l’élaboration et de la révision des actuels SROS.
Selon les explications fournies à votre rapporteur par les services compétents du ministère de la santé et des sports, les actuelles conférences sanitaires de territoire n’ont pas toujours été actives et leur activité a souvent été perturbée par des difficultés à réunir le quorum requis. Rendre leur constitution facultative aurait ainsi pour but de responsabiliser les acteurs locaux.
L’alinéa 126 prévoit que la conférence de territoire est composée de « représentants des différentes catégories d’acteurs du système de santé du territoire concerné ». En application de l’article L. 6131-1 précité, les conférences sanitaires de territoire actuelles sont formées des représentants des établissements de santé, des professionnels de santé libéraux, des centres de santé, des élus et des usagers et peuvent comprendre d’autres membres, sur autorisation du directeur de l’ARH et sur avis de la conférence.
Reprenant ce qui est prévu par l’article L. 6131-2 précité pour les actuelles conférences sanitaires de territoire dans le cadre des actuels SROS, l’alinéa 127 prévoit la possibilité pour la conférence de territoire de faire au directeur général de l’ARS toute proposition sur l’élaboration, la mise en œuvre, l’évaluation et la révision du projet régional de santé.
L’alinéa 128 prévoit la possibilité pour l’ARS de conclure des « contrats locaux de santé » avec, notamment, les collectivités territoriales. Ces contrats devront contribuer à la mise en œuvre du projet régional de santé, en portant sur un des domaines suivants : la promotion de la santé, la prévention, les politiques de soins ou l’accompagnement médico-social.
Cette disposition permettra notamment aux ARS d’approfondir la territorialisation de leurs politiques de santé. On rappellera d’ailleurs que près de 140 communes et groupements de communes ont adhéré aux actuels groupements régionaux de santé publique afin de participer à la mise en œuvre de la politique de santé publique. Certaines communes mènent d’ailleurs de telles actions depuis plusieurs années, notamment dans le cadre des « Ateliers santé Ville ».
Dans un précédent rapport précité, votre rapporteur soulignait qu’il ne fallait pas que la création des ARS conduise à couper la politique de santé publique de ses relais locaux, ce qui aurait pour double effet de rompre la dynamique insufflée par la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique et de dissuader les municipalités concernées de poursuivre leurs efforts en faveur de la santé publique.
L’alinéa 129 renvoie à un décret simple le soin de préciser la composition et le mode de fonctionnement des conférences de territoire.
e) Moyens et outils mis à la disposition des ARS pour mettre en œuvre la politique régionale de santé
Au sein du titre du code de la santé publique relatif aux ARS tel que l’article 26 propose de le rédiger, un chapitre V traite, conformément à son intitulé (alinéas 130 et 131), des « Moyens et outils de mise en œuvre de la politique régionale de santé ». Ces moyens et outils sont présentés en quatre sections, qui définissent des instruments spécifiques à la sécurité sanitaire (section 1), des outils contractuels visant à orienter l’offre de soins (section 2), les conditions d’accès de l’ARS à des données de santé (section 3) et les moyens d’inspection et de contrôle de l’ARS (section 4).
● Articulation entre l’ARS et les préfets pour la veille, la sécurité et les polices sanitaires
La première section, intitulée « Veille, sécurité et polices sanitaires » (alinéas 132 et 133), comprend deux articles L. 1435-1 et L. 1435-2 qui règlent l’articulation entre l’action des ARS dans ces domaines et celle des préfets de département et de zone de défense.
Comme l’explique l’exposé des motifs, une telle articulation est nécessaire car « la logique de métier et la cohérence de la politique de santé publique rendent indispensable la compétence de l’ARS sur ces sujets », sans pour autant qu’elle puisse être seule compétente en matière de gestion des crises sanitaires. En effet, la gestion de ces crises suppose une compétence interministérielle comme celle des préfets, qui sont compétents notamment en matière d’ordre public et de sécurité civile. Suivant cette « logique opérationnelle de proximité », selon les termes du projet de loi, l’article 26 envisage que l’ARS mette ses moyens à la disposition des préfets pour que ceux-ci puissent exercer leurs compétences en matière de veille, de sécurité et de polices sanitaires.
C’est pourquoi, dans la rédaction proposée pour l’article L. 1435-1 du code de la santé publique, l’alinéa 134 du présent article prévoit l’obligation pour le directeur général de l’ARS d’informer « sans délai » le représentant de l’Etat territorialement compétent de tout « événement sanitaire » qui présente un risque soit pour la santé de la population, soit de trouble à l’ordre public.
La notion de « représentant de l’Etat territorialement compétent » peut renvoyer soit au préfet de département, soit au préfet de zone de défense.
Cette mesure est cohérente avec le fait que les ARS soient chargées d’organiser « le recueil et le traitement de tous les signalements d’événements sanitaires » comme le propose l’alinéa 9 du présent article. À ce titre, les moyens des DDASS et des DRASS, y compris ceux des 16 cellules interrégionales d’épidémiologie (CIRE) co-pilotées par l’Institut national de veille sanitaire (InVS), seront transférés à l’ARS, ce qui aura pour effet de priver les préfets des moyens administratifs de veille sanitaire actuellement placés sous leur autorité.
C’est pour la même raison que l’alinéa 135 ajoute que le préfet « dispose à tout moment » des moyens de l’ARS pour l’exercice de ses compétences dans les domaines sanitaires, de la salubrité et de l’hygiène publique.
De même, l’alinéa 136 prévoit que lorsqu’un événement porteur d’un risque sanitaire peut constituer un trouble à l’ordre public, les services de l’ARS sont « placés pour emploi sous l’autorité » du représentant de l’État territorialement compétent.
L’alinéa 137 propose que l’ARS participe, sous l’autorité du préfet territorialement compétent, à l’élaboration et à la mise en œuvre des différents plans de secours et plans de défense que les préfets sont chargés d’élaborer.
L’article 14 de la loi n° 2004-811 du 13 août 2004 de modernisation de la sécurité civile charge en effet les préfets d’élaborer, dans chaque département et dans chaque zone de défense, un plan dénommé Orsec qui organise les secours revêtant une ampleur ou une nature particulière. L’article 15 de la même loi institue des plans particuliers d’intervention, qui constituent des volets du plan Orsec spécifiques à des risques de nature particulière ou liés à l’existence et au fonctionnement de certains ouvrages, les installations nucléaires. Par ailleurs, les préfets sont aussi chargés de l’élaboration de « plans de défense » comme les plans Vigipirate, Biotox et Piratox. Comme le note le rapport précité de M. Yves Bur, l’association de l’ARS à l’élaboration des plans de secours et de défense permettra notamment de mieux articuler les « plans blancs », qui organisent le fonctionnement des hôpitaux en cas de crise sanitaire, et les « plans rouges », qui constituent les volets des plans Orsec relatifs aux services départementaux d’incendie et de secours (SDIS).
L’alinéa 138 renvoie à un décret en Conseil d’Etat le soin de fixer les modalités d’application de l’article L. 1435-1 du code de la santé publique ainsi rédigé.
La rédaction proposée par l’alinéa 139 pour l’article L. 1435-2 du même code tend à confier au préfet de zone de défense les mêmes pouvoirs sur les services de l’ARS que ceux qu’il est proposé de reconnaître aux préfets de département ou de région, à savoir : disposer des moyens de l’ARS pour l’exercice de ses compétences ; voir les services de l’ARS placés pour emploi sous son autorité en cas de risque sanitaire susceptible de troubler l’ordre public.
L’article R. 1311-2 du code de la défense prévoit en effet que le représentant de l’Etat dans la zone de défense, dit préfet de zone, est responsable des mesures de défense non militaires, de sécurité civile, de gestion des crises et de coordination en matière de circulation routière.
● Outils contractuels proposés par l’ARS aux offreurs de services en santé
Au sein du chapitre relatif aux « moyens et outils de mise en œuvre de la politique régionale de santé », le présent article prévoit une section 2 qui traite, conformément à son intitulé (alinéas 140 et 141), des outils contractuels par lesquels l’ARS pourra orienter l’activité, la répartition et les pratiques des « offreurs de services en santé », c’est-à-dire des établissements de santé, des différentes structures d’exercice des professions de santé, des structures médico-sociales et des professionnels de santé libéraux.
Comme l’explique le rapport précité de M. Yves Bur, les outils contractuels paraissent plus efficaces que les « modes classiques de tutelle » pour orienter les pratiques, la répartition et les modes d’organisation des établissements et des professionnels de santé.
La rédaction proposée par les alinéas 142 et 143 pour l’article L. 1435-3 du code de la santé publique confie ainsi à l’ARS le soin de conclure des contrats pluriannuels d’objectifs et de moyens (CPOM) avec chaque établissement de santé. Aux termes de l’article 3 du présent projet de loi, ces CPOM déterminent les orientations stratégiques des établissements de santé et les objectifs quantifiés de leurs activités de soins et de leurs équipements matériels lourds, ainsi que des objectifs de qualité et de sécurité des soins, d’efficience et d’évolution des pratiques ; ils décrivent aussi les transformations relatives à l’organisation et à la gestion des établissements.
De même, il est proposé que l’ARS puisse conclure les CPOM prévus par l’article L. 313-11 du code de l’action sociale et des familles, qui permet aux gestionnaires d’établissements et services médico-sociaux d’opter pour de tels contrats plutôt que pour leur mode de financement classique. Il est précisé que ces CPOM peuvent être conclus avec plusieurs établissements et services sociaux et médico-sociaux, afin notamment, comme l’indique le rapport précité de notre collègue Yves Bur, de favoriser la restructuration du secteur médico-social.
L’alinéa 142 prévoit également la possibilité pour les ARS de conclure des contrats pluriannuels d’objectifs et de moyens (CPOM) avec d’autres structures, pour lesquelles de tels contrats ne sont pas prévus aujourd’hui : les réseaux de santé, les centres de santé et les maisons de santé. Cette mesure vise à favoriser le développement de ces formes d’exercice groupé des professions de santé, dont votre rapporteur a indiqué supra qu’elles peuvent contribuer à la structuration de l’offre de soins primaires, notamment dans les zones sous-dotées en offre de soins. C’est pourquoi, selon les statistiques fournies par les services compétents du ministère de la santé et des sports, le fonds d’intervention pour la qualité et la coordination des soins (FIQCS) a financé 46 maisons de santé pluridisciplinaires pour un montant total de 1 750 000 euros environ en 2008. Cette mesure devrait se poursuivre en 2009, et dans le cadre du plan « Espoir banlieues », le plafond de cette aide passe de 50 000 à 100 000 euros par projet.
Il est cependant précisé que les maisons de santé ne pourront recevoir de subvention qu’à la condition de conclure un CPOM. Cette disposition vise à permettre aux ARS d’orienter la répartition territoriale des maisons de santé, ainsi que les pratiques des professionnels qui y exercent, par un levier incitatif. L’ARS pourra ainsi mettre en application la politique d’aménagement des soins ambulatoires qu’elle doit formaliser dans le cadre du SROS, sans pour autant qu’il soit donné un caractère contraignant au volet ambulatoire de ce schéma.
Dans son rapport précité, M. Marc Bernier souligne l’intérêt d’orienter ainsi les subventions publiques vers les projets les plus structurants pour l’offre de soins primaires, en privilégiant :
– les structures pluridisciplinaires, qui proposent à la population une offre de soins complète (médecins généralistes, spécialistes, chirurgiens-dentistes, infirmiers, masseurs-kinésithérapeutes, etc.) et facilitent la coopération entre professionnels de santé, que l’article 17 vise à développer ;
– les professionnels qui s’engagent à participer à la permanence des soins ;
– les implantations cohérentes avec les orientations du SROS, et répondant à une évaluation locale des besoins ;
– les projets reposant sur une véritable dynamique professionnelle, « et non sur la seule volonté de certaines communes ».
L’alinéa 143 précise que les ARS doivent veiller au suivi et au respect des engagements souscrits par les « offreurs de soins » dans le cadre de ces CPOM.
Le texte proposé pour l’article L. 1435-4 du code de la santé publique (alinéas 144 à 146) traite d’un autre instrument contractuel d’orientation des pratiques professionnelles mis à la disposition de l’ARS : un « contrat d’amélioration des pratiques en santé ».
On rappellera que plusieurs outils contractuels comparables ont été déjà créés dans le cadre conventionnel. Ils ouvrent droit pour les professionnels de santé qui y adhèrent à des rémunérations forfaitaires, moyennant des engagements relatifs à leurs pratiques. Il s’agit notamment :
– des « accords de bon usage des soins » prévus à l’article L. 162-12-17 du code de la sécurité sociale, qui prévoient des « objectifs médicalisés d’évolution des pratiques ainsi que les actions permettant de les atteindre » ;
– des « contrats de bonne pratique » institués par l’article L. 162-12-18 du même code, qui comportent des engagements portant notamment sur l’évaluation des pratiques professionnelles et, particulièrement, des modes de prescription ;
– des « contrats de santé publique » établis au niveau national ou régional en vertu de l’article L. 162-12-20 du même code : leurs adhérents s’engagent à participer soit à la permanence des soins et à une coordination accrue des soins (notamment dans le cadre de réseaux de soins), soit à des actions de prévention.
– aux contrats individualisés conclus en application de l’article L. 162-12-21 du même code, qui comporte des « engagements individualisés qui peuvent porter sur la prescription, la participation à des actions de dépistage et de prévention, des actions destinées à favoriser la continuité et la coordination des soins, la participation à la permanence de soins, le contrôle médical, ainsi que toute action d’amélioration des pratiques, de la formation et de l’information des professionnels ».
D’après les précisions fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, le « contrat d’amélioration des pratiques en santé » proposé par l’ARS a vocation à se substituer aux outils contractuels précités.
L’alinéa 144 définit le champ des bénéficiaires potentiels du nouveau « contrat d’amélioration des pratiques en santé » : il inclut les professionnels de santé libéraux, les établissements de santé, les centres de santé, les établissements d’hébergement pour personnes âgées dépendantes (EHPAD), les maisons de santé, les services médico-sociaux et les réseaux de santé.
L’alinéa 145 précise le contenu de ce contrat. Il fixera les engagements pris par son signataire et « la contrepartie financière qui leur est associée » ; il est précisé que cette contrepartie peut être « liée à l’atteinte », par le professionnel, des « objectifs » d’amélioration des pratiques prévus.
Ce contrat doit être conforme à un « contrat-type national » élaboré :
– soit entre les partenaires conventionnels, c’est-à-dire l’Union nationale des caisses d’assurance maladie (UNCAM) et les représentants des médecins (visés à l’article L. 162-5 du code de la sécurité sociale), des chirurgiens-dentistes, sages-femmes et auxiliaires médicaux (article L. 162-9), des infirmiers (article L. 162-12-2), des masseurs-kinésithérapeutes (article L. 162-12-9), des directeurs de laboratoires privés d’analyses médicales (article L. 162-14) et des centres de santé (article L. 162-32-1 du même code) ;
– soit par l’UNCAM seule ;
– soit par les autorités de tutelle des ARS, c’est-à-dire les ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées.
Il est toutefois prévu qu’à défaut de contrat-type national, l’ARS puisse établir elle-même un « contrat-type régional », pour lequel le présent article prévoit une procédure d’approbation implicite : le contrat-type régional sera « réputé approuvé » à l’échéance d’un délai de 45 jours à compter de sa réception par l’UNCAM et par les ministres de tutelle des ARS.
L’alinéa 146 précise que l’ARS devra veiller au suivi et au respect des engagements souscrits par ses co-contractants à ce contrat d’amélioration des pratiques en santé.
La rédaction proposée par les alinéas 147 et 148 pour l’article L. 1435-5 du code de la santé publique vise à confier à l’ARS le soin d’organiser dans son ressort territorial la permanence des soins, dont l’article 16 du présent projet de loi tend à réaffirmer le caractère de « mission de service public » (cf. commentaire de l’article 16).
L’ARS aura donc la charge d’organiser cette mission, dans des conditions qui seront fixées par un décret en Conseil d’Etat et selon des modalités qui seront soumises pour avis au représentant de l’Etat territorialement compétent, c’est-à-dire chaque préfet de département du ressort territorial de l’ARS.
Il est envisagé de laisse à l’ARS une certaine marge de manœuvre dans l’organisation de cette mission. En effet, dans des limites fixées par un décret en Conseil d’Etat, l’alinéa 148 tend à laisser l’ARS libre de déterminer « la rémunération spécifique » des professionnels de santé pour leur participation à la permanence des soins.
● Accès de l’ARS aux données de santé
Au sein du chapitre relatif aux moyens et outils de mise en œuvre de la politique régionale de santé, le présent article créer une section 3 intitulée « Accès aux données de santé » (alinéas 149 et 150), comprenant un article unique L. 1435-6 du code de la santé publique.
La rédaction proposée pour cet article (alinéa 151) tend à conférer à l’ARS un droit d’accès aux données de santé « nécessaires à l’exercice de ses missions » que contiennent certains systèmes d’information des organismes d’assurance maladie :
– les informations sur les bénéficiaires des régimes d’assurance maladie et les prestations qui leur sont servies, collectées à des fins de maîtrise de l’évolution des dépenses par les caisses nationales de ces régimes en application de l’article L. 161-28 du code de la sécurité sociale ;
– les informations indiquant sous une forme codée les actes effectués, les prestations servies et les pathologies diagnostiquées par les professionnels et les établissements de santé, qui les transmettent aux caisses d’assurance maladie en application de l’article L 161-29 du même code, afin qu’elles liquident les prestations services aux assurés sociaux ;
– le répertoire national inter-régimes des bénéficiaires de l’assurance maladie prévu à l’article L 161-32 du même code, qui comporte les informations nécessaires au rattachement de chaque bénéficiaire à l’organisme d’assurance maladie auquel il est affilié et, éventuellement, à un organisme complémentaire.
Il est précisé que l’ARS doit être tenue informée par les organismes d’assurance maladie situés dans son ressort « de tout projet concernant l’organisation et le fonctionnement de leurs systèmes d’information ».
Ces dispositions visent à donner à l’ARS les moyens d’exercer ses compétences de façon effective. En effet, notre collègue Yves Bur montre dans son rapport précité que « la maîtrise des données de santé est indispensable pour piloter efficacement le système de santé », car il faut suivre la consommation de soins pour travailler à la maîtrise médicalisée des dépenses, comme il faut pouvoir évaluer les besoins de santé et l’offre de soins pour établir des projets territoriaux de santé pertinents.
Or ce sont les mêmes informations qui servent à la fois à la production de soins, notamment par le codage des actes, et à la gestion du système de santé : c’est donc l’assurance maladie qui collecte et traite ces informations, d’abord pour la liquidation des remboursements, puis pour la gestion du risque. Aussi, « pour exercer ses fonctions d’organisation de l’offre de soins, les ARS devront avoir un accès direct aux principales sources de données, contrairement aux ARH ».
● Inspections et contrôles
Dans le chapitre du code de la santé publique traitant aux moyens et outils de mise en œuvre de la politique régionale de santé, tel que le présent article tend à le créer, une section 4 traite des moyens d’inspection et de contrôle de l’ARS, conformément à son intitulé (alinéas 152 et 153).
Cette section comprend un article unique L. 1435-7. Le premier alinéa de la rédaction qu’en propose le présent article (alinéa 154) offre au directeur général de l’ARS la possibilité de conférer la qualité d’« inspecteurs » et de « contrôleur » à certains des agents de l’ARS, dans des « conditions d’aptitude technique et juridique » définies par un décret en Conseil d’Etat.
Les agents ainsi désignés seraient investis des pouvoirs de contrôle de police sanitaire des médecins et pharmaciens inspecteurs de santé publique, des inspecteurs des affaires sanitaires et sociales, ses ingénieurs du génie sanitaire, ses ingénieurs d’études sanitaires et ses techniciens sanitaires.
Aux termes de l’article L. 1421-1 du code de la santé publique, ces contrôles portent sur « l’application des règles générales d’hygiène et des lois et règlements relatifs aux droits des personnes malades et des usagers du système de santé, à la protection des personnes en matière de recherche biomédicale et de médecine génétique, au don et à l’utilisation des éléments et produits du corps humain, à la prévention des risques sanitaires des milieux, aux eaux destinées à la consommation humaine, à la prévention des risques liés à certaines activités diagnostiques ou thérapeutiques, à la santé de la famille, de la mère et de l’enfant, à la lutte contre les maladies ou dépendances, aux professions de santé, aux produits de santé, ainsi qu’aux établissements de santé, laboratoires d’analyses de biologie médicale et autres services de santé ».
Ces agents pourraient être chargés aussi du contrôle des établissements et services médico-sociaux qui relèvent du pouvoir d’autorisation de l’ARS, en application de l’article L. 313-13 du code de l’action sociale et des familles.
Dans l’exercice de leurs missions de contrôle, il est précisé que les agents habilités par le directeur général de l’ARS disposent des mêmes pouvoirs que les médecins et pharmaciens inspecteurs de santé publique.
L’alinéa 155 fait obligation au directeur général de l’ARS de signaler au préfet territorialement compétent et aux directeurs généraux de l’agence française de sécurité sanitaire des produits de santé (AFSSPS), de l’agence française de sécurité sanitaire des aliments (AFSSA), et de l’agence de biomédecine tout fait « susceptible d’entraîner la mise en œuvre des mesures de police administrative ».
De façon cohérente avec l’orientation consistant à transférer aux ARS les personnels habilités à effectuer des inspections et des contrôles, l’alinéa 156 prévoit que le préfet de département peut disposer des services compétents de l’ARS pour l’exercice de ses pouvoirs de police sanitaire.
*
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Pierre Méhaignerie prévoyant que l’ARS a également pour mission de contribuer à la réduction des inégalités en matière de santé et au respect de l’objectif national de dépenses de l’assurance maladie (ONDAM).
La Commission examine deux amendements identiques de MM. Marcel Rogemont et Jean-Luc Préel précisant que les ARS sont chargées de mettre en œuvre la politique régionale de santé dans le cadre des dispositions des articles L. 116-1 et L. 116-2 du code de l’action sociale et des familles, qui définissent les objectifs et les principes de l’action sociale et médico-sociale.
M. le rapporteur. Il n’apparaît pas nécessaire d’introduire de telles dispositions, dans la mesure où le projet de loi renvoie déjà aux dispositions relatives aux missions d’intérêt général et d’utilité sociale du secteur médico-social.
La Commission rejette les amendements.
La Commission adopte un amendement rédactionnel du rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements identiques de M. Marcel Rogemont et de M. Jean-Luc Préel prévoyant que l’ARS s’assure de l’articulation de sa politique avec celles des institutions mentionnées à l’alinéa 6.
La Commission examine deux amendements identiques de MM. Marcel Rogemont et Jean-Luc Préel prévoyant que l’ARS est chargée de définir et de mettre en œuvre au niveau régional la politique de santé publique, en articulation avec les autorités compétentes en ce qui concerne les services de santé au travail et les services de santé scolaires et universitaires.
M. Marcel Rogemont. La santé au travail et la santé scolaire doivent faire partie du champ de compétences des ARS en étroite articulation avec les autres autorités compétentes (ministères du travail, de l’éducation nationale, de l’enseignement supérieur et de la recherche).
M. le rapporteur. Un amendement à venir à l’alinéa 25 de cet article semble de nature à répondre à cette préoccupation.
Suivant l’avis défavorable du rapporteur, la Commission rejette les amendements.
La Commission examine un amendement de M. Jean-Luc Préel prévoyant que l’ARS organise la veille sanitaire, l’observation de la santé dans la région ainsi que le recueil et le traitement de tous les signalements d’événements sanitaires, en s’appuyant sur les observatoires régionaux de la santé (ORS).
M. Claude Leteurtre. Il est nécessaire que l’ARS puisse s’appuyer sur les travaux effectués par les ORS.
M. le rapporteur. Si on peut être favorable à ce principe, il convient de rappeler que les ORS ont une activité très diverse selon les régions, leur budget allant par exemple de 115 000 euros à 1,7 million d’euros par an.
M. Dominique Tian. Est-il cependant opportun de prévoir ainsi que les ORS rendent un avis à ce sujet ?
M. Yves Bur, président. Le fait que l’ARS « s’appuie » sur les travaux effectués par les ORS ne signifie en aucun cas que les ARS seront tenus de recueillir l’avis des ORS.
Suivant l’avis favorable du rapporteur, la Commission adopte l’amendement rendant sans objet un amendement de M. Marcel Rogement prévoyant d’étendre la mission de l’ARS à la gestion des situations de crise non seulement sanitaire mais aussi environnementale.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel prévoyant que l’ARS définit, finance et évalue les actions visant à promouvoir la santé, à éduquer la population à la santé et à prévenir les maladies, les handicaps et la perte d’autonomie en s’appuyant sur les ORS.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Geneviève Lévy prévoyant que l’ARS veille à la cohérence de l’installation de défibrillateurs cardiaques dans les lieux publics et définit des objectifs en matière d’équipement afin de garantir l’accès de tous aux moyens de premier secours sur l’ensemble du territoire régional.
La Commission examine un amendement de M. Marcel Rogemont prévoyant que l’ARS est chargée de définir et de mettre en œuvre la politique d’action sociale et médico-sociale avec les collectivités territoriales concernées, les représentants de l’État dans la région, les organismes de protection sociale, les organisations représentatives des gestionnaires et des usagers.
M. Marcel Rogemont. Les ARS doivent avoir pour objectif de mettre en œuvre au niveau régional la politique d’action sociale et médico-sociale en coordination avec tous les partenaires qui définissent et participent à l’offre sanitaire et médico-sociale.
M. le rapporteur. J’émettrai un avis défavorable au double motif que, d’une part, le projet de loi prévoit déjà que les ARS seront chargées d’organiser l’offre de services en santé afin de répondre aux besoins en soins et en services médico-sociaux et, d’autre part, que l’amendement présente le risque d’un conflit d’intérêt si les gestionnaires de structures médico-sociales autorisées et financées par les ARS sont associés à la définition de cette politique par les ARS.
La Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont visant à supprimer à l’alinéa 11 les mots : « afin de répondre aux besoins en soins ».
La Commission examine un amendement de M. Marcel Rogemont prévoyant que l’ARS est également chargée de garantir l’accès aux services médico-sociaux et aux soins et de lutter contre les inégalités en la matière.
M. le rapporteur. Cet amendement semble satisfait par celui présenté à l’alinéa 6, qui a été adopté par la Commission.
La Commission rejette l’amendement.
La Commission examine un amendement de Mme Valérie Boyer prévoyant que l’ARS est chargée de garantir la qualité de la prise en charge des personnes obèses.
Mme Valérie Boyer. Cette mesure vise à traduire une des préconisations du rapport de la mission d’information sur la prévention de l’obésité, qui a été adopté par la Commission le 30 septembre 2008. Il vise à donner pour mission aux ARS d’assurer la qualité de la prise en charge des personnes obèses dans les établissements de santé et dans les établissements et services médico-sociaux.
Suivant l’avis défavorable du rapporteur, la commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette ensuite deux amendements de M. Jean-Luc Préel : le premier donnant pour mission à l’ARS d’organiser la formation des professionnels de santé en fonction des besoins prévisibles, le second prévoyant qu’elle contribue à promouvoir la qualité des formations initiales et continues de ces professionnels.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Claude Leteurtre prévoyant que l’ARS favorise de nouvelles formes d’organisations des soins et des prises en charge, ou des modes d’exercices partagés, en tenant compte de la nécessaire évolution des modes de rémunération des différents acteurs du système de santé.
La Commission examine un amendement de M. Marcel Rogemont visant à préciser que l’ARS autorise également la création et les activités des établissements et services médico-sociaux mentionnés au 9° du code de l’action sociale et des familles.
M. Marcel Rogemont. Cet amendement a pour objet de préciser que le secteur médico-social piloté par l’ARS ne se limite pas à la prise en charge des personnes âgées et des personnes handicapées. Il est en effet important de mentionner également les structures qui interviennent en direction de personnes confrontées à des difficultés spécifiques, telles que les appartements de coordination thérapeutique ou les lits halte soins santé.
M. le rapporteur. Cette précision apparaît inutile dès lors que le projet de loi fait d’ores et déjà référence à l’article L. 314-3-3 du même code, lequel énumère l’ensemble des catégories d’établissements et de structures concernés.
La Commission rejette l’amendement.
La Commission examine un amendement du rapporteur instituant un dispositif de garantie des fonds alloués par l’ARS au secteur médico-social.
M. le rapporteur. Il s’agit là d’instituer un principe de fongibilité asymétrique dans l’allocation des ressources par l’ARS.
La Commission adopte l’amendement, cosigné par Mmes Bérengère Poletti, Valérie Boyer, Valérie Rosso-Debord et par M. Dominique Tian.
La Commission examine un amendement de M. Marcel Rogemont prévoyant que la mission de l’ARS de veiller à la qualité et à la sécurité des actes médicaux doit s’effectuer dans le respect des compétences de la Haute autorité de santé et de l’Agence nationale de l’évaluation et de la qualité des établissements et services sociaux et médico-sociaux ainsi que des mécanismes d’accréditation.
M. Marcel Rogemont. L’ARS doit veiller à la sécurité et à la qualité des accompagnements notamment médico-sociaux. Cette action doit dès lors s’inscrire dans le respect des compétences attribuées à l’Agence nationale de l’évaluation et de la qualité des établissements et services sociaux et médico-sociaux.
M. le rapporteur. Si l’on peut être favorable au principe posé par l’amendement, celui-ci trouverait davantage sa place à l’alinéa 6 de cet article.
La Commission rejette l’amendement.
La Commission examine un amendement de M. Claude Leteurtre prévoyant que l’ARS veille à la qualité et à la sécurité des actes médicaux en lien avec les ordres compétents.
M. Claude Leteurtre. Les professionnels de santé sont aujourd’hui tenus, en vertu de leur déontologie respective, de veiller à la qualité et à la sécurité des actes qu’ils accomplissent.
M. le rapporteur. Cet amendement introduit cependant une confusion entre les compétences des ordres et les questions d’ordre déontologique, d’une part, et les questions relatives à la sécurité et à la qualité des soins, d’autre part.
La Commission rejette l’amendement.
La Commission adopte ensuite deux amendements rédactionnels du rapporteur.
La Commission examine un amendement de M. Dominique Tian prévoyant que l’ARS contribue au développement de la « bientraitance » par les établissements et les services de santé et médico-sociaux.
M. Dominique Tian. Plutôt que de faire référence à la prévention et à la lutte contre la maltraitance, il apparaît préférable de retenir un message plus positif afin de promouvoir le développement de la bientraitance…
M. le rapporteur. …dont la définition juridique demeure introuvable !
La Commission rejette l’amendement.
La Commission examine un amendement de M. Dominique Tian prévoyant la publication annuelle par l’ARS d’un indicateur de qualité pour chaque établissement et service de santé de son ressort, en lien avec la Haute autorité de santé.
M. le rapporteur. Cet amendement présente le risque d’un chevauchement de compétences entre l’ARS et la Haute autorité de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de Mme Bérengère Poletti prévoyant que l’ARS favorise la mise en place de réseaux de santé entre la ville et l’hôpital afin d’accroître l’offre de proximité en matière d’interruption volontaire de grossesse et de contribuer au raccourcissement des délais de prise en charge.
Mme Bérangère Poletti. Il s’agit là d’un amendement particulièrement important concernant l’accès à l’interruption volontaire de grossesse.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Marcel Rogemont visant à supprimer les dispositions prévoyant que l’ARS définit et met en œuvre des actions propres à prévenir et à gérer le risque assurantiel en santé avec le concours des organismes d’assurance maladie et de la Caisse nationale pour l’autonomie (CNSA).
M. Marcel Rogemont. Cet amendement vise à clarifier les relations entre l’ARS et les organismes d’assurance maladie ainsi que la CNSA. En effet, cet alinéa – pourtant déterminant dans la mesure où il concerne la gestion du risque – apparaît par trop imprécis et source de confusion. De fait, à défaut de clarifier la rédaction de ces dispositions, la gestion du risque pourrait être exercée par les seules caisses d’assurance maladie. Il convient au contraire d’affirmer clairement le rôle de l’ARS dans la mise en œuvre d’actions de nature à concourir à la gestion du risque, étant précisé que, par convention, elle tiendra compte des orientations nationales définies par la CNAMTS ainsi que des actions mises en œuvre par les caisses locales. Il est en tout état de cause essentiel de clarifier le dispositif proposé en termes de gestion du risque.
M. le rapporteur. Dans ses alinéas 114 à 121, cet article prévoit déjà que l’ARS prépare avec les organismes d’assurance maladie de son ressort un programme pluriannuel de gestion du risque assurantiel en santé. L’alinéa 120 prévoit aussi que les modalités de participation des organismes d’assurance maladie à la mise en œuvre du projet régional de santé font l’objet d’un contrat avec l’ARS.
La Commission rejette l’amendement.
La Commission examine un amendement de M. Marcel Rogemont prévoyant que l’ARS passe des conventions avec les organismes d’assurance maladie et la CNSA.
M. Marcel Rogemont. L’alinéa 115 de cet article fixe le principe d’un conventionnement mais il faut mieux préciser quelles sont les responsabilités des différents organismes concernés.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Boyer prévoyant que les ARS répertorient l’ensemble des associations effectuant des actions de prévention en santé publique sur le territoire de leur ressort.
Suivant l’avis favorable du rapporteur, la Commission adopte deux amendements identiques de M. Marc Bernier et de M. Christian Paul disposant que les ARS veillent à la répartition territoriale de l’offre de soins et mettent en œuvre, à ce titre, des aides à l’implantation des professionnels de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Christian Paul prévoyant que les ARS favorisent la coordination entre les professionnels de santé et les établissements médico-sociaux.
M. Claude Leteurtre retire un amendement disposant que les ARS transmettent annuellement un rapport d’orientation budgétaire qui indique les évolutions de l’organisation régionale en matière de médecine ambulatoire et d’établissements de santé et médico-sociaux.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian supprimant la possibilité de constituer des agences interrégionales de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian disposant que les ARS transmettent annuellement un rapport d’orientation budgétaire qui indique les évolutions de l’organisation régionale en matière de médecine ambulatoire et d’établissements de santé et médico-sociaux.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian prévoyant que toutes les modalités d’application du titre IV du projet de loi doivent être déterminées par décret en Conseil d’État.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements de M. Claude Leteurtre disposant, pour l’un, que les ARS s’appuient notamment sur des observatoires régionaux de la santé regroupant tous les organismes régionaux chargés de missions d’observation de la santé, et, pour l’autre, précisant le rôle de la conférence régionale de santé.
La Commission examine un amendement du rapporteur rebaptisant la conférence régionale de santé « conférence régionale de la santé et de l’autonomie ».
M. Marcel Rogemont. Plutôt qu’employer le terme « autonomie », il faudrait faire référence au secteur médico-social.
M. le rapporteur. Le terme « autonomie » est plus approprié. Il renvoie notamment au rôle de la Caisse nationale de solidarité pour l’autonomie (CNSA).
M. Dominique Tian. Une référence au secteur médico-social me paraîtrait plus opportune.
Mme Bérengère Poletti. Le terme « autonomie » me semble préférable car nous aurons aussi des « maisons de l’autonomie » dans les départements.
M. le rapporteur. En outre, tout le secteur médico-social n’est pas dans le champ de compétence des ARS.
La Commission adopte cet amendement.
En conséquence un amendement de M. Claude Leteurtre rebaptisant la conférence régionale de santé « conseil régional de santé » devient sans objet.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont instituant un comité régional de l’organisation sociale et médico-sociale.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Claude Leteurtre instituant un observatoire régional de la santé et un comité régional d’éducation à la santé, puis un amendement du même auteur instituant seulement un observatoire régional de la santé.
La Commission examine un amendement de M. Marcel Rogemont spécifiant que les ARS comportent obligatoirement deux commissions de coordination des différentes politiques publiques (d’une part pour la prévention, d’autre part pour le secteur médico-social).
M. Marcel Rogemont. Nous avons un véritable problème d’organisation de la démocratie sanitaire. Nous avons de multiples commissions dans lesquelles les mêmes personnes se retrouvent régulièrement mais qui fonctionnent pourtant sans aucune coordination. Le projet de loi créé trois nouvelles instances. Nous pensons que la conférence régionale de santé doit absorber les deux commissions créées par ailleurs, qui deviendraient des sections de la conférence. Plus généralement, il sera nécessaire que les ARS assurent le suivi des conférences régionales et mettent des moyens pour ce faire. Nous sommes favorables à la nouvelle structuration que permettront les ARS, mais, face à ce pouvoir administratif, des contrepouvoirs sont nécessaires. Les différentes commissions ou conférences ne doivent pas être des lieux où les élus sont menés par le bout du nez car on leur demande en permanence d’approuver des choix sans les informer suffisamment sur leurs tenants et aboutissants.
M. Yves Bur, président. Je partage cette préoccupation mais l’amendement ne me paraît pas opportun.
M. Dominique Tian. Cet amendement répond à un vrai souci. J’y suis favorable.
M. le rapporteur. Je suis défavorable à l’amendement. D’une part, les deux commissions de coordination prévues par le projet de loi ne sont pas facultatives ; il est donc inutile de spécifier qu’elles sont obligatoires. D’autre part, il faut éviter d’associer les producteurs de soins aux missions de planification de l’offre de soins.
Malgré l’avis défavorable du rapporteur, la Commission adopte cet amendement.
La commission examine un amendement de M. Yves Bur prévoyant que les deux commissions de coordination sur lesquelles s’appuie l’ARS associent, outre les collectivités territoriales, « leur groupement constituant des territoires pertinents ».
M. le rapporteur. La rédaction de l’amendement devrait être améliorée, dans la mesure où la notion de groupement « constituant des territoires pertinents » n’apparaît pas suffisamment claire. Ne pourrait-on simplement faire référence aux collectivités territoriales et à leurs groupements ?
M. Yves Bur. Il s’agit là d’une proposition de M. Émile Blessig, particulièrement attentif à la place des pays.
L’amendement est retiré.
La Commission adopte un amendement du rapporteur visant à assurer une bonne articulation entre la politique de santé publique pilotée par l’ARS et les actions menées dans les domaines de la santé scolaire, de la protection maternelle et infantile et de la santé au travail.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont précisant que les deux commissions de coordination fonctionneront au sein de la conférence régionale de santé.
La Commission examine un amendement de M. Marcel Rogemont visant à supprimer les tutelles ministérielles sur les ARS.
M. Marcel Rogemont. Cet amendement va dans le sens des propos tenus par la ministre de la santé lors de son audition par la mission d’information sur les ARS : en effet, elle avait alors estimé qu’une organisation en « tuyaux d’orgues » était à proscrire. Tous les ministères et même la CNAMTS veulent conserver leur pouvoir d’injonction, mais en pratique, il ne sera pas possible que cinquante patrons commandent la vingtaine d’ARS.
M. le président Pierre Méhaignerie. Nous sommes confrontés à une sorte de schizophrénie, car dans notre système médiatique centralisé, dès qu’un problème se présente, on estime que c’est aux ministres de réagir en ajoutant de nouvelles priorités.
M. le rapporteur. Les ARS sont des établissements publics, de telle sorte qu’il n’est pas possible de supprimer les tutelles.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission adopte un amendement d’harmonisation rédactionnelle du rapporteur.
La Commission rejette un amendement de M. Marcel Rogemont disposant que les modalités et conditions de nomination des directeurs généraux des ARS sont fixées par décret en Conseil d’État, le rapporteur ayant jugé précision est inutile.
La Commission examine un amendement de M. Marcel Rogemont tendant à obliger le directeur général de l’ARS à rendre compte devant le conseil de surveillance au moins deux fois par an, et non pas seulement une fois par an, de la mise en œuvre de la politique régionale de santé et de la gestion de l’ARS.
M. Marcel Rogemont. Un compte rendu annuel ne paraît pas suffisant.
Suivant l’avis favorable du rapporteur, la Commission adopte l’amendement.
M. Dominique Tian retire un amendement prévoyant que le directeur général recueille l’avis du conseil de surveillance avant d’arrêter le compte financier, le rapporteur ayant indiqué qu’il sera satisfait par un amendement présenté ultérieurement à l’alinéa 44.
Pour le même motif, la Commission rejette un amendement de M. Marcel Rogemont prévoyant que le directeur général recueille l’avis du conseil de surveillance avant d’arrêter le projet régional de santé.
La Commission adopte deux amendements de précision rédactionnelle du rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Bérengère Poletti disposant que le directeur général de l’ARS est assisté par un directeur adjoint spécialement chargé de l’organisation médico-sociale.
La Commission examine un amendement du rapporteur fixant la composition du conseil de surveillance de l’ARS.
M. le rapporteur. Il s’agit notamment de prévoir la présence de représentants des organismes complémentaires d’assurance maladie.
M. Marcel Rogemont. Il ne faut pas que le conseil de surveillance soit présidé par le représentant de l’État dans la région.
M. Dominique Tian. Le secteur médico-social doit être représenté au sein du conseil de surveillance.
M. le président Pierre Méhaignerie. Il n’est pas possible que prennent part au conseil de surveillance de l’ARS des représentants qui seraient à la fois juges et parties, mais il faut réfléchir à la manière de les associer.
La Commission adopte l’amendement.
La Commission rejette un amendement de M. Marcel Rogemont visant à prévoir la participation de représentants du mouvement mutualiste au conseil de surveillance des ARS, le rapporteur ayant jugé qu’il était satisfait par l’adoption de l’amendement précédent.
La Commission examine un amendement de M. Dominique Tian visant à assurer la prééminence des représentants du régime général d’assurance maladie au sein du conseil de surveillance des ARS.
M. le rapporteur. Le terme de prééminence ne semble pas approprié.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
M. Dominique Tian retire un amendement introduisant au sein du conseil de surveillance des ARS un représentant désigné par le conseil de l’Union nationale des organismes complémentaires d’assurance maladie (UNOCAM), le rapporteur ayant indiqué qu’il était satisfait par l’adoption d’un précédent amendement.
La Commission examine un amendement de M. Marcel Rogemont visant à faire en sorte qu’au moins un tiers des représentants des collectivités territoriales au sein du conseil de surveillance des ARS soient issus du conseil régional.
M. Marcel Rogemont. Il faut affirmer explicitement la présence des conseils régionaux dans cette instance.
M. le rapporteur. Il est préférable de conserver de la souplesse : la représentation des collectivités territoriales ne peut être la même selon que la région compte deux départements ou huit. En outre, les régions sont très diverses, tant par leur taille que par leur implication dans les politiques sanitaires.
M. le président Pierre Méhaignerie. Je ne suis pas favorable à cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Claude Leteurtre introduisant au sein du conseil de surveillance des ARS le président de la fédération régionale des professions de santé libérales ainsi que son représentant.
M. le rapporteur. Il ne serait pas opportun de créer un conflit d’intérêts.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Jean-Luc Préel introduisant au sein du conseil de surveillance des ARS des représentants élus de la conférence régionale de santé.
M. le rapporteur. Une large part des organismes représentés par les collèges de la conférence régionale de santé est aussi représentée dans le conseil de surveillance.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Marcel Rogemont introduisant au sein du conseil de surveillance des ARS des représentants des organisations représentatives des gestionnaires d’établissements de santé, sociaux et médico-sociaux.
M. le rapporteur. Ici encore, il faut éviter de créer des conflits d’intérêts.
M. le président Pierre Méhaignerie. J’étais initialement favorable aux amendements allant dans ce sens, mais nous ne pouvons effectivement pas créer de tels conflits. Cela étant, il nous faut prévoir des organes de consultation permettant d’associer ces représentants.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Dominique Tian visant à ce que la composition du conseil de surveillance des ARS soit déterminée par décret en Conseil d’État.
M. Dominique Tian. Cette garantie supplémentaire ne devrait pas soulever de difficultés.
M. le rapporteur. L’amendement est largement satisfait par un amendement précédemment adopté par la Commission.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Dominique Tian tendant à ce que la représentation de chaque organisme d’assurance maladie au sein du conseil de surveillance soit paritaire, et que celle du régime général soit prépondérante.
M. le rapporteur. L’amendement risque de rendre ingérable le conseil de surveillance. En outre, la notion de prépondérance n’est pas satisfaisante.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement du président Pierre Méhaignerie prévoyant qu’à titre expérimental, la présidence du conseil de surveillance des ARS peut être confiée à une personnalité qualifiée élue par les membres du conseil en son sein, un décret déterminant la ou les régions où cette expérimentation est menée.
M. le président Pierre Méhaignerie. Si le directeur général de l’ARS est nommé en Conseil des ministres, la présidence du conseil de surveillance par le représentant de l’État dans la région ne constitue pas un facteur d’équilibre et de pédagogie, car on aura l’impression que l’État contrôle tout, alors même qu’il faut conférer davantage de pouvoirs au conseil de surveillance.
M. Marcel Rogemont. Si c’est l’État qui contrôle l’État, tout ne sera qu’illusion. Il faut affirmer encore plus fort que le président du conseil de surveillance n’est pas le préfet, mais, par exemple, le président du conseil régional, afin que les représentants démocratiquement élus puissent dialoguer avec la technostructure.
M. le président Pierre Méhaignerie. Il ne faut pas perdre de vue que c’est à l’État que demeure confiée la responsabilité politique des dépenses de santé. Au demeurant, les personnalités qualifiées ne seront pas nécessairement des élus régionaux.
M. Dominique Tian. Pourquoi le dispositif ne présente-t-il qu’un caractère expérimental et ne pourra-t-il s’appliquer qu’à une seule ARS ?
M. le rapporteur. C’est une garantie juridique et constitutionnelle.
M. Jean-Luc Préel. Il ne faut pas que le préfet préside le conseil de surveillance. Au demeurant, celui-ci n’aura qu’un pouvoir très relatif par rapport aux ARS, qui seront dirigées depuis Paris. La vraie logique serait que le président du conseil de surveillance soit élu par ses membres. Par ailleurs, qui évaluera les résultats de l’expérimentation proposée par l’amendement ?
M. le président Pierre Méhaignerie. Il m’a paru important de faire en sorte que le débat puisse s’engager sur cette question en séance publique.
M. le rapporteur. Je propose de supprimer la précision selon laquelle la personnalité qualifiée appelée à présider le conseil de surveillance est élue par les membres du conseil en son sein.
Mme Valérie Rosso-Debord. Je préfère la première rédaction de l’amendement. En tout état de cause, un décret interviendra.
Suivant l’avis favorable du rapporteur, la Commission adopte l’amendement.
La Commission examine un amendement du rapporteur étendant les compétences du conseil de surveillance de l’ARS afin de lui permettre d’approuver le budget de l’agence, d’émettre un avis sur le projet régional de santé et d’approuver le compte financier.
M. le président Pierre Méhaignerie. L’extension des pouvoirs du conseil de surveillance est souhaitable.
La Commission adopte l’amendement.
La Commission examine un amendement de M. Marcel Rogemont prévoyant que le conseil de surveillance de l’ARS émet un avis sur le projet régional de santé, sur les différents schémas régionaux et sur le programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie.
M. le rapporteur. L’amendement est satisfait par l’adoption du précédent amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission examine un amendement de M. Pierre Méhaignerie et du rapporteur disposant que le compte financier de l’ARS est accompagné d’un état financier retraçant l’ensemble des charges de l’État, des régimes d’assurance maladie et de la CNSA relatifs à la politique de santé et aux services de soins et médico-sociaux dans son ressort.
M. le rapporteur. La responsabilisation de l’ARS en matière de respect de l’objectif national de dépenses d’assurance maladie (ONDAM) implique qu’elle dispose d’une vision claire des dépenses d’assurance maladie et de la CNSA pour les sous-objectifs de l’ONDAM personnes âgées et de l’ONDAM personnes handicapées. Un état financier des charges doit permettre à l’ARS, en lien avec les organismes d’assurance maladie, de se fixer des objectifs de maîtrise des dépenses et de recherche de l’efficience.
M. Yves Bur. Il ne faudra pas confiner le conseil de surveillance à des préoccupations d’ordre exclusivement financier.
M. le président Pierre Méhaignerie. Les circuits sont tellement complexes que nous avons besoin de transparence afin d’éviter que la démagogie l’emporte.
M. Jean-Luc Préel. Il faut aller au bout du raisonnement et instaurer de vrais objectifs régionaux des dépenses d’assurance maladie (ORDAM).
M. Marcel Rogemont. L’amendement va dans le bon sens, mais il y a encore beaucoup de travail à accomplir avant que des ORDAM puissent être opérationnels.
La Commission adopte l’amendement, cosigné par MM. Rogemont, Préel, Mallot et Lebreton ainsi que par Mme Lemorton.
La Commission examine ensuite un amendement du rapporteur insérant neuf alinéas après l’alinéa 44 de l’article 26, visant à garantir l’indépendance des membres du conseil de surveillance des ARS.
M. le rapporteur. Cet amendement précise les règles d’incompatibilité pour garantir l’indépendance des membres du conseil de surveillance des ARS.
La Commission adopte l’amendement.
La Commission examine un amendement de M. Jean-Luc Préel visant à substituer à la conférence régionale de santé un « conseil régional de santé ».
M. le président Pierre Méhaignerie. Cette question a déjà été évoquée.
M. le rapporteur. J’avais proposé l’expression de « conférence régionale de la santé et de l’autonomie » dans un amendement qui n’a pas été adopté. Je suis défavorable à cet amendement.
La Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements de M. Jean-Luc Préel relatifs, pour le premier, à la composition de la conférence régionale de santé, et pour le second, au rôle de cette instance.
La Commission examine six amendements en discussion commune, visant à préciser la composition de la conférence régionale de santé, et présentés respectivement l’un par M. Yves Bur, deux par M. Marcel Rogemont, deux par M. Dominique Tian et un par M. Jean-Luc Préel.
M. le rapporteur. Je suis défavorable à ces amendements. Celui de M. Yves Bur mentionne des « groupements constituant des territoires de développement pertinent », ce qui me semble manquer de précision.
Suivant l’avis défavorable du rapporteur, la Commission rejette ces amendements.
La Commission examine ensuite deux amendements identiques présentés par M. Marcel Rogemont et M. Jean-Luc Préel, visant à soumettre le projet régional de santé à l’avis de la conférence régionale de santé.
M. le rapporteur. Je suis défavorable à ces amendements car ils seront largement satisfaits par l’amendement suivant.
Suivant l’avis défavorable du rapporteur, la Commission rejette ces amendements.
La Commission examine un amendement du rapporteur insérant cinq alinéas après l’alinéa 47 de l’article 26 et visant à élargir les compétences de la conférence régionale de santé.
M. le rapporteur. Cet amendement rappelle que la conférence régionale de santé constitue le principal organe territorial de démocratie sanitaire. Or le texte du projet de loi ne lui confiait qu’un rôle limité. C’est pourquoi, cet amendement renforce le rôle de la conférence régionale de santé en lui permettant d’organiser le débat public sur les questions de santé de son choix, de disposer de moyens de fonctionnement mis à sa disposition par l’ARS, de rendre publics ses avis et prévoit qu’un décret détermine les modalités d’application de ces dispositions.
M. le président Pierre Méhaignerie. Il s’agit de donner plus de pouvoir à la conférence régionale de santé.
M. Gérard Bapt. Dans la même perspective, il faudrait introduire la notion d’évaluation car cette fonction n’est attribuée à aucun organisme régional.
M. le président Pierre Méhaignerie. Cette question est, en effet, importante.
La Commission adopte l’amendement du rapporteur, cosigné par M. Yves Bur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel visant à élargir les compétences de la conférence régionale de santé.
La Commission adopte ensuite un amendement rédactionnel du rapporteur.
La Commission examine deux amendements identiques permettant à l’ARS de recruter des salariés de droit privé, présentés par M. Dominique Tian et M. Jean-Luc Préel.
M. le rapporteur. Je suis défavorable à ces amendements.
M. Dominique Tian. Pourquoi ne pas permettre à l’ARS de recruter des salariés de droit privé ?
M. le rapporteur. Les ARS sont des établissements publics dépourvus de caractère industriel et commercial et leur personnel doit donc relever du droit public, ce qui n’interdit pas aux ARS de recruter des contractuels.
Suivant l’avis défavorable du rapporteur, la Commission rejette ces amendements.
La Commission examine un amendement présenté par M. Jean-Luc Préel tendant à supprimer l’alinéa 74 de l’article 26 relatif au Comité de coordination des agences régionales de santé.
M. le rapporteur. Je suis défavorable à cet amendement.
M. Jean-Luc Préel. L’organisation actuelle de la coordination nationale ne me paraît pas satisfaisante. On risque d’aboutir à une triple commande au niveau nationale comprenant les directeurs de plusieurs ministères et le directeur de l’UNCAM. Ce système ne peut pas fonctionner.
M. le rapporteur. Il ne faut pas supprimer le système de coordination prévu. La logique doit conduire vers la mise en place d’une agence nationale de santé (ANS) mais, pour l’instant, ce système est mieux que rien.
M. le président Pierre Méhaignerie. Il faut accepter une phase d’expérimentation transitoire.
M. Yves Bur. Cette coordination doit a minima jouer le rôle de filtre de toutes les directives adressées aux ARS car si de multiples émetteurs envoient directement des instructions aux ARS, le système ne fonctionnera pas correctement.
M. le président Pierre Méhaignerie. Ce serait en outre un moyen de réduire le pouvoir central.
M. Marcel Rogemont. Nous proposons la création d’une ANS à la place de cette organisation trop complexe. Le dispositif ne peut pas être amélioré, même avec la création des ARS, si l’on conserve cette organisation trop complexe.
M. Yves Bur. Une vraie armée mexicaine !
M. Marcel Rogemont. Nous proposons la création d’une ANS. Il faudrait aussi placer à la tête de l’ARS un secrétaire général de l’offre de soins qui constitue un filtre unique pour toutes les instructions adressées à l’ARS. Il faut instaurer un correspondant national unique pour les ARS. C’est la seule voie de réforme de l’organisation de la santé sur le plan national.
M. Yves Bur. Il est très important que toutes les instructions destinées aux ARS redescendent par une seule voie.
M. Marcel Rogemont. Il ne doit y avoir qu’une seule signature : celle du secrétaire général.
M. le rapporteur. Le projet de loi permet l’instauration d’un secrétariat général.
M. Marcel Rogemont. Il faut le rendre obligatoire.
M. le président Pierre Méhaignerie. Il s’agit d’un point important du débat. Nous sommes d’accord pour avancer vers l’instauration d’une ANS mais une période d’expérimentation transitoire est nécessaire. Il s’agit d’être pragmatique.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette trois amendements :
– le premier de M. Marcel Rogemont, tendant à remplacer le comité de coordination des agences régionales de santé par une agence nationale de santé ;
– le deuxième de M. Dominique Tian, visant à inclure un représentant des organismes complémentaires d’assurance maladie dans la composition du comité de coordination des agences régionales de santé ;
– le troisième de M. Marcel Rogemont, visant à assurer la représentation des collectivités locales et des usagers au sein du comité de coordination des agences régionales de santé.
La Commission examine un amendement de M. Marcel Rogemont visant à placer un secrétaire général à la tête du comité de coordination des agences régionales de santé.
M. le rapporteur. Je suis défavorable à cet amendement.
M. le président Pierre Méhaignerie. Étant entendu que nous maintiendrons la même position sur la question de la coordination que nous venons d’évoquer.
M. Marcel Rogemont. Mettre en place les ARS sans changer l’organisation nationale revient à donner un coup d’épée dans l’eau. La structure est trop lourde et trop complexe. Il faut améliorer les modalités de coordination des ARS.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements identiques, l’un de M. Jean-Luc Préel, l’autre de M. Marcel Rogemont visant à instaurer un secrétariat général permanent au sein du comité de coordination des ARS et à charger le Comité de piloter, coordonner et évaluer les ARS.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements :
– le premier de M. Marcel Rogemont, visant à habiliter le secrétaire général à la tête du comité de coordination des ARS à contracter avec les ARS.
– le second de M. Dominique Tian, tendant à soumettre à l’avis du conseil de surveillance le contrat pluriannuel d’objectif et de gestion de l’ARS.
La Commission examine un amendement de M. Marcel Rogemont ajoutant à l’intitulé de la section 1 les mots « et du médico-social » après les mots « projet régional de santé ».
M. le rapporteur. Je suis défavorable à cet amendement, car il sera satisfait par un amendement présenté ultérieurement.
M. le président Pierre Méhaignerie. En ce qui concerne le médico-social, des amendements seront en effet présentés ultérieurement.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant à la prise en compte des travaux des observatoires régionaux de santé dans l’élaboration du projet régional de santé.
La Commission examine ensuite un amendement de M. Marcel Rogemont, définissant les axes du plan stratégique régional de santé.
M. Marcel Rogemont. Il est important d’inscrire dans la loi ces points car le plan stratégique régional de santé doit comporter des volets sur la santé en milieu scolaire, sur la médecine du travail et sur la santé des personnes en situation de précarité et d’exclusion.
M. le rapporteur. Je suis favorable à cet amendement et j’en ai présenté un dans le même sens.
M. Yves Bur. Il faut évoquer le problème de la santé des personnes en grande précarité. Il est utile de disposer, au niveau de l’ARS, d’une commission s’occupant de ces publics démunis dont l’accès aux soins est difficile. Cette commission doit travailler en lien avec les services de cohésion sociale.
La Commission adopte à l’unanimité l’amendement de M. Marcel Rogemont, cosigné par MM. Yves Bur et Jean-Luc Préel.
Suivant l’avis défavorable du rapporteur, la Commission rejette quatre amendements :
– le premier présenté par M. Jean-Luc Préel ajoutant la formation des professionnels de santé à l’objet des schémas régionaux ;
– le deuxième présenté par M. Yves Bur tendant à préciser l’apport des projets territoriaux dans la programmation du projet régional de santé ;
– le troisième de M. Marcel Rogemont tendant à instaurer un plan régional relatif au développement des nouvelles technologies de l’information et de la communication dans le projet régional de santé ;
– le quatrième de M. Marcel Rogemont visant à permettre à la conférence régionale de santé et au conseil régional de donner un avis sur le projet régional de santé.
La Commission examine un amendement de M. Jean-Luc Préel tendant à permettre à la conférence régionale de santé d’émettre un avis sur le projet régional de santé.
M. le rapporteur. Je suis défavorable à ces amendements en raison du conflit d’intérêt qu’ils créent.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette deux amendements :
– le premier de Mme Valérie Rosso-Debord, tendant à faire approuver le projet régional de santé par le Conseil de surveillance.
– le deuxième de M. Dominique Tian, visant à instaurer une consultation de la conférence régionale de santé sur le projet régional de santé.
Suivant l’avis défavorable du rapporteur, la commission rejette un amendement de M. Jean-Luc Préel tendant à inscrire dans la loi comme l’un des axes de la politique de santé menée par l’agence régionale de santé l’accès aux soins des personnes en situation de précarité et d’exclusion.
La Commission examine un amendement de M. Marcel Rogemont visant à prendre en compte la santé environnementale dans le schéma régional de prévention.
M. le rapporteur. Je suis défavorable à cet amendement car la veille sanitaire et la police sanitaire sont déjà prises en compte par le projet de loi dans les alinéas 133 à 139 de l’article 26. Il n’est pas nécessaire de mentionner dans cet article la santé environnementale.
M. Marcel Rogemont. Il s’agit ici des schémas régionaux de prévention. Il ne faut pas confondre la police sanitaire et la prévention.
M. le rapporteur. Je maintiens un avis défavorable à cet amendement.
Contrairement à l’avis défavorable du rapporteur, la Commission adopte cet amendement.
La Commission examine un amendement de M. Marcel Rogemont érigeant en objectif prioritaire du schéma régional de prévention l’accès à la prévention des personnes en situation de précarité et d’exclusion.
M. le rapporteur. Je suis favorable à cet amendement même si l’expression « objectif prioritaire » manque de clarté juridique.
La Commission adopte cet amendement de M. Marcel Rogemont, cosigné par le rapporteur.
La Commission adopte un amendement rédactionnel du rapporteur.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Marc Bernier tendant à préciser que le schéma régional de l’organisation des soins (SROS) vise aussi à répondre aux exigences d’accessibilité géographique.
La commission examine un amendement de Mme Valérie Boyer tendant à préciser que le SROS vise à répondre aux exigences de qualité de la prise en charge des personnes obèses.
M. le rapporteur. Il ne convient pas d’établir un catalogue de toutes les pathologies.
L’amendement est retiré.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian tendant à prévoir que le SROS est arrêté sur la base d’une évaluation des besoins de santé de la population et de leur évolution, compte tenu notamment des données démographiques et épidémiologiques et des progrès des techniques médicales et après une analyse de l’offre de soins existante.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Rosso-Debord tendant à supprimer l’alinéa 97 de l’article 26.
Suivant l’avis défavorable du rapporteur, jugeant la mesure trop rigide et susceptible d’engendrer des contentieux, la Commission rejette trois amendements identiques de Mme Valérie Boyer, M. Yves Bur et M. Christian Paul proposant de fixer des règles d’accessibilité des soins de premier recours par voie réglementaire.
La Commission examine un amendement de Mme Valérie Rosso-Debord tendant à prévoir que les mesures prévues pour l’installation des professionnels de santé doivent n’être qu’incitatives.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement car un certain nombre de mesures présentent un caractère non incitatif, par exemple celles qui concernent les infirmiers.
Contrairement à l’avis du rapporteur, la Commission adopte cet amendement.
La Commission examine un amendement de M. Christian Paul tendant à fixer certains critères pour l’établissement du zonage des aides à l’installation des professionnels de santé.
M. le rapporteur. Il n’est pas indispensable de prévoir dans la loi un tel dispositif. Au reste, je ne suis pas favorable au zonage en général.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marc Bernier dont la rédaction est voisine de celle de l’amendement précédemment examiné.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont tendant à préciser les modalités du zonage afin de favoriser les maisons de santé et centres de santé.
M. le président Pierre Méhaignerie. Des amendements ont été adoptés à l’initiative des uns comme des autres, mais il faut éviter d’introduire dans le texte trop de détails.
La commission examine un amendement de M. Dominique Tian tendant à préciser que le SROS détermine si l’externalisation de certains services par les établissements de santé publics est suffisante.
M. Dominique Tian. Cet amendement correspond à la proposition n° 75 du rapport de la commission pour la libération de la croissance française présidée par M. Jacques Attali, qui avait été demandé par le Président de la République.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement pour les mêmes raisons…
La Commission rejette cet amendement.
La commission examine deux amendements identiques de M. Dominique Tian et de Mme Bérengère Poletti tendant à préciser que le SROS contrôle la coordination entre les différents services de santé et les établissements de santé assurant une activité au domicile des patients intervenant sur le même territoire de santé.
M. le rapporteur. Ce dispositif est inutile compte tenu de la rédaction de l’alinéa 95 de l’article.
Suivant l’avis défavorable du rapporteur, la Commission rejette ces amendements.
La commission examine un amendement de M. Jacques Domergue tendant à préciser que le SROS détermine les zones dans lesquelles, en raison d’une densité particulièrement élevée de l’offre de soins, l’installation des professionnels de santé libéraux, des maisons de santé et des centres de santé est subordonnée à l’autorisation de l’agence régionale de santé.
M. Marcel Rogemont. Il s’agit d’un vrai débat, au surplus compliqué.
M. le rapporteur. Il n’existe aujourd’hui aucun système de numerus clausus pour l’installation des professionnels de santé et une telle mesure, assez anti-jeunes, risquerait d’avoir un effet pervers en terme d’attractivité. L’âge de la première installation serait plus élevé dans de telles conditions. En outre, ce dispositif conduirait à une forme de survalorisation des cabinets existants.
M. le président Pierre Méhaignerie. D’une certaine façon, c’est ainsi qu’une bonne intention peut finir par se retourner.
M. Marcel Rogemont. Je reconnais ne pas être insensible aux éléments avancés par le rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Bérengère Poletti dont la rédaction est voisine de celui précédemment examiné.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Bérengère Poletti tendant à ce que l’assurance maladie cesse de prendre en charge les cotisations sociales des professionnels de santé libéraux dans les zones considérées comme « sur-dotées » en offre de soins.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant à prendre en compte l’existence d’une offre de soins sans dépassement d’honoraires pour la détermination des mesures prises pour l’installation des professionnels de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette successivement deux amendements de M. Marcel Rogemont et de M. Jean-Luc Préel tendant à souligner l’importance de la prise en compte des besoins de santé de la population dans l’élaboration et l’application des SROS.
La Commission examine deux amendements identiques de M. Marcel Rogemont et de M. Jean-Luc Préel tendant à prendre en compte l’offre de soins à tarifs opposables dans la détermination des zones et des aides à l’installation des professionnels.
M. le rapporteur. Ce dispositif est trop contraignant à mettre en œuvre ; aussi je ne suis pas favorable à son adoption.
La Commission rejette ces deux amendements.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian tendant à établir une nouvelle rédaction de la définition des missions des SROS.
La Commission adopte un amendement rédactionnel du rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Marie Le Guen ajoutant l’organisation du service public de la santé mentale aux fonctions remplies par le SROS.
Contrairement à l’avis défavorable du rapporteur, estimant impossible de lister l’ensemble des pathologies ou des activités, la Commission adopte un amendement de Mme Bérengère Poletti incluant dans les fonctions du SROS la détermination des moyens consacrés aux activités d’interruption volontaire de grossesse.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant à préciser que les autorisations accordées par le directeur général de l’agence régionale de santé doivent être « compatibles », et non « conformes » avec les objectifs du SROS.
Suivant l’avis défavorable du rapporteur, jugeant le dispositif trop contraignant, la Commission rejette trois amendements identiques de MM. Marc Bernier, Yves Bur et Christian Paul fixant des règles d’accessibilité aux soins, notamment établissant à 45 minutes de trajet automobile la durée maximale pour une prise en charge par les urgences dans un certain nombre de cas.
La Commission adopte un amendement rédactionnel du rapporteur.
La Commission examine un amendement de Mme Valérie Boyer tendant à préciser que le SROS doit répondre aux besoins de prise en charge des personnes obèses.
M. le rapporteur. Ce dispositif est trop bavard et je ne suis pas favorable à son adoption.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont tendant à prévoir que le SROS doit répondre aux besoins des personnes confrontées à des difficultés spécifiques.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel précisant notamment que le SROS veille à l’articulation, au niveau régional, de l’offre sanitaire et médico-sociale relevant de l’agence régionale de santé et médico-sociale.
La Commission adopte un amendement rédactionnel puis un amendement de précision du rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian prévoyant la consultation de la commission spécialisée sectorielle concernée avant l’élaboration du SROS.
La Commission examine un amendement de M. Marcel Rogemont prévoyant la consultation du comité régional de l’organisation sociale et médico-sociale (CROSMS) avant l’élaboration du SROS.
M. le rapporteur. On ne peut oublier qu’une commission spécialisée dans la conférence régionale de santé sera substituée au CROSMS.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Marcel Rogemont précisant que les schémas prévus aux articles L. 1434-5, L. 1434-6 et L. 1434-10 du code de la santé publique prennent en compte les besoins des personnes en situation de handicap.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel associant les organismes complémentaires d’assurance maladie à l’élaboration du programme pluriannuel régional de gestion du risque assurantiel en matière de santé.
La Commission examine un amendement de M. Marcel Rogemont confortant le rôle du directeur général de l’agence régionale de santé (ARS) en matière de fixation du programme pluriannuel régional de gestion du risque.
M. Marcel Rogemont. Il est essentiel que le directeur général de l’ARS ait au moins un pouvoir d’influence en matière de gestion du risque, face à l’autorité nationale.
M. Yves Bur. Il me semble que la rédaction actuelle est suffisamment claire.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Yves Bur tendant à obliger l’agence régionale de santé à recueillir l’avis de la conférence régionale de santé avant de définir les territoires de santé.
La Commission adopte un amendement du rapporteur tendant à supprimer une mention inutile.
La Commission adopte trois amendements identiques du rapporteur, de MM. Yves Bur et Jean-Luc Préel tendant à maintenir le caractère obligatoire de la création de conférences consultatives dans chaque territoire de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Yves Bur précisant la nature des acteurs du système de santé composant la conférence de territoire.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel rendant obligatoire les propositions des conférences de territoire au directeur général de l’ARS sur le projet régional de santé ainsi que la conclusion de contrats locaux de santé pour la mise en œuvre du projet régional de santé.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel précisant expressément que les moyens de mise en œuvre de la politique régionale de santé sont aussi financiers.
La Commission adopte deux amendements rédactionnels du rapporteur.
Suivant l’avis défavorable du rapporteur, estimant que le financement de ces contrats relève de l’assurance maladie, la Commission rejette un amendement de Mme Valérie Rosso-Debord tendant à préciser que l’ARS peut proposer à tous les professionnels de santé libéraux, et pas seulement à ceux qui exercent dans le régime conventionnel, d’adhérer à un contrat d’amélioration des pratiques en santé.
La Commission adopte deux amendements rédactionnels du rapporteur.
Suivant l’avis favorable du rapporteur, la Commission adopte deux amendements identiques de Mme Bérengère Poletti et de M. Christian Paul ouvrant la possibilité aux contrats d’amélioration des pratiques en santé de prévoir de confier un mandat de santé publique aux professionnels de santé qui y adhèrent.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Rosso-Debord prévoyant que le contrat d’amélioration des pratiques en santé doit impérativement être conforme à un contrat-type national.
Suivant l’avis défavorable du rapporteur, invoquant l’insuffisante souplesse du dispositif proposé, la Commission rejette un amendement de M. Jean-Luc Préel disposant que l’ARS, en l’absence de contrat-type national, soumet à l’approbation des représentants d’organismes d’assurance maladie complémentaire le contrat régional d’amélioration des pratiques.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Rosso-Debord supprimant la possibilité pour l’ARS d’établir un contrat-type régional en l’absence de contrat-type national.
La Commission adopte un amendement rédactionnel du rapporteur.
La Commission examine un amendement de M. Jean-Luc Préel prévoyant que les modalités d’exercice de la mission de service public de permanence des soins sont définies après avis du conseil de l’ordre.
M. le rapporteur. Je ne suis pas favorable à l’adoption de cet amendement dans la mesure où le bilan de l’action du conseil de l’ordre n’est pas éclatant !
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Valérie Rosso-Debord tendant à supprimer l’alinéa 148 de l’article 26.
La Commission examine un amendement de M. Christian Paul tendant à attribuer des mandats de santé publique aux professionnels de santé.
M. Marcel Rogemont. Ces mandats de santé publique pourraient ouvrir droit à une rémunération forfaitaire, au moins au plan régional. Il est essentiel de pouvoir s’adapter aux différents territoires.
M. le rapporteur. Le présent dispositif, fort intéressant, est en grande partie déjà satisfait par l’amendement 1008, qui a été précédemment adopté. Au surplus, il pourrait poser certaines difficultés au regard du respect des règles de recevabilité financière résultant de l’article 40 de la Constitution.
M. Marcel Rogemont. Mais ce sont les crédits des ARS qui seront concernés !
M. Yves Bur. Précisément, il s’agit donc de fonds publics.
Suivant l’avis défavorable du rapporteur, la Commission rejette cet amendement.
La Commission examine un amendement de M. Jean-Luc Préel prévoyant que les ARS disposent à la fois du contrôle médical et des données informatiques.
M. Jean-Luc Préel. En l’absence d’une telle disposition, les ARS n’auront aucun pouvoir réel.
M. Marcel Rogemont. Je partage ce point de vue.
M. le rapporteur. Sur le fond, je comprends parfaitement l’intérêt d’une telle démarche. En revanche, je suis réservé sur l’adoption de ce dispositif dans la mesure où la question de la diffusion des données informatiques est régie par des règles très précises, qui confèrent notamment aux caisses d’assurance maladie un certain pouvoir.
M. Dominique Tian. Peut-être convient-il alors de compléter cet amendement par quelques mots attestant la prise en considération de cet impératif ?
Contrairement à l’avis du rapporteur, la Commission adopte cet amendement.
La Commission adopte un amendement rédactionnel du rapporteur.
La Commission examine trois amendements identiques de M. Dominique Tian, M. Marcel Rogemont et M. Jean-Luc Préel précisant que les fonctions d’inspection et de contrôle au sein des ARS sont incompatibles avec celles ayant trait à la délivrance des autorisations, des habilitations financières, de conventionnement et de planification des établissements et services.
M. le rapporteur. Je suis d’accord avec le principe sur lequel se fonde cette initiative mais, s’agissant de sa mise en œuvre, cet amendement soulève de véritables interrogations du fait d’une certaine rareté de la ressource humaine. C’est pourquoi je ne suis pas favorable à son adoption.
M. Dominique Tian. Faut-il alors réécrire ce dispositif en vue de la séance publique ? En même temps, dans la mesure où est posée la question des moyens, la difficulté ne sera pas aisée à surmonter.
M. le président Pierre Méhaignerie. Peut-être serait-il opportun en effet d’étudier une rédaction en vue de la réunion que la Commission tiendra en application de l’article 88 du Règlement.
Contrairement à l’avis défavorable du rapporteur, la Commission adopte ces amendements.
La commission adopte l’article 26 ainsi modifié.
Suivant l’avis du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel prévoyant les modalités de la régionalisation du Conseil national de santé.
Suivant l’avis du rapporteur, la Commission rejette également un amendement de M. Dominique Tian prévoyant que l’agence régionale de santé conclut avec les fédérations représentatives des établissements de santé au niveau régional un accord déterminant les relations entre les partenaires.
Article additionnel après l’article 26
Suppression des communautés d’établissements de santé
Suivant l’avis du rapporteur, la Commission adopte un amendement de M. Jean-Luc Préel prévoyant la suppression de l’article L. 6121-6 du code de la santé publique relatif aux communautés d’établissements de santé.
Suivant l’avis du rapporteur, la Commission rejette trois amendements identiques de MM. Jean-Luc Préel, Dominique Tian et Marcel Rogemont prévoyant qu’à titre expérimental et pendant deux ans, l’État et l’ARS peuvent conclure avec les collectivités territoriales un contrat fixant les conditions particulières de l’intervention de ces dernières dans le domaine de la prévention et de l’éducation à la santé.
Article additionnel après l’article 26
Rapport au Parlement
La Commission examine un amendement de M. Pierre Méhaignerie prévoyant qu’avant le 15 septembre 2009, le Gouvernement présente au Parlement un rapport évaluant l’intérêt qu’il y aurait à ce qu’un sous-objectif de l’objectif national de dépenses d’assurance maladie identifie une enveloppe destinée à contribuer à la réduction des inégalités interrégionales de santé.
M. le rapporteur. Il est fondamental de trouver des indicateurs performants afin de mieux cerner l’inégalité de nos concitoyens face à la santé.
M. le président Pierre Méhaignerie. Nous avons l’inégalité d’espérance de vie la plus élevée en Europe entre un ouvrier et un cadre supérieur. Elle est de 6 à 7 ans. Il convient de trouver une solution pour tenter de réduire l’écart.
Suivant l’avis du rapporteur, la Commission adopte cet amendement.
Suivant l’avis du rapporteur, la Commission rejette un amendement de M. Dominique Tian qui dispose qu’afin de mettre en œuvre une régulation partagée de la politique économique des établissements de santé et de garantir la transparence des méthodes de détermination des tarifs des prestations, l’État et l’assurance maladie concluent avec les organisations nationales les plus représentatives des établissements de santé un accord-cadre déterminant les relations entre les partenaires.
Chapitre ii
Représentation des professions de santé libérales
Article 27
Représentation des professionnels de santé exerçant à titre libéral
Cet article vise à réformer le mode de représentation des professionnels de santé exerçant à titre libéral, en instituant des unions régionales des professionnels de santé et en modifiant les critères de représentativité des syndicats de professionnels de santé.
1. La représentation, à l’échelon régional, des professionnels de santé exerçant à titre libéral
a) Le mode actuel de représentation des professionnels de santé libéraux au niveau régional
Parmi les professionnels de santé exerçant à titre libéral, seuls les médecins sont représentés par une institution régionale, l’union régionale des médecins exerçant à titre libéral (URML).
Les URML ont été instituées par la loi n° 93-8 du 4 janvier 1993 relative aux relations entre les professions de santé et l’assurance maladie (articles L. 4134-1 à L. 4134-7 du code de la santé publique).
Aux termes de l’article L. 4134-4 de ce code, elles ont pour mission de contribuer « à l’amélioration de la gestion du système de santé et à la promotion de la qualité des soins » et, à cette fin, sont chargées notamment de participer à l’analyse du système de santé, de la médecine libérale, de l’épidémiologie et des besoins médicaux, à l’évaluation des pratiques professionnelles, à la régulation du système de santé, aux actions de santé publique, à la coordination avec les autres professionnels de santé, ainsi qu’à l’information des médecins et des usagers.
Selon l’article L. 4134-2 du même code, les URML sont constituées de deux collèges : l’un représente les médecins généralistes, l’autre les spécialistes. Leurs membres doivent être en activité et exercer dans le régime conventionnel. Ils sont élus pour six ans, au scrutin de liste proportionnel à la plus forte moyenne.
Les candidats doivent être présentés :
– soit par une organisation syndicale reconnue représentative pour la négociation de la « convention médicale » qui, en application de l’article L. 162-5 du code de la sécurité sociale, définit les rapports des médecins avec les organismes d’assurance maladie ;
– soit par une organisation syndicale nationale qui rassemble des généralistes et des spécialistes « présente dans la moitié au moins des départements de la région ».
b) Le dispositif proposé
Les I, II et III de cet article visent à instituer des unions régionales des professionnels de santé exerçant à titre libéral pour chaque profession de santé.
Ainsi, dans le livre préliminaire de la quatrième partie du code de la santé publique que l’article 17 du projet de loi tend à créer, le I du présent article tend à insérer un titre III intitulé « représentation des professions de santé libérales » (alinéas 1 à 3), constitué d’un chapitre unique (alinéa 4) lui-même constitué de quatre articles.
La rédaction proposée par les alinéas 5 à 7 pour l’article L. 4031-1 du code de la santé publique tendent à instituer, dans chaque région et dans la collectivité territoriale de Corse :
– une « union régionale des professionnels de santé » (URPS) pour chaque profession de santé, qui rassemble les praticiens exerçant à titre libéral ;
– une « fédération régionale des professionnels de santé libéraux », qui regroupe l’ensemble des URPS de la région.
L’alinéa 6 précise le statut de ces unions et fédérations : ce seront des associations régies par la loi du 1er janvier 1901. Le choix de cette forme juridique, réputée pour sa souplesse d’organisation et de gestion, a pour effet de leur conférer la personnalité morale et l’autonomie financière. Les actuelles URML sont elles aussi, aux termes de l’article L. 4134-1 du code de la santé publique, des « organismes de droit privé ». Les statuts des URPS et de leurs fédérations devront être conformes à des statuts-type fixés par décret en Conseil d’Etat.
L’alinéa 7 renvoie à un décret en Conseil d’Etat le soin de fixer également les modalités de fonctionnement de ces unions et fédérations.
La rédaction prévue pour l’article L. 4031-2 du code de la santé publique fixe les modalités d’élection des membres des URPS. Ces dispositions reprennent pour une large partie ce qui est aujourd’hui prévu par l’article L. 4134-2 du même code pour les actuelles URML.
Ainsi, l’alinéa 8 prévoit l’élection des membres des unions régionales par les membres de leur profession exerçant à titre libéral et dans le secteur conventionnel. Il précise le mode de scrutin applicable : il s’agit, comme pour les URML, d’un « scrutin de liste proportionnel à la plus forte moyenne ». On notera toutefois qu’alors que l’article L. 4134-2 précité fixe à six ans la durée du mandat des membres des URML, le présent alinéa renvoie à un décret simple le soin de fixer cette durée pour les membres des URPS.
D’après les informations fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, il est envisagé de fixer à cinq ans la durée du mandant des membres des URPS, ce qui correspondrait à la durée de validité normale des conventions professionnelles conclues avec l’assurance maladie. Une telle disposition serait d’ailleurs cohérente avec les orientations du IV du présent article, qui tendent à fonder en partie le régime de représentativité des organisations syndicales et celui de la validité des conventions professionnelles sur l’audience des syndicats aux élections aux URPS.
L’alinéa 9 précise les conditions d’éligibilité aux URPS, qui sont les mêmes que celles prévues par l’article L. 4134-2 pour les URML actuelles :
– être électeur, donc membre de la profession concernée (cf. infra) ;
– être inscrit sur une liste présentée par une organisation syndicale.
L’alinéa 10 précise que le collège d’électeurs de chaque URPS est constitué des membres de la profession concernée dont le lieu d’exercice – et non de résidence – est situé dans la région. Il donne compétence au ministre chargé de la santé pour fixer par arrêté le calendrier des élections, tout en précisant que les élections sont organisées à la même date pour les unions de toutes les professions.
L’alinéa 11 prévoit toutefois la possibilité de déroger au principe d’une telle élection pour constituer les unions régionales des professions dont l’effectif exerçant à titre libéral dans le secteur conventionnel « ne dépasse pas un certain seuil ». Pour ces professions, cet alinéa prévoit la possibilité d’une désignation des membres de l’union régionale par les organisations syndicales reconnues représentatives suivant des critères fixés par l’alinéa 22 du présent article.
Pour préciser les modalités d’application des dispositions de l’article L. 4031-2, l’alinéa 12 renvoie à un décret en Conseil d’État, sauf renvoi spécifique à un texte d’une autre nature, l’aliéna 11 le prévoit par exemple pour définir la procédure de dérogation à l’organisation d’élections.
Le texte proposé par les alinéas 13 et 14 pour l’article L. 4031-3 du code de la santé publique tend à définir les missions des unions régionales des professions de santé. Ces missions sont de trois ordres :
– Contribuer à l’organisation et à l’évolution de l’offre de santé au niveau régional, « notamment à la préparation du projet régional de santé ».
– Assurer des missions particulières concernant les praticiens libéraux, sur le fondement de conventions passées avec l’agence régionale de santé (ARS).
Ces missions pourraient, par exemple, consister à reprendre les actions de santé publique que les actuelles URML mènent dans certaines régions pour le compte du groupement régional de santé publique (GRSP), dont les missions sont appelées à être transférées à l’ARS (cf. le commentaire de l’article 26). Il s’agit notamment de programmes de dépistage et d’information des patients.
– Assumer les missions que pourraient leur confier les conventions nationales organisant les rapports des professionnels de santé avec les organismes d’assurance maladie.
La rédaction proposée par les alinéas 13 et 14 pour l’article L. 4031-3 du code de la santé publique tend à définir les ressources des URPS. Ce dispositif reprend largement qui est prévu pour les actuelles URML par l’article L. 4134-6 du code de la santé publique.
Ainsi, l’alinéa 15 prévoit que les unions régionales percevront une « contribution versée à titre obligatoire » par les professionnels de santé exerçant à titre libéral et adhérant à la convention nationale conclue entre l’Union nationale des caisses d’assurance maladie et les représentants de sa profession. Cette contribution sera assise sur le revenu tiré de l’exercice libéral de la profession concernée.
À l’instar de ce que prévoit l’article L. 4134-6 précité pour les cotisations des médecins aux actuelles URML, l’alinéa 16 renvoie à un décret simple le soin de fixer le taux de cette contribution. Il précise que ce taux est fixé « pour chaque profession » – ce qui indique qu’il pourra varier d’une profession à l’autre – et que ce décret sera pris après consultation des organisations syndicales représentatives de la profession concernée au niveau national.
Cet alinéa fixe aussi un plafond à cette contribution : il tend à ce que le décret précité fixe le taux de la contribution « dans la limite du montant correspondant à 0,5 % du montant annuel du plafond des cotisations de la sécurité sociale ». En application du décret n° 2008-1394 du 19 décembre 2008 portant fixation du plafond de la sécurité sociale pour 2009, ce plafond correspond à 171,54 euros.
Le même alinéa précise aussi que cette contribution est recouvrée et contrôlée par les organismes chargés du recouvrement des cotisations du régime général de sécurité sociale, c’est-à-dire union de recouvrement des cotisations de sécurité sociale et d’allocations familiales (URSSAF), « selon les règles et sous les garanties et sanctions applicables au recouvrement des cotisations personnelles d’allocations familiales ». Cette disposition reprend celles en vigueur de l’article L. 4134-6 précité concernant la cotisation des médecins aux URML.
L’alinéa 17 ajoute que les URPS et leurs fédérations régionales peuvent également recevoir des subventions et des concours financiers « au titre des missions dont elles ont la charge ». Actuellement, les URML perçoivent déjà de telles contributions et de tels concours, par exemple pour l’organisation de la formation médicale continue.
L’alinéa 18 renvoie à un décret en Conseil d’Etat le soin de fixer les modalités d’application des dispositions de l’article L. 4031-4, sauf de celles qui renvoient à d’autres textes d’application, comme c’est par exemple le cas du deuxième alinéa de cet article, qui renvoie à un décret simple le soin de fixer le taux de la contribution due aux URPS.
Le II du présent article 27 (alinéa 19) tend à abroger les articles L. 4134-1 à L. 4134-7 du code de la santé publique qui comportent les dispositions législatives relatives aux actuelles URML, auxquelles des unions régionales de médecins sont appelées à se substituer.
Le III de l’article 27 (alinéa 20) prévoit en effet que dans chaque région, les actuelles URML transféreront leurs biens, droits et obligations aux nouvelles unions régionales des médecins sur le fondement d’une convention passée entre eux ou, à défaut d’accord, sur une décision du juge judiciaire « saisi par la partie la plus diligente ».
Il est précisé que ces transferts sont effectués à titre gratuit et ne donnent lieu à aucune imposition – notamment à aucun droit de mutation. Il s’agit d’une mesure habituelle dans le cas où la loi opère la substitution d’un organisme doté de la personnalité morale à un autre.
2. La représentativité, au niveau national, des organisations syndicales de professionnels de santé
En plus de réorganiser la représentation régionale des professionnels de santé, le présent article vise à réformer le régime de la représentativité des organisations syndicales des professionnels de santé.
a) Les conditions actuelles de représentativité des organisations syndicales de professionnels de santé
Les dispositions du code de la sécurité sociale qui fixent le régime des conventions organisant les rapports entre les organismes d’assurance maladie et chaque profession de santé prévoient que pour être admises à participer aux négociations conventionnelles avec l’Union nationale des caisses d’assurance maladie (UNCAM), les organisations syndicales de professionnels de santé doivent être reconnues « représentatives ».
En application de l’article L. 162-15 du code de la sécurité sociale, la qualité d’organisation représentative permet non seulement de négocier les conventions, mais aussi de former opposition à leur encontre.
Les critères sur le fondement desquels un syndicat de professionnels de santé peut être reconnu représentatif à l’issue d’une « enquête de représentativité » sont énumérés ainsi par l’article L. 162-33 du code de la sécurité sociale : « effectifs, indépendance, cotisations, expérience, audience électorale et ancienneté du syndicat ».
L’audience électorale n’est donc pas le seul critère de représentativité des syndicats médicaux. En conséquence, un syndicat de médecins dont les listes recueillent une large part des voix lors des élections aux URML peut ne pas être reconnu comme représentatif et, de ce fait, ne pas être habilité à négocier la convention médicale. Il peut en résulter un conflit de légitimité entre ces deux modes de représentation des médecins, comme le montre notre collègue Yves Bur dans un récent rapport d’information (35) (cf. encadré ci-dessous).
Conflit de légitimité entre les syndicats médicaux représentatifs au niveau national
et les instances régionales élues représentant les médecins libéraux
Les travaux de la mission ont mis en lumière un conflit de légitimité, entre les unions régionales des médecins libéraux (URML), élues (article L. 4134-1 et suivants du code de la santé publique), et les syndicats médicaux représentatifs signataires de la convention nationale.
Certains estiment que l’ARS devrait tisser des liens avec les signataires de la convention. M. Jean-François Rey a ainsi déclaré au nom de la Confédération des syndicats médicaux français (CSMF) que dès lors qu’une politique conventionnelle est fixée au niveau national, il faut éviter que les élections régionales ne créent des foyers de résistance à cette politique. M. Dinorino Cabrera a quant à lui souligné que les syndicats qui n’ont pas signé la convention nationale ont beau jeu de faire campagne contre elle en vue des élections aux URML, d’où des résultats électoraux très différents de l’enquête administrative de représentativité préalable à la négociation conventionnelle.
D’autres font valoir la légitimité électorale des URML, comme MM. Jean-Claude Régi et Djamel Dib au nom de la Fédération des médecins de France (FMF), ou Mme Christiane Giraud et M. Jacques Marlein au nom d’Espace généraliste. Ces derniers soulignent également que le mode de fonctionnement des URML permet de dépasser les rivalités syndicales, ce qui a été confirmé à la mission lors de ses déplacements.
Source : Rapport d’information n° 697 présenté par M. Yves Bur au nom de la mission d’information sur les agences régionales de santé et déposé par la Commission des affaires culturelles, familiales et sociales, février 2008.
Avec la création des URPS, de tels conflits de légitimité risqueraient de s’étendre à d’autres professions de santé si leur représentation au niveau régional, dans le cadre des URPS, n’est pas mieux articulée avec leur représentation au niveau national, dans le cadre conventionnel. C’est notamment dans ce but que le présent article modifie les conditions de validité des conventions.
b) Le dispositif proposé
Le IV du présent article (alinéas 21 et 22) tend à réécrire l’article L. 162-33 du code de la sécurité sociale qui fixe les conditions de représentativité requises des syndicats pour qu’ils soient habilités à participer aux négociations conventionnelles.
La rédaction proposée par l’alinéa 22 pour cet article fixe le principe suivant lequel les organisations syndicales doivent être reconnues représentatives pour participer aux négociations de la plupart des conventions.
Elle vise en effet les conventions des médecins, des chirurgiens-dentistes, sages-femmes et auxiliaires médicaux, des infirmiers, des masseurs-kinésithérapeutes, des directeurs de laboratoires privés d’analyse médicale et des entreprises de transport sanitaire (article L. 162-14-1 du code de la sécurité sociale), ainsi que la convention des pharmaciens titulaires d’officine (article L. 162-16-1 du même code) et l’accord applicable aux centres de santé (article L. 162-32-1 de ce code). Ce faisant, cette rédaction élargit le champ d’application de l’article L. 162-33 aux pharmaciens, aux centres de santé, aux directeurs de laboratoires et aux transporteurs sanitaires, que la rédaction en vigueur de l’article L. 162-33 ne vise pas. Toutefois, pour ces quatre professions, la condition de représentativité est déjà prévue par d’autres dispositions du même code – respectivement, les articles L. 162-16-1, L. 162-32-1, L. 162-14 et L. 322-5-2.
À la différence des dispositions en vigueur de cet article, le texte proposé ne mentionne plus l’« enquête de représentativité » que doivent provoquer les ministres concernés, mais prévoit charge les ministres de la santé et de la sécurité sociale de reconnaître aux syndicats la qualité d’organisation représentative. Selon les précisions fournies à votre rapporteur par le cabinet de la ministre de la santé et des sports, les modalités de cette enquête seront fixées par le décret en Conseil d’Etat auquel renvoie la deuxième phrase de l’alinéa 22.
Il est précisé que les conditions de représentativité des syndicats fixées par ce décret « tiennent compte de leur indépendance, d’une ancienneté minimale de deux ans à compter de la date de dépôt légal des statuts, de leurs effectifs et de leur audience ». Comme l’indique l’exposé des motifs, cette disposition vise à élargir les critères de reconnaissance de la représentativité de syndicats « pour inclure l’audience, fondée sur les résultats aux élections aux URPS ».
Le V du présent article (alinéas 23 et 24) tend à insérer dans le code de la sécurité sociale un article L. 162-14-1-2 qui instaure une nouvelle condition de validité des conventions susmentionnées : elles ne seront plus valables que si les syndicats signataires ont obtenu au moins 30 % des suffrages exprimés au niveau national lors des élections aux URPS.
Cette disposition reprend les conditions de validité fixées par le code du travail pour certains accords collectifs. Son article L. 2232-6 subordonne par exemple la validité des accords de branche à leur signature par un ou plusieurs syndicats représentatifs ayant recueilli au moins 30 % des suffrages exprimés au premier tour des dernières élections des membres des comités d’entreprise ou des délégués du personnel.
La mesure proposée vise ainsi à éviter les conflits de légitimité qui peuvent naître de la coexistence de deux dispositifs de représentations des professionnels de santé : un dispositif national fondé sur une enquête de représentativité en vue de la négociation conventionnelle, et un dispositif régional fondé sur des élections.
Une exception est cependant prévue pour les professions pour lesquelles, en raison de leur faible effectif, les membres URPS ne sont pas élus mais désignés par leurs organisations syndicales reconnues représentatives au niveau national : les conventions nationales de ces professions seraient valides dès leur signature par un syndicat représentatif.
Le VI du présent article (alinéas 25 et 26) tend à modifier les dispositions de l’article L. 162-15 du code de la sécurité sociale qui prévoient le droit d’opposition des syndicats représentatifs aux conventions.
Dans sa rédaction en vigueur, le quatrième aliéna de l’article L. 162-15 du code de la sécurité sociale prévoit en effet qu’une convention ne peut pas être mise en œuvre dès lors qu’au moins deux syndicats représentatifs de la profession concernée s’y opposent, à condition :
– pour les médecins, que ces syndicats aient réuni la majorité absolue des suffrages exprimés aux élections des URML ;
– pour les autres professions, que ces syndicats réunissent au moins le double des effectifs de professionnels représentés par les syndicats signataires.
L’alinéa 26 propose de modifier cette procédure sur deux points :
– l’opposition pourra être formée par un seul syndicat représentatif, et non plus « au moins deux » comme c’est le cas actuellement ;
– dans toutes les professions pour lesquelles les membres des URPS sont élus, et non désignés, un ou plusieurs syndicats représentatifs ne peuvent former opposition à la convention que s’ils ont réuni la majorité des suffrages exprimés à ces élections.
Ainsi, les résultats des élections aux URPS seront mieux pris en compte dans les critères de représentativité des professions de santé au niveau national et pour l’exercice des droits que donne la qualité de syndicat représentatif.
*
La Commission adopte deux amendements rédactionnels du rapporteur.
La Commission examine ensuite deux amendements de Mme Valérie Rosso-Debord précisant que seuls les organismes nationaux ayant deux ans d’ancienneté peuvent présenter des listes.
M. le rapporteur. Il s’agit d’une restriction inutile pour des élections régionales. Il ne faut pas freiner l’émergence de nouveaux syndicats.
Suivant l’avis du rapporteur, la Commission rejette ces deux amendements.
La Commission adopte ensuite deux amendements rédactionnels du rapporteur.
Suivant l’avis du rapporteur, la Commission adopte un amendement de Mme Valérie Rosso-Debord tendant à prévoir que la contractualisation avec les ARS reste du domaine syndical.
Suivant l’avis du rapporteur, la Commission rejette ensuite un amendement de Mme Valérie Rosso-Debord précisant que les élections ne doivent pas avoir lieu à la même date pour toutes les unions professionnelles, cette demande étant satisfaite par un amendement précédemment adopté.
Suivant l’avis du rapporteur, la Commission rejette également un amendement de Mme Valérie Rosso-Debord précisant que les élections doivent avoir lieu avant l’enquête de représentativité pour que celle-ci puisse en tenir compte.
Suivant l’avis du rapporteur, la Commission rejette ensuite un amendement de M. Jean-Luc Préel précisant que les unions régionales professionnelles de santé libéraux constituent un des collèges de la conférence régionale de santé.
Suivant l’avis du rapporteur, la Commission rejette deux amendements identiques de MM. Marcel Rogemont et Jean-Luc Préel tendant à prévoir que l’agence régionale de santé devra informer et associer les organismes professionnels représentatifs à la négociation et à la signature de tout contrat qu’elle conclut avec les unions régionales professionnelles.
Suivant l’avis du rapporteur, la Commission rejette également un amendement de Mme Valérie Rosso-Debord disposant que les unions professionnelles de médecins sont chargées de recueillir les informations issues du codage des actes médicaux transmises individuellement par les médecins libéraux.
La Commission adopte ensuite huit amendements rédactionnels du rapporteur.
Puis la Commission adopte l’article 27 ainsi modifié.
Chapitre III
Établissement et services médico-sociaux
Article 28
Adaptation du code de l’action sociale et des familles
Les nouvelles agences régionales de santé (ARS) mises en place par l’article 26 du projet de loi couvriront le secteur médico-social. Parmi leurs missions et compétences figurent :
1° La mise en œuvre des missions d’action sociale et médico-sociale mentionnées à l’article L. 311-1 du code de l’action sociale et des familles (cf. nouvel article L. 1431-1 du code de la santé publique résultant de l’article 26 du projet de loi), à savoir les missions d’intérêt général et d’utilité sociale suivantes :
– évaluation et prévention des risques sociaux et médico-sociaux, information, investigation, conseil, orientation, formation, médiation et réparation ;
– protection administrative ou judiciaire de l’enfance et de la famille, de la jeunesse, des personnes handicapées, des personnes âgées ou en difficulté ;
– actions éducatives, médico-éducatives, médicales, thérapeutiques, pédagogiques et de formation adaptées aux besoins de la personne, à son niveau de développement, à ses potentialités, à l’évolution de son état ainsi qu’à son âge ;
– actions d’intégration scolaire, d’adaptation, de réadaptation, d’insertion, de réinsertion sociales et professionnelles, d’aide à la vie active, d’information et de conseil sur les aides techniques ainsi que d’aide au travail ;
– actions d’assistance dans les divers actes de la vie, de soutien, de soins et d’accompagnement, y compris à titre palliatif ;
– actions contribuant au développement social et culturel et à l’insertion par l’activité économique :
2° L’autorisation des établissements et services médico-sociaux suivants (cf. b du 2° du nouvel article L. 1431-2 du code de la santé publique) :
– les établissements ou services d’enseignement qui assurent, à titre principal, une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes adultes handicapés ou présentant des difficultés d’adaptation (mentionnés au 2° du I de l’article L. 312-1 du code de l’action sociale et des familles, il s’agit des établissements de l’enfance handicapée et inadaptée : centres médico-psycho-pédagogiques (CMPP), instituts médico-éducatifs (IME), instituts médico-pédagogique (IMP), instituts médico-professionnels (IMPRO), services d’éducation spéciale et de soins à domicile (SESSAD) ;
– les centres d’action médico-sociale précoce mentionnés à l’article L. 2132-4 du code de la santé publique (mentionnés au 3° du I dudit article L. 312-1) ;
– les établissements ou services d’aide par le travail, à l’exception des structures conventionnées pour les activités visées aux articles L. 5132-1 et L. 5132-2 du code du travail (ancien article L. 322-4-16) et des entreprises adaptées (mentionnés au a du 5° du I dudit article L. 312-1) ; Il s’agit des centres d’aide par le travail (CAT) ;
– les établissements ou services de réadaptation, de préorientation et de rééducation professionnelle (mentionnés au b du 5° du I dudit article L. 312-1) ; Il s’agit des centres de rééducation professionnelle (CRP) et des centres de préorientation (CPO) ;
– les établissements et les services qui accueillent des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale (mentionnés au 6° du I dudit article L. 312-1) ; lorsqu’ils ont conclu la convention tripartite avec l’État et le département prévue à l’article L. 313-12 du code de l’action sociale et des familles, ces établissements deviennent des établissements d’hébergement pour personnes âgées dépendantes (EHPAD) ; sont également visés les établissements d’hébergement pour personnes âgées (EHPA), les foyers logements, les services de soins infirmiers à domicile (SSIAD) et les services de soins à domicile (SSAD) ;
– les établissements et les services, y compris les foyers d’accueil médicalisé, qui accueillent des personnes adultes handicapées, quel que soit leur degré de handicap ou leur âge, ou des personnes atteintes de pathologies chroniques, qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale ou bien qui leur assurent un accompagnement médico-social en milieu ouvert (mentionnés au 7° du I dudit article L. 312-1) ; Il s’agit des foyers d’accueil médicalisés (FAM), des maisons d’accueil spécialisées (MAS), des services d’accompagnement à la vie sociale (SAVS), et des services d’accompagnement médico-social pour adultes handicapés (S.A.M.S.A.H).
– les établissements ou services, dénommés selon les cas centres de ressources, centres d’information et de coordination ou centres prestataires de services de proximité, mettant en œuvre des actions de dépistage, d’aide, de soutien, de formation ou d’information, de conseil, d’expertise ou de coordination au bénéfice d’usagers, ou d’autres établissements et services (mentionnés au 11° du I dudit article L. 312-1) ;
– les établissements ou services à caractère expérimental mentionnés au 12° du I dudit article L. 312-1) ;
– les établissements mentionnés à l’article L. 314-3-3 du code de l’action sociale et des familles, à savoir :
• les appartements de coordination thérapeutique ;
• les centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue ;
• les centres de soins, d’accompagnement et de prévention en addictologie ;
• les structures dénommées « lits halte soins santé » mentionnés au 9° du I de l’article L. 312-1 du code de l’action sociale et des familles ;
3° Le contrôle du fonctionnement de ces établissements et services (cf. b du 2° du nouvel article L. 1431-2 du code de la santé publique) ;
4° L’allocation des ressources de ces établissements et services (cf. b du 2° du nouvel article L. 1431-2 du code de la santé publique) ;
5° La définition, le financement et l’évaluation des actions de prévention des handicaps et de la perte d’autonomie (cf. b du 1° du nouvel article L. 1431-2 du code de la santé publique) ;
6° La veille concernant les prises en charge et accompagnement médico-sociaux, pour laquelle l’ARS procède à des contrôles ; l’ARS contribue notamment à la prévention et à la lutte contre la maltraitance dans les établissements et les services médico-sociaux (cf. c du 2° du nouvel article L. 1431-2 du code de la santé publique) ;
7° La définition, avec le concours de la Caisse nationale de solidarité pour l’autonomie (CNSA), des actions propres à prévenir et à gérer le risque assurantiel en santé, qui regroupe les actions visant à améliorer les modes de recours aux soins des patients et les pratiques des professionnels soignants dans les établissements et services médico-sociaux (cf. d du 2° du nouvel article L. 1431-2 du code de la santé publique).
Pour exercer ses attributions, les ARS s’appuieront sur deux commissions de coordination des politiques associant les services de l’État, les collectivités territoriales et les organismes de sécurité sociale compétents : une commission pour les actions de prévention et une commission pour les prises en charge et l’accompagnement en matière médico-sociale. Ces deux commissions sont créées par le nouvel article L. 1432-1 du code de la santé publique.
Afin de prendre en compte ces attributions des nouvelles ARS en matière médico-sociale, le présent article modifie en seize points le code de l’action sociale et des familles.
1. Adaptation du relevé statistique de l’activité des commissions des droits et de l’autonomie des personnes handicapées (modification de l’article L. 247-2)
L’article 88 de la loi n° 2005-102 du 11 février 2005 pour l’égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées a mis en place un suivi statistique de l’activité des maisons départementales des personnes handicapées (MDPH). À ce titre, les MDPH doivent transmettre à la CNSA les données agrégées concernant les décisions prises par leur commission des droits et de l’autonomie des personnes handicapées.
Le 1° du présent article substitue à l’exigence de transmission de données agrégées une obligation de transmission des données (sous-entendues complètes). Ces données correspondent aux cas individuels traités par les commissions des droits et de l’autonomie mais, pour respecter les exigences de la CNIL, elles devront être anonymes.
L’avis budgétaire de Mme Bérengère Poletti sur les crédits pour 2009 du programme « Handicap et dépendance » (n° 1199 tome 11) a mis en évidence l’insuffisance des données statistiques disponibles sur l’activité des MDPH. La mesure proposée par le 1° du présent article, bien que non directement liée à la mise en place des ARS, permettra de remédier aux lacunes constatées à ce jour.
2. Suppression des comités régionaux de l’organisation sociale et médico-sociale et redéfinition des attributions de la section sociale du Comité national de l’organisation sanitaire et sociale (modification de l’article L. 312-3)
Les comités régionaux de l’organisation sociale et médico-sociale (CROSM) ont été créés par l’article 39 de la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé. Ils se sont substitués aux sections sociales des comités régionaux de l’organisation sanitaire et sociale (CROSS).
Les CROSM sont aujourd’hui régis par l’article L. 312-3 du code de l’action sociale et des familles. Ils sont chargés de rendre un avis sur les schémas départementaux d’organisation sociale et médico-sociale et les autorisations de fonctionnement délivrées par les présidents de conseil général. Ils se réunissent au moins une fois par an avec la section sociale du Comité national de l’organisation sanitaire et sociale (CNOSS) pour évaluer les besoins sociaux et médico-sociaux, analyser leur évaluation et proposer des priorités d’action sociale et médico-sociale. Tous les cinq ans, ces organismes sont censés remettre un rapport à la CNSA et aux ministres et collectivités locales concernés.
Compte tenu des attributions des ARS en matière de planification et de consultation sur les autorisations de création et de fonctionnement des établissements et services, le 2° du présent article supprime les CROSM. La nouvelle rédaction de l’article L. 312-3 du code de l’action sociale et des familles reprend les missions actuellement exercées par les CROSM et la section sociale du CNOSS réunis en formation élargie et les confie à la seule section sociale du CNOSS.
Cette suppression des CROSM suscite chez les associations une légitime inquiétude car ils étaient un lieu privilégié de rencontre et de concertation entre les différents acteurs du médico-social et un acteur important du processus d’autorisation de nouveaux établissements. Il est donc nécessaire de préciser que les compétences des CROSM vont être réparties entre deux nouvelles structures, ce avec un souci d’efficience : leur mission consultative et d’examen des besoins sera reprise par les commissions spécialisées des conférences régionales de santé ; leur mission d’examen des demandes d’autorisation de nouveaux équipements sera confiée aux commissions d’appel à projet mises en place par le projet de loi.
L’inquiétude parmi les acteurs du médico-social est d’autant plus grande que la composition des CROSM était indiquée avec précision à l’article L312-3 ; ce n’est plus le cas ni des commissions spécialisées des conférences régionales de santé ni des commissions d’appel à projet dont les compositions respectives seront fixées par décret. Ce déclassement normatif ne dissimule aucune volonté de réduire la place des acteurs associatifs dans ce domaine mais traduit simplement le souci de veiller à une plus stricte séparation des domaines respectifs de la loi et du règlement.
3. Redéfinition des autorités chargées d’établir les schémas d’organisation sociale et médico-sociale (modification de l’article L. 312-5)
L’article L. 312-5 du code de l’action sociale et des familles définit la procédure d’élaboration des schémas d’organisation sociale et médico-sociale.
L’article 2 de la loi n°86-17 du 6 janvier 1986 adaptant la législation sanitaire et sociale aux transferts de compétences en matière d’aide sociale et de la santé a prévu qu’un schéma sur les besoins sociaux et médico-sociaux est élaboré dans chaque département par le conseil général. L’article 19 de la loi n° 2002-2 du 2 janvier 2002 rénovant l’action sociale et médico-sociale a fait évoluer le contenu de ces schémas afin de les rapprocher des schémas d’organisation sanitaire prévus par l’article L. 6121-1 du code de la santé publique : périodicité maximale de cinq ans, obligation de dresser un bilan quantitatif et qualitatif de l’offre existante, possibilité de programmation pluriannuelle des créations, transformations et suppressions d’établissements et services.
Le 3° du présent article réorganise les procédures d’établissement des différents schémas d’organisation sociale et médico-sociale afin de tenir compte de la création des ARS. Il clarifie la rédaction de l’article L. 312-5 afin de distinguer les différents niveaux de responsabilité d’élaboration des schémas, qui correspondent à la répartition des compétences en matière sociale et médico-sociale prévue par le code de l’action sociale et des familles. Le découpage des schémas selon les catégories d’établissements et de services concernés et les autorités chargées de l’établissement des planifications qui est actuellement prévu est aménagé pour tenir compte de l’introduction des ARS et de la suppression des CROSM.
À l’échelon national, le schéma d’organisation sociale et médico-sociale sera élaboré par les ministres chargés des personnes âgées et des personnes handicapées. L’article L. 312-5 prévoit actuellement qu’il est arrêté par le ministre des affaires sociales.
Le schéma national sera élaboré sur proposition du directeur de la CNSA lorsqu’il entrera dans le champ de compétences de la CNSA. Ce champ de compétences est défini par les articles L. 14-10-1 et L. 314-3-1 du code de l’action sociale et des familles. Actuellement, l’article L. 312-5 prévoit que la proposition est faite par la CNSA, ce qui impose que son conseil en délibère. Le projet de loi transforme la proposition de la CNSA en pouvoir propre du directeur de l’établissement public.
En revanche, le projet de loi maintient l’avis du CNOSS.
Le schéma national porte sur des établissements et services accueillant des catégories de personnes dont les besoins ne peuvent être appréciés qu’à ce niveau. La fixation de la liste de ces établissements et services est renvoyée à un décret. Elle a été établie par le décret n° 2003-1217 du 18 décembre 2003. L’article 1er de ce décret dispose que « relèvent du schéma national d’organisation sociale et médico-sociale mentionné au 1° de l’article L. 312-5 susvisé les établissements et services mentionnés aux 2°, 5° (a), 7°, 9° et 11° du I de l’article L. 312-1 susvisé, lorsqu’ils relèvent de la compétence exclusive de l’État et qu’ils accueillent à titre principal ou au sein d’une unité individualisée des personnes présentant l’un des handicaps rares définis à l’article 2 ».
Son article 2 dispose que « sont atteintes d’un handicap rare […] les personnes présentant l’une des configurations de déficiences ou de troubles associés dont le taux de prévalence n’est pas supérieur à un cas pour 10 000 habitants et relevant de l’une des catégories suivantes : 1° l’association d’une déficience auditive grave et d’une déficience visuelle grave ; 2° l’association d’une déficience visuelle grave et d’une ou plusieurs autres déficiences graves ; 3° l’association d’une déficience auditive grave et d’une ou plusieurs autres déficiences graves ; 4° une dysphasie grave associée ou non à une autre déficience ; 5° l’association d’une ou plusieurs déficiences graves et d’une affection chronique, grave ou évolutive, telle que : a) une affection mitochondriale ; b) une affection du métabolisme ; c) une affection évolutive du système nerveux ; d) une épilepsie sévère. »
À l’échelon régional, deux schémas seront établis, l’un par le représentant de l’État dans la région (comme c’est le cas actuellement), l’autre par le directeur général de l’ARS.
Le projet de loi modifie substantiellement le champ du schéma régional arrêté par le représentant de l’État dans la région afin de cantonner son intervention à la planification concernant des domaines d’activité régalienne. Le préfet arrêtera deux schémas : l’un relatif aux centres d’accueil pour demandeurs d’asile (13° du I de l’article L. 312-1 du CASF) ; l’autre, plus large, concernant :
– les services mettant en œuvre les mesures de protection des majeurs ordonnées par l’autorité judiciaire au titre du mandat spécial auquel il peut être recouru dans le cadre de la sauvegarde de justice ou au titre de la curatelle, de la tutelle ou de la mesure d’accompagnement judiciaire (14° du I de l’article L. 312-1 du CASF) ;
– les services mettant en œuvre les mesures judiciaires d’aide à la gestion du budget familial (15° du I de l’article L. 312-1 du CASF) ;
– les personnes ayant reçu un agrément en qualité de mandataire judiciaire à la protection des majeurs (L. 472-1 du CASF) ;
– les agents des établissements publics hébergeant des adultes handicapés ou des personnes âgées dépendantes désignés comme mandataires judiciaires à la protection des majeurs (L. 472-5 et L. 472-6 du CASF) ;
– les délégués aux prestations familiales (L. 474-4 du CASF).
Le directeur général de l’ARS est chargé d’établir le schéma régional relatif aux établissements et services médico-sociaux suivants. Le contenu de ce schéma est défini par l’article L. 1434-10 du code de la santé publique dont la rédaction résulte de l’article 26 du projet de loi. Bien que l’article 26 du projet de loi ne le précise pas, il faut comprendre comme étant exclus de cette liste les établissements et services relevant du schéma national établi par les ministres chargés des personnes âgées et des personnes handicapées (établissements et services relevant de la compétence exclusive de l’État et accueillant à titre principal des personnes présentant un handicap rare).
Périmètre du schéma régional d’organisation sociale et médico-sociale
établi par le directeur général de l’agence régionale de santé
Périmètre du schéma régional |
Catégories d’établissements et services visées |
2° du I de l’article L. 312-1 du CASF |
Établissements ou services d’enseignement qui assurent, à titre principal, une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes adultes handicapés ou présentant des difficultés d’adaptation |
3° du I de l’article L. 312-1 |
Centres d’action médico-sociale précoce |
5° du I de l’article L. 312-1 du CASF |
Établissements ou services d’aide par le travail, à l’exception des structures conventionnées pour les activités d’insertion visées à aux articles L. 5132-1 et L. 5132-2 du code du travail (ancien article L. 322-4-16) et des entreprises adaptées (a du 5°) Établissements ou services de réadaptation, de préorientation et de rééducation professionnelle (b du 5°) |
6° du I de l’article L. 312-1 du CASF |
Établissements et services accueillant des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale. Lorsque ces établissements ont signé une convention tripartite avec l’État et le département, ils sont dénommés « établissements d’hébergement pour personnes âgées dépendantes ». |
7° du I de l’article L. 312-1 du CASF |
Établissements et services, y compris les foyers d’accueil médicalisé, accueillant des personnes adultes handicapées, quel que soit leur degré de handicap ou leur âge, ou des personnes atteintes de pathologies chroniques, qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l’insertion sociale ou bien qui leur assurent un accompagnement médico-social en milieu ouvert |
9° du I de l’article L. 312-1 du CASF |
Centres de soins, d’accompagnement et de prévention en addictologie |
11° du I de l’article L. 312-1 du CASF |
Établissements ou services, dénommés selon les cas centres de ressources, centres d’information et de coordination ou centres prestataires de services de proximité, mettant en œuvre des actions de dépistage, d’aide, de soutien, de formation ou d’information, de conseil, d’expertise ou de coordination au bénéfice d’usagers, ou d’autres établissements et services |
12° du I de l’article L. 312-1 |
Établissements ou services à caractère expérimental |
Article L. 314-3-3 du CASF |
Appartements de coordination thérapeutique, centres d’accueil et d’accompagnement à la réduction des risques pour usagers de drogue, les centres de soins, d’accompagnement et de prévention en addictologie et les structures dénommées lits halte soins santé mentionnés au 9° du I de l’article L. 312-1 du CASF |
À l’échelon départemental, le président du conseil général est chargé d’établir un schéma d’organisation sociale et médico-sociale, qui doit être adopté par le conseil général.
Le schéma départemental porte sur les établissements et services suivants. Sont cependant exclus de cette liste les établissements et services relevant du schéma national établi par les ministres chargés des personnes âgées et des personnes handicapées (établissements et services relevant de la compétence exclusive de l’État et accueillant à titre principal des personnes présentant un handicap rare).
Périmètre du schéma régional d’organisation sociale et médico-sociale
établi par le président du conseil général
Périmètre du schéma régional |
Catégories d’établissements et services visées |
1° du I de l’article L. 312-1 du CASF |
Établissements ou services prenant en charge habituellement, y compris au titre de la prévention, des mineurs et des majeurs de moins de 21 ans relevant des articles L. 221-1 (service de l’aide sociale à l’enfance), L. 222-3 (service d’aide sociale à l’enfance à domicile) et L. 222-5 (mineurs et pupilles pris en charge sur décision du président du conseil général) du CASF |
4° du I de l’article L. 312-1 du CASF |
Établissements ou services mettant en œuvre les mesures éducatives ordonnées par l’autorité judiciaire en application de l’ordonnance n° 45-174 du 2 février 1945 relative à l’enfance délinquante ou des articles 375 à 375-8 du code civil ou concernant des majeurs de moins de 21 ans ou les mesures d’investigation préalables aux mesures d’assistance éducative |
Le projet de loi précise que, pour les établissements et services visés au 4° du I de l’article L. 312-1, le président du conseil général doit prendre en compte les orientations fixées par le représentant de l’État dans le département, eu égard à la dimension régalienne de cette mission d’utilité sociale.
Par ailleurs, le président du conseil général doit arrêter un schéma portant sur l’organisation territoriale et l’accessibilité de l’offre de service de proximité pour les personnes handicapées ou en perte d’autonomie. Ce schéma est établi après concertation avec le représentant de l’État dans le département et l’Agence régionale de santé, « dans le cadre du comité prévu au 2° de l’article L. 1432-1 du code de la santé publique ». Le comité visé est en fait la commission de coordination pour les prises en charge et accompagnement médico-sociaux.
4. Établissement des programmes interdépartementaux d’accompagnement des handicaps et de la perte d’autonomie (article L. 312-5-1)
Le programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie (PRIAC).est un outil de programmation de l’offre médico-sociale. Il permet de déterminer les priorités régionales d’allocation des crédits de la CNSA provenant de l’assurance maladie (sous-objectifs personnes âgées et personnes handicapées de l’objectif national des dépenses d’assurance maladie) pour les créations, les extensions et les transformations des établissements et des services médico-sociaux pour personnes âgées ou personnes handicapées installées dans la région, pour la part des prestations financée sur décision tarifaire de l’État. Ils doivent permettre à la CNSA de sélectionner les besoins prioritaires constatés sur le terrain, de financer les projets permettant de répondre au mieux à ces besoins tout en assurant une répartition équitable des financements entre les territoires et d’allouer les moyens financiers de manière à parvenir à résorber les retards que connaissent certains territoires en matière d’équipements.
Le périmètre du PRIAC englobe les établissements et services suivants dès lors qu’ils accueillent des personnes handicapées ou des personnes âgées :
– les établissements de l’enfance handicapée ou inadaptée;
– les centres d’action médico-sociale précoce ;
– les établissements ou services d’aide par le travail, à l’exception des structures conventionnées pour les activités visées aux articles L. 5132-1 et L. 5132-2 du code du travail et des entreprises adaptées ;
– les établissements ou services de réadaptation, de préorientation et de rééducation professionnelle ;
– les établissements et services pour personnes âgées ;
– les établissements et les services pour personnes adultes handicapées ;
– les centres de ressources ou assimilés ;
– les établissements ou services à caractère expérimental.
Ce périmètre n’est pas modifié par le projet de loi.
Les PRIAC actuels s’appuient sur les schémas d’organisation sociale et médico-sociale. Ils présentent une programmation pluriannuelle glissante sur l’année en cours et les quatre années suivantes (depuis 2007). Ils sont actualisés chaque année, en tenant compte notamment des évolutions des schémas départementaux. Pour établir et actualiser un PRIAC, le préfet de région recueille l’avis de la section compétente du comité régional de l’organisation sociale et médico-sociale (CROSM). Le programme est transmis pour information aux présidents de conseil général.
Afin de conférer une dimension contraignante au contenu des PRIAC, la loi conditionne la délivrance d’une autorisation à un établissement ou un service social ou médico-social à la compatibilité de l’établissement ou du service avec le PRIAC dont il relève (4° de l’article L. 313-4 du code de l’action sociale et des familles). Cette disposition n’est pas modifiée par le projet de loi.
Le projet de loi transfère par contre au directeur général de l’ARS la charge d’établir le PRIAC (cf. le nouvel article L. 1434-10 créé à l’article 26)
Il supprime l’obligation d’actualisation annuelle du PRIAC. Cette indication est inhérente à la fonction même de répartition des crédits du PRIAC. Compte tenu des attributions des nouvelles ARS, il précise également que les priorités arrêtées par le PRIAC concernent les prestations financées sur décision tarifaire du directeur général de l’ARS, et non sur décision tarifaire de l’État, c’est-à-dire du préfet, comme c’est le cas actuellement.
Le projet de loi supprime la disposition de l’article L 312-5-1 imposant la transmission pour information du PRIAC aux présidents de conseils généraux ce qui n’est pas choquant dans la mesure où le nouvel article L. 1434-10 prévoit qu’il est arrêté après consultation d’une commission dans laquelle figurent les services des départements et après avis des conseils généraux.
Ces dispositions étant de niveau réglementaire, le projet de loi supprime également de la partie législative du code de l’action sociale et des familles les objectifs sociaux et médico-sociaux devant être poursuivis par les PRIAC à savoir :
– la prise en compte des orientations fixées par le représentant de l’État et transmises au président du conseil général pour l’établissement du schéma départemental d’organisation sociale et médico-sociale ;
– un niveau d’accompagnement géographiquement équitable des différentes formes de handicap et de dépendance ;
– l’accompagnement des handicaps de faible prévalence, au regard notamment des dispositions des schémas nationaux d’organisation sociale et médico-sociale ;
– l’articulation de l’offre sanitaire et de l’offre médico-sociale au niveau régional, pour tenir compte notamment des unités de soins de longue durée avec hébergement et de la densité en infirmiers dans les zones de recours aux soins ambulatoires mentionnées à l’article L. 162-47 du code de la sécurité sociale.
5. Renumérotation de l’article L. 313-1-1
Afin d’insérer un nouvel article dans la partie législative du code de l’action sociale et des familles pour mettre en place une commission de sélection d’appel à projet social ou médico-social en cas de financement public, le 5° du présent article renumérote l’article L. 313-1-1 en article L. 313-1-2.
6. Consultation d’une commission de sélection d’appel à projet social ou médico-social en cas de financement public (nouvel article L. 313-1-1)
Le 6° du présent article met en place une « commission de sélection d’appel à projet social ou médico-social ». Cette commission est chargée d’émettre un avis :
– sur les projets de création et de transformation faisant appel partiellement ou intégralement à des financements publics et sur les projets d’extension faisant appel à des financements publics lorsque l’extension est supérieure à un seuil fixé par décret ;
– sur des projets faisant appel à des financements publics de transformation ou d’extension d’établissements ou de services alors même que ceux-ci ont été créés sans recours à des financements publics.
La procédure d’autorisation actuelle n’est en effet pas satisfaisante : les promoteurs des projets ne savent pas actuellement, au moment où ils déposent leur projet, s’ils s’inscrivent dans l’approche collective des besoins et les choix stratégiques des personnes morales publiques en charge des politiques et s’ils ont une chance d’être financés. Même lorsqu’ils obtiennent l’avis favorable du CROSMS, les projets ne sont pas aujourd’hui assurés d’être retenus et financés par l’autorité publique compétente.
Cette confusion actuelle des niveaux stratégiques et opérationnels, loin d’être l’expression de la capacité d’initiative, enferme et limite celle-ci dans un ensemble d’incertitudes et d’opacité peu satisfaisant.
L’appel à projets a au contraire vocation à devenir la procédure opérationnelle conclusive des différentes étapes : la première étape étant la détermination des besoins dans le cadre de la conférence régionale de santé suivie de la programmation des moyens (notamment le PRIAC pour les personnes âgées et handicapées), la procédure d’appel à projets intervenant en aval de cette détermination des besoins. Il sera possible de cibler précisément la création de tel ou tel service en fonction des besoins identifiés dans le schéma régional et des moyens dégagés par le PRIAC.
Le rapporteur soutient complètement la philosophie de cette nouvelle procédure. Quelques interrogations subsistent cependant.
Formellement, le projet de loi ne fixe à aucun moment le principe même de l’appel à projets qui n’existe qu’indirectement par la référence à la commission de sélection. Par ailleurs, le projet de loi ne donne aucune indication sur la composition de cette commission (en particulier sur la représentation des usagers du secteur) ni sur l’autorité chargée d’en nommer les membres.
Rien n’est indiqué non plus sur la nature de l’avis requis auprès de cette commission : un avis sur la bonne destination des fonds publics, sur la pertinence du projet social ou médico-social, sur l’équilibre financier du projet, sur la conformité du projet aux planifications médico-sociales ?
Le projet de loi ne précise pas non plus à quel moment la procédure d’appel à projet est lancée, ni quelle est sa force contraignante pour ces autorités, ni si elle constitue un préalable indispensable à toute décision administration portant sur une demande d’autorisation.
Si l’on peut comprendre que certains de ces éléments soient de niveau réglementaire, le rapporteur proposera un amendement afin d’apporter quelques réponses.
Des précisions complémentaires devront également être apportées par le Gouvernement en séance publique afin de rassurer les opérateurs du champ médico-social.
Par ailleurs, en l’état, le projet de loi laisse subsister dans le code de l’action sociale et des familles l’ancienne procédure de présentation des demandes d’autorisation. Ces dispositions ont vocation à être supprimées par l’ordonnance prévue à l’article 33 mais cela obère fortement la lisibilité du dispositif.
Enfin, les associations du champ médico-social ont exprimé leur crainte que cette procédure d’appel à projet, en privilégiant un processus de haut en bas, ne freine la créativité et l’innovation.
Or, dans le secteur médico-social, c’est bien souvent du terrain, des associations qu’ont surgi les solutions innovantes de prise en charge des personnes vulnérables.
Le rapporteur souhaite donc qu’à côté de la procédure d’appel à projet subsiste une procédure d’autorisation fondée sur un processus de bas en haut afin de préserver la capacité d’innovation des acteurs de terrain.
L’amendement évoqué plus haut répondra à cette demande.
7. Redéfinition des autorités chargées de délivrer les autorisations (article L. 313-3)
L’article L. 313-3 du code de l’action sociale et des familles définit les autorités chargées de délivrer les autorisations administratives prévues par l’article L. 313-1 pour toute création, transformation ou extension d’un établissement ou service social et médico-social.
Compte tenu de la création des ARS, le 7° du présent article redistribue comme suit les compétences en matière d’autorisation.
Cette redistribution se traduit par un vaste transfert de compétence du préfet du département vers le directeur général de l’ARS, qui, en matière médico-sociale mais également en matière sanitaire, devient le véritable représentant de l’État dans les régions et les départements, sauf dans les domaines sociaux relevant d’un pouvoir régalien (gestion des personnes sous tutelle de l’État, gestion des ressortissants étrangers, gestion des personnes délinquantes, gestion des personnes relevant de décision de justice) et pour les foyers de jeunes travailleurs.
Répartition du pouvoir d’autorisation des établissements
et services sociaux et médico-sociaux
Catégories d’établissements et de services sociaux et médico-sociaux |
Autorité administrative chargée de délivrer l’autorisation | |
Droit en vigueur |
Projet de loi | |
1° Établissements de l’aide sociale à l’enfance |
Le président du conseil général |
Le président du conseil général |
2° Établissements de l’enfance handicapée ou inadaptée |
Le représentant de l’État dans le département |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie |
3° Centres d’action médico-sociale précoce |
Le représentant de l’État et, conjointement, le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le directeur général de l’ARS et, conjointement, le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
4° Établissements Protection judiciaire de la jeunesse |
Le représentant de l’État dans le département, et, conjointement, le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises pour partie en charge par le département. | |
5° a) Établissements ou services d’aide par le travail |
Le représentant de l’État dans le département |
Le directeur général de l’ARS |
5° b) Établissements ou services de réadaptation, de préorientation et de rééducation professionnelle |
Le représentant de l’État dans le département |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie |
6° Établissements et services pour personnes âgées |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département. | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le président du conseil général et le directeur général de l’ARS conjointement lorsque les prestations dispensées relèvent simultanément du département ou d’une prise en charge par l’aide sociale départementale et d’une prise en charge par l’assurance maladie | |
7° Établissements et services pour personnes handicapées |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département. | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le président du conseil général et le directeur général de l’ARS conjointement lorsque les prestations dispensées relèvent simultanément du département ou d’une prise en charge par l’aide sociale départementale et d’une prise en charge par l’assurance maladie | |
8° Centres d’hébergement et de réinsertion sociale |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le représentant de l’État dans le département | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations relèvent simultanément de l’État et du département | |
9° Centres spécialisés de soins aux toxicomanes, centre d’accueil pour alcooliques, autres structures |
Le représentant de l’État dans le département |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie |
10° Foyers de jeunes travailleurs |
Le représentant de l’État dans le département | |
11° Centres de ressources et assimilés |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département. | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le président du conseil général et le directeur général de l’ARS conjointement lorsque les prestations dispensées relèvent simultanément du département ou d’une prise en charge par l’aide sociale départementale et d’une prise en charge par l’assurance maladie Le représentant de l’État et le président du conseil général conjointement lorsque les prestations relèvent simultanément de l’État et du département | |
12° Établissements ou services à caractère expérimental |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département. | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie Le représentant de l’État dans le département | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le président du conseil général et le directeur général de l’ARS conjointement lorsque les prestations dispensées relèvent simultanément du département ou d’une prise en charge par l’aide sociale départementale et d’une prise en charge par l’assurance maladie Le représentant de l’État et le président du conseil général conjointement lorsque les prestations relèvent simultanément de l’État et du département | |
13° Centres d’accueil pour demandeurs d’asile |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie | |
14° Services chargés des mesures de protection des majeurs |
Le représentant de l’État dans le département après avis conforme du procureur de la République | |
15° Services mettant en œuvre les mesures judiciaires d’aide à la gestion du budget familial |
Le représentant de l’État dans le département après avis conforme du procureur de la République | |
III de l’article L. 312-1 : Les lieux de vie et d’accueil qui ne constituent pas des établissements et services sociaux ou médico-sociaux et qui ne relèvent ni des dispositions prévues au titre II du livre IV du CASF relatives aux assistants maternels, ni de celles relatives aux particuliers accueillant des personnes âgées ou handicapées prévues au titre IV du livre IV du CASF. |
Le président du conseil général lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’aide sociale départementale ou lorsque leurs interventions relèvent d’une compétence dévolue au département. | |
Le représentant de l’État dans le département lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’État ou l’assurance maladie. |
Le directeur général de l’ARS lorsque les prestations dispensées sont susceptibles d’être prises en charge par l’assurance maladie | |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations dispensées sont susceptibles d’être prises en charge pour partie par l’État ou la sécurité sociale et pour partie par le département |
Le représentant de l’État et le président du conseil général conjointement lorsque les prestations relèvent simultanément de l’État et du département Le président du conseil général et le directeur général de l’ARS conjointement lorsque les prestations dispensées relèvent simultanément du département ou d’une prise en charge par l’aide sociale départementale et d’une prise en charge par l’assurance maladie | |
8. Modification des conditions d’octroi des autorisations (article L. 313-4)
L’article L. 313-4 du code de l’action sociale et des familles dresse la liste des conditions auxquelles doivent répondre les projets de création, de transformation ou d’extension pour être autorisés. Elles sont au nombre de quatre :
– compatibilité avec les objectifs et réponse aux besoins sociaux et médico-sociaux fixés par les schémas d’organisation sociale et médico-sociale (pour les établissements ou services de réadaptation, de préorientation et de rééducation professionnelle, les projets doivent répondre aux besoins et débouchés recensés en matière de formation professionnelle) ;
– conformité aux règles d’organisation et de fonctionnement prévues par le code de l’action sociale et des familles et existence de démarches d’évaluation et de systèmes d’information compatibles ;
– coût de fonctionnement en proportion avec le service rendu ou avec les coûts des établissements et services fournissant des prestations comparables ;
– compatibilité avec le PRIAC et compatibilité du coût de fonctionnement en année pleine avec le montant des dotations globales et des dotations calculées à partir des ressources encadrées par l’objectif national des dépenses d’assurance maladie et des ressources propres de la CNSA.
Le projet de loi (b du 8° du présent article) substitue à la troisième condition une condition nouvelle de réponse à un cahier des charges établi par les autorités chargées de délivrer les autorisations. La notion de « réponse au cahier des charges » est juridiquement vague car une réponse insatisfaisante reste une réponse à un document administratif. Il faut donc comprendre cette nouvelle condition comme une exigence de satisfaire aux clauses ou conditions figurant dans le cahier des charges. Il appartiendra à la secrétaire d’Etat de préciser en séance publique la portée de cette nouvelle condition.
Le cahier des charges sera établi par les autorités chargées de délivrer les autorisations. Un décret fixera les conditions d’établissement des cahiers des charges. Cela supposera une concertation étroite entre les services du département et ceux de l’ARS pour les autorisations conjointes.
Ces nouvelles dispositions s’appliquent à toutes les autorisations d’établissement et de service social et médico-social. La précision figurant au premier alinéa de l’article L. 313-4 selon laquelle cet article s’applique aux autorisations initiales, est supprimée par le a du 8° du présent article : toutes les autorisations sont concernées et non plus uniquement celles accordées à la création de l’établissement ou du service. Cette précision avait un sens à la mise en place de ce régime d’autorisation en 2002 ; elle ne l’est plus aujourd’hui alors que les projets initiaux sont transformés ou étendus.
Le c) du 8° permet de préciser que les projets sociaux et médico-sociaux n’appelant aucun financement public (4% du total des projets déposés) n’auront à répondre pour être autorisés qu’aux critères de qualité et au dispositif de l’évaluation ; les exigences en matière de qualité et le dispositif de contrôle et de sanctions sont maintenus.
9. Conclusion d’un contrat d’objectifs et de moyens pour l’attribution de l’aide sociale (articles L. 345-3 et L. 348-4)
L’article L. 345-3 du code de l’action sociale et des familles prévoit que l’attribution ou le maintien de l’aide sociale aux personnes et familles accueillies dans un centre d’hébergement et de réinsertion ou dans un centre d’aide par le travail ne peut être décidée que si une convention a été conclue entre le centre et l’État pour cette attribution de l’aide sociale.
L’article L. 348-4 du même code applique la même règle aux centres d’accueil pour demandeurs d’asile.
Le projet de loi met en place une condition alternative à la convention entre le centre et l’État. L’aide sociale pourra être attribuée ou maintenue si un contrat pluriannuel d’objectifs et de moyens est conclu avec l’État. Le contrat est négocié avec la personne morale gestionnaire du centre. Un décret définira les conditions de conclusion du contrat.
10. Soumission des grands EHPAD et USLD à un contrat d’objectifs et de moyens (article L. 313-12)
Le premier alinéa de l’article L. 313-12 du code de l’action sociale et des familles conditionne l’accueil de personnes dépendantes dans un établissement d’hébergement pour personnes âgées ou une unité de soins de longue durée d’une certaine taille à la signature d’une convention tripartite pluriannuelle entre eux, l’assurance maladie et le président du conseil général. Cette obligation, instituée par l’article 23 de la loi n° 97-60 du 24 janvier 1997, a été successivement reportée jusque, finalement, au 31 décembre.
Sont soumis à cette obligation de conventionnement les établissements d’hébergement dont le groupe iso-ressources (GIR) moyen pondéré est supérieur à 300 (article D. 313-15 du code de l’action sociale et des familles). La convention pluriannuelle doit être signée avec le président du conseil général représentant le département et la direction départementale de l’action sanitaire et sociale représentant l’État. Elle est indispensable pour pouvoir accueillir au-delà de cette date limite des personnes en état de perte d’autonomie. Lorsqu’un établissement d’hébergement a signé la convention, il est qualifié d’établissement d’hébergement pour personnes âgées dépendantes (EHPAD). Il est alors placé sous le régime de la tarification prévue par l’article L. 314-2 du même code, qui vient d’être réformé par la loi de financement de la sécurité sociale pour 2009.
Au 25 septembre 2008, 6 795 conventions tripartites étaient signées. Elles correspondaient à 538 619 places d’hébergement. Le nombre total de places éligibles au conventionnement était estimé à 557 000 à cette date. Parmi les unités de soins de longue durée (USLD), environ 57 000 places étaient conventionnées à la fin du mois de septembre 2008. Selon l’estimation du secrétariat d’État chargé de la solidarité, il restait à couvrir par une convention tripartite environ 10 000 à 12 000 places d’établissements ayant un groupe iso-ressources (GIR) moyen pondéré au moins égal à 800, soit entre 90 et 130 établissements. Ce sont essentiellement des places d’USLD.
Le 10°de l’article complète l’article L. 313-12 et prévoit que pour des établissements gérés par une même personne morale et atteignant un certain seuil d’activité, un contrat d’objectifs et de moyens sera signé et se substituera à la convention tripartite.
Après concertation avec les fédérations d’organisme gestionnaire, le Gouvernement envisage de retenir deux à trois fois les critères cumulés rendant la désignation d’un commissaire aux comptes obligatoire. Ces critères des 50 salariés en CDI, des 1 550 000 euros de bilan et des 3 000 000 euros de produits de la tarification seront donc multipliés par deux ou trois sachant qu’il s’agira de constater le dépassement de ces seuils niveau régional et non national ou départemental.
Cette généralisation des CPOM doit permettre de faire évoluer les modes de relation avec les opérateurs que sont les gestionnaires d’établissement (sans considération de statut public ou privé) : il s’agit de changer d’approche dans l’animation du secteur et de passer d’une démarche tutélaire, induite par le mode de tarification « établissement par établissement », à une approche pluriannuelle (contrat de cinq ans) et globale (analyse des financements pour un ensemble d’établissements) mettant en relation objectifs de qualité de service rendu et moyens alloués.
Cette approche décloisonnée du financement des ESMS vise à rendre de la lisibilité et de la visibilité tant au secteur gestionnaire qu’aux pouvoirs publics : Le secteur est en effet extrêmement atomisé (environ 30 000 ESMS) et la tarification « établissement par établissement » ne fait que rendre moins efficient l’animation du secteur qui se retrouve englué, pour ses choix de gestion, par un dispositif de tarification annuel et par « unité d’œuvre » (par établissement) au détriment d’une approche globale et pluriannuelle forcément plus stratégique et efficiente.
La politique de contractualisation repose donc sur la volonté de redonner des marges de manœuvre et de gestion pour ceux des gestionnaires dont la taille et l’importance leur permettent de développer cette conduite stratégique (approche par activité et non par établissement, mutualisation des charges communes).
La généralisation des CPOM est enfin justifiée par un souci d’accélérer la structuration du secteur médico-social de nature à lui donner une assise qui garantira sa place et son positionnement au regard des macrostructures hospitalières. L’enjeu est de permettre au secteur de peser dans ce nouvel environnement sanitaire et social décloisonné que constituent les ARS.
11. Soumission des grands établissements et services sociaux et médico-sociaux autres que les EHPAD à un contrat d’objectifs et de moyens (article L. 313-2–2)
Le 11° de l’article 28 du projet de loi insère un article L. 313-2-2 dans le code de l’action sociale et des familles afin d’appliquer aux plus grands établissements sociaux et médico-sociaux relevant de la compétence tarifaire exclusive du directeur général de l’ARS ou du préfet de région la même mesure que celle prévue par le 10° de l’article pour les EHPAD.
Ainsi les établissements sociaux et médico-sociaux mentionnés aux 2°, 3°, 5°, 7°, 8°, 9°, 11°, 14° et 15° du I de l’article L. 312-1 seront soumis à un contrat pluriannuel d’objectifs et de moyens en matière de financement signé avec l’autorité chargée de la tarification, qui est celle chargée de l’autorisation.
La signature du contrat est obligatoire dès lors que ces établissements et services « atteignent ensemble » un seuil fixé par arrêté des ministres chargés des affaires sociales et de l’assurance maladie.
Le respect du seuil est apprécié au regard de la taille des établissements et des services ainsi que des produits tirés de leur tarification (recettes et dotations budgétaires).
12. Contrôle des établissements et services sociaux et médico-sociaux et des lieux de vie et d’accueil (article L. 313-13)
Le projet de loi réécrit l’article L. 313-13 du code consacré au contrôle des établissements et services sociaux et médico-sociaux et des lieux de vie et d’accueil.
Il s’agit pour l’essentiel de tenir compte des changements de compétence en termes d’autorisation introduits plus haut.
Ainsi, chaque autorité « autorisatrice » dispose d’une compétence générale de contrôle sur les établissements relevant de sa compétence.
Par contre, la nouvelle rédaction de l’article supprime certaines précisions relatives aux modalités des contrôles qui sont d’ordre réglementaire et prévoit une compétence générale du préfet de département qui peut, quelle que soit l’autorité « autorisatrice », diligenter les contrôles prévus aux articles L. 331-1 à L. 331-9 du code de l’action sociale et des familles.
13. Régionalisation des enveloppes CNSA (article L. 314-3)
Il n’y aura plus d’enveloppes départementales mais des enveloppes régionales notifiées par la CNSA aux ARS. À charge pour l’ARS de décliner son enveloppe régionale en enveloppes départementales voire infradépartementales (secteur déficitaire dans un département pourtant relativement mieux doter que dans les autres départements) en tenant compte de son PRIAC.
14. Caractère exécutoire des délibérations après transmission à l’ARS (article L. 315-14)
Le 14° du présent article propose de compléter l’article L. 315-14 afin de tirer les conséquences de la création des ARS. Le contrôle de légalité des établissements publics sociaux et médico-sociaux est depuis les lois fondatrices de 1970 et 1975, confié au préfet.
Avec la création des ARS, le nouvel article L. 315-14 prévoit que le DGARS exerce cette compétence du préfet sur ce secteur.
Pour qu’il n’y ait pas d’ambiguïté sur les catégories d’établissements concernées, l’article vise, au prix d’un alourdissement certain de la rédaction, les deux cas de figure possibles (établissement créé par autorisation exclusive ou conjointe).
Cette disposition aligne ce contrôle sur celui en vigueur pour les établissements de santé et permettra de le rendre effectif, le DGARS ayant désormais à connaître de l’ensemble de l’activité de ces établissements.
15. Clarification de l’article L. 344-5-1
L’article de loi a pour objet de clarifier la population visée au deuxième alinéa de l’article L.344-5-1, à savoir quelles sont les personnes handicapées auxquelles reste applicable le régime de l’aide sociale aux personnes handicapées, même lorsqu’elles sont hébergées en établissements pour personnes âgées ?
L’article L.344-5-1 dans sa rédaction actuelle suscite en effet des difficultés d’interprétations qui peuvent laisser penser, à tort, que le régime d’aide sociale aux personnes handicapées s’applique à deux catégories de personnes accueillies : les personnes handicapées entrant dans un établissement pour personnes âgées, mais aussi les personnes âgées elles-mêmes présentant un handicap important.
Les dépenses qui en découlent seraient à la charge des départements compétents en matière d’aide sociale.
La nouvelle rédaction de l’article définit donc la population cible comme étant celle dont l’incapacité a été reconnue, à la demande de l’intéressé, avant l’âge mentionné au premier alinéa de l’article L. 113-1, c’est-à-dire 65 ans.
16. Évaluation des établissements sociaux et médico-sociaux (article L. 312-8)
Le b) du 16° pose un principe simple concernant le rythme d’évaluation des établissements sociaux et médico-sociaux : pendant les quinze ans que couvre l’autorisation, il devra être procédé à deux évaluations externes et deux évaluations internes selon un calendrier fixé par décret.
Au-delà de cette clarification, le c) du 16° propose un dispositif transitoire pour les établissements déjà titulaires d’une autorisation, compte tenu des retards pris par l’Agence nationale de l’évaluation et de la qualité des établissements et services sociaux et médico-sociaux dans l’élaboration des guides de bonnes pratiques professionnelles. La mise en œuvre des habilitations d’organismes évaluateurs de ces établissements commence tout juste. Aussi, les délais prévus au premier et au troisième alinéa de l’actuel article L. 312-8 sont-ils aujourd’hui soit déjà dépassés, soit intenables.
Afin d’éviter tout risque contentieux, il est donc proposé un régime transitoire qui distingue entre les établissements et services autorisés avant le 1er janvier 2002 et ceux autorisés entre le 1er janvier 2002 et le date de promulgation de la loi.
Enfin, le d) du 16° supprime une recette de l’agence précitée qui consistait en une « contribution financière perçue en contrepartie des services rendus par l’agence aux organismes gérant des établissements et services sociaux et médico-sociaux relevant du I de l’article L. 312-1 ». Cette contribution aurait nécessité la mise en place d’un dispositif coûteux de gestion pour recouvrer en moyenne par établissement environ une trentaine d’euros.
*
M. Marcel Rogemont retire son amendement prévoyant la suppression des alinéas 3 à 7 de cet article.
La Commission adopte ensuite deux amendements rédactionnels du rapporteur.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Dominique Tian prévoyant que la section sociale du Comité national de l’organisation sanitaire et sociale est consultée par le ministre chargé des affaires sociales sur les problèmes généraux relatifs à l’organisation des établissements et services travaillant dans le secteur médico-social, notamment sur les questions concernant leur fonctionnement administratif et financier.
La Commission adopte ensuite un amendement de précision du rapporteur.
Suivant l’avis favorable du rapporteur, la Commission adopte deux amendements identiques de MM. Marcel Rogemont et Jean-Luc Préel tendant à prévoir que le schéma d’organisation sociale et médico-sociale national est établi après avis du conseil d’administration de la CNSA et non de son directeur.
Puis, suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Michèle Delaunay tendant à préciser que les établissements et services de réadaptation professionnelle pour personnes handicapées font l’objet d’un schéma d’orientation national de réadaptation professionnelle, permettant de coordonner les activités et les métiers auxquels ils conduisent.
M. Marcel Rogemont retire son amendement prévoyant un avis du comité régional de l’organisation sociale et médico-sociale (CROSMS) sur les différents schémas d’organisation.
La Commission adopte ensuite un amendement de précision du rapporteur.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel précisant que les schémas départementaux relatifs aux personnes handicapées ou en perte d’autonomie sont arrêtés conjointement par le conseil général et par le directeur de l’ARS, après concertation avec le représentant de l’État dans le département.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Dominique Tian qui dispose que les représentants des organisations professionnelles représentant les acteurs du secteur du handicap ou de la perte d’autonomie dans le département, ainsi que les représentants des usagers, sont consultés pour avis sur le contenu des schémas départementaux.
M. Marcel Rogemont retire son amendement prévoyant un avis du comité régional de l’organisation sociale et médico-sociale sur les schémas départementaux d’organisation sociale et médico-sociale.
Suivant l’avis du rapporteur, la Commission adopte ensuite un amendement de mise en cohérence de M. Dominique Tian.
La Commission adopte ensuite trois amendements rédactionnels du rapporteur.
La Commission examine ensuite un amendement de M. Marcel Rogemont restreignant les possibilités de lancer des appels à projet pour la création d’établissement ou de service social ou médico-social aux situations où les besoins de la population ne sont pas satisfaits et lorsqu’aucun gestionnaire ne propose d’y répondre.
M. Marcel Rogemont. Il n’est pas souhaitable d’utiliser la technique de l’appel à projet pour la création de nouveaux établissements ou services sociaux ou médico-sociaux ou lieux de vie et d’accueil comme pour le renouvellement des autorisations, car cela risque d’empêcher la création de réponses innovantes et de standardiser les réponses mises en œuvre.
Dans le secteur social et médico-social, ce sont historiquement les acteurs de terrain qui, détectant des besoins non satisfaits ou de nouveaux besoins, ont cherché à construire de nouvelles formes de réponses.
Il est à craindre que les cahiers des charges ne portent que sur des types de réponses déjà existants et empêchent des projets novateurs ou à la marge d’émerger faute d’entrer dans le moule du cahier des charges.
M. le rapporteur. La procédure d’autorisation actuelle n’est pas satisfaisante : les promoteurs des projets ne savent pas, au moment où ils déposent leur projet, s’ils s’inscrivent dans l’approche collective des besoins et les choix stratégiques des personnes morales publiques en charge des politiques et s’ils ont une chance d’être financés. Même lorsqu’ils obtiennent l’avis favorable du CROSMS, les projets ne sont pas aujourd’hui assurés d’être retenus et financés par l’autorité publique compétente. Cette confusion des niveaux stratégiques et opérationnels, loin d’être l’expression de la capacité d’initiative, enferme et limite celle-ci dans un ensemble d’incertitudes et d’opacité peu satisfaisant.
L’appel à projets a au contraire vocation à devenir la procédure opérationnelle conclusive des différentes étapes : la première étape étant la détermination des besoins dans le cadre de la conférence régionale de santé suivie de la programmation des moyens (notamment le programme interdépartemental d’accompagnement du handicap et de la perte d’autonomie (PRIAC) pour les personnes âgées et handicapées), la procédure d’appel à projets intervenant en aval de cette détermination des besoins. Il sera possible de cibler précisément la création de tel ou tel service en fonction des besoins identifiés dans le schéma régional et des moyens dégagés par le PRIAC.
Je vous proposerai néanmoins deux amendements afin de rassurer les acteurs du secteur médico-social :
− le premier précise que les acteurs et les usagers du secteur seront bien présents dans les commissions d’appel à projet ;
− le second institue un volet d’appel à projets « blancs » qui permettra de préserver la capacité d’innovation et d’initiative du secteur.
Suite à cette explication, M. Marcel Rogemont retire son amendement.
La Commission examine plusieurs amendements modifiant l’alinéa 22 de l’article :
– deux amendements identiques de Mme Bérengère Poletti et de M. Claude Leteurtre tendant à modifier la procédure d’appels à projets pour prévoir que les projets sont présentés à l’initiative des promoteurs ou en réponse à l’appel à projet présenté par les autorités administratives compétentes en matière d’autorisation ;
– un amendement de M. Dominique Tian, tendant à exclure les projets expérimentaux ou innovants de la procédure d’appel à projet ;
– un amendement de M. Yves Bur permettant de prendre en compte les projets présentés à l’initiative des promoteurs ;
– un amendement de M. Yves Bur précisant la composition de la commission de sélection d’appels à projet.
M. Dominique Tian. Il convient d’instaurer une exception pour les projets expérimentaux et innovants.
M. le rapporteur. Le dispositif proposé par mon amendement permet de procéder à des appels à projet « blancs » qui laisseront un espace d’initiative et d’expérimentation.
Ces amendements sont retirés.
La Commission adopte à l’unanimité un amendement du rapporteur, cosigné par les membres présents, ayant pour objet de préciser que les commissions de sélection chargées d’émettre un avis sur les projets soumis à autorisation associent des représentants des usagers.
Puis la Commission adopte à l’unanimité un amendement du rapporteur, cosigné par les membres présents, modifiant l’alinéa 22 de l’article pour prévoir qu’une partie des appels à projets doit être réservée à la présentation de projets ne répondant pas à un cahier des charges prédéfini.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Dominique Tian, insérant un alinéa après l’alinéa 24 de l’article pour prévoir que le décret en Conseil d’état visé définira notamment les règles de publicité et de contenu de l’appel à projet et de son cahier des charges, ainsi que les modalités de sélection des projets présentés dans le but de garantir une mise en concurrence loyale et équitable.
La Commission adopte une série de quatre amendements rédactionnels du rapporteur modifiant respectivement les alinéas 28, 29, 30 et 31.
La Commission examine un amendement du rapporteur et de MM. Pierre Méhaignerie, Yves Bur et Jean-Pierre Door insérant un alinéa après l’alinéa 31 pour permettre au directeur général de l’agence régionale de santé de déléguer, dans le cadre d’une convention, au président du Conseil général la compétence d’autorisation.
M. Marcel Rogemont. Cet amendement doit être adopté. Même si le bureau de l’Assemblée des départements de France se montre plutôt réticent à l’égard d’une telle mesure, je la soutiens, car elle conduit à simplifier le système de délégation de la compétence d’autorisation. Cette proposition va d’ailleurs dans le sens des conclusions du rapport de la mission d’information sur les agences régionales de santé.
M. Yves Bur. Cet élément de simplification est bienvenu et a été recommandé par le rapport de la mission d’information qui vient d’être évoqué. Ce rapport proposait d’ailleurs aussi de permettre la délégation des tâches de tarification afin de simplifier les procédures.
La Commission adopte l’amendement à l’unanimité.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Dominique Tian prévoyant que les demandes d’autorisation portant sur des projets soumis pour avis à la commission de sélection d’appel à projet social ou médico-social donnent lieu à un appel à projet lancé par arrêté et soumis à une procédure de publicité et que les autorités compétentes pour délivrer l’autorisation établissent pour chaque appel à projets un cahier des charges.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de coordination de M. Dominique Tian modifiant la rédaction de l’alinéa 35 de l’article.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Jean-Luc Préel tendant à supprimer les alinéas 38 à 41 de l’article.
La Commission adopte une série de cinq amendements rédactionnels du rapporteur aux alinéas 38, 40, 45, 46 et 49 de l’article.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Dominique Tian modifiant l’alinéa 50 de l’article pour prévoir que les médecins inspecteurs de santé publique ou les inspecteurs de l’action sanitaire et social recherchent et constatent les infractions définies au code de l’action sociale et des familles, recueillent les explications du gestionnaire de l’établissement ou du service, en dressent le procès-verbal et le transmettent, le cas échant, au procureur de la République.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de M. Jean-Luc Préel tendant à inclure la formation des aidants familiaux dans le champ des actions éligibles à un financement au titre du IV de l’article L. 14-10-5 du code de l’action sociale et des familles.
La Commission examine un amendement de Mme Michèle Delaunay visant à compléter l’article par un alinéa tendant à prévoir que dans un délai de six mois à compter de la promulgation de la loi, un décret adapte les dispositions de l’article R.314-194 du code de l’action sociale et des familles aux modalités de fonctionnement et de tarification de l’accueil temporaire des personnes accueillies dans des établissements et services visés au 6° de l’article L.312-1 du Code de l’action sociale.
M. Marcel Rogemont. Cet amendement vise à améliorer l’hébergement temporaire des personnes âgées.
M. le rapporteur. S’il part d’un excellent principe, cet amendement soulève néanmoins une difficulté. En effet, il fait référence à des articles de nature réglementaire.
Il conviendrait donc de le retirer, afin de le redéposer, le cas échéant, après avoir trouvé un support législatif.
L’amendement est retiré.
Suivant l’avis favorable du rapporteur, la Commission adopte un amendement de Mme Valérie Rosso-Debord tendant à inclure le financement de la formation des accueillants familiaux dans la section IV du budget de la caisse nationale de solidarité pour l’autonomie (CNSA).
Mme Catherine Lemorton. Il me semble que l’amendement qui vient d’être adopté a un coût et que cet argument a été précisément utilisé pour rejeter des amendements de l’opposition.
M. le président Pierre Méhaignerie. Cet amendement risque en effet d’être déclaré irrecevable au titre de l’article 40 de la constitution.
La Commission adopte l’article 28 ainsi modifié.
La Commission examine un amendement de Mme Michèle Delaunay insérant un article disposant que les usagers des établissements et services sociaux et médico-sociaux peuvent bénéficier, lorsque leur état de santé le nécessite, des soins médicaux et paramédicaux dispensés par les professionnels de statut libéral.
M. le rapporteur. Je suis défavorable à cet amendement qui, à mes yeux, est satisfait par l’article L. 314-12 du code de l’action sociale et des familles. En outre, cet amendement fait référence à des articles de nature réglementaire.
L’amendement est rejeté.
Chapitre iv
Dispositions de coordination et dispositions transitoires
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de Mme Catherine Génisson présenté par M. Marcel Rogemont insérant un article additionnel prévoyant la participation d’un représentant des associations d’usagers désigné par le conseil de la caisse nationale d’assurance maladie des travailleurs salariés au sein du conseil de l’union nationale des caisses d’assurance maladie.
La Commission examine un amendement de Mme Catherine Génisson présenté par M. Marcel Rogemont insérant un article additionnel instituant une « Union nationale des représentants d’associations d’usagers agréées » chargée de rendre des avis publics et motivés sur les projets de loi relatifs à l’assurance maladie et de financement de la sécurité sociale.
M. le rapporteur. Je suis défavorable à cet amendement, car ce projet de loi n’en constitue pas le bon support législatif.
La Commission rejette l’amendement.
Article 29
Mesures de coordination
rendues nécessaires par la création d’agences régionales de santé
Le présent article prévoit des mesures de coordination rendues nécessaires par la création des agences régionales de santé (ARS) à l’article 26.
Le I de cet article (alinéas 1 à 3) modifie le code de la santé publique :
– l’alinéa 2 du présent article tend à abroger le chapitre de ce code qui fixe le statut de l’agence régionale de l’hospitalisation (ARH), à laquelle l’article 30 substitue l’agence régionale de santé (ARS) ;
– l’alinéa 3 modifie l’intitulé du chapitre relatif à l’actuel schéma régional d’organisation sanitaire (SROS), auquel se substituera un nouveau « schéma régional de l’organisation des soins » prévu par l’article 26. Ce chapitre sera désormais intitulé « Mesures diverses relatives à l’organisation sanitaire » et, en application de l’alinéa 4, ne comprendra plus que des dispositions relatives aux communautés d’établissements, au comité national de l’organisation sanitaire et sociale, et un renvoi à des décrets et des dispositions relatives à l’Outre-mer.
Le II du présent article (alinéas 5 à 15) modifie le code de la sécurité sociale. L’alinéa 6 tend ainsi à abroger l’article qui définit les missions régionales de santé (MRS), auxquelles l’article 30 substitue les ARS, ainsi que la disposition qui confie à la convention médicale le soin de définir les modes de rémunération de la permanence des soins, ce qui relèvera des ARS en application de l’article 26. L’alinéa 7 tend à abroger le chapitre du code de la sécurité sociale relatif aux unions régionales des caisses d’assurance maladie (URCAM), auxquelles l’article 30 substitue les ARS.
Les alinéas 8 à 15 tendent à réécrire l’article L. 215-1 du code de la sécurité sociale, qui définit les missions des caisses régionales d’assurance maladie (CRAM). Contrairement à ce que suggère leur dénomination, les CRAM exercent en effet de nombreuses activités en dehors du champ de la santé :
– l’article L. 215-1 précité les charge d’assumer des « tâches d’intérêt commun » aux caisses primaires d’assurance maladie (CPAM), mais aussi des missions en matière d’accidents du travail et de maladies professionnelles (AT-MP) : « développer et de coordonner la prévention », « concourir à l’application des règles de tarification » et participer à la fixation des tarifs ;
– en application de l’article L. 222-3 du code de la sécurité sociale, les CRAM prêtent leur concours à la caisse nationale d’assurance vieillesse (CNAV) pour tenir les comptes des assurés, liquider les droits, payer les prestations et gérer l’action sanitaire et sociale au profit des retraités ;
– l’article L. 262-1 du même code prévoit qu’elles « exercent une action de prévention, d’éducation et d’information sanitaires ainsi qu’une action sanitaire et sociale », notamment dans le cadre de programmes fixés par la CNAV et la caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS).
Or l’article 30 substitue l’ARS à la CRAM pour une part des activités de cette dernière. En conséquence, il est proposé de réécrire l’article L. 215-1 précité pour modifier la dénomination des CRAM, qui deviennent les « caisses régionales d’assurance retraite et de protection de la santé au travail », et d’énumérer les missions qui leur restent :
– en matière d’assurance retraite, tenir les droits des assurés, liquider les pensions et assurer l’information des salariés et des employeurs (alinéa 10) ;
– en matière d’AT-MP, développer et coordonner la prévention, concourir à l’application de la tarification et à la fixation des tarifs (alinéa 11) ;
– en matière d’action sanitaire et sociale, mettre en œuvre les programmes de la CNAV et de la CNAMTS (alinéa 12), et assurer un service social aux assurés sociaux de leur circonscription (alinéa 13) ;
– le cas échéant, assurer les tâches d’intérêt commun aux caisses de leur ressort (alinéa 14).
Comme l’article L. 215-1 le prévoit aujourd’hui, les circonscriptions des caisses régionales d’assurance retraite et de protection de la santé au travail seront arrêtées par décret (alinéa 15). Aujourd’hui, les CRAM sont au nombre de 16, et il n’y en a ni en Ile-de-France, où la CNAV gère directement l’assurance vieillesse, ni en Alsace, où l’article L. 215-5 du code de la sécurité sociale prévoit une « caisse régionale d’assurance vieillesse des travailleurs salariés de Strasbourg ».
Le III du présent article (aliéna 16) tend à abroger l’article 68 de la loi n° 2004-810 du 13 août 2004 relative à l’assurance maladie, qui prévoyait la possibilité de créer des ARS à titre expérimental jusqu’en 2005.
Cet article ne procède pas à l’ensemble des modifications de coordination rendues nécessaires par les dispositions de l’article 26. C’est pourquoi l’article 33 du projet de loi tend à habiliter le Gouvernement à prendre par ordonnance les mesures relevant du domaine législatif pour modifier notamment les codes de l’action sociale et des familles, de la santé publique, de la sécurité sociale ainsi que des dispositions non codifiées « afin d’assurer la cohérence des textes au regard des dispositions de la présente loi ».
*
La Commission adopte un amendement du rapporteur prévoyant que le Préfet de région puisse désigner un représentant de l’État dans un des départements de la région où un centre de lutte contre le cancer a son siège pour présider son conseil d’administration.
La Commission adopte un amendement rédactionnel du rapporteur à l’alinéa 24 de l’article.
La Commission adopte l’article 29 ainsi modifié.
Article 30
Transfert à l’agence régionale de santé des droits et obligations
des organismes auxquels elle se substitue
Le présent article a pour objet d’organiser le transfert à l’agence régionale de santé (ARS) des droits et obligations ainsi que des personnels des différents organismes auxquels elle se substitue.
Le I de cet article (alinéa 1) prévoit que pour l’exercice des missions que lui confie l’article 26 l’ARS est substituée à :
– l’État ;
– l’agence régionale de l’hospitalisation (ARH) ;
– le groupement régional de santé publique (GRSP) ;
– l’union régionale des caisses d’assurance maladie (URCAM) ;
– la mission régionale de santé (MRS) ;
– la caisse régionale d’assurance maladie (CRAM).
Reprenant une formule classique pour les cas de fusion ou de substitution par la loi d’un organisme à un autre, l’alinéa 2 prévoit que « pour les compétences transférées » à l’ARS, celle-ci est substituée à l’État et à la MRS « dans l’ensemble de leurs droits et obligations ». La mention faite des « obligations » dans le champ du transfert a pour conséquence la continuité des engagements juridiques de l’État et des MRS, notamment avec leurs co-contractants. Cependant, une distinction est faite entre les biens meubles de l’État et des MRS, qui sont « transférés de plein droit et en pleine propriété » à l’ARS, et les biens immeubles de l’État, qui sont simplement mis à sa disposition.
De même, l’alinéa 3 prévoit la substitution des ARS aux ARH « dans l’ensemble de leurs droits et obligations ». Cet alinéa renvoie aux conventions constitutives des ARH ou, le cas échéant, à une délibération de leur commission exécutive pour organiser la dévolution de leurs biens aux ARS. Les modalités de ce transfert devront être précisées par une convention conclue entre le directeur de l’ARH et le « responsable préfigurateur » de l’ARS institué par l’article 31. Le choix d’une telle procédure permet de respecter l’autonomie de gestion des organismes de sécurité sociale : s’ils sont membres des groupements d’intérêt public ARH, ils n’en demeurent pas moins des personnes de droit privé.
Dans le même but, l’alinéa 4 propose que le transfert des droits et obligations, biens meubles et immeubles de l’URCAM à l’ARS soit réglé par une convention conclue entre le « responsable préfigurateur » de l’ARS et le directeur de l’URCAM.
L’alinéa 5 reprend une formule habituelle pour de telles opérations, en précisant que la cession des droits, obligations et biens prévue par les alinéas précédents s’effectuerait « à titre gratuit » et ne donnerait lieu « ni à un versement de salaires ou honoraires au profit de l’État », ce qui vise le « salaire » perçu par le conservateur des hypothèques qui enregistre un acte authentique, « ni à perception d’impôts, droits ou taxes », ce qui fait référence aux « droits de mutation » habituellement dus pour de telles cessions.
Le II précise les modalités de transfert aux ARS des différentes catégories de personnels actuellement en fonction dans les organismes auxquels elle est substituée. Il est proposé que ce transfert s’effectue toujours à statut constant :
– les fonctionnaires de l’État conserveront leur statut (alinéa 6) ;
– les fonctionnaires hospitaliers ou territoriaux (alinéa 7) et les praticiens hospitaliers (alinéa 8) en poste dans ces organismes seront transférés aux ARS dans la même situation administrative ;
– les agents contractuels de ces organismes, qu’ils relèvent du droit public (alinéa 9) ou du droit privé (alinéa 10), conserveront le bénéfice des stipulations de leur contrat de travail.
Dans le même but, le III de cet article (alinéas 11 et 12) tend étendre aux agents de l’assurance maladie transférés aux ARS le bénéfice des accords collectifs de travail des agents des organismes de sécurité sociale, de leurs agents comptables et agents de direction ainsi que de leurs praticiens conseils, agréés en application, respectivement, des articles L. 123-1, L. 123-1 et L. 132-2-1 du code de la sécurité sociale.
*
La Commission adopte trois amendements rédactionnels du rapporteur respectivement aux alinéas 1 et 4, puis elle adopte l’article 30 ainsi modifié.
Article 31
Préfiguration des agences régionales de santé (ARS) en 2009
Cet article vise à organiser une préfiguration des agences régionales de santé (ARS) dès l’entrée en vigueur de la présente loi, sans attendre l’entrée en vigueur de l’article 26, que l’article 32 propose de fixer au 1er janvier 2010.
En effet, comme le souligne notre collègue Yves Bur dans un récent rapport d’information (36) sur les ARS, « le contre-exemple des groupements régionaux de santé publique (GRSP) montre que la mise en œuvre des ARS devra être pilotée avec attention » : il relève que de nombreux responsables des administrations sanitaires et sociales de l’État ont jugé tardives les mesures prises par les services centraux pour appuyer les directions régionales des affaires sanitaires et sociales (DRASS) dans la création de ces groupements.
C’est pourquoi l’exposé des motifs du présent projet de loi explique que « pour préparer la mise en place opérationnelle des ARS au 1er janvier 2010, une action de préfiguration est indispensable dès 2009 ».
L’alinéa 1 prévoit ainsi la nomination, dans chaque futur ressort d’ARS, d’un « responsable préfigurateur » qui préparera la substitution de l’ARS aux organismes existant aujourd’hui, en concluant à cette fin des conventions avec ces organismes, et en suivant leur dissolution et le transfert à l’ARS de leurs biens, obligations et personnels.
L’alinéa 2 charge aussi le responsable préfigurateur de l’ARS de préparer l’agence à fonctionner dès le 1er janvier 2010 : il préparera l’organisation de ses services, arrêtera son premier budget et négociera son premier contrat pluriannuel d’objectifs et de moyens (CPOM).
L’alinéa 3 précise que pour l’exercice de ses missions, le responsable préfigurateur de l’ARS peut faire appel au concours des services de l’Etat, ainsi qu’à celui des organismes actuels auxquels l’ARS doit se substituer : l’agence régionale de l’hospitalisation (ARH), le GRSP, l’union régionale des caisses d’assurance maladie (URCAM) et la caisse régionale d’assurance maladie (CRAM).
*
La Commission adopte l’article 31 sans modification.
La Commission examine un amendement de Mme Catherine Génisson présenté par M. Marcel Rogemont insérant un article additionnel après l’article 31 et visant à instituer une dérogation aux épreuves de vérification des connaissances mentionnées à l’article L. 4111-2 du Code de la santé publique au bénéfice des personnes totalisant trois années d’expérience professionnelle et ayant satisfait aux épreuves mentionnées par l’article 60 de la loi n° 99-641 du 27 juillet 1999 portant création d’une couverture maladie universelle.
Suivant l’avis défavorable du rapporteur, l’amendement est rejeté.
Article 32
Entrée en vigueur des dispositions relatives aux agences régionales de santé, à la représentation des professionnels de santé libéraux ainsi qu’à la planification et à l’autorisation des établissements et services médico-sociaux
Cet article a pour objet de fixer pour certaines dispositions du projet de loi une date d’entrée en vigueur particulière. Les autres dispositions de la loi entreront en vigueur à la publication de cette loi.
Le I (alinéa 1) de cet article fixe au 1er janvier 2010 l’entrée en vigueur des dispositions des articles 26 (création des agences régionales de santé), 27 (représentation des professionnels de santé exerçant à titre libéral), 29 (mesures de coordination), ainsi que de l’article 28 (planification et autorisation des établissements et services médico-sociaux) à l’exception des dispositions de cet article qui concernent :
– l’adaptation du relevé statistique de l’activité des commissions des droits et de l’autonomie des personnes handicapées (1° de l’article 28) ;
– la possibilité pour les personnes prises en charge par les centres d’hébergement et de réinsertion, les centres d’aide par le travail et les centres d’accueil pour demandeurs d’asile de bénéficier de l’aide sociale quand ces centres ont conclu avec l’agence régionale de santé (ARS) un contrat pluriannuel d’objectifs et de moyens (CPOM – 9° de l’article 28) ;
– l’obligation de conclure avec l’ARS un CPOM pour les établissements d’hébergement pour personnes âgées dépendantes (EHPAD) et les unités de soins de longue durée (USLD) qui relèvent du même gestionnaire et atteignent ensemble une certaine taille (10° de l’article 28) ;
– l’obligation faite aux établissements et services médico-sociaux relevant de la compétence tarifaire exclusive de l’ARS ou de l’Etat de conclure un CPOM dès lors qu’ils ont le même gestionnaire et, ensemble, atteignent une certaine taille (11° de l’article 28) ;
– la clarification du champ des personnes qui sont éligibles à l’aide sociale aux personnes handicapées lorsqu’elles sont prises en charge dans un établissement pour personnes âgées (15° de l’article 28) ;
– la fréquence des évaluations internes et externes auxquelles doivent se soumettre les établissements et services médico-sociaux entre la délivrance de leur autorisation et son renouvellement (16° de l’article 28).
Le II (aliéna 2) de cet article a pour objet de fixer les modalités d’entrée en vigueur de la nouvelle procédure d’autorisation des établissements et services médico-sociaux, prévoyant notamment le lancement d’appels à projets. Cette procédure ne s’appliquera qu’à partir du 1er janvier 2010 et ne s’appliquera, à partir de cette date, qu’aux nouvelles demandes d’autorisation, aux demandes de renouvellement d’autorisations et aux demandes d’extension ou de transformation des établissements et services concernés. Ainsi, les dispositions de l’article 28 ne remettront pas en cause les autorisations en cours de validité au 1er janvier 2010.
Le III (aliéna 3) du présent article a pour objet de déterminer la date à laquelle interviendra l’abrogation, prévue par l’article 29, des articles L. 6121-9 et L. 6121-10 du code de la santé publique, qui définissent respectivement le statut des schémas régionaux d’organisation sanitaire (SROS) et des comités régionaux de l’organisation sanitaire (CROS).
Ces articles ne seront abrogés que six mois après l’entrée en vigueur du décret prévu à l’alinéa 47 de l’article 26, qui doit déterminer les modalités d’application de l’article L. 1432-4 du code de la santé publique relatif aux conférences régionales de santé telles que l’article 26 tend à les réformer. Ce décret doit en effet instituer au sein de la conférence régionale de santé une « commission spécialisée compétente pour le secteur sanitaire », qui est destinée à se substituer aux missions des CROS actuels.
Il est toutefois précisé que cette abrogation interviendra au plus tard six mois après le 1er janvier 2009, date prévue pour l’entrée en vigueur de l’article 26.
Il ressort de ces dispensations que le décret instituant une commission spécialisée compétente pour le secteur sanitaire devra entrer en vigueur avant le 1er janvier 2010.
*
La Commission examine un amendement de coordination de Mme Valérie Rosso-Debord permettant l’entrée en vigueur au 1er janvier 2010 des dispositions relatives à la formation des accueillants familiaux.
M. le rapporteur. La recevabilité financière de cet amendement me paraît incertaine.
L’amendement est retiré.
La Commission adopte à l’alinéa 3 de l’article un amendement de cohérence rédactionnelle du rapporteur.
La Commission adopte l’article 32 ainsi modifié.
Article 33
Habilitation à légiférer par ordonnances
Conformément à l’article 38 de la Constitution, le présent article a pour objet d’habiliter le Gouvernement à légiférer par ordonnance pendant une durée de neuf mois. Trois champs d’habilitation différents sont proposés par le projet de loi.
1. Tirer les conséquences rédactionnelles du projet de loi
Le 1° de l’article 33 propose une mesure inédite puisqu’il prévoit qu’une ordonnance viendra modifier les parties législatives de nombreux codes et des dispositions législatives non codifiées afin d’assurer la cohérence des textes au regard des dispositions de la loi.
Ce travail de mise en cohérence rédactionnelle est pourtant normalement effectué dès la phase législative, soit que le Gouvernement a déjà prévu ces modifications lors du dépôt du projet, soit que le Parlement, au fur et à mesure de l’examen du texte, adopte les dispositions de coordination nécessaires. Pour le présent projet de loi, les coordinations sont tellement importantes que le Gouvernement a estimé que les inclure dans le projet de loi le rendrait excessivement lourd et complexe. Il est donc proposé de procéder par ordonnance.
Cette solution ne présente pas que des avantages : elle rend parfois la lecture du projet difficile car, dans l’ignorance des dispositions ayant vocation à être supprimées ou modifiées par ordonnance, on aboutit parfois à des dispositions législatives incompatibles.
Pour autant, il s’agit probablement de la moins mauvaise solution tant le travail de coordination aurait, semble-t-il, inutilement alourdi le travail législatif : le projet d’ordonnance sur lequel travaille le ministère de la santé comporterait déjà cinquante pages… Il s’agit donc une mesure indispensable, compte tenu de l’ampleur des modifications de strictes mises en cohérence des textes, rendues nécessaires par les différents transferts de compétences ou modifications de cadre juridique contenues dans le projet de loi. Cette solution a par ailleurs reçu l’approbation du Conseil d’État, gage de rigueur juridique.
2. Réformer les centres de lutte contre le cancer
Le 2° de l’article 33 vise à habiliter le Gouvernement à réformer par ordonnance les centres régionaux de lutte contre le cancer (CRLCC).
Ces centres, créés en 1945, sont répartis sur 16 régions et fédérés en un réseau de vingt centres à travers leur fédération, créée en 1964, la FNCLCC (association sans but lucratif), qui est une fédération à la fois patronale, médicale et scientifique et qui les représente chaque fois qu’une action collective s’impose.
Actuellement établissements de santé privés à but non lucratif et de caractère hospitalo-universitaire, ces vingt centres participent au service public hospitalier. À ce titre, ils sont financés par l’assurance maladie et sont contrôlés par le ministère de la santé, dans les mêmes conditions que les hôpitaux publics. Dédiés au traitement des cancers, ils assurent des missions de prévention, de recherche, d’enseignement et de soins. Ils représentent au total plus de 4 000 lits dédiés à l’oncologie médicale.
Le conseil d’administration des centres, présidé par le Préfet du département d’implantation (et, pour l’IGR, par le préfet de la région Ile-de-France), est composé notamment de représentants des tutelles et des collectivités hospitalières et universitaires, avec lesquelles les centres passent des conventions. La direction des centres est assurée par un directeur, médecin, nommé par arrêté du ministre chargé de la santé. Ce directeur est assisté d’un secrétaire général et d’une équipe de direction, variable selon les centres, mais qui fait appel à des principes de mélange des cultures professionnelles (gestionnaire, médicale, soignante…) et d’implication des médecins cliniciens aux responsabilités de direction.
Les CLCC, dont le rôle essentiel ne peut être contesté, rencontrent aujourd’hui des difficultés assez identiques à celles des établissements publics, bien que dans des contextes un peu différents :
– Problèmes financiers : le chiffre d’affaire cumulé des CLCC pour 2007 est de 1421 millions d’euros. Leur déficit cumulé est de 14 millions d’euros. Six sont tout justes en excédent et treize en déficit.
– Problèmes de gouvernance : dans certains cas, le directeur médecin n’a pas de formation spécifique de gestionnaire et le secrétaire général n’a pas les moyens de mener une politique de gestion efficiente. Par ailleurs, dans bien des cas, il existe une confusion des financements entre activités cliniques et recherche, qui ne facilite pas la gestion des centres.
– Problèmes de positionnements : dans une logique de T2A, mais aussi positionnés dans un rôle de recours les centres sont parfois très sensibles aux variations de tarifs et peinent à s’adapter aux progrès de la biologie innovante.
Au-delà, le changement de logique introduit par le présent projet de loi repose la question des CLCC dont le statut et le fonctionnement empruntent à la fois au secteur public et au secteur privé. L’ensemble de ces éléments conduit à aligner les CLCC sur un régime financier proche de celui des EPS (EPRD, administration provisoire), tout en maintenant des spécificités de type privé (comme la conférence médicale ou le système de convention collective déterminé au niveau de la FNCLCC).
3. Appliquer la loi à Saint-Barthélémy, Saint-Martin, Saint-Pierre-et-Miquelon et Mayotte
Le 3° prévoit d’habiliter le Gouvernement à prendre les mesures nécessaires pour adapter les dispositions de la loi aux collectivités d’outre-mer citées.
*
La Commission examine un amendement de M. Yves Bur tendant à autoriser le gouvernement à prendre par ordonnance les mesures relevant du domaine de la loi visant à simplifier et améliorer l’organisation et le fonctionnement des ordres de profession de santé.
M. Yves Bur. Cet amendement vise à traduire dans la loi le travail actuellement effectué en commun entre les ordres des professions médicales et le ministère de la santé pour simplifier l’organisation de l’institution ordinale.
M. le rapporteur. Je suis défavorable à cet amendement, car seul le Gouvernement peut être à l’initiative d’une habilitation à légiférer par ordonnance et non un parlementaire.
La Commission rejette cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette un amendement de M. Claude Leteurtre visant à prévoir que le gouvernement est autorisé à prendre par ordonnance les mesures relevant du domaine de la loi et tendant à simplifier et améliorer l’organisation et le fonctionnement des ordres des professions de santé et à tirer les conséquences sur l’organisation ordinale du nouveau statut conféré aux collectivités territoriales de Saint-Barthélemy et Saint-Martin sur la loi du 21 février 2007.
La Commission adopte l’article 33 sans modification.
La Commission examine un amendement de M. Patrick Lebreton prévoyant que les mesures permettant aux établissements de santé des départements et régions d’Outre-mer d’être en capacité d’offrir un niveau de prestation conforme au standard du système hospitalier national feront l’objet d’un plan spécifique.
M. Patrick Lebreton. Cet amendement vise à traduire dans la loi une proposition de notre collègue Alfred Marie-Jeanne, qui, avec raison, soutient l’adoption d’un plan de santé spécifique pour l’Outre-Mer.
M. le rapporteur. La ministre de la santé a pris des engagements en ce sens. Je propose que l’amendement soit retiré, en vue de le déposer en séance, afin que la ministre se prononce publiquement sur ce sujet.
M. Patrick Lebreton. Je maintiens cet amendement.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement.
La Commission adopte l’ensemble du projet de loi ainsi modifié.
*
* *
En conséquence et sous réserve des amendements qu’elle propose, la Commission des affaires culturelles, familiales et sociales demande à l’Assemblée nationale d’adopter le projet de loi n° 1210.
ANNEXES
ANNEXE 1
LISTE DES PERSONNES AUDITIONNÉES PAR LE RAPPORTEUR
(par ordre chronologique)
Ø Fédération hospitalière de France (FHF) : – M. Gérard Vincent, délégué général, et M. Jérémie Sécher, directeur de cabinet
Ø Union nationale des cliniques psychiatriques privées (UNCPSY) – M. Olivier Drevon, président, M. Denis Reynaud, secrétaire général, et M. François Meillier, délégué général
Ø Union nationale de l’aide, des soins et des services à domicile (UNA) – M. Emmanuel Verny, directeur général, Mme Ingrid Ispenian, responsable juridique, et Mme Pauline Sassard, chargée de mission santé
Ø Fédération de l’hospitalisation privée (FHP) – M. Jean-Loup Durousset, président, et M. Philippe Burnel, délégué général
Ø Conseil national de l’Ordre des sages-femmes – Mme Marie-Josée Keller, présidente, et Mme Marianne Benoit Truong Canh, conseillère
Ø Syndicat des médecins libéraux (SML) – M. Christian Jeambrun, président, et M. Jean-Louis Caron, trésorier
Ø Académie nationale de Médecine – M. Pierre Ambroise-Thomas, président honoraire, M. Louis Hollender, et M. René Mornex, membres de l’Académie
M. Claude Larangot-Rouffet, M. Claude Debourguignon, et M. Michel Amiel, membres de la commission Exercice médical en milieu libéral
Ø Conférence des doyens des facultés de médecine – M. Christian Thuillez, président
Ø Conseil national de la formation médicale continue des médecins hospitaliers (CNFMCH) – M. Dominique Bertrand, président, et Mlle Vanessa Lai Fat, chargée de mission
Ø Observatoire national de la démographie des professions de santé (ONDPS) – M. Yvon Berland, président, et Mme Martine Burdillat, secrétaire générale
Ø Coordination médicale hospitalière CMH) – M. François Aubart, président, M. Dominique Valeyre et Mme Sylvie Péron
Ø Direction générale de la santé (DGS) – M. Didier Houssin, directeur général, Mme Sophie Delaporte, directrice générale adjointe, M. François Barastier, chef de cabinet du directeur général de la santé, Mme Véronique Bony, chef du bureau des pratiques addictives, et Mme Stéphanie Portal
Ø MG-France – M. Martial Olivier-Koehret, président, et Mme Peggy Wihlidal, chargée de mission
Ø Agence régionale de l’hospitalisation Rhône-Alpes – M. Jean-Louis Bonnet, directeur
Ø M. Paul Castel, directeur général des hospices civils de Lyon et président de l’Association européenne des directeurs d’hôpitaux, et M. Philippe Vigouroux, directeur général du CHU de Nancy
Ø Conseil national de la formation médicale continue des médecins salariés (CNFMCS) – M. Alain Beaupin, président, M. Dominique Renoult et M. Jean-Paul Zerbib
Ø Association des régions de France (ARF) – M. Michel Autès, président de la commission Santé et affaires sociales et vice-président de la région Nord-Pas-de-Calais
Ø Syndicat des médecins inspecteurs de santé publique – Mme Joëlle Le Moal, membre du bureau
Ø Direction générale de l’action sociale – M. Jean-Jacques Trégoat, directeur général de l’action sociale, M. Philippe Didier-Courbin, chef de service, M. Patrick Risselin, adjoint au sous-directeur des personnes handicapées, et M. Pierre Yves Lenen, adjoint au chef du bureau de la réglementation financière et comptable
Ø Syndicat national des cadres hospitaliers (SNCH) – M. Philippe El Sair, président
Ø Table ronde avec les syndicats de l’Assistance publique-Hôpitaux de Paris (AP-HP) :
– CFDT : Mme Annick Praderes, secrétaire générale, et Mme Annie Pivin, secrétaire générale adjointe
– CFTC : Mme Annie Fages, présidente, et Mme Martine Hedreul-Vittet, secrétaire générale
– FO : M. Daniel Dutheil, secrétaire général, et M. René Valentin, secrétaire
– SNCH : Mme Catherine Latger, directrice-adjointe, et M. André Renaud, directeur-adjoint
– SUD Santé : Mme Marie Christine Fararik, secrétaire générale, et Mme Isabelle Borne, secrétaire générale-adjointe
– USAP-CGT : Mme Rose-Mary Rousseau-Saxemard, secrétaire générale, et M. Christophe Prudhomme, membre du syndicat
Ø Comité de défense de la gynécologie médicale – Mme Noëlle Mennecier, coprésidente, Mme Marie Stagliano, coprésidente, Mme Marie-Annick Rouméas, coprésidente, et Mme Nicole Bernard, membre du bureau
Ø Assemblée des départements de France (ADF) – M. Yves Daudigny, président de la commission des affaires sociales et familiales, sénateur de l’Aisne, M. Jean-Michel Rapinat, chargé des affaires sociales, et Mme Marylène Jouvien, chargée des relations institutionnelles
Ø Conseil national de la formation médicale continue des médecins libéraux (CNFMCL) – M. Bernard Ortolan, président
Ø Association des directeurs d’hôpital (ADH) – M. Jean-Luc Chassaniol, président, Mme Martine Orio, directrice du groupe hospitalier Henri Mondor (APHP), vice-présidente de l’ADH chargée de la formation, M. Frédéric Boiron, directeur du centre hospitalier de Beauvais, vice-président ADH chargé des dossiers d’actualité, M. Christophe Gautier, directeur du centre hospitalier de Pau, vice-président ADH chargé de la promotion du métier et de la solidarité, et Mme Florence Patenotte, responsable communication
Ø Secrétariat général des ministères chargés des affaires sociales – M. Jean-Marie Bertrand, secrétaire général, et M. Daniel Ratier, chargé de mission
Ø Conseil national de l’Ordre des médecins – M. Walter Vorhauer, secrétaire général
Ø Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) –M. Frédéric Van Roekeghem, directeur général, et Mme Sophie Thuot-Tavernier, chargée des relations avec le Parlement
Ø Fédération des syndicats pharmaceutiques de France – M. Philippe Gaertner, président, M. Pierre Fernandez, directeur général, et M. Yves Trouillet, président de l’association pour la pharmacie rurale
Ø Syndicat national des professionnels infirmiers (SNPI) – CFE-CGC – M. Thierry Amouroux, secrétaire général
Ø SOS Médecins – M. Patrick Guérin, président
Ø Union des syndicats des pharmaciens d'officines – M. Gilles Bonnefond, président délégué
Ø Espace généraliste – M. Claude Bronner, président, et M. Pascal Lamy, secrétaire
Ø Fédération nationale des établissements d’hospitalisation à domicile (FNEHAD) –Mme Elisabeth Hubert, présidente, et M. François Bérard, délégué national
Ø Association des médecins urgentistes de France (AMUF) –
M. Patrick Pelloux, président, M. Philippe Crova, délégué régional de Rhône-Alpes, membre du conseil d’administration de l’AMUF, M. Philippe Olivier, délégué régional de Provence-Alpes-Côte d’Azur, membre du conseil d’administration, et M. Frédérick Teissière, membre du conseil d’administration
Ø Table ronde avec les syndicats de biologistes :
– Syndicat national des médecins biologistes (SNMB) – M. Claude Cohen, président
– Syndicat des biologistes (SDB) – M. Jean Benoit, président
– Syndicat des laboratoires de biologie clinique (SLBC) – Mme Hala Sarmini, vice-présidente
Ø Association nationale des hôpitaux locaux (ANHL) – M. Jean-Mathieu Defour, président, et M. Jean-Yves Blandel, directeur de l’hôpital local de Le Palais à Belle-Île
Ø Fédération des établissements hospitaliers et d’aide à la personne (FEHAP) – M. Antoine Debout, président, et M. Yves-Jean Dupuis, directeur général
Ø Conseil national de l’Ordre des chirurgiens-dentistes (ONCD) – M. Christian Couzinou, président, et Mme Patricia Soppelsa, directrice des relations avec le Parlement
Ø Mission interministérielle de lutte contre la drogue et la toxicomanie (MILDT) – M. Etienne Apaire, président
Ø Conseil national de l’ordre des pharmaciens – M. Jean Parrot, président, et M. Claude Ameline, secrétaire général
Ø Table ronde avec les syndicats d’étudiants des professions médicales et paramédicales :
– Fédération nationale des étudiants en soins infirmiers (FNESI) – Mlle Nadège Longo, présidente
– Fédération nationale des étudiants en kinésithérapie (FNEK) – M. Philippe Loup, président
– Fédération nationale des étudiants en orthophonie (FNEO) – Mlle Aurore Demaille, présidente
– Intersyndicale nationale autonome représentative des internes de médecine générale (ISNAR-IMG) – Mlle Bérengère Crochemore, vice-présidente, et Mlle Annabelle Sanselme, trésorière adjointe
– Association nationale des étudiants en médecine de France (ANEMF) – M. Marcellin Goumont
– Union nationale des étudiants en chirurgie dentaire (UNECD) – M. Renaud de Saint-Martin, président, et Mlle Maelyss Bugeaud, vice-présidente
– Association des étudiants en pharmacie de France (ANEPF) – M. Mickaël Groult, président
– Association nationale des étudiants sages-femmes (ANESF) – Mlle Anaïs Bouillet, présidente
Ø Direction de l’hospitalisation et des soins (DHOS) – Mme Annie Podeur, directrice, Mme Anne Badonnel, conseillère technique, M. Gaël Raimbault, chargé de mission, M. Yannick Le Guen, sous-directeur de la qualité et du fonctionnement des établissements de santé, M. Jean-Claude Delnatte, adjoint au sous-directeur des affaires financières, M. Laurent Gravelaine, adjoint au sous-directeur des professions paramédicales et des personnels hospitaliers, M. Philippe Pinton, adjoint de la directrice de organisation des systèmes de soins et M. Étienne Duséhu, conseiller général des établissements de santé, rapporteur des états généraux de l’organisation des soins
Ø Direction de la recherche, des études, de l’évaluation et des statistiques (DREES) – Mme Anne-Marie Brocas, directrice, et Mme Lucille Ollier, sous-directrice chargée de la santé et de l’assurance maladie
Ø Collectif inter-associatif sur la santé (CISS) – M. Christian Saout, président, et M. Nicolas Brun, président d’honneur
Ø Fédération des médecins de France (FMF) – M. Jean-Claude Régi, président
Ø M. Gérard Larcher, président du Sénat, ancien ministre, ancien président de la commission de concertation sur les missions de l’hôpital, Mme Corine Saussé, conseillère technique chargé des hôpitaux et M. Guy Collet, conseiller général des établissements de santé
Ø Table ronde avec les syndicats d’infirmiers :
– Fédération nationale des infirmiers (FNI) – M. Philippe Tisserand, président
– Organisation nationale des syndicats d’infirmiers libéraux (ONSIL) – M. Jean-Michel Elvira, président
– Convergence infirmière : M. Marcel Affergan, président, et M. Gérard Pastore, vice-président
– Syndicat national des infirmiers et infirmières libérales (SNIIL) – Mme Annick Touba, présidente, et M. Pascal Rabier, administrateur national.
– Syndicat national des professionnels infirmiers (SNPI CFE-CGC) – M. Thierry Amouroux, secrétaire général
Ø Table ronde avec les syndicats de chirurgiens-dentistes :
– Union des jeunes chirurgiens dentistes (UJCD) – M. Jacques Levoyer, vice-président
– Confédération nationale des syndicats dentaires (CSND) – M. Jean-Claude Michel, président, et M. Jean-Marc Yvernogeau, directeur
Ø Intersyndicat national des praticiens hospitaliers (INPH) – Mme Rachel Bocher, présidente accompagnée de Mme Marie-Annick Lebot, vice-présidente, M. Jean-Michel Badet, vice- président, et M. Alain Jacob, secrétaire général
Ø Confédération des syndicats médicaux français (CSMF) – M. Michel Chassang, président, M. Christian Espagno, vice-président, M. Michel Combier, président de l’Union nationale des omnipraticiens Français (UNOF), et M. Jean-François Rey, président de l’Union nationale des médecins spécialistes confédérés (UMESPE)
Ø Conférence des directeurs d’Unions régionales des caisses d’assurance maladie (URCAM) – M. Claude Humbert, président, directeur de l’URCAM de Bretagne, et M. Daniel Marchand, directeur de l’URCAM de Provence-Alpes-Côte d’Azur
Ø Agence régionale de l’hospitalisation de Franche-Comté – M. Patrice Bleumont, directeur
Ø Fédération nationale de la mutualité française (FNMF) – M. Daniel Lenoir, directeur général, Mme Isabelle Millet-Caurier, directrice des affaires publiques, et M. Vincent Figureau, responsable du département des relations extérieures
Ø Alliance contre le tabac – Professeur Yves Martinet, président, Mme Emmanuelle Béguinot, directrice du CNCT (association membre de l’Alliance), et Mme Clémence Cagnat-Lardeau, coordinatrice de l’Alliance
Ø Confédération nationale des producteurs de vins et eaux-de-vie de vin à appellations d’origine contrôlées (CNAOC) – Mme Marie-Christine Tarby, présidente de Vin et société, M. Xavier Carreau, vice-président de Vin et Société, et Mme Delphine Blanc, directrice de Vin et société
Ø Conférence nationale des directeurs de centre hospitalier (CNDCH) – M. Angel Piquemal, président
Ø Association des médecins conseillers médicaux (ASCOMED) – Mme Nadine Labaye, présidente, Mme Marie-Claude Boivin, membre du conseil d’administration, et Mme Marie-France Legal, médecin conseil
Ø Conférence des directeurs régionaux des affaires sanitaires et sociales (DRASS) –M. Jean Chappellet, directeur régional des affaires sanitaires et sociales de Provence-Alpes-Côte d’Azur, M. Jean-Pierre Parra, directeur régional des affaires sanitaires et sociales des Pays de la Loire, et M. Jean-Claude Westermann, directeur régional des affaires sanitaires et sociales du Nord-Pas-de-Calais
Ø Comité national de liaison des centres de santé (CNLCS) – Mme Nicole Riou, présidente, M. Richard Lopez, secrétaire général adjoint, et M. Alain Lesiour, membre du bureau
Ø Confédération française démocratique du travail (CFDT) – M. Gaby Bonnand, secrétaire national en charge de l'économie et de la protection sociale, M. Michel Regereau, président de la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), et M. Abdou Ali Mohamed, secrétaire confédéral en charge de la santé
Ø Institut national de prévention et d'éducation pour la santé (INPES) – M. Bertrand Garros, président, et Mme Thanh Le Luong, directrice générale
Ø Union nationale des réseaux de santé (UNRS) – M. Michel Varroud-Vial, vice-président, Mme Noëlle Vescovali, secrétaire générale, et Mme Brigitte Piffoux, membre du conseil d’administration
Ø Fédération Française des masseurs-kinésithérapeutes rééducateurs – M. Alain Bergeau, président, et M. Cyrille Pernot, chargé de la communication
Ø Syndicat national des établissements et résidences pour personnes âgées (SYNERPA) – M. Yves Journel, président, et Mme Florence Arnaiz-Maumé, déléguée générale
Ø Conseil national des professions de l’automobile (CNPA) – M. Marchandier, secrétaire général de la branche des détaillants en carburants
Ø Agence régionale de l’hospitalisation de la région Lorraine – M. Jean-Yves Grall, directeur
Ø Labco – Docteur Eric Souêtre, co-fondateur, président et Mme Coralie France, consultante
Ø Fédération nationale des associations de parents et amis employeurs et gestionnaires d'établissements et services pour personnes handicapées mentales (FEGAPEI) – M. Philippe Calmette, directeur général, Mme Hélène Marie, responsable adjointe du département gestion, évaluation et financement, M. Antoine Fraysse, responsable du service délégations régionales et relations institutionnelles, et M. Thierry Weishaupt, responsable des relations institutionnelles
Ø Fédération nationale des syndicats des praticiens biologistes hospitaliers et hospitalo-universitaires (FNSPBHU) – M. Jean-Gérard Gobert, président
Ø Union nationale interfédérale des œuvres et organismes privés sanitaires et sociaux (UNIOPSS) – M. Dominique Balmary, président, M. Arnaud Vinsonneau, adjoint au directeur général, et Mme Cécile Chartreau, conseillère technique Politiques sanitaires et de santé
Ø Haute autorité de santé – M. Laurent Degos, président, et M. François Romaneix, directeur
Ø Conférence nationale des présidents de commission médicale d’établissement des centres hospitaliers – M. Francis Felllinger, président
Ø Fédération des industries du tabac (FIT) – M. Jean-Paul Truchot, secrétaire général de la FIT, Mme Claudine Le Berre, responsable des relations institutionnelles de la British American tobacco France, M. Denis Fichot, directeur des relations extérieures de la Japan Tobacco France), et M. Jean-Marie Decourchelle, directeur des relations institutionnelles de la Seita (groupe Imperial Tobacco)
Ø Fédération nationale des centres de lutte contre le cancer (FNCLCC) – M. Thomas Tursz, président, et M. Dominique Maigne, délégué général
Ø Fédération nationale des personnes âgées en établissement et de leurs familles (FNAPAEF) – M. Bernard Liot, membre du conseil d’administration
Ø Mutualité sociale agricole (MSA) – M. Gérard Pelhate, président, M. François Gin, directeur général, et M. Pierre-Jean Lancry, directeur de la santé
Ø M. Pierre-Louis Fagniez, conseiller auprès de la ministre de l’enseignement supérieur et de la recherche
Ø Régime social des indépendants (RSI) – M. Gérard Quevillon, président, M. Dominique Liger, directeur général, et M. Philippe Ulmann, directeur de la santé
Ø Association des directeurs des affaires sanitaires et sociales (ADIRASS) – M. Gilles May Carle, directeur départemental des affaires sanitaires et sociales de la Loire, et M. Ramiro Pereira, directeur régional des affaires sanitaires et sociales de la région Midi-Pyrénées
Ø Syndicat national des médecins, chirurgiens, spécialistes et biologistes des hôpitaux publics (SNAM – HP) – M. André Elhadad, président adjoint, M. Dominique Musset, vice-président, et M. Jean-Pierre Esterni, secrétaire général
Ø Syndicat national de l'industrie des technologies médicales (SNITEM) – Mme Odile Corbin, directeur
Ø Union nationale des associations de parents, de personnes handicapées mentales et de leurs amis (UNAPEI) – M. Régis Devoldère, président, et M. Thierry Nouvel, directeur général
Ø Caisse nationale de solidarité pour l'autonomie (CNSA) – M. Laurent Vachey, directeur
Ø Conseil général du Rhône – M. Pierre Jamet, directeur des services
ANNEXE 2
GLOSSAIRE
AFSSAPS |
Agence française de sécurité sanitaire des produits de santé |
AME |
Aide médicale d’État |
ARH |
Agence régionale de l’hospitalisation |
ARS |
Agence régionale de santé |
CGES |
Conseiller général des établissements de santé |
CHT |
Communauté hospitalière de territoire |
CHU |
Centre hospitalier universitaire |
CME |
Commission médicale d’établissement |
CMU |
Couverture maladie universelle (de base) |
CMU-C |
Couverture maladie universelle complémentaire |
CNAMTS |
Caisse nationale d’assurance maladie des travailleurs salariés |
CNAV |
Caisse nationale d’assurance vieillesse |
CNG |
Centre national de gestion |
CODAMUPS |
Comité de l’aide médicale urgente, de la permanence des soins et des transports sanitaires |
CPAM |
Caisse primaire d’assurance maladie |
CPOM |
Contrat pluriannuel d’objectifs et de moyens |
CRAM |
Caisse régionale d’assurance maladie |
CROSMS |
Comité régional de l’organisation sociale et médico-sociale |
CRUPCQ |
Commission de relation avec les usagers et de prise en charge de la qualité |
CSIRMT |
Commission des soins infirmiers, de rééducation et médico-techniques |
DIS |
Diplôme interuniversitaire de spécialisation |
DRASS |
Direction régionale des affaires sanitaires et sociales |
ECN |
Épreuves classantes nationales |
EHESS |
École des hautes études en sciences sociales |
EHPAD |
Établissement d’hébergement pour personnes âgées dépendantes |
EPRD |
État des prévisions de recettes et de dépenses |
EPSI |
Établissement public de santé interhospitalier |
ESMS |
Établissements sociaux et médico-sociaux |
ESPIC |
Établissement de santé privé d’intérêt collectif |
FMESPP |
Fonds de modernisation des établissements de santé publics et privés |
GCS |
Groupement de coopération sanitaire |
GRSP |
Groupement régional de santé |
HAS |
Haute autorité de santé |
IGA |
Inspection générale de l’administration |
IGAS |
Inspection générale des affaires sociales |
MCO |
Médecine, chirurgie, obstétrique |
MIGAC |
Mission d’intérêt général et d’aide à la contractualisation |
MRS |
Mission régionale de santé |
ONDAM |
Objectif national des dépenses de l’assurance maladie |
ONDPS |
Observatoire national de la démographie médicale |
OQOS |
Objectifs quantifiés de l’offre de soins |
PRIAC |
Programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie |
PUI |
Pharmacie à usage intérieur |
SAMU |
Service d’aide médicale urgente |
SMUR |
Structure mobile d’urgence et de réanimation |
SROSM |
Schéma régional de l’organisation sociale et médico-sociale |
URCAM |
Union régionale des caisses d’assurance maladie |
URML |
Union régionale des médecins libéraux |
URPS |
Union régionale des professions de santé |