
N° 1776 ______ ASSEMBLÉE NATIONALE CONSTITUTION DU 4 OCTOBRE 1958 Enregistré à la Présidence de l'Assemblée nationale le 28 juillet 2004. RAPPORT D'INFORMATION déposé en application de l'article 145 du Règlement PAR LA COMMISSION DES AFFAIRES CULTURELLES, sur les établissements et services sociaux et médico-sociaux et présenté Député. ___ INTRODUCTION 7 I.- LE SECTEUR SOCIAL ET MÉDICO-SOCIAL : UNE TENTATIVE DE DÉFINITION 9 A. QUELLES ACTIONS, QUELLES STRUCTURES ? 9 1. Les institutions sociales et médico-sociales 9 2. Les établissements et services sociaux et médico-sociaux 11 B. LA LOI DU 2 JANVIER 2002 RÉNOVANT L'ACTION SOCIALE ET MÉDICO-SOCIALE 18 II.- L'ENFANCE ET L'ADOLESCENCE EN DIFFICULTÉ SOCIALE : UNE SITUATION AGGRAVÉE 23 A. LES INTERVENTIONS ADMINISTRATIVES 23 1. L'accueil des nouveaux-nés et des femmes enceintes 23 2. L'accueil des enfants confiés au service 23 3. Les services de prévention 24 B. LES INTERVENTIONS JUDICIAIRES 24 III.- LA LUTTE CONTRE LA DÉTRESSE SOCIALE : LES CENTRES D'HÉBERGEMENT ET DE RÉINSERTION SOCIALE 27 A. L'ORIGINE DES CENTRES D'HÉBERGEMENT ET DE RÉINSERTION SOCIALE 27 B. LE RÔLE DES CHRS 27 1. Les prestations servies par les CHRS 27 2. Les populations concernées 29 IV.- LE HANDICAP : LES PERSPECTIVES DE LA RÉFORME EN COURS 31 A. L'ENFANCE HANDICAPÉE 31 B. LES ADULTES HANDICAPÉS 40 1. L'accueil des adultes handicapés 40 2. L'accessibilité : une problématique en pleine évolution 43 V.- LA VIEILLESSE : DES PROGRÈS À CONFIRMER 45 A. LES ÉTABLISSEMENTS 46 B. LE MAINTIEN À DOMICILE 47 VI.- LA DÉPENDANCE : UNE MALADIE DES TEMPS MODERNES ? 51 A. LA DÉPENDANCE : QUELLE DÉFINITION ? 51 B. QUELLE POPULATION ? 53 C. LES OUTILS DE L'ÉVALUATION DU NIVEAU DE DÉPENDANCE 57 D. LE TRAITEMENT SOCIAL DE LA DÉPENDANCE : DE L'HOSPICE À L'ALLOCATION PERSONNALISÉE D'AUTONOMIE 60 1. L'allocation compensatrice pour tierce personne 62 2. La prestation spécifique dépendance 63 3. L'allocation personnalisée d'autonomie 64 4. La question du critère de l'âge pour la compensation de la dépendance 66 5. La prestation de compensation du handicap : la fin du critère de l'âge ? 68 VII.- LES PERSONNELS DES SERVICES D'AIDE À DOMICILE ET DES ÉTABLISSEMENTS SOCIAUX ET MÉDICO-SOCIAUX : DES RÉFORMES À POURSUIVRE 73 A. L'ÉTAT DES LIEUX 73 B. LES APPORTS DE LA LOI DU 2 JANVIER 2002 RÉNOVANT L'ACTION SOCIALE ET MÉDICO-SOCIALE 74 C. LE PROJET DE DIRECTIVE EUROPÉENNE 75 D. LA LOI DU 30 JUIN 2004 RELATIVE À LA SOLIDARITÉ POUR L'AUTONOMIE DES PERSONNES ÂGÉES ET DES PERSONNES HANDICAPÉES 76 VIII.- LA RÉNOVATION DU SECTEUR SOCIAL ET MÉDICO-SOCIAL : UNE RÉFORME ABOUTIE ? 79 A. L'AFFIRMATION DU CARACTÈRE DE SERVICE PUBLIC DE L'ACTION MÉDICO-SOCIALE 80 B. LE RENFORCEMENT DU RÔLE DES COMITÉS RÉGIONAUX DE L'ORGANISATION SANITAIRE ET SOCIALE (CROSS) 82 C. LA MISE EN PLACE DE SCHÉMAS OPPOSABLES 84 D. LA RÉFORME DE LA CHAÎNE AUTORISATION-HABILITATION-TARIFICATION 84 E. LA CRÉATION D'UN VÉRITABLE RÉGIME D'ÉVALUATION ET D'ACCRÉDITATION 86 F. LA TARIFICATION DES ÉTABLISSEMENTS POUR PERSONNES ÂGÉES 87 G. LA RECONNAISSANCE PAR LA LOI DES STRUCTURES D'ACCUEIL NON TRADITIONNELLES « LIEUX DE VIE ET LIEU D'ACCUEIL » ET DU STATUT DES FOYERS À DOUBLE TARIFICATION (FDT) 87 H. LA PROTECTION DES SALARIÉS 88 CONCLUSION 89 RECOMMANDATIONS DE LA MISSION D'INFORMATION 89 CONTRIBUTION PRÉSENTÉE PAR LES MEMBRES DE LA MISSION D'INFORMATION APPARTENANT AU GROUPE SOCIALISTE 95 TRAVAUX DE LA COMMISSION 97 ANNEXES 101 COMPOSITION DE LA MISSION D'INFORMATION 101 LISTE DES PERSONNES AUDITIONNÉES PAR LA MISSION D'INFORMATION 103 PROPOSITIONS DU RAPPORT DE M. MICHEL DEBOUT SUR LA MALTRAITANCE 109 RECOMMANDATIONS DE LA COMMISSION D'ENQUÊTE DU SÉNAT SUR LA MALTRAITANCE ENVERS LES PERSONNES HANDICAPÉES 111 La commission des affaires culturelles, familiales et sociales de l'Assemblée nationale a décidé, le 29 avril 2003, de constituer une mission d'information sur les établissements sociaux et médico-sociaux La mission a procédé à quarante-cinq auditions ; elle s'est efforcée de dresser un bilan de la loi du 2 janvier 2002 et d'accompagner les perspectives ouvertes par la réforme de la loi n° 75-534 du 30 juin 1975 d'orientation en faveur des personnes handicapées. Cependant, le champ d'application du secteur social et médico-social excède le seul champ du handicap. Consciente de cette réalité, la mission d'information a souhaité rencontrer les acteurs concernés par le vieillissement, la dépendance dans toutes ses dimensions, la protection de l'enfance et de la jeunesse en danger ainsi que les publics en situation de précarité. Le secteur social et médico-social regroupe de nombreux établissements et services : plus de 24 500 établissements, 1,05 million de lits ou places, plus de 400 000 salariés. Il s'agit d'un secteur qui concerne tous les âges de la vie, de la petite enfance au plus grand âge. Les financements publics qui lui sont consacrés s'élèvent à 84 milliards : 42 milliards par l'assurance maladie, 33 milliards par les départements et 9 milliards par l'État. Depuis quatre ans, le secteur social et médico-social est engagé dans un mouvement de réforme et d'adaptation sans précédent depuis la promulgation des deux lois du 30 juin 1975 respectivement relatives aux personnes handicapées et aux structures sociales et médico-sociales. Par ordre chronologique peuvent être citées : - la loi n° 2001-647 du 20 juillet 2001 relative à la prise en charge de la perte d'autonomie des personnes âgées et à l'allocation personnalisée d'autonomie, modifiée par la loi n° 2003-77 du 1er avril 2003 portant modification de la loi précédente ; - la loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale, qui réforme la loi n° 75-535 du 30 juin 1975 relative aux institutions sociales et médico-sociales ; - la loi n° 2004-626 du 30 Juin 2004 relative à la solidarité pour l'autonomie des personnes âgées et des personnes handicapées ; - le projet de loi, en cours de navette au Parlement, relatif à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées, qui réforme la loi n° 75-534 d'orientation en faveur des personnes handicapées ; - le projet de loi, en cours de navette au Parlement, relatif aux libertés et aux responsabilités locales, qui approfondit l'uvre de décentralisation commencée en 1981. Le présent rapport s'attache en premier lieu à définir les contours du secteur social et médico-social ainsi que les principaux apports de la loi du 2 janvier 2002. Il s'efforce ensuite de rendre compte du champ d'activité du secteur : - l'enfance et l'adolescence en difficulté sociale ; - la lutte contre la détresse sociale à travers les centres d'hébergement et de réinsertion sociale ; - le handicap ; - la vieillesse ; - la question de la dépendance ; - les personnels des services d'aide à domicile et des établissements sociaux et médico-sociaux ; - les perspectives de la rénovation et de l'adaptation du secteur. Enfin, la mission d'information présente, en conclusion, des recommandations. I.- LE SECTEUR SOCIAL ET MÉDICO-SOCIAL : A. QUELLES ACTIONS, QUELLES STRUCTURES ? Il y a lieu d'interroger la réalité recouverte par le vocable « secteur social et médico-social ». S'agit-il des populations susceptibles de bénéficier de prestations par le truchement parfois combiné de l'aide sociale et de l'assurance maladie ? S'agit-il d'un maillage territorial, plus ou moins coordonné, d'actions conduites par des intervenants au sein de structures, d'établissements ou de services ? Devant une telle gageure, il n'est pas inutile de se référer à l'ouvrage d'un des pères fondateur en ce domaine qu'est M. Amédée Thévenet (1) qui indique qu'il s'agit en la matière de : « soutenir, aider, héberger les personnes en difficulté familiale, sociales, physiques, sensorielles ou mentale. Il existe des services intervenant à leur domicile et des établissements, c'est-à-dire « des toits et des murs » pour héberger (personnes âgées...), rééduquer (déficients intellectuels), accueillir (enfants en difficulté), protéger et insérer socialement (personnes en situation d'exclusion). Plus de un million de personnes bénéficient en France de tels équipements. Financés essentiellement par les collectivités publiques ou les organismes de sécurité sociale, ils sont gérés par des personnes morales de droit public ou de droit privé (associations). Ils sont animés par plusieurs centaines de milliers d'éducateurs et de travailleurs sociaux, de médecins, d'infirmières et d'aides soignantes, mais aussi de bénévoles... ». Outre l'éminence de son auteur, cette présentation offre l'intérêt historique de se situer dans la période qui précède la promulgation de la loi n° 2002-2 du 2 janvier 2002 de rénovation de l'action sociale et médico-sociale portant réforme de la loi n° 75-535 du 30 juin 1975 relative aux institutions sociales et médico-sociales. L'article 1er de cette loi, modifié en 1978, disposait : 1. Les institutions sociales et médico-sociales « Sont des institutions sociales ou médico-sociales au sens de la présente loi tous les organismes publics ou privés qui, à titre principal et d'une manière permanente : 1) Mènent, avec le concours de travailleurs sociaux, d'équipes pluridisciplinaires, des actions à caractère social ou médico-social, notamment des actions d'information, de prévention, de dépistage, d'orientation, de soutien, de maintien à domicile ; 2°) Accueillent, hébergent ou placent dans des familles des mineurs ou des adultes qui requièrent une protection particulière ; 3°) Reçoivent des jeunes travailleurs ; 4°) Hébergent des personnes âgées ; 5°) Assurent, en internat, en externat, dans leur cadre ordinaire de vie, l'éducation spéciale, l'adaptation ou la réadaptation professionnelle ou l'aide par le travail aux personnes mineures ou adultes, handicapées ou inadaptées ». Le secteur, pour autant qu'il soit possible de la qualifier de la sorte a, au cours de la dernière décennie, mené un effort remarquable de réflexion sur lui-même comme sur son action et accepté de se moderniser à travers de très conséquentes réformes. Aussi peut-on désormais se reporter à l'article L. 116-1 du code de l'action sociale et des familles tel que rédigé par l'article 1er de la loi n° 2002-2 (2) précitée : « L'action sociale et médico-sociale tend à promouvoir, dans un cadre interministériel, l'autonomie et la protection des personnes, la cohésion sociale, l'exercice de la citoyenneté, à prévenir les exclusions et à en corriger les effets. Elle repose sur une évaluation continue des besoins et des attentes des membres de tous les groupes sociaux, en particulier des personnes handicapées et des personnes âgées, des personnes et des familles vulnérables, en situation de précarité ou de pauvreté, et sur la mise à leur disposition de prestations en espèces ou en nature. Elle est mise en oeuvre par l'Etat, les collectivités territoriales et leurs établissements publics, les organismes de sécurité sociale, les associations ainsi que par les institutions sociales et médico-sociales au sens de l'article L. 311-1 ». Enfin, et pour clore provisoirement cette tentative de définition, il ne peut être que profitable de citer l'article L. 311-1 du même code : « L'action sociale et médico-sociale, au sens du présent code, s'inscrit dans les missions d'intérêt général et d'utilité sociale suivantes : « 1°) Evaluation et prévention des risques sociaux et médico-sociaux, information, investigation, conseil, orientation, formation, médiation et réparation ; « 2°) Protection administrative ou judiciaire de l'enfance et de la famille, de la jeunesse, des personnes handicapées, des personnes âgées ou en difficulté ; « 3°) Actions éducatives, médico-éducatives, médicales, thérapeutiques, pédagogiques et de formation adaptées aux besoins de la personne, à son niveau de développement, à ses potentialités, à l'évolution de son état ainsi qu'à son âge ; « 4°) Actions d'intégration scolaire, d'adaptation, de réadaptation, d'insertion, de réinsertion sociales et professionnelles, d'aide à la vie active, d'information et de conseil sur les aides techniques ainsi que d'aide au travail ; « 5°) Actions d'assistance dans les divers actes de la vie, de soutien, de soins et d'accompagnement, y compris à titre palliatif ; « 6°) Actions contribuant au développement social et culturel, et à l'insertion par l'activité économique. « Ces missions sont accomplies par des personnes physiques ou des institutions sociales et médico-sociales. « Sont des institutions sociales et médico-sociales au sens du présent code les personnes morales de droit public ou privé gestionnaires d'une manière permanente des établissements et services sociaux et médico-sociaux mentionnés à l'article L. 312-1 ». 2. Les établissements et services sociaux et médico-sociaux Pour ce qui concerne les structures, leur diversité est à l'image de celle des publics concernés. Ainsi, les missions d'action sociale et médico-sociale sont accomplies par des personnes physiques ou des institutions sociales et médico-sociales. Par institutions, il faut entendre dans ce contexte, les personnes morales de droit public ou privé gestionnaires de façon permanente des établissements et services sociaux et médico-sociaux. Il peut donc s'agir de l'Etat, des collectivités territoriales et leurs établissements publics (centres communaux d'action sociale), des organismes de sécurité sociale, des associations ou des établissements privés commerciaux. Cette définition inclut également les regroupements d'associations et les fondations. La loi précise que les interventions à but social et médico-social des personnes morales de droit public sont assurées soit par des établissements publics communaux, intercommunaux, départementaux, interdépartementaux ou nationaux, soit par des services non personnalisés. Les structures privées qui gèrent des établissements et services sociaux et médico-sociaux sont essentiellement des associations, des fondations mais aussi des mutuelles ou des sociétés à but lucratif. Les associations ont en charge 60 % des personnes accueillies ; dans le secteur du handicap, elles gèrent 90 % des places. Dans le secteur des personnes âgées, les associations représentent 33 % des places, le secteur privé lucratif 30 % et le secteur public 37 %. L'article L. 312-1 du code de l'action sociale et des familles énumère les établissements et services sociaux et médico-sociaux. Les établissements et services de l'aide sociale à l'enfance Ce sont les établissements ou services prenant habituellement en charge, y compris dans le cadre de la prévention, des mineurs ou des majeurs de moins de 21 ans qui ne peuvent être provisoirement maintenus dans leur milieu de vie habituel, les pupilles de l'Etat, les mineurs faisant l'objet de décisions de placement administrative ou judiciaire, les femmes enceintes et les mères isolées avec leurs enfants de moins de trois ans qui ont besoin d'un soutien matériel et psychologique. Les établissements et services d'enseignement et d'éducation spéciale (3) Il s'agit des établissements et services d'enseignement et d'éducation spéciale qui assurent, à titre principal, une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes handicapés présentant des difficultés d'adaptation. Les établissements visés sont les centres médico-psychopédagogiques (CMPP), les instituts de rééducation, les instituts médico-éducatifs (IME), les instituts médico-pédagogiques (IMP), les instituts médico-professionnels (IMPRO), les services d'éducation spécialisée et de soins à domicile (Seesad), les structures entrant dans le champ de compétence de l'Etat et financés par l'assurance maladie. Les centres d'action médico-sociale précoce (CAMSP) Ces centres accueillent des enfants de moins de 6 ans chez qui un handicap (moteur, mental ou sensoriel) est décelé par un médecin traitant ou par les services de la protection maternelle et infantile. Leurs missions sont le dépistage et un accompagnement sous forme de cure ambulatoire comportant l'action d'une équipe pluridisciplinaire. Article L. 312-1 du code de l'action sociale et des familles I. - Sont des établissements et services sociaux et médico-sociaux, au sens du présent code, les établissements et les services, dotés ou non d'une personnalité morale propre, énumérés ci-après : 1º Les établissements ou services prenant en charge habituellement, y compris au titre de la prévention, des mineurs et des majeurs de moins de vingt et un ans relevant de l'article L. 222-5 ; 2º Les établissements ou services d'enseignement et d'éducation spéciale qui assurent, à titre principal, une éducation adaptée et un accompagnement social ou médico-social aux mineurs ou jeunes adultes handicapés ou présentant des difficultés d'adaptation ; 3º Les centres d'action médico-sociale précoce mentionnés à l'article L. 2132-4 du code de la santé publique ; 4º Les établissements ou services mettant en oeuvre les mesures éducatives ordonnées par l'autorité judiciaire en application de l'ordonnance nº 45-174 du 2 février 1945 relative à l'enfance délinquante ou des articles 375 à 375-8 du code civil ou concernant des majeurs de moins de vingt et un ans ; 5º Les établissements ou services : a) D'aide par le travail, à l'exception des structures conventionnées pour les activités visées à l'article L. 322-4-16 du code du travail et des ateliers protégés définis aux articles L. 323-30 et suivants du même code ; b) De réadaptation, de pré-orientation et de rééducation professionnelle mentionnés à l'article L. 323-15 du code du travail ; 6º Les établissements et les services qui accueillent des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale ; 7º Les établissements et les services, y compris les foyers d'accueil médicalisé, qui accueillent des personnes adultes handicapées, quel que soit leur degré de handicap ou leur âge, ou des personnes atteintes de pathologies chroniques, qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale ou bien qui leur assurent un accompagnement médico-social en milieu ouvert ; 8º Les établissements ou services comportant ou non un hébergement, assurant l'accueil, notamment dans les situations d'urgence, le soutien ou l'accompagnement social, l'adaptation à la vie active ou l'insertion sociale et professionnelle des personnes ou des familles en difficulté ou en situation de détresse ; 9º Les établissements ou services qui assurent l'accueil et l'accompagnement de personnes confrontées à des difficultés spécifiques en vue de favoriser l'adaptation à la vie active et l'aide à l'insertion sociale et professionnelle ou d'assurer des prestations de soins et de suivi médical, dont les centres de soins, d'accompagnement et de prévention en addictologie et les appartements de coordination thérapeutique ; 10º Les foyers de jeunes travailleurs qui relèvent des dispositions des articles L. 351-2 et L. 353-2 du code de la construction et de l'habitation ; 11º Les établissements ou services, dénommés selon les cas centres de ressources, centres d'information et de coordination ou centres prestataires de services de proximité, mettant en oeuvre des actions de dépistage, d'aide, de soutien, de formation ou d'information, de conseil, d'expertise ou de coordination au bénéfice d'usagers, ou d'autres établissements et services ; 12º Les établissements ou services à caractère expérimental. Les établissements et services sociaux et médico-sociaux délivrent des prestations à domicile, en milieu de vie ordinaire, en accueil familial ou dans une structure de prise en charge. Ils assurent l'accueil à titre permanent, temporaire ou selon un mode séquentiel, à temps complet ou partiel, avec ou sans hébergement, en internat, semi-internat ou externat. Les établissements et services relevant de la protection judiciaire de la jeunesse (PJJ) Ces établissements mettent en uvre les mesures éducatives ordonnées par l'autorité judiciaire en application de l'ordonnance n° 45-174 du 2 février 1945 relative à l'enfance délinquante ou des articles 375 à 375-8 du code civil (assistance éducative en faveur des mineurs en danger) ou concernant des majeurs de moins de 21 ans. Les établissements et services d'aide par le travail et la rééducation professionnelle Sont des établissements sociaux et médico-sociaux les établissements ou services d'aide par le travail (qui comprennent notamment les centres d'aide par le travail - CAT), à l'exception des structures conventionnées au titre de l'insertion par l'économique et des ateliers protégés (4) ainsi que les établissements ou services de réadaptation, de pré-orientation et de rééducation professionnelle relevant de l'article L. 323-1 du code du travail qui prévoit que tout travailleur handicapé dont les possibilités d'obtenir ou de conserver un emploi sont effectivement réduites par suite d'une insuffisance ou d'une diminution de ses capacités physiques ou mentales peut bénéficier d'une réadaptation, d'une rééducation ou d'une formation professionnelle, soit dans un centre public ou privé institué ou agréé conformément à la législation spéciale dont relève l'intéressé, soit dans un centre collectif ou d'entreprise. Les établissements et services pour les personnes âgées Il s'agit des établissements et services qui accueillent des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale. Ce sont les établissements d'hébergement pour personne âgées dépendantes ou non (EHPAD, EHPA), les foyers-logements, les services de soins infirmiers à domicile (SSIAD), les services de soins à domicile (SSAD) et les services d'aide à domicile. Les établissements et services pour les personnes handicapées Ce sont les établissements et les services qui accueillent des personnes adultes handicapées, quels que soient leur degré de handicap ou leur âge, ou des personnes atteintes de maladies chroniques. Ils leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale ou bien leur assurent un accompagnement médico-social en milieu ouvert. Il s'agit des foyers d'accueil ou foyers occupationnels, des maisons d'accueil spécialisées (MAS), des services d'auxiliaires de vie et des services de soins, d'aide et d'accompagnement. La loi a également intégré à cet ensemble les foyers d'accueil médicalisés (foyers à double tarification) leur conférant par là une existence légale puisque le Conseil d'Etat, dans un arrêt du 30 juin 1999, avait censuré leur régime (résultant d'une simple circulaire) pour défaut de base légale. La situation des personnes handicapées vieillissantes a été prise en compte par la loi, ces dernières étant accueillies dans ces structures quel que soit leur âge. De fait, dans le régime antérieur, jusqu'à 60 ans, elles bénéficiaient d'un accueil spécifique au titre de leur handicap, puis elles étaient prises en charge en tant que personnes retraitées (5). Les établissements et services pour les personnes en difficulté Ces établissements et services, comportant ou non un hébergement, assurent l'accueil, notamment dans les situations d'urgence, le soutien ou l'accompagnement social, l'adaptation à la vie active ou l'insertion sociale et professionnelle des personnes et familles en difficulté ou en situation de détresse. Il s'agit des centres d'hébergement et de réinsertion sociale (CHRS) et des structures de lutte contre l'exclusion qui en dépendent, des centres d'aide par la vie active, des boutiques de solidarité, des SAMU sociaux et des services d'orientation et de veille sociale. Les établissements et services pour les personnes connaissant des difficultés spécifiques Il s'agit des établissements ou des services qui assurent l'accueil et l'accompagnement de personnes confrontées à des difficultés spécifiques pour favoriser leur adaptation à la vie active et leur apporter une aide à l'insertion sociale et professionnelle ou leur offrir des prestations de soins et de suivi médical. Ce sont notamment les centres de soins, d'accompagnement et de prévention en addictologie. Il peut être rappelé que la loi n° 98-657 du 29 juillet 1998 d'orientation relative à la lutte contre les exclusions a élevé les centres de cure ambulatoire en alcoologie (CCAA) - anciennement dénommés centre d'hygiène alimentaire et d'alcoologie (CHAA) - au rang d'institutions sociales et médico-sociales. La loi du 2 janvier 2002 a remplacé la dénomination de centre de cure ambulatoire en alcoologie par celle de « centre de soins d'accompagnement et de prévention en addictologie » afin de souligner que ces structures sont destinées à toutes les victimes de dépendance toxicomaniaques. Sont également visés les appartements de coordination thérapeutique, dont le mode de financement a été transféré en partie à l'assurance maladie par la loi n° 2002-73 du 17 janvier 2002 de modernisation sociale. Par ailleurs, les missions de ces appartements de coordination thérapeutique ont été élargies aux victimes d'autres maladies chroniques telles la sclérose en plaque ou le syndrome d'immunodéficience acquise (SIDA). Les foyers de jeunes travailleurs Leur régime est défini par les articles L. 351-2 et L. 353-2 du code de la construction et de l'habitation. Ces structures sont gérées par des institutions de formes juridiques variées destinées à assurer une action éducative ou un accompagnement au jeune travailleur de 18 à 30 ans notamment en lui procurant l'hébergement, la nourriture ainsi que des activités culturelles et de loisirs. Les centres de dépistage et de formation Il s'agit d'établissements ou de services, dénommés selon les cas, centres de ressources, centres d'information et de coordination ou centres prestataires de services de proximité, qui mettent en uvre des actions de dépistage, d'aide, de soutien, de formation ou d'information, de conseil, d'expertise ou de coordination au bénéfice d'usagers ou d'autres établissements ou services. La loi précitée du 2 janvier 2002 a ainsi consacré sur le plan du droit les centres de ressources financés par l'assurance maladie. Ils interviennent dans la prise en charge de handicaps rares ou de l'autisme. Entrent aussi dans le champ des structures sociales et médico-sociales d'autres structures susceptibles de prendre en charge des maladies telles l'Alzheimer. Les établissements et services à caractère expérimental Ce sont des structures souples. La loi du 30 juin 1975 ne permettait que des dérogations aux normes minimales quantitatives et qualitatives d'équipement et de fonctionnement pour des réalisations à caractère expérimental. Au cours de l'examen de la loi du 2 janvier 2002, le gouvernement avait exposé qu'il s'agissait de permettre des prises en charge nouvelles, de panacher les publics, de déroger aux conditions d'âge et aux normes techniques et de permettre une réponse interrégionale pour certains problèmes particuliers. Le tableau ci-dessous reprend cette nomenclature en précisant, pour chaque type d'établissement, l'autorité responsable et l'autorité de financement. Champ d'application de la loi du 2 janvier 2002
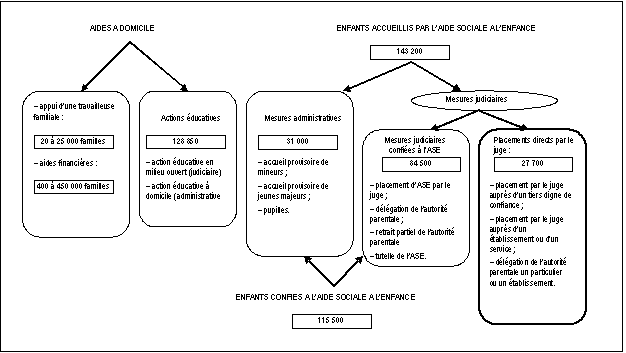
Sources : Actualités sociales hebdomadaires. B. LA LOI DU 2 JANVIER 2002 RÉNOVANT L'ACTION SOCIALE ET MÉDICO-SOCIALE Quatre axes ont structuré cette réforme : - Placer l'usager au cur du dispositif. Ce souci a trouvé sa traduction dans des éléments tels que le contrat de séjour, le conseil de la vie sociale au sein des établissements, le livret d'accueil et le projet d'établissement ou de service. - Elargir le champ des missions de l'action sociale médico-sociale notamment en diversifiant la nomenclature des établissements et services. Ainsi, le nombre des types d'établissements et services a-t-il été augmenté. Certaines structures se sont vues attribuer une base légale qui leur faisait défaut. L'accueil à domicile de personnes âgées et handicapées, comme l'accueil temporaire, ont été reconnus par la loi. - Instituer, dans la mesure du possible, une planification sociale et médico-sociale par le truchement de l'élaboration de schémas d'organisation sociale et médico-sociale. Dans l'esprit de la loi de 2002, la primeur est donnée à l'échelon départemental, les cadres nationaux et départementaux sont précisés. A cet égard la loi en cours de navette relative aux responsabilités locales confère, à travers deux articles, un rôle accru aux départements dans le domaine de l'action sociale et médico-sociale, ainsi que la responsabilité de l'élaboration du schéma départemental de l'organisation sociale et médico-sociale. Sur le premier point, ce texte confie au département un rôle central puisque c'est à lui seul qu'il reviendra désormais de définir les orientations et la mise en uvre de l'action sociale et médico-sociale et d'en coordonner l'ensemble des acteurs. Sur le deuxième point, sera transféré au département le soin d'élaborer un document unique (schéma) tout en conservant au représentant de l'Etat dans le département certaines prérogatives relatives aux établissements relevant de sa compétence. L'encadré ci-dessous précise la nature et le mode d'élaboration des schémas. Les schémas d'organisation sociale et médico-sociale aux termes de la loi Le schéma national Ce schéma concerne les établissements ou services qui accueillent des catégories de personnes pour lesquelles les besoins ne peuvent être appréciés qu'au niveau national ; il s'agit essentiellement de la prise en charge des handicaps rares (c'est-à-dire ayant une prévalence inférieure à un pour dix mille habitants). Ce schéma est arrêté par le ministre chargé des affaires sociales, après avis du comité national de l'organisation sociale et médico-sociale (CNOSS). Il est également transmis pour information aux comités régionaux de l'organisation sociale et médico-sociale (CROSS) et aux conférences régionales de santé. La consultation du CNOSS sur le schéma national est ainsi prévue en raison de son rôle en matière d'analyse de l'évolution des besoins sociaux et médico-sociaux et de définition de priorités. Le schéma régional La loi n° 2002-2 n'ayant pas modifié la répartition des compétences en matière d'action sociale, essentiellement partagées entre l'Etat et le département, le schéma régional ne constitue que l'agrégation des éléments des schémas départementaux relevant de la compétence de l'Etat. Ainsi, les éléments des schémas départementaux d'une même région, afférents aux établissements et services relevant de la compétence de l'Etat, sont-ils regroupés dans un schéma régional fixé par le représentant de l'Etat dans la région. Préalablement à sa réalisation, l'avis du CROSS est requis. La consultation du CROSS sur les schémas régionaux est prévue en conséquence du rôle conféré à cet organisme en matière d'analyse de l'évolution des besoins sociaux et médico-sociaux et de définition de priorités. Il s'agit, en outre de prendre en compte des dessertes interdépartementales d'établissements et de services relevant de la compétence exclusive de l'Etat. Ce schéma est ensuite transmis pour information aux présidents des conseils généraux concernés. Comme les schémas départementaux, il l'est également à la conférence régionale de santé et au CROSS. Les schémas régionaux intègrent aussi les schémas régionaux spécifiques, élaborés par le préfet de région, relatifs : - aux centres de soins, d'accompagnement et de prévention en addictologie (dans ce cas, ils sont arrêtés après avis du CROSS) ; - aux centres de rééducation professionnelle (dans cette hypothèse, l'avis du CROSS est préalablement recueilli ainsi que celui du comité régional de l'emploi et de la formation professionnelle et celui du conseil régional). Actuellement, le degré de droit commun de la planification demeure le département mais le schéma relève de la compétence conjointe de l'Etat et du département. Le schéma départemental Les schémas départementaux concernent l'ensemble des établissements et services sociaux et médico-sociaux à l'exception des établissements ou services de réadaptation, de pré-orientation et de rééducation professionnelle et des établissements et services à caractère expérimental. Selon la loi de 2002, le schéma départemental n'est arrêté qu'après deux avis préalables : celui du comité régional de l'organisation sociale et médico-sociale (CROSMS) et celui de la commission départementale consultative. Celle-ci comprend notamment des représentants des collectivités territoriales, des professions sanitaires et sociales, des institutions sociales et médico-sociales et des personnes accueillies par ces institutions ou susceptibles de l'être. L'ordonnance n° 2003-850 du 4 septembre 2003 portant simplification de l'organisation et du fonctionnement du système de santé ainsi que des procédures de création d'établissements ou de services sociaux ou médico-sociaux soumis à autorisation a depuis lors supprimé la commission départementale consultative. Le schéma départemental est, en principe, arrêté conjointement par le représentant de l'Etat dans le département et par le président du conseil général. Auparavant il était établi par le président du conseil général. En cas de désaccord, le représentant de l'Etat dans le département et le président du conseil général arrêtent chacun un schéma départemental pour les établissements et services relevant de leur champ de compétence respectif. - Améliorer la coordination des décideurs, des acteurs et clarifier leurs relations. La loi de 2002 a aussi impliqué les établissements et services dans une procédure d'évaluation. Auto-évaluation tous les cinq ans communiquée à l'autorité administrative et, d'autre part, évaluation par un organisme externe. Enfin, un Conseil national de l'évaluation sociale et médico-sociale est institué ; le décret n° 2003-1134 du 26 novembre 2003 en précise la composition et les missions. La création, la transformation ou l'extension d'établissements ou de services sociaux et médico-sociaux et des lieux de vie est soumise à un dispositif d'autorisation rénové. La loi rend plus efficaces les procédures de fermeture des établissements pour des motifs liés à la sécurité ou au bien-être physique et moral des personnes. Le texte actuellement en navette, relatif à l'égalité des droits et des chances, à la participation et la citoyenneté des personnes handicapées modifie partiellement ce régime de fermeture ; il confère au président du conseil général le pouvoir, dans certaines circonstances, de prononcer la fermeture des établissements hébergeant des personnes handicapées, alors qu'aujourd'hui, le représentant de l'Etat dans le département a seul ce pouvoir. En cas de carence du président du conseil général ou de désaccord entre les deux autorités, un pouvoir de substitution est également conféré au représentant de l'Etat dans le département. De fait, le pouvoir de fermeture est reconnu à l'autorité qui a délivré l'autorisation de la structure concernée. Le représentant de l'Etat dans le département a le pouvoir d'autoriser et de fermer les établissements pour enfants handicapés, les CAT et établissements de rééducation professionnelle ainsi que les maisons d'accueil spécialisées (MAS). Les foyers d'accueil médicalisés sont autorisés et fermés conjointement par le président du conseil général et le représentant de l'Etat dans le département. Les foyers d'hébergement et foyers occupationnels sont autorisés et fermés par le président du conseil général. Une trentaine de décrets d'application ou arrêtés sont nécessaires à la mise en uvre de la loi du 2 janvier 2002. A l'heure où s'écrivent ces lignes, la moitié a été publiée. Il n'est donc pas possible de dire, à ce stade, que cette loi a commencé de produire pleinement ses effets. II.- L'ENFANCE ET L'ADOLESCENCE EN DIFFICULTÉ SOCIALE : L'article L. 221-1 du code de l'action sociale et des familles définit l'aide sociale à l'enfance comme un service non personnalisé du département chargé de missions déterminées en matière de protection de l'enfance parmi lesquelles figurent les actions de prévention généralisée en faveur des mineurs ou des jeunes majeurs de moins de 21 ans confrontés à de graves difficultés sociales ou présentant des risques d'inadaptation sociale, les actions de prévention spécialisées en matière de maltraitance, ainsi que la charge des mineurs qui lui sont confiés. Le système français de la protection de l'enfance est organisé autour d'interventions administratives et judiciaires complémentaires. A. LES INTERVENTIONS ADMINISTRATIVES Dans le domaine de l'intervention administrative, trois types d'établissements ou services peuvent être distingués : 1. L'accueil des nouveau-nés et des femmes enceintes - Les maisons maternelles. Les mères peuvent y êtres accueillies pendant leur grossesse et jusqu'à trois mois après l'accouchement, elles y trouvent une aide morale et matérielle. - Les hôtels maternels. Ils peuvent accueillir des mères en difficulté pour une durée supérieure à trois mois et dont le maximum est, en principe, fixé à un an. 2. L'accueil des enfants confiés au service - Le foyer de l'enfance. Il peut inclure plusieurs établissements, leur mission est d'accueillir les enfants confiés à l'aide sociale à l'enfance mais aussi de permettre leur orientation avant un placement familial par exemple. - Les maisons d'enfants à caractère social (MECS). Ce sont des structures en général privées chargées d'accueillir à plus ou moins long terme des mineurs confiés à l'aide sociale à l'enfance et financées généralement sur un prix de journée. - Les établissements spécialisés. L'aide sociale à l'enfance est amenée à collaborer avec des institutions privées spécialisées, en général constituées sous forme d'association. A cette fin, des conventions sont passées par le conseil général avec les établissements ou services concernés. - Les familles d'accueil. Les assistantes maternelles sont des salariées de l'aide sociale à l'enfance qui sont obligatoirement agréées pour exercer leur activité. A cet égard, il convient de noter qu'un projet de loi en navette, relatif aux assistants maternels et aux assistants familiaux, améliore le régime de cette profession, en, distinguant deux dénominations pour les deux métiers de garde non permanente et de garde permanente - les assistants maternels et les assistants familiaux -, et en apportant de nombreuses autres innovations. Ils sont organisés autour de circonscriptions ou de secteurs et sont composés d'équipes pluridisciplinaires comprenant des assistants de service social, des travailleuses familiales, des éducateurs... B. LES INTERVENTIONS JUDICIAIRES Ces interventions ont plusieurs objets : - Aménager les droits d'autorité parentale et leurs conditions d'exercice (il s'agit de l'assistance éducative). - Porter sur l'exercice même des droits (délégation parentale) ou sur leur existence (retrait de l'autorité parentale). - Organiser la situation juridique d'un mineur en situation d'abandon. - Suppléer l'absence de détenteur de l'autorité parentale (il s'agit de la tutelle de droit commun). Il faut encore préciser que, dans le cadre de la protection judiciaire des mineurs, outre les décisions relevant de l'assistance éducative stricte prononcées par le juge des enfants, le tribunal des enfants prononce des décisions relevant du droit pénal. Ces mesures sont de protection, d'assistance, de surveillance et d'éducation. A cet égard, il peut être rappelé l'existence des centres éducatifs renforcés dont le rôle est de surseoir, par le truchement d'un hébergement temporaire, à l'incarcération. La loi n° 2002-1138 du 9 septembre 2002 d'orientation et de programmation pour la justice a créé les centres éducatifs fermés (CEF). Le graphique ci-dessous retrace le nombre des placements prononcés pour l'année 1998 en fonction de la nature des décisions.
Aide sociale à l'enfance - données 1998 Source : DREES - Enquête aide sociale En 1998, plus de 270 000 enfants, soit un peu plus de 1,5 % des enfants et adolescents de 21 ans et moins, bénéficiaient d'un placement ou d'une prise en charge en action éducative, au titre de l'aide sociale à l'enfance (ASE). Depuis 1992, ce nombre a augmenté de 5 % alors que le nombre total d'enfants et d'adolescents a diminué de plus de 3 %. 140 000 enfants et adolescents sont accueillis par l'aide sociale à l'enfance (ASE) et bénéficient d'un placement : au cours des années 80, leur nombre a diminué de plus de 20 %. Le nombre d'enfants ayant bénéficié d'une action éducative a, quant à lui, augmenté de plus de 27 % entre 1984 et 1998, pour atteindre 130 000. D'après une analyse réalisée à partir des enquêtes sur l'aide sociale depuis 1973, la judiciarisation des mesures d'aide sociale à l'enfance s'est développée depuis la décentralisation. La part des enfants confiés à l'aide sociale et bénéficiant de mesures judiciaires s'est accrue à partir de 1983 pour atteindre près de 75 % en 1998. Bénéficiaires de l'aide sociale à l'enfance au 31 décembre 1999
Source : DREES - enquête Aide sociale. Bénéficiaires de l'aide sociale à l'enfance en 1999
Sources : DREES, Etudes et résultats, n° 114, novembre 2001. III.- LA LUTTE CONTRE LA DÉTRESSE SOCIALE : A. L'ORIGINE DES CENTRES D'HÉBERGEMENT ET DE RÉINSERTION SOCIALE Une étude de la DREES (6) situe l'origine des centres d'hébergement et de réinsertion sociale dans la loi du 13 avril 1946. Ce texte décidait en effet la fermeture des maisons de tolérance et tendait au renforcement de la lutte contre le proxénétisme. Il prévoyait également l'aménagement d'établissements destinés à accueillir les personnes se livrant précédemment à la prostitution en vue de leur reclassement. Ainsi se développèrent les centres de reclassement féminin, dont certains existaient avant la loi d'avril 1946. Leur accès a ensuite été progressivement étendu aux personnes sortant d'hôpital ou libérées de prison. Il s'agissait alors de faciliter la réinsertion de personnes ne disposant pas de relais à leur sortie et d'éviter que l'absence de logement ne compromette leur rétablissement. Puis les « vagabonds aptes au reclassement » ont été concernés et enfin en 1974, tout adulte ou famille en difficulté sociale. La loi n 98-657 du 29 juillet 1998 d'orientation relative à la lutte contre les exclusions dispose que « bénéficient, sur leur demande, de l'aide sociale pour être accueillies dans des centres d'hébergement et de réinsertion sociale publics ou privés les personnes et familles qui connaissent de graves difficultés, notamment économiques, familiales, de logement, de santé ou d'insertion, en vue de les aider à accéder ou à recouvrer leur autonomie personnelle et sociale ». Ce texte modifie également les missions des CHRS en les élargissant à accueil de jour, aux missions de coordination et de veille sociale, etc. 1. Les prestations servies par les CHRS L'hébergement et la réinsertion sociale Cette activité vise à réinsérer des adultes et familles en difficulté sociale en mettant en oeuvre un projet avec elles. Elle suppose que des actions soient entreprises pour permettre à la personne prise en charge de retrouver une autonomie. Ces actions peuvent avoir pour objet la situation administrative de la personne (ouverture de droits, obtention de papiers administratifs, etc.), l'emploi, le logement, la santé, les ressources, etc. La personne est hébergée au titre de l'aide sociale à l'hébergement (ASH) que son hébergement soit assuré dans une structure collective (vie communautaire avec des services communs) ou non. Cette activité correspond à l'hébergement (gîte et couvert), dans la durée, d'adultes ou de familles en difficulté sociale sans la mise en oeuvre d'un projet de réinsertion. La personne est hébergée au titre de l'ASH que son hébergement soit ou non collectif. Cet hébergement se caractérise par une prise en charge immédiate de toute personne et par une durée de quelques jours (quinze au maximum). Dans ce type d'hébergement, il n'y a pas de réinsertion sociale. La personne est hébergée au titre de l'ASH. Les établissements qui ouvrent uniquement avant la nuit, hébergent pour la nuit et ferment le matin venu, relèvent toujours de l'hébergement d'urgence. Les personnes hébergées par ce type d'établissement peuvent pourtant les fréquenter sur une longue période. C'est la possibilité pour une personne de se rendre dans un lieu d'accueil afin d'y bénéficier d'une prestation (disposer d'un vestiaire, prendre une douche, participer à des activités, prendre un repas, « se poser », etc.). L'accueil-orientation territorialisé Cette prestation consiste à accueillir des personnes sur place ou par téléphone (notamment dans le cadre de la gestion du numéro 115) et de les orienter après « un bilan social ». Elle implique l'existence d'un réseau de structures (CHRS, foyer de jeunes travailleurs, etc.) et d'une gestion centralisée des places disponibles dans ces structures. Le suivi social en dehors de l'établissement Cette prestation de durée limitée s'effectue en dehors des logements agréés au titre du CHRS. Les personnes suivies peuvent avoir été hébergées auparavant par les établissements et continuer à bénéficier d'une aide des travailleurs sociaux de l'établissement afin de consolider leur insertion (suivi social en aval). Le suivi social peut également éviter un hébergement en établissement (suivi social en amont). Les activités professionnelles en atelier A l'exclusion de la participation en nature aux travaux liés au fonctionnement quotidien de l'établissement, il s'agit des activités des ateliers et des centres d'adaptation à la vie active (CAVA), qui vendent leur production. La rémunération peut être un pécule, une rémunération de stage, un salaire, etc. Les personnes sont hébergées ou non au sein de l'établissement. Au 1er janvier 1998, 745 CHRS disposaient de 30 750 places d'hébergement et de réadaptation sociale. Ces 745 CHRS employaient 8 100 personnes en équivalent temps plein. Ils accueillaient 22 200 personnes dont 15 700 adultes et 6 500 enfants. La plupart des adultes hébergés vivent seuls et sans enfant (67 %). Les autres vivent en famille : adultes isolés avec enfants, adultes en couple avec ou sans enfants. Les familles sont le plus souvent monoparentales. Au cours des douze dernières années, le nombre des adultes isolés dans les CHRS a décru alors que celui des familles monoparentales a augmenté. Cette évolution a eu pour conséquence de féminiser la population hébergée en CHRS : près de neuf fois sur dix, les familles monoparentales sont constituées d'une mère et de ses enfants. Les femmes demeurent toutefois moins nombreuses que les hommes : 39 % contre 61 %. Afin de ne pas ajouter, au choc consécutif à la perte du logement, le choc supplémentaire d'une séparation, les CHRS hébergent parents et enfants. Alors qu'il y a douze ans, ces enfants occupaient 22 % des places, ils en occupent aujourd'hui 29 %. Cette progression est à la fois due au plus grand nombre de familles monoparentales prises en charge et à un nombre d'enfants plus élevé par famille accueillie. Au 1er janvier 1998, 6 500 jeunes enfants étaient ainsi hébergés : la moitié d'entre eux avait moins de six ans. Les adultes en hébergement de réinsertion sociale sont jeunes : 60 % avaient moins de trente-cinq ans au 1er janvier 1998. On relève que les femmes isolées sans enfant sont beaucoup plus jeunes que les hommes dans la même situation. La moitié d'entre elles a moins de vingt-cinq ans, contre 27 % pour les hommes. De fait, ces derniers constituent une population plus hétérogène composée de jeunes mais également de personnes plus âgées : 23 % des hommes isolés sans enfant ont ainsi quarante-cinq ans et plus (graphiques 3 et 4). En douze ans, la proportion des moins de vingt-cinq ans est restée globalement stable : 29 % en 1998 contre 31 % en 1985. Sur la même période, les responsables de familles monoparentales sont devenus plus âgés en moyenne. En 1985, 30 % avaient moins de vingt-cinq ans et 5 % plus de quarante-quatre ans. Douze ans plus tard, seuls 18 % d'entre eux ont moins de vingt-cinq ans tandis que 10 % ont plus de quarante-quatre ans. Le graphique ci-dessous retrace la situation des adultes hébergés en CHRS entre 1985 et 1998. Situation des adultes en CHRS entre 1985 et 1998
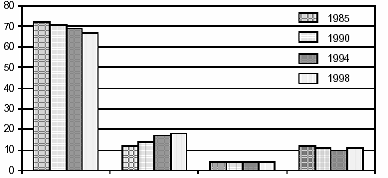
IV.- LE HANDICAP : LES PERSPECTIVES DE LA RÉFORME EN COURS A l'heure où sont écrites ces lignes, la loi relative à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées, réformant la loi n° 75-534 du 30 juin 1975 d'orientation en faveur des personnes handicapées (sur jumelle de la loi n° 75-535 relative aux institutions sociales et médico-sociales) est en cours de navette au Parlement. Ce texte apporte des modifications substantielles qui concernent de façon directe le secteur social et médico-social. L'exploration sociologique et statistique dans le domaine du handicap a accompli des progrès remarquables qui méritent d'être salués par la mission d'information. Si besoin était d'en faire la preuve, il n'y aurait, parmi bien des publications, qu'à se référer à l'étude « Le handicap en chiffre », fait par le Centre technique national d'études et de recherches sur les handicaps et les inadaptations (CTNERHI), la Direction générale de l'action sociale (DGAS) et la Direction de la recherche, des études, de l'évaluation et des statistiques (DREES). D'après ce document, au 31 décembre 2001, plus de 107 000 enfants et adolescents sont accueillis dans 1 981 établissements médico-éducatifs et plus de 23 000 sont suivis par 911 services d'éducation spéciale et de soins à domicile (SESSAD). Environ 3 % de jeunes adultes n'ayant pas trouvé de place dans les structures pour adultes handicapés y sont maintenus au titre de « l'amendement Creton ». A la même date, on dénombre, pour les adultes : - 1 294 foyers d'hébergement, qui accueillent 38 244 personnes ; - 1 083 foyers occupationnels, qui accueillent 4 142 personnes ; - 278 maisons d'accueil spécialisées (MAS), qui accueillent 14 037 personnes ; - 360 foyers d'accueil médicalisés (anciennement foyers à double tarification), qui accueillent 9 044 personnes. - 1 419 centres d'aide par le travail (CAT), qui accueillent 96 651 personnes ; - 468 ateliers protégés, qui accueillent 16 651 personnes. Le tableau ci-après énumère les populations de jeunes handicapés en fonction de la prévalence de leurs déficiences. Prévalence des déficiences
NB : Les prévalences sont calculées par rapport à la population des enfants appartenant aux mêmes générations et résidant dans les départements concernés lors du recensement de 1990 (1) Source : Etude « Le handicap en chiffre » précitée. (2) Le même enfant peut être compté plusieurs fois à l'intérieur de chaque groupe s'il est affecté de plusieurs déficiences. Le nombre total de déficiences est donc supérieur au nombre d'enfants. Par contre, le même enfant ne peut figurer à la fois dans le premier et le second groupe. Il n'est pas inutile de s'arrêter sur l'autisme car la réalité quantitative comme qualitative de cette forme de handicap semble seulement commencer à être mise en lumière. Dans son rapport : « La situation des personnes autistes en France » remis en septembre 2003 au Premier ministre, notre collègue Jean-François Chossy propose les chiffres suivants : pour un taux de prévalence de 4 à 5 et jusqu'à 6 pour 10 000 dans l'autisme sévère 6 200 à 8 000 enfants seraient autistes en France. Les établissements et services pour enfants et adolescents handicapés se sont développés à partir des années 1950, essentiellement du fait de la croissance du nombre d'établissements pour enfants déficients intellectuels. Après une baisse au milieu des années 1970, le nombre total de places d'éducation spéciale est resté stable à hauteur de 130 000 depuis les années 1980. Néanmoins, la répartition du nombre de places entre les différents établissements et services a connu des modifications. Le nombre de places offertes en SESSAD a augmenté, passant de 6 577 en 1987 à 22 835 en 2001. Par ailleurs, l'offre de places en établissements pour polyhandicapés a augmenté de 522 en 1987 à 4 215 en 2001 à la suite, notamment, de reconversions ou requalifications d'établissements d'éducation spéciale pour enfants et adolescents déficients intellectuels. Le taux d'équipement pour l'ensemble des structures est de 8,4 places pour 1 000 jeunes de 0 à 19 ans. Il a augmenté de 7 % depuis 1987. Le tableau suivant recense les établissements et services pour enfants et adolescents handicapés en 2001. L'évolution de l'activité des établissements et services d'éducation spéciale Données au 31 décembre 1997 et 2001
* En 1997, certains services étaient rattachés à des établissements d'éducation spéciale, on parlait dans ce cas de SESSAD non autonomes. Les places de ces derniers sont comptabilisées avec les SESSAD et non pas avec les établissements auxquels ils sont rattachés. Par contre, pour le nombre de structures, seuls les SESSAD autonomes sont comptabilisés. Sources DREES, Etudes et résultats, n° 288, février 2004 Pour mémoire, il est rappelé que plus de huit structures sur dix (établissements comme services) intervenant auprès d'enfants handicapés sont gérées par des associations. Leur financement est pris en charge par l'assurance maladie, sous forme de prix de journée pour les établissements ou de dotation globale pour les services, la part dédiée à l'enseignement étant financée par l'Etat au titre de l'éducation nationale. Parmi ces structures, les services d'éducation spéciale et de soins (SESSAD) interviennent sur les lieux de vie des enfants : famille, crèche, école. Autre évolution heureuse du secteur : le nombre de places en internat diminue au profit des soins à domicile. Ainsi, entre 1997 et 2001, le nombre de places en internat a diminué passant de 48 325 à 44 995, leur proportion passant alors de 38 % à 34,5 %. Au cours de la même période, le nombre des places en semi-internat et externat passait de 61 090 à 63 240. Il faut encore remarquer que la part de l'internat est variable selon les types établissements : 35 % pour les établissements accueillant des enfants déficients intellectuels et près des deux tiers pour les instituts de rééducation. Par ailleurs, il faut saluer la meilleure prise en charge du polyhandicap. Les établissements dédiés aux enfants polyhandicapés sont ceux dont le nombre a cru de la façon la plus significative entre 1997 et 2001 : + 11 % soit 428 places supplémentaires. L'étude précitée de la DREES attribue ce phénomène à un double mouvement : une politique volontariste de création de places pour les enfants polyhandicapés et la réforme des « annexes XXIV » qui a explicitement consacré la catégorie « établissement pour enfants polyhandicapés ». Pour mémoire, les dispositions de l'article 1er de l'annexe XXIV au décret n° 89-798 du 27 octobre 1989 sont rappelées. Article 1er de l'annexe XXIV au décret n° 89-798 du 27 octobre 1989 « Sont visés par la présente annexe les établissements et services qui prennent en charge des enfants ou adolescents présentant un handicap grave à expression multiple associant déficience motrice et déficience mentale sévère ou profonde et entraînant une restriction extrême de l'autonomie et des possibilités de perception, d'expression et de relations. « Ce polyhandicap éventuellement aggravé d'autres déficiences ou troubles nécessite le recours à des techniques spécialisées pour le suivi médical, l'apprentissage des moyens de relation et de communication, le développement des capacités d'éveil sensori-moteur et intellectuelles concourant à l'exercice d'une autonomie optimale. » Cette modification a conduit des établissements pour enfants déficients intellectuels ou moteurs qui accueillaient déjà des enfants polyhandicapés à se reconvertir en établissements ou sections pour enfants polyhandicapés. Dans le domaine de la scolarisation des enfants et adolescents handicapés, de sérieux progrès restent à accomplir. A la rentrée 1999, le nombre de jeunes handicapés « intégrés individuellement » s'élevait à 27 900 dans le premier degré, 17 200 dans le second degré et 7 000 dans l'enseignement supérieur, représentant ainsi 0,4 % de la population scolaire dans le premier degré et 0,3 % dans le second degré et l'enseignement supérieur. Ces chiffres englobent toutefois des situations très hétérogènes allant de la scolarisation à temps plein dans une classe « ordinaire » à la présence dans cette classe quelques heures par semaine. Les enfants déficients mentaux ou psychiques sont sous-représentés parmi les jeunes handicapés intégrés individuellement dès le premier degré et plus encore dans le secondaire. A la rentrée 1999, 51 000 jeunes handicapés étaient scolarisés dans des classes spécialisées. La quasi-totalité des enfants « intégrés collectivement » (96 %) relèvent du premier degré et fréquentent une classe d'intégration scolaire (CLIS). Ils représentent 0,8 % des élèves du premier degré. Seuls 2 800 jeunes handicapés sont scolarisés dans des classes spécialisées dans le second degré : les unités pédagogiques d'intégration (UPI), destinées à permettre la poursuite de la scolarité des enfants issus de CLIS, sont encore trop peu nombreuses pour remplir pleinement cet objectif (303 en 2000 contre 4 714 CLIS). Les enfants handicapés scolarisés en CLIS ou en UPI sont généralement plus âgés que l'ensemble des élèves, présentent par rapport à eux un retard scolaire important et sont plus souvent des garçons. 1 200 élèves handicapés fréquentent un établissement régional d'enseignement adapté (EREA). Enfin, 70 000 jeunes handicapés sont scolarisés à temps plein dans un établissement médico-éducatif. Au 31 décembre 1995, les structures médico-sociales accueillaient 115 000 enfants dont 76 % étaient scolarisés (soit 87 400 enfants) : 60 % scolarisés à temps plein dans ces structures (soit 70 000 enfants), 13 % intégrés à temps plein dans une classe d'un établissement de l'éducation nationale et 4 % à temps partiel. La non-scolarisation pour 24 % d'entre eux est-elle due aux lacunes de la prise en charge ou à des limitations découlant de l'état de santé des enfants ? L'absence de scolarisation est très liée à la déficience : en établissement, 94 % des enfants ayant un polyhandicap et 78 % de ceux qui ont un retard mental profond et sévère ne sont pas scolarisés. Ces proportions sont plus faibles pour les enfants souffrant d'une déficience visuelle totale (13 % de non scolarisés en établissement), d'un retard mental léger (8 %), ou d'un trouble du comportement (11 %), mais plus difficiles à expliquer. Les enfants hospitalisés pendant de longues périodes se trouvent dans une situation de handicap dans la mesure où certains d'entre eux souffrent de maladies chroniques invalidantes, qui entravent de façon majeure leur scolarisation. Près de 13 000 élèves sont accueillis dans des établissements hospitaliers qui ont une fonction d'enseignement, pour toute l'année pour la moitié d'entre eux. Enfin, certains enfants ne sont ni scolarisés, ni accueillis en établissements médico-éducatifs. Leur nombre est difficile à évaluer, probablement de l'ordre de quelques milliers. Les enfants, adolescents et étudiants handicapés : quelques chiffres
(Source : DGAS/DESCO enquête scolarisation des élèves handicapés -2003) Le texte actuellement en cours de navette au Parlement s'attache à améliorer la scolarisation des enfants et adolescents handicapés comme à garantir aux intéressés un meilleur accès à l'enseignement supérieur. Trois axes principaux sont dégagés : - Le renforcement de l'obligation de scolarisation dans l'établissement scolaire le plus proche de son domicile et la prise en charge par la collectivité territoriale compétente des surcoûts afférents à un accueil plus lointain. - Le renouvellement de l'évaluation de l'enfant par une équipe pluridisciplinaire et assouplissement du passage d'un type d'établissement à l'autre (passerelles). - La réforme et la systématisation de la formation initiale et continue des enseignants et intervenants à l'accueil des élèves handicapés. Pour clore le présent chapitre, figure, page suivante, un tableau relatif à l'activité des jeunes à la sortie de l'établissement. Les orientations des jeunes sont différentes selon le type d'établissement qu'ils quittent. Ainsi, fréquemment, les jeunes accueillis en établissement pour enfants déficients intellectuels s'orientent ensuite vers une structure de travail protégé, qu'il s'agisse d'un CAT ou d'un atelier protégé. Ils sont aussi plus souvent hospitalisés ou orientés en foyer occupationnel. Les jeunes sortant des instituts d'éducation sensorielle vont, quant à eux, le plus souvent vers un emploi en milieu ordinaire ou vers une recherche d'emploi, apparaissant ainsi comme ceux dont le handicap est le moins pénalisant pour leur intégration en milieu de travail ordinaire. Lorsque les enfants retournent dans un établissement d'éducation spéciale, il s'agit le plus souvent d'un établissement de la même catégorie, à l'exception des enfants quittant les instituts de rééducation, qui vont aussi souvent vers un établissement d'éducation spéciale pour enfants déficients intellectuels que vers un nouvel institut de rééducation. A leur sortie, 62 % de l'ensemble des jeunes sont logés dans leur famille et 16 % dans un internat complet ou de semaine ou dans un établissement d'éducation spéciale. Les jeunes qui sortent d'un établissement pour polyhandicapés constituent à cet égard une exception dans la mesure où ils ne sont que 30 % à être logés par leur famille, 18 % à être logés en maison d'accueil spécialisée (Mas) ou en foyer d'accueil médicalisé (Fam) et 18 % en internat. Chez les jeunes sortants de plus de 20 ans (hors amendement Creton), 15 % sont logés à leur sortie dans une structure médico-sociale pour adultes et 8 % dans un logement personnel mais 67 % d'entre eux restent logés dans leur famille. Enfin, chez les jeunes sortants qui étaient restés dans leur établissement au titre de « l'amendement Creton », 51 % sont logés dans leur famille à la sortie de l'établissement, 27 % en foyer d'hébergement ou en foyer occupationnel, 8 % en Mas ou Fam (7). Lorsqu'ils sont hébergés par leur famille, 43 % d'entre eux travaillent dans la journée en CAT. L'activité des jeunes à la sortie de l'établissement (en %)
* FO : foyer occupationnel ; Mas : maison d'accueil spécialisée ; Fam : foyer d'accueil médicalisé. Source : enquête ES, 2001, Drees 30 % des personnes qui étaient en établissement pour enfants déficients intellectuels sont orientées vers un autre établissement pour enfants déficients intellectuels.
Le coût social du handicap entre 1995 et 2002
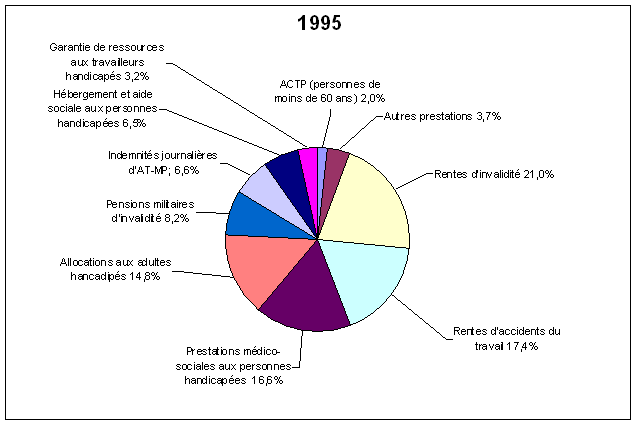
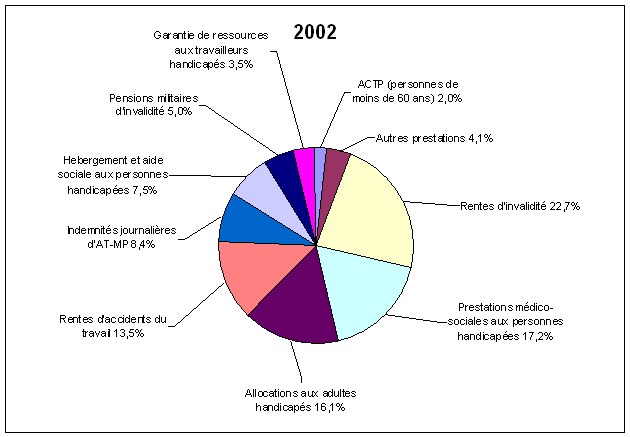
Source : DGAS
Source : DGAS En dépit des progrès accomplis, le recensement des populations adultes handicapées demeure relativement aléatoire. Les critères de décompte sont les demandes de cartes d'invalidité (2 387 000 personnes bénéficiaient d'un taux d'invalidité supérieur à 80 % en 1995) et l'accueil en établissement, qui concerne 660 000 personnes. Parmi elles, 629 000 déclarent avoir au moins une déficience et 573 000 considèrent que celle-ci n'a pas pour origine le vieillissement. 1. L'accueil des adultes handicapés Les adultes handicapés sont hébergés en établissements non pas, à l'instar des enfants, par type de déficience, mais plutôt en fonction de la gravité de leur handicap et du degré d'autonomie dont elles disposent. Il est possible de regrouper ces établissements sous deux catégories selon qu'ils offrent la possibilité d'exercer un travail en milieu protégé ou qu'ils proposent essentiellement un accueil, avec ou sans hébergement. Le travail en milieu protégé et adapté Dans ce domaine, les deux principaux types d'établissements sont les centres d'aide par le travail (CAT) et les ateliers protégés (AP). Il convient dès à présent de noter que le projet de loi en cours de navette au Parlement relatif à l'égalité des droits et des chances, à la participation et la citoyenneté des personnes handicapées apporte des modifications significatives qui concernent tous les aspects de l'emploi des adultes handicapés, cela tant dans le milieu dit protégé que dans le milieu dit ordinaire. Un exposé complet de ces modifications excéderait le cadre du présent rapport. Il faut cependant mentionner de façon sommaire : - la refonte du mode de rémunération des personnes employées par les CAT et les ateliers protégés ; - la remise en perspective du travail en milieu adapté, l'appellation d'atelier protégé étant d'ailleurs abandonnée au profit de celle d'entreprise adaptée ; - une meilleure application du principe de non-discrimination pour l'emploi des personnes handicapées en milieu réputé ordinaire ; - une redynamisation de l'obligation d'emploi et du régime de pénalisation financière y afférant ; - une réelle obligation d'emploi et un réel régime de pénalisation financière pour l'ensemble des fonctions publiques. Au 31 décembre 2001, 1 419 CAT employaient 96 600 personnes. Financés par l'Etat, ils ont une double vocation : mise au travail et soutien médico-social pour des personnes handicapées dont la capacité de travail, appréciée par la COTOREP, est inférieure à un tiers de celle d'un travailleur « valide ». A la même date, 468 ateliers protégés accueillaient 16 650 personnes. Les ateliers protégés sont quant à eux des unités de production qui emploient des personnes handicapées dont la capacité de travail est au moins égale à un tiers de celle d'un travailleur « valide » effectuant les mêmes tâches. Afin de permettre aux ateliers protégés d'évoluer dans un environnement économique concurrentiel, l'Etat leur apporte un financement destiné à compenser les charges supplémentaires dues à l'emploi de travailleurs handicapés. Il convient encore de mentionner les centres de rééducation professionnelle (CRP). Financés par l'assurance maladie, ils ont pour mission de dispenser une formation qualifiante aux personnes handicapées en vue de l'insertion ou la réinsertion professionnelle. 88 de ces centres accueillent environ 7 600 adultes. Le public accueilli dans ces centres est très différent de celui accueilli dans les autres établissements pour adultes handicapés. Les adultes suivant une formation sont surtout des hommes (73 %) ayant le plus souvent un âge compris entre 35 et 40 ans. Après 50 ans, très peu d'adultes handicapés fréquentent les CRP (moins de 2 % de la population accueillie par ces établissements). Les déficiences que présentent ces personnes sont elles aussi très différentes puisque 26 % des adultes en formation souffrent de déficiences motrices, 12 % de déficiences viscérales, métaboliques ou nutritionnelles et 38 % d'une déficience non désignée dans la classification proposée dans le questionnaire. De plus, seuls 17 % souffrent d'une déficience associée qui pourrait aggraver leur situation : il s'agit alors de déficiences du psychisme et de déficiences viscérales, métaboliques ou nutritionnelles. En termes d'hébergement, les adultes utilisant les services des CRP bénéficient d'une certaine autonomie puisque 41 % d'entre eux occupent leur propre logement. Si pendant la durée de leur formation au centre de rééducation, 47 % des adultes accueillis sont hébergés par le centre, cela semble être principalement dû à l'éloignement du domicile des personnes accueillies. En effet, à leur sortie du centre, 87 % occupent leur propre logement. Les durées de formation dans ce type de centre sont brèves : un tiers des personnes qui sont sorties des centres de rééducation en 2001 y sont restées deux ou trois mois seulement. À leur sortie du centre de rééducation professionnelle, les adultes qui ont bénéficié d'une telle formation se dirigent majoritairement vers le milieu de travail ordinaire, puisque 34 % sont demandeurs d'emploi en milieu ordinaire, 24 % occupent un emploi relevant de la loi de 1987 sur l'emploi des personnes handicapées. Enfin, 19 % des sortants continuent d'être en formation ou en stage. L'hébergement en établissement En dehors de la sphère du travail protégé, les établissements les plus nombreux sont les foyers d'hébergement : en 2001, ils étaient 1 294 à accueillir environ 38 000 personnes handicapées. Les foyers occupationnels s'adressent à des adultes handicapés qui ne sont pas en mesure de travailler mais qui disposent d'une relative autonomie physique ou intellectuelle : environ 34 000 personnes étaient accueillies en 2001 par les 1 083 foyers occupationnels. Les deux derniers types d'établissement, foyers à double tarification pour adultes lourdement handicapés (FDT) et maisons d'accueil spécialisées (MAS), ont vocation à accueillir les adultes les plus lourdement handicapés. Les FDT ont vocation à accueillir des personnes handicapées dont la dépendance, totale ou partielle, les rend inaptes à toute activité professionnelle, et rend nécessaire l'assistance d'une tierce personne pour la plupart des actes de la vie quotidienne, ainsi qu'une surveillance médicale et des soins constants. Les MAS reçoivent quant à elles des adultes qu'un handicap ou une association de handicaps rendent très fortement dépendants et tributaires d'une surveillance médicale et de soins constants. Les 360 FDT et les 278 MAS accueillent respectivement 9 000 et 14 000 adultes. Enfin, il faut relever qu'au 1er janvier 1997, 5 800 adultes handicapés étaient hébergés par une famille d'accueil. Ce mode d'hébergement est inégalement réparti sur le territoire français. L'accueil à temps partiel est utilisé dans 10 % des agréments délivrés. Il permet aux adultes handicapés d'exercer une activité professionnelle. Plus de deux tiers des adultes concernés sont sous mesure de protection (tutelle ou curatelle). Activité des établissements pour adultes handicapés au 31 décembre 2001
Données au 31 décembre 1997 et au 31 décembre 2001 Sources : Enquêtes ES, DREES (Ministère en charge des affaires sociales) 2. L'accessibilité : une problématique en pleine évolution L'enquête HID permet d'appréhender, au regard de leur âge et leur état de santé, les difficultés d'accès ou de déplacement déclarées par les personnes à l'extérieur ou à l'intérieur de leur lieu de vie. Chez les adultes, ces difficultés affectent en premier lieu les personnes très âgées qui souffrent souvent de déficiences multiples, celles qui souffrent de déficiences motrices, ainsi que celles qui, à tout âge, peuvent présenter une dépendance psychique. Au total, 13 % des personnes de 20 ans ou plus vivant dans un logement ordinaire et 74 % de celles qui sont en institution déclarent des difficultés soit pour se déplacer seules au dehors, soit pour accéder de l'extérieur à leur lieu d'habitation, soit encore pour s'y mouvoir. Mais globalement, parmi les 5,8 millions de personnes concernées, 69 % disent n'être gênées que dans leurs déplacements à l'extérieur du lieu où elles habitent, le cumul de difficultés de déplacement étant alors propre aux âges les plus avancés. Ce sont donc les difficultés de déplacement dans l'environnement extérieur qui sont les plus fréquentes, concernant 5,5 millions d'adultes. 1,1 million de personnes sont quant à elles gênées pour accéder à leur lieu d'habitation et 870 000 pour s'y mouvoir. La moitié des personnes gênées dans leurs déplacements ont une déficience motrice, seule ou associée à une déficience physique. Si les personnes en difficulté pour rejoindre leur lieu de vie mettent surtout en cause leur état de santé, les logements de plain-pied ou les immeubles avec ascenseur offrent cependant des conditions plus favorables. Par contre, les maisons individuelles posent des difficultés à la quasi-totalité des personnes qui se disent gênées pour se déplacer chez elles, l'accessibilité intérieure étant perçue comme plus facile en institution. Concernant l'accès aux transports, 3 % des adultes déclarent ne pouvoir conduire du fait de leur état de santé. Les difficultés d'accès aux transports en commun, qui touchent surtout les résidents en institution, se généralisent après 80 ans et, au total, 752 000 personnes ne peuvent ni conduire ni utiliser les transports en commun. À cet égard, disposer d'un service de transport spécialisé en cas de gêne modérée ou bénéficier d'une aide humaine en cas de difficultés sévères à se déplacer seul augmente les possibilités de sortie. Le projet de loi précité pose le principe de la nécessité de la continuité de la chaîne du déplacement qui comprend le cadre bâti, la voirie, les aménagements des espaces publics, les systèmes de transport et leur intermodalité. En effet, il est inefficace d'améliorer certains aspects de l'environnement des personnes handicapées si des obstacles subsistent au cours de la chaîne du déplacement comme par exemple pour l'accès aux autobus. Le texte crée obligation aux autorités organisatrices de transport, s'il s'avère impossible de rendre accessible les réseaux existants, de proposer aux personnes handicapées des moyens de transport adaptés. V.- LA VIEILLESSE : DES PROGRÈS À CONFIRMER A la différence de celle de la population des personnes handicapées, la connaissance chiffrée de la population âgée est aisée. La part croissante des personnes âgées dans les populations des pays industrialisés doit être rappelée. A cet égard, le graphique figurant ci-dessous illustre, si besoin était, la véritable révolution de l'âge qui est en cours et dont toutes les conséquences ne sont pas encore évaluées. D'après la direction générale de l'action sociale (DGASD), sur une population totale de 59,344 millions de personnes en 2004, on compte : - 12 119 000 personnes âgées de 60 ans et plus ; - 4 245 000 personnes âgées de 75 ans et plus ; - 1 272 000 personnes âgées de 85 ans et plus. En 2020, le nombre des personnes âgées de plus de 60 ans devrait s'élever à 13 millions et le nombre des personnes âgées de plus de 85 ans devrait doubler. Dans un tel contexte, le secteur social est médico-social se voit impliqué sous les deux espèces du vieillissement et de la dépendance. Le législateur prend désormais en compte ces deux aspects, avec la création de l'allocation personnalisée d'autonomie et, plus récemment, l'adoption de la loi relative à la solidarité pour l'autonomie des personnes âgées et des personnes handicapées (8).
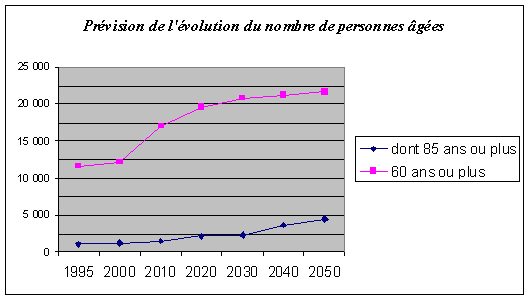
Les établissements d'hébergement pour personnes âgées (EHPA) accueillent les personnes âgées les moins autonomes. En effet, ce sont désormais les personnes les plus âgées et les plus dépendantes qui résident dans ceux-ci. Ces établissements d'hébergement pour personnes âgées regroupent les maisons de retraite, qui offrent les capacités d'accueil les plus importantes (environ 60 % des places), les logements-foyers (25 % des places) et les unités de soins de longue durée des hôpitaux (près de 15 % des places). On comptait en moyenne en 2002 150 places installées pour 1 000 personnes âgées de 75 ans ou plus, avec globalement des taux d'équipement plus élevés dans les départements du nord de la France. Le secteur public, qui concentre 60 % des places installées, dispose en moyenne de 91 places pour 1 000 personnes âgées et les établissements privés de 60 places. Dans les départements, le poids respectif des établissements relevant des deux secteurs est très variable. La répartition géographique des places entre les trois catégories d'établissements - maisons de retraites, logements-foyers et unités de soins de longue durée - accuse également de fortes disparités. Plusieurs départements cumulent par exemple un faible nombre de places installées au regard de leur population de 75 ans ou plus dans au moins deux catégories d'établissements. Entre 1996 et 2002, l'augmentation du nombre de places en établissements a été en moyenne de 1 % par an, sachant que la population des personnes âgées de 75 ans ou plus a crû d'environ 3 % par an en métropole. Cette décroissance, observée dans la quasi-totalité des départements, du nombre de places en EHPA pour 1 000 habitants âgés de 75 ans ou plus est à mettre en regard des gains d'espérance de vie sans incapacité ou dépendance lourde, qui permettent plus longtemps le maintien à domicile. Etablissements d'hébergement pour personnes âgées
L'enquête HID (9), complétée par l'analyse des plans d'aide mis en place dans le cadre de la prestation spécifique dépendance (PSD) ou des services d'aide à domicile, permet de connaître le degré d'autonomie et d'équipement des personnes âgées dépendantes, les rôles respectifs des différents types d'aidants ainsi que la nature et la quantité des aides apportées. Plus d'un quart (28 %) des personnes âgées de plus de 60 ans vivant à leur domicile ou chez des membres de leur famille (3,2 millions) bénéficie d'une aide en raison d'un handicap ou d'un problème de santé. Le recours à une aide augmente avec l'âge et le niveau de dépendance : il concerne 17 % des personnes âgées de 60 à 74 ans et la moitié de celles qui sont âgées de 75 ans et plus. Parmi l'ensemble des personnes âgées aidées à domicile, la moitié l'est exclusivement par son entourage ou sa famille (aide informelle) et 29 % sont aidées conjointement par leurs proches et par des aidants professionnels (toute aide rémunérée, quel que soit l'employeur). Huit personnes âgées aidées sur dix reçoivent donc une aide de leur famille. Parmi les aidants informels principaux, membres de la famille de la personne âgée, la moitié sont des conjoints, six sur dix des conjointes, et un tiers des descendants de la personne (des filles dans sept cas sur dix). C'est souvent grâce à la forte implication de leur entourage familial que les personnes âgées dépendantes peuvent demeurer à domicile. Néanmoins, avec l'avancée en âge, généralement accompagnée d'une augmentation de la dépendance, une aide mixte, c'est-à-dire l'intervention conjointe d'aidants informels et professionnels, s'avère fréquemment nécessaire. Les personnes lourdement dépendantes physiquement sont, quant à elles, la plupart du temps prises en charge conjointement par un service d'assistance pédagogique à domicile (SAPAD) et par un service de soins infirmiers à domicile (SSIAD). Les SSIAD, qui bénéficient à 74 000 personnes, jouent ainsi un rôle important dans le maintien à domicile des personnes âgées très dépendantes ou malades puisqu'ils permettent d'éviter des séjours hospitaliers et surtout de surveiller l'état de santé des personnes traitées et de prévenir certains problèmes. Les soins pratiqués par des infirmiers, éventuellement plusieurs fois par jour, relèvent surtout de soins de nursing (aides à la toilette, à l'habillage, à l'alimentation, etc.) mais aussi d'actes plus techniques (piqûres, pansements, pose de sondes...). L'aide aux tâches ménagères est l'aide à domicile la plus couramment dispensée par les SAPAD : 98 % des personnes âgées bénéficiaires des services d'aide prestataires ou mandataires agréés y ont recours pour ce type d'appui, et deux tiers d'entre elles sont exclusivement aidées pour le ménage. Les aides à la personne, pour se lever, se coucher, s'habiller, se laver, se nourrir concernent 15 % des bénéficiaires. L'aide aux courses concerne un quart des bénéficiaires, 2 % reçoivent une aide à la gestion ou aux démarches administratives. Il existe de nombreuses autres aides, dispensées de façon marginale comme la présence de nuit ou la vérification de la prise des médicaments, le bricolage et le jardinage. Les personnes âgées aidées par des structures d'aide à domicile ont des niveaux de dépendance divers. Un peu moins de 10 % des intéressés souffrent d'une dépendance physique lourde, près d'un quart nécessite une aide à la mobilité et près de deux tiers peuvent réaliser les actes de la vie courante sans aide. Les personnes âgées qui ont besoin d'être aidées à leur domicile peuvent s'adresser à une structure d'aide à domicile ou employer directement une personne, dans le cadre du gré à gré. Les structures d'aide à domicile peuvent exercer leur activité dans le cadre mandataire ou dans le cadre prestataire, certaines exercent du reste une double activité : - dans le cadre mandataire, la structure sert d'intermédiaire entre la personne âgée et l'aidant professionnel ; elle met les personnes en contact et assure, contre rémunération, la rédaction du contrat de travail et les différentes formalités liées à l'embauche. Cependant, c'est la personne âgée qui est l'employeur de l'aidant ; - dans le cadre prestataire, la structure facture un service d'aide à la personne âgée, mais l'aidant professionnel est employé par la structure elle-même. Les aides techniques et aménagements du logement recouvrent une palette de situations correspondant à des besoins variés et à des handicaps particuliers. Ceux qui ont été retenus ici répondent d'une part aux spécificités de la population étudiée - les personnes âgées et notamment les personnes âgées dépendantes - et, d'autre part, doivent être suffisamment mentionnés pour être statistiquement significatifs. Les dispositifs de changement de niveau (escaliers et les autres dispositifs) n'ont pas été retenus car ils sont davantage liés au type d'habitation qu'à un besoin spécifique des personnes âgées. Par ailleurs, les appareillages de remplacement du corps et prothèses, les autres aides pour les soins personnels, les aides pour le transfert, les aides à la manipulation, ainsi que les aides pour les traitements ne sont pas analysés. En effet, ces aides sont davantage liées à un handicap particulier qu'à la montée en âge des personnes, même si le vieillissement génère certains handicaps. Il en est de même pour les aides à la mobilité comme les cannes blanches, le chien guide d'aveugle qui relèvent du handicap. Les cinq types d'aides pris en compte sont : - les aides à la mobilité regroupant les cannes ou béquilles, les fauteuils roulants manuels ou électriques et les déambulateurs - les aides pour pallier les problèmes d'incontinence, regroupant les protections absorbantes (ces protections sont utilisées aussi bien pour les selles que pour les urines) et les systèmes d'évacuation d'urine (sonde, collecteur d'urine...) ; - l'aide auditive, regroupant les appareils auditifs et les boucles magnétiques ; - la téléalarme ; - les dispositifs d'aménagement du logement et le mobilier adapté (WC adaptés, sièges percés, élévateur de WC, barres d'appui), les baignoires, douches ou lavabos adaptés, les tables ou cuisines adaptées, les dispositifs de soutien (barres d'appui, mains courantes...) ainsi que les dispositifs pour ouvrir, fermer les portes, volets et rideaux. Aides techniques : usages et besoins
Note : une personne peut utiliser ou déclarer avoir besoin d'une ou plusieurs aides techniques. Usages déclarés : la personne déclare disposer, utiliser ou avoir fait installer une ou plusieurs des aides techniques, des mobiliers ou des équipements retenus dans cette étude (encadré 2). Besoins déclarés : la personne déclare ne pas disposer, ne pas utiliser ou ne pas avoir fait installer une ou plusieurs des aides techniques, des mobiliers ou des équipements retenus dans cette étude, mais en avoir besoin. Besoins réels déclarés : somme des usages déclarés et des besoins déclarés. Proportion de besoins satisfaits - Usage déclarés / Besoins réels satisfaits. Source : INSEE, enquête Handicaps - incapacités - Dépendance (HID) à domicile de 1999. VI.- LA DÉPENDANCE : UNE MALADIE DES TEMPS MODERNES ? A. LA DÉPENDANCE : QUELLE DÉFINITION ? La notion de dépendance, comme celles de handicap ou de vieillissement, a une histoire. Il est curieux de noter que l'issue caricaturale de cette histoire conduit, dans le langage contemporain, à préférer le terme « d'autonomie » lorsqu'il s'agit de nommer la dépendance. Cette bizarrerie, bien entendu, est sans effet sur la situation des intéressés : il ne faut y voir qu'un produit de la pensée dite politiquement correcte dont l'un des moindres ravages n'est pas la « novlangue ». La difficulté relève du contexte topologique au sein duquel se trouve située la dépendance : elle relève tout à la fois du handicap et du vieillissement. La réponse apportée à ces états, qu'il s'agisse de prestations ou d'hébergement par exemple, a longtemps été conditionnée par l'application des limites d'âge, ce qui à trop souvent eu pour effet de cantonner les individus dans des catégories nécessairement artificielles. L'histoire de la définition de la dépendance montre simplement que celle-ci a été conçue comme l'effet de l'un des deux éléments précités. Tour à tour on était dépendant parce qu'handicapé ou dépendant parce qu'âgé. Ce n'est que récemment que la dépendance a été conçue et isolée comme un phénomène en soi. D'après les travaux du Conseil économique et social (CES) (10) « La vulgarisation du terme « dépendance » remonte à son emploi par le milieu médical dans les années soixante-dix et quatre-vingts. Dans cette vision, la dépendance renvoie à la sénescence de l'individu et aux pathologies qui en découlent. La vision intégrative préconisée par le rapport Laroque a été progressivement abandonnée. Le handicap est alors volontiers associé à la vieillesse ». Le CES cite encore le rapport « vieillir demain » publié en 1980 par le Commissariat général au Plan, qui évoque le « handicap lié à l'âge » mais également les « vieillards dépendants » et les « personnes âgées non autonomes ». La même année, le Haut comité de la population rapproche les personnes âgées et les personnes handicapées en qualifiant les personnes âgées qui ne sont pas autonomes de « personnes âgées handicapées ». Dans sa circulaire d'avril 1982, le secrétariat d'Etat chargé des personnes âgées évoque les « personnes âgées dépendantes », sans définir ce que recouvre cette catégorie. Le CES observe, par ailleurs, que la question de la dépendance n'est jamais posée pour elle-même et que ce terme est souvent confondu avec le handicap et/ou la perte d'autonomie. En 1984, la Commission interministérielle de terminologie auprès du secrétaire d'Etat chargé des personnes âgées définit la perte d'autonomie comme l'impossibilité pour une personne d'effectuer certains actes de la vie courante dans son environnement habituel, cette définition relève à la fois du domaine du domaine médical et des sciences sociales. A cet égard, le CES souligne avec justesse que « la perte d'autonomie est définie comme l'incapacité à faire, et la dépendance est associée à l'assujettissement de la personne ». De son côté, dans le rapport Dépendance et solidarité, Xe Plan 1989-1992, le Commissariat général au Plan définit ainsi la personne dépendante : « est dépendante une personne adulte qui dépend d'un tiers pour les actes élémentaires de la vie courante (s'habiller, faire sa toilette...) et qui est inapte à réaliser les tâches domestiques qui lui permettraient de vivre seule dans un logement ordinaire ». Il faut attendre 1997 pour voir créée une prestation positivement dédiée à la dépendance, avec la loi n° 97-60 du 24 janvier 1997 tendant, dans l'attente du vote de la loi instituant une prestation d'autonomie pour les personnes âgées dépendantes, à mieux répondre aux besoins des personnes âgées par l'institution d'une prestation spécifique dépendance (PSD). Par la bouche du rapporteur au nom de la commission des affaires sociales de l'Assemblée nationale, M. Denis Jacquat, pionnier dans ce domaine, la dépendance était décrite comme « l'état de la personne, qui nonobstant les soins qu'elle est susceptible de recevoir, a besoin d'être aidée pour l'accomplissement des actes essentiels de la vie ou requiert une surveillance régulière ». Il n'est pas inutile de rappeler la définition de la dépendance délivrée par le Comité des ministres du Conseil de l'Europe en 1998 : « état dans lequel se trouvent des personnes qui, pour des raisons liées au manque ou à la perte d'autonomie physique, psychique ou intellectuelle ont besoin d'une assistance et/ou d'aides importantes afin d'accomplir les actes courants de la vie » et d'ajouter : « toutes les sections de la population peuvent se trouver affectées par la dépendance, et pas uniquement les personnes âgées, même si les situations de dépendance tendent à s'accroître avec l'âge et si, au grand âge, elle a des spécificités liées à l'augmentation des causes et en particulier à la multimorbidité associée ». Cette définition a le grand mérite d'offrir un champ d'extension supérieur puisqu'elle ne se limite pas strictement aux personnes âgées tout en reconnaissant le facteur de l'âge. En effet, la prise en compte de la situation des personnes handicapées vieillissantes, par exemple, a été longue à venir et bien des personnes concernées ne trouvaient pas la structure idoine, cela notamment du fait de l'application des « barrières d'âges » caractérisant nombre de prestations. Enfin, le 1er octobre 1999, une autre défricheuse de la question de la dépendance, Mme Paulette Guinchard-Kunstler, rendait au Premier ministre le rapport : « Vieillir en France : pour une prise en charge plus juste et plus solidaire des personnes âgées en perte d'autonomie ». Ce document fut rapidement suivi d'effet dans l'application de deux de ses propositions : le projet de loi de financement de la sécurité sociale pour 2000 prévoyait le cofinancement de bureaux d'information et de coordination gérontologiques sur une première série de 10 sites alors que, de son côté, le projet de loi de finances pour la même année prévoyait l'application du taux réduit de la T.V.A. aux travaux dans les maisons de retraite et les logements-foyers. C'est sur la base des recommandations du rapport de Mme Paulette Guinchard-Kunstler que la loi n° 2001-647 du 20 juillet 2001 relative à la prise en charge de la perte d'autonomie et à l'allocation personnalisée d'autonomie (APA) a été adoptée. Le Conseil économique et social considère que ce texte a transformé le concept de dépendance, tout en lui reprochant de consacrer la constitution d'un groupe de personnes à part dans la société. Cet effarouchement a de quoi surprendre, en effet, faut-il feindre d'ignorer qu'il existe en France, et ailleurs, des personnes en perte d'autonomie ou dites dépendantes, comme il existe des personnes âgées ou des personnes handicapées ? Le CES conclut sur ce thème en considérant que « en utilisant les termes de dépendance ou de perte d'autonomie, les législations successives ont appréhendé les personnes bénéficiaires de ces aides sociales (PSD puis APA) de façon statique. Le caractère inéluctable de ces états est par ailleurs consacré par la méthode selon laquelle ils sont reconnus. Ainsi, l'évaluation de l'état des personnes, nécessitant un aménagement de leur environnement pour vivre normalement, prend avant tout en compte les déficits biologiques dont elles souffrent. Les outils d'évaluation contribuent également à exclure une partie de la population de la vie sociale ». Dès lors qu'une des conditions d'attribution de l'APA est d'être âgé de 60 ans, cette prestation se voit limitée dans son champ ou plus. Etablir la comptabilité du nombre des titulaires de l'allocation personnalisée d'autonomie, comme le fait régulièrement la DREES, n'épuise donc pas la connaissance du nombre des personnes concernées par la dépendance. A ce stade, il convient de rappeler que l'enquête conduite par l'INSEE entre octobre 1998 et la fin de l'année 2001 a marqué un temps crucial dans l'évaluation et la connaissance chiffrée du handicap et de la dépendance. Il s'agit d'une enquête nationale dite « Handicaps-incapacités-dépendance » (HID). Elle s'est adressée, chaque fois en deux vagues successives, d'un côté à près de 20 000 membres de collectivités (établissements pour personnes âgées, foyers pour handicapés jeunes ou adultes et institutions psychiatriques), de l'autre, à près de 200 000 personnes vivant en domicile ordinaire, qui ont rempli à l'occasion du recensement de mars 1999 un court questionnaire, à la suite duquel environ 20 000 d'entre elles ont reçu la visite d'un enquêteur. Une enquête a également été menée en 2001 auprès de la population handicapée vivant en milieu carcéral. L'exploitation de l'ensemble des données recueillies a commencé dès le premier semestre de 1999 et n'est pas encore entièrement achevée. Il y a lieu de saluer une véritable révolution copernicienne, aboutissement d'une réflexion sur la connaissance statistique des publics concernés, connaissance insuffisante qui doit être améliorée pour que le secteur médico-social puisse envisager une gestion prévisionnelle des besoins. Le tableau figurant ci-dessous concerne la part, en pourcentage, des personnes déclarant être concernées, à un titre ou à un autre, par un problème de dépendance. Part des personnes déclarant
Sources Enquête HID 1998 et 1999 L'enquête HID a révélé l'ampleur et la nature des difficultés vécues par une partie importante de la population française, tout en montrant à nouveau la difficulté de répondre de façon simple à la question du nombre de personnes handicapées en France. Si besoin en était, elle a également montré à l'envi que le phénomène de la déficience appelant une aide ou une compensation n'était guère corrélé avec l'âge des personnes concernées. Ainsi l'enquête a-t-elle fait apparaître que 40,4 % de la population (38,3 % des hommes et 42,4 % des femmes) déclare être affectée, à des degrés de gravité très inégaux, d'une déficience soit motrice (13,4 %), soit sensorielle (11,4 %), soit organique (9,8 %), soit intellectuelle ou mentale (6,6 %). Les déficiences motrices toucheraient donc plus de 8 millions de personnes. Elles consistent majoritairement en des atteintes modérées, liées le plus souvent à des problèmes de rhumatisme ou d'arthrose. Un peu moins de 9 % d'entre elles sont constituées par de grandes paralysies : tétraplégie, paraplégie ou hémiplégie. Les déficiences sensorielles toucheraient notamment plus de 3 millions de personnes rencontrant des problèmes d'atteintes visuelles, dont 225 000 atteintes de cécité partielle et 55 000 de cécité complète. La proportion de personnes touchées par des déficiences augmente avec l'âge, mais à des rythmes différents selon le type de déficience. Les déficiences motrices touchent ainsi 1 % des jeunes enfants, plus de la moitié des octogénaires et les deux tiers des nonagénaires alors que les déficiences organiques touchent 6 % des jeunes enfants et 30 % des personnes de plus de 80 ans. L'origine des déficiences est également très diverse. 26 % sont imputées au vieillissement, 12 % à des accidents et 10 % à des causes « précoces » telles que des malformations congénitales, des complications de grossesse ou d'accouchement ou des maladies héréditaires. A titre de comparaison, il est rappelé que la DREES (11) estimait, au 31 décembre 2003 à 792 000 les personnes âgées de 60 ans ou plus titulaires de l'APA alors, qu'à la même date, 1 760 000 demandes ont été déposées auprès des conseils généraux et 1 665 000 (soit 97 %) ont fait l'objet d'une décision favorable. Déjà très nombreuse, la population des personnes dépendantes devrait en outre augmenter fortement à l'avenir. Le document « Données sur la situation sanitaire et sociale en France en 2003 » publié par la DREES, propose des estimations de l'évolution à venir du taux de prévalence de la dépendance par âge. Selon ce document, la prévalence de la dépendance augmente de manière très forte avec l'âge, particulièrement à partir de la tranche d'âge des 75-80 ans. Les personnes dépendantes évaluées en « groupe iso-ressource » (GIR) 1 à 4 représentent environ 6,6 % de la population des 60 ans et plus, mais entre 60 et 69 ans, seulement 2,1 % des personnes relèvent de ces groupes ; c'est par contre le cas de 10,5 % des personnes de 80 ans, de 18,3 % de celles de 85 ans et de 30,2 % de celles âgées de 90 ans. Ainsi, le seuil de 60 ans ne correspond pas, ou plus, aujourd'hui à l'âge réel de la vieillesse, puisque les principales incapacités liées à l'âge ne concernent une proportion importante de personnes qu'à partir de 75 ou même 80 ans. Taux de prévalence de la dépendance par âge
Champ : France métropolitaine Source : INSEE, enquête HID 1998 en institution et 1999 à domicile - calculs DREES Les auteurs de cette étude relèvent que « même si la perte d'autonomie n'est pas inéluctable, la forte augmentation à venir du nombre de personnes très âgées fait de la prise en charge des personnes dépendantes un enjeu majeur pour l'avenir ». Pour ce qui concerne les perspectives d'évolution du nombre des personnes dépendantes âgées de 60 ans et plus évaluées en GIR 1 à 4, le document indique qu'il pourrait, selon un scénario moyen, augmenter de 53 % sur la période allant de 2000 à 2040. En prenant en compte l'indicateur « EHPA » (12), le nombre de personnes situées dans les groupes 11, 12, 21 et 22, c'est-à-dire les personnes dépendantes psychiquement ou ayant besoin d'aide pour se lever, s'habiller et se laver pourrait augmenter de 58 % sur la même période. Selon les scénarios optimiste et pessimiste, les augmentations projetées du nombre de personnes dépendantes (GIR 1 à 4) sur la période 2000-2040 seraient respectivement de 32 % et 79 % (38 %et 81 % en retenant l'indicateur EHPA). Ce sont les tranches d'âge de 80 ans et plus qui devraient, bien sûr, très majoritairement contribuer à la hausse du nombre de personnes âgées dépendantes du fait de taux de prévalence sensiblement plus élevés aux grands âges. Dans le scénario central, alors que l'augmentation globale du nombre de personnes âgées dépendantes de 60 ans et plus serait de l'ordre de 25 % à l'horizon 2020, le nombre de personnes dépendantes âgées de 80 ans et plus augmenterait de 45 %, tandis que celui des personnes dépendantes de 60 à 79 ans diminuerait ou augmenterait à peine selon l'indicateur de dépendance retenu. Entre 2020 et 2040, l'évolution projetée suivrait la même tendance. Ces projections doivent retenir l'attention car, à cette augmentation du nombre des personnes dépendantes concernées, vient s'ajouter le vieillissement des aidants eux-mêmes. En effet, les auteurs relèvent que « les aidants informels (membres de la famille, amis...) sont pour plus de la moitié d'entre eux (55 %) des femmes âgées de 50 à 75 ans, les hommes du même âge n'en représentant que le quart ». Or, d'après les projections démographiques de l'INSEE, le nombre de personnes de 50 à 79 ans, qui constituent aujourd'hui la majorité des aidants, devrait augmenter nettement moins (+10 % environ entre 2000 et 2040) que le nombre de personnes âgées dépendantes. Dans cette perspective, le nombre d'aidants augmenterait moins vite que celui de personnes âgées dépendantes. Il faut donc, dès à présent, prendre la mesure de l'enjeu et, dans la mesure du possible, préparer les réponses du secteur social et médico-social au défi posé par la dépendance, cela notamment en accélérant le processus de professionnalisation des aidants. C. LES OUTILS DE L'ÉVALUATION DU NIVEAU DE DÉPENDANCE La question des méthodes d'évaluation du niveau de dépendance est centrale, car le choix des méthodes détermine de fait les effectifs recensés et bénéficiaires des différents dispositifs d'aide. M. Pascal Terrasse, rapporteur pour la commission des affaires culturelles, familiales et sociales de l'Assemblée nationale, sur le projet de loi relatif à la prise en charge de la perte d'autonomie des personnes âgées et à l'allocation personnalisée d'autonomie, a critiqué la méthode retenue par la loi : « La grille AGGIR présente au moins deux défauts majeurs : elle ne permet pas d'apprécier l'environnement dans lequel évolue la personne ; elle reste tributaire de l'artificielle séparation des personnes âgées handicapées et des personnes âgées vieillissantes, cela notamment à travers la ligne couperet de l'âge de soixante ans ». L'utilisation de la grille AGGIR résulte du décret n° 97-427 du 28 avril 1997 portant application de certaines dispositions de la loi n° 97-60 du 24 janvier 1997 tendant, dans l'attente du vote de la loi instituant une prestation d'autonomie pour les personnes âgées dépendantes, à mieux répondre aux besoins des personnes âgées par l'institution d'une prestation spécifique dépendance, elle demeure utilisée aujourd'hui par les équipes médico-sociales chargées d'établir les plans d'aide aux bénéficiaires potentiels de l'APA (personnes âgées de 60 ans et plus relevant des GIR 1 à 4).
Winston Churchill disait de la démocratie qu'elle « est un mauvais système, mais elle est le moins mauvais de tous les systèmes ». Cette formule peut être appliquée à la grille AGGIR : unanimement décriée, elle reste unanimement utilisée. Un autre indicateur existe, il s'agit de l'indicateur dit « EHPA » du nom de l'enquête auprès des établissements d'hébergement pour personnes âgées dans laquelle il a été utilisé la première fois en 1990. Il permet d'appréhender à la fois la dépendance physique et la dépendance psychique. En effet, il croise les quatre groupes de la grille dite « Colvez » qui mesure le besoin d'aide lié à la perte de mobilité, avec deux groupes de dépendance psychique constitués en fonction de l'importance de l'aide nécessitée par les problèmes d'orientation dans le temps et dans l'espace et les troubles du comportement des personnes.
Lors de l'examen du projet de loi portant création de l'allocation personnalisée d'autonomie, l'Assemblée nationale a adopté un amendement du rapporteur dont les termes sont les suivants : « Il est créé un comité scientifique dont la mission est d'adapter les outils d'évaluation de l'autonomie. Ce comité, dont la composition est déterminée par un décret, présentera au Parlement ses conclusions avant le 31 janvier 2003 » (article 17 de la loi). Le comité scientifique a rendu son rapport au mois de janvier 2003. Pour mémoire, les sept recommandations formulées dans ce document figurent ci-dessous. A ce jour il n'apparaît pas clairement que celles-ci ont été suivies d'effet.
D. LE TRAITEMENT SOCIAL DE LA DÉPENDANCE : DE L'HOSPICE À L'ALLOCATION PERSONNALISÉE D'AUTONOMIE Dans son avis présenté au Conseil économique et social le 10 juillet 1985, intitulé : « Les problèmes médicaux et sociaux posés par les personnes âgées dépendantes », M. Daniel Benoist relevait que « la réflexion engagée depuis une vingtaine d'années sur la politique de la vieillesse a abouti à deux orientations essentielles qui ont fait l'objet d'un consensus général : le maintien à domicile ; l'adaptation des établissements sociaux et médico-sociaux aux besoins des personnes âgées ». Il est possible de dire que le « paysage » constitué, à cette époque, par la batterie des réponses apportées aux problèmes de dépendance n'est pas, dans son architecture, fondamentalement éloigné de ce qu'il est aujourd'hui. Les deux « points noirs » en cours de solution étaient alors l'accueil des personnes âgées dépendantes dans les hôpitaux généraux et psychiatriques et l'accueil en hospice. Le rapport précité décrit la situation dans les hospices à l'époque : il n'y avait aucune prise en charge par l'assurance maladie, les frais étaient supportés par la personne hébergée, la famille ou l'aide sociale. Il souligne enfin que les prix pratiqués étaient très élevés, « surtout au regard des conditions d'hébergement ». L'article 23 de la loi n° 75-534 du 30 juin 1975 d'orientation en faveur des personnes handicapées (13) mettait en uvre la transformation des hospices publics soit en unité d'hospitalisation, soit en centres de cure relevant de la loi sanitaire (relevant les unes et les autres de la loi « sanitaire »), soit en établissements publics destinés à l'hébergement des personnes âgées (relevant de la loi « sociale »). Dans les faits, la transformation s'est faite essentiellement en centres de long séjour au cours de la période 1975-1980, et, depuis 1980, en maisons de retraites dotées de sections de cure médicale. Au 1er juillet 2002, sur les 216 300 lits d'hospices publics originels, il restait près de 4 400 lits à transformer juridiquement, soit 2 % de la capacité initiale. Ces lits sont situés principalement dans des établissements de santé. La transformation juridique a été effectuée pour 211 403 lits d'hospice. En est issu, à cette même date, un total de 203 912 lits (la diminution de capacité est imputable aux opérations d'humanisation). Ceux-ci se répartissent ainsi : 148 522 places de maisons de retraite (soit près de 70 % des lits transformés), 48 300 places d'unités de soins de longue durée, 2 640 lits de soins de suite et 4 450 lits pour adultes handicapés. Pour ce qui concerne l'accueil des personnes âgées dépendantes dans les hôpitaux généraux et psychiatriques, le rapport exposait : « Les services de médecine ou de chirurgie des hôpitaux généraux reçoivent des malades de tous âges atteints de pathologies aiguës, les hôpitaux psychiatriques sont le lieu de traitement des personnes atteintes de troubles mentaux. Les personnes âgées ne devraient donc entrer dans ces services ou établissements que pour des raisons bien précises. Mais du fait que c'est dans ces structures que la prise en charge par l'assurance maladie est la plus complète, nombre de personnes âgées y séjournent, dont l'état de santé ne nécessite pas toujours le recours à ce type de soins ou a cessé de le nécessiter au bout d'un certain temps. « Ces hébergements injustifiés s'expliquent également par l'absence de structures d'accueil adaptées et le refus de certaines maisons de retraite de recevoir des personnes atteintes de troubles du comportement. « On estime ainsi à 50 ou 60 000 le nombre des hospitalisations indues dans les hôpitaux généraux et à 20 à 25 000 le nombre de placements abusifs en hôpitaux psychiatriques ». Il n'est pas inutile de rappeler que, dans un passé trop proche, de nombreuses personnes souffrant de la maladie d'Alzheimer, et, pour des raisons plus historiques, d'autisme, faisaient l'objet d'internement dans des services psychiatriques. Il faut ainsi retenir qu'aujourd'hui, les personnes âgées dépendantes sont hébergées dans des EHPA ou établissements d'hébergement des personnes âgées dépendantes (EHPAD) ou des sections hospitalières de long séjour. Par ailleurs, des progrès considérables ont été réalisés dans le secteur du maintien à domicile des personnes. Dans son rapport publié le 23 novembre 2003 « Dépendance et handicap, la décentralisation au service de l'autonomie », l'Observatoire national de l'action sociale décentralisée (ODAS) estime que 400 000 personnes âgées dépendantes sont hébergées en établissement et 500 000 à 700 000 sont maintenues à domicile. 1. L'allocation compensatrice pour tierce personne La loi n° 75-534 du 30 juin 1975 d'orientation en faveur des personnes handicapées a créé l'allocation compensatrice pour tierce personne (ACTP). L'ACTP est une prestation d'aide sociale accordée sous condition de ressources aux personnes présentant un taux d'incapacité permanente d'au moins 80 % et dont l'état rend nécessaire l'aide d'une tierce personne pour les actes essentiels de la vie courante. A l'origine, la loi d'orientation ne fixait pas de condition d'âge pour l'attribution de cette prestation. La loi n° 97-60 du 24 janvier 1997 précitée a limité l'attribution de l'ACTP aux personnes âgées de soixante ans et plus. L'allocataire doit justifier de la nécessité de l'aide et ne doit pas bénéficier d'un avantage analogue tel que le dispositif de majoration pour tierce personne (MTP) versé par la sécurité sociale. Ses ressources ne doivent pas dépasser le plafond fixé pour l'allocation aux adultes handicapés (AAH). Le montant de l'allocation varie en fonction des ressources et des besoins de la personne. Au 30 avril 2004, son montant mensuel s'élève à 756,70 par mois. Elle peut être versée que les personnes habitent chez elles ou en établissement d'hébergement. La décision d'attribution de l'ACTP relève de la COTOREP (14) qui attribue aussi l'AAH. L'engorgement permanent des COTOREP, ainsi que les délais considérables d'attribution de la prestation qui en résultaient, ont conduit le législateur à autoriser les départements à contrôler la réalité de l'ACTP, qui est versée en espèces. Destinée à l'origine à des personnes handicapées, l'ACTP a drainé vers elle de très nombreuses personnes âgées. Dans l'étude « Décentralisation et aide sociale, approche prospective des dépenses départementales », publiée en octobre 2003, l'ODAS estime qu'en 2001, 165 000 personnes bénéficiaient de l'allocation : 89 000 à domicile et 76 000 en établissement. Cette prestation est supprimée par le projet de loi relatif à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapés en cours de navette au Parlement du fait de la création de la prestation de compensation du handicap. 2. La prestation spécifique dépendance La loi n° 97-60 du 24 janvier 1997 tendant, dans l'attente du vote de la loi instituant une prestation d'autonomie pour les personnes âgées dépendantes, à mieux répondre aux besoins des personnes âgées par l'institution d'une prestation spécifique dépendance a créé une allocation compensatrice pour tierce personne au bénéfice des personnes âgées de 60 ans et plus. La PSD est une prestation en nature, liée à l'aide dont une personne a besoin pour l'accompagnement des activités quotidiennes ou pour une surveillance régulière. Elle est donc obligatoirement affectée : - A domicile : - à la rémunération du personnel directement recruté par la personne, dans le cadre d'un contrat de gré à gré ; - à la rémunération du personnel dont la personne reste l'employeur dans le cadre d'un service mandataire ; - à la rémunération d'un service prestataire d'aide à domicile employeur de son personnel. - En établissement, au financement du surcoût lié à la dépendance (et versée directement à l'établissement). La prestation, gérée par les conseils généraux, s'inscrit dans une logique d'assistance. A ce titre, son versement est conditionné non seulement par l'âge mais aussi par le niveau de dépendance, le niveau des ressources ainsi que les conditions de résidence. Une équipe médico-sociale évalue le niveau de dépendance au moyen de la grille AGGIR. Prévu initialement pour bénéficier à 300 000 ou 400 000 personnes, ce dispositif n'a atteint, au bout de trois années d'existence, qu'à peine à la moitié de son objectif, alors qu'à la même époque, des études réalisées par l'INSEE ont estimé le nombre de personnes âgées de 65 ans et plus ayant besoin d'une aide pour compenser des incapacités à 1,5 million. Parmi les raisons de cet échec figurent notamment le plafond de ressources et la présence d'une récupération sur succession qui n'ont pas été sans avoir un effet dissuasif sur les allocataires potentiels. Alors même que l'âge ne constitue pas une variable pertinente pour déterminer le besoin d'aide, la PSD a également abouti à ce que les personnes ayant besoin d'une aide bénéficient d'un traitement différent selon qu'elles ont plus ou moins de 60 ans. Dans le rapport précité, le Conseil économique et social estime que « la PSD, nouvelle prestation en faveur des personnes âgées, est donc devenue paradoxalement un facteur de recul, notamment dans la politique de maintien à domicile, puisque, dans les situations où le besoin d'aide est quantitativement important, la PSD peut être moins avantageuse que la prestation d'aide ménagère à laquelle elle se substitue. La PSD marque finalement le premier acte d'un écart qui continuera à se creuser par la suite dans le traitement des personnes ayant des incapacités, en fonction de leur âge ». Dans l'étude précitée du mois de mars dernier, la DREES estime le nombre des bénéficiaires de la PSD, au 31 décembre 2003, à 8 000. Le montant de cette prestation s'élève en moyenne à 862,56 par mois. Elle n'est plus attribuée depuis le 31 décembre 2001, à compter du 1er janvier 2004, les bénéficiaires de la PSD n'ayant pas fait de demande voient leurs droits à l'APA automatiquement examinés. 3. L'allocation personnalisée d'autonomie La loi n° 2001-647 du 20 juillet 2001 relative à la prise en charge de la perte d'autonomie des personnes âgées et à l'allocation personnalisée d'autonomie a constitué un progrès considérable dans le domaine de la compensation de la dépendance. L'APA répond avec beaucoup de réalisme aux besoins des personnes dépendantes. Cependant, cette excellente prestation demeure enchâssée dans le maillage des « barrières d'âge ». D'après la DREES, à la fin du mois de mars dernier, 827 000 personnes âgées bénéficiaient de l'allocation personnalisée d'autonomie. Un an après sa mise en uvre, à la date du 31 décembre 2002, 605 000 personnes âgées bénéficiaient de l'allocation. Ces chiffres se révélaient alors supérieurs aux prévisions sur lesquelles la loi instituant l'APA était fondée. Devant cette situation, la loi n° 2003-289 du 31 mars 2003 portant modification de la loi n° 2001-647 du 20 juillet 2001 relative à la prise en charge de la perte d'autonomie des personnes âgées et à l'allocation personnalisée d'autonomie est venu garantir le financement du dispositif. Ainsi, le fonds de financement de l'APA (FFAPA) a été autorisé à recourir à l'emprunt, pour un montant de 400 millions d'euros, afin d'aider les départements à faire face à la montée en charge de l'allocation. Des mesures complémentaires de financement ont été adoptées permettant de dégager des sommes supplémentaires par des mesures d'économie dans le fonctionnement du dispositif notamment. Enfin, il convient de rappeler que la loi du 30 juin 2004 relative à la solidarité pour l'autonomie des personnes âgées et des personnes handicapées prévoit, qu'à partir de juillet 2004, la Caisse nationale de solidarité pour l'autonomie (CNSA) reprendra les attributions du fonds de financement de l'APA.
4. La question du critère de l'âge pour la compensation de la dépendance Dans son rapport précité « Pour une prise en charge collective, quel que soit leur âge, des personnes en situation de handicap », le Conseil économique et social tempête contre ce qu'il dénomme le « critère de l'âge ». Il observe que les politiques du handicap et de la vieillesse se sont construites de façon séparée, chacune à un rythme et selon une logique propre. Il rappelle que celles-ci, apparues toutes deux à la fin du XIXème siècle, ont d'abord répondu à des préoccupations distinctes, puis se sont rapprochées pour certaines de leurs problématiques. Il relève ainsi que toutes les politiques d'accompagnement n'ont pas été bornées par le critère de l'âge. En effet, la réglementation concernant les services de soins infirmiers à domicile, par exemple, conçue en direction principalement des personnes de plus de 60 ans, prévoit depuis l'origine (1981) la possibilité d'être appliquée aux personnes âgées de moins de 60 ans. De même, les services d'aide à domicile financés par l'aide sociale légale profitent tant aux personnes handicapées qu'aux personnes âgées, sans critère d'âge. Enfin, le dispositif des auxiliaires de vie est utilisé tant par les associations intervenant dans le champ du handicap que par celles faisant appel à des personnels polyvalents intervenant auprès de personnes de tous âges. Cet état de fait milite pour la réduction des effets néfastes de la « barrière de l'âge », tant il est vrai qu'il existe une réalité, celle des personnes qui, quel que soit leur âge, se trouvent dans une situation de handicap résultant de la rencontre entre une trajectoire individuelle propre, faite d'un ensemble de déficiences et d'incapacités, ou de difficultés liées à l'âge, avec les données d'un environnement quotidien (logement, transport, travail...) plus ou moins handicapant. Le Conseil conclut en posant la question suivante : « La prise en compte puis la prise en charge des personnes en situation de handicap doit-elle suivre la logique de catégories distinctes de population, ou doit-elle s'inscrire dans une logique d'ensemble plus homogène, faite de droits ouverts à tous, assortis de réponses spécifiques en fonction des besoins de chacun ? ». Le titre même du rapport n'est pas sans éclairer sur la solution préférée par le CES. Dans une étude intitulée « Que nous apprend l'enquête HID sur les personnes âgées dépendantes aujourd'hui et demain ? » (16), Mme Christel Colin estime que la frontière des soixante ans pose un problème de transition entre handicap et dépendance : « La frontière arbitraire des 60 ans pose, par ailleurs, le problème du passage de 59 à 60 ans et renvoie au thème des personnes handicapées vieillissantes, qui passent du régime administratif appliqué aux personnes handicapées à celui appliqué aux personnes âgées (avec des prestations différentes mais aussi des interventions différentes de l'obligation alimentaire, du recours sur succession). « Retenir le seuil de 60 ans pour s'intéresser aux personnes âgées dépendantes conduit également à inclure les personnes dont le profil s'écarte de la vision classique de la personne âgée qui, avec l'âge, a des polypathologies qui restreignent sa capacité à accomplir les actes ordinaires de la vie. Il s'agit en particulier : « - des personnes de plus de 60 ans qui résident en institution, mais pas dans les établissements pour personnes âgées ; « - des personnes présentant une dépendance psychique uniquement (sans dépendance physique), plus jeunes que l'ensemble des personnes âgées dépendantes. Environ 216 000 personnes de 60 ans et plus présentent des problèmes d'orientation ou des troubles du comportement sans une lourde perte d'autonomie physique, un tiers d'entre elle ont moins de 70 ans, contre 13 % de personnes lourdement dépendantes ». Un autre seuil subsiste, qui est celui des 20 ans. Même s'il n'a pas directement trait à la dépendance liée à l'âge, il est utile de l'évoquer ici. Dans, l'ouvrage précité « Handicaps, incapacités, dépendance », MM. Alain Colvez et Dominique Vilebrun étudient cette question dans un article intitulé « La question des catégories d'âge et des « charnières » entre les différents types de population ». Après avoir déploré que notre société a la fâcheuse tendance à couper la vie humaine en « rondelles », ils relèvent que « le seuil de 20 ans est imposé par la loi relayé par la pratique administrative, mais que sa pertinence est discutable. La puberté s'établit avant ce seuil (vers 15 ans), la majorité légale est de 18 ans avec le droit de vote, quand à l'autonomie des jeunes adultes par rapport à leur famille, dans notre société, du fait de la formation, elle tend à reculer vers 25 ans ». Nature des prestations délivrées aux personnes âgées et handicapées
5. La prestation de compensation du handicap : la fin du critère de l'âge ? Le projet de loi relatif à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées en cours de navette au Parlement institue une nouvelle prestation : la prestation de compensation des conséquences du handicap. Sans préjuger du texte qui sera définitivement adopté, il est possible de présenter le périmètre envisagé pour cette prestation. Elle a pour objet de faire en sorte que les intéressés ne soient pas lésés par les conséquences de leur handicap en prévoyant notamment la prise en charge de frais d'aides humaines, techniques ou d'aménagement du logement, voire du véhicule. Les nouveaux articles L. 245-2 à L. 245-6 du code de l'action sociale et des familles, tel qu'ils résultent de la première lecture du texte par l'Assemblée nationale prévoient : « Art. L. 245-2 : - La prestation de compensation peut être affectée, dans des conditions définies par décret, à des charges : « 1° Liées à un besoin d'aides humaines, y compris, le cas échéant, celles apportées par les aidants familiaux ; « 2° Liées à un besoin d'aides techniques, notamment aux frais laissés à la charge de l'assuré lorsque ces aides techniques relèvent des prestations prévues au 1° de l'article L. 321-1 du code de la sécurité sociale ; « 3° Liées à l'aménagement du logement et du véhicule de la personne handicapée ; « 4° Spécifiques ou exceptionnelles, comme celles relatives à l'acquisition ou l'entretien de produits liés au handicap ; « 5° (nouveau) Liées à l'attribution et à l'entretien des aides animalières, représentées par les chiens guides d'aveugles pour personnes handicapées visuelles et par les chiens d'assistance pour les personnes atteintes d'un handicap moteur. « Art. L. 245-3 : - L'élément de la prestation relevant du 1° de l'article L. 245-2 est accordé à toute personne handicapée soit lorsque son état nécessite l'aide effective d'une tierce personne pour les actes essentiels de l'existence ou requiert une surveillance régulière, soit lorsque l'exercice d'une activité professionnelle ou d'une fonction élective lui impose des frais supplémentaires. « Lorsque la personne handicapée dispose d'un droit ouvert de même nature au titre d'un régime de sécurité sociale, celui-ci vient en déduction des sommes versées au titre de la prestation de compensation. « Le service de cette prestation peut être suspendu ou interrompu lorsqu'il est établi, dans des conditions fixées par décret, que son bénéficiaire ne reçoit pas l'aide effective pour laquelle cette allocation lui a été attribuée, la charge de la preuve incombant au débiteur de l'élément de la prestation. « Art. L. 245-4 : - La prestation de compensation est accordée sur la base de tarifs et de montants fixés par nature de dépense, dans la limite de taux de prise en charge qui peuvent varier selon les ressources du bénéficiaire. Les tarifs et taux de prise en charge susmentionnés, ainsi que le montant maximum de chaque élément mentionné à l'article L. 245-2, sont déterminés par voie réglementaire. Les modalités et la durée d'attribution de cette prestation sont définies par décret. « Sont exclus des ressources retenues pour la détermination du taux de prise en charge mentionné à l'alinéa précédent : « - les revenus d'activité professionnelle de l'intéressé ; « - les ressources du conjoint ; « - les rentes viagères mentionnées au 2° du I de l'article 199 septies du code général des impôts, lorsqu'elles ont été constituées par la personne handicapée pour elle-même ou, en sa faveur, par ses parents ou son représentant légal, ses grands-parents, ses frères et surs ou ses enfants ; « - certaines prestations sociales à objet spécialisé dont la liste est fixée par voie réglementaire. « Les frais de compensation restant à la charge du bénéficiaire, en application des règles prévues au premier alinéa, ne peuvent excéder 10 % de ses ressources personnelles nettes d'impôt. « Art. L. 245-5 : - L'attribution de la prestation de compensation n'est pas subordonnée à la mise en uvre de l'obligation alimentaire définie par les articles 205 à 211 du code civil. « Il n'est exercé aucun recours en récupération de cette prestation ni à l'encontre de la succession du bénéficiaire décédé, ni sur le légataire ou le donataire. « Les sommes versées au titre de cette prestation ne font pas l'objet d'un recouvrement à l'encontre du bénéficiaire lorsque celui-ci est revenu à meilleure fortune. « La prestation de compensation n'est pas prise en compte pour le calcul d'une pension alimentaire ou du montant d'une dette liée aux ressources. « Art. L. 245-6 : - La prestation de compensation est incessible en tant qu'elle est versée directement au bénéficiaire et insaisissable, sauf pour le paiement des frais de compensation de la personne handicapée relevant du 1° de l'article L. 245-2. En cas de non-paiement de ces frais, la personne physique ou morale ou l'organisme qui en assume la charge peut obtenir du président du conseil général que l'élément de la prestation relevant du 1° de l'article L. 245-2 lui soit versé directement. « L'action du bénéficiaire pour le paiement de la prestation se prescrit par deux ans. Cette prescription est également applicable à l'action intentée par le président du conseil général en recouvrement des prestations indûment payées, sauf en cas de fraude ou de fausse déclaration ». Pour ce qui concerne les barrières d'âge, le texte prévoit par ailleurs que « la personne handicapée a droit à une compensation des conséquences de son handicap quels que soient la nature de sa déficience, son âge ou son mode de vie ». Enfin, l'Assemblée nationale a adopté un amendement crucial qui devrait, à terme, entraîner la fin des barrières d'âge : « Dans les trois ans à compter de l'entrée en vigueur de la présente loi, l'harmonisation des dispositions applicables aux enfants et aux adultes handicapés sera réalisée. Dans un délai maximum de cinq ans, toutes les dispositions de la présente loi opérant une distinction entre les personnes handicapées en fonction de critères d'âge seront supprimées ». Il n'est probablement pas excessif de voir là sonner le glas des critères d'âge, ou de la plupart d'entre eux. De fait, la prestation de compensation des conséquences du handicap, sous la réserve du contenu des textes réglementaires nécessaire à son application, devrait répondre aux besoins des intéressés de façon satisfaisante. Sa souplesse, l'absence de recours en récupération au titre de l'aide sociale ainsi que sa vocation universelle lui confèrent les contours d'une prestation moderne et adaptée. Il peut, par ailleurs, être mentionné que l'article 5 du même texte permet aux personnes handicapées atteignant l'âge de soixante ans de continuer à bénéficier du régime d'aide sociale dont elles bénéficiaient en établissement d'accueil pour adultes handicapés dès lors qu'elles sont hébergées en établissement d'accueil pour personnes âgées dépendantes (EHPAD). Il s'agit de supprimer le désavantage subi jusqu'à présent par les personnes relevant de prestations liées au handicap, lorsqu'elles atteignent l'âge de 60 ans et relèvent désormais d'un régime vieillesse. En effet, le régime « handicap » est plus favorable. L'Assemblée nationale a également adopté une mesure propre à régler, à terme, la situation des quelques 10 000 personnes handicapées dont l'âge est inférieur à 60 ans, et qui font l'objet d'un placement en EHPAD faute d'avoir pu obtenir une place dans un établissement d'hébergement pour adultes handicapés. Le projet procède encore à une simplification administrative de premier plan avec l'institution de la maison départementale des personnes handicapées dont la fonction est de regrouper en un seul lieu l'ensemble des interlocuteurs administratifs des personnes handicapées et de leurs proches. Au cours de la séance publique du 1er juin dernier, Mme la secrétaire d'Etat aux personnes handicapées présentait ainsi cette maison départementale : « le projet de loi prévoit un guichet unique, la maison départementale des personnes handicapées, qui regroupera l'ensemble des fonctions d'information, de conseil, d'orientation, mais aussi les instances indépendantes de l'évaluation du handicap, les décideurs, les commissions de recours, sortes d'instances de médiation interne au système ». Par ailleurs, dans leur rapport présenté au mois de mai dernier : « Mission de préfiguration de la CNSA, pour une prise en charge solidaire et responsable de la perte d'autonomie », MM. Raoul Briet et Pierre Jamet estiment, au sujet de la maison départementale des personnes handicapées que : « Dès lors que l'objectif visé est, par contraste avec les pratiques antérieures des commissions prévues par la loi de 1975 (COTOREP et CDES), une gestion de proximité et de faciliter par là même le contact et le lien avec les usagers, il importe que la maison départementale ne soit pas un lieu unique, situé au chef-lieu de département mais, tout au contraire, un réseau de lieux d'accueil, d'information et de traitement, seul de nature à proposer un maillage pertinent du territoire départemental ; pour ce faire, la maison départementale devra s'appuyer, en premier lieu, sur les circonscriptions d'action sociale du département, quel qu'en soit le périmètre, mais aussi sur toute structure territorialisée à l'instar des communes et des centres communaux et intercommunaux d'action sociale ou de certains organismes de sécurité sociale (caisses de MSA, par exemple). « Cette maison départementale sera moins une institution qu'un dispositif de coordination de différentes fonctions et instances. Elle ne sera pas un lieu unique mais une coordination de lieux délocalisés au plus près des personnes concernées ». Parcours d'une personne en situation de handicap
Dans ce cadre, les deux commissions, commission départementale d'éducation spéciale (CDES) et commission technique d'orientation et de reclassement professionnel (COTOREP) sont fondues en une instance unique : la commission des droits et de l'autonomie des personnes handicapées qui, sur la base de l'évaluation réalisée par une équipe pluridisciplinaire des souhaits exprimés par la personne handicapée et du plan de compensation, prend les décisions relatives à l'ensemble des droits de cette personne, notamment en matière d'attribution de prestations et d'orientation. Par ailleurs, la maison départementale des personnes handicapées disposera d'un centre d'information et de conseil portant sur l'ensemble des aides techniques disponibles dans le département. Elle réalisera périodiquement un livret d'information sur les droits des personnes handicapées et sur la maltraitance. Ici encore, le projet de loi réalise un progrès considérable puisque les intéressés ne devraient plus avoir à accomplir les nombreuses démarches unanimement qualifiées de « parcours du combattant ». La dépendance, avec son évolution démographique annoncée, constitue un défi majeur lancé à notre société. La question du financement à terme des dispositifs et prestations nécessaires ne connaît pas réellement de réponse aujourd'hui. Le secteur social et médico-social s'est d'ores et déjà engagé dans un travail d'adaptation qui mérite d'être salué ; cependant l'action de formation et de professionnalisation des intervenants, en particulier, doit être poursuivie et amplifiée. VII.- LES PERSONNELS DES SERVICES D'AIDE À DOMICILE La loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale a consacré dans le code de l'action sociale et des familles le rôle de l'aide à domicile. Sont ainsi reconnus les services de soins infirmiers à domicile (SSIAD), les services de soins à domicile (SSAD) et les services d'aide à domicile pour les personnes âgées et dépendantes. La loi prévoit également la création de services d'aide médico-sociale à domicile pour les adultes handicapés, pendant des services d'éducation spécialisée et de soins à domicile (SESSAD). En revanche, elle n'a pas intégré dans les services relevant du secteur social et médico-social les services d'aide à domicile en direction des familles. En effet, il a été considéré que la loi ne visait que les établissements et services dédiés aux personnes âgées et aux personnes handicapées. Par ailleurs, cette aide aux familles relève de l'aide sociale extralégale des caisses d'allocations familiales. L'enquête menée auprès des services d'aide aux personnes à domicile, réalisée par la DREES en 1999, a permis de recueillir des informations sur l'activité et le personnel de ces services. Les 7 000 services, qui ont pour la plupart le statut d'association, habilités à intervenir auprès de publics dits « fragiles », à savoir les personnes âgées, les personnes handicapées et les familles ayant des enfants de moins de 3 ans, ont été enquêtés de façon exhaustive sur leur activité et sur leur personnel durant le mois de septembre 1999. Dans un contexte d'augmentation quantitative et qualitative de la demande en matière d'aide à domicile, les données de l'enquête, parfois associées à des données complémentaires de l'enquête sur l'emploi conduite par l'INSEE, mettent en lumière deux points importants, concernant la population des aides à domicile de ces services : les intervenants sont très faiblement qualifiés et les services ont du mal à recruter des jeunes. Les aides à domicile recensées au mois de septembre 1999 au sein des services habilités à intervenir auprès de publics fragiles ne constituent cependant qu'une part limitée des intervenantes à domicile : alors que d'après l'enquête SAPAD, environ 195 000 intervenantes salariées travaillent au sein de ces services, la DARES évalue à un peu plus de 700 000 l'ensemble des personnes rémunérées dans le cadre du dispositif « emplois familiaux » pour fournir un service à domicile chez un particulier . 99 % des intervenants des services d'aide à domicile sont des femmes. En septembre 1999, les 7 000 services enquêtés employaient près de 210 000 personnes, ce qui correspond à un nombre moyen d'employés par service de 29 personnes. Le personnel administratif, auquel revient la gestion du service et des interventions, représente 5 % des effectifs, soit un peu moins de 10 000 personnes. Par ailleurs 3 % du personnel, soit 5 500 personnes environ, sont des techniciennes d'intervention sociale et familiale, qui interviennent exclusivement auprès des familles. Leur métier consiste principalement à s'occuper des enfants des familles chez lesquelles elles interviennent, aussi bien pour l'accompagnement scolaire que pour les soins aux enfants au sens large (toilette, préparation des repas, soutien pour les tâches ménagères etc....), ainsi que pour le soutien moral ou matériel aux familles, ou à certains membres plus fragiles en particulier. Enfin, la très large majorité des personnes qui travaillent dans les services d'aide (plus de neuf sur dix, soit 194 000 personnes) exercent le métier d'aide à domicile, parmi lesquelles 99 % de femmes. Leur tâche consiste essentiellement à apporter une aide ménagère, et/ou une aide à la personne (gestes de la vie quotidienne tels que la toilette, l'habillage, les déplacements à l'intérieur et à l'extérieur du logement etc.). L'aide qu'elles dispensent peut s'adresser aussi bien aux familles ayant de jeunes enfants qu'aux personnes handicapées ou aux personnes âgées. Ce sont ces dernières qui constituent la plus grande part de leur clientèle (80 %). B. LES APPORTS DE LA LOI DU 2 JANVIER 2002 RÉNOVANT L'ACTION SOCIALE ET MÉDICO-SOCIALE Le II de l'article L. 312-1 du code de l'action sociale et des familles impose désormais que les prestations délivrées par les établissements et services sociaux et médico-sociaux, y compris les structures expérimentales, soient réalisées par des équipes pluridisciplinaires qualifiées. Ces établissements et services devront être dirigés par des professionnels dont le niveau de qualification est fixé par décret et après consultation de la branche professionnelle concernée. A défaut, les fédérations ou organismes représentatifs des organismes gestionnaires d'établissements et services sociaux et médico-sociaux concernés seront consultés. La loi du 2 janvier 2002 a cherché à améliorer la procédure d'agrément des conventions collectives dans le secteur social et médico-social en introduisant une plus grande transparence. Elle reprend, en premier lieu, le principe de l'agrément des conventions collectives instauré en 1986. Ainsi, les conventions collectives de travail, conventions d'entreprise ou d'établissement et accords de retraite applicables aux salariés des établissements de santé et des établissements et services sociaux et médico-sociaux à but non lucratif dont les dépenses de fonctionnement sont, en vertu de dispositions législatives ou réglementaires, supportées, en tout ou partie, directement ou indirectement, soit par des personnes morales de droit public, soit par des organismes de sécurité sociale, ne prennent-elles désormais effet qu'après agrément donné par le ministre compétent, après avis d'une commission où sont représentés des élus locaux et dans des conditions fixées par voie réglementaire. Ces conventions ou accords s'imposent aux autorités compétentes en matière de tarification. Autrement dit, une fois agréée, la convention devient opposable au financeur public. Au cours de l'examen du texte par l'Assemblée nationale, la secrétaire d'Etat aux personnes âgées a indiqué que le nouveau dispositif vise à « éclairer les partenaires sociaux sur les perspectives et les orientations du gouvernement en matière de politique salariale. En effet, l'affichage, en début d'année, du cadrage financier de la politique d'agrément constitue un progrès important pour la responsabilité de tous les acteurs ». Désormais, les ministres chargés de la sécurité sociale et de l'action sociale devront établir annuellement, avant le 1er mars de l'année en cours, un rapport relatif aux agréments des conventions et accords collectifs, pour l'année écoulée. Ce rapport devra également porter sur les orientations en matière d'agrément des accords et d'évolution de la masse salariale pour l'année en cours. Il sera transmis au Parlement, au comité des finances locales et aux partenaires sociaux concernés. Par ailleurs, le 1° de l'article L. 315-14 protège les salariés qui dénoncent les mauvais traitements dont peuvent êtres victimes les usagers des établissements et services (ce point est développé infra dans le présent rapport). C. LE PROJET DE DIRECTIVE EUROPÉENNE Le 13 janvier dernier, la Commission européenne a établi un projet de directive relative aux services qui définit un cadre juridique général en vue d'éliminer les obstacles à la liberté d'établissement des prestataires de services et à la libre circulation des services au sein des Etats membres. Il s'agit de réaliser un véritable « marché intérieur des services ». A cette fin, la commission propose « d'établir un cadre juridique qui supprime les obstacles à la liberté d'établissement des prestataires de services et à la libre circulation des services entre les Etats membres et qui garantit aux prestataires, ainsi qu'aux destinataires des services, la sécurité juridique nécessaire à l'exercice effectif de ces deux libertés fondamentales du traité. La proposition couvre une large variété d'activités économiques de services, avec quelques exceptions comme les services financiers, et ne s'applique qu'aux prestataires établis dans un Etat membre ». La mission d'information s'alarme devant cette perspective de libéralisation des services : aura-t-elle pour effet de faire entrer les services d'aide à domicile dans le secteur concurrentiel ? Cette inquiétude pourrait cependant se voir tempérée par la communication de la Commission aux autres institutions en date du 9 mai dernier. On peut en effet y lire (point 4.4) : « Les services sociaux d'intérêt général ont un rôle particulier à jouer en tant que partie intégrante du modèle européen de société. En vertu du principe de solidarité, les services sociaux et de santé d'intérêt général sont centrés sur la personne, ils assurent aux citoyens la possibilité de bénéficier effectivement de leurs droits fondamentaux et d'un niveau élevé de protection sociale, et renforcent la cohésion sociale et territoriale. [...] La Commission estime qu'il est utile de développer une approche systématique afin d'identifier et de reconnaître les particularités des services sociaux et de santé d'intérêt général et de clarifier le cadre dans lequel ils fonctionnent et peuvent être modernisés. Cette approche sera présentée dans une communication sur les services sociaux d'intérêt général, y compris les services de santé, dont l'adoption est prévue dans le courant de l'année 2005 ». En tout état de cause, la mission rappelle son attachement fondamental au maintien de l'action sociale et médico-sociale dans le cadre de sa mission de service public. Elle rappelle encore que, si la notion de service public n'est pas positivement mentionnée dans la loi du 2 janvier 2002, c'est précisément parce que le législateur a considéré que cette mention dans la loi aurait pu se révéler contraignante pour les personnes morales de droit privé agissant dans le secteur qui doivent pouvoir justifier les spécificités de celui-ci devant les impératifs de l'harmonisation européenne. D. LA LOI DU 30 JUIN 2004 RELATIVE À LA SOLIDARITÉ POUR L'AUTONOMIE DES PERSONNES ÂGÉES ET DES PERSONNES HANDICAPÉES Le ministre de la santé et de la protection sociale a souligné l'accent mis par la loi relative à la solidarité pour l'autonomie des personnes âgées et des personnes handicapées sur l'effort de la nation pour favoriser la vie à domicile des personnes âgées et pour développer les filières professionnelles de l'aide à domicile. Ainsi, à partir de juillet 2004, la Caisse nationale de solidarité pour l'autonomie (CNSA) reprendra les attributions du fonds de financement de l'APA. Cela permettra de consolider le concours annuel versé aux départements à hauteur de 1,3 milliard d'euros en dégageant durablement une ressource supplémentaire de 400 millions d'euros, à hauteur de la somme qui aurait dû être couverte par un emprunt exceptionnel en 2003. Cette orientation de développement des politiques de maintien à domicile veut prolonger les initiatives déjà engagées, notamment au travers de l'agrément de l'accord de branche de l'aide à domicile intervenu en janvier 2003, qui permettra une revalorisation substantielle des salaires de l'ensemble des salariés du secteur, de l'ordre de 24 % d'ici à juillet 2006. Ainsi, les auxiliaires de vie sociale titulaires du diplôme d'Etat correspondant (DEAVS), ont-ils par exemple bénéficié au 1er juillet 2003, pour la première année d'application de l'accord, d'une revalorisation salariale de 28,59 %, qui devrait être portée à 40,22 % au 1er juillet 2006. Le maintien à domicile des personnes âgées dépendantes devrait également être favorisé par le développement de la professionnalisation de ce secteur grâce, notamment, à l'utilisation du Fonds de modernisation de l'aide à domicile, qui verra ses missions et moyens confortés afin de permettre de moderniser les services qui interviennent à domicile, de promouvoir les actions de formation des professionnels de l'aide à domicile et des personnels soignants et de développer des dispositifs innovants, tels les accueils de jour et les gardes de nuit itinérantes. Malgré un effort financier consenti depuis plusieurs années au profit des services de soins infirmiers à domicile, les dramatiques événements que notre pays a connus au cours du mois d'août 2003 ont en effet révélé l'importance, et parfois le manque, de dispositifs de proximité bien implantés. Au-delà des mesures d'urgence arrêtées en septembre 2003 pour permettre aux SSIAD, moyennant une enveloppe supplémentaire de 13 millions d'euros, de faire face au surcroît d'activité et d'accompagner dans de bonnes conditions le retour à domicile des personnes âgées hospitalisées, le gouvernement a fait part de sa volonté de renforcer les SSIAD. VIII.- LA RÉNOVATION DU SECTEUR SOCIAL ET MÉDICO-SOCIAL : UNE RÉFORME ABOUTIE ? La loi n° 2002-2 du 2 janvier 2002 commence, malgré la parution tardive des textes d'application, à produire ses effets. De fait, les auditions conduites par la mission l'ont montré, les acteurs concernés se sont lancés avec sérieux dans la mise en uvre des éléments de la réforme concernant l'évaluation, comme dans celle des outils tels que le livret d'accueil ou le conseil de la vie sociale. Par ailleurs, la création de l'APA a doté le secteur d'un outil d'intervention fiable et plus juste que la prestation antérieure, la PSD. De même, le texte à venir, relatif à l'autonomie des personnes âgées et des personnes handicapées améliorera notamment, dès la présente année, la coordination des intervenants. Enfin, la création de la maison départementale des personnes handicapées devrait simplifier de façon considérable les démarches des intéressés. A cet égard, le rapport précité de MM. Raoul Briet et Pierre Jamet donne au gouvernement des orientations dans les domaines de la responsabilité des départements, du fonctionnement de la maison départementale des personnes handicapées, de l'autorité chargée de servir la prestation de compensation des conséquences du handicap (dont l'identité demeure inconnue à ce jour) comme des contours de la Caisse nationale de solidarité pour l'autonomie. Il faut reconnaître que le secteur a su répondre aux exigences de l'adaptation. Des débats restent toutefois ouverts, tel celui soulevé par M. Nicolas About, président de la commission des affaires sociales du Sénat, au cours de la première lecture du projet de loi relatif à l'égalité des droits et des chances et à la participation et la citoyenneté des personnes handicapées : il a proposé un amendement empêchant les associations qui oeuvrent dans le domaine du handicap de représenter et défendre les intérêts des personnes tout en étant gestionnaires d'établissements ou de services. M. Paul Blanc, rapporteur pour la commission des affaires sociales, avait rappelé que la commission s'était montrée favorable à l'adoption de cet amendement. Il avait alors résumé la question posée dans les termes suivants : « Les associations ont toute leur place, en particulier dans la mise en oeuvre des conseils d'établissement. Les associations nationales ont également leur rôle à jouer dans la définition de la politique qu'elles entendent mener. Toutefois, il convient de séparer très clairement la gestion de la représentation des personnes handicapées ». Le Gouvernement s'est farouchement opposé à l'adoption de la mesure en rappelant le contexte historique qui a présidé à la constitution des associations concernées et en soutenant qu'il n'y a pas lieu de multiplier les acteurs en scindant les associations représentatives et les associations gestionnaires. Le Sénat n'a finalement pas adopté la mesure. Cependant, la mission estime que les associations, qui sont plus que nombreuses à agir dans le secteur social et médico-social ainsi qu'à gérer des deniers publics, pourraient, sur certains points, mener une réflexion notamment sur le rôle des structures au regard d'une véritable adaptation de la société aux réalités que constituent le handicap, le grand âge ou la grande détresse sociale. Il est apparu à la mission qu'un bon indicateur pourrait être de comparer les évolutions du secteur aux neuf orientations suggérées en conclusion de ses travaux par la mission d'information de la commission des affaires culturelles, familiales et sociales de l'Assemblée nationale sur la réforme de la loi n° 75-535 du 30 juin 1975 relative aux institutions sociales et médico-sociales dont le rapport a été rendu le 15 mars 2000. Ces recommandations étaient les suivantes : 1. affirmation du caractère de service public de l'action médico-sociale ; 2. renforcement du rôle des Comités régionaux de l'organisation sanitaire et sociale (CROSS) ; 3. mise en place de schémas opposables ; 4. réforme de la chaîne autorisation-habilitation-tarification ; 5. création d'un véritable régime d'évaluation et d'accréditation ; 6. tarification des établissements pour personnes âgées ; 7. reconnaissance par la loi des structures d'accueil non traditionnelles « lieux de vie et lieu d'accueil » comme du statut des foyers à double tarification (FDT) ; 8. protection des salariés ; 9. création d'un conseil national de l'action et de l'évaluation sociale. A. L'AFFIRMATION DU CARACTÈRE DE SERVICE PUBLIC DE L'ACTION MÉDICO-SOCIALE La mission considère que, sans pour autant être mentionné de façon positive dans les textes, le caractère de service public est présent dans l'esprit de la loi comme le prouve la simple lecture des articles 2, 3, 5 et 6 (respectivement articles L. 116-1, L. 116-2, L. 311-1 et L. 311-2 du code de l'action sociale et des familles) de la loi n° 2002-2 rénovant l'action sociale et médico-sociale. Ainsi, l'article 2 dispose que : « l'action sociale et médico-sociale tend à promouvoir, dans un cadre interministériel, l'autonomie et la protection des personnes, la cohésion sociale, l'exercice de la citoyenneté, à prévenir les exclusions et à en corriger les effets », et qu'elle « est mise en oeuvre par l'Etat, les collectivités territoriales et leurs établissements publics, les organismes de sécurité sociale, les associations ainsi que par les institutions sociales et médico-sociales ». L'article 3 pose pour principe que cette action est conduite dans le respect de « l'égale dignité de tous les êtres humains » et qu'elle doit garantir aux intéressés « un accès équitable sur l'ensemble du territoire » à l'ensemble des prestations délivrées par le secteur. L'article 5 dispose que l'action sociale et médico-sociale s'inscrit dans « des missions d'intérêt général et d'utilité sociale ». Lors de l'examen du projet de loi à l'Assemblée nationale, Mme Dominique Gillot, alors secrétaire d'Etat aux personnes handicapées, avait préféré ces mentions à celle de la notion de service public. Elle avait fait valoir que la formule ainsi retenue serait moins contraignante pour les personnes morales de droit privé agissant dans le secteur afin de justifier les spécificités de celui-ci devant les impératifs de l'harmonisation européenne. Elle s'était exprimée dans les termes suivants : « à l'exception notable du secteur des personnes âgées, où les établissements publics, notamment hospitaliers, sont largement majoritaires, le secteur qui accueille des personnes handicapées, des enfants handicapés, est, lui, principalement porté par les établissements privés à but non lucratif ». Enfin, l'article 6 prévoit : « Une charte nationale est établie conjointement par les fédérations et organismes représentatifs des personnes morales publiques et privées gestionnaires d'établissements et de services sociaux et médico-sociaux. Cette charte porte sur les principes éthiques et déontologiques afférents aux modes de fonctionnement et d'intervention, aux pratiques de l'action sociale et médico-sociale et aux garanties de bon fonctionnement statutaire que les adhérents des fédérations et organismes précités sont invités à respecter par un engagement écrit ». Pour mémoire, l'article 1er du texte actuellement en navette et relatif à l'égalité des droits et des chances, à la participation et la citoyenneté des personnes handicapées dispose notamment : « Toute personne handicapée a droit à la solidarité de l'ensemble de la collectivité nationale, qui lui garantit, en vertu de cette obligation, l'accès aux droits fondamentaux reconnus à tous les citoyens ainsi que le plein exercice de sa citoyenneté. L'Etat est garant de l'égalité de traitement des personnes handicapées sur l'ensemble du territoire et définit des objectifs pluriannuels d'action ». La mission considère que les réserves exprimées par la secrétaire d'Etat au cours de l'examen du projet de loi rénovant l'action sociale et médico-sociale sont frappées au coin du bon sens, comme le prouvent d'ailleurs les menaces potentielles contenues dans le projet de directive de la Commission européenne précitée du 13 janvier dernier. Elle estime donc que, plus que jamais, le secteur social et médico-social, dans ses actions comme dans ses structures, continue de participer du secteur public. Elle rappelle solennellement son attachement fondamental à cet enracinement. B. LE RENFORCEMENT DU RÔLE DES COMITÉS RÉGIONAUX DE L'ORGANISATION SANITAIRE ET SOCIALE (CROSS) Il faut rappeler, que dans le cadre de la loi de 1975, il existait un comité national et des comités régionaux de l'organisation sanitaire et sociale comportant deux sections, l'une intervenant dans le domaine sanitaire, l'autre dans le domaine social et médico-social. La loi n° 2002-2 rénovant l'action sociale et médico-sociale a confié de nouvelles missions aux sections sociales du comité national et des comités régionaux de l'action sanitaire et sociale. Auparavant, leurs principales missions consistaient à rendre un avis consultatif sur les demandes d'autorisation ou de transformation d'équipements sociaux et médico-sociaux. Les Comités régionaux de l'organisation sanitaire et sociale (CROSS) étaient, en outre, destinataires pour information du schéma départemental. Les sections locales du Conseil national de l'organisation sanitaire et sociale (CNOSS) et des CROSS se voient ainsi conférer une attribution nouvelle, équivalente à celle de la conférence nationale et des conférences régionales dans le domaine sanitaire. Ainsi, les éléments des schémas départementaux d'une même région, relatifs aux établissements et services relevant de la compétence de l'Etat, sont regroupés dans un schéma régional fixé par le représentant de l'Etat dans la région. Préalablement à sa réalisation, l'avis du CROSS est requis. La consultation du CROSMS sur les schémas régionaux est donc désormais prévue, en conséquence du rôle nouveau conféré à cet organisme en matière d'analyse de l'évolution des besoins sociaux et médico-sociaux et de définition de priorités. La loi n'ayant pas modifié la répartition des compétences en matière d'action sociale essentiellement partagées entre l'Etat et le département, le schéma régional ne constitue que l'agrégation des éléments des schémas départementaux relevant de la compétence de l'Etat. Il faut rappeler que la loi n° 2002-303 du 4 mars 2002 relatives aux droits des malades et à la qualité du système de santé a transformé les sections sociales des comités régionaux de l'organisation sanitaire et sociale (CROSS) en comités régionaux de l'organisation sociale et médico-sociale (CROSMS). Elle n'a cependant pas modifié leurs compétences telles qu'elles résultent de la loi n° 2002-2 précitée. Le schéma départemental constitue le droit commun, il concerne la plupart des établissements et services du secteur social et médico-social. Au cours de l'examen du projet de loi au Sénat, la secrétaire d'Etat aux personnes âgées avait indiqué que, « ces schémas régionaux représenteront un peu plus que la somme des schémas départementaux afin, par exemple, de prendre en compte des dessertes interdépartementales d'établissements et de services relevant de la compétence exclusive de l'Etat ». Ce schéma est ensuite transmis pour information aux présidents des conseils généraux concernés. Comme les schémas départementaux, il l'est également à la conférence régionale de santé et au CROSMS. Ces schémas intègrent aussi les schémas régionaux spécifiques, élaborés par le préfet de région, qui concernent : - les centres de soins, d'accompagnement et de prévention en addictologie ; dans ce cas, ils sont arrêtés après avis du CROSMS ; - les centres de rééducation professionnelle ; dans cette hypothèse, l'avis du CROSMS est préalablement recueilli ainsi que celui du comité régional de l'emploi et de la formation professionnelle et celui du conseil régional. Par ailleurs, l'article 40 du projet de loi actuellement en cours de navette relatifs aux libertés et responsabilités locales, qui a pour objet de confier au seul conseil général le soin d'élaborer et d'arrêter le schéma départemental d'organisation sociale et médico-sociale, modifie sur un point les relations existant entre le conseil général et le CROSMS. En effet, dans sa rédaction telle que résultant des travaux du Sénat en première lecture, cet article prévoyait que le projet de schéma départemental devait être soumis à l'avis du CROSMS. En première lecture, l'Assemblée nationale a supprimé cette obligation en soulignant la nécessité d'éviter d'alourdir la procédure et de faire confiance aux élus locaux. En deuxième lecture, le Sénat a adopté sur ce point la rédaction suivante qui réintroduit l'avis du CROSMS « Le schéma départemental est adopté par le conseil général après concertation avec le représentant de l'Etat dans le département et avis du comité régional de l'organisation sociale et médico-sociale ». A ce stade, est-il possible de considérer que le rôle des CROSMS a été renforcé comme le recommandait la mission d'information ? La réponse est positive puisque les CROSMS sont désormais consultés sur l'élaboration des schémas régionaux d'organisation sanitaire et sociale (SROSS). Par ailleurs, les CROSMS ont reçu de la loi de nouvelles missions qui sont celles de l'évaluation des besoins, de l'analyse de leur évolution et de définition des priorités de l'action sociale et médico-sociale. A cet égard, la question de la liaison des secteurs sanitaire et social demeure posée, notamment par la médicalisation croissante de la prise en charge des personnes âgées dépendantes. La loi sociale de 1975 avait un sens précis quant au registre « sanitaire-social ». La réforme du secteur social et médico-social peut-elle, pour tenir compte des réalités nouvelles, donner une nouvelle portée à ce registre ? En d'autres termes, est-il possible d'initier une dynamique rassemblant en une synergie nouvelle tous les acteurs concernés afin de pérenniser, en les positivant, les acquis les plus significatifs ? C. LA MISE EN PLACE DE SCHÉMAS OPPOSABLES La loi du 2 janvier 2002 a considérablement modifié les règles applicables en matière de planification, notamment celles qui ont trait au ressort géographique des schémas avec de nouveaux échelons de planification. Désormais, les schémas d'organisation sociale et médico-sociale sont départementaux, régionaux ou nationaux et non plus seulement départementaux. Les modalités d'établissement du schéma régional ayant été évoquées au supra, il n'est pas nécessaire de les rappeler, sauf à mentionner que la durée des schémas est de cinq ans maximum alors qu'aucune limite temporelle n'existait auparavant. Par ailleurs, ils sont révisables à tout moment. Le 1° de l'article L. 313-4 du code de l'action sociale et des familles détermine la portée juridique des schémas. Il établit un lien entre ceux-ci et l'octroi des autorisations de fonctionnement des établissements et services ce qui leur confère une certaine opposabilité. Cet article prévoit encore que l'octroi de l'autorisation est subordonné à plusieurs conditions ; en particulier, le projet de création, de transformation ou d'extension d'un établissement ou service doit être compatible avec les objectifs et répondre aux besoins sociaux et médico-sociaux des schémas dont il relève. Les schémas n'étaient jusqu'alors que purement indicatifs. Ainsi, si la loi a bien renforcé la valeur juridique des schémas, il n'en appartiendra pas moins à la jurisprudence de déterminer la signification du terme « compatibilité ». Enfin, et comme la mission d'information en avait exprimé le souhait, l'annexe (17) aux schémas d'organisation sociale et médico-sociale n'est pas opposable à la différence de ce qui se passe dans le secteur sanitaire. Ainsi, le porteur d'un projet ne pourrait-il pas utiliser ce document pour obtenir d'office l'autorisation de celui-ci. D. LA RÉFORME DE LA CHAÎNE AUTORISATION-HABILITATION-TARIFICATION Avant de répondre à la question posée, il convient de rappeler quelques notions : - La création, la transformation ou l'extension des établissements et services sociaux et médico-sociaux et des lieux de vie et d'accueil est soumise à autorisation. Le concept de création renvoie à l'acte juridique décidant la mise en place d'une nouvelle structure sociale ou médico-sociale, tandis que la transformation vise le cas d'une structure souhaitant, par exemple, accueillir une nouvelle catégorie de publics. Enfin, l'extension recouvre l'augmentation de la capacité d'accueil, quelle qu'elle soit, de la structure. - L'aide sociale et l'assurance-maladie sont la principale source de financement des prestations fournies par les établissements et services sociaux et médico-sociaux. Pour ce faire, ces structures doivent être habilitées à recevoir des bénéficiaires de l'aide sociale ou autorisés à dispenser des soins remboursables aux assurés sociaux. La loi du 2 janvier 2002 prévoit que la décision d'autorisation de création, de transformation ou d'extension d'établissements ou services vaut habilitation à recevoir des bénéficiaires de l'aide sociale, sauf mention contraire. Par exemple, les établissements de statut privé à but lucratif (maisons de retraite, notamment) ne demandent généralement pas l'habilitation au titre de l'aide sociale. Si l'autorisation est accordée par le représentant de l'Etat, seul ou conjointement avec le président du conseil général, elle vaut également, sauf mention contraire, autorisation de dispenser des prestations prises en charge par l'Etat ou les organismes de sécurité sociale. Par ailleurs, la loi a réformé en profondeur le régime des autorisations. Désormais les autorisations de création, de transformation ou d'extension d'établissements et de services doivent être compatibles avec les objectifs du schéma d'organisation dont elles relèvent. Ces autorisations sont délivrées pour une durée déterminée fixée à quinze ans, leur renouvellement s'effectuant au regard du résultat positif d'une évaluation de la qualité des prestations délivrées. L'autorisation est dorénavant subordonnée à l'existence d'un financement et un dispositif de périodes de dépôt et d'examen de projets de même nature est mis en place afin de retenir les opérations présentant le meilleur rapport « coût-qualité ». Par ailleurs, la loi instaure des critères de classement des projets en attente de financement. En outre, les articles L. 314-2 et L. 314-7 du code de l'action sociale et des familles réorganisent et clarifient les étapes et les délais de la campagne budgétaire, en prévoyant notamment une réelle procédure contradictoire. Les contrôles budgétaires a priori sont sensiblement allégés et permettront désormais d'approuver les propositions budgétaires des établissements, non plus compte par compte, mais par grands groupes fonctionnels. L'article L. 314-8 renvoie à un décret le soin de diversifier des règles de tarification selon la nature des établissements et services : dotations globales, forfaits, prix de journées, tarifs de prestations, modulations selon l'état de la personne. Ce document a été publié : il s'agit du décret n° 2003-1010 du 22 octobre 2003 relatif à la gestion budgétaire, comptable et financière, et aux modalités de financement et de tarification des établissements sociaux et médico-sociaux mentionnés au I de l'article L. 312-1 du code de l'action sociale et des familles, et des établissements mentionnés au 2° de l'article L. 6111-2 du code de la santé publique. E. LA CRÉATION D'UN VÉRITABLE RÉGIME D'ÉVALUATION ET D'ACCRÉDITATION La loi a institué un régime d'évaluation interne et externe des établissements et services sociaux et médico-sociaux. Il s'agit notamment de lutter contre la maltraitance, de supprimer les mauvaises pratiques professionnelles et d'améliorer la formation des personnels. Ainsi, l'article L. 312-8 du code de l'action sociale et des familles crée-t-il l'obligation légale pour les établissements d'évaluer la qualité des prestations qu'ils fournissent sur la base de recommandations de bonnes pratiques validées par un Conseil national de l'évaluation sociale et médico-sociale. Les résultats de cette auto-évaluation doivent être communiqués tous les cinq ans aux autorités compétentes. Ce même article met également en place une évaluation externe tous les sept ans par des organismes extérieurs et indépendants. Le renouvellement tous les quinze ans de l'autorisation est dorénavant subordonné aux résultats de cette évaluation externe. Les organismes évaluateurs devront respecter un cahier des charges garantissant notamment leur indépendance et le respect de principes méthodologiques de l'évaluation (procédures, étapes successives, interprétation et publication des résultats). A l'instar de l'Agence nationale d'accréditation et d'évaluation en santé (ANAES) dans le champ sanitaire, la loi a créé un Conseil national de l'évaluation sociale et médico-sociale auquel il appartient de valider ou d'élaborer, en cas de carence, les procédures, les références et les recommandations de bonnes pratiques professionnelles à partir desquelles il sera procédé à l'auto-évaluation. Placé auprès du ministre chargé de l'action sociale, il est composé de représentants de l'Etat, des collectivités territoriales, des organismes de protection sociale, des usagers et des institutions sociales et médico-sociales, des personnels et de personnalités qualifiées. Parmi ces dernières, figure un membre de chacune des trois instances représentatives des personnes accueillies dans les établissements : le Conseil national représentatif des personnes âgées, le Conseil national consultatif des personnes handicapées et le Conseil national des politiques de lutte contre la pauvreté et l'exclusion sociale. Cette dernière innovation satisfait ainsi la recommandation n° 9 de la mission d'information, relative à la création de cet organisme. F. LA TARIFICATION DES ÉTABLISSEMENTS POUR PERSONNES ÂGÉES La nouvelle réglementation tarifaire applicable aux établissements hébergeant des personnes âgées dépendantes (EHPAD) institue une tarification ternaire dite tripartite. Il convient de rappeler que c'est la loi du 24 janvier 1997 relative à la prestation spécifique dépendance et ses décrets d'application du 26 avril 1999 qui organisent la réforme de la tarification des établissements accueillant des personnes âgées dépendantes. La réforme institue, à l'intérieur du budget des établissements, trois sections tarifaires distinctes - hébergement, dépendance et soins - qui reflètent les trois composantes de la prise en charge gériatrique en institution. Elle définit des tarifs et des clés de répartition des charges entre les trois sections tarifaires précitées. Elle s'adapte au projet institutionnel de chaque établissement par l'instauration d'un droit d'option tarifaire sur les soins. Elle s'appuie sur un dispositif contractuel débouchant sur des conventions tripartites entre l'Etat, le département et les établissements, tenant compte de la situation spécifique de chaque établissement pour la fixation d'objectifs pluriannuels. La réforme s'appuie, enfin, sur des références de bonnes pratiques : l'arrêté fixant le cahier des charges des conventions tripartites s'attache à définir le contenu de la démarche « qualité » dans laquelle doivent s'engager les partenaires conventionnels, afin d'offrir à toute personne âgée accueillie en établissement les meilleures conditions de vie, d'accompagnement et de soins. La loi du 20 juillet 2001 parachève le dispositif en instaurant, avec l'allocation personnalisée d'autonomie, un dispositif de solvabilisation du tarif dépendance prenant en charge les augmentations de tarifs pour les résidents les moins valides. G. LA RECONNAISSANCE PAR LA LOI DES STRUCTURES D'ACCUEIL NON TRADITIONNELLES « LIEUX DE VIE ET LIEU D'ACCUEIL » ET DU STATUT DES FOYERS À DOUBLE TARIFICATION (FDT) La loi du 2 janvier 2002 a su prendre en compte ces structures. Les lieux de vie sont considérés comme des structures à part qui relèvent d'un régime particulier. En effet, ils ne sont pas considérés comme des établissements ou services sociaux et médico-sociaux. Ils ne sont soumis qu'à un nombre limité de dispositions de la loi : nécessité de respecter les dispositions du texte relatives aux droits des usagers et d'obtenir l'autorisation de création préalable ; soumission aux procédures de contrôle. Pour ce qui concerne les établissements et services expérimentaux, un régime particulier d'autorisation leur est applicable. Ils sont autorisés soit, après avis du CNOSS, par le ministre chargé de l'action sociale, soit par le représentant de l'Etat dans le département, soit par le président du conseil général ou conjointement par ces deux autorités après avis du CROSMS. Ces autorisations sont accordées pour une durée déterminée qui ne peut être supérieure à cinq ans. Elles sont renouvelables une fois au vu des résultats positifs d'une évaluation. Au terme de cette nouvelle période et au vu d'une nouvelle évaluation positive, l'établissement ou le service relève alors de l'autorisation de quinze ans qui est le droit commun des établissements et services sociaux et médico-sociaux. Enfin, les foyers d'accueil médicalisés (FAM), créés par la loi du 2 janvier 2002, ont remplacé les structures expérimentales qu'étaient les foyers à double tarification (FDT). Ces établissements sont destinés à accueillir des personnes lourdement handicapées dont la dépendance totale ou partielle, constatée par la COTOREP, les rend inaptes à toute activité à caractère professionnel, leur fait obligation de recourir à l'aide d'une tierce personne pour la plupart des actes essentiels de l'existence, et nécessite une surveillance médicale et des soins constants. Les FAM sont financés par : - les régimes d'assurance maladie, qui prennent en charge, de manière forfaitaire, l'ensemble des dépenses afférentes aux soins, personnels et matériels médicaux et paramédicaux ; - l'aide sociale départementale, qui assume le coût de l'hébergement et l'animation des établissements. L'article 48 de la loi du 2 janvier 2002 a prévu la protection des salariés dénonçant les mauvais traitements éventuellement infligés aux usagers. Ainsi, l'article L. 313-24 du code de l'action sociale et des familles est-il ainsi rédigé : « Dans les établissements et services mentionnés à l'article L. 312-1, le fait qu'un salarié ou un agent a témoigné de mauvais traitements ou privations infligés à une personne accueillie ou relaté de tels agissements ne peut être pris en considération pour décider de mesures défavorables le concernant en matière d'embauche, de rémunération, de formation, d'affectation, de qualification, de classification, de promotion professionnelle, de mutation ou de renouvellement du contrat de travail, ou pour décider la résiliation du contrat de travail ou une sanction disciplinaire. « En cas de licenciement, le juge peut prononcer la réintégration du salarié concerné si celui-ci le demande ». RECOMMANDATIONS DE LA MISSION D'INFORMATION 1. Améliorer la situation de la psychiatrie en France Le rapport de M. Philippe Clery-Merlin sur le plan d'actions pour le développement de la psychiatrie et la promotion de la santé mentale, remis au ministre de la santé, de la famille et des personnes handicapées le 15 septembre 2003, brosse le tableau de la psychiatrie française. Il fait notamment les constatations suivantes : « Le champ pour lequel la psychiatrie est sollicitée est immense. La plupart des études épidémiologiques ont évalué la prévalence sur un an des troubles mentaux à 15 %, et ceci qu'il s'agisse d'enfants, d'adolescents, d'adultes ou de personnes âgées. « Cette offre de soins de première ligne est indispensable, mais ne dispose pas des moyens de faire face à la demande de façon adéquate, et son articulation avec le système spécialisé en psychiatrie est loin d'être satisfaisante. Toutes ces demandes doivent trouver des solutions adaptées qui, dans le contexte actuel des moyens et de l'organisation du dispositif de santé en général, et plus spécifiquement celui de la psychiatrie et de la santé mentale, ne sont ni lisibles ni facilement accessibles. [...] « Les inégalités géographiques et sociales dans l'accès à des soins adaptés sont aggravées par une réduction parfois trop rapide des capacités d'hospitalisation, alors que persistent encore, en certains lieux, des retards ou des blocages dans la mise en place de la désinstitutionalisation, ou une attribution insuffisante de moyens pour les prises en charge alternatives et les innovations. « Le constat est donc que la discipline psychiatrique est à ce jour dans une passe relativement problématique : qu'il s'agisse de la délimitation de ses tâches, de l'organisation de l'offre de soins, des évolutions du recours au soin, des populations concernées, de la gestion des inégalités de répartition des moyens humains et matériels, de la communication de son image. [...] « La psychiatrie infanto-juvénile se distingue par la spécificité de son offre de soins essentiellement ambulatoire, même si un déficit en structure d'accueil temps plein est évident, mais aussi par la diversité de son champ de compétence (néo-natalité, petite enfance, adolescence...). Ses indices d'activité ont cru de façon considérable ces quinze dernières années, jusqu'à conduire à une certaine saturation du dispositif intersectoriel resté globalement sous équipé par rapport aux besoins, mais devant aussi faire face parfois à des demandes qui ne sont pas spécifiquement du ressort de la psychiatrie de l'enfant et de l'adolescent. En dehors des actes de diagnostic, d'évaluation ou de psychothérapie, la prise en charge en psychiatrie infanto-juvénile se fait dans le cadre d'un plateau technique de secteur auquel il faut adjoindre les structures associatives avec lesquelles il serait d'ailleurs nécessaire de préciser les modalités de coopération (CMPP tout particulièrement). La psychiatrie libérale est peu présente dans la psychiatrie infanto-juvénile à la suite de la spécificité de ses modalités d'exercice (facteur temps en particulier), mais aussi de l'inadéquation de sa valorisation dans la notamment. De l'équilibre et de la coordination entre la psychiatrie infanto-juvénile et le champ médico-social à appui départemental, dépend en grande partie la qualité de l'offre pour les pathologies les plus lourdes. Si on peut noter un développement considérable de la psychiatrie périnatale, qui impose une coordination avec les maternités, la P.M.I., la pédiatrie mais aussi les services de psychiatrie adulte, on note en revanche certaines difficultés dans la prise en charge des six/douze ans. En effet, ce champ est envahi par les problèmes d'hyper-activité et par tous les dysfonctionnements qui amènent une demande de réponses purement symptomatiques ou rééducatives au détriment de la dimension psychoaffective. La problématique de l'adolescence, enfin, avec ses spécificités, amène à prendre en charge, avec les secteurs de psychiatrie générale, une tranche d'âge dite des quinze/vingt-cinq ans, tranche d'âge où se révèle une grande partie des pathologies psychiatriques majeures à potentiel invalidant ». Par ailleurs, la mission observe que de nombreux détenus relèvent de fait de l'internement psychiatrique. Ainsi dans le rapport fait par M. Jacques Floch au nom de la commission d'enquête de l'Assemblée nationale sur la situation dans les prisons françaises déposé le 28 juin 2000, on peut lire : « On confère ainsi à la prison une vocation asilaire que l'hôpital psychiatrique n'a plus. Cela retentit sur la qualité de la prise en charge comme sur la vie des personnels ainsi que sur celle des autres détenus, face à des personnes aux réactions parfois imprévisibles ». 2. Clarifier le rôle des associations Actuellement 115 000 associations uvrent dans le domaine sanitaire et social ; 7 000 d'entre elles gèrent directement ou indirectement des établissements ou services d'accueil de personnes relevant de l'action sociale. Le secteur associatif gère ainsi 55 % de l'activité sociale. Dans le rapport « Vivre avec un handicap », publié en juin 2003, la Cour des comptes estimait que : « Les associations ont eu, dès l'origine, un rôle important dans la prise en charge des besoins des personnes handicapées : elles ont souvent suppléé les carences des administrations, et de nombreuses associations gestionnaires d'établissements ont eu un rôle pionnier. « Des délégations en leur faveur, élargies à la gestion de missions de service public, ont été observées dans de nombreux départements. De telles pratiques aboutissent à des résultats contrastés : elles peuvent conduire à une plus grande efficacité en raison de l'expérience des acteurs associatifs ; elles donnent parfois lieu à des dérives lorsque les services déconcentrés sont privés de toute information sur les conditions d'exercice des missions qu'ils délèguent. » La Cour observait par ailleurs que des contrôles effectués sur certaines opérations conduites par des associations ont fait état de plusieurs difficultés : un tassement sensible du nombre des adhérents, l'absence de définition claire des engagements réciproques de certaines unions et de leurs associations affiliées. En outre, certains de ces organismes ont entrepris avec retard l'adaptation de leur organisation à l'évolution de la répartition des compétences au niveau décentralisé au plan départemental ou régional. Le propos n'est pas, bien entendu, de jeter l'opprobre sur des associations dont les mérites ne sont pas à démontrer mais bien de souligner que l'effort d'adaptation doit être poursuivi et amplifié. 3. En finir avec le critère de l'âge pour la définition des prestations et de l'action sociale Les incohérences résultant de l'application du critère de l'âge dans l'accompagnement des personnes et la définition des prestations ont été évoquées dans le présent rapport. La mission d'information prend acte des progrès réalisés par le texte en cours de navette relatif à l'égalité des droits et des chances, la participation et l'autonomie des personnes handicapées. La perspective de la suppression dans un délai maximum de cinq ans, de toutes les dispositions opérant une distinction entre les personnes handicapées en fonction de critères d'âge ne peut que donner satisfaction. Cependant, il ne s'agit là que d'un premier pas puisque seul le domaine du handicap est concerné. La mission souhaite que les conditions de suppression du critère de l'âge partout où cela est nécessaire soient examinées par les ministres concernés. 4. Poursuivre le combat contre les mauvais traitements Au cours des quatre dernières années, deux rapports ont étudié les phénomènes de mauvais traitements au sein des établissements d'accueil pour personnes âgées : le rapport de M. Michel Debout, membre du Conseil économique et social, remis en janvier 2001, à la secrétaire d'Etat aux personnes âgées, « Prévenir les maltraitances aux personnes âgées » ; le rapport de M. Paul Blanc au nom de la commission d'enquête du Sénat : « Maltraitance envers les personnes handicapées : briser la loi silence », déposé en juin 2003 (18). Les facteurs de mauvais traitements sont connus, il est possible de les regrouper sous deux espèces : les facteurs liés à des situations objectives et les facteurs liés à la volonté consciente de nuire. Parmi les premiers, on peut citer : - le manque de connaissance des besoins des personnes du fait d'un manque de formation ; - « l'accueil par défaut », c'est-à-dire le fait de voir des personnes hébergées dans des établissements qui ne leur sont pas destinés (personnes handicapées placées en établissement d'accueil pour personnes âgées faute de places adaptées, par exemple) ; - une mauvaise organisation des services au sein des établissements ; - la vétusté des installations et, parfois, des matériels ; - le fait de privilégier l'institution au détriment des résidents. Enfin, le Sénat observe avec justesse que : « La banalisation de certains comportements peut conduire aux pires actes de maltraitance, d'autant plus difficiles à corriger qu'ils ne sont plus perçus comme tels par leurs auteurs ». En tout état de cause, la mission d'information considère que le combat contre les mauvais traitements doit être poursuivi sans relâche. Pour ce qui relève de la malveillance humaine, la loi pénale doit être appliquée dans toute sa rigueur. Pour ce qui concerne les autres aspects, elle demeure persuadée que la politique de formation des personnels doit être poursuivie et augmentée. 5. Continuer l'effort de professionnalisation des personnels La question de la professionnalisation des personnels a été évoquée dans le présent rapport. Le rapport du Conseil économique et social « Le recrutement, la formation et la professionnalisation des salariés du secteur sanitaire et social », présenté le 7 juillet dernier par M. Michel Pinaud vient utilement alimenter le débat. Dans ce document figure notamment le constat suivant : « L'ensemble du secteur est aussi marqué par une proportion importante de personnels peu formés, par un nombre significatif de faisant fonction et par un recours croissant à des contrats aidés, dont les titulaires ne disposent pas du diplôme requis par le poste. Il se trouve, de fait, confronté à une exigence accrue de professionnalisation et de qualification de ses salariés, vecteurs majeurs et indispensables à la légitimité d'acquisitions spécifiques reconnues et permettant d'apporter la réponse adaptée à la demande d'aide, de soins ou d'écoute des usagers. « L'un des autres enjeux particulièrement forts semble résider dans une meilleure articulation entre la formation initiale et la formation continue, et une moindre confusion dans le financement de ces dernières. En outre, les débats qui animent le champ depuis de nombreuses années, les pratiques qui s'y développent et les expérimentations qui y sont conduites dans le cadre d'une gestion paritaire et concertée devront désormais se situer dans le cadre élargi par les lois de décentralisation et dans les perspectives ouvertes par la loi du 4 mai 2004 sur la formation professionnelle. » La mission d'information partage pleinement ce constat et suggère que, sous une forme ou sous une autre, le Parlement se saisisse de ce sujet. CONTRIBUTION PRÉSENTÉE PAR LES MEMBRES DE LA MISSION D'INFORMATION APPARTENANT AU GROUPE SOCIALISTE En préambule à ces propositions, le groupe socialiste tient à souligner les difficultés actuelles qui touchent le secteur social et médico-social par le double mouvement de la décentralisation mise en uvre par le gouvernement, en totale méconnaissance des enjeux de ce secteur, et du risque de démantèlement de la sécurité sociale par la création d'une Agence nationale de la solidarité pour l'autonomie. Par ailleurs, la loi sur l'égalité des droits et des chances des personnes handicapées ne permet pas de mettre en uvre une politique ambitieuse et globale pour l'intégration des personnes handicapées. Dans ce contexte, les députées socialistes, membres de la mission, souhaitent apporter les propositions suivantes : - la remise à plat réelle et complète de l'ensemble du dispositif de gestion du secteur social et médico-social à la fois dans le cadre de la décentralisation et de la création de la nouvelle caisse ; en particulier, l'objectif national des dépenses d'assurance maladie (ONDAM) pour le secteur médico-social doit continuer à relever du vote du Parlement ; - la réalisation d'une grande enquête nationale sur la maltraitance des personnes fragiles, comme préconisée dans le rapport de M. Michel Debout en janvier 2002 (sur le modèle de la grande enquête menée sur les violences faites aux femmes) ; - la mise en place d'une mission parlementaire de suivi de la réforme de la tarification, du financement et de l'adaptation du parc immobilier des établissements d'hébergement pour les personnes âgées dépendantes (EHPAD) ; - l'évaluation de la procédure et du suivi de la tarification des établissements pour enfants et adultes handicapés ; - l'évaluation de la loi du 2 janvier 2002 sur la mise en place des projets d'établissement et des projets de vie individuels, outils essentiels dans la lutte contre la maltraitance ; - une réflexion sur la responsabilité des associations prenant en charge les adolescents en difficultés (vide juridique en ce qui concerne les conditions de séjours « dit de rupture » et l'habilitation des tiers digne de confiance) ; - une réflexion sur l'évolution du statut des salariés du champ du médico-social (emploi, formation et qualification) alors que, début juillet 2004, le Conseil économique et social s'est encore alarmé du manque de salariés qualifiés et des postes vacants dans le secteur de l'aide aux personnes âgées, malades et handicapées ; - après une enquête sur le coût réel pour les personnes âgées et leur famille d'un hébergement en maison de retraite, il pourrait être installé un dispositif de prix maximum ; - la mise en place des recommandations du comité scientifique de la grille AGGIR ; - la création de 4 000 places d'accueil de jour pour les malades d'Alzheimer (le Programme Alzheimer de 2002 en prévoyait 7 000 ; seules 3 000 ont vu le jour actuellement) ; - la réalisation d'une enquête sur les besoins de création de places supplémentaires dans des établissements spécialisés pour les enfants et adultes lourdement handicapés afin de leur assurer une prise en charge et un accueil protégé. La commission des affaires culturelles, familiales et sociales a examiné le présent rapport d'information au cours de sa réunion du mercredi 28 juillet 2004. Un débat a suivi l'exposé de M. Pierre Morange, président de la mission d'information. Le président Jean-Michel Dubernard a souligné que, dans le domaine de la psychiatrie, on a assisté au cours des dernières décennies à un mouvement d'ouverture des établissements au profit de la prise en charge ambulatoire. La situation ainsi créée n'est pas sans poser des problèmes. Par ailleurs, de nombreuses personnes détenues relèvent manifestement d'une prise en charge strictement psychiatrique. Puis, il a demandé au président de la mission d'information des précisions sur les pistes de travail suggérées par son rapport concernant le rôle des associations, la question des mauvais traitements et la professionnalisation du personnel. M. Pierre Morange, président de la mission d'information, a rappelé que la mission s'est attachée à fournir une image claire d'un secteur consommant 80 milliards d'euros par an et à préciser les rôles respectifs des différents financeurs. Pour ce qui concerne la psychiatrie, et sans vouloir médicaliser le problème, une politique de développement de la prévention psychiatrique infantile est indispensable afin d'éviter des évolutions postérieures néfastes. Les missions du secteur doivent être redéfinies dans l'ensemble de son champ d'intervention : enfance en situation de précarité, populations en grande difficulté sociale, handicap et dépendance. Le mouvement qui a constitué à privilégier la prise en charge ambulatoire a montré ses limites. Dans de nombreux cas, il faut organiser la sécurisation des personnes, cela pour elles-mêmes comme pour la société. La loi du 2 janvier 2002 portant rénovation de l'action sociale et médico-sociale a engagé les associations dans un mouvement d'évaluation de leurs actions. La place importante prise par le secteur privé dans plusieurs branches du secteur s'explique par l'histoire : il a fallu pallier des carences du service public. On se trouve aujourd'hui confronté à une situation complexe qui appelle une clarification du rôle des associations. On constate ainsi des différences de coût pouvant aller du simple au double pour des prestations réputées équivalentes. Aujourd'hui, la plupart des associations gestionnaires se livrent à ce travail d'évaluation. La suppression du critère de l'âge est unanimement réclamée. Le texte relatif aux personnes handicapées, en cours de navette au Parlement, prévoit l'abolition de ce critère dans un délai de trois à cinq ans. Il appartiendra au Parlement de suivre avec attention l'application de cette mesure. La question de la maltraitance a été largement abordée par le Parlement. Un des éléments majeurs de lutte contre ces situations réside dans une meilleure formation des personnels. M. Maurice Giro a regretté que la maltraitance, notamment des enfants, qui fait l'objet de plaintes en augmentation auprès des conseils généraux, n'ait pas davantage été examinée par la mission d'information. M. Pierre Morange, président de la mission d'information, a rappelé que l'objet de la mission est de présenter une vision synthétique des problèmes excluant l'approche spécifique de certaines catégories de population. Néanmoins, la quatrième proposition de la mission, relative à la professionnalisation des personnels, prend naturellement en compte les mauvais traitements infligés aux enfants. M. Pierre-Louis Fagniez s'est interrogé sur le prolongement qui pourrait être donné par l'Assemblée nationale aux travaux de la mission d'information. Le président Jean-Michel Dubernard a admis qu'il s'agit là d'un problème de fond qui concerne toutes les missions d'information. En l'espèce, certaines propositions pourraient être intégrées dans un projet de loi portant diverses modifications d'ordre social ou dans le prochain projet de loi de financement de la sécurité sociale. M. Pierre Morange, président de la mission d'information, a également souligné que l'on touche là le cur de la fonction parlementaire : sur quelles actions concrètes peuvent déboucher les travaux des missions d'information ? Le premier objet de la présente mission est de synthétiser une masse complexe d'informations et d'en donner une vision pédagogique pouvant servir d'outil de travail. Cela a débouché naturellement sur l'énumération de pistes et de recommandations et il est éminemment souhaitable que, dans le cadre de son activité législative et budgétaire, le Parlement trouve les moyens de répondre aux propositions. La mission d'évaluation et de contrôle chargée d'assurer l'évaluation des lois de financement de la sécurité sociale, que l'Assemblée nationale propose de créer en introduisant un amendement dans le projet de loi relatif à l'assurance maladie, pourrait notamment s'intéresser aux problèmes soulevés par la mission. M. Henri Nayrou a regretté la multiplication des informations, ainsi que le morcellement des initiatives et des propositions, face auxquelles l'opposition comme la majorité tournent en rond. On peut se demander si c'est bien le rôle des parlementaires d'actualiser en permanence ces informations. Le vote du budget pourrait être l'occasion pour le gouvernement de donner les moyens de concrétiser les propositions formulées dans le cadre des missions parlementaires. Le président Jean-Michel Dubernard a indiqué que pour être efficaces les missions d'information doivent porter sur des sujets pertinents et ciblés. On peut citer l'exemple de la mission sur l'organisation interne de l'hôpital présidée par M. René Couanau dont certaines propositions ont été prises en compte par le ministre de la santé pour la présentation du plan hôpital 2007. M. Frédéric Reiss a considéré que le diagnostic est nécessairement plus facile que la mise en uvre des solutions. Deux problèmes mériteraient cependant d'être approfondis : la situation des populations fortement marginalisées et la maltraitance des personnes âgées, de plus en plus souvent séparées de leurs familles qui les placent en établissements tout en engageant parfois des actions juridiques contre ces derniers. M. Pierre Morange, président de la mission d'information, a indiqué que la mission s'est trouvée dans l'obligation de prendre en compte plusieurs textes adoptés récemment ou en préparation dans le domaine social et médico-social. C'est le cas pour la loi du 2 janvier 2002 dont relèvent les personnes en situation d'extrême précarité et l'évaluation de l'action des associations agissant dans le domaine sanitaire et social. C'est encore le cas pour le projet de loi relatif aux personnes handicapées, actuellement en cours de navette, qui satisfait d'ores et déjà certaines demandes de la mission d'information. Dans le domaine de la psychiatrie, il faut également souligner l'apport de la loi de janvier 2002 qui fixe aux établissements un cadre à la fois protecteur et contraignant même si certaines mesures telles que le « conseil de vie » sont difficilement applicables. Une meilleure intégration et une meilleure participation des familles aux structures médico-sociales ainsi qu'un effort de professionnalisation des personnels devraient permettre une réduction significative des cas de maltraitance. M. Maurice Giro a souligné les difficultés tenant à la compétence étendue des conseils généraux dans le domaine social. Il en résulte de grandes disparités d'un département à l'autre et une difficulté à évaluer globalement le fonctionnement du secteur médico-social. M. Henri Nayrou a fait part de son étonnement quant à la date retenue pour l'examen de ce rapport, en fin de session extraordinaire, alors qu'un sujet de cette nature aurait mérité un meilleur traitement. Le président Jean-Michel Dubernard a regretté ce procès d'intention en rappelant que la présentation du rapport a été retardée pour cause d'élections et a dû être avancée avant l'automne afin que les propositions puissent être prises en compte dans la préparation de la loi de finances et des projets de loi à venir. Il faut rappeler que le secteur social et médico-social représente un coût budgétaire de 84 milliards d'euros et qu'une meilleure utilisation de cet argent est sans doute possible. S'agissant des diversités d'actions d'un département à l'autre, M. Pierre Morange, président de la mission d'information, a ajouté que ces disparités résultent également de l'empilement et de la complexité des actions mises en place depuis de nombreuses années. * La commission a décidé, en application de l'article 145 du Règlement, le dépôt du rapport d'information en vue de sa publication. COMPOSITION DE LA MISSION D'INFORMATION Mme Martine Carrillon-Couvreur (SOC) LISTE DES PERSONNES AUDITIONNÉES PAR LA MISSION D'INFORMATION Mardi 3 juin 2003 ¬ Mme Sylvianne Léger, directrice générale de l'action sociale au ministère des affaires sociales, du travail et de la solidarité Mardi 1er juillet 2003 ¬ M. Daniel Lenoir, directeur de la Caisse nationale d'assurance maladie (CNAM) ¬ M. Michel Fardeau, directeur de l'Institut de myologie à la Pitié-Salpétrière Mardi 2 décembre 2003 ¬ M. Claude Périnel, directeur national de l'action sociale, M. Patrick Hermange, directeur général, et M. Yvon Le Mel, responsable d'un département au sein de l'action sociale, à la Caisse nationale d'assurance vieillesse (CNAV) ¬ M. Jean-Louis Guenichou, responsable national et directeur général du comité de sauvegarde de l'enfance de l'Essonne, de l'Association nationale des cadres du social (ANDESI) Jeudi 4 décembre 2003 ¬ M. Jacques Bouteau, vice-président, Mme Elisabeth Merle, directrice générale, et Mme Agnès Bajou, conseillère technique, du Réseau des associations d'aide à domicile (ADESSA) ¬ M. Désiré Mahé, président, et M. Sylvain Auriau, secrétaire général, du Groupement des ateliers protégés - Union nationale des entreprises de travail adapté (GAP - UNETA) ¬ M. André Ducournau, vice-président, et M. Marc Marhadour, trésorier adjoint, du Groupement national des directeurs généraux d'association du secteur éducatif, social et médico-social (GNDA) Mardi 9 décembre 2003 ¬ M. Claude Meyer, président, et Mme Evelyne Bartheye, secrétaire générale, du Centre régional pour l'enfance et l'adolescence inadaptée (ANCREAI) ¬ M. Philippe Calmette, directeur général, et M. Frédéric Lefret, responsable des relations institutionnelles, du Syndicat national des associations de parents et amis de personnes handicapées mentales gestionnaires d'établissements et de services spécialisés (SNAPEI) Jeudi 11 décembre 2003 ¬ M. Laurent Cocquebert, directeur général de l'Union nationale des associations de parents et amis de personnes handicapées mentales (UNAPEI) ¬ Mme Marie-Sophie Desaulle, présidente, et M. Claude Meunier, directeur général, de l'Association des paralysés de France (APF) ¬ M. Yves Lecrique, président, M. Denis Burel, administrateur, et Mme Laetitia Lamet, secrétaire générale, du Groupe national des établissements et services publics sociaux (GEPSO) Mardi 16 décembre 2003 ¬ M. Georges Rifart, directeur général, et Mme Véronique Covin-Leroux, directrice du secteur handicapés, de la Fédération des établissements hospitaliers et d'assistance privés à but non lucratif (FEHAP) ¬ M. Patrick Tabet, membre de l'association Saint-Michel Jeudi 18 décembre 2003 ¬ M. David Causse, adjoint du délégué général responsable du pôle vieillesse, handicapés, enfance, exclusion et santé mentale, et Mme Murielle Jamot, adjointe du délégué général, de la Fédération hospitalière de France (FHF) ¬ M. Emmanuel Verny, directeur général, et Mme Florence Leduc, directrice générale-adjointe, de l'Union nationale des associations de soins et services à domicile (UNASSAD) ¬ M. Fernand Tournan, président de l'Association pour adultes et jeunes handicapés (APAJH) ¬ M. Jean-Louis Sanchez, délégué général à l'Observatoire national de l'action sociale décentralisée (ODAS) Mardi 6 janvier 2004 ¬ M. Philippe Calmette, secrétaire général de l'Union des fédérations et syndicats nationaux d'employeurs sans but lucratif du secteur sanitaire, médico-social et social (UNIFED) ¬ M. Hubert Allier, directeur général de l'Union nationale interprofessionnelle des uvres et organismes sanitaires et sociaux (UNIOPSS) Jeudi 8 janvier 2004 ¬ M. Etienne Caniard, administrateur délégué à la Mutualité française chargé de la santé et de la sécurité sociale, et M. Vincent Figureau, de la Fédération nationale de la mutualité (FNMF) ¬ M. Daniel Zielinski, délégué général, et Mme Béatrice Longueville, déléguée générale-adjointe, de l'Union nationale des centres communaux et intercommunaux d'action sociale (UNCASS) ¬ Mme Claudie Buisson, directrice générale de l'Association nationale de gestion des fonds pour l'insertion professionnelle des handicapés (AGEFIPH) ¬ M. Eric Martin, directeur d'un établissement médico-social, président du syndicat national des cadres du secteur sanitaire et social (SNC3S) et M. Bernard Cache, directeur d'établissement médico-social de la fédération française de l'action sanitaire et sociale (FFASS) CFE-CGC Jeudi 15 janvier 2004 ¬ M. Christophe Lassere-Ventura, président, M. Jean Pallud, directeur général, et Mme Camille Blossier, conseillère technique, de l'Association Perce-Neige ¬ Mme Catherine Sultan, vice-présidente chargée des mineurs au tribunal d'Evry, de l'Association française des magistrats de la jeunesse et de la famille ¬ M. Michel Mercier, président du conseil général du Rhône, de l'Assemblée des départements de France (ADF) Mardi 20 janvier 2004 ¬ Mme Jeannette Gros, présidente, M. Gérard Soumet, directeur de l'action sanitaire et sociale et des services aux personnes, et Mme Claire Ménard, chargée des relations avec le Parlement, de la Mutualité sociale agricole (MSA) ¬ M. Claude Jarry, président, et Mme Françoise Toursière, directrice, de la Fédération nationale des associations de directeurs d'établissements et service pour personnes âgées (FNADEPA) Jeudi 22 janvier 2004 ¬ Mme Dominique Ravey et M. Jean-Marie Fauve de la CFTC ¬ M. Philippe Jamet, directeur général-adjoint chargé du pole solidarité, et Mme Sophie Dintinger, chef du service de la tarification des établissements sociaux, du conseil général du Haut-Rhin Jeudi 29 janvier 2004 ¬ Mme Guylen Le Gal, chargée de mission à l'Union fédérative nationale des associations de familles d'accueil et assistantes maternelles (UNFNAFAM) Jeudi 12 février 2004 ¬ M. Christophe Rateau, directeur délégué de la mutualité française, chargé de la santé, Mme Isabelle Millet, responsable de la cellule politique sanitaire et sociale, M. Vincent Figureau, responsable du département des relations extérieures, de la Fédération nationale de la mutualité (FNMF) ¬ Mme Claire Descreux, sous-directrice, et Mme Danièle Senez, chef de bureau, du Conseil national des politiques de lutte contre la pauvreté et l'exclusion sociale (CNLE) Mardi 24 février 2004 ¬ M. Mokrane Ait-Ali, vice-président de l'Union nationale des associations de sauvegarde de l'enfance, de l'adolescence et des adultes (UNASEA) Jeudi 26 février 2004 ¬ M. Jean Paul Carpentier, directeur de l'établissement public départemental de soins, d'adaptation et d'éducation (EPDSAE de Lille) ¬ M. Pascal Champvert de l'Association des directeurs d'établissements d'hébergement pour personnes âgées (ADEHPA) ¬ Mme Brigitte Curtelin, directrice du Centre d'hébergement et de réinsertion sociale (Amiens) Jeudi 4 mars 2004 ¬ M. Jean-Pierre Carbuccia-Berland, directeur de la protection judiciaire de la jeunesse (PJJ) au ministère de la justice Jeudi 11 mars 2004 ¬ M. Eric Vives, directeur de la Résidence Le Wahoo (pour personnes âgées) à Perpignan Mardi 16 mars 2004 ¬ M. Jean-Louis Daumas, directeur régional de la protection judiciaire de la jeunesse Picardie (PJJ Picardie) ¬ M. Jean-Marc Gillone, directeur, et Mme Olivia Devienne, chargée de mission de la Fédération nationale des associations d'accueil et de réinsertion locale (FNARS) Jeudi 18 mars 2004 ¬ M. Jean-Paul Le Divenah, directeur du cabinet de M. Hubert Falco, secrétaire d'Etat aux personnes âgées Mercredi 24 mars 2004 ¬ M. Pierre Delor, directeur du Service d'accompagnement à la vie autonome de Lille (SAVA-EPDSAE) PROPOSITIONS DU RAPPORT DE M. MICHEL DEBOUT - lancement d'une enquête nationale sur les maltraitances envers les personnes âgées qui s'inspire de l'enquête nationale 2000 sur les violences faites aux femmes (ENVEFF) réalisée pour le secrétariat d'Etat aux droits des femmes ; - création d'un Observatoire national des violences, en général, avec une section « personnes vulnérables », quel que soit leur âge ou leur handicap ; - organisation de campagnes de communication de proximité sur les thèmes du respect des personnes et donnant une image positive du vieillissement ; - extension, dès 2004, de la couverture de l'accueil et de l'écoute téléphonique, par ALMA, Aînés ruraux et les services de l'Etat, à l'ensemble du territoire, en cohérence avec les schémas gérontologiques départementaux ; - organisation du suivi des situations de maltraitance par un dispositif coordonné de prévention et de lutte contre les cas signalés, grâce à une « personne ressource », un(e) « sage » expérimenté(e) identifié(e) dans chaque bassin de vie ; - mise sur pied d'une commission technique et éthique dans chaque département pour le suivi et la gestion des plaintes ; - création d'une instance de pilotage, de coordination et d'évaluation du dispositif départemental, conjointe Etat-conseil général ; - élaboration pour 2004 au plus tard d'un guide des bonnes pratiques à l'usage des professionnels ; - rappel systématique dans les établissements des sanctions encourues par les citoyens responsables ou témoins passifs de maltraitances ; - contrôle régulier des structures à titre préventif ; - aboutissement de la réforme promise du dispositif de protection juridique des majeurs vulnérables ; - facilitation de l'accès aux « bons soins » : respect du corps (toilette, escarres) et de l'esprit (expression de la compassion et de la tendresse), avec des évaluations gérontologiques avant toute entrée en institution ; - introduction d'un module de formation sur le repérage et la prévention de la maltraitance pour tous les professionnels. RECOMMANDATIONS DE LA COMMISSION D'ENQUÊTE DU SÉNAT Proposition n° 1 Engager des campagnes de communication destinées à : - susciter un autre regard sur les personnes handicapées dans la société ; - promouvoir les métiers de l'accompagnement du handicap. Proposition n° 2 - Donner aux personnes handicapées un accès à un service d'accueil téléphonique anonyme, sur le modèle du 119 ; - Renforcer la coordination des services d'accueil téléphonique tournés vers les différentes catégories de personnes vulnérables, afin de faciliter l'accès à un interlocuteur qualifié. Proposition n° 3 Mettre en cohérence les règles de soumission au secret professionnel des différentes catégories de travailleurs sociaux. Proposition n° 4 - Etendre de façon explicite la levée du secret professionnel des médecins à l'ensemble des cas de maltraitance envers les personnes vulnérables ; - Rappeler, par une campagne d'information, aux médecins leurs obligations, fixées par l'article 44 du code de déontologie médicale, de « mettre en oeuvre les moyens les plus adéquats » pour protéger les personnes victimes de sévices ou de privations, « en faisant preuve de prudence et de circonspection » et que s'il s'agit d'une personne vulnérable ils doivent, « sauf circonstances particulières qu'ils apprécient en conscience, alerter les autorités judiciaires, médicales ou administratives » ; - Leur confirmer qu'ils peuvent, en particulier, informer le médecin inspecteur de santé publique en cas de maltraitance sur une personne vulnérable. Proposition n° 5 Elargir la possibilité de saisine du médiateur institué par la loi du 2 janvier 2002, à tous les témoins de maltraitance et notamment aux personnels des établissements sociaux et médico-sociaux. Proposition n° 6 - Donner au président du conseil général un pouvoir de fermeture des établissements relevant du département dans l'un des cas de dysfonctionnement grave énumérés à l'article L. 313-16 du code de l'action sociale et des familles, sans préjudice d'un pouvoir d'appréciation en dernier ressort du préfet, au titre de l'ordre public ; - Elargir la gamme des pouvoirs du préfet à l'égard des établissements qui ne sont pas sous sa tutelle directe. Proposition n° 7 - Recommander un usage plus large des mesures de mise à pied conservatoire à l'égard des personnels mis en cause dans des affaires de maltraitance ; - Développer, aux niveaux central et régional, des cellules de conseil juridique, destinées aux inspecteurs des affaires sanitaires et sociales, afin de mieux gérer les suites de crise dans un établissement. Proposition n° 8 Etendre, sur le modèle existant pour les mineurs, la possibilité pour le juge d'instruction de désigner un administrateur ad hoc chargé d'assister la personne vulnérable tout au long de la procédure judiciaire. Proposition n° 9 Fixer le point de départ du délai de prescription de l'action publique, en cas de crime commis à l'encontre d'une personne vulnérable, non pas à la date de commission des faits, mais à celle de leur révélation. Proposition n° 10 Engager la réglementation de la profession d'aide médico-psychologique (AMP). Cette réglementation comporterait, pour les AMP non diplômés lors de leur prise de fonction, une obligation, dans le cadre de la formation continue, d'avoir obtenu le diplôme correspondant au plus tard cinq ans après leur entrée en fonction. Proposition n° 11 Systématiser la sensibilisation à la maltraitance dans la formation des professions médicales et paramédicales impliquées dans l'accompagnement des personnes handicapées, et en parfaire le contenu. Dans le cadre de l'instauration d'un tronc commun à la formation des professions médicales et paramédicales, intégrer le traitement de la question de la maltraitance envers les personnes vulnérables en tant que « matière » à part entière. Proposition n° 12 - La nécessité de la formation continue doit faire l'objet d'une information appuyée auprès des personnels. - Le contenu de la formation continue doit être, en tant que de besoin, renforcé en matière de prévention de la maltraitance. Proposition n° 13 Prévoir pour les personnels des services généraux une formation ou une sensibilisation aux problèmes de maltraitance. Proposition n° 14 Etudier les moyens d'une formation ou d'une sensibilisation adaptée des administrateurs des associations gestionnaires d'établissements. Proposition n° 15 Poursuivre et développer la politique engagée pour favoriser l'accueil en milieu scolaire ordinaire des enfants handicapés pour lesquels le recours à des établissements médico-sociaux d'éducation spéciale n'est pas absolument indispensable. Proposition n° 16 Subordonner toute décision prise par une COTOREP ou une CDES à un entretien préalable obligatoire et approfondi de la personne concernée et de son représentant légal. Renforcer le caractère pluridisciplinaire de la composition de ces commissions. Rendre obligatoire la proposition par les COTOREP d'un panel de solutions hiérarchisées, laissant aux personnes concernées la possibilité d'exercer un choix sur leur avenir. A ces fins, réaménager ces structures au sein d' « agences départementales du handicap », chargées de mettre en oeuvre la compensation du handicap. Proposition n° 17 Engager une réflexion d'ensemble sur la question du placement des personnes handicapées vieillissantes. Proposition n° 18 Opérer une clarification des financements au terme de laquelle : - les prestations de formation professionnelle (sans préjudice des compétences de la région) et d'aide par le travail, ainsi que, par extension, les prestations d'insertion par l'activité professionnelle relèveraient exclusivement de l'Etat ; - les prestations d'hébergement, d'aide à domicile et d'accompagnement à la vie sociale seraient à la charge du département ; - les prestations de soins demeureraient à la charge de l'assurance maladie. Proposition n° 19 Aménager le mode de tarification des établissements de telle sorte qu'à prise en charge financière inchangée, les établissements aient la faculté de laisser leurs hôtes qui le souhaitent rejoindre leurs familles tous les week-ends et un temps de vacances équivalent à celui des congés scolaires. Dans l'attente, proscrire aux établissements toute tentative d'imposer des contingentements aux familles. Proposition n° 20 Modifier le fonctionnement de la garantie de ressources pour les travailleurs handicapés accueillis en CAT en donnant, notamment, une base législative à la rémunération du travail versée directement par le CAT et en encadrant sa fixation, de telle sorte que celle-ci rende compte de la capacité réelle de travail de la personne. Proposition n° 21 Etudier les voies et moyens d'un développement sensible des formules d'hébergement temporaire. Proposition n° 22 Evaluer les besoins et adapter la réglementation pour offrir une qualité de prise en charge suffisante dans les centres de vacances. Proposition n° 23 Réfléchir à l'élaboration de mesures incitant les établissements à se constituer en réseaux. Proposition n° 24 Donner les instructions propres à garantir que les conséquences d'une inadéquation avérée de la personnalité de candidats au certificat d'aptitude aux fonctions de directeur d'établissement social (CAFDES) soient systématiquement tirées. Proposition n° 25 Explorer les voies d'un renforcement de la participation des travailleurs handicapés des CAT à la vie de leur établissement. Proposition n° 26 Engager une réflexion sur les conditions dans lesquelles une association de défense des personnes handicapées peut assurer la gestion d'établissements sociaux et médico-sociaux. Proposition n° 27 Veiller à la précision et à l'exhaustivité de la charte des droits et libertés de la personne accueillie qui doit être arrêtée par les ministres compétents, y compris dans le domaine de la vie affective et sexuelle, afin d'en favoriser une application facilitée et généralisée par les professionnels concernés. Dans la même perspective, veiller à la bonne articulation de cette charte avec la charte nationale à établir conjointement par les fédérations et organismes représentatifs des personnes morales publiques et privées gestionnaires d'établissements et de services sociaux et médico-sociaux. _____________________________________________________________ 1 () L'équipement social et médico-social de la France, Presses universitaires de France, collection « Que sais-je », avril 1994. 2 () NB : tous les éléments qui suivent résultent des dispositions de la loi n° 2002-2 précitée. 3 () Le texte, actuellement en cours de navette, relatif à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées a supprimé l'appellation d'enseignement adapté. 4 () Aux termes du même texte cette appellation devrait être abandonnée au profit de celle d'entreprises adaptées. 5 () Le texte, actuellement en cours de navette, relatif à l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées devrait apporter des améliorations à ce régime, qui seront exposées infra dans le présent rapport. 6 () Les personnes hébergées en CHRS : des hommes et des femmes en grande difficulté sociale, n° 29, août 1999. 7 () Maison d'accueil spécialisé et foyer d'accueil médicalisé : ce sont des structures d'accueil pour handicapés. 8 () La dépendance fait l'objet d'un titre ad hoc du présent rapport. 9 () « Handicap-incapacités-dépendance ». 10 ( Avis du 25 février 2004 : Pour une prise en charge collective, quel que soit leur âge, des personnes en situation de handicap, présenté par M. Maurice Bonnet. 11 () Etudes et résultats, n° 298, mars 2004 : L'allocation personnalisée d'autonomie au 31 décembre 2003. 12 () Voir infra sa définition. 13 () Cette loi est qualifiée de « sociale » par opposition à la loi n° 70-1318 du 31 décembre 1970 portant réforme hospitalière, qualifiée de « sanitaire », les deux textes devant, dans l'esprit du législateur, être complémentaires. 14 () Commission technique d'orientation et de reclassement professionnel. 15 () Si l'allocation est versée à l'un des deux membres d'un couple résidant conjointement à domicile, les ressources de l'une ou de l'autre des deux personnes sont calculées en divisant le total des ressources du couple par 1,7. 16 () IN : Revue française des affaires sociales, n°1-2, juin 2003, Handicaps, incapacités, dépendance. La documentation Française. 17 () Cette annexe retrace la programmation pluriannuelle des établissements et services sociaux et médico-sociaux qu'il serait nécessaire de créer, transformer ou supprimer afin de satisfaire les perspectives et les objectifs du schéma. 18 () Les propositions contenues dans ces deux rapports figurent en annexe du présent rapport. 19 () Rapport de M. Michel Debout sur la maltraitance envers les personnes âgées, remis le 22 janvier 2002 à Mme Paulette Guinchard-Kunstler, secrétaire d'Etat aux personnes âgées. ________________________ N° 1776 - Rapport d'information déposé en application de l'article 145 du Règlement par la commission des affaires culturelles sur les établissements et services sociaux et médico-sociaux (rapporteur : M. Pierre Morange) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||