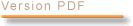


N° 3869
______
ASSEMBLÉE NATIONALE
CONSTITUTION DU 4 OCTOBRE 1958
TREIZIÈME LÉGISLATURE
Enregistré à la Présidence de l'Assemblée nationale le 20 octobre 2011.
RAPPORT
FAIT
AU NOM DE LA COMMISSION DES AFFAIRES SOCIALES SUR LE PROJET DE LOI de financement de la sécurité sociale pour 2012 (n° 3790)
ASSURANCE MALADIE ET ACCIDENTS DU TRAVAIL
Par M. Jean-Pierre DOOR,
Député.
___
Les commentaires et les débats en commission sur les articles 1 à 5, 8, 10 à 32, 62 à 68 figurent dans le rapport de M. Yves Bur, sur les recettes et l’équilibre général (n° 3869, tome I).
Les commentaires et les débats en commission sur les articles 6, 7, 9, 33 à 36, 39 à 48 et 53 à 56 figurent dans le rapport de M. Jean-Pierre Door, sur l’assurance maladie et les accidents du travail (n° 3869, tome II).
Les débats en commission sur les articles 37 et 38 figurent dans le rapport de Mme Bérengère Poletti sur le secteur médico-social (n° 3869, tome III).
Les commentaires et les débats en commission sur les articles 49 à 52, 60 et 61 figurent dans le rapport de M. Denis Jacquat, sur l’assurance vieillesse (n° 3869, tome IV).
Les commentaires et les débats en commission sur les articles 57 à 59 figurent dans le rapport de Mme Martine Pinville, sur la famille (n° 3869, tome V).
Le tableau comparatif et l’annexe consacrée aux amendements examinés en commission figurent dans le fascicule n° 3869, tome VI.
INTRODUCTION 9
I.- UN OBJECTIF NATIONAL DE DÉPENSES D’ASSURANCE MALADIE POUR 2012 EXIGEANT ET AMBITIEUX 11
A. LES EXERCICES 2010 ET 2011 SONT MARQUÉS PAR UN RESPECT HISTORIQUE DE L’ONDAM 11
1. L’ONDAM pour 2010 est strictement respecté 11
a) Un ONDAM à la fois plus ambitieux et mieux respecté qu’en 2009 11
b) Malgré des dynamiques différentes, toutes les composantes de l’ONDAM ont été maîtrisées 13
2. L’ONDAM pour 2011 respecté pour la deuxième année consécutive 14
a) Un ONDAM ambitieux en temps de crise 14
b) Un ONDAM respecté dans toutes ses composantes pour la deuxième année consécutive 15
B. À LA FOIS CRÉDIBLE ET VOLONTARISTE, L’ONDAM POUR 2012 PERMET LE FINANCEMENT SOLIDAIRE DE NOTRE SYSTÈME DE SANTÉ 17
1. L’ONDAM est fixé pour 2012 à un niveau exigeant 17
a) Un ONDAM cohérent avec la décélération tendancielle de la croissance des dépenses de santé 17
b) Un ONDAM composé de façon équilibrée 18
2. L’ONDAM s’inscrit dans une stratégie volontariste de maîtrise des dépenses publiques 20
a) L’ONDAM pour 2012 s’inscrit dans une stratégie globale de maîtrise des dépenses publiques, sans être pour autant un « ONDAM d’austérité » 20
b) Le « bouclage » de l’ONDAM pour 2012 repose sur un plan d’économies de 2,2 milliards d’euros 21
II.- LES DÉPENSES DE SOINS DE VILLE 25
A. LA POURSUITE DE LA RÉFORME AMBITIEUSE DE NOTRE POLITIQUE DU MÉDICAMENT 25
1. Des moyens renforcés et un financement indépendant pour l’Agence française de sécurité sanitaire des produits de santé 25
2. L’instauration d’une véritable analyse médico-économique des produits de santé par la Haute Autorité de santé 26
B. L’ASSOCIATION INDISPENSABLE DES PROFESSIONNELS DE SANTÉ 26
1. L’effort notable des professionnels de santé dans le cadre de la maîtrise médicalisée des dépenses 26
2. La régulation de l’offre de soins : seul le dialogue portera ses fruits 27
a) Une nouvelle convention médicale ambitieuse 27
b) De nouveaux modes de rémunération et une restructuration du réseau négociée par voie conventionnelle pour les pharmaciens 29
c) La signature imminente de la convention des masseurs kinésithérapeutes 30
C. LE MAINTIEN DE LA PRISE EN CHARGE INTÉGRALE DES SOINS DE SANTÉ DES PERSONNES RELEVANT DU RÉGIME MINIER : UNE PROMESSE TENUE 30
D. LA PRISE EN CHARGE DES FRAIS D’ASSURANCE MALADIE PAR LES COMPLÉMENTAIRES SANTÉ 31
1. L’accès des Français à une complémentaire santé : quelques données de base 31
2. L’aide à l’acquisition d’une complémentaire santé : un système renforcé ces dernières années, qui permet une amélioration de l’accès aux soins 32
a) Des dispositifs performants d’aide à l’acquisition d’une complémentaire 32
b) Ces aides ont permis une réelle amélioration de l’accès aux soins 33
3. Le régime fiscal des organismes complémentaires en question 34
III.- L’HÔPITAL ET LES CLINIQUES PRIVÉES 35
A. LA SITUATION FINANCIÈRE DES ÉTABLISSEMENTS DE SANTÉ PUBLICS ET PRIVÉS S’EST AMÉLIORÉE 35
1. Le résultat des établissements publics de santé continue de s’améliorer légèrement en 2010 35
2. La situation des établissements privés à but non lucratif se dégrade 38
3. La situation financière des cliniques à but lucratif reste satisfaisante 38
B. LES MODALITÉS DE LA CONVERGENCE TARIFAIRE INTERSECTORIELLE FONT ENCORE L’OBJET D’INTERROGATIONS ET DE DÉBATS 40
1. La convergence intersectorielle est assez simple dans son principe 40
2. Malgré certains progrès, les modalités de la convergence intersectorielle ne sont toujours pas établies sur un constat objectif et partagé 41
3. Les fédérations hospitalières expriment des attentes souvent antagonistes en matière de convergence intersectorielle 43
a) La Fédération hospitalière de France appelle de ses vœux un arrêt de la convergence tarifaire 44
b) La Fédération de l’hospitalisation privée milite pour une accélération du processus de convergence, notamment par des convergences ciblées 44
c) Un accord de principe semble se dégager pour engager une réflexion sur la possibilité de prendre en compte la qualité des soins dans le financement des établissements de santé 45
C. LE PROJET DE LOI DE FINANCEMENT DE LA SÉCURITÉ SOCIALE POUR 2012 VISE À RENFORCER LA PERFORMANCE DES ÉTABLISSEMENTS DE SANTÉ 46
1. La performance des établissements de santé est encouragée 46
a) L’exigence de performance est désormais mieux prise en compte dans les contrats pluriannuels d’objectifs et de moyens 46
b) Un nouveau Fonds d’intervention régional est créé 46
c) Le Fonds de modernisation des établissement de santé publics et privés continue de financer les missions d’expertise de l’Agence technique de l’information sur l’hospitalisation 47
2. Les travaux de la commission ont apporté des améliorations significatives 47
a) La Haute Autorité de santé et l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux seront associées à l’objectif de généralisation des indicateurs de performance dans les contrats pluriannuels 47
b) L’Observatoire économique de l’hospitalisation publique et privée est pérennisé et renforcé dans ses missions 48
c) Le dispositif de régulation des produits de santé financés en sus des prestations d’hospitalisation a été amélioré 48
d) L’information du Parlement sur la tarification à l’activité a été rationalisée 49
e) Le pilotage de l’ONDAM a été facilité 49
f) La pérennité des ex-hôpitaux locaux a été préservée 49
g) La transparence des actions du nouveau Fonds d’intervention régional a été accrue 49
h) La permanence des soins en établissements de santé a été améliorée 49
i) Une expérimentation de nouvelles modalités d’organisation et de financement des transports urgents a été mise en place 50
j) Les fonds médicaux et hospitaliers voient leur financement assuré mais participent désormais aux efforts de respect de l’ONDAM 50
IV.- LES ACCIDENTS DU TRAVAIL ET LES MALADIES PROFESSIONNELLES 51
A. LE MAINTIEN À UN NIVEAU ÉLEVÉ DU NOMBRE DE MALADIES PROFESSIONNELLES EN 2010 JUSTIFIE LA POURSUITE D’UNE POLITIQUE DYNAMIQUE DE GESTION DES RISQUES PROFESSIONNELS 51
1. Le nombre d’accidents du travail repart à la hausse 51
2. La tendance à la hausse des accidents de trajet se poursuit 53
3. Les maladies professionnelles reconnues continuent d’augmenter 55
B. LE RÉSULTAT DE LA BRANCHE ACCIDENTS DU TRAVAIL – MALADIES PROFESSIONNELLES 59
1. Le déficit de la branche se stabilise en 2010 à un niveau élevé 60
2. Une part importante des charges de la branche demeure destinée à l’indemnisation des victimes de l’amiante 60
3. Le solde de la branche en 2011 et 2012 61
C. LE PROJET DE LOI DE FINANCEMENT POUR 2012 62
1. Le phénomène de sous-déclaration des accidents du travail et maladies professionnelles est mieux pris en compte 62
2. Le financement des fonds destinés aux victimes de l’amiante est assuré 63
3. La branche AT-MP contribue aux dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité 63
EXAMEN DES DISPOSITIONS DU PROJET DE LOI RELATIVES À L’ASSURANCE MALADIE ET AUX ACCIDENTS DU TRAVAIL 65
Section 2 Dispositions relatives aux dépenses 65
Article 6 (Art. 85 de la loi du 20 décembre 2010 de financement de la sécurité sociale pour 2011) : Déchéance des crédits du Fonds pour la modernisation des établissements de santé publics et privés 65
Article 7 : Rectification de la contribution des régimes d’assurance maladie aux agences régionales de santé 68
Article 9 : Montant et ventilation de l’objectif national de dépenses d’assurance maladie (ONDAM) pour 2011 70
QUATRIÈME PARTIE DISPOSITIONS RELATIVES AUX DÉPENSES POUR 2012 74
Section 1 Dispositions relatives aux dépenses d’assurance maladie 74
Article 33 (articles L. 161-37, L. 161-37-1 [nouveau] L. 161-41, L. 161-45, L. 162-16-4, L. 162-16-6, L. 162-17-4, L. 165-2 et L. 165-3 du code de la sécurité sociale) : Renforcement de l’analyse médico-économique dans les travaux de la Haute Autorité de santé 74
Après l’article 33 85
Article additionnel après l’article 33 : Statut des commissions spécialisées rattachées à la Haute Autorité de santé 85
Article additionnel après l’article 33 : Modalités de fixation des prix par le Comité économique des produits de santé 86
Article additionnel après l’article 33 : Modalités de suivi du prix des dispositifs médicaux par le Comité économique des produits de santé 86
Article 34 : Prolongation des expérimentations des nouveaux modes de rémunération 87
Article additionnel après l’article 34 : Réalisation de vaccins de rattrapage par les médecins exerçant en centres d’examens de santé 90
Après l’article 34 90
Article additionnel après l’article 34 : Couverture assurantielle des médecins participant à la permanence des soins 92
Article additionnel après l’article 34 : Évaluation des nouveaux modes de rémunération 93
Après l’article 34 93
Article additionnel après l’article 34 : Procédure d’appel d’offres pour les médicaments génériques 95
Article additionnel après l’article 34 : Prise en charge des frais de transport des enfants accueillis en centre médico-psycho-pédagogique et centre d’action médico-social précoce 97
Article 35 (art. L. 6114-3 du code de la santé publique) : Amélioration de la performance des établissements de santé 108
Après l’article 35 116
Article additionnel après l’article 35 : Missions de l’Observatoire économique de l’hospitalisation publique et privée 118
Après l’article 35 118
Article additionnel après l’article 35 : Amélioration du dispositif de régulation des produits de santé financés en sus des prestations d’hospitalisation 119
Article additionnel après l’article 35 : Fusion des rapports relatifs à la tarification à l’activité 119
Après l’article 35 120
Article additionnel après l’article 35 : Prescription pour le paiement aux établissements de santé des prestations de l’assurance maladie 120
Après l’article 35 121
Article additionnel après l’article 35 : Report de l’application de la tarification à l’activité aux ex-hôpitaux locaux 124
Après l’article 35 125
Article 36 (art. L. 1432-6, L. 1433-1, L. 1434-6, L. 1435-4, L. 1435-8 à L. 1435-11 [nouveaux] et L. 6323-5 du code de la santé publique ; art. L. 162-45 et L. 221-1-1 du code de la sécurité sociale ; art.40 de la loi de financement de la sécurité sociale pour 2011) : Création d’un Fonds d’intervention régional 127
Après l’article 36 154
Article additionnel après l’article 36 : Expérimentation de nouvelles modalités d’organisation et de financement des transports urgents 154
Article 39 (articles L. 162-16-1, L. 162-16-1-1 [nouveau] du code de la sécurité sociale) : Réforme de l’économie officinale 155
Après l’article 39 161
Article 40 (art. L. 174-3, L. 174-20 [nouveau], L. 162-22-11 du code de la sécurité sociale ; art. 33 de la loi de financement de la sécurité sociale pour 2004) : Facturation des séjours hospitaliers de certains patients étrangers non assurés sociaux 163
Article additionnel après l’article 40 : Relèvement du plafond de ressources pour l’accès au paiement d’une assurance complémentaire santé 168
Article additionnel après l’article 40 : Rapport sur l’aide à l’acquisition d’une complémentaire santé 171
Article 41 : Prolongation de l’expérimentation relative au contrôle des arrêts de travail des fonctionnaires 171
Article 42 : Garantie du maintien de la prise en charge intégrale des dépenses d’assurance maladie des affiliés du régime minier et de leurs ayants droit 176
Après l’article 42 180
Article 43 (art. L. 161-5 et L. 311-9 du code de la sécurité sociale) : Suppression du droit à l’assurance maladie pour les bénéficiaires d’un versement forfaitaire unique 182
Article 44 (article L. 341-14-1 du code de la sécurité sociale) : Suspension de la pension d’invalidité du régime général en cas de perception de la retraite à raison de la pénibilité au titre du régime des non-salariés agricoles 185
Article 45 (art. 40 de la loi de financement de la sécurité sociale pour 2001) : Maintien du financement de l’Agence technique de l’information sur l’hospitalisation par le Fonds de modernisation des établissements de santé publics et privés 186
Article 46 : Dotations annuelles des régimes obligatoires d’assurance maladie à divers établissements publics 189
Article 47 : Fixation des objectifs de dépenses de la branche maladie, maternité, invalidité et décès 205
Article 48 : Fixation du montant de l’objectif national de dépenses d’assurance maladie (ONDAM) et de sa ventilation 210
Après l’article 48 217
Section 3 Dispositions relatives aux dépenses d’accidents du travail et de maladies professionnelles 218
Article 53 : Versement au titre de la sous-déclaration des accidents du travail et des maladies professionnelles 218
Après l’article 53 222
Article 54 : Contribution de la branche AT-MP au financement du Fonds d’indemnisation des victimes de l’amiante et du Fonds de cessation anticipée d’activité des travailleurs de l’amiante 225
Article 55 : Contribution de la branche accidents du travail et maladies professionnelles au financement des dépenses supplémentaires liées au dispositif de retraite pour pénibilité 235
Avant l’article 56 237
Article 56 : Objectifs de dépenses de la branche accidents du travail et maladies professionnelles pour 2011 238
ANNEXE : LISTE DES PERSONNES AUDITIONNÉES 241
Le projet de loi de financement de la sécurité sociale pour 2012 prévoit que, grâce à des efforts de bonne gestion équitablement répartis entre tous les secteurs et l’ensemble des acteurs du système de santé, l’objectif national des dépenses d’assurance maladie (ONDAM) sera respecté en 2011 pour la deuxième année consécutive, ce qui témoigne de la réussite de notre politique de maîtrise des dépenses de santé, à laquelle les professionnels de santé ont pris toute leur part. Cet objectif n’a pu être atteint sans effort. Votre rapporteur tient à ce titre à saluer la signature, le 22 septembre dernier, d’une convention médicale ambitieuse.
L’ONDAM pour 2012, dont la progression est fixée à 2,8 %, est cohérent avec l’évolution tendancielle de nos dépenses de santé, et s’inscrit dans la poursuite de l’ambitieuse politique d’optimisation des dépenses d’assurance maladie dont les principes, les acteurs et les instruments ont été refondés par la loi du 13 août 2004. Dans un contexte économique de sortie de crise et de restrictions budgétaires sans précédent, il atteint 171,7 milliards d’euros, ce qui permet d’injecter 4,6 milliards d’euros de marges de manœuvre supplémentaires dans le financement de l’assurance maladie, et témoigne de la priorité que les pouvoirs publics accordent au financement solidaire du système de santé des Français.
Cette année, le projet de loi de financement de la sécurité sociale poursuit l’accompagnement de nos professionnels de santé dans la mutation de leurs pratiques, axe majeur de la lutte contre la désertification médicale, avec le prolongement de l’expérimentation des nouveaux modes de rémunérations des médecins, la réforme de celle des pharmaciens, doublée de la recomposition du réseau officinal.
Dans le même temps, le renforcement des moyens de l’Agence française de sécurité sanitaire des produits de santé (AFSSAPS) et la réforme de son mode de financement, mais aussi l’introduction d’une véritable évaluation médico-économique des produits de santé par la Haute Autorité de santé, marquent le second volet d’une réforme ambitieuse de notre politique du médicament.
Par ailleurs, le projet de loi comporte des dispositions visant à maintenir un haut niveau de protection sociale pour nos concitoyens. Il prévoit également le maintien de la prise en charge intégrale des soins de santé des personnes relevant du régime minier et de leurs ayants droit, conformément à l’engagement gouvernemental du 12 mai 2011, pris auprès des fédérations syndicales minières. La promesse gouvernementale a ainsi été tenue.
S’agissant des établissements de santé, ce projet de loi de financement vise à mieux réguler les dépenses de l’hôpital, à optimiser l’organisation générale du système hospitalier et à accompagner les établissements dans leurs efforts de modernisation et d’amélioration de leur situation financière dans la perspective d’un retour à l’équilibre financier en 2012 que leur a fixée le Président de la République dans son discours relatif à la réforme de l’hôpital prononcé le 17 avril 2008 à Neufchâteau.
Pour ce qui concerne enfin la branche accidents du travail-maladies professionnelles (AT-MP), le projet de loi tient plus justement compte des phénomènes de sous-déclarations des accidents du travail et maladies professionnelles, assure la pérennité du financement des fonds destinés aux victimes de l’amiante et finance les dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité.
En somme, ce projet de loi est à plus d’un titre un acte de responsabilité : dans la poursuite d’une politique raisonnée de maîtrise des dépenses de santé, dans le maintien de l’excellence de notre offre de soin, dans l’équilibre entre médecine de ville et hôpital, dans la mesure où il fixe pour les deux secteurs un même niveau de progression des dépenses, dans la contribution de tous les acteurs au financement d’un système menacé par la crise.
I.- UN OBJECTIF NATIONAL DE DÉPENSES D’ASSURANCE MALADIE POUR 2012 EXIGEANT ET AMBITIEUX
Après avoir été nettement moins dépassé en 2009 que les années antérieures, l’ONDAM serait strictement respecté en 2010 et en 2011, pour la deuxième fois consécutive depuis 1997.
Les données communiquées à la Commission des comptes de la sécurité sociale lors de sa réunion de septembre 2011 indiquent que pour la première fois depuis 1997, l’ONDAM a été strictement respecté en 2010.
Ce succès mérite d’autant plus d’être souligné que le taux de progression de l’ONDAM avait été, cette année-là, établi à un niveau ambitieux. Son respect prouve l’efficacité de notre politique de maîtrise des dépenses de santé.
● La progression de l’ONDAM pour 2010 a été fixée à un niveau particulièrement ambitieux, compte tenu du dépassement constaté pour l’exercice 2009
La loi de financement pour 2010 a fixé l’ONDAM à 162,4 milliards d’euros, soit 3 % de plus que le montant de ces dépenses en 2009 telles qu’elles étaient évaluées en septembre 2009.
Ce taux-cible de progression des dépenses était nettement inférieur à leur taux de croissance en 2009, évalué à 3,4 % au moment du vote de l’ONDAM pour 2010.
Dans son avis n° 8 du 28 mai 2010, le comité d’alerte sur l’évolution des dépenses d’assurance maladie avait mis en évidence un risque de dépassement de l’ensemble des sous-objectifs de l’ONDAM égal à 400 millions d’euros.
Le comité d’alerte estimait qu’en l’absence de mesures nouvelles, l’ONDAM pour 2010 pourrait être dépassé d’environ 600 millions d’euros, dont 200 millions d’euros au titre des soins de ville et 400 millions d’euros au titre des dépenses hospitalières.
Pour contrebalancer ce risque de dépassement, le Gouvernement a aussitôt annoncé les mesures suivantes :
– un gel de 135 millions d’euros sur les provisions constituées (mais non engagées) pour la prise en charge de médicaments en sus des tarifs hospitaliers ;
– un gel de 105 millions d’euros sur la dotation du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP) ;
– des baisses de prix de médicaments, pour un rendement de 100 millions d’euros en 2010 ;
– une baisse du tarif de l’anesthésie de la chirurgie de la cataracte, pour un rendement de 10 millions d’euros en 2010 ;
– une modification du mode de calcul des indemnités journalières de sécurité sociale versées au titre de la maladie, de la maternité ou des accidents du travail, permettant une économie de 70 millions d’euros dès 2010 ;
– la délégation de 180 millions d’euros de crédits a été placée sous la condition que l’évolution des dépenses permette de respecter l’ONDAM.
Grâce à ces mesures correctrices, l’ONDAM pour 2010 a été respecté, comme le montre le tableau ci-après, et même sous-exécuté à hauteur de 640 millions d’euros.
Réalisation dans le champ de l’ONDAM
(en milliards d’euros)
Bilan 2010 |
Sous-objectifs arrêtés 2009 |
Sous-objectifs arrêtés 2010 |
Constat 2010 provisoire |
Exécution par rapport aux objectifs |
Soins de ville |
73,2 |
75,2 |
74,8 |
– 0,4 |
Établissements de santé |
69,4 |
70,9 |
70,8 |
– 0,1 |
Établissements et services médico-sociaux |
14,1 |
15,2 |
15,1 |
– 0,1 |
Contribution de l’assurance maladie aux dépenses en établissements et services pour personnes âgées |
6,4 |
7,3 |
7,2 |
– 0,1 |
Contribution de l’assurance maladie aux dépenses en établissements et services pour personnes handicapées |
7,7 |
7,9 |
7,9 |
0,0 |
Autres prises en charge |
0,9 |
1,0 |
1,1 |
0,0 |
ONDAM TOTAL |
157,6 |
162,4 |
161,8 |
– 0,6 |
Source : Commission des comptes de la sécurité sociale, rapport de juin 2011.
C’est donc la première fois depuis 1997 que l’ONDAM a été strictement respecté. En effet, comme le rappelle le rapport de M. Raoul Briet sur le pilotage des dépenses d’assurance maladie (1), l’ONDAM a été dépassé de 2,44 % en moyenne entre 1998 et 2002, et de 0,74 % entre 2003 et 2009.
● L’ONDAM ambulatoire est inférieur de 0,4 milliard à l’objectif voté
Selon le rapport remis à la Commission des comptes de la sécurité sociale, les dépenses de soins de ville s’établiraient en 2010 à un niveau inférieur à celui du sous-objectif, c’est-à-dire à 74,8 milliards d’euros, soit une sous-consommation globale de l’ordre de 430 millions d’euros.
Cette évolution est le résultat de plusieurs facteurs :
– le taux d’évolution des dépenses de médicaments a été moins élevé qu’anticipé compte tenu notamment des bons résultats atteints en matière de maîtrise médicalisée ;
– l’impact moins important qu’initialement attendu de la grippe (épidémie tardive dans l’année et d’ampleur modeste) ainsi que des dépenses des généralistes ;
– les dépenses de soins paramédicaux et de transport de malades ont connu en 2010 une évolution sensiblement moins dynamique qu’anticipée.
● Les dépenses des établissements de santé sont inférieures de 150 millions aux prévisions
Les dépenses afférentes aux établissements de santé se sont établies à 70,8 milliards d’euros en 2010. Les dernières données disponibles permettent d’établir une prévision de surestimation des provisions de l’ordre de 120 millions d’euros dans le champ des cliniques privées liée notamment au ralentissement non anticipé de la consommation de soins.
Compte tenu de cette révision à la baisse des dépenses des cliniques privées et des mesures de régulation prises en cours d’exercice, consistant dans la non-délégation de certaines dotations, les réalisations sont inférieures de 150 millions d’euros à l’objectif voté. Les établissements publics contribuent à cette sous-exécution pour près de 50 millions d’euros et les cliniques privées pour 100 millions d’euros.
● L’ONDAM médico-social a été réduit de 100 millions d’euros
Par nature, les dépenses retracées par les deux sous-objectifs de l’ONDAM concernant des dépenses médico-sociales, fixées à 7,2 milliards d’euros pour les dépenses en faveur des personnes âgées et à 7,9 milliards d’euros pour les dépenses en faveur des personnes handicapées, ne peuvent pas s’écarter des prévisions, car ces crédits constituent une dotation limitative déléguée par les régimes obligatoires d’assurance maladie à la Caisse nationale de solidarité pour l’autonomie (CNSA).
Toutefois, la dotation relative aux dépenses en établissements et services pour personnes âgées a fait l’objet d’une réduction de 100 millions d’euros, décidée en raison de la sous-consommation des crédits alloués à ce secteur.
La loi de financement de la sécurité sociale pour 2011 a fixé l’ONDAM à 167,1 milliards d’euros pour 2011, soit une progression de 2,9 % par rapport à l’exercice précédent.
Bien qu’inférieur au rythme de progression des dépenses de santé en 2010, estimé à 3 %, ce taux-cible de croissance des dépenses de santé était cohérent avec l’évolution récente des dépenses du champ de l’ONDAM.
Pour la deuxième année consécutive, l’ONDAM sera respecté. Votre rapporteur s’en félicite.
En effet, la prévision présentée en juin à la Commission des comptes de la sécurité sociale laissait craindre un léger dépassement de l’objectif, de l’ordre de 50 millions d’euros pour les soins de ville. Mais la révision à la baisse de la consommation de 2010, et l’analyse des dépenses des premiers mois de l’année 2011, en ralentissement, conduisent aujourd’hui à une prévision plus basse qui devrait permettre le respect de l’objectif, voire une légère sous-consommation.
Les dépenses de soins de ville augmenteraient d’environ 2,7 %. La croissance serait plus forte qu’en 2010 pour les honoraires médicaux et dentaires alors que la plupart des autres postes (honoraires paramédicaux, produits de santé, transports) connaîtraient un ralentissement. La progression des indemnités journalières resterait soutenue (environ 3,5 %) malgré une légère décélération.
Sur l’ensemble des deux années 2010 et 2011, la croissance des dépenses d’assurance maladie serait de 2,8 % par an, contre 3,5 % en moyenne sur les quatre années précédentes (période 2006-2009). Ces deux années rompent donc avec la série des dépassements que nous avons connues précédemment, ce qui contribue à renforcer la crédibilité de notre dispositif de régulation des dépenses.
Évolution des dépenses dans le champ de l’ONDAM en 2010
Source : rapport à la Commission des comptes de la sécurité sociale, septembre 2011.
Le respect de l’ONDAM est le résultat d’évolutions contrastées de ses différentes composantes.
● L’ONDAM ambulatoire est strictement respecté
Les dépenses de soins de ville s’élèveraient à 77,3 milliards d’euros, ce qui correspond exactement au sous-objectif voté. Dans les faits, il s’agit d’une légère sous-consommation par rapport aux prévisions. En effet, la majorité des postes de dépenses sont en repli :
– les réalisations de l’exercice 2010 ont été révisées à la baisse pour 160 millions d’euros par rapport aux évaluations qui ont servi de base à la construction de l’ONDAM pour 2011 ;
– on note une progression moins soutenue des honoraires des spécialistes – qui croît de 1,7 %, après une hausse en 2010 de 2,3 %, les mesures tarifaires, notamment l’ajustement de la tarification des actes de radiologie en minorent en effet la croissance ;
– les dépenses de soins paramédicaux et de transport diminueraient cette année ;
– les dépenses de biologie progresseraient quant à elles modérément (1,7 %, soit le même pourcentage qu’en 2010), grâce à une économie tarifaire chiffrée à 100 millions d’euros, limitée toutefois par une augmentation du volume des actes de près de 5 % ;
– les dépenses de médicament augmenteraient de façon modérée, avec un taux de croissance de 1,5 %, ce qui traduit le ralentissement du marché du médicament observé depuis quelques années ;
– les dépenses d’indemnités journalières marqueraient une légère inflexion.
● Le dépassement de l’ONDAM hospitalier n’est compensé qu’au moyen de la non-délégation de diverses dotations
L’ONDAM hospitalier 2011 s’élèverait à 72,9 milliards d’euros. Il se décompose en deux sous-objectifs :
– les dépenses relatives aux établissements tarifés à l’activité soit 53,9 milliards d’euros ;
– les autres dépenses relatives aux établissements de santé qui s’élèveraient à 19 milliards d’euros ;
Le respect de l’ONDAM hospitalier est en partie attribuable à la mise en réserve d’une fraction des dotations, conformément aux recommandations du rapport de Raoul Briet sur le pilotage des dépenses d’assurance maladie publié en avril 2010 :
– une mise en réserve de 300 millions d’euros au titre de la marge de manœuvre régionale sur les crédits d’aide à la contractualisation ;
– une mise en réserve de 50 millions d’euros au titre de la marge de manœuvre nationale sur les crédits d’aide à la contractualisation ;
– des crédits issus de la procédure de déchéance du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP), soit 50 millions d’euros en 2011.
● 100 millions d’euros seront restitués à l’assurance maladie sur l’ONDAM médico-social
Le taux de progression de l’ONDAM médico-social s’est élevé à 3,8 % en 2011, soit un taux de progression moindre que les années précédentes, car il traduit le passage à une construction budgétaire en enveloppes anticipées et crédits de paiement. Il s’agissait ainsi de limiter la progression annuelle de l’ONDAM médico-social aux seuls crédits nécessaires pour le besoin de fonctionnement des places installées ou à installer dans l’exercice budgétaire en cours.
En raison de la montée en charge du nouveau dispositif, une sous-consommation des crédits du sous-objectif des dépenses en faveur des personnes âgées permettrait la restitution, au titre de l’exercice 2011, de 100 millions d’euros à l’assurance maladie.
● Le sous-objectif concernant les autres prises en charge est respecté
Selon le rapport précité remis à la Commission des comptes de la sécurité sociale, ce sous-objectif devrait être respecté.
B. À LA FOIS CRÉDIBLE ET VOLONTARISTE, L’ONDAM POUR 2012 PERMET LE FINANCEMENT SOLIDAIRE DE NOTRE SYSTÈME DE SANTÉ
Dans un contexte particulièrement tendu pour les finances publiques, le choix fait par le Gouvernement de fixer l’ONDAM à un niveau s’inscrivant dans la lignée des réalisations des années précédentes marque clairement sa volonté de ne pas sacrifier le caractère solidaire du financement de notre système de santé.
L’article 48 du projet de loi propose de fixer l’ONDAM pour 2012 à 171,7 milliards d’euros. Ce montant représente une augmentation de 4,7 milliards d’euros en valeur absolue à champ constant par rapport aux dépenses prévisionnelles de l’exercice 2010, ce qui correspond à une augmentation de 2,8 %, après 3 % en 2010 et 2,9 % en 2011.
L’ONDAM pour 2012 s’inscrit dans la lignée du ralentissement des dépenses de santé et traduit la poursuite de l’effort de maîtrise des dépenses et de réduction des déficits mené par ce Gouvernement.
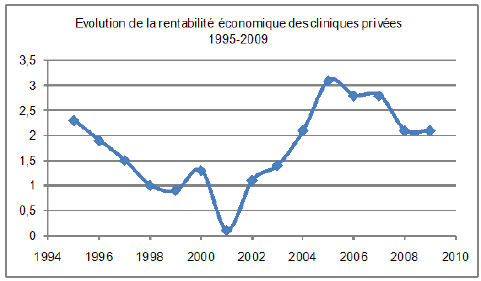
En effet, depuis 2002, la croissance de ces dépenses est marquée par une décélération tendancielle, comme le montre le graphique ci-après.
Le taux-cible de croissance de l’ONDAM va même plus loin cette année, puisqu’il est légèrement inférieur à l’année dernière.
Évolution des dépenses dans le champ de l’ONDAM depuis 1997
Source : rapport à la Commission des comptes de la sécurité sociale, septembre 2011.
Le nombre des sous-objectifs de l’ONDAM restera inchangé en 2012, de même que leurs intitulés. La ventilation de l’ONDAM n’a donc pas changé depuis 2006, ce qui facilite le suivi de l’évolution des dépenses.
● Un ONDAM équilibré entre la ville et l’hôpital
À l’instar de ce qui a été prévu par les lois de financement pour 2010 et pour 2011, le présent projet de loi propose de fixer le même taux-cible de croissance à l’ONDAM ambulatoire et à l’ONDAM hospitalier, soit 2,7 %, comme le montre le graphique ci-après.
Décomposition de l’ONDAM pour 2012
tel qu’il est proposé par l’article 48 du projet de loi
Ainsi, le sous-objectif des dépenses de soins de ville, devrait atteindre 79,4 milliards d’euros en 2012, contre 77,3 milliards d’euros en 2011, soit un taux de progression de 2,7 %. Pris globalement, l’ONDAM hospitalier passerait de 72,7 milliards d’euros en 2011 à 74,7 milliards d’euros prévus pour 2012, ce qui représente une croissance de 2,7 %.
● Un ONDAM médico-social maîtrisé, sans préjudice pour la prise en charge des personnes âgées et des personnes handicapées
Les deux sous-objectifs composant l’ONDAM médico-social voient leurs montants progresser en 2012 :
– la contribution de l’assurance maladie aux dépenses en établissements et services pour personnes âgées progresserait de 6,3 % pour un montant global de 8,1 milliards d’euros en 2012 ;
– la contribution aux dépenses en établissements et services pour personnes handicapées progresserait de 2,1 %, pour un objectif de dépenses à hauteur de 8,4 milliards d’euros.
Ces deux sous-objectifs forment ensemble ce qu’il est convenu d’appeler l’ONDAM médico-social, qui progresse de 4,2 % en 2012, pour un montant total de dépenses de 16,5 milliards d’euros.
Il faut souligner que ces taux de progression sont supérieurs au rythme de progression de l’ONDAM pris globalement.
Il est d’ailleurs à noter que depuis plusieurs années, l’ONDAM médico-social – et particulièrement le sous-objectif relatif aux personnes âgées – connaît une croissance nettement plus forte que les autres composantes de l’ONDAM, comme le montre le tableau ci-après.
L’évolution comparée du taux d’évolution annuelle
de l’ONDAM et de l’ONDAM médico-social entre 2007 et 2010
(En %)
2007 |
2008 |
2009 |
2010 |
2011 |
2012 | |
ONDAM |
4,0 % |
5,0 % |
3,3 % |
3,0 % |
2,9 % |
4,2 % |
Sous-objectif relatif aux personnes handicapées |
6,6 % |
6,4 % |
6,17 % |
1,7 % |
3,3 % |
2,1 % |
Sous-objectif relatif aux personnes âgées |
8,2 % |
7,9 % |
8,07 % |
8,9 % |
4,4 % |
6,3 % |
● Une croissance dynamique des autres modes de prises en charge
Le montant de ce sous-objectif passerait de 1,1 milliard d’euros en 2011 à 1,2 milliard d’euros en 2012, soit une croissance de 5,9 %.
Si l’ONDAM proposé pour 2012 est crédible, il n’en suppose pas moins la réalisation d’un plan d’économies rigoureux mais indispensable, compte tenu de l’état de nos finances publiques.
a) L’ONDAM pour 2012 s’inscrit dans une stratégie globale de maîtrise des dépenses publiques, sans être pour autant un « ONDAM d’austérité »
L’examen du projet de loi de financement de la sécurité sociale pour 2012 s’inscrit dans le cadre d’une situation particulièrement dégradée de nos finances publiques. Le Gouvernement a élaboré une stratégie de réduction des déficits qui repose, pour une large part, sur des efforts de maîtrise des dépenses publiques. Compte tenu de leur importance, celles qui relèvent du champ de l’ONDAM ne peuvent pas échapper à ces efforts.
C’est pourquoi, dans le cadre du débat d’orientation des finances publiques pour 2011, le Gouvernement a proposé une décélération progressive de la croissance de l’ONDAM, dont le rythme passerait de 3 % en 2010 à 2,9 % en 2011 puis à 2,8 % en 2012. Le présent projet de loi respecte cette feuille de route.
Ce rythme de progression permet de garantir la pérennité de notre système de santé et de son financement solidaire.
Le « bouclage » de l’ONDAM repose sur un ensemble de mesures d’économies dont le rendement est estimé à 2,2 milliards d’euros.
Dans un souci d’équilibre et d’équité, ces mesures mettent à contribution l’ensemble des acteurs du système de santé : l’industrie pharmaceutique, les professionnels de santé, les établissements de santé et les assurés sociaux.
Ces mesures s’inscrivent dans la lignée de la politique de maîtrise médicalisée des dépenses de santé dont la loi du 13 août 2004 relative à l’assurance maladie a établi les fondements. Elles comprennent plusieurs volets, présentés par l’annexe 9 au présent projet de loi, conformément aux dispositions de l’article L.O. 111-4 du code de la sécurité sociale.
● Des baisses de prix des produits de santé, médicaments et dispositifs médicaux
La contribution de l’industrie des produits de santé à la réduction des dépenses sera renforcée pour 2012 à hauteur de 770 millions d’euros.
L’objectif d’économies pour l’assurance maladie au titre des diminutions de prix des produits de santé en 2012 sera renforcé par rapport aux années antérieures pour atteindre 670 millions d’euros pour les médicaments sous brevet, les génériques et les dispositifs médicaux (contre 500 millions d’euros d’économies prévues en 2011). Ces baisses de prix seront négociées dans le cadre conventionnel qui lie les entreprises pharmaceutiques au Comité économique des produits de santé (CEPS).
Ces baisses de prix seront complétées par diverses mesures portant également sur ces produits pour 100 millions d’euros (baisses de prix des génériques, nouvelles règles de décotes pour la mise sous tarif forfaitaire de responsabilité de certains médicaments génériques, modification des marges des grossistes – répartiteurs, déremboursement des médicaments à service médical rendu insuffisant).
● Des actions de maîtrise médicalisée des caisses d’assurance maladie
Ces efforts de maîtrise médicalisée s’appuieront sur les outils introduits par les lois de financement successives :
– développement des référentiels de prescription sur les actes en série de masso-kinésithérapie et sur la durée de prescription des arrêts de travail avec de nouveaux référentiels soumis à la validation de la Haute Autorité de santé, et l’extension de ce dispositif aux examens de biologie ;
– fixation par les caisses d’assurance maladie d’un objectif de réduction des prescriptions pour les plus forts prescripteurs d’indemnités journalières et de transport.
Enfin, dans la continuité des années précédentes, il sera tenu compte des gains de productivité dus à l’automatisation de certains examens biologiques ou radiologiques par une baisse des tarifs, pour une économie de 170 millions d’euros.
● L’amélioration de la performance à l’hôpital
Les contrats de performance, conclus depuis 2010 entre l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP) et des établissements de santé, visent à la fois à améliorer l’efficience des établissements, la qualité des prestations qu’ils offrent aux patients et les conditions de travail des personnels hospitaliers. cinquante établissements sont concernés pour le moment. La poursuite de la montée en charge de ces contrats de performance doit permettre une économie d’un montant de 150 millions d’euros.
Une rationalisation et une meilleure mutualisation des achats des hôpitaux seront également entreprises. Les achats hospitaliers, toutes catégories confondues, représentent une enveloppe moyenne d’environ 18 milliards d’euros par an, soit le deuxième poste de dépenses après les dépenses de personnel, et sur lequel les gains d’efficience sont importants. La mise en œuvre du programme de performance des achats hospitaliers, lancé en 2011, doit permettre un montant d’économie de 145 millions d’euros en 2012.
La convergence tarifaire ciblée, qui permet de garder le tarif le plus efficient entre celui des établissements publics et privés à but non lucratif et celui des établissements privés à but lucratif, se poursuivra pour la troisième année consécutive pour un montant d’économies évalué à 100 millions d’euros en 2012.
Enfin, les tarifs de remboursements des dispositifs médicaux de la liste en sus seront baissés et la lutte contre la fraude sera renforcée pour une économie globale de 55 millions d’euros.
Le tableau présenté plus loin récapitule les mesures d’économies prévues et leur rendement escompté.
● L’harmonisation et la simplification des méthodes de calcul des indemnités journalières maladie et accidents du travail – maladies professionnelles
En l’état actuel du droit, les indemnités journalières (maladie, maternité, accidents du travail) sont calculées sur des bases différentes pour chacune des branches, obligeant les entreprises et les caisses de sécurité sociale à opérer un traitement différencié et rendant difficile pour les salariés la compréhension de leurs droits. Il est proposé d’harmoniser les méthodes de calcul de toutes les indemnités journalières en partant du salaire net, et en augmentant le taux de remplacement par rapport à celui actuellement pris en compte pour le calcul à partir du salaire brut. Cette mesure de simplification pour les entreprises et les organismes de sécurité sociale s’inscrit dans la perspective de la mise en œuvre de la déclaration sociale nominative (DSN), qui regroupera l’ensemble des données exigées d’un employeur par les organismes de protection sociale.
En outre, eu égard à la dynamique des dépenses des indemnités journalières maladie, qui représentent 6,6 milliards d’euros, en hausse de + 3,8 % en valeur en 2010, après + 5,1 % en 2009, le taux de remplacement pour les indemnités journalières maladie sera moins relevé que ne l’aurait exigé la simple conversion du brut au net. L’économie serait d’environ 220 millions d’euros.
Concernant cette mesure, votre rapporteur estime qu’il faut faire preuve à la fois de responsabilité et de solidarité. Nous ne pourrons revenir sur cette mesure qu’après avoir trouvé des recettes supplémentaires qui ne devront ni remettre en cause la prise en charge des patients, ni la pratique des professionnels.
Par ailleurs le projet de loi propose d’aménager les modalités de calcul des transferts inter-régimes au titre des compensations bilatérales maladies, sachant que ces dernières ne concernent aujourd’hui plus que le régime général et quatre régimes spéciaux (le régime des mines, la Caisse de prévoyance et de retraite du personnel de la SNCF, la RATP ainsi que le régime des clercs de notaire). Afin de renforcer l’équité du dispositif, une règle de plafonnement viendra garantir qu’aucun régime déficitaire n’ait à assumer des transferts supérieurs à ceux nécessaires à l’équilibre des régimes créditeurs. Cela conduira à une réduction des charges de la branche maladie du régime général d’environ 100 millions d’euros.
Mesures d’économies prévues pour le « bouclage » de l’ONDAM pour 2012
(en millions d’euros)
Source : annexe 9 au présent projet de loi.
1. Des moyens renforcés et un financement indépendant pour l’Agence française de sécurité sanitaire des produits de santé
L’article 19 du projet de loi vise, dans la lignée du projet de loi sur le renforcement de la sécurité sanitaire du médicament et des produits de santé, à modifier le mode de financement de l’Agence française de sécurité sanitaire des produits de santé (AFSSAPS), destinée à être remplacée par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM).
Le mode actuel de financement de l’agence, consistant essentiellement en une perception directe par celle-ci de taxes et redevances versées par les laboratoires, fait peser des soupçons sur son indépendance.
C’est pourquoi un certain nombre de rapports sur le médicament, dont le rapport d’information sur le Mediator de notre assemblée, ont proposé de substituer au système actuel un financement direct par l’État.
Dans cet esprit, l’article 19 propose d’affecter le produit des taxes et contributions dont l’AFSSAPS était destinataire à la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), et de les remplacer, pour l’AFSSAPS, par une dotation budgétaire. Par ailleurs, l’ensemble de ces taxes, contributions et droits, qui pour certains n’avaient pas été révisés depuis longtemps, et dont les montants étaient largement inférieurs à ceux pratiqués par nos voisins européens, sont revus à la hausse.
Pour l’État, la neutralité de l’opération est garantie par la réaffectation, en loi de finances pour 2012, de 57 % du produit de la TVA brute collectée par les fabricants de lunettes, pour un montant prévisionnel de 148,4 millions d’euros en 2012.
Le montant de la dotation de l’État s’établirait à 134,9 millions d’euros pour l’AFSSAPS, à 10 millions d’euros pour le Centre national de gestion des essais de produits de santé (CENGPS) et 3,5 millions d’euros pour les comités de protection des personnes.
Il s’agit pour la future agence d’une hausse de 30 % de son budget, soit près de 41 millions d’euros supplémentaires en 2012 qui correspondent aux frais générés par l’attribution de nouvelles missions en matière de pharmacovigilance, de contrôle de la publicité sur les produits de santé ou encore de conduite d’études d’efficacité et de sécurité sur les produits de santé.
2. L’instauration d’une véritable analyse médico-économique des produits de santé par la Haute Autorité de santé
L’article 33 du projet de loi confie à la Haute Autorité de santé une mission d’évaluation médico-économique des produits de santé. Il s’agit ainsi de rattraper le retard de la France, en reprenant les récentes préconisations de la Cour des comptes et de l’Inspection générale des affaires sociales. Cette mission, qui permettra à la fois de mieux maîtriser les dépenses de médicament de l’assurance maladie et de mieux évaluer la valeur ajoutée d’un produit de santé pour nos concitoyens, sera assurée par une commission spécialisée rattachée au collège de la Haute Autorité.
Sur la question de l’évaluation des médicaments, de la fixation de leur prix et de leur taux de remboursement, votre rapporteur salue la mesure prévue par l’article 33, et estime que les pouvoirs publics doivent privilégier :
– la clarté des critères utilisés par la commission de la transparence, placée auprès de la Haute Autorité de santé et chargée de définir le service médical rendu (SMR) et l’amélioration du service médical rendu (ASMR) par un médicament avant sa mise sur le marché ;
– une meilleure coordination des décisions du Comité économique des produits de santé (CEPS) et de la commission de la transparence au moment de la fixation des prix.
C’est pourquoi il a déposé des amendements en ce sens, qui prévoient d’une part, un rattachement de la commission de la transparence à la Haute Autorité de santé, et qui pourraient s’accompagner de directives claires du ministre en charge de la santé et de la sécurité sociale en matière de fixation du service médical rendu, et d’autre part, l’obligation pour le CEPS de motiver son avis lorsqu’il s’écarte de celui de la commission de la transparence.
1. L’effort notable des professionnels de santé dans le cadre de la maîtrise médicalisée des dépenses
Comme le souligne le rapport annuel 2009 du Haut Conseil pour l’avenir de l’assurance maladie (HCAAM), le but de la maîtrise médicalisée est d’accroître l’efficience du système de santé, c’est-à-dire de fournir aux assurés les meilleurs soins au meilleur coût, en améliorant les pratiques professionnelles.
Pour votre rapporteur, le strict respect de l’ONDAM pour 2010 et 2011 témoigne de l’efficacité de notre politique de maîtrise médicalisée des dépenses d’assurance maladie. Le programme de qualité et d’efficience relatif à la branche maladie annexé au présent projet de loi montre d’ailleurs qu’en 2010, les économies attendues des actions de maîtrise médicalisée ont été réalisées à 85 %.
S’il y a lieu de se féliciter de la bonne tenue des dépenses d’assurance maladie, il convient aussi de souligner que les résultats des dernières années ont été obtenus au prix d’une stagnation des revenus de la plupart des professionnels de santé libéraux. C’est le cas par exemple des sages-femmes libérales, qui ont vu leurs missions élargies, notamment par l’article 86 de la loi dite « HPST », qui a établi leur compétence pour effectuer des consultations de contraception et de suivi gynécologique de prévention hors situations pathologiques, sans que les tarifs de leurs actes aient été revalorisés depuis 2002.
Économies réalisées dans le cadre de la maîtrise médicalisée des dépenses d’assurance maladie
en millions d’euros
Source : annexe 1 au projet de loi, programme de qualité et d’efficience relatif à la branche maladie.
À l’issue de plus de trois mois de négociations, l’Union nationale des caisses d’assurance maladie, la Confédération des syndicats médicaux français (CSMF), le syndicat des médecins libéraux (SML) et MG France ont signé un projet de convention médicale le 21 juillet 2011. Ce texte a été approuvé par les ministres compétents le 22 septembre 2011. Ce texte formalise des réformes très attendues par les partenaires conventionnels.
La future convention médicale innove en réorganisant la rémunération des médecins autour de trois piliers : le paiement à l’acte, la rémunération forfaitaire et, pour la première fois, la rémunération à la performance, versée en fonction de l’atteinte d’objectifs relatifs à l’organisation du cabinet et à la qualité de la pratique médicale. La mise en œuvre de cette rémunération à la performance est prévue à compter du 1er janvier 2012.
La future convention intègre un projet de secteur optionnel, mais renvoie à des négociations avec l’UNOCAM avec une date butoir fixée au 30 septembre 2011. Le projet de secteur optionnel reprend dans sa quasi-totalité le protocole d’accord du 15 octobre 2009. Il sera ouvert aux médecins exerçant une spécialité de bloc de secteur 2, de secteur 1 avec droit à dépassement, et de secteur 1 ayant les titres pour accéder au secteur 2. Votre rapporteur souhaite que la négociation en cours porte ses fruits et qu’elle aboutisse rapidement, dans l’intérêt des patients.
Par ailleurs, l’avenant 20 de la convention de 2005 qui visait à répondre au problème démographique est remplacé par deux nouvelles options : une option démographie et une option santé solidarité territoriale.
L’option démographie s’adresse aux médecins libéraux généralistes et spécialistes installés dans ou à proximité d’une zone sous-dense. Son périmètre est donc plus large que celui de l’avenant 20 : l’ensemble des médecins qu’ils soient généralistes ou spécialistes et quel que soit leur secteur peuvent adhérer à la nouvelle option démographie à la condition de pratiquer les tarifs opposables et d’être installés en zone sous dotée ou à proximité de cette zone. L’option est ouverte aux médecins installés en cabinet de groupe, mais également en pôle de santé, ce qui n’était pas le cas de l’avenant 20.
Deux aides seront versées au choix du médecin soit individuellement, soit à la structure dans laquelle il exerce : une aide à l’investissement de 5 000 euros et de 2 500 euros si le médecin exerce respectivement en groupe ou dans un pôle ; une aide proportionnelle à l’activité du professionnel de santé dans la limite d’un plafond.
L’option santé solidarité territoriale est ouverte aux médecins libéraux, qu’ils soient généralistes ou spécialistes, exerçant en zone sur-dotée et qui souhaitent prêter main-forte à leurs collègues en zone sous dotée au moins 28 jours par an. Le médecin adhérent bénéficiera d’une aide correspondant à 10 % de son activité dans la zone sous dotée dans la limite d’un plafond fixé à 20 000 euros.
Concernant la prise en charge des cotisations, elle est étendue aux médecins remplaçants d’un médecin de secteur 1. L’allocation supplémentaire de vieillesse (ASV) sera réformée cette année afin d’assurer la pérennisation du dispositif. Dans ce contexte, il a été convenu de maintenir la prise en charge des cotisations par l’assurance maladie pour les médecins de secteur 1.
La valorisation du médecin traitant est également au cœur de cette nouvelle convention. Elle prévoit plusieurs modes de rémunérations qui leur sont propres dans cette optique : la rémunération à la performance comporte de nombreux objectifs qui lui sont réservés et notamment un objectif spécifique pour la fonction de synthèse de dossier médical. Une rémunération annuelle et forfaitaire est également prévue pour l’envoi du questionnaire médical après l’inscription d’un patient au service Sophia. La date de mise en place de ce forfait n’est cependant pas précisée. Enfin, le « forfait ALD » est maintenu à 40 euros.
Enfin, le projet de convention est résolument tourné vers la modernisation et l’informatisation des cabinets, ainsi que la simplification des échanges avec l’assurance maladie. Il convient de préciser que les aides incitatives à la télétransmission et aux télé-services prévues par le règlement arbitral de 2010 sont supprimées.
b) De nouveaux modes de rémunération et une restructuration du réseau négociée par voie conventionnelle pour les pharmaciens
La présidente du conseil national de leur ordre avait l’année dernière fait état devant votre rapporteur du « mal-être général » des pharmaciens d’officine. Certaines pharmacies doivent, en effet, faire face à des pertes de chiffre d’affaires conséquentes. De plus, en milieu rural ou en zone urbaine sensible, le réseau officinal est fragilisé par les évolutions récentes de la démographie des professionnels de santé, notamment celle des médecins. Ces évolutions ont en effet pour conséquence d’éloigner les prescripteurs des officines implantées dans des communes rurales ou des zones urbaines sensibles.
L’article 39 du présent projet de loi apporte une double réponse à ce malaise. Tout d’abord, il introduit de nouveaux modes de rémunération pour les pharmaciens, à l’image de ce qui est prévu aujourd’hui par la convention médicale, pour la dispensation, la participation à des actions de dépistage ou de prévention, l’accompagnement des patients, la coordination des soins, ainsi que toute action d’amélioration de la dispensation.
Cette mesure tient compte de l’obsolescence d’une rémunération uniquement basée sur les marges réalisées sur les ventes de médicaments, et vient réaffirmer le rôle des pharmaciens dans notre système de santé, dans le respect des autres professions médicales.
Par ailleurs, l’article 39 introduit dans les discussions conventionnelles, qui devraient débuter avant la fin de l’année 2011, la question de la restructuration du réseau officinal. Pour mémoire, alors que les médecins libéraux jouissent de la liberté d’installation, la création, le regroupement et le transfert des officines pharmaceutiques est régi par des règles géo-démographiques strictes et soumis à un régime d’autorisations administratives.
Il s’agit donc ici de privilégier la voie conventionnelle pour restructurer un réseau parfois déséquilibré et saturé, tout en conservant le rôle de proximité des pharmaciens d’officine et garantissant l’accès aux médicaments de tous les Français.
Pour mémoire, au 1er janvier 2010, on comptait près de 69 000 masseurs-kinésithérapeutes, soit 7 % de l’ensemble des professionnels de santé et 10 % des auxiliaires médicaux. Ce nombre a presque doublé depuis 1990, progressant en moyenne de 3 % par an sur la période, sous l’effet notamment d’une forte augmentation du quota de formation.
Si en moyenne on compte 80 masseurs-kinésithérapeutes libéraux pour 100 000 habitants, cette densité varie fortement selon les départements. De plus, les professionnels exercent en grande majorité en mode libéral, soit près de 71 % des effectifs, une proportion qui a très peu diminué sur la période. Parmi les masseurs-kinésithérapeutes libéraux, même si l’exercice en cabinet individuel est fortement majoritaire, l’exercice en cabinet de groupe tend à se développer : la part des masseurs-kinésithérapeutes choisissant ce mode d’exercice est passée de 23 % à 28 % de 2001 à 2010.
C’est pourquoi, à l’aube des négociations conventionnelles, qui devraient commencer prochainement, l’assurance maladie devrait proposer aux masseurs-kinésithérapeutes le même type d’accord que celui qui a été signé avec les infirmiers en 2009. Ainsi, l’installation dans les zones sur-dotées serait conditionnée au départ préalable d’un confrère. Dans les zones sous-dotées, l’assurance maladie pourrait proposer des aides à l’installation. Par ailleurs, seraient envisagées une revalorisation du tarif des actes remboursés et une hausse des frais kilométriques.
C. LE MAINTIEN DE LA PRISE EN CHARGE INTÉGRALE DES SOINS DE SANTÉ DES PERSONNES RELEVANT DU RÉGIME MINIER : UNE PROMESSE TENUE
Pour mémoire, le régime des mines connaît depuis quelques années de véritables difficultés financières et organisationnelles, qui tiennent à la baisse tendancielle de 5 % par an du nombre de ses affiliés. Seul le risque assurance maladie et accidents du travail-maladies professionnelles est aujourd’hui géré par le régime.
Début 2009, l’application de la participation forfaitaire comme de la franchise médicale n’était toujours pas effective dans le régime minier alors qu’elle devait l’être depuis, respectivement, 2005 et 2008. Le motif tient à la difficulté de recouvrement de ces sommes dans le cadre d’un régime où il n’y a pas de flux d’argent en raison de la gratuité des soins et du tiers payant intégral.
C’est pourquoi, en contrepartie, le Gouvernement a mis fin par un décret du 31 décembre 2009, aux modalités plus favorables de prise en charge des affiliés, disparates d’une région à l’autre, en matière de transport en ambulance, de cures thermales et de remboursements de produits pharmaceutiques, maintenues provisoirement par un décret du 24 décembre 1992.
Or, cette décision a entraîné de réelles inquiétudes des assurés qui ont conduit le Gouvernement à préciser, dans un document d’orientation sur l’avenir du régime minier présenté aux fédérations syndicales minières le 12 mai 2011, à maintenir l’intégralité de la prise en charge des personnes relevant du régime minier. Le Gouvernement s’est engagé à :
– augmenter le budget d’action sociale de façon à compenser intégralement les effets de cette mesure et d’éviter qu’elle n’aboutisse à des situations de renoncement aux soins ;
– garantir la prise en charge à 100 % des dépenses de soins des affiliés du régime.
L’article 42 du présent projet de loi est la traduction législative de cet engagement. Il prévoit en effet que « les assurés et leurs ayants droit relevant du régime spécial de sécurité sociale des entreprises minières et assimilées bénéficient de la gratuité des prestations en nature de l’assurance maladie ». Votre rapporteur se félicite de cette initiative qui permettra de lutter contre le renoncement aux soins des assurés souvent modestes relevant du régime minier.
La récente augmentation de la taxe spéciale sur les conventions d’assurance a soulevé un débat important sur l’accès des Français aux complémentaires santé, sur lequel votre rapporteur souhaite revenir.
En France, 86 % de la population est couverte par une assurance maladie complémentaire privée, 7 % par la CMU-C, et 7 % est sans couverture complémentaire. Parmi les personnes bénéficiant d’une couverture privée en 2007, 59 % sont couvertes par une mutuelle, 24 % par une société d’assurance et 17 % par une institution de prévoyance. 40 % des bénéficiaires d’une couverture complémentaire santé sont couverts par un contrat collectif et 60 % par un contrat individuel.
Le poids de chaque organisme par type de contrat
Contrats individuels |
Contrats collectifs |
Ensemble des contrats | |
Sociétés d’assurance |
27 |
20 |
24 |
Mutuelles |
69 |
42 |
59 |
Institutions de prévoyance |
4 |
35 |
17 |
100 |
100 |
100 | |
Poids des contrats |
60 |
40 |
100 |
Les couvertures individuelles sont essentiellement proposées par les mutuelles (69 % des personnes couvertes) et les sociétés d’assurance (27 %), les institutions de prévoyance étant très peu présentes sur ce marché. Les contrats collectifs sont quant à eux plus proposés par des mutuelles (42 %) et des institutions de prévoyance (38 %) que par des sociétés d’assurance (20 %).
2. L’aide à l’acquisition d’une complémentaire santé : un système renforcé ces dernières années, qui permet une amélioration de l’accès aux soins
Pour mémoire, la couverture maladie universelle complémentaire (CMU-C), créée par la loi du 27 juillet 1999, offre depuis le 1er janvier 2000 l’accès sous condition de ressources à une complémentaire santé gratuite pendant un an renouvelable. Les bénéficiaires peuvent choisir de confier la gestion de cette couverture à leur caisse d’assurance maladie ou à un organisme complémentaire agréé : mutuelle, assurance ou institution de prévoyance. La grande majorité des bénéficiaires (84,9 %) confient la gestion de la CMU-C à leur régime obligatoire.
Selon le rapport d’activité du Fonds CMU de 2010, le nombre de bénéficiaires de la CMU-C, estimé à 4,319 millions fin 2010, progresse de manière régulière (+ 3,3 % par rapport à 2009). Cette progression traduit les effets de la crise économique dont les débuts remontant à 2008. Les personnes dans les situations les plus précaires ont été immédiatement touchées par la crise et ont rapidement bénéficié de la CMU-C. Comme le souligne le rapport précité, la CMU-C joue un rôle essentiel de protection complémentaire familiale, notamment pour les familles monoparentales.
Par ailleurs, l’aide à l’acquisition d’une complémentaire santé (ACS), créée par la loi sur l’assurance maladie d’août 2004, est entrée en vigueur le 1er janvier 2005 afin d’aider, sous condition de ressources, les personnes non éligibles à la CMU-C à souscrire une complémentaire santé. Elle consiste en l’octroi d’une réduction de cotisation à une complémentaire santé. Parallèlement à cette aide, des dispositifs locaux de complément à l’ACS ont été développés par les caisses primaires d’assurance maladie (88 caisses sont intervenues dans ce domaine en 2009 auprès de 110 000 bénéficiaires).
Selon le rapport précité, en 2010, le nombre de bénéficiaires de l’ACS s’élève à 632 785 personnes, soit une croissance de 5,5 % sur l’année. Le taux d’utilisation de l’ACS est à ce jour d’environ 75 %, pour une population cible évaluée à 2 millions de personnes, chiffre qui selon votre rapporteur pourrait être amélioré par des actions de promotion auprès des assurés. En effet, le taux de recours à l’ACS n’a pas sensiblement augmenté, malgré la majoration du chèque santé et du plafond de ressources, mis en œuvre ces dernières années. C’est donc l’accès à l’information qui permettra d’améliorer le recours à l’ACS.
Le tableau ci-après présente les conditions d’attribution de l’ACS (régulièrement revalorisé depuis 2009) et de la CMU-C.
Plafonds de ressources pour le bénéfice de la CMU-C et de l’ACS
Plafond CMUC au 01/07/2010 |
Plafond ACS au 01/01/2011 |
Dont forfait logement mensuel en € | ||||||
Propriétaire occupant à titre gratuit |
Bénéficiaire d’une aide au logement | |||||||
(montants mensuels en €) |
(montants mensuels en €) |
(montants mensuels en €) |
(montants mensuels en €) | |||||
Nb de pers. Dans le foyer |
Métropole |
DOM |
Métropole |
Dom |
au 01/01/2011 |
au 01/01/2010 |
au 01/01/2011 |
au 01/01/2010 |
1 |
634 |
706 |
799 |
889 |
56,04 |
55,21 |
56,04 |
55,21 |
(soit 12 % du RSA 1 personne) | ||||||||
2 |
951 |
1 059 |
1 199 |
1 334 |
98,07 |
96,62 |
112,08 |
110,42 |
(soit 14 % du RSA 2 personnes) | ||||||||
3 |
1 142 |
1 271 |
1 439 |
1 601 |
117,68 |
115,94 |
138,7 |
136,65 |
(soit 14 % du RSA 3 personnes) | ||||||||
4 |
1 332 |
1 483 |
1 678 |
1 868 |
117,68 |
115,84 |
138,7 |
136,65 |
(soit 14 % du RSA 3 personnes) | ||||||||
Par pers. suppl. |
253,71 |
282,38 |
1 678 |
1 868 |
117,68 |
115,84 |
138,7 |
136,65 |
(soit 14 % du RSA 3 personnes) | ||||||||
Note : les bénéficiaires du RSA socle (467 euros au 1er janvier 2011) bénéficient de la CMU-C sans examen de leurs ressources, sous réserve du choix de l’organisme gestionnaire.
Ces aides ont permis une réelle amélioration de l’accès aux soins des catégories les plus modestes de la population. La CMU-C permet de diminuer le renoncement aux soins pour raisons financières. En effet, à tranche d’âge égale, le taux de renoncement aux soins des bénéficiaires de la CMU-C (optique et dentaire essentiellement) est proche de celui des personnes couvertes par une complémentaire privée (respectivement 22 % et 15 % en 2008), et les bénéficiaires de la CMU-C renoncent bien moins aux soins que les personnes dépourvues de complémentaire (35 % en 2008). Cela atteste de l’efficacité du dispositif en termes d’accès aux soins.
C’est aussi le cas pour l’ACS. Le prix moyen des contrats ACS s’établit à 782 euros par an. L’ACS couvre en moyenne 60 % du prix des contrats et ramène le taux d’effort moyen des ménages à 3,6 % de leur revenu annuel.
Cependant, le non-recours à cette aide demeure élevé, du fait d’une méconnaissance du dispositif, de l’incertitude sur l’éligibilité à cette aide et de la difficulté des démarches. Votre rapporteur souhaite qu’un réel effort soit accompli en matière d’information des assurés.
Votre rapporteur a reçu les représentants des organismes complémentaires, et entendu leurs revendications concernant la taxe spéciale sur les conventions d’assurance, portée à 9 % pour les contrats ordinaires et 7 % pour les contrats solidaires et responsables par l’article 9 de loi de finances rectificative du 19 septembre 2011. Sur ce point, il estime que l’objectif du taux réduit sur les contrats responsables et solidaires a été atteint, puisque près de 90 % des contrats complémentaires d’assurance maladie sont aujourd’hui des contrats solidaires et responsables. Dès lors, il semble justifié d’aligner le taux applicable à ces contrats sur le droit commun.
En revanche, il est essentiel que la hausse de ces taxes n’affecte pas l’accès des Français à une complémentaire. C’est pourquoi votre rapporteur est favorable à une hausse du montant de l’ACS ou à une hausse du plafond de ressources pour en bénéficier.
Enfin, il est un point sur lequel le Parlement devrait être éclairé, à savoir la soumission des organismes complémentaires à l’impôt sur les sociétés. Les mutuelles et institutions de prévoyance étaient exonérées d’impôt sur les sociétés et de taxe professionnelle jusqu’à ce que leur régime fiscal soit remis à plat, sous la pression de leurs concurrents et des autorités communautaires. La loi de finances rectificative pour 2006 avait alors prévu un assujettissement progressif à l’impôt sur les sociétés et à la taxe professionnelle avec le maintien d’une exonération pour les contrats responsables et solidaires respectant certains critères additionnels. Cette réforme devait entrer en vigueur au 1er janvier 2008, mais a été reportée à plusieurs reprises.
Le dossier a été notifié à la Commission européenne, qui a rendu une décision négative le 27 janvier 2011 : les régimes d’aide que la France envisage de mettre à exécution constituent des aides d’État incompatibles avec le marché intérieur.
En l’absence de modification législative le dispositif prévu dans la loi de finances rectificative pour 2006 entrerait en vigueur : 60 % des résultats seraient soumis à l’impôt sur les sociétés en 2012 (80 % en 2013) et la contribution économique territoriale, qui a remplacé la taxe professionnelle, s’appliquerait en 2013. L’impact en régime de croisière serait de l’ordre de plusieurs centaines de millions d’euros. Les ministères des comptes publics et de l’économie travaillent avec les mutuelles, les institutions de prévoyance et les sociétés d’assurances afin que cette soumission à la fiscalité de droits communs soit plus progressive.
III.- L’HÔPITAL ET LES CLINIQUES PRIVÉES
Le projet de loi de financement de la sécurité sociale pour 2012 s’appuie sur les acquis des réformes structurelles déjà mis en œuvre par le Gouvernement, au premier rang desquelles se situe la loi du 21 juillet 2009 portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires (loi dite « HPST ») qui a permis de réformer la gouvernance des hôpitaux et de créer les agences régionales de santé qui améliorent la performance des soins en décloisonnant les activités de soins entre la ville, l’hôpital et le secteur médico-social.
Il poursuit les réformes entreprises depuis la loi fondatrice n° 2003-1199 du 18 décembre 2003 de financement de la sécurité sociale pour 2004 mettant en place la tarification à l’activité (T2A).
En renforçant la maîtrise médicalisée et les efforts d’efficience à l’hôpital, ce projet de loi de financement de la sécurité sociale pour 2012 vise à mieux réguler les dépenses de l’hôpital, à optimiser l’organisation générale du système et à accompagner les établissements dans leurs efforts de modernisation et d’amélioration de leur situation financière dans la perspective d’un retour à l’équilibre financier en 2012 que leur a fixée le Président de la République dans son discours relatif à la réforme de l’hôpital prononcé le 17 avril 2008 à Neufchâteau.
Le rapport 2011 au Parlement sur la tarification à l’activité, qui s’appuie sur des données de la Direction générale des finances publiques (DGFiP) au 31 décembre 2010, indique qu’après une dégradation des comptes des hôpitaux publics entre 2006 et 2007, qui avait atteint un pic de 475 millions d’euros de déficit global, et une amélioration de la situation en 2008 et 2009 (367 millions d’euros de déficit global en 2008 et 185 millions d’euros en 2009), la situation des hôpitaux publics s’améliore légèrement en 2010, pour revenir à un déficit de 181 millions d’euros.
Alors que le déficit du compte de résultat principal s’établissait à 6,792 milliards d’euros en 2007, année où le déficit des établissements a été le plus important, le résultat du compte principal des établissements publics s’améliore très légèrement en 2010, en diminution de 0,1 %, pour s’élever à 440 millions d’euros contre 441 millions d’euros en 2009.
Résultat compte prévisionnel de résultat prévisionnel principal (CRPP) des établissements publics de santé de 2006 à 2010
(en millions d’euros)
Résultat principal |
2007 |
2008 |
2009 |
2010 | ||||||||
Type EPS |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
CHRU |
5 |
-398 |
-393 |
4 |
-454 |
-450 |
10 |
-414 |
-404 |
22 |
-344 |
-322 |
CH |
92 |
-430 |
-338 |
131 |
-318 |
-187 |
132 |
-229 |
-97 |
129 |
-303 |
-174 |
CHS |
39 |
-16 |
23 |
31 |
-10 |
21 |
40 |
-13 |
27 |
35 |
-14 |
21 |
HL |
33 |
-9 |
24 |
34 |
-14 |
20 |
35 |
-12 |
24 |
28 |
-9 |
19 |
Autres publics |
11 |
-6 |
5 |
11 |
-8 |
3 |
14 |
-3 |
10 |
19 |
-3 |
16 |
Total |
180 |
-859 |
-679 |
211 |
-803 |
-592 |
231 |
-671 |
-441 |
233 |
-673 |
-440 |
La colonne « déficit » retrace la somme des résultats des seuls établissements déficitaires, la colonne « résultat » retrace la somme des résultats de tous les établissements.
Source : DGFIP.
Par ailleurs, la consolidation effectuée avec les comptes de résultats annexes ramène le déficit à 181 millions d’euros en 2010.
Résultat global des établissements publics de santé de 2006 à 2010
(en millions d’euros)
Résultat Global |
2007 |
2008 |
2009 |
2010 | ||||||||
Type EPS |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
Excédent |
Déficit |
Résultat (Excédents - Déficits) |
CHRU |
8 |
-333 |
-325 |
7 |
-378 |
-371 |
19 |
-335 |
-316 |
33 |
-264 |
-231 |
CH |
142 |
-397 |
-255 |
190 |
-293 |
-103 |
221 |
-211 |
10 |
210 |
-282 |
-72 |
CHS |
50 |
-14 |
36 |
47 |
-9 |
38 |
48 |
-12 |
36 |
46 |
-12 |
34 |
HL |
76 |
-12 |
64 |
77 |
-13 |
64 |
87 |
-13 |
74 |
85 |
-13 |
72 |
Autres publics |
10 |
-6 |
4 |
12 |
-8 |
4 |
14 |
-3 |
11 |
20 |
-4 |
16 |
Total |
288 |
-763 |
-475 |
334 |
-701 |
-367 |
389 |
-574 |
-185 |
394 |
-575 |
-181 |
Source : DGFIP.
Le résultat global intègre les aides allouées au titre des retours à l’équilibre et des restructurations qui viennent amoindrir les déficits. Lorsque ces aides, en nette diminution en 2010, sont neutralisées, le déficit structurel continue de se réduire de 14 % en 2010 après s’être réduit de 23 % en 2009, ce qui témoigne d’une réelle politique de redressement des établissements.
La capacité d’autofinancement des établissements publics de santé, en amélioration depuis 2006, diminue très légèrement en 2010.
CAF des établissements publics de santé de 2006 à 2010
(en millions d’euros)
CAF des EPS |
2006 |
2007 |
2008 |
2009 |
2010 | |||||
Type EPS |
CAF |
CAF % recettes |
CAF |
CAF % recettes |
CAF |
CAF % recettes |
CAF |
CAF % recettes |
CAF |
CAF % recettes |
CHRU |
1 108 |
4,90 |
846 |
3,60 |
990 |
4,10 |
1 208 |
4,85 |
1 184 |
5,44 |
CH |
1 449 |
4,90 |
1 497 |
4,90 |
1 817 |
5,60 |
2 113 |
6,25 |
2 038 |
5,86 |
CHS |
246 |
4,60 |
254 |
4,60 |
294 |
5,10 |
325 |
5,57 |
333 |
5,56 |
HL |
224 |
6,80 |
239 |
7,10 |
257 |
7,50 |
272 |
7,50 |
284 |
7,55 |
Autres publics |
24 |
5,10 |
30 |
5,70 |
35 |
6,20 |
37 |
8,04 |
55 |
10,17 |
Total |
3 052 |
5,00 |
2 865 |
4,50 |
3 393 |
5,10 |
3 956 |
5,76 |
3 895 |
5,55 |
Source : DGFIP.
La capacité d’autofinancement s’établit ainsi à 3,9 milliards d’euros en 2010, contre 3,1 milliards d’euros en 2006. Cette dynamique témoigne des efforts de redressement entrepris par les hôpitaux depuis 2006 et de la diminution des déficits en cours.
Ces résultats globaux masquent toutefois des disparités selon les catégories d’établissements.
Ainsi, les centres hospitaliers universitaires (CHU) améliorent très nettement leurs comptes, avec une réduction de leur déficit de 85 millions d’euros en 2010. Ce dernier passe de 316 millions d’euros à 231 millions d’euros, soit une diminution de 27 %. Certains CHU diminuent de plus de 10 millions d’euros leur déficit comme les Hospices civils de Lyon (37 millions d’euros d’amélioration de leur résultat global), l’Assistance publique – Hôpitaux de Marseille (26 millions d’euros), le CHU de Caen (20 millions d’euros), le CHU de Nancy (14,9 millions d’euros), ou le CHU de Nice (12 millions d’euros). D’autres, comme l’Assistance publique – Hôpitaux de Paris (AP-HP) continuent d’être dans une situation très tendue, avec un déficit qui passerait de 75 millions d’euros à 84 millions d’euros. À elle seule, l’évolution négative du déficit de l’AP-HP contribue à aggraver de près de 5 % le déficit national.
Après s’être améliorée depuis 2007 et être devenue excédentaire en 2009 de 10 millions d’euros, la situation des centres hospitaliers se dégrade en 2010, essentiellement pour les établissements présentant un budget inférieur à 70 millions d’euros. Les centres hospitaliers de grande taille voient au contraire leur situation s’améliorer, avec un déficit global limité à 1,8 million d’euros sur toute la France, soit un quasi-équilibre.
Les comptes des centres hospitaliers spécialisés et des hôpitaux locaux restent excédentaires, avec un résultat positif de respectivement 34 et 72 millions d’euros.
Au total, 41 % des établissements réalisent ainsi un déficit sur leur compte de résultat principal pour un montant total de 673 millions d’euros et 59 % des établissements un excédent à hauteur de 233 millions d’euros. Bien que le déficit national continue de baisser légèrement, le nombre d’établissements en déficit augmente d’une centaine d’établissements entre 2009 et 2010. Il passe ainsi de 338 établissements déficitaires en 2009 à 434 en 2010 (soit respectivement 36 % à 41 % des établissements). Un plus grand nombre d’hôpitaux de petite taille présentent, en effet, une situation déficitaire.
D’après le rapport 2011 au Parlement sur la tarification à l’activité, les résultats provisoires établis au 31 décembre 2010 font apparaître une dégradation des résultats des établissements à but non lucratif.
On note ainsi une dégradation de 40 millions d’euros (+ 157 %) pour les établissements privés à but non lucratif, avec un déficit s’établissant à 66 millions d’euros en 2010, alors qu’il était de 26 millions d’euros en 2009.
D’après les informations communiquées par le ministère de la santé, le secteur des cliniques privées affiche globalement, en 2009, un résultat excédentaire de 253 millions d’euros, qui succède à un résultat également positif en 2008 de 240 millions d’euros.
La rentabilité économique (2) des cliniques privées est globalement en 2009 de 2,1 %, ce qui était déjà son niveau en 2008.
C’est le secteur des cliniques hors médecine, chirurgie ou obstétrique (MCO), c’est-à-dire offrant principalement des soins de suite et de réadaptation ou en psychiatrie, qui présente la plus forte rentabilité (3,8 % en 2009, au même niveau que celle de 2008). Les cliniques MCO affichent une rentabilité de 1,6 %, en diminution depuis 2007.
Comme en 2008, environ 250 cliniques, soit le quart des cliniques, présentent des pertes, avec 160 d’entre elles qui enregistrent un déficit à la fois sur l’exercice 2008 et sur celui de 2009.
Une clinique sur dix affiche toutefois une rentabilité supérieure à 11 %.
Le chiffre d’affaires des cliniques privées augmente de 3,9 % en 2009 pour atteindre 12,1 milliards d’euros. Le chiffre d’affaires moyen par clinique passe ainsi de 10,9 millions d’euros à 11,3 millions d’euros. Cet accroissement est plus important que celui constaté en 2008 (+ 3,5%) mais reste en deçà de la progression moyenne depuis 2003 (+ 5,1 % par an). La situation est toutefois différente selon les types de prise en charge, avec pour 2009 un rapprochement entre cliniques MCO et hors MCO :
– pour les cliniques ayant leur activité principale en MCO, alors que le chiffre d’affaires des cliniques avait tendance à croître de moins en moins rapidement, l’année 2009 marque un tournant avec une croissance du chiffre d’affaires de 3,4 %, supérieure à celle de 2008 (2,8 %) ;
– pour les cliniques hors MCO, la progression du chiffre d’affaires reste importante, mais moindre que celle de l’année dernière (+ 5,5 % d’évolution en 2009, contre + 6,5 % en 2008).
Près de 250 cliniques enregistrent une progression de leur chiffre d’affaires supérieure à 6,6 % en 2009, et quasiment le même nombre d’établissements enregistrent une stagnation, voire même une réduction, de leur activité au cours de la même période (230 cliniques environ).
Évolution de la rentabilité économique des établissements privés
entre 1995 et 2009
La performance économique des cliniques (3) recommence à croître en 2009 de 0,2 point par rapport à celle de 2008. La performance économique avait chuté de façon importante entre 2008 et 2009, de 6,6 % à 5,7 %, en raison d’un accroissement important des achats et charges externes. Cette meilleure performance s’appuie sur :
– une stabilité des charges de personnel, dont le poids rapporté au chiffre d’affaires est en très légère diminution (de 43,9 % à 43,8 %), alors que l’activité est croissante ;
– un poids moindre de la fiscalité liée à l’exploitation, qui représente 5,1 % du chiffre d’affaires en 2009 contre 5,5 % en 2007 ;
– des achats et charges externes en très légère progression de 0,2 %, après avoir augmenté de 2,3 % entre 2007 et 2008.
Au final, alors que la performance économique s’améliore, le résultat net reste stable rapporté au chiffre d’affaires, en raison de produits exceptionnels moins importants (2,4 % du chiffre d’affaires en 2009, contre 3,1 % en 2008).
La capacité d’autofinancement des cliniques privées diminue depuis 2005 et représente désormais 4,3 % du chiffre d’affaires. L’endettement croît de façon importante en 2009 (de 39,2 % du chiffre d’affaires à 42,1 %). La capacité de remboursement des cliniques se dégrade et représente 3,7 années de capacité d’autofinancement.
B. LES MODALITÉS DE LA CONVERGENCE TARIFAIRE INTERSECTORIELLE FONT ENCORE L’OBJET D’INTERROGATIONS ET DE DÉBATS
L’année 2011 est la huitième année d’application de la tarification à l’activité (T2A) qui a pour finalité d’introduire plus d’équité dans l’allocation des ressources financières, d’unifier les modalités de cette allocation entre les secteurs publics et privés et de responsabiliser les acteurs.
La T2A doit servir de révélateur des gisements de productivité dans le secteur hospitalier et fournir un outil aux gestionnaires pour se rapprocher des établissements les plus efficients en restructurant leur activité.
Alors que le processus de convergence intra sectorielle, qui a pour but d’imposer aux établissements d’un même secteur soumis à des règles de fonctionnement identiques un effort d’efficience, a été achevé dans les secteurs public et privé en mars 2011, en avance sur l’objectif fixé à 2012, la démarche de convergence intersectorielle, dont le terme a été reporté à 2018 par la loi de financement pour 2010, reste encore entourée de nombre d’incertitudes et fait l’objet de prises de position opposées de la part des principales fédérations hospitalières.
La T2A, volet essentiel du plan « Hôpital 2007 », a été introduite en France par la loi de financement pour 2004 pour financer, à compter de 2005, l’activité de court séjour des établissements de santé publics et privés.
Le principe de la T2A est de fonder le financement des établissements sur leur activité. La clé de partage entre établissements de santé des ressources, qui résultent de l’ONDAM voté par le Parlement, s’efforce désormais d’être la plus proche possible de l’importance de leur activité soignante. À cet effet, les caractéristiques administratives et médico-économiques de chaque séjour sont saisies dans des résumés de sortie standardisés qui permettent de les rattacher ensuite, grâce à un logiciel de groupage, à un groupe homogène de malades (GHM). Les groupes homogènes de séjours (GHS) fixent ensuite les tarifs opposables, c’est-à-dire la base de remboursement par l’assurance maladie obligatoire des GHM : il s’agit de forfaits de séjour.
En France, les tarifs reflètent les coûts moyens des établissements par GHS. Ils sont, pour l’instant, distincts dans les secteurs public et privé.
Le principe de la convergence intersectorielle repose sur l’idée d’une transition vers l’application de tarifs uniques pour l’ensemble des établissements de santé du secteur hospitalier, « dans la limite des écarts justifiés par des différences dans la nature des charges couvertes par ces tarifs ». La convergence intersectorielle vise ainsi à ce qu’à terme et pour des raisons d’équité, une même activité soit rémunérée dans chacun des secteurs, public et privé, de façon uniforme sur la base d’une même référence tarifaire. Comme le souligne le Haut Conseil pour l’avenir de l’assurance maladie dans son avis sur la situation des établissements de santé adopté le 23 avril 2009, « le principe n’est pas contestable : il n’y a aucune raison de payer à des tarifs différents des prestations homogènes ».
La convergence intersectorielle a ainsi pour objectif de réduire les différences de coût entre les établissements publics et privés, pour une même prestation de soins. L’hypothèse sous-jacente est que cette variabilité des coûts entre établissements publics et privés est due à des niveaux d’efficience différents dans le processus de production de soins et que les établissements ont une capacité à réduire leurs coûts marginaux en améliorant leur productivité. Il peut néanmoins exister des différences de coûts inévitables, qui peuvent être justifiées par une hétérogénéité irréductible entre les différents types d’établissements.
2. Malgré certains progrès, les modalités de la convergence intersectorielle ne sont toujours pas établies sur un constat objectif et partagé
Aux termes de la loi, la convergence intersectorielle doit s’effectuer « dans la limite des écarts justifiés par des différences dans la nature des charges couvertes par ces tarifs », c’est-à-dire que les tarifs ne seront à terme identiques entre les deux secteurs que dans la mesure où les établissements sont soumis à des conditions identiques. En conséquence, l’écart entre les tarifs des deux secteurs doit se réduire progressivement jusqu’à 2018 sans pour autant aboutir à un tarif unique.
Alors que la définition de la cible de la convergence intersectorielle retenue en 2008 par le législateur correspondait à la volonté de converger vers les tarifs des cliniques privées, identifiées comme les plus efficientes, la loi de financement pour 2011 a fixé comme nouvel objectif de converger vers le tarif le plus bas, sans imposer que ce tarif soit systématiquement celui des établissements privés.
La convergence intersectorielle suppose une connaissance précise du contenu et de l’étendue des prestations prises en charge par chacun des secteurs et une évaluation approfondie des coûts de production, en distinguant ceux qui sont justifiés par des missions ou des sujétions spécifiques.
Plusieurs avancées significatives ont certes été réalisées récemment et des travaux ont commencé à éclairer quelle part de l’écart « facial » entre les tarifs des deux secteurs est explicable par la différence de charges qui pèsent sur chacun d’eux.
En premier lieu, des progrès ont été accomplis sur l’analyse des différences de champ, qui résultent du fait que le périmètre des tarifs n’est pas le même dans les deux secteurs (c’est tout particulièrement le cas du financement des honoraires médicaux qui est en sus des tarifs des groupes homogènes de séjour – GHS – dans le secteur privé commercial).
Par ailleurs, un effort a été réalisé, dès la campagne tarifaire 2009, pour retirer des tarifs la part consacrée à la permanence des soins hospitalière et rémunérer spécifiquement les établissements qui la réalisent effectivement, qu’ils soient publics ou privés. L’exercice budgétaire 2009 a constitué ainsi une première étape dans l’évolution du modèle de financement de la permanence des soins hospitalière. L’objectif des travaux menés était d’identifier les coûts liés à la prise en charge de ces missions, de retirer des tarifs la part correspondante, et de rémunérer spécifiquement de manière ciblée au travers des dotations « missions d’intérêt général » (MIG) les établissements qui les prennent effectivement en charge.
D’autre part, les dernières campagnes budgétaires ont permis de restructurer les modalités d’allocation financière, notamment par la mise en œuvre le 1er mars 2009 de la version V11 de la classification des séjours dans les deux secteurs, qui a eu pour objectif d’améliorer l’homogénéité de la classification des séjours et de permettre de les valoriser plus justement. Cette version a ainsi permis, par la création de quatre niveaux de sévérité pour chaque groupe de séjours, une meilleure prise en compte des sévérités des prises en charge.
De même, le basculement de certains tarifs vers les missions d’intérêt général et à l’aide à la contractualisation (MIGAC), afin de rémunérer spécifiquement les établissements plus particulièrement exposés à l’accueil et à la prise en charge des populations en situation de précarité, a également constitué un progrès.
Enfin, des travaux de rapprochement des échelles de coût ont récemment abouti dans le cadre de l’étude nationale des coûts à méthodologie commune.
La mise en œuvre de ces mesures a déjà contribué à la réduction de l’écart tarifaire intersectoriel, qui est le marqueur principal de l’avancement du processus de convergence. Ces avancées ont en effet permis, d’après le rapport 2011 au Parlement sur la convergence tarifaire, de ramener en 2009 l’écart facial à 21,6 % en 2011, contre 37 % en 2008.
Pour autant, on ne sait toujours pas avec précision à quel niveau s’établirait l’écart résiduel une fois qu’auraient été prises en compte toutes les différences dans la nature des charges et il convient donc de poursuivre la réalisation d’études robustes et crédibles éclairant les écarts de coûts entre les établissements compte tenu des missions exercées.
Le travail entrepris est loin d’être terminé, comme l’atteste le rapport 2011 au Parlement sur la convergence tarifaire qui donne la mesure de la complexité du sujet et de la nécessité d’affiner l’éclairage de la mise en œuvre de la convergence intersectorielle.
D’après les informations recueillies par votre rapporteur, les travaux qui restent à faire demeurent nombreux. Des études sont, en effet, actuellement réalisées ou envisagées pour analyser les écarts de coûts entre les établissements publics et privés et permettre une meilleure comparabilité des activités. Elles visent à éclairer les écarts de coûts entre les établissements en prenant en compte les activités et les missions exercées et portent sur des sujets variés comme la précarité, la permanence des soins, la charge en soins, l’activité non programmée, les effets de gamme et de taille, le coût du travail ou la fiscalité par exemple.
Le rapport de septembre 2011 de la Cour des comptes sur l’application des lois de financement de la sécurité sociale souligne ainsi que la poursuite de la convergence tarifaire entre secteurs public et privé « impose d’en définir rapidement et clairement l’objectif et les modalités pour respecter les échéances fixées à cet égard par le Parlement ». Il y est rappelé que « la question du degré de rapprochement à l’échéance de 2018, qui se pose désormais avec acuité, doit faire l’objet de décisions rapides et nettes, qu’il s’agisse du périmètre de la convergence et de son niveau comme des types de séjours sur lesquels celle-ci devrait porter (séjours fortement représentés, caractérisés ou non par une communauté de pratiques et de patientèle entre les deux secteurs etc.) ».
3. Les fédérations hospitalières expriment des attentes souvent antagonistes en matière de convergence intersectorielle
Le présent projet de loi ne comporte pas de dispositions spécifiques relatives à la T2A et correspond ainsi à une sorte de phase de stabilisation de la réforme. Les attentes exprimées par les fédérations hospitalières en matière de poursuite de la convergence intersectorielle se révèlent toutefois très différentes.
Sans remettre en cause le principe de la tarification à l’activité qui a mis en place un nouveau mode de financement des établissements publics de santé qui se substitue au financement par la dotation globale de fonctionnement, dont tous les acteurs reconnaissent l’archaïsme et l’inéquité, la Fédération hospitalière de France (FHF) préconise cependant un arrêt de la convergence entre le secteur public et privé.
Elle estime en effet que cette convergence intersectorielle est impossible en l’absence d’études sérieuses objectivant les différences de prise en charge, que celle-ci est porteuse de risque pour la pérennité du service public si elle s’effectue à marche forcée, que les séjours pris en charge par les deux secteurs ne sont pas homogènes, le secteur public concentrant les séjours les plus lourds et accueillant une patientèle au profil différencié et qu’il est en tout état de cause nécessaire de poser comme préalable la clarification des périmètres concernés avant toute poursuite du processus.
b) La Fédération de l’hospitalisation privée milite pour une accélération du processus de convergence, notamment par des convergences ciblées
De son côté, la Fédération de l’hospitalisation privée (FHP) réclame un alignement des tarifs des établissements de santé publics sur les tarifs du secteur privé, identifié par le rapport de l’IGAS de janvier 2006 de la mission d’appui sur la convergence tarifaire public-privé comme le plus efficient.
Comme on l’a vu, le législateur a toutefois, dans la loi de financement pour 2011, fixé comme nouvel objectif de converger vers le tarif le plus bas, sans imposer que ce tarif soit systématiquement celui des établissements privés. Le rapport 2011 sur la tarification à l’activité souligne ainsi qu’un certain nombre de tarifs des cliniques privées ont diminué en 2011 pour se rapprocher des tarifs du secteur public, comme c’est le cas par exemple du tarif des cataractes ou de la dialyse en centre.
La FHP réclame surtout une accélération de la « convergence ciblée ». On rappellera que c’est dans l’exposé des motifs de l’article 48 de la loi de financement pour 2010 que le Gouvernement a annoncé la mise en œuvre d’un scénario de convergence ciblée. Comme le rappelle le rapport 2011 au Parlement sur la convergence tarifaire, « cette modalité permet de couvrir une partie de l’écart tarifaire, en se concentrant sur les tarifs pour lesquels les différences de charges apparaissent les plus faibles, tout en conservant une certaine prudence au vu des travaux d’élucidation restant à conduire ».
En 2010, une convergence dite ciblée a ainsi été réalisée sur un nombre limité de tarifs (35 GHM (4)) et a contribué à hauteur de 150 millions d’euros aux économies imposées au secteur hospitalier. Ce dispositif a été reconduit en 2011 sur 193 GHM pour un montant d’économies comparable mais ne devrait contribuer qu’à hauteur de 100 millions en 2012, ce qui demeure insuffisant aux yeux de la FHP.
Il convient toutefois de souligner que dans son rapport de septembre 2011, la Cour des comptes souligne que ce processus de rapprochement opéré à travers la convergence ciblée a pu, dans certains cas, contredire les priorités de santé publique affichée par ailleurs et qu’il, « s’il est poursuivi, présentera un caractère de plus en plus artificiel. Ses limites justifient une réflexion sur le sens à donner à la convergence intersectorielle ».
c) Un accord de principe semble se dégager pour engager une réflexion sur la possibilité de prendre en compte la qualité des soins dans le financement des établissements de santé
L’absence de la prise en compte d’une mesure spécifique de la qualité des séjours est une des principales critiques adressées, dès sa mise en place, à la T2A des établissements de santé.
Lors de son audition par votre rapporteur, la Générale de santé, premier groupe d’hospitalisation privée de France, regroupant 110 établissements, dont 27 hôpitaux privés, et accueillant 1 million de patients par an en urgences, chirurgie, médecine, maternité, santé mentale, convalescence et rééducation, a tout spécialement fait part de sa volonté que la qualité des soins soit mieux prise en compte par le système de financement des établissements de santé, à la manière de ce que les Anglo-Saxons appellent « pay for performance ».
D’après le rapport 2011 au Parlement sur la tarification à l’activité, la concertation avec les fédérations d’établissements de santé a déjà permis d’obtenir un accord de principe pour engager une réflexion sur ce sujet. Un groupe de travail technique, piloté par la Direction générale de l’offre de soins et associant la Haute autorité de la santé, l’Agence technique de l’information sur l’hospitalisation, l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux, la Direction de la recherche, des études, de l’évaluation et des statistiques ainsi que les différentes fédérations hospitalières, a été mis en place afin d’élaborer des propositions en la matière.
Le modèle de financement à la qualité envisagé devrait permettre de transformer les résultats des indicateurs généralisés de la DGOS et de la HAS en nombre de points, de distribuer ces points en fonction des niveaux de performance pour aboutir à un « score » de l’établissement. Les modalités de conversion de ce score en impacts financiers seraient actuellement en cours d’étude et de discussion avec les fédérations hospitalières, l’objectif étant de conduire de premières expérimentations lors de la campagne 2013.
C. LE PROJET DE LOI DE FINANCEMENT DE LA SÉCURITÉ SOCIALE POUR 2012 VISE À RENFORCER LA PERFORMANCE DES ÉTABLISSEMENTS DE SANTÉ
Le projet de loi poursuit les efforts d’efficience des établissements de santé.
a) L’exigence de performance est désormais mieux prise en compte dans les contrats pluriannuels d’objectifs et de moyens
L’article 35 intègre ainsi dans les contrats pluriannuels d’objectifs et de moyens (CPOM), qui constituent un levier efficace d’action au service de la politique d’organisation de soins dans la région, des objectifs de performance dont le non-respect est susceptible d’entraîner l’application des pénalités financières.
D’après l’évaluation préalable, « la mesure proposée constituera un levier d’économies significatives par la performance qu’elle exigera des établissements de santé. Elle générera par ailleurs des économies dans le cadre du dispositif de sanction financière prévu à l’article L. 6114-1 qui peut être activé par le directeur général de l’ARS en cas de manquement aux objectifs. Ces économies ont été prises en compte dans la construction de l’ONDAM hospitalier à hauteur de 10 millions d’euros en 2012 ».
L’article 36 réunit dans un nouveau fonds, le Fonds d’intervention régional (FIR), des crédits et dotations déjà existants au titre des actions des agences régionales de santé, afin de dégager des marges d’action régionales et d’inciter ces dernières à optimiser la dépense.
L’annexe 7 du projet de loi indique qu’« en mettant à la disposition des agences des ressources partiellement fongibles entre les diverses interventions, la création de ce fonds renforcera l’efficacité des ARS dans la réduction des inégalités sociales et territoriales de santé ».
La création du Fonds d’intervention régional constitue ainsi une traduction financière de la philosophie générale de la loi dite « HPST » qui aspire à mettre plus de transversalité dans l’organisation de la santé en France.
En mutualisant des crédits qui étaient jusqu’ici consacrés soit aux soins de ville, soit aux établissements de santé, soit à la prévention, le FIR apparaît comme un nouvel outil stratégique aux mains des agences pour optimiser l’offre de soins.
S’inscrivant dans la logique de la création des agences régionales de santé, la création du FIR devrait être de nature à permettre une meilleure adaptation de la politique de santé aux réalités locales.
c) Le Fonds de modernisation des établissements de santé publics et privés continue de financer les missions d’expertise de l’Agence technique de l’information sur l’hospitalisation
L’article 45 permet que les missions d’expertise réalisées par l’Agence technique de l’information sur l’hospitalisation (ATIH) puissent continuer à être financées par le Fonds de modernisation des établissements de santé publics et privés (FMESPP) lorsque ces missions relèvent de son champ de compétence.
L’ATIH pourra ainsi continuer d’exercer des études ou missions d’expertise dont le financement sera assuré par le FMESPP, comme des études sur la tarification à l’activité ou sur le passage à la facturation individuelle des établissements de santé (FIDES) par exemple.
a) La Haute Autorité de santé et l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux seront associées à l’objectif de généralisation des indicateurs de performance dans les contrats pluriannuels
La Haute Autorité de santé (HAS) est engagée depuis plusieurs années, en coopération avec le ministère de la santé, dans la généralisation d’indicateurs de qualité, que ce soit par exemple avec le tableau de bord des infections nosocomiales ou par l’intermédiaire de la mise en ligne de « Platines », plate-forme d’informations sur les établissements de santé.
De la même façon, l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP) a été instituée par la loi dite « HPST », avec pour objectifs d’aider les établissements de santé et médico-sociaux à améliorer le service rendu aux patients et aux usagers, en élaborant et en diffusant des recommandations et des outils dont elle assure le suivi de la mise en œuvre, leur permettant de moderniser leur gestion, d’optimiser leur patrimoine immobilier et de suivre et d’accroître leur performance, afin de maîtriser leurs dépenses. »
Dans la logique de leurs missions, la commission a adopté un amendement de votre rapporteur, associant la Haute Autorité de santé et l’Agence nationale d’appui à la performance, à l’objectif de généralisation d’indicateurs de performance dans les contrats pluriannuels.
Par ailleurs, il a également souhaité que les fédérations hospitalières représentatives, publiques et privées, soient consultées sur la définition de ces indicateurs, de façon à faciliter l’acceptation de la mesure.
b) L’Observatoire économique de l’hospitalisation publique et privée est pérennisé et renforcé dans ses missions
La commission a adopté un autre amendement de votre rapporteur visant à ce que l’Observatoire économique de l’hospitalisation économique publique et privée procède désormais à un suivi plus fin des dépenses hospitalières, une analyse conjoncturelle de l’activité et un suivi financier des établissements de santé.
Du fait de l’élargissement du périmètre de ses missions, le rapport sur l’évolution des dépenses d’assurance maladie relatives aux frais d’hospitalisation, désormais annuel, présentera des analyses plus détaillées et sera enrichi notamment d’analyses « médicalisées » sur certains segments d’activité et d’une mise en perspective des évolutions pluriannuelles.
c) Le dispositif de régulation des produits de santé financés en sus des prestations d’hospitalisation a été amélioré
La commission a adopté un amendement de votre rapporteur visant en premier lieu à dissocier le suivi des dépenses de médicaments et celles des dispositifs médicaux.
En effet, la régulation des dépenses des produits de santé inscrits sur les listes en sus se fonde actuellement sur le dépassement d’un taux national d’évolution, commun aux médicaments et aux dispositifs médicaux implantables. Dès lors qu’un établissement de santé dépasse ce taux et que l’agence régionale de santé estime que cette croissance résulte du non-respect des référentiels des agences sanitaires, l’ARS et l’assurance maladie concluent un plan d’actions avec l’établissement afin d’améliorer les pratiques de prescriptions pour l’ensemble des produits de santé.
Or, l’existence d’un taux commun masque à l’échelle de l’établissement d’éventuelles évolutions économiques différentes entre les deux catégories de produits de santé, ne permettant d’assurer qu’imparfaitement la régulation. De plus, les caractéristiques de ces deux catégories de produits de santé diffèrent substantiellement (prescripteurs et référentiels différents), méritant ainsi un traitement spécifique.
L’amendement vise en second lieu à améliorer l’articulation du dispositif de régulation de la liste en sus avec celui du contrat de bon usage du médicament et des produits de santé.
La commission a adopté un amendement de votre rapporteur prévoyant de fondre en un seul rapport annuel l’ensemble des thématiques traitées dans les trois rapports existants respectivement sur la tarification à l’activité, la dotation MIGAC et le bilan d’avancement du processus de convergence.
L’objectif est de présenter au Parlement une vision cohérente des actions menées en termes de financement des établissements de santé, en fournissant notamment un bilan rétrospectif et présentant les évolutions à venir à court, moyen et long terme.
Un autre amendement de votre rapporteur vise à fixer la limite d’un délai d’un an pour l’émission et la rectification des données de facturation des établissements de santé.
Cette mesure est de nature à corriger l’incertitude entachant trop souvent le constat de réalisation des sous-objectifs de l’ONDAM.
La Commission a adopté un amendement de votre rapporteur visant à reporter l’application de la T2A aux ex-hôpitaux locaux au 1er mars 2013.
Ce report répond à l’ambition d’assurer la pérennité des ex-hôpitaux locaux et de prendre en compte à cet effet leurs spécificités dans le modèle de financement. Il importait, en effet, que le nouveau modèle de financement ne crée pas une rupture trop brutale par rapport au modèle existant, au risque de déstabiliser excessivement les établissements et de compromettre ainsi la pérennité de l’offre de soins là où elle est indispensable.
La Commission a adopté un amendement de votre rapporteur visant à s’assurer qu’il soit rendu compte, sur la base d’un rapport annuel au Parlement, de l’utilisation des crédits du FIR afin de pouvoir apporter, le cas échéant, les modifications et améliorations nécessaires à son fonctionnement optimal.
La Commission a adopté un amendement de votre rapporteur prévoyant une période transitoire pendant laquelle les ARS pourront financer la permanence des soins en établissement de santé privé à but lucratif via la dotation MIG et sur la base de modalités transitoires déterminées par un texte d’application.
i) Une expérimentation de nouvelles modalités d’organisation et de financement des transports urgents a été mise en place
La Commission a adopté un amendement de votre rapporteur visant à permettre l’expérimentation par une ou plusieurs agences régionales de santé de nouvelles modalités d’organisation et de financement des transports urgents effectués par les entreprises de transports sanitaires privées à la demande de la régulation médicale du SAMU-centre 15.
Cette mesure a pour objectif de permettre aux agences, en lien avec les caisses primaires d’assurance maladie, de définir une nouvelle organisation s’appuyant sur des modulations tarifaires et des modalités de financement adaptées aux contextes locaux.
j) Les fonds médicaux et hospitaliers voient leur financement assuré mais participent désormais aux efforts de respect de l’ONDAM
L’article 46 fixe le montant pour 2012 des dotations allouées par les régimes obligatoires d’assurance maladie au Fonds d’intervention pour la qualité et la coordination des soins (FIQCS), au Fonds de modernisation des établissements de publics et privés de santé (FMESPP), à l’Office national d’indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (ONIAM), aux agences régionales de santé (ARS), et à l’Établissement de préparation et de réponse aux urgences sanitaires (EPRUS).
Constatant que les dotations votées pour ces fonds, offices et établissements sont régulièrement sous-consommées et leur ont permis de se constituer des réserves importantes, la commission a adopté, à l’initiative de M. Yves Bur, un amendement cosigné par votre rapporteur permettant de réduire significativement la participation des régimes obligatoires d’assurance maladie au financement du FMESPP, de l’ONIAM et de l’EPRUS.
Avec une économie prévisible de plus de 110 millions d’euros, cette mesure permet aux membres de la représentation nationale de prendre leur responsabilité financière et de faire jouer à ces fonds un rôle plus actif dans le respect de l’ONDAM.
IV.- LES ACCIDENTS DU TRAVAIL ET LES MALADIES PROFESSIONNELLES
La branche accidents du travail et maladies professionnelles (AT-MP) de la sécurité sociale, également appelée « Assurance maladie-risques professionnels », gère les risques professionnels auxquels sont confrontés les salariés et entreprises de l’industrie, du commerce et des services.
Au travers de ses trois missions complémentaires qui sont la prévention des risques, leur tarification et leur réparation, la branche AT-MP développe une gestion du risque professionnel au sein de laquelle la prévention tient une place toute particulière.
A. LE MAINTIEN À UN NIVEAU ÉLEVÉ DU NOMBRE DE MALADIES PROFESSIONNELLES EN 2010 JUSTIFIE LA POURSUITE D’UNE POLITIQUE DYNAMIQUE DE GESTION DES RISQUES PROFESSIONNELS
La prévention des risques professionnels demeure au cœur de la gestion du risque accidents du travail et maladies professionnelles et vise à diminuer la fréquence et la gravité des accidents de travail et de trajet, ainsi que les maladies professionnelles.
La publication, par la direction des risques professionnels de la CNAMTS, des statistiques technologiques des accidents du travail et des maladies professionnelles de l’année 2010, relatives au seul régime général, fournit un tableau complet de la situation.
L’accident du travail désigne « quelle qu’en soit la cause, l’accident survenu par le fait ou à l’occasion du travail à toute personne salariée ou travaillant, à quelque titre ou en quelque lieu que ce soit, pour un ou plusieurs employeurs ou chefs d’entreprise » (article L. 411-1 du code de la sécurité sociale). Il se caractérise notamment par son lien avec le travail, sa soudaineté et l’existence d’une lésion corporelle.
Sous l’effet d’importantes évolutions structurelles de la population active, qui comporte notamment de moins en moins de salariés et de personnes travaillant dans les industries lourdes ou l’agriculture, le nombre d’accidents du travail déclarés et reconnus a fortement décru au cours des trente dernières années. Il a ainsi diminué de plus d’un tiers entre 1970 et 2000.
Après une baisse du nombre d’accidents du travail en 2008 et 2009, le nombre d’accidents de travail avec arrêt repart à la hausse en 2010.
Évolution du nombre d’accidents du travail en premier règlement
et de leur fréquence pour mille salariés sur la période 2000-2010
Source : CNAMTS- Direction des risques professionnels/Statistiques technologiques.
En 2010, le nombre d’accidents du travail augmente de 1,1 % par rapport à l’année 2009, pareillement à l’activité salariée, ce qui conduit à ce que l’indice de fréquence reste stable autour de 36 accidents du travail pour 1 000 salariés, niveau le plus bas atteint en 2009.
Depuis 2006, le nombre de nouvelles incapacités permanentes s’inscrit à la baisse avec une diminution de 4,3 % en 2010.
De même, le nombre de décès diminue en 2010 pour la troisième année consécutive, avec une diminution de 1,7 % par rapport à l’année précédente.
Le nombre de journées d’incapacité temporaire de travail qui diminuait en 2009, repart à la hausse en 2010 de 1,4 %, et suit en cela la reprise de l’activité salariée et la hausse du nombre d’accidents du travail.
Évolution du nombre d’accidents de travail et des effectifs salariés
années 2006-2010
(en italique, taux d’évolution annuelle)
|
2006 |
2007 |
2008 |
2009 |
2010 |
AT en 1er règlement |
700 772 |
720 150 |
703 976 |
651 453 |
658 847 |
0,2 % |
2,8% |
-2,2% |
-7,5% |
1,1% | |
Salariés |
17 786 989 |
18 263 645 |
18 508 530 |
18 108 823 |
18 299 717 |
-0,5 % |
2,7% |
1,3% |
-2,2% |
1,1% | |
Nouvelles IP |
46 596 |
46 426 |
44 037 |
43 028 |
41 176 |
-10,3 % |
-0,4% |
-5,1% |
-2,3% |
-4,3% | |
Décès |
537 |
622 |
569 |
538 |
529 |
13,3 % |
15,8 % |
-8,5 % |
-5,4 % |
-1,7 % | |
Journées perdues |
34 726 602 |
35 871 141 |
37 422 365 |
36 697 274 |
37 194 643 |
4,4 % |
3,3% |
4,3% |
-1,9% |
1,4% | |
Indice de fréquence |
39,4 |
39,4 |
38,0 |
36,0 |
36,0 |
0,7 % |
0,1 % |
-3,5 % |
-5,4 % |
0,1 % |
Source : CNAMTS - Direction des Risques Professionnels - Statistiques technologiques.
Comme les années précédentes, les accidents de plain-pied, les chutes de hauteur et les accidents liés à la manutention manuelle sont à l’origine de plus de 70 % des accidents du travail avec arrêt. La manutention manuelle est la principale source d’accidents : elle génère plus d’un tiers des accidents du travail avec arrêt (34,2 % en 2010) ; parmi les causes d’accidents donnant lieu à une incapacité permanente, elle reste au premier plan, étant à l’origine de 30,4 % des nouvelles incapacités permanentes de 2010.
Après les accidents du travail « non classés » souvent dus à des malaises, les accidents du travail routiers demeurent toujours la principale cause de décès. Ils représentent presque 20 % des décès liés à un accident du travail en 2010.
Le secteur du bâtiment et des travaux publics est le secteur qui enregistre encore en 2010 le plus d’accidents du travail relativement à son effectif salarié, avec 73 accidents du travail pour 1 000 salariés, cependant leur fréquence est à la baisse, avec une diminution de l’indice de fréquence de 3,6 % entre 2009 et 2010. Ce secteur se retrouve aussi au premier plan en ce qui concerne les accidents du travail « graves », c’est-à-dire ayant donné lieu à une incapacité permanente ou à un décès.
L’accident survenu à un salarié lors d’un déplacement entre son domicile et son lieu de travail est, sous certaines conditions, considéré comme un accident de trajet. Il doit être intervenu au cours d’un déplacement professionnel entre le domicile et le lieu de travail, dans un temps normal, en principe sans détours ni interruptions.
Le nombre d’accidents de trajet s’inscrit à la hausse sur les cinq dernières années. En 2010, la progression est de plus 4,9 % par rapport à 2009. La fréquence des accidents de trajet a augmenté en 2010 pour s’établir à 5,3 accidents pour 1 000 salariés.
En hausse l’année dernière, le nombre de nouvelles incapacités permanentes diminue en 2010 de 4,4 % et retrouve son niveau de 2008. Par ailleurs, le nombre de décès est stable (0,8 %), tandis que le nombre de journées d’incapacité temporaire de travail continue de progresser pour la cinquième année consécutive, avec une augmentation en 2010 de 4,0 % comparable à l’augmentation du nombre d’accidents de trajet.
Évolution du nombre d’accidents de trajet pour les années 2006 à 2010*
* en italique, taux d’évolution annuelle
Source : CNAMTS - Direction des risques professionnels - Statistiques technologiques.
Évolution du nombre d’accidents de trajet en 1er règlement et de leur fréquence pour mille salariés sur la période 1998-2010
Source : CNAMTS - Direction des risques professionnels/Statistiques technologiques.
On observe que le nombre d’accidents de trajet liés à un véhicule est en légère baisse en 2010 mais que celle-ci n’est pas suffisante pour compenser la forte augmentation du nombre d’accidents de plain-pied qui correspondent aux glissades, trébuchements, faux pas et autres pertes d’équilibre sur une surface « plane » sans dénivellation (+ 4 000 accidents en 2010).
Un suivi mensuel montre que cette évolution est notamment imputable aux mois de février et mars 2010 au cours desquels les conditions climatiques ont été plus difficiles qu’en 2009, et particulièrement pour les piétons.
La hausse des accidents de trajet semble particulièrement toucher les activités de services où l’indice de fréquence augmente de 8 %, alors que ce secteur était déjà l’un des plus touchés par les accidents de trajet avec celui des services et des commerces de l’alimentation.
Une maladie est dite professionnelle lorsqu’elle est la conséquence directe de l’exposition d’un travailleur à un risque physique, chimique, biologique ou si elle résulte des conditions dans lesquelles il exerce d’une façon habituelle son activité professionnelle.
Entre 2009 et 2010, le nombre de nouvelles maladies d’origine professionnelle augmente de 2,7 %. Cette progression est dans le droit fil de celles des années 2006 à 2008 qui conférerait presque un caractère exceptionnel à l’augmentation de 8,7 % de l’année 2009. On rappelle qu’on entend par nouvelles maladies professionnelles, les maladies professionnelles ayant donné lieu à un premier règlement de prestations en espèces.
Évolution du nombre de maladies professionnelles sur la période 2000-2010
Source : CNAMTS - Direction des risques professionnels - Statistiques technologiques.
Ces évolutions ne semblent pas affectées par la modification introduite en 2007 – et qui a trouvé son plein effet en 2008 – dans le traitement des dossiers de maladies professionnelles concernant plusieurs affections (dénommées syndromes) et figurant sur un même tableau. En effet, jusqu’alors, lorsqu’une même déclaration de maladie professionnelle concernait plusieurs syndromes relevant d’un même tableau, les instructions prévoyaient de gérer une seule maladie. À partir de 2007, le code « multi-syndromes» est abandonné, les maladies professionnelles sont alors traitées syndrome par syndrome.
Aussi, pour effectuer des comparaisons d’une année sur l’autre, le dénombrement des maladies professionnelles a également été effectué par victime, par tableau et par année civile, en ne comptabilisant qu’une seule fois les personnes se voyant reconnues deux maladies professionnelles ou plus sur le même tableau, au cours de l’année.
L’évolution du nombre de victimes entre 2009 et 2010 est alors de 1,8 %, ratio qui vient tempérer celui du nombre de maladies, mais pas le caractère préoccupant du constat.
Le nombre de décès-comptabilisés avant consolidation conformément aux règles de gestion de la branche AT-MP- diminue de 31 cas en 2010 pour s’établir à 533. La moitié de cette diminution est enregistrée dans le tableau de maladies d’origine professionnelle responsable de plus de la moitié des décès, à savoir le tableau 30 bis « cancer broncho-pulmonaire provoqué par l’inhalation de poussières d’amiante ».
Évolution du nombre de maladies professionnelles pour les années 2006 à 2010
(en italique, taux d’évolution annuelle)
|
2006 |
2007 |
2008 |
2009 |
2010 |
MP en 1er règlement |
42 306 |
43 832 |
45 411 |
49 341 |
50 688 |
2,3 % |
3,6 % |
3,6% |
8,7% |
2,7% | |
Nombre de victimes avec MP en 1er règlement |
41 090 |
42 432 |
43 269 |
45 472 |
46 308 |
2,1 % |
3,3 % |
2,0% |
5,1% |
1,8% | |
Nouvelles IP |
22 763 |
22 625 |
23 134 |
24 734 |
24 961 |
5,8 % |
-0,6% |
2,2% |
6,9% |
0,9% | |
Nombre de victimes ayant une IP |
21 933 |
21 668 |
21 976 |
22 683 |
22 146 |
5,5 % |
-1,2% |
1,4% |
3,2% |
-2,4% | |
Décès |
467 |
420 |
425 |
564 |
533 |
-5,3 % |
-10,1 % |
1,2 % |
32,7 % |
-5,5 % | |
Journées perdues |
7 535 058 |
7 842 306 |
8 709 700 |
9 328 041 |
9 771 667 |
8,9 % |
4,1% |
11,1% |
7,1% |
4,8% |
Source : CNAMTS - Direction des risques professionnels -Statistiques technologiques.
Les affections articulaires représentent plus des trois quarts des maladies professionnelles de l’année 2010 (avec une part représentative au sein des maladies professionnelles croissante d’année en année). Les affections et cancers dus à l’inhalation de poussières d’amiante en représentent 9,4 % (contre 10,7 % en 2009). Les affections chroniques du rachis lombaire occupent toujours une part relativement importante de 5 % en 2010.
Dénombrement des maladies professionnelles en premier règlement pour les principaux tableaux de maladies professionnelles
(en italique, part représentative dans la colonne)
Le fait caractéristique majeur de l’exercice 2010 réside dans le fait que le résultat, tout en restant très déficitaire, ne s’aggrave pas. Les prévisions pour 2011 font par ailleurs état d’un retour à l’équilibre, qui laisserait toutefois la situation nette toujours aussi dégradée qu’en 2010.
En 2010, le compte de résultat de la branche AT-MP du régime général se caractérise par une stabilisation de son déficit autour de 726 millions d’euros, faisant suite à un solde qui s’était fortement dégradé en 2009 à hauteur de -713 millions d’euros en 2009.
Comme le souligne le rapport à la Commission des comptes de la sécurité sociale de septembre 2010, les charges nettes de la branche ont connu en 2010 un ralentissement sensible (+1 % contre +5,8 % en 2009). Le ralentissement des charges s’explique notamment par la stabilité de postes qui avaient connu une forte hausse en 2009, qu’il s’agisse du transfert à la branche maladie au titre de la sous-déclaration des accidents du travail et des maladies professionnelles ou des transferts aux fonds destinés aux victimes de l’amiante (FIVA et FCAATA).
Après une année fortement marquée par la crise économique, les recettes nettes ont de leur côté de nouveau progressé en 2010 (+ 0,9 % contre + 3,2 % en 2009).
Cependant, la hausse des recettes est restée modérée et légèrement inférieure à celle des charges, ce qui a conduit à ce que le solde reste très déficitaire.
2. Une part importante des charges de la branche demeure destinée à l’indemnisation des victimes de l’amiante
Les allocations servies par le Fonds de cessation anticipée des travailleurs de l’amiante (FCAATA), dont la vocation est de permettre un départ anticipé en préretraite à certains salariés dont l’espérance de vie est potentiellement réduite par leur exposition à l’amiante, comme celles servies par le Fonds d’indemnisation des victimes de l’amiante (FIVA), n’entrent pas dans le champ des prestations du régime général, mais la branche AT-MP en est le principal financeur.
Or, celles-ci pèsent de plus en plus lourdement sur son équilibre. On constate en effet une hausse rapide puis une stabilisation à un niveau élevé des dotations au FIVA et au FCAATA qui passent de 1,02 milliard d’euros en 2006 à 1,21 milliard d’euro en 2012, ce qui correspond à 2,9 % de croissance moyenne annuelle entre 2006 et 2012.
Comparaison du résultat de fin d’exercice et du résultat avant prise en compte des dotations aux fonds amiante sur la période 1999-2012

Source : Ministère de la santé.
● Le résultat de la branche AT-MP devrait devenir excédentaire en 2011
D’après le rapport à la Commission des comptes de la sécurité sociale de septembre 2010, le résultat de la branche AT-MP devrait s’améliorer en 2011 de plus de 760 millions d’euros, pour devenir excédentaire de 39 millions d’euros.
Portés par une hausse de 0,1 point du taux de cotisation, les produits nets de la branche croîtraient en 2011 de plus de 10 % tandis que les charges nettes seraient plus dynamiques qu’en 2010 et progresseraient de 2,8 %.
Solde de la branche AT-MP du régime général entre 2006 et 2012
(En droits constatés et en millions d’euros)
CNAM AT-MP |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
Résultat |
– 59 |
– 455 |
241 |
– 713 |
– 726 |
40 |
136 |
Source : Direction de la sécurité sociale (SDEPF/6A).
Ce retour à l’équilibre laisserait toutefois une situation nette toujours aussi dégradée qu’en 2010.
● Le rééquilibrage de la branche se confirmerait en 2012
La prévision pour 2012, tenant compte des différentes mesures du projet de loi relatives à la branche AT-MP du régime général, fait état d’une amélioration de près de 97 millions d’euros de son résultat.
La branche redeviendrait ainsi excédentaire de 136 millions d’euros.
Le projet de loi de financement de la sécurité sociale tient plus justement compte des phénomènes de sous-déclarations des accidents du travail et maladies professionnelles, assure la pérennité du financement des fonds destinés aux victimes de l’amiante et finance les dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité.
1. Le phénomène de sous-déclaration des accidents du travail et maladies professionnelles est mieux pris en compte
Dans son rapport remis au Parlement en juin dernier, la commission prévue à l’article L. 176-2 pour évaluer le montant annuel résultant de la sous-déclaration des accidents du travail et des maladies professionnelles a confirmé qu’un nombre important de victimes ne déclarent pas leur maladie, que cette situation soit le fait de la méconnaissance par la victime de ses droits ou de l’origine professionnelle de son affection, d’appréhensions au regard de l’emploi, ou de la complexité voire du caractère forfaitaire de la procédure de prise en charge par la sécurité sociale.
Dans le champ des accidents du travail, les pratiques de certains employeurs visant à ne pas déclarer certains accidents, notamment des accidents bénins, ont été également rapportées à la commission. La commission a également relevé que les acteurs du système de soins (médecins de ville, établissements de santé, médecine du travail) pouvaient également, à des degrés divers, contribuer à cette sous-déclaration.
Au terme de ses travaux, la commission a estimé le coût de la sous-déclaration pour la branche maladie du régime général dans une fourchette allant de 587 à 1 110 millions d’euros, soit un ordre de grandeur légèrement supérieur à celui de 2008, qui mentionnait un coût allant de 564 à 1 015 millions d’euros.
Pour tenir compte de ces nouvelles préconisations, l’article 53 du projet de loi augmente la contribution de la branche AT-MP à la branche maladie à 790 millions d’euros, soit une augmentation substantielle de plus de 11 %, afin de tenir plus justement compte des phénomènes de sous-déclarations.
En France, la prise en charge des maladies liées à l’amiante a donné lieu, de façon singulière par rapport à tous les autres pays développés affectés de façon similaire par les conséquences tragiques de son utilisation, à la mise en place de deux fonds spécifiques qui soulignent l’attention que les pouvoirs publics ont accordée à ce dossier :
– le Fonds de cessation anticipée des travailleurs de l’amiante (FCAATA), créé par l’article 41 de la loi de financement pour 2001, dont la vocation est de permettre un départ anticipé en préretraite à certains salariés dont l’espérance de vie est potentiellement réduite par leur exposition à l’amiante ;
– le Fonds d’indemnisation des victimes de l’amiante (FIVA), créé par l’article 53 de la loi de financement pour 2001, afin d’indemniser les victimes de maladies professionnelles liées à l’amiante.
Les allocations servies par ces deux fonds n’entrent pas dans le champ des prestations du régime général, mais la branche AT-MP en est le principal financeur.
L’article 54 du projet de loi assure la continuité de la prise en charge des victimes de l’amiante. Ainsi, le montant de la contribution de la branche AT-MP du régime général de la sécurité sociale au financement du FIVA est fixé à 315 millions d’euros au titre de l’année 2012 tandis que celui destiné au FCAATA est fixé à 890 millions d’euros.
3. La branche AT-MP contribue aux dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité
Le dispositif de prise en charge de la pénibilité constitue une des avancées significatives introduites par la loi du 9 novembre 2010 portant réforme des retraites.
Cette loi précise les modalités de financement de la mesure d’abaissement de l’âge requis pour la liquidation de la pension de retraite des assurés justifiant d’une incapacité permanente au titre d’une maladie professionnelle ou d’un accident du travail, en disposant que les dépenses supplémentaires liées à ce dispositif spécifique de départ en retraite seront financées par une contribution de la branche AT-MP, qui, chaque année, verse une contribution à la branche vieillesse du régime général afin de compenser les dépenses supplémentaires engendrées par ces départs anticipés à la retraite.
L’article 55 du projet de loi fixe, pour 2012, à 110 millions d’euros le montant de cette contribution, qui s’ajoutant au reliquat de 2011, devrait suffire, en se basant sur les hypothèses hautes de la Caisse nationale d’assurance vieillesse (CNAV), à couvrir les dépenses de la branche retraite au titre de la pénibilité.
EXAMEN DES DISPOSITIONS DU PROJET DE LOI RELATIVES À L’ASSURANCE MALADIE ET AUX ACCIDENTS DU TRAVAIL
La Commission a examiné les articles relatifs à la branche assurance maladie et accidents du travail au cours de ses séances des mardi 18 et mercredi 19 octobre 2011.
Section 2
Dispositions relatives aux dépenses
Article 6
(Art. 85 de la loi du 20 décembre 2010 de financement de la sécurité sociale pour 2011)
Déchéance des crédits du Fonds pour la modernisation des établissements de santé publics et privés
Le présent article se propose de diminuer de 57,981 millions d’euros le montant de la dotation pour l’année 2011 des régimes obligatoires d’assurance maladie au Fonds de modernisation des établissements de santé publics et privés (FMESPP), de 347,71 millions d’euros à 289,72 millions d’euros, en application des règles de déchéances annuelles et triennales établies à l’article 40 de la loi de financement de la sécurité sociale pour 2001. Cet article modifie ainsi l’article 85 de la loi de financement de la sécurité sociale pour 2011 qui fixait la dotation des régimes obligatoires d’assurance maladie au FMESPP.
1. Le rôle du fonds
Le FMESPP a été créé par l’article 26 de la loi de financement de la Sécurité sociale pour 2002. Il succède ainsi au fonds pour la modernisation sociale des établissements de santé créé par la loi de financement de la Sécurité sociale pour 2001(FMSES) et au fonds pour la modernisation des cliniques privées (FMCP).
L’article 40 de la loi de financement de la Sécurité sociale pour 2001 confie la gestion de ce fonds à la Caisse des dépôts et consignations (CDC). En vertu de ce même article, les ressources du fonds sont constituées par une participation des régimes obligatoires d’assurance maladie dont le montant est fixé chaque année par la loi de financement de la sécurité sociale.
Les missions du FMESPP, prévues par l’article 40 de la loi de financement de la sécurité sociale pour 2001, peuvent être divisée entre deux volets ; ce fonds finance notamment :
– des actions d'amélioration des conditions de travail des personnels des établissements de santé et d'accompagnement social de la modernisation des établissements de santé ;
– des dépenses d'investissement et de fonctionnement des établissements de santé et des groupements de coopération sanitaire dans le cadre d’opérations de modernisations de ces établissements.
Pour un descriptif plus détaillé des missions et du fonctionnement de ce Fonds, on se référera au commentaire de l’article 46 du projet de loi de financement de la sécurité sociale pour 2012.
L’article 40 de la loi de financement de la sécurité sociale pour 2001 confie la gestion du fonds à la Caisse des dépôts et consignations. En vertu de ce même article, les ressources du fonds sont constituées par une participation des régimes obligatoires d’assurance maladie dont le montant est fixé chaque année par la loi de financement de la sécurité sociale.
De plus il faut rappeler que l’article 88 de la loi de financement de la sécurité sociale pour 2011 a introduit un mécanisme de fongibilité des crédits régionalisés du FMESPP avec ceux du FIQCS. Ce mécanisme, permettant une plus grande souplesse de gestion pour les ARS, est détaillé dans le commentaire de l’article 46.
2. Le dispositif de la déchéance des crédits inutilisés du Fonds
Le IV de l’article 40 de la loi de financement de la sécurité sociale pour 2001, modifié par l’article 61 de la loi de financement de la sécurité sociale pour 2011, dispose que « les sommes dues au titre des actions du fonds sont prescrites à son profit dès lors qu’elles n’ont pas fait l’objet d’un agrément ou d’une décision attributive de subvention, dans un délai d’un an à compter de la notification ou de la publication de l’acte de délégation des crédits du fonds, soit d’une demande de paiement justifiée dans un délai de trois ans à partir du premier jour de l’année suivant celle au cours de laquelle les droits ont été acquis ».
Ainsi, selon cet article, une double procédure de déchéance peut s’appliquer aux crédits du FMESSP :
– une procédure de déchéance triennale pour les crédits qui ont bien été délégués par les ARS, mais dont le paiement n’a cependant pas été demandé par les établissements de santé à la Caisse des dépôts et consignations ;
– une procédure de déchéance annuelle pour les crédits qui n’ont pas fait l’objet d’une décision attributive de subvention ou d’un agrément par une ARS, dans un délai d’un an à compter de la délégation de ces crédits à ces agences par le FMESPP
En outre, l’article 88 de la loi de financement de la sécurité sociale pour 2011 a complété cet alinéa en disposant que « l’année de constatation de la prescription, la totalité des sommes ainsi prescrites vient en diminution de la dotation de l’assurance maladie au fonds pour l’année en cours. Le montant de la dotation ainsi minoré est pris en compte en partie rectificative de la loi de financement de la sécurité sociale pour l’année suivante ».
Ces procédures de déchéance des crédits inutilisés s’expliquent par la sous-consommation régulière des crédits de la dotation allouée au FMESPP par les régimes obligatoires d’assurance maladie, et qui a permit au Fonds de se constituer un important fond de roulement.
Éléments financiers concernant le FMESPP
(en millions d’euros)
Contribution de l’Assurance maladie |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 (P) |
2012 (P) |
Dotation au FMESPP |
244 |
450 |
470 |
405 |
327 |
376 |
201 |
190 |
264 |
289,7 |
385,9 |
Dont participation CNAMTS |
206 |
383 |
401 |
346 |
279 |
328 |
176 |
166 |
234 |
256 |
341 |
Consommation annuelle |
289 |
189 |
280 |
280 |
240 |
120 |
200 |
200 |
200 |
240 |
240 |
Créances du Fonds auprès de la CDC |
-83 |
111 |
232 |
298 |
337 |
545 |
521 |
487 |
520 |
537 |
638 |
Source : LFSS 2003-2011 - CCSS septembre 2010 - PLFSS 2012 - CNAMTS – ACOSS.
Pour mémoire, l’article 6 de la loi de financement de la sécurité sociale pour 2011, qui modifiait l’article 60 de la loi de financement de la sécurité sociale pour 2010, avait déchu 105 millions, au titre d’une procédure de déchéance triennale portant sur les années 2001-2005 et d’une procédure de déchéance annuelle portant sur les années 2001-2009 d’euros ; de la dotation de 2010 des régimes obligatoires d’assurance maladie au financement du FMESPP .
Aussi, selon l’article 88 précité de la loi de financement de la sécurité sociale pour 2011, les sommes prescrites au titre de l’année 2011 doivent être déduites, en partie rectificative de la loi de financement de la sécurité sociale pour 2012, du montant de la participation des régimes obligatoires d’assurance maladie au financement du FMESPP pour l’année 2011. Cette dotation, fixée par le II l’article 85 de la LFSS pour 2011, se montait à 347,71 millions d’euros.
Le présent article, qui se propose de modifier le II de l’article 85 de la loi de financement de la sécurité sociale pour 2011 et de déduire ainsi 57,981 millions d’euros de ce montant, vise à fixer la nouvelle dotation des régimes obligatoires d’assurance maladie pour 2011 au financement du FMESPP à 289,72 millions d’euros.
Par ailleurs la procédure de déchéance annuelle porte sur les années 2006 à 2009, tandis que la procédure de déchéance triennale porte sur des crédits de 2006. La déchéance de ces crédits ne remet pas en cause l’exécution d’une action en cours du FMESSP.
*
L’amendement AS 294 de Mme Jacqueline Fraysse n’est pas défendu.
La Commission adopte l’article 6 sans modification.
Article 7
Rectification de la contribution des régimes d’assurance maladie aux agences régionales de santé
Le présent article vise à rectifier le montant de la contribution de l’assurance maladie au financement des agences régionales de santé pour l’année 2011. Leur budget de gestion s’élèverait en effet à 161 millions d’euros et non aux 151 millions d’euros initialement prévus.
Rappelons que les agences régionales de santé (ARS) ont été créées par l’article 118 de la loi (dite « HPST »), dont les dispositions sont codifiées à l’article L. 1431-1 du code de la santé publique. Elles ont été mises en place le 1er avril 2010.
L’article 118 de la loi dite « HPST » a introduit un article L. 1432-6 nouveau au sein du code de la santé publique, qui dispose que les contributions des régimes d’assurance maladie aux ARS sont déterminées annuellement par la loi de financement de la sécurité sociale.
Selon l’article L. 1432-6 précité, ces ressources sont constituées par une subvention de l’État, une contribution des régimes d’assurance maladie, une contribution de la Caisse nationale de solidarité pour l’autonomie (CNSA), des ressources propres et, sur une base volontaire, par des participations de collectivités territoriales ou d’autres établissements publics.
La contribution des régimes obligatoires d’assurance maladie correspond aux dépenses afférentes aux emplois des agents de l’assurance maladie transférés aux ARS en application de l’article 129 de la loi dite « HPST ». Il s’agit notamment des personnels des caisses primaires et régionales d’assurance maladie, ainsi que d’agents des unions régionales des caisses d’assurance maladie, de la direction régionale du service médical du régime général et, le cas échéant, d’autres régimes d’assurance maladie. Elle vise également à couvrir les frais de fonctionnement des services des organismes d’assurance maladie auxquels les agences se sont substituées.
Du fait des incertitudes relatives aux besoins de financement des agences et à leur date d’entrée en fonction, la loi de financement de la sécurité sociale pour 2010 n’avait pas, à titre exceptionnel, fixé le montant de la contribution de l’assurance maladie aux agences, et en renvoyait le soin à un arrêté des ministres chargés de la santé, de la sécurité sociale et de l’agriculture.
L’article 85 de la loi de financement pour 2011 a ainsi, pour la première fois, fixé le montant de la participation des régimes obligatoires d’assurance maladie au financement des ARS, à 191 millions d’euros. Cette participation est répartie entre un budget de gestion, à hauteur de 151 millions d’euros, et les actions de prévention, à hauteur de 40 millions d’euros. La répartition de la contribution entre les régimes obligatoires d’assurance maladie étant fixée par arrêté des ministres chargés de la santé, de la sécurité sociale et de l’agriculture.
Il faut noter que la dotation globale pour 2011 était supérieure de 21 % à celle fixée par arrêté ministériel pour 2010 (157,8 millions d’euros). En effet, si la dotation pour 2010 ne couvrait qu’un exercice tronqué débutant au 1er avril, l’année 2011 sera le premier exercice complet des agences, justifiant par conséquent un accroissement du montant de la contribution.
L’article 7 du présent projet de loi vise à augmenter de 10 millions d’euros le montant de la contribution des régimes d’assurance maladie, prévu par la loi de financement pour 2011.
En effet, selon l’étude d’impact, faute de connaissance au moment des transferts de personnels de l’assurance maladie aux ARS, de la rémunération, agent par agent, des effectifs transférés, le montant des frais de gestion avait été fixé en tenant compte d’hypothèses de rémunération moyenne par types d’agents. Le montant des rémunérations réellement constatées fait apparaître un besoin de financement en rythme de croisière de 161 millions d’euros et non de 151 millions d’euros.
Le relèvement de la contribution de l’assurance maladie aux ARS pour 2011 fera l’objet d’une moindre dépense de gestion de la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS), de la caisse nationale du régime social des indépendants (RSI) et de la caisse centrale de la mutualité sociale agricole (CCMSA), qui sera débasée des budgets de gestion administrative des caisses.
*
La Commission est saisie de l’amendement AS 70 de M. Dominique Tian.
M. Dominique Tian. Par cet amendement, je demande que le Gouvernement remette au Parlement un rapport visant à expliquer les raisons de l’importance de la dotation de gestion allouée aux agences régionales de santé.
M. Yves Bur, rapporteur. Je laisse à Jean-Pierre Door le soin de répondre.
M. Jean-Pierre Door, rapporteur pour l’assurance maladie et les accidents du travail. Avis favorable.
La Commission adopte l’amendement AS 70.
Puis elle adopte l’article 7 modifié.
Article 9
Montant et ventilation de l’objectif national de dépenses d’assurance maladie (ONDAM) pour 2011
Conformément aux dispositions de l’article L. O. 111-3 du code de la sécurité sociale, qui dispose que dans sa partie relative à l’année en cours, la loi de financement de la sécurité sociale « rectifie (…) l’objectif national de dépenses d’assurance maladie de l’ensemble des régimes obligatoires de base, ainsi que leurs sous-objectifs ayant été approuvés dans la précédente loi de financement de la sécurité sociale », le présent article a pour objectif de fixer le montant et la ventilation de l’objectif national de dépenses d’assurance maladie (ONDAM) pour l’année 2011, en fonction des prévisions de dépenses pour 2011 réactualisées au vu des réalisations des premiers mois de l’année.
1. Les prévisions de dépenses pour l’année 2011 réactualisées au vu des premières réalisations
Le rapport soumis à la Commission des comptes de la sécurité sociale lors de sa réunion de septembre 2011 procède à une réactualisation des prévisions de dépenses pour chaque sous-objectif de l’ONDAM. Il estime qu’en 2011, comme en 2010, l’ONDAM sera strictement respecté.
a) Un strict respect de l’objectif global
L’article 47 de la loi de financement de la sécurité sociale pour 2010 a fixé l’ONDAM à 167,1 milliards d’euros, ce qui correspondait à une progression de 2,9 % des dépenses du champ de l’ONDAM par rapport aux réalisations de l’année 2010, telles qu’elles étaient estimées quand l’ONDAM pour 2011 a été construit.
Selon le rapport précité à la Commission des comptes de la sécurité sociale, la prévision retenue en juin 2011 tablait sur un dépassement de l’ONDAM pour 2011 de l’ordre de 45 millions d’euros. Or, plusieurs éléments nouveaux portant sur la réalisation de l’objectif de dépenses pour 2010 et les premiers mois de l’année 2011 conduisent à revoir ce chiffre à la baisse. Ainsi, l’ONDAM pour 2011 devrait tout au plus atteindre son objectif.
La révision des prévisions de dépenses pour 2010, qui porte à la fois sur les soins de ville et les cliniques privées, atteint la somme de 280 millions d’euros.
b) Des évolutions divergentes des différents sous-objectifs
Le respect de l’ONDAM est le résultat d’évolutions contrastées de ses différentes composantes.
● L’ONDAM ambulatoire est respecté
Les dépenses de soins de ville, regroupées au sein du sous-objectif des « dépenses relatives aux soins de ville » souvent désigné comme l’« ONDAM ambulatoire », s’élèveraient à 77,3 milliards d’euros, ce qui correspond exactement au sous-objectif voté. Si la Commission des comptes de la sécurité sociale de juin dernier tablait sur un dépassement de l’ordre de 50 millions d’euros, les derniers éléments disponibles permettent d’établir une sous-consommation des crédits de l’ordre de presque 200 millions. Il faut s’en féliciter.
Ce résultat – très satisfaisant – découle d’évolutions divergentes parmi les composantes de l’ONDAM ambulatoire :
– les réalisations de l’exercice 2010 ont été révisées à la baisse pour 160 millions d’euros par rapport aux évaluations qui ont servi de base à la construction de l’ONDAM pour 2010 ; cet effet de base favorable rend plus aisé le respect du montant fixé comme objectif pour 2011, dans la mesure où il permet une progression plus importante des dépenses concernées ;
– la croissance globale des honoraires médicaux et dentaires devrait être plus forte cette année. Cette croissance est attribuable à la revalorisation de la consultation des médecins généralistes intervenue au 1er janvier et de l’épidémie de grippe du début d’année, ce qui a entraîné un surcroît de dépenses. En revanche, cette hausse est partiellement compensée par une progression moins soutenue des honoraires des spécialistes – qui croît de 1,7 %, après une hausse en 2010 de 2,3 %. Les mesures tarifaires, notamment l’ajustement de la tarification des actes de radiologie en minorent la croissance ;
– les dépenses de soins paramédicaux et de transport seraient cette année en repli. Les premières auraient une croissance de 4,6 % en 2011 contre 6,1 % en 2010, ce qui traduit un net ralentissement attribuable notamment à une meilleure régulation du volume des soins de kinésithérapie et des soins infirmiers. Les dépenses de transport, dont la croissance serait de 3,5 % en 2011, contre 5,8 % en 2010, s’infléchissent considérablement, ce qui tient au lissage de l’effet de la revalorisation des professionnels du secteur intervenue en 2009 ;
– les dépenses de biologie progressent quant à elles modérément (1,7 %, soit le même pourcentage qu’en 2010), grâce à une économie tarifaire chiffrée à 100 millions d’euros, limitée toutefois par une augmentation du volume des actes de près de 5 % ;
– les dépenses de médicaments et dispositifs médicaux remboursées progresseraient quant à elles de 2,1 %, contre 2,7 % en 2010, pourcentage qui recouvre une évolution contrastée. En effet, les dépenses de médicament augmenteraient de façon modérée, avec un taux de croissance de 1,5 %, ce qui traduit le ralentissement du marché du médicament observé depuis quelques années et qui devrait se poursuivre, en lien notamment avec la baisse des prix, l’augmentation du taux de pénétration des génériques, et la baisse des taux de remboursement de certaines spécialités. En revanche, la croissance des dépenses de dispositifs médicaux est beaucoup plus marquée, sinon préoccupante, avec une progression de 5 %, au lieu 7,6 % en 2010. Cette décélération est attribuable aux mesures prévues par le projet de loi de financement de la sécurité sociale pour 2011, qui a permis de dégager 180 millions d’euros d’économies ;
– les dépenses d’indemnités journalières marqueraient une légère inflexion, après une croissance de 4 % en 2010 (3,7 % en 2011). Cela tiendrait notamment aux effets de la modification de leur mode de calcul dont l’économie pour l’assurance maladie est estimée à 100 millions d’euros pour 2011 et à l’inflexion de la progression des dépenses au titre des arrêts maladie de plus de trois mois.
● Le dépassement de l’ONDAM hospitalier n’est compensé qu’au moyen de la non-délégation de diverses dotations
Le rapport présenté en septembre 2010 à la Commission des comptes de la sécurité sociale souligne la « dynamique plus élevée qu’attendu des dépenses hospitalières ». Ces dépenses sont retracées par deux sous-objectifs de l’ONDAM, concernant pour l’un les dépenses relatives aux établissements tarifés à l’activité et pour l’autre les dépenses relatives aux autres établissements. Pris ensemble, ces deux sous-objectifs sont souvent désignés comme l’« ONDAM hospitalier ».
Le rapport précité évalue entre 300 et 400 millions d’euros le dépassement du sous-objectif relatif aux établissements tarifés à l’activité.
De 300 à 400 millions d’euros sont imputables aux dépenses des établissements autrefois sous dotation globale et 130 millions d’euros environ à celles des cliniques privées. Toutefois, l’accélération de l’activité des cliniques privées en 2011 par rapport à la précédente prévision, essentiellement imputable au secteur des soins de suite et de réadaptation et à la psychiatrie, devrait être compensée en quasi-totalité par la révision à la baisse de 120 millions d’euros des dépenses de 2010. Ces chiffres sont donc à prendre avec la plus grande précaution.
Ce risque de dépassement devrait être intégralement compensé par les mises en réserve de dotations prévues en début d’année pour un montant total de 530 millions d’euros (sauf en cas d’accélération notable du rythme de ces dépenses sur le reste de l’année). Dès lors, les sous-objectifs hospitaliers de l’ONDAM devraient, sous ces hypothèses, être respectés en 2011.
● 100 millions d’euros seront restitués à l’assurance maladie sur l’ONDAM médico-social
L’ONDAM médico-social regroupe deux sous-objectifs de l’ONDAM, qui retracent, pour l’un, les dépenses en établissements et services pour personnes âgées et, pour l’autre, les dépenses en établissements et services pour personnes handicapées.
Ces dépenses étant encadrées par un objectif global de dépenses (OGD) limitatif et versées sous forme de dotations à la Caisse nationale de solidarité pour l’autonomie (CNSA), l’ONDAM médico-social constitue une enveloppe fermée et n’est susceptible d’aucun dépassement.
Toutefois, la sous-consommation des crédits du sous-objectif des dépenses en faveur des personnes âgées permet la restitution, au titre de l’exercice 2011, de 100 millions d’euros à l’assurance maladie. En effet, un rapport d’enquête conjoint de l’Inspection générale des finances et de l’Inspection générale des affaires sociales (5) a mis en évidence des réserves accumulées dans les comptes de la CNSA, pour 1,855 milliard d’euros. L’accumulation de ces réserves résulte d’une sous-consommation récurrente des enveloppes destinées à la prise en charge des personnes âgées, qui étaient déterminées à partir des autorisations d’engagements recensées et non des crédits de paiement effectivement nécessaires. À partir de 2011, le mode de calcul du montant des dotations de l’assurance maladie à la CNSA au titre de la prise en charge des personnes âgées a pourtant été modifié : ces dotations sont établies en fonction du besoin de crédits de paiements de la CNSA, et non sur la base de ses besoins en autorisations d’engagement. Il est donc prévu une restitution à l’assurance maladie de 100 millions d’euros non consommés.
● Le sous-objectif concernant les autres prises en charge est respecté
Le dernier sous-objectif de l’ONDAM regroupe, sous l’intitulé « autres prises en charge », les remboursements de soins reçus par les assurés français à l’étranger, le financement d’établissements accueillant des personnes confrontées à des difficultés spécifiques, notamment en matière d’addictologie, et la contribution de l’assurance maladie au Fonds d’intervention pour la qualité et la coordination des soins (FIQCS).
Selon le rapport précité à la Commission des comptes de la sécurité sociale, ce sous-objectif devrait être respecté.
2. La rectification de l’ONDAM pour l’année 2011
Pour tenir compte des nouvelles prévisions de dépenses dans le champ de l’ONDAM pour l’exercice 2010, présentées par le rapport précité à la Commission des comptes de la sécurité sociale, le présent article propose de rectifier la ventilation de l’ONDAM pour 2011 comme l’indique le tableau ci-après, sans toutefois modifier son montant global.
Selon les précisions fournies à votre rapporteur, les montants votés par le Parlement pour chaque sous-objectif ont fait l’objet de rectifications par voie réglementaire, afin de tenir compte des transferts de fongibilité entre les différentes enveloppes. Ces opérations résultent soit du transfert de certaines dépenses d’un sous-objectif à l’autre, soit des conversions d’activité de certains établissements ou services ayant pour conséquence de faire passer le financement desdits établissements d’un sous-objectif de l’ONDAM à un autre.
*
La Commission adopte l’article 9 sans modification.
QUATRIÈME PARTIE
DISPOSITIONS RELATIVES AUX DÉPENSES POUR 2012
Section 1
Dispositions relatives aux dépenses d’assurance maladie
Article 33
(articles L. 161-37, L. 161-37-1 [nouveau] L. 161-41, L. 161-45, L. 162-16-4, L. 162-16-6, L. 162-17-4, L. 165-2 et L. 165-3 du code de la sécurité sociale)
Renforcement de l’analyse médico-économique dans les travaux de la Haute Autorité de santé
Le présent article modifie le code de la sécurité sociale, afin de renforcer l’analyse médico-économique des produits de santé au sein de la Haute Autorité de santé.
1. Un système de fixation des prix et d’admission au remboursement perfectible
a) Le circuit d’évaluation, de fixation des prix et d’admission au remboursement des produits de santé
L’admission au remboursement par l’assurance maladie et la fixation du prix des produits de santé sont aujourd’hui basées sur le principe d’une séparation totale des acteurs en charge de l’évaluation scientifique, réalisée au sein de la Haute Autorité de santé (HAS), par la commission de la transparence pour les médicaments et la commission nationale d’évaluation des dispositifs médicaux et technologies de santé pour les dispositifs médicaux, et de la fixation des prix, réalisée par le Comité économique des produits de santé (CEPS).
Après l’évaluation du rapport entre les bénéfices et les risques d’un produit de santé, effectué par l’Agence française de sécurité des produits de santé (AFSSAPS), la commission de la transparence, rattachée à la HAS, émet deux avis distincts :
– une appréciation du service médical rendu (SMR), défini avec cinq niveaux différents, critère absolu qui prend notamment en compte la gravité de la pathologie pour laquelle le médicament est indiqué, l’efficacité et les effets indésirables de ce dernier, sa place dans la stratégie thérapeutique et qui conditionne la prise en charge par l’assurance maladie et son niveau ;
– une évaluation de l’amélioration du service médical rendu (ASMR), selon une méthode comparative et également selon cinq niveaux différents, qui vise à situer l’intérêt du médicament par rapport aux stratégies thérapeutiques existantes, au moins quand des études comparatives autres que contre placebo sont présentées et à partir de laquelle est fixé le prix.
Les prix des médicaments sont ensuite fixés par le CEPS, comité administratif placé sous l’autorité des ministres, qui réunit des représentants des directions de la santé, de la sécurité sociale, de la concurrence et de l’industrie ainsi que des organismes payeurs. La fixation du prix, bien qu’encadrée par des textes réglementaires (article R. 163-5 du code de la sécurité sociale), est en fait le fruit d’une libre négociation conventionnelle entre le comité et les entreprises pharmaceutiques, et ne suit pas toujours les préconisations de la commission de la transparence de la HAS.
Enfin, l’admission au remboursement et le niveau de prise en charge du médicament par l’assurance maladie sont respectivement fixés par les ministres chargés de la santé et de la sécurité sociale et le directeur de l’union nationale des caisses d’assurance maladie (UNCAM).
Les cinq niveaux de SMR définis par la commission de la transparence conditionnent le taux de prise en charge par l’assurance maladie obligatoire : 65 % pour les niveaux de SMR majeur et important, 30 % pour un niveau de SMR modéré, 15 % pour un niveau de SMR faible. Enfin, les produits ayant un niveau de SMR insuffisant ne devraient pas, en application de l’article R. 163-3 du code de la sécurité sociale, être remboursés par l’assurance maladie obligatoire. Mais la décision ministérielle d’admission des médicaments au remboursement n’est pas liée par l’avis de la commission de la transparence.
Le schéma ci-après résume les principales étapes de l’évaluation, de la fixation du prix et de l’admission au remboursement des produits de santé.
b) Un système perfectible
Des rapports récents, que ce soit le rapport de l’Inspection générale des affaires sociales de juin 2011 sur la pharmacovigilance ou le rapport de la Cour des comptes sur la sécurité sociale de septembre 2011, pointent les défaillances de l’évaluation des produits de santé. Les critiques portent principalement sur le manque de transparence de la fixation des prix et de l’admission au remboursement, et l’absence d’analyse médico-économique des produits de santé.
● Le manque de transparence dans la fixation des prix
En l’état actuel du droit, l’article L. 162-16-4 du code de la sécurité sociale prévoit que « le prix de vente au public des médicaments est fixé par convention entre l’entreprise exploitant le médicament et le Comité économique des produits de santé ou, à défaut, par décision du comité, sauf opposition conjointe des ministres concernés qui arrêtent dans ce cas le prix dans un délai de quinze jours après la décision du comité. La fixation de ce prix tient compte principalement de l’amélioration du service médical rendu apportée par le médicament, des prix des médicaments à même visée thérapeutique, des volumes de vente prévus ou constatés ainsi que des conditions prévisibles et réelles d’utilisation du médicament. »
Dans les faits, la fixation du prix des produits de santé est le fruit de négociations entre le CEPS et les entreprises pharmaceutiques. Le comité s’appuie pour cela sur les accords-cadres établis depuis 1994 entre l’État et l’industrie pharmaceutique, doublés depuis 2003 d’orientations ministérielles, jugées peu prescriptives par le rapport de la Cour des comptes précité.
La politique conventionnelle entre l’État et les industries du médicament
Aux termes de l’article L. 162-17-4 du code la sécurité sociale et en application des orientations qu’il reçoit des ministres compétents, le CEPS peut conclure avec des laboratoires, des conventions relatives à des médicaments pour une durée maximum de quatre années. Le cadre de ces conventions est précisé par un accord conclu avec le syndicat professionnel regroupant les entreprises concernées.
C’est au travers de l’accord-cadre de 2003 qu’ont été définies les grandes lignes d’une politique globale du médicament toujours en vigueur, prévoyant notamment la reconnaissance de l’innovation par l’octroi de prix de niveau européen stables durant cinq ans pour les produits disposant d’une amélioration du service médical rendu (ASMR) I, II et III et, sous certaines conditions, d’une ASMR IV, de nouvelles procédures pour accélérer les délais d’accès au marché et de fixation des prix (telle que le dépôt de prix) et la mise en place de tarifs forfaitaires de responsabilité (TFR). Le dernier accord-cadre, conclu en 2008 rassemble, pour la première fois, dans un même document les dispositions prévues pour l’ensemble des médicaments vendus tant en ville qu’à l’hôpital. Cet accord-cadre qui a été prolongé par un avenant en 2010 prend fin au 31 décembre 2012. Conformément à ses stipulations, chaque laboratoire négocie avec le CEPS des conventions particulières pour ses produits, définissant de façon conjointe le prix des produits et, le cas échéant, le mode de calcul des remises. Ces conventions sont confidentielles.
Source : Rapport de la Cour des comptes sur la sécurité sociale de septembre 2011.
Selon le rapport de la Cour des comptes précité, « les décisions du CEPS ne se fondent pas sur des critères suffisamment clairs et transparents ».
Ainsi, celui-ci pratique une interprétation souple de l’article R. 163-5 du code de la sécurité sociale, qui prévoit que les médicaments qui n’apportent ni ASMR par rapport aux produits existants, ni économie dans le coût des traitements ne peuvent obtenir des prix supérieurs à ces derniers. Comme le montre le tableau présenté ci-après, le nombre de médicaments jouissant d’une ASMR majeure ou importante est extrêmement réduit.
Synthèse des avis rendus en 2009 par la commission de la transparence dans le cadre d’une première inscription au remboursement
SMR |
Majeur |
Important |
Modéré |
Faible |
Insuffisant |
252 |
17 |
11 |
13 | ||
ASMR |
I |
II |
III |
IC (Amélioration mineure) |
V |
5 |
4 |
3 |
16 |
250 |
Source : Haute Autorité de santé.
Or, le régime des prix n’obéit pas toujours aux principes précédemment exposés (économie dans le coût des traitements et ASMR), pour plusieurs raisons :
– comme le souligne le rapport d’activité du CEPS de 2009, « l’économie qui résulterait d’une baisse des prix ne sera réellement obtenue que si le nouveau médicament obtient une part de marché et qu’elle sera proportionnelle à cette part de marché. […] Il faut bien constater qu’à égalité de service rendu, les médicaments les plus chers se vendent plutôt mieux que les moins chers. Il peut donc accepter des prix non inférieurs à celui du dernier médicament de comparaison inscrit, lorsqu’il lui paraît qu’un prix plus bas constituerait, pour l’exploitant du médicament à inscrire, un tel handicap dans la concurrence qu’il n’en vendrait que très peu. » On peut s’interroger cependant sur la pertinence de cette analyse et les hypothèses de consommation qui la sous-tendent ;
– le CEPS ne suit pas toujours les décisions de la commission de la transparence. Il s’appuie pour cela sur la décision du Conseil d’État du 23 octobre 2002 Société des laboratoires Mayoly Spindler, qui dispose : « si le CEPS peut, pour estimer l’ASMR apporté par une spécialité, s’appuyer sur les éléments que comporte l’avis rendu par la commission de la transparence […], il lui appartient d’apprécier lui-même l’ensemble des éléments devant conduire à la fixation du prix de la spécialité » ;
– la Haute Autorité de santé, faute d’études comparatives suffisamment précises, indique parfois, en particulier quand les coûts de traitement des comparateurs anciens sont bas, que les nouveaux produits évalués constituent des « alternatives thérapeutiques utiles ».
Le rapport de la Cour des comptes donne ainsi l’exemple de la commercialisation en 2002 de l’antidiabétique Actos, pour lequel la commission de la transparence s’était vue dans l’incapacité d’évaluer un niveau d’amélioration du service médical rendu par rapport aux traitements disponibles, « en l’absence d’étude comparative aux associations habituelles d’antidiabétiques ». Toutefois, le CEPS a fixé un prix à 1,33 euro par jour alors que les traitements de référence étaient de 0,27 euro, soit cinq fois moins cher.
Certes, ce type de dysfonctionnement demeure marginal, mais il peut aboutir au remboursement par l’assurance maladie de médicaments dont le rapport bénéfices/risques n’est pas supérieur aux traitements existants, voir même négatif. Il entraîne par ailleurs des dépenses injustifiées pour l’assurance maladie, sans bénéfice réel pour les patients.
● La nécessité d’un renforcement de l’analyse médico-économique
Le système actuel de fixation des prix, basé principalement sur l’analyse comparée des médicaments et l’attribution d’une prime à l’innovation, tend à privilégier le dernier médicament arrivé sur le marché et à négliger son bénéfice réel.
La France fait sur ce point figure d’exception. Comme le souligne la Cour des comptes, sur les vingt-neuf pays représentés à l’OCDE, dix-neuf déclarent prendre en compte le rapport efficacité-coût et l’impact budgétaire dans l’évaluation des médicaments. C’est depuis longtemps le cas au Royaume-Uni, aux Pays-Bas, en Allemagne, en Suède, en Australie et en Nouvelle Zélande.
Certes, l’article 41 de la loi de financement pour 2008 a donné compétence à la HAS pour émettre des recommandations et avis médico-économiques sur les stratégies de soins, de prescription ou de prise en charge les plus efficientes. Ces avis ont pour but d’établir, sous la forme la plus opérationnelle possible, des recommandations hiérarchisées d’un usage facile pour le praticien. Afin de répondre à cette nouvelle mission, la HAS s’est dotée d’un service d’évaluation économique et de santé publique et d’une nouvelle commission, intitulée « commission évaluation économique et santé publique », mise en place en septembre 2008.
Ainsi, outre les commissions de la HAS chargées, en toute indépendance, de se prononcer sur l’efficacité clinique des médicaments, des dispositifs médicaux et des actes, la commission évaluation économique et santé publique réalise une évaluation économique. Le collège a ensuite vocation à opérer une synthèse des approches afin de rendre des avis médico-économiques. Cette évaluation s’appuie sur un réseau d’experts en économie, des professionnels de santé et des représentants des patients recrutés par la HAS. Dès le second trimestre 2008, cette dernière a ainsi lancé un appel d’offre pour sélectionner une dizaine d’équipes de recherche.
L’analyse médico-économique de la Haute Autorité de santé
L’analyse médico-économique actuelle s’organise aujourd’hui selon plusieurs niveaux.
Le niveau 1 consiste à identifier qualitativement les conséquences non médicales de l’introduction d’une nouvelle technologie de santé et à recommander la moins coûteuse, sous réserve d’une efficacité et d’une tolérance comparables. Par exemple, la prescription d’inhibiteurs de l’enzyme de conversion versus Sartans dans le traitement de première intention de l’hypertension artérielle essentielle.
Le niveau 2 vise à déterminer, lorsqu’une différence existe en termes d’efficacité et de tolérance entre deux traitements, l’intervention la plus efficiente en mettant en regard les bénéfices attendus et les ressources consommées. Si les données pertinentes ne sont pas disponibles, la HAS peut demander la mise en place d’études de suivi de la technologie en vie réelle avec recueil de données de nature économique, organisationnelle ou en termes d’impact sur l’équité. Ces données permettront, lors d’une réévaluation programmée, de considérer la technologie dans son ensemble.
Le niveau 3 correspond à une évaluation plus globale puisqu’elle prend en compte l’ensemble des composantes de la stratégie : efficacité médicale, mais aussi dimensions économiques et organisationnelles, considérations éthiques ou d’équité, etc. Cette évaluation dite du Service rendu à la collectivité (SERC) est systématiquement développée dans le cadre des évaluations d’actions et programmes de santé publique (stratégies de dépistage de la trisomie 21, du VIH, prévention de la carie dentaire, etc.), mais elle peut également s’appliquer lors de réévaluation de classes médicamenteuses (hormones de croissance chez les enfants non déficitaires, par exemple).
Dans son projet stratégique 2009-2011, la HAS s’est donnée pour objectif de publier dix recommandations médico-économiques par an.
Selon le rapport de la Cour des comptes, « il est impératif à cet égard que la HAS voit rapidement ses nouvelles compétences acquises en 2008 en matière d’évaluation médico-économiques élargies afin qu’elles puissent porter sur des produits non encore commercialisés. En effet, elle ne peut actuellement être saisie que pour évaluer des stratégies de soins. Si elle a en décembre 2010 énoncé les principes et méthodes qu’elle entend suivre pour une allocation optimale des ressources, les résultats concrets sont en effet encore très minces ».
2. La mise en place d’une véritable évaluation médico-économique des médicaments confiée à la Haute Autorité de santé
L’analyse précédente a montré que contrairement à de nombreux pays, parmi lesquels l’Allemagne ou la Grande-Bretagne, la France pêche par l’insuffisance de l’analyse médico-économique des médicaments.
L’article 33 du projet de loi vise donc à renforcer l’analyse médico-économique des médicaments au sein de la Haute Autorité de santé, et à mieux articuler son action avec celle du Comité économique des produits de santé.
● L’évaluation médico-économique confiée à la Haute Autorité de santé
Le I modifie l’article L. 161-37 du code de la sécurité sociale, fixant les prérogatives de la Haute Autorité de santé, afin de le compléter par une mention explicite à l’analyse médico-économique.
Tout d’abord, là où la rédaction actuelle prévoit que la HAS « émet un avis sur les conditions de prescription, de réalisation ou d’emploi des actes, produits ou prestations de santé et réalise ou valide des études d’évaluation des technologies de santé », le projet de loi lui confie le pouvoir d’émettre un avis « sur les conditions de prescription, de réalisation ou d’emploi des actes, produits ou prestations de santé ainsi que sur leur efficience. Elle réalise ou valide notamment les études médico-économiques nécessaires à l’évaluation des produits et technologies de santé ».
Un décret en Conseil d’État devra venir préciser « les cas dans lesquels cette évaluation médico-économique est requise, en raison notamment de l’amélioration du service médical rendu par le produit ou la technologie et des coûts prévisibles de son utilisation ou prescription, et les conditions dans lesquelles elle est réalisée, notamment les critères d’appréciation et les délais applicables ».
Selon l’étude d’impact, les évaluations dites du « Service rendu à la collectivité » (SeRC) devront prendre en compte l’ensemble des dimensions d’un sujet : efficacité clinique, dimensions économiques et organisationnelles, considérations éthiques ou d’équité. Selon les informations transmises à votre rapporteur, il s’agit dans un premier temps de n’imposer, pour le champ des produits de santé, une évaluation médico-économique que pour les produits dont l’amélioration du service attendu pour les dispositifs médicaux, ou l’ASMR, pour les médicaments, est de niveau 1, 2 ou 3, et qui donnent donc accès à des prix élevés. L’évaluation médico-économique interviendrait également lieu lors de la réinscription du produit sur les listes de remboursement par l’assurance maladie, qui intervient en moyenne tous les cinq ans. Enfin, la HAS pourrait s’auto-saisir pour évaluer le rapport médico-économique d’un médicament à tout moment.
● L’inscription dans la loi de la « commission évaluation économique et santé publique » (CEESP)
Par ailleurs, l’article 33 modifie l’alinéa 12 de l’article L. 161-37 précité, afin de prévoir que dans le cadre des missions confiées à la HAS, « une commission spécialisée, distincte des commissions mentionnées aux articles L. 5123-3 du code de la santé publique et L. 165-1 du présent code », c’est à dire la commission de la transparence et la commission nationale d’évaluation des dispositifs médicaux et technologies de santé « est chargée d’établir et de diffuser des recommandations et avis médico-économiques sur les stratégies de soins, de prescription ou de prise en charge les plus efficientes. »
Il s’agit ici de combler un vide juridique, en inscrivant dans la loi l’existence de la « commission évaluation économique et santé publique » (CEESP), qui ne jouissait auparavant d’aucun statut juridique. Il s’agit d’une avancée importante que votre rapporteur salue.
Le III de l’article 33 modifie l’article L. 161-41 du même code, fixant l’organisation de la Haute Autorité de santé, afin d’y ajouter la commission qui sera désormais chargée de l’évaluation médico-économique des produits de santé.
Il est, en outre, précisé que la dénomination, la composition et les règles de fonctionnement de cette commission spécialisée seront définies par la HAS.
Pour mémoire, cette dernière comprend aujourd’hui un collège et des commissions spécialisées présidées par un membre du collège et auxquelles elle peut déléguer certaines de ses attributions. Sont considérées comme des commissions spécialisées, la commission de la transparence, mentionnée par l’article L. 5123-3 du code de la santé publique et la commission nationale d’évaluation des dispositifs médicaux et technologies de santé, mentionnée à l’article L. 165-1 du code de la sécurité sociale. Les autres commissions spécialisées sont créées par la Haute Autorité, qui en fixe la composition et les règles de fonctionnement. Le choix a été fait de ne pas confondre les commissions chargées de l’évaluation du service médical rendu et de l’amélioration du service médical rendu d’un côté, et la nouvelle commission chargée du contrôle médico-économique de l’autre.
Votre rapporteur estime qu’il serait souhaitable, à l’occasion de la création de cette nouvelle commission spécialisée, d’harmoniser le fonctionnement de l’ensemble des commissions rattachées à la Haute Autorité de santé.
● Droits liés à l’évaluation médico-économique
Le II de l’article 33 insère au sein du code de la sécurité sociale un nouvel article L. 161-37-1, afin que toute demande d’inscription et de renouvellement d’inscription d’un produit de santé remboursé par l’assurance maladie pour laquelle est requise une évaluation médico-économique soit accompagnée du versement par le demandeur d’une taxe additionnelle.
Le montant de cette taxe sera fixé par décret dans la limite de 4 580 euros. Elle sera versée à la HAS et recouvrée selon les modalités prévues pour le recouvrement des créances des établissements publics administratifs de l’État. Pour mémoire, le plafond du montant des droits relatifs aux évaluations réalisées par la commission de la transparence et la commission nationale d’évaluation des dispositifs médicaux et technologies de santé s’élève respectivement à 4 600 euros et 4 580 euros.
Par coordination, le IV modifie l’article L. 161-45 du code de la sécurité sociale, fixant les ressources de la HAS, afin d’y ajouter le produit de ces droits liés à l’évaluation médico-économique des produits de santé.
● L’articulation des analyses médico-économiques et de la fixation du prix des produits de santé
Le V de l’article 33 modifie l’article L. 162-16-4 du code de la sécurité sociale, qui précise les conditions de fixation du prix de vente au public des médicaments spécialisés par le CEPS, afin de mieux articuler l’action de ce dernier et celle de la HAS.
Il est donc prévu que la fixation de ce prix devra tenir compte principalement de l’amélioration du service médical rendu apportée par le médicament, « le cas échéant, des résultats de l’évaluation médico-économique », ainsi que des prix des médicaments à même visée thérapeutique, des volumes de vente prévus ou constatés ainsi que des conditions prévisibles et réelles d’utilisation du médicament.
Par coordination, le VI modifie l’article L. 162-16-5 du même code afin de prendre en compte, le cas échéant, les résultats de l’évaluation médico-économique de la HAS dans la fixation du prix des produits figurant sur la liste des spécialités pharmaceutiques pouvant être vendues au public par les pharmacies à usage intérieur des établissements de santé.
Le VII modifie l’article L. 162-16-6 du même code, qui prévoit les conditions de fixation du tarif de responsabilité des médicaments figurant sur la liste « en sus », mentionnée à l’article L. 162-227 du code de la sécurité sociale, afin d’y ajouter la référence aux « résultats de l’évaluation médico-économique » de la HAS.
Aux termes de cet article L. 162-16-6, un tarif de responsabilité est en effet défini pour les molécules onéreuses. Or, selon la Cour des comptes, le prix de ces molécules est fixé sans que puisse être réellement posée la question de l’adéquation du niveau de dépenses au service médical rendu. Selon l’étude d’impact, ce sera précisément le rôle de l’évaluation médico-économique que d’examiner cette adéquation. Il s’agit d’un enjeu financier considérable pour l’assurance maladie.
Les IX et X modifient respectivement les articles L. 165-2 et L. 165-3 du même code, relatifs à la fixation du tarif de responsabilité des dispositifs médicaux à usage individuel, des tissus et cellules issus du corps humain et de leurs dérivés, et d’autres produits de santé, afin que celui-ci tienne compte, « le cas échéant, des résultats de l’évaluation médico-économique ».
● La remise d’études médico-économiques au Comité économique des produits de santé par les entreprises
Le VIII de l’article 33 modifie l’article L. 162-17-4 du code de la sécurité sociale, afin de compléter le contenu des conventions passées entre le CEPS et les entreprises pharmaceutiques.
Ainsi, ces conventions pourront désormais comprendre l’obligation pour l’entreprise pharmaceutique de remettre au CEPS des études médico-économiques.
En cas de manquement par une entreprise à cet engagement, le CEPS pourra prononcer, après que l’entreprise a été mise en mesure de présenter ses observations, une pénalité financière à son encontre. Le montant de cette pénalité ne pourra être supérieur à 10 % du chiffre d’affaires hors taxes réalisé en France par l’entreprise, au titre des spécialités objets de l’engagement souscrit, durant les douze mois précédant la constatation du manquement.
Selon l’étude d’impact, cette mesure générera des économies pour l’assurance maladie. Tout d’abord, par une amélioration des conditions de fixation des prix par le CEPS. Celui-ci pourra, en effet, négocier les prix des produits de santé en fonction de leur apport thérapeutique par rapport à l’existant et de leur coût. L’étude d’impact évalue à 20 millions d’euros l’impact positif de l’article 33 du projet de loi sur les dépenses d’assurance maladie.
De plus, les recommandations médico-économiques de la HAS dans le domaine des produits de santé sous-tendent les actions de maîtrise médicalisée de l’assurance maladie, qui sont à l’origine de plus de 250 millions d’économies annuelles. La production des recommandations de la HAS permettra aussi d’ajouter de nouveaux objectifs aux contrats d’amélioration des pratiques individuelles (CAPI). Les économies potentielles réalisées grâce à une meilleure évaluation des produits de santé pourraient donc être largement supérieures à 20 millions d’euros.
La Commission examine l’amendement AS 461 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur pour l’assurance maladie et les accidents du travail. Cet amendement vise à relever de 1 000 euros le montant des droits versés par les entreprises pharmaceutiques à la Haute Autorité de santé (HAS) pour l’évaluation médico-économique des produits.
M. Guy Lefrand. On augmente le budget de la Haute Autorité, mais je m’interroge sur son mode de fonctionnement et sur ses résultats. Cette autorité émet de nombreuses recommandations, mais un certain nombre d’entre elles font l’objet d’annulations.
M. Jean-Pierre Door, rapporteur. La Haute Autorité de santé, qui vient de faire paraître son rapport d’activité, pourra nous fournir tout document relatif à son évaluation médico-économique, laquelle se trouve renforcée un peu plus loin dans le texte. Par ailleurs, vous trouverez dans mon rapport quelques commentaires sur son fonctionnement.
La Commission adopte l’amendement AS 461.
L’amendement AS 62 de Mme Anny Poursinoff n’est pas défendu.
La Commission est saisie de l’amendement AS 28 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. La commission spécialisée de la Haute Autorité de santé qui sera chargée de formuler des recommandations et avis médico-économiques sur les stratégies de soins, de prescription ou de prise en charge doit pouvoir entendre toutes les parties prenantes, notamment les trois fédérations de l’hospitalisation – hospitalisation publique, hospitalisation privée et hospitalisation privée à but non lucratif.
M. Jean-Pierre Door, rapporteur. Cette commission est une instance d’expertise, et non de concertation ou de consultation. Il n’est d’ailleurs pas prévu d’y faire entrer d’autres personnes – par exemple les représentants de l’industrie, comme on avait pu le supposer à un certain moment –, hormis les représentants d’associations de patients. Avis défavorable.
M. Jean-Luc Préel. Il serait envisageable d’associer les fédérations hospitalières à la conclusion des conventions qui peuvent avoir des effets directs sur leurs tarifs. Mais je ne pense pas qu’elles aient à donner leur avis dans une commission spécialisée appelée à se prononcer sur l’utilisation du médicament, sur le rapport bénéfices-risques ou sur le service médical rendu.
La Commission rejette l’amendement AS 28.
Puis elle examine l’amendement AS 462 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Cet amendement vise, comme mon amendement AS 461, à relever le plafond des droits versés par les entreprises pharmaceutiques à la HAS.
La Commission adopte l’amendement AS 462.
Elle est ensuite saisie de l’amendement AS 174 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Ainsi que nous en avions discuté au moment de la première lecture du projet de loi sur le médicament, il convient d’introduire des sanctions en cas de non-réalisation des études post-autorisation de mise sur le marché – sanctions financières ou baisses de prix.
M. Jean-Pierre Door, rapporteur. Défavorable : l’article 4 du projet de loi sur la sécurité sanitaire du médicament prévoit déjà de telles sanctions.
La Commission rejette l’amendement AS 174.
Puis elle adopte l’article 33 modifié.
La Commission est saisie de cinq amendements portant articles additionnels après l’article 33 et, en premier lieu, de l’amendement AS 245 de Mme Marisol Touraine.
Mme Catherine Lemorton. Cet amendement vise à faciliter la pénétration des génériques. En effet, en ce domaine, la France accuse un retard évident par rapport aux autres pays européens, si même elle ne régresse pas.
Les spécialités de référence peuvent être grevées d’une multitude de titres de propriété intellectuelle protégeant les aspects de leur présentation tels que la forme ou la couleur, à l’instar des grandes marques de couture ou de parfum. J’admets que les laboratoires veuillent protéger au maximum leurs spécialités. Reste que si un médicament générique avait exactement la même apparence que le produit de référence, les risques d’erreurs médicamenteuses seraient limités et l’application du principe de substitution facilitée. Une telle mesure permettrait de gagner au minimum deux points de substitution et de faire une économie de 34 millions d’euros, ce qui ne serait pas négligeable.
Cela m’amène à revenir sur le fait qu’un laboratoire, celui qui est à l’origine du Mediator, s’est arrangé pour préciser sur la boîte du médicament générique, à côté de la dénomination commune internationale, le nom de sa filiale et le sien. Une telle pratique, qui va à l’encontre de la généralisation des génériques, devrait être interdite.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cet amendement a déjà été satisfait par un amendement d’Yves Bur, à l’article 31 du texte sur la sécurité sanitaire du médicament.
M. Jean Mallot. Par précaution, mieux vaudrait l’adopter !
M. Yves Bur. Nous avions déjà introduit cet amendement dans un projet de loi de financement et dans la loi dite « HPST », mais il a été censuré par le Conseil constitutionnel. Comme vous allez déférer ce projet-ci devant ce même Conseil, privez-vous d’y introduire des amendements qu’il rejettera de la même manière !
La Commission rejette l’amendement AS 245.
Article additionnel après l’article 33
Statut des commissions spécialisées rattachées à la Haute Autorité de santé
Elle examine ensuite l’amendement AS 466 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Pour des raisons historiques, les commissions spécialisées de la HAS n’ont pas un statut identique pour ce qui est de leur dénomination, de leur composition et de leurs règles de fonctionnement. Je vous propose, par cet amendement, d’uniformiser ces points.
La Commission adopte l’amendement AS 466.
Article additionnel après l’article 33
Modalités de fixation des prix par le Comité économique des produits de santé
Puis elle examine l’amendement AS 464 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Conformément aux préconisations de la Cour des comptes, cet amendement vise à clarifier les prises de décision du Comité économique des produits de santé (CEPS) et de mieux articuler son action et celle de la commission de la transparence dépendant de la Haute Autorité de santé.
La Commission adopte l’amendement AS 464.
Article additionnel après l’article 33
Modalités de suivi du prix des dispositifs médicaux par le Comité économique des produits de santé
Elle est ensuite saisie de deux amendements identiques, AS 467 de M. Jean-Pierre Door, rapporteur, AS 80 de M. Dominique Tian et AS 255 de Mme Marisol Touraine.
M. Jean-Pierre Door, rapporteur. Il s’agit de mettre en place, sous l’égide du CEPS, un suivi périodique du marché des dispositifs médicaux, à l’instar de ce qui existe pour les médicaments.
M. Michel Issindou. Le Haut conseil pour l’avenir de l’assurance maladie a constaté que la variété et l’hétérogénéité des dispositifs médicaux entravent le déploiement des systèmes de surveillance économique de ce marché. Or celui-ci connaît des taux de progression importants, du fait notamment du vieillissement de la population. Aussi, pour fixer le juste prix, conviendrait-il de mieux connaître ce marché parcellaire. À cette fin, nous proposons donc d’organiser, sous l’égide du Comité économique des produits de santé, un suivi périodique des dépenses de dispositifs médicaux.
La Commission adopte les amendements AS 467, AS 80 et AS 255.
Après l’article 33
L’amendement AS 343 de Mme Jacqueline Fraysse n’est pas défendu.
La Commission examine l’amendement AS 254 de Mme Marisol Touraine.
Mme Catherine Lemorton. Je considère que l’amendement AS 254 a déjà été défendu.
Suivant l’avis défavorable du rapporteur, la Commission rejette l’amendement AS 254.
Article 34
Prolongation des expérimentations des nouveaux modes de rémunération
Le présent article (art. 44 de la loi du 19 décembre 2007 de financement de la sécurité sociale pour 2008) vise à prolonger d’une année, jusqu’à fin décembre 2013, l’expérimentation des nouveaux modes de rémunération des professionnels de santé.
1. Les nouveaux modes de rémunération : une réponse aux mutations de l’exercice des professionnels de santé
Si le paiement à l’acte demeure le fondement de la rémunération des professionnels de santé, il ne correspond pas toujours aux aspirations de ceux-ci. Ainsi, comme le note le rapport rendu par Mme Elizabeth Hubert au Président de la République (6), « le débat ne se situe plus dans une opposition entre un système de paiement à l’acte versus un autre système de paiement, salaire ou capitation, mais dans un équilibre à trouver entre un socle de rémunération, basé sur le paiement à l’acte et d’autres rémunérations ».
Le paiement à l’acte n’est pas non plus adapté à la prise en charge de certains patients, par exemple les personnes âgées ou atteintes de maladies chroniques, qui nécessitent un suivi plus régulier et approfondi.
De plus, le paiement à l’acte ne favorise pas l’exercice regroupé et interprofessionnel que le Gouvernement promeut avec la mise en place des maisons et des centres de santé, qui contribuent à lutter contre les déserts médicaux.
Enfin, il ne permet pas le développement des activités de prévention, d’éducation thérapeutique ou de coordination des soins, qui prennent une place croissante dans l’activité des professionnels. Ainsi, comme le souligne le rapport précité, « tous les professionnels engagés dans ces structures ont déploré le fait que le paiement à l’acte ne pouvait pas prendre en compte le travail collectif et pluridisciplinaire. »
Le seul paiement à l’acte peut donc être un frein à la modernisation de l’exercice des professionnels de santé.
C’est pourquoi l’article 44 de la loi de financement de la sécurité sociale pour 2008 a prévu l’expérimentation de nouveaux modes de rémunération des professionnels de santé « complétant le paiement à l’acte ou s’y substituant », à compter du 1er janvier 2008 et pour une durée maximum de cinq ans, en s’appuyant sur une analyse quantitative et qualitative de leur activité, réalisée à partir des informations détenues par les caisses primaires d’assurance maladie.
2. Une mise en place progressive mais des débuts encourageants qui justifient le prolongement de l’expérimentation
● La prolongation de l’expérimentation jusqu’à fin 2013
La loi de financement pour 2008 a prévu une expérimentation sur cinq ans, qui devrait se terminer fin décembre 2012.
Dans les faits, un cahier des charges a été élaboré et des appels à projet lancés en juillet 2008 par les missions régionales de santé dans six régions. Un comité de sélection a d’abord retenu les projets de 42 structures (18 maisons de santé, 21 centres de santé et trois pôles de santé).
Ce n’est qu’en 2010 que ces expérimentations ont commencé, d’abord dans 6 régions, sous l’égide des agences régionales de santé, puis, en 2011, sur l’ensemble du territoire – en réalité 19 régions et un département d’outre-mer. Elles concernent 150 structures en tout, 76 maisons de santé, soit 60 % des maisons existantes, 35 pôles de santé et 35 centres de santé. Les sites se situent essentiellement dans le nord, l’est et l’ouest de la métropole. Ils sont implantés dans une grande variété d’espaces, plutôt caractérisés par une faible densité de médecins généralistes.
Les expérimentations ont porté sur deux types de projet : un projet intitulé « forfait missions coordonnées », et un projet nommé « nouveaux services aux patients », pour une dépense totale de 7 millions d’euros par an.
Les expérimentations des nouveaux modes de rémunération
– Les forfaits « missions coordonnées »
Ce forfait est destiné à rémunérer le temps de coordination au sein de la structure, les professionnels continuant, par ailleurs, à bénéficier du paiement à l’acte pour leur activité habituelle.
Le forfait est calculé en fonction du nombre de professionnels de santé participant au projet et de la taille de la patientèle. Il est versé en totalité la première année pour mettre en place l’expérimentation et son versement les années suivantes sera conditionné à l’atteinte d’objectifs visant à s’assurer d’une plus value pour les patients du travail de coordination ainsi mis en place. À titre d’exemple, une maison de santé dont la patientèle est inférieure à 2 700 patients comprenant deux médecins généralistes, deux infirmiers dont un à temps plein et un à mi-temps et un psychologue percevra 22 496 euros par an
Les dix indicateurs de qualité des pratiques mis au point par le ministère de la santé, en concertation avec la Haute Autorité de santé, portent sur la prévention des cancers et de la grippe, la lutte contre l’hypertension, la prise en charge du diabétique, la prévention de l’obésité, le dépistage de l’Alzheimer et son accompagnement, la prescription des actes paramédicaux, la prévention du risque cardio-vasculaire, la prise en charge des lombalgies chroniques. Les indicateurs de l’objectif de réalisation du travail coordonné portent sur la continuité des soins, le partage d’informations et l’existence de protocoles sur support papier ou électronique. Les indicateurs de l’objectif d’efficience portent sur le bon usage des génériques et des transports sanitaires.
– Les « nouveaux services aux patients »
Les programmes faisant l’objet de l’expérimentation portent en priorité sur le diabète, l’asthme, la broncho pneumopathie chronique obstructive, l’insuffisance cardiaque et l’hypertension artérielle.
L’équipe d’intervention doit comprendre au moins deux professionnels de santé et être coordonnée par un médecin. La file active de patients ainsi pris en charge doit intégrer au moins 50 patients la première année et augmenter d’au moins 10 % par an pendant la durée de l’expérimentation.
La rémunération de ces programmes d’éducation thérapeutique repose sur un forfait par programme et par patients, alloué à la structure qui en dispose librement (250 euros pour le diagnostic éducatif et trois ou quatre séances et 300 euros pour cinq ou six séances. En sus, une somme de 1 000 euros peut être allouée une seule fois pour la conception initiale du programme d’éducation thérapeutique). La structure est évaluée pour cette activité sur des données descriptives qu’elle s’engage à fournir (nombre de patients bénéficiaires, contenu du programme, nombre de séances éducatives etc.).
Bien que les expérimentations des nouveaux modes de rémunération suscitent une adhésion forte des structures pluri-professionnelles de premier recours, leur mise en œuvre effective a été tardive et ne permet pas de dresser un bilan satisfaisant. Il est donc difficile de procéder à leur généralisation. De plus, la généralisation du dispositif devrait s’accompagner d’une nouvelle négociation conventionnelle, alors même que la nouvelle convention médicale a été signée le 22 septembre 2011.
L’article 34 prévoit donc de prolonger l’expérimentation d’une année, c’est-à-dire jusqu’au 31 décembre 2013. Selon l’étude d’impact, cette mesure devrait entraîner des dépenses supplémentaires de l’ordre de 7,5 millions d’euros en 2013 pour l’assurance maladie. L’étude d’impact précise enfin que des conventions devront être signées avant le 31 décembre 2012 entre les agences régionales de santé, les sites expérimentateurs et les organismes locaux d’assurance maladie.
● La nécessité de pérenniser les nouveaux modes de rémunération et d’élargir le champ de l’expérimentation
Votre rapporteur salue la prolongation de cette expérimentation, qui sera de nature à répondre à l’inquiétude de certains professionnels, qui craignaient que les forfaits mis en place en 2010 ne soient pas reconduits.
Mais il est évident que ces expérimentations doivent déboucher sur une rémunération forfaitaire pérenne et à la hauteur des enjeux.
Dans ce sens, le projet de loi prévoit que les conventions conclues entre l’assurance maladie et les professionnels de santé prennent en compte, dès 2014, la rémunération de l’exercice pluriprofessionnel en s’appuyant sur les résultats de l’évaluation des expérimentations.
Votre rapporteur estime sur ce point que la rémunération forfaitaire doit aller au-delà de l’éducation thérapeutique et de la coordination en exercice regroupée, pour bénéficier à l’ensemble des professionnels. Elle pourrait notamment être étendue aux actions de prévention. Par ailleurs, les forfaits liés à la coordination des soins pourraient faire l’objet d’une revalorisation.
*
Les amendements AS 344 et AS 345 de Mme Jacqueline Fraysse, AS 9 de M. Rémi Delatte et AS 63 de Mme Anny Poursinoff ne sont pas défendus.
La Commission adopte l’article 34 sans modification.
Article additionnel après l’article 34
Réalisation des vaccins de rattrapage par les médecins exerçant en centres d’examens de santé
La Commission est saisie de dix-neuf amendements portant articles additionnels après l’article 34 et, d’abord, de l’amendement AS 468 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Les populations les plus fragiles, en situation de précarité, ne sont pas, bien souvent, à jour de leurs vaccinations. Le simple signalement de ces situations fait par le centre d’examen de santé n’est pas suffisant pour conduire les intéressés à effectuer le rattrapage vaccinal souhaitable. Il serait beaucoup plus efficace de pratiquer les vaccinations nécessaires sur place, en même temps que le bilan de santé. Aussi est-il proposé de donner la possibilité aux médecins des centres d’examens de santé d’effectuer, sur leurs consultants adultes, ces vaccinations de rattrapage en même temps que l’examen périodique de santé.
La Commission adopte l’amendement AS 468.
Elle est ensuite saisie de l’amendement AS 256 de Mme Marisol Touraine.
Mme Catherine Lemorton. Cet amendement vise à répondre à une situation inquiétante : l’application de l’article 83 de la loi de financement pour 2007 entraîne, à la fin de l’année 2011, une interdiction d’exercer pour près de 4 000 médecins ayant obtenu leur diplôme hors de l’Union européenne.
À compter de 2012, ces médecins ayant commencé à exercer après le 10 juin 2004 ne pourront plus passer l’examen de vérification des connaissances permettant la procédure d’autorisation d’exercice sur le territoire national, mais devront passer un concours. L’adoption de cet amendement laisserait trois années supplémentaires aux praticiens concernés pour régulariser leur situation.
M. Jean-Pierre Door, rapporteur. C’est un problème que connaissent bien les élus locaux qui ont des hôpitaux dans leur circonscription. Il paraissait avoir été résolu en 2004, mais nous nous sommes aperçus que beaucoup de médecins étrangers étaient passés au travers de la procédure de régularisation.
Tout en étant d’accord sur le fond, j’émets un avis défavorable à cet amendement, pour des raisons de forme – de rédaction et de compatibilité avec le droit européen.
Le Gouvernement reconnaît lui aussi la difficulté de la situation où se trouvent ces médecins à diplôme étranger, dont certains exercent depuis maintenant huit ans, et paraît disposé à revoir les conditions de leur examen. Il conviendrait de retravailler cet amendement avec lui, afin de trouver une solution d’ici à la discussion en séance, la semaine prochaine.
M. Yves Bur. Cet amendement ne risque-t-il pas d’être considéré comme un cavalier ?
M. Jean-Pierre Door, rapporteur. Non, puisqu’il modifie une disposition introduite par une loi de financement, à l’initiative de notre regretté collègue Paul-Henri Cugnenc.
M. Denis Jacquat. Le concours est-il obligatoire ? Personnellement, je suis favorable à un concours, et non à une vérification des connaissances, portant sur la maîtrise du français.
Le problème est délicat, dans la mesure où nous nous trouvons dans une situation transitoire. Certains de ces praticiens n’ont pas achevé leurs études, et ont « acheté » leur diplôme.
M. Jean-Pierre Door, rapporteur. Pour pouvoir exercer, ces médecins à diplôme étranger devront passer un concours à partir de 2012. Mais comme cela est indiqué dans l’exposé des motifs de l’amendement, le nombre de places sera très restreint et l’on ne prendra pas en compte les années d’exercice.
Madame Lemorton, sur le fond, nous sommes tous favorables à cet amendement, mais il faut remédier aux défauts de forme que j’ai signalés.
M. le président Pierre Méhaignerie. Je demande au rapporteur de travailler avec le ministère pour voir comment présenter une nouvelle version de cet amendement lors de la réunion au titre de l’article 88. En attendant, madame Lemorton, je vous engage à le retirer pour le redéposer ultérieurement.
Mme Catherine Lemorton. Je le maintiens.
M. Jean-Pierre Door, rapporteur. Je maintiens donc, quant à moi, mon avis défavorable.
La Commission rejette l’amendement AS 256.
Elle examine ensuite l’amendement AS 249 de Mme Marisol Touraine.
M. Jean Mallot. Cet amendement a trait aux tarifs pratiqués par les praticiens libéraux qui utilisent des équipements soumis à autorisation.
La loi dite « HPST » a imposé aux cliniques privées de pratiquer des tarifs de secteur 1 lorsqu’elles exercent une mission de service public ou en cas d’urgence. Les procédures d’autorisation d’équipements lourds visent à réguler et évaluer leur installation sur le territoire pour assurer une réelle accessibilité aux soins. Or le niveau de tarification des actes conduit souvent à des reports, voire à des impossibilités de soins. Voilà pourquoi nous proposons, dans cet amendement, de demander aux praticiens libéraux qui utilisent des équipements soumis à autorisation de s’engager à réaliser 70 % de leurs actes en secteur 1.
M. Jean-Pierre Door, rapporteur. Cet amendement nous ramène, une fois encore, aux problèmes liés aux dépassements d’honoraires et aux secteurs 1 et 2.
Mon avis est défavorable. D’une part, je ne vois pas à quoi correspond ce taux de 70 %. Pourquoi pas 60 ou 50 % ? Il me semble que la question relève plutôt de la convention médicale. D’autre part, le ministre a confirmé qu’il souhaitait voir le secteur optionnel évoluer le plus rapidement possible.
M. Michel Issindou. Pourquoi 70 %, et pas 60 ou 50 % ? Parce qu’il faut bien fixer un taux. Il serait tout de même normal que des praticiens libéraux qui utilisent des équipements publics, financés sur les deniers publics, se plient aux règles du secteur 1.
La Commission rejette l’amendement AS 249.
Article additionnel après l’article 34
Couverture assurantielle des médecins participant à la permanence des soins
Elle est saisie de l’amendement AS 458 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Lorsqu’un médecin régulateur participe à la permanence des soins, il est assuré à raison de son activité. En revanche l’effecteur, médecin libéral qui participe à la même permanence des soins, n’est plus assuré par l’établissement ou par le système de permanence des soins, ni par sa propre assurance. Cela écarte de fait du dispositif les médecins libéraux qui seraient volontaires pour y participer, comme la loi l’a prévu.
Enfin, la question des dommages subis qui ne relèvent pas de la responsabilité civile professionnelle obligatoire reste entière. Les médecins devraient, dans cette situation, disposer de la même garantie qu’un agent public victime d’un accident du travail.
Je propose, par cet amendement, que les médecins bénéficient d’une couverture assurantielle dès l’instant où ils entrent dans le système de permanence des soins.
M. Jean-Luc Préel. Le Gouvernement n’a pas souhaité traiter de la responsabilité civile professionnelle dans la loi de financement de la sécurité sociale, pensant que ce serait considéré par le Conseil constitutionnel comme un cavalier, et il a donc fait figurer ces dispositions dans la loi de finances. Dès lors, n’aurions-nous pas intérêt à rattacher le présent amendement à celle-ci ?
M. Jean-Pierre Door, rapporteur. Les dommages éventuellement subis par ces médecins ne relèvent pas de la responsabilité civile professionnelle. Cela dit, nous pourrons, à l’occasion du débat et de la discussion de cet amendement, demander au ministre où en est la réforme de celle-ci et examiner avec lui s’il faut ou non y rattacher cet amendement.
La Commission adopte l’amendement AS 458.
Article additionnel après l’article 34
Évaluation des nouveaux modes de rémunération
Elle examine ensuite l’amendement AS 85 de M. Dominique Tian.
M. Dominique Tian. Cet amendement est défendu.
Suivant l’avis favorable du rapporteur, la Commission adopte l’amendement AS 85.
L’amendement AS 342 de Mme Jacqueline Fraysse n’est pas défendu.
Puis elle est saisie de l’amendement AS 250.
Mme Martine Carrillon-Couvreur. Au moment où 30 % de nos concitoyens renoncent à se faire soigner ou en diffèrent le moment, il s’impose d’agir plus fortement contre les dépassements d’honoraires. Nous demandons donc, en particulier au bénéfice de certaines régions médicalement défavorisées, que les médecins exerçant en secteur 2 effectuent au moins 50 % de leur activité au tarif fixé par la convention.
La volonté de combattre ces dépassements, affichée par la ministre de la santé lors de l’examen de la loi dite « HPST », ne s’est traduite par aucune mesure concrète. Le secteur optionnel, dont on parle depuis des années, devrait voir le jour, suite aux négociations conventionnelles, mais il ne réglera pas du tout le problème des dépassements d’honoraires, qui sont en augmentation.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cet amendement, qui vise à restreindre le secteur 2, nous renvoie au débat sur le secteur optionnel. Or le ministre s’est engagé à donner, dans les jours qui viennent, une réponse sur le secteur optionnel et sur le moyen de l’intégrer dans la loi ou dans le règlement.
Mme Catherine Lemorton. Je vous retournerai ici l’objection tenant au caractère arbitraire du taux de 70 % que nous proposions tout à l’heure. Si la convention arrive à son terme et si le secteur optionnel voit le jour, les médecins concernés s’engageront à pratiquer 30 % de leurs consultations au tarif opposable et, pour le reste, à limiter à 50 % du tarif opposable le montant des dépassements. Sur quoi reposent ces pourcentages ? Sur quels critères, sur quelles statistiques ?
Deuxièmement, j’ai rencontré, comme vous, monsieur le rapporteur, les représentants de la Mutualité française. Or ils sont contre le secteur optionnel, qui risque d’encourager la plupart des médecins à passer du secteur 1 au secteur 2.
M. Jean-Pierre Door, rapporteur. Ces pourcentages de 30 % et de 50 % résultent du dialogue qui s’est engagé avec les caisses. Ce n’est pas une question de statistiques.
J’ai, en effet, rencontré les représentants des organismes complémentaires. Ils ne ferment plus la porte. De toute façon, le ministre a annoncé hier ou avant-hier que l’affaire serait réglée dans les jours qui viennent. Il faut avoir confiance.
M. Simon Renucci. Des négociations sont engagées avec les médecins, une convention sera bientôt signée, mais nous ne connaissons ni les contours de ce secteur optionnel, ni les objectifs qui lui seront assignés en termes de dépenses publiques ou de santé publique. Nous tournons le dos à la médecine telle qu’elle est exercée. À qui rendrons-nous service, sinon au seul président de la Confédération des syndicats médicaux français ? Les médecins seraient heureux d’exercer dans un cadre précis, fixant leurs droits et devoirs. La méthode suivie sur cette question est loin de garantir le succès.
M. Jean-Luc Préel. La médecine est confrontée à deux problèmes majeurs : la répartition des médecins sur le territoire et les dépassements d’honoraires, qui sont considérés par beaucoup comme inacceptables.
Les complémentaires sont très méfiantes après la taxe qui leur a été imposée et j’ignore comment le ministre compte, dans le cadre de la loi, imposer le remboursement du secteur optionnel à celles qui le refuseraient. D’ailleurs, ce secteur optionnel ne résout rien, en particulier pour les spécialités difficiles. Il concerne les professionnels de plateaux techniques qui sont aujourd'hui très favorisés par rapport aux pédiatres, aux endocrinologues ou aux psychiatres. Enfin, comme l’ont montré de nombreuses études, sa création risque de provoquer un effet d’aubaine dans les départements, notamment du centre de la France, où les dépassements d’honoraires sont modérés, sans pour autant diminuer les dépassements qui atteignent jusqu’à trente ou quarante fois le tarif conventionnel.
M. Jean-Pierre Door, rapporteur. Monsieur Préel, le débat sur le sujet aura lieu la semaine prochaine, le ministre s’y est engagé.
Le protocole d’accord du secteur optionnel a été signé par l’Union nationale des caisses d’assurance maladie (UNCAM) et par l’Union nationale des organismes d’assurance maladie complémentaire (UNOCAM), ainsi que par les syndicats. Nous n’avons plus qu’à attendre. Si la mesure n’est finalement pas mise en place, il conviendra de prendre d’autres dispositions.
La Commission rejette l’amendement AS 250.
Article additionnel après l’article 34
Procédure d’appel d’offres pour les médicaments génériques
La Commission examine ensuite l’amendement AS 385 de M. Yves Bur.
M. Yves Bur. En France, la politique du générique est défaillante. Des rapports récents de l’assurance maladie le confirment : le prix à l’unité du générique s’élève chez nous à 15 centimes, contre 12 centimes en Allemagne, 7 centimes au Royaume-Uni, 5 centimes aux Pays-Bas. Or chaque centime représente 130 millions d’euros d’économies perdues pour l’assurance maladie.
Mon amendement vise à instaurer, en matière de génériques, une procédure d’appel d’offres qui existe déjà en Allemagne, aux Pays-Bas et, sous une forme différente, au Royaume-Uni. Les autorités de régulation des prix des médicaments lanceraient un appel d’offres sur un groupe générique déterminé auquel les fabricants répondraient en proposant un prix et une obligation de résultat en termes de volume à ce prix. Puis les autorités de régulation fixeraient la base de remboursement de l’assurance maladie sur les produits en question. Les fabricants de génériques ayant proposé un prix plus élevé que le prix fixé par l’autorité de régulation ne pourraient être remboursés.
Trois molécules pourraient être concernées à titre expérimental : un inhibiteur de la pompe à protons (IPP) – l’assurance maladie a perdu 1 milliard d’euros sur cette molécule –, une statine et un inhibiteur de l’enzyme de conversion (IEC). Une baisse de 10 % du prix actuellement pratiqué sur ces trois molécules permettrait d’économiser 50 millions d’euros – et de déterminer un prix efficient.
Cet amendement risque-t-il de mettre en danger l’industrie française du médicament ? Cela n’a pas été le cas pour l’industrie allemande, qui pratique l’appel d’offres depuis longtemps. Il est temps que l’assurance maladie puisse bénéficier des meilleurs prix pour les génériques.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cette procédure n’offre pas toutes les garanties. De plus, ai-je besoin de rappeler que l’appel d’offres ne sera pas franco-français ? On pourrait voir arriver sur le marché des génériques en provenance de pays extérieurs à l’Union européenne alors que la France en produit. On risque de mettre en difficulté l’industrie française des génériques tout en créant des incertitudes en matière de traçabilité et de sécurité.
M. Yves Bur. Aujourd’hui, le marché des génériques est européen. Pendant longtemps, en France, les fabricants ont fermé le marché du générique jusqu’à ce que les brevets tombent dans le domaine public, si bien que l’industrie du médicament a migré dans les pays voisins.
Les contrôles existent et les Français sont aussi efficaces que leurs partenaires internationaux sur ce marché. Du reste, cet amendement vise seulement à expérimenter sur trois molécules la procédure de l’appel d’offres qui, j’en suis certain, permettra à l’assurance maladie de réaliser des économies.
Il faudra évidemment veiller à ce que les pharmaciens conservent des revenus suffisants pour exercer leur mission sur le territoire. Peut-être conviendrait-il également de changer leur mode de rémunération. Aujourd'hui, le système des génériques a perdu son efficacité et leur pénétration diminue. En France, ils représentent moins d’un quart des médicaments vendus contre deux tiers en Allemagne.
Mme Catherine Lemorton. Je suis d’accord avec Yves Bur : il faut aider la sécurité sociale à réaliser des économies.
D’autre part, monsieur le rapporteur, la défiance que vous exprimez à l’égard des génériques risque d’être contre-productive auprès de nos concitoyens, déjà peu enclins à en consommer parce que ce sont des pays émergents, notamment l’Inde ou la Chine, qui fournissent la matière première. Or dois-je rappeler que l’agence du médicament réalise de nombreux contrôles, y compris inopinés, dans les laboratoires de ces pays ?
Yves Bur a eu raison de choisir ces trois molécules, qui coûteront très cher si on manque le rendez-vous du générique. Cet amendement va dans le bon sens.
M. Guy Lefrand. Je suis moi aussi favorable à cet amendement pour les raisons qu’Yves Bur a données. Quant aux risques présentés par certaines productions étrangères, on peut y parer, dans le cadre de l’appel d’offres, grâce à un cahier des charges exigeant.
Le développement du générique permettrait de maintenir la production française et européenne.
M. Jean-Pierre Door, rapporteur. Ce sera le moins-disant, en provenance d’Inde ou du Brésil, qui remportera l’appel d’offres : ce ne sera pas le producteur français.
Le président du Comité économique des produits de santé (CEPS) nous a mis en garde : il ne faudrait pas prendre le risque de compromettre la production française de génériques.
La Commission adopte l’amendement AS 385.
Article additionnel après l’article 34
Prise en charge des frais de transport des enfants accueillis en centre médico-psycho-pédagogique et centre d’action médico-social précoce
La Commission est saisie des amendements identiques AS 42 de M. Jean-Marie Rolland, AS 122 de Mme Valérie Boyer et AS 198 de M. Jean-Luc Préel.
M. Jean-Marie Rolland. Les frais de transport des enfants accueillis en centre d’action médico-social précoce (CAMPS) et en centre médico-psycho-pédagogique (CMPP) ne sont pas inclus dans les dépenses d’exploitation de ces structures. Lors de l’examen de la proposition de loi de M. Jean-Pierre Fourcade, un amendement avait prévu le remboursement intégral de ces frais, après entente préalable, par l’assurance maladie, mais le Conseil constitutionnel a censuré la disposition comme cavalier. Le projet de loi de financement est un vecteur mieux adapté pour régler, enfin, ce problème auquel le Médiateur de la République s’est intéressé.
Mme Valérie Boyer. Il est important que nous votions dans le cadre de ce projet de loi la disposition que le Conseil constitutionnel a censurée dans le cadre de la loi Fourcade, pour des raisons de pure forme.
Mme Martine Carrillon-Couvreur. Je suis favorable à cet amendement. Nous revenons depuis plusieurs années sur cette question, qu’il convient de la régler une fois pour toutes car elle entraîne des difficultés importantes pour les structures concernées.
M. Jean-Luc Préel. Mon amendement se justifie par les mêmes raisons.
M. Jean-Pierre Door, rapporteur. Il est vrai qu’avant 2006, c’est l’assurance maladie qui prenait en charge les frais de transport de ces jeunes patients. Aujourd'hui, c’est la prestation de compensation du handicap (PCH) qui les couvre mais pour les seuls enfants reconnus handicapés, ce qui n’est pas toujours le cas des enfants fréquentant les CAMSP et les CMPP. Ces centres, qui auraient dû intégrer cette dépense dans leur budget, ne l’ont pas fait pour des raisons d’ordre technique, si bien que nous nous trouvons aujourd'hui dans une impasse juridique.
Est-ce à l’assurance maladie de prendre en charge les frais qui ne sont pas couverts par la prestation de compensation du handicap ? Si oui, il faudrait compléter l’amendement afin de prévoir un accord préalable pour les transports sanitaires de ces jeunes, comme c’est le cas pour tous les autres patients, afin d’éviter les abus. Cependant, j’incline à penser que cette dépense devrait plutôt être remboursée sur la prestation de compensation du handicap, et donc à donner un avis défavorable à ces trois amendements.
Mme Martine Carrillon-Couvreur. Il appartient à l’assurance maladie de prendre en charge ces frais puisque ces centres ont la même habilitation que les autres établissements accueillant des enfants handicapés. Les CAMSP et les CMPP ont été victimes d’un malentendu qui leur a interdit d’intégrer les frais de transport dans leur budget. Il faut donc corriger cette situation, en écartant tout recours à la prestation de compensation du handicap.
M. Jean-Pierre Door, rapporteur. Il ne s’agissait pas d’un malentendu, madame Carrillon-Couvreur. C’était à titre dérogatoire que l’assurance maladie prenait en charge ces frais avant l’institution de la prestation de compensation du handicap en 2006.
M. Jean-Marie Rolland. Les parents des enfants qui ne sont pas reconnus handicapés par les MDPH paient eux-mêmes les frais de transport, les CAMSP et les CMPP ne les incluant pas dans leur budget.
Je comprends que vous répugniez à mettre ces dépenses à la charge de l’assurance maladie, monsieur le rapporteur, car elles s’élèvent au total à près de 80 millions d’euros. Toutefois, les retards de prise en charge d’enfants victimes de handicap représentent à terme, pour la société, un surcoût bien supérieur !
Mme Valérie Boyer. Je tiens à rappeler que le ministère s’est, à de nombreuses reprises, engagé à régler la question dans le cadre du projet de loi de financement. De plus, le Médiateur de la République trouve anormal que ces frais ne soient pas pris en charge. Enfin, il s’agit de frais médicaux, puisque ces centres assurent une prise en charge en partie médicalisée. Il appartient donc à l’assurance maladie de prendre en charge ces frais de transports.
Pour éviter les abus, l’assurance maladie n’a qu’à réaliser des contrôles. D’ailleurs, les frais de transport sont déjà ceux qu’elle contrôle le plus. À cette fin, elle peut disposer de moyens informatiques. Elle peut également signer des accords avec les syndicats de transport sanitaire, voire de transport assis.
Mme Bérengère Poletti. Je suis favorable à une prise en charge, y compris via la prestation de compensation du handicap. Toutefois, lorsqu’il s’agit d’un simple dépistage, pourquoi faudrait-il payer le transport de l’enfant alors qu’on ne le fait pas lorsque le dépistage porte sur une pathologie gastrique, cardiaque ou cérébrale ? Il faudrait dès lors rembourser tous les frais de transport.
M. Jean-Pierre Door, rapporteur. Les enfants reconnus handicapés par la MDPH sont déjà pris en charge par la prestation de compensation du handicap. Les autres ne le sont plus depuis plusieurs années. Devons-nous faire peser sur l’assurance maladie des frais de transport qui se répercuteront sur l’ONDAM ? Faisons attention ! Je donne un avis défavorable.
M. le président Pierre Méhaignerie. Je partage l’avis du rapporteur. Soyons prudents en matière de dépenses !
La Commission adopte les amendements AS 42, AS 122 et AS 198.
Après l’article 34
M. le président Pierre Méhaignerie. Avec 3 % de progression des dépenses publiques, il faut faire attention aux mesures que nous prenons, d’autant qu’il s’agit d’un secteur où les abus sont nombreux. Je suis pour un modèle social adapté, qui corrige les inégalités de départ de l’enfant, qui sécurise les parcours professionnels et qui facilite l’intégration des jeunes des banlieues, mais cela suppose une gestion efficace. Cessons de toujours privilégier la dépense ! Cela étant, le vote est acquis et je respecte la décision de la Commission.
La Commission examine ensuite l’amendement AS 207 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Le Gouvernement a décidé de revenir, par décret, sur le mode de calcul des indemnités journalières en substituant à 50 % du salaire brut 60 % du salaire net. Le résultat est une baisse de 6 % de l’indemnisation. Le conseil de la Caisse nationale de l’assurance maladie des travailleurs salariés, où siègent les partenaires sociaux, a rejeté ce projet de décret. Nous proposons donc d’inscrire dans le code de la sécurité sociale que l’indemnité journalière « est égale à 60 % du gain journalier de base net de charges sociales ».
M. Jean-Pierre Door, rapporteur. Avis défavorable. En effet, le Gouvernement a choisi d’harmoniser les indemnités journalières maladie, accident du travail et maternité. Il est vrai que passer de 50 % du salaire brut à 60 % du salaire net entraîne, pour un salarié payé au SMIC, une perte de 40 euros par mois, mais la mesure vise à garantir le respect de l’ONDAM. Si on y renonce, il faudrait alors prévoir en compensation une hausse du ticket modérateur – à moins de construire un ONDAM médico-hospitalier différent.
La Commission rejette l’amendement AS 207.
La Commission examine ensuite l’amendement AS 271 de Mme Marisol Touraine.
Mme Martine Pinville. Comme vous l’avez précisé, monsieur le rapporteur, le décret sur les indemnités journalières pourrait entraîner, pour un salarié payé au SMIC, une perte de 40 euros. Il y a trois ans, vous avez imposé les franchises médicales puis, il y a deux ans, la fiscalisation partielle des indemnités journalières pour accident du travail ; l’année dernière, un décret a modifié le mode de calcul des indemnités journalières pour en diminuer le montant. C’est donc avec constance que vous vous attaquez à des populations qui disposent de peu de revenus et dont le pouvoir d’achat baisse. Aussi proposons-nous de fixer dans la loi les termes de l’article 27 de l’ordonnance du 19 octobre 1945.
M. Jean-Pierre Door, rapporteur. Avis défavorable.
M. Jean Mallot. Les arguments insistant sur la nécessité de respecter l’ONDAM et de maîtriser les déficits dissimulent une défiance quelque peu malsaine à l’égard des bénéficiaires de ces indemnités, perçus comme des profiteurs, voire comme des fraudeurs. Personne ne conteste la nécessité de contrôles. Pour autant, il ne faut pas voir partout des abus. Et, comme par hasard, ce sont toujours les populations les plus défavorisées qui, bénéficiant de ces indemnités, sont la cible de cette suspicion.
La Commission rejette l’amendement AS 271.
Elle examine ensuite l’amendement AS 208 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Cet amendement procède du même esprit que l’amendement AS 207. Par cette mesure, le Gouvernement ne cherche pas à lutter contre la fraude, mais à « taxer » de 6 % les salariés en arrêt maladie – « taxe » qui s’ajoute à celle qu’il a instituée sur les assurances complémentaires. Je souhaite bon courage au candidat à l’élection présidentielle !
M. Denis Jacquat. Je partage l’analyse de Jean-Luc Préel.
M. Guy Lefrand. Même si la Commission rejette ces amendements aujourd’hui, il conviendra d’y revenir en séance publique lorsque nous connaîtrons assurément le montant des recettes supplémentaires que nous aurons procurées à la sécurité sociale. Une majorité pourra alors être dégagée.
M. Yves Bur. Je ne supporte plus d’entendre dire que 40 euros ne représentent rien pour celui qui est au SMIC !
La majorité et le Gouvernement se sont engagés à compenser toute augmentation de dépense par la réduction d’autres crédits. Nous allons ainsi économiser plus de 50 millions d’euros grâce aux dispositions relatives aux génériques et je vous proposerai d’écrêter les dotations allouées à certains fonds – le Fonds de modernisation des établissements de santé publics et privés (FMESPP), l’Office national d’indemnisation des accidents médicaux (ONIAM) et l’Établissement de préparation et de réponse aux urgences sanitaires (EPRUS) – pour un montant de plus de 100 millions d’euros. Nous ne serons alors pas loin d’atteindre notre objectif de 200 millions de réduction des dépenses, soit près de 0,2 point de l’ONDAM.
Il faut parfois savoir dire non, comme nous l’avons fait cette année au sujet du complément de libre choix d’activité (CLCA) et, l’an dernier, à propos de certaines dispositions relatives à la branche famille. À partir du moment où nous parvenons à réduire les dépenses, nous devons être écoutés.
M. Michel Liebgott. Ces propos me paraissent judicieux. J’y ajouterai que les entreprises seront également concernées, puisque le coût des contrats de prévoyance complémentaire, qui couvrent la différence entre le salaire et l’indemnité journalière, augmentera sans doute.
Une fois encore, je constate que les plus défavorisés vont payer, sans que leur situation change pour autant. Ce que se propose le Gouvernement se résume à une sanction financière tout à fait injuste. S’il s’agit de dégager des recettes, pourquoi ne pas augmenter un peu le forfait social ?
Mme Valérie Boyer. J’avais déposé un amendement pour réintégrer le dispositif en cause dans la loi, afin que ce ne soit plus la sécurité sociale qui fixe les taux. Sur le fond, nous devons trouver une solution équitable pour ceux qui sont le plus en difficulté. Nous pouvons trouver ailleurs cet argent.
M. Jean-Pierre Door, rapporteur. Il faut tout de même reconnaître que notre système est très protecteur par rapport à celui d’autres pays. D’autre part, évitons de remettre en cause l’harmonisation des indemnités journalières avec l’indemnisation des accidents du travail et les allocations maternité.
En attendant de connaître les économies que nos collègues nous laissent entrevoir, je ne puis que maintenir mon avis défavorable.
M. le président Pierre Méhaignerie. J’indiquerai au ministre que la majorité souhaite prendre ses responsabilités dans ce domaine en adoptant les compensations financières nécessaires – car nous ne ferions pas notre devoir si nous ne maîtrisions pas les dépenses.
M. Dominique Tian. Je comprends la préoccupation du Gouvernement : le nombre des arrêts maladie connaît une croissance accélérée. Leur durée augmente de 2,5 jours par an dans les collectivités territoriales, où l’on arrive à 37 jours par an dans certains corps de métier.
Nous sommes tous conscients que l’assurance maladie n’assume pas ses responsabilités, faute de réaliser les contrôles nécessaires. Si j’en crois certaines études, entre 25 et 30 % des arrêts maladie ne seraient pas justifiés. Nous devons donc être plus volontaristes, car ce sont les vrais malades qui risquent de pâtir de la situation.
M. Jean Mallot. Cette logique de punition est inacceptable. Nous sommes tous d’accord pour qu’il y ait des sanctions quand les arrêts maladie ne sont pas justifiés. Il faut, dans ce cas, supprimer les indemnités journalières, mais non réduire les indemnités de manière générale. Pourquoi pénaliser ceux dont les arrêts maladie sont justifiés, alors qu’ils sont souvent en situation de précarité ?
Les dispositions qui nous sont proposées ne réduiront aucunement le nombre de fraudeurs. J’aimerais savoir, par ailleurs, pour quelle raison l’harmonisation devrait se faire par le bas.
M. le président Pierre Méhaignerie. Il faut savoir choisir : nous ne pouvons pas adopter ces amendements après les dispositions que nous avons votées à propos des frais de transport. Soyons sérieux : nous sommes le pays dont les dépenses augmentent le plus en Europe, à tel point que les présidents des commissions des affaires sociales et des finances de nos voisins allemands s’en inquiètent !
La Commission rejette l’amendement AS 208.
Elle examine ensuite l’amendement AS 53 de M. Georges Colombier.
M. Georges Colombier. L’accord sur la libre circulation des personnes, qui a été signé par la Suisse et l’Union européenne le 21 juin 1999 et qui est entré en vigueur le 1er mai 2002, tend à adapter le système suisse sur la base de l’acquis communautaire : en matière de sécurité sociale, ce sont en effet les règlements européens qui prévalent.
Si les populations frontalières françaises sont soumises, en principe, à la règle générale de rattachement à la loi du pays d’emploi, des aménagements ont été prévus par l’annexe de l’accord : les pays signataires peuvent organiser de façon dérogatoire le rattachement à l’assurance maladie de certaines catégories de la population, notamment les frontaliers.
Cet amendement, préparé par notre collègue Étienne Blanc, vise à préserver un système auquel plus de 95 % de la population frontalière concernée a aujourd’hui recours et qui a fait ses preuves depuis le début des années 1960. Les frontaliers demandent à en conserver le bénéfice tant que l’accord le permet.
M. Jean-Pierre Door, rapporteur. Vous nous proposez de pérenniser un système dérogatoire qui permet, jusqu’en 2014, aux frontaliers travaillant en Suisse de ne pas cotiser comme ils le devraient dans ce pays, et de ne pas cotiser au titre de la CMU, mais de s’affilier à une mutuelle qui est de fait transnationale. Si nous vous suivions, les intéressés seraient dispensés d’affiliation aux régimes obligatoires en France comme en Suisse. Par conséquent, avis défavorable.
La Commission rejette l’amendement AS 53.
Elle est ensuite saisie de l’amendement AS 459 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. L’amendement tend à exonérer d’une partie des cotisations de retraite les médecins retraités qui consentiraient à exercer dans les déserts médicaux dans la limite d’un dépannage occasionnel – ils cotisent aujourd’hui à perte puisqu’ils n’acquièrent pas de droits nouveaux. On estime à environ 15 000 médecins le nombre de médecins susceptibles d’être concernés.
Mme Bérengère Poletti. Ils ont déjà bénéficié du mécanisme d’incitation à la cessation d’activité !
M. Yves Bur. Je crois que nous devons éviter de mettre le doigt dans l’engrenage en créant une exception pour les médecins. Dans le cadre du cumul emploi-retraite, on doit normalement cotiser sans que cela crée pour autant des droits supplémentaires.
Je rappelle, par ailleurs, qu’il s’agit d’une dépense comprise dans l’ONDAM.
M. Denis Jacquat. Le cumul emploi-retraite, pour lequel j’ai milité, ne doit pas être sans limite. Il existe, par exemple, une « cotisation citoyenne » pour les parlementaires, souvent critiqués en matière de retraite : nous n’acquérons plus de droits supplémentaires au-delà d’un certain nombre d’années de mandat.
J’ajoute qu’il faudrait certainement élargir ce dispositif à d’autres professions si nous l’appliquions aux médecins. Or il est possible, dans certains cas, de percevoir un revenu supérieur à son revenu d’activité de départ. Comme l’a rappelé à juste titre Bérengère Poletti, certains bénéficiaires du mécanisme d’incitation à la cessation d’activité pourraient aussi être concernés.
Sans être hostile à des solutions adaptées pour les zones de désertification médicale, je pense que ces dispositions doivent être étudiées avec soin pour éviter les demandes d’extension venant d’autres professions.
M. Jean Mallot. J’ignore à quelles revendications cet amendement répond et d’où il vient, mais il est certain qu’il pose plus de problèmes qu’il n’en résout. Il faut croire que la majorité ne sait plus quoi inventer pour traiter la question des déserts médicaux – après les contrats « santé solidarité » conçus par Jean-Marie Rolland et que nous avions soutenus, que la loi Fourcade a d’ailleurs complètement dévitalisés, nous avons eu l’avenant à la convention médicale de 2005, qui n’a permis d’installer qu’une cinquantaine de médecins en quatre ans pour un coût annuel de 20 millions d’euros, comme vient de le rappeler la Cour des comptes.
La vérité est que vous ne voulez pas vraiment régler la question des déserts médicaux. Vous vous contentez d’agir sous la pression de certains lobbys médicaux.
M. Guy Lefrand. Nous sommes tous responsables, à droite comme à gauche, de la situation actuelle.
Après avoir supprimé, il y a deux ans, la forfaitisation des cotisations retraite des médecins qui reprennent leur activité, il s’agit aujourd’hui d’éviter que le cumul entre un emploi partiel et la retraite ne conduise à cotiser à perte. Je suis très favorable à cet amendement qui est demandé par de nombreux médecins.
M. Yves Bur. Étant rapporteur pour les recettes et l’équilibre général, je tiens à rappeler que cette mesure ne serait pas sans effet sur l’ONDAM – elle coûterait environ 10 millions d’euros pour 5 000 médecins.
M. Jean-Pierre Door, rapporteur. Cette mesure n’aura pas d’impact sur l’ONDAM, puisqu’elle concerne une cotisation versée à la Caisse autonome de retraite des médecins de France (CARMF).
Il est vrai que l’avenant 20 à la convention nationale n’a finalement intéressé qu’une cinquantaine de personnes, alors qu’il devait inciter de jeunes médecins à exercer dans des zones désertifiées en leur accordant un certain nombre d’exonérations et un tarif plus élevé. Nous devons donc trouver de nouvelles solutions. C’est le but de cet amendement qui incitera des professionnels expérimentés et encore en bonne santé à effectuer des remplacements ou à aider de jeunes confrères dans les zones difficiles tout en leur évitant de payer des cotisations de retraite sans contrepartie. Selon le Conseil de l’ordre, près de 5 000 praticiens pourraient être intéressés.
Je précise, en dernier lieu, que cette mesure ne s’appliquera qu’aux déserts médicaux. Elle ne concernera naturellement pas le remplacement d’un médecin dans le 8e arrondissement de Paris.
M. le président Pierre Méhaignerie. Ferons-nous la même chose pour d’autres secteurs industriels qui connaîtraient une disette de personnel ? Je comprends l’objectif poursuivi ici, mais il faut être conscient qu’on va vers la création d’une niche supplémentaire.
M. Denis Jacquat. Les médecins pourront cumuler emploi et activité entre 60 et 65 ans en acquittant une « cotisation citoyenne » et ils se trouveront dans un régime dit « à cotisations définies » entre 65 à 70 ans. Qu’en sera-t-il au-delà ? Je rappelle que les médecins sont libres de prendre leur retraite à l’âge qu’ils souhaitent.
La Commission rejette l’amendement AS 459.
Elle est ensuite saisie de l’amendement AS 224 de Mme Marisol Touraine.
Mme Marie-Françoise Clergeau. Cet amendement demande une évaluation des aides à l’accès à la couverture maladie complémentaire. Comme l’a montré un récent rapport d’évaluation de la loi de 1999, l’aide à l’acquisition d’une complémentaire santé (ACS) est un mécanisme indispensable pour les plus démunis. On évalue aujourd’hui à 80 % de la population cible le nombre de bénéficiaires de la CMU complémentaire, quand l’ACS ne touche qu’un peu plus de 20 % des bénéficiaires potentiels.
Dans ce domaine, la situation n’évolue que très lentement : il y avait 475 000 bénéficiaires du dispositif en février 2009 alors que M. Xavier Bertrand avait fixé un objectif de deux millions de personnes en 2006. Ajoutons à cela qu’une partie des bénéficiaires sont en réalité des recalés de la CMU-C.
Dans un souci de cohésion sociale et de santé publique, nous devons maintenant relever les plafonds de revenu de la CMU-C – ils sont en dessous du seuil de pauvreté.
Pour résoudre ces difficultés, ainsi que le problème de la prise en charge des frais de transport des enfants et celui des indemnités journalières, nous pouvons utiliser des réserves de recettes supplémentaires : dans un rapport établi au nom de la mission d’évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS), Dominique Tian a démontré que des milliards d’euros pourraient être récupérés grâce à la lutte contre le travail dissimulé.
M. Jean-Marie Rolland. Le conseil de surveillance du fonds CMU-C, que j’ai l’honneur de présider, adresse chaque année aux présidents des deux assemblées un rapport sur son activité. Le fonds publie, en outre, sous la responsabilité de M. Jean-François Chadelat, dont nous connaissons la précision et le goût pour les chiffres, un document mensuel intitulé « Références CMU », qui rappelle les montants annuels et trimestriels de déduction et nous renseigne sur le nombre de bénéficiaires – nous savons ainsi que 699 455 personnes bénéficiaient en juillet dernier d’une attestation ACS, ce qui représente une hausse de 17,6 % au cours des sept premiers mois de l’année.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cet amendement est satisfait, puisque le conseil de surveillance du fonds CMU-C remet en effet un rapport annuel.
Mme Marie-Françoise Clergeau. Je ne nie pas les chiffres de Jean-Marie Rolland concernant l’ACS. Cela étant, 20 % seulement des personnes qui pourraient y prétendre en bénéficient effectivement et nous n’avons pas les résultats de l’étude prévue l’année dernière.
M. le président Pierre Méhaignerie. Je précise que le Gouvernement a déposé, sur ma demande, un amendement visant à renforcer l’aide à la complémentaire santé, comme il s’y était engagé.
La Commission rejette l’amendement AS 224.
Elle examine l’amendement AS 252 de Mme Marisol Touraine.
Mme Martine Carrillon-Couvreur. Par cet amendement, nous demandons la remise au Parlement d’un rapport sur les refus de soins et les renoncements aux soins, afin d’éclairer la représentation nationale sur la dégradation de l’accès aux soins pour une partie de la population.
Il y a trois ans, différents rapports montraient qu’environ 10 % de la population étaient contrainte de renoncer aux soins ou de les différer. Selon les dernières données dont nous disposons, cette proportion est passée à 30 %. Un rapport nous aiderait à prendre les dispositions nécessaires.
Une enquête de Médecins du Monde a montré également les difficultés d’accès aux soins des plus démunis. Pour les bénéficiaires de la CMU se pose notamment la question du refus de soins. Comme Jean-Marie Rolland nous l’a exposé, c’est à Paris que ces refus sont les plus nombreux. On ne peut laisser une telle situation se développer.
M. Jean-Pierre Door, rapporteur. Nous disposons de documents indiquant que la part des dépenses de santé laissées à la charge des ménages a à peine reculé en 2010 : 9,4 % contre 9,6 % en 2009. Avec les Pays-Bas, la France est le pays où cette part est la plus faible.
Je rappelle que nous avons instauré la CMU-C, dont plus de 3 millions de personnes bénéficient, et que nous avons augmenté le plafond de ressources de l’ACS l’an dernier afin de maintenir dans le dispositif les bénéficiaires de l’allocation aux adultes handicapés et du minimum vieillesse.
Enfin, le reste à charge pour les 10 % de personnes les plus modestes n’a pas augmenté ces dernières années : il reste stable, à 2,1 % environ du revenu disponible. Plus généralement, il est confirmé que le reste à charge des ménages est largement imputable aux soins dentaires et à l’optique, beaucoup moins aux soins médicaux. Sans doute y a-t-il encore des progrès à faire, mais évitons le catastrophisme permanent : la protection sociale en France est de grande qualité !
Avis défavorable.
M. le président Pierre Méhaignerie. Je partage l’avis du rapporteur.
Mme Catherine Lemorton. Pas nous !
M. le président Pierre Méhaignerie. Parler de « casse du service public », de « casse du secteur social », de « renoncement aux soins », procède d’un pessimisme destructeur qui se retournera contre vous avec une violence que vous n’imaginez pas si vous prenez un jour le pouvoir, mes chers collègues de l’opposition. À force de ne pas dire la vérité au pays, vous risquez de traverser des jours très difficiles !
Je me rappelle un père de famille qui, le soir du 10 mai 1981, se réjouissait que ses jeunes enfants n’aient pas à connaître le chômage. Deux ans après, le chômage s’était accru, le pouvoir d’achat des salariés avait baissé et nous avions connu deux dévaluations. J’aimerais que vous reteniez cela !
Mme Catherine Lemorton. Vous pouvez aussi remonter à Léon Blum !
M. le président Pierre Méhaignerie. Votre pessimisme casse la société française. Avez-vous seulement lu la question posée dans le sondage ? Tout un chacun peut renoncer, dans certains cas, à l’achat de lunettes ou de produits très coûteux sans que ce soit pour autant un renoncement aux soins !
Mme Catherine Lemorton. Quand on légifère, mieux vaut ne pas le faire en restant loin du terrain ou en disant des mensonges ! Hier, j’ai rencontré Médecins du Monde dans un de ses centres d’accueil, de soins et d’orientation (CASO). Depuis deux ans leur arrive une nouvelle population de retraités pauvres à laquelle ils n’avaient pas été confrontés auparavant. Ces personnes qui ont travaillé toute leur vie et prennent leur retraite à 60 ans ne peuvent plus se soigner faute de pouvoir faire l’avance des 23 euros de la consultation. Les maraudes de nuit, je les ai faites ! Ce n’est pas du pessimisme, monsieur le président. Médecins du Monde s’attend à un véritable « krach » sanitaire.
M. Denis Jacquat. Ce sont des mots !
Mme Catherine Lemorton. C’est la vérité. Je vous invite à passer seulement deux nuits dans ces centres. Vous y verrez une population qui ne vient qu’à 21 heures parce qu’elle a honte alors que, depuis huit ou dix ans, elle avait complètement disparu de ces centres.
La création de la CMU avait fait disparaître les centres de Médecins sans frontières, et Médecins du Monde gérait une population réduite. Depuis deux ans, on voit arriver des travailleurs pauvres, des retraités pauvres et des mineurs qui ne peuvent plus accéder au système de soins. Cela, c’est la réalité que j’ai vue hier au centre de Médecins du Monde, boulevard Bonrepos à Toulouse.
M. Denis Jacquat. L’aide médicale d’État existe et fonctionne !
M. le président Pierre Méhaignerie. Ces situations se rencontrent en effet dans nos villes. Mais, sur certains points, il appartient aux maires de se mobiliser. Il faut bien voir que, dans ma ville comme dans d’autres, arrivent des populations venues de l’extérieur, souvent issues de l’immigration. Il faut bien entendu les accueillir mais nous avons l’aide médicale d’État. Et il faut rappeler que notre pays est celui qui reçoit le plus d’immigrés.
Mme Catherine Lemorton. Je ne parlais pas d’étrangers, mais de Français !
La Commission rejette l’amendement AS 252.
Article 35
(art. L. 6114-3 du code de la santé publique)
Amélioration de la performance des établissements de santé
Le présent article a pour objet d’insérer un nouvel alinéa à l’article L. 6114-3 du chapitre IV (« Contrats pluriannuels d’objectifs et de moyen ») du titre Ier (« Organisation des activités des établissements de santé ») de la sixième partie (« Établissements et services de santé ») du code de la santé publique, dont l’objet est d’intégrer dans les contrats pluriannuels d’objectifs et de moyens des objectifs de performance dont le non respect est susceptible d’entraîner l’application des pénalités financières prévues à l’article L. 6114-1.
1. Les contrats pluriannuels d’objectifs et de moyens
Défini aux articles L. 6114-1 à L. 6114-5 du code de la santé publique, le contrat pluriannuel d’objectifs et de moyens (CPOM) auquel sont soumis les établissements de santé depuis l’ordonnance n° 96-346 du 24 avril 1996, conclu pour une durée maximale de cinq ans entre l’agence régionale de santé et chaque établissement de santé (7) et autres titulaires d’autorisations d’activités de soins et d’équipements matériels lourds, est le vecteur privilégié de la mise en œuvre, par les établissements de santé et autres titulaires d’autorisation d’activités de soins ou d’équipements matériels lourds, du projet régional de santé. Il est également, depuis la loi dite « HPST », le vecteur d’attribution des missions de service public aux établissements de santé et constitue, pour les agences régionales de santé, un outil de définition et de suivi des engagements des établissements de santé en matière de qualité et de sécurité des soins.
Ces contrats constituent ainsi un levier d’action au service de la politique d’organisation de soins dans la région.
Contenu du contrat pluriannuel d’objectifs et de moyens
« Le contrat pluriannuel d’objectifs et de moyens comporte des éléments obligatoires :
– les engagements relatifs à la mise en œuvre de la politique nationale d’innovation médicale et de recours, ainsi que les autres engagements, notamment de retour à l’équilibre financier, qui peuvent donner lieu à un financement par la dotation relative aux missions d’intérêt général et d’aide à la contractualisation (MIGAC) ;
– les engagements pris par l’établissement de santé ou le titulaire de l’autorisation en vue de la transformation de ses activités et de ses actions de coopération ;
– les éléments relatifs à l’activité de soins palliatifs de l’établissement ;
– les objectifs quantifiés (OQOS) des activités de soins et équipements matériels lourds pour lesquels une autorisation a été délivrée et les conditions de leur mise en œuvre ;
– des objectifs en matière de qualité et de sécurité des soins et les engagements d’amélioration de la qualité et de la sécurité des soins qui font suite à la procédure de certification (Haute Autorité de santé) ;
– des objectifs de maîtrise médicalisée des dépenses, d’évolution et d’amélioration des pratiques, en particulier ceux qui sont contenus dans les accords d’amélioration des pratiques hospitalières ;
– les transformations relatives à l’organisation et à la gestion des établissements ;
– un volet social et culturel ».
Source : « La loi HPST à l’hôpital, les clés pour comprendre », Ministère de la santé et des sports et Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP)
Ils constituent ainsi des outils stratégiques privilégié, impactant l’organisation interne et les orientations des établissements de santé.
En cas d’inexécution ou de mauvaise exécution du contrat, deux dispositifs sont prévus par l’article L. 6114-1 du code de la santé publique :
– en cas d’inexécution totale ou partielle des engagements pris, des pénalités financières peuvent être infligées au titulaire de l’autorisation signataire d’un contrat ; ces pénalités sont proportionnées à la gravité du manquement constaté et ne peuvent excéder, au cours d’une même année, 5 % des produits reçus, par l’établissement de santé ou le titulaire de l’autorisation, des régimes obligatoires d’assurance maladie au titre du dernier exercice clos ;
– le contrat peut, en outre, être résilié par l’agence régionale de santé en cas de manquement grave de l’établissement de santé ou du titulaire de l’autorisation à ses obligations contractuelles.
2. Il est nécessaire d’améliorer encore la performance des établissements de santé
a) Il existe des marges de productivité pour améliorer la performance des établissements de santé
En septembre 2009, le chapitre du rapport de la Cour des comptes sur l’application de la loi de financement de la sécurité sociale dédié à « l’organisation de l’hôpital » faisait déjà le constat de disparités importantes au sein de l’hôpital et d’un hôpital à l’autre pour des services de même nature, qui traduisaient une allocation non optimale des ressources et mettaient en évidence des marges de progression importantes en matière d’organisation et de rationalisation, c’est-à-dire de performance des établissements de santé.
Les conclusions de cette étude de la Cour des comptes sur l’incidence des facteurs organisationnels sur les coûts, selon lesquelles l’allocation des moyens n’est pas toujours optimale et des progrès sont possibles dans tous les établissements, restent pleinement d’actualité.
À cet égard, le rapport d’information n° 2556 de juin 2010 de la Mission d’évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS) « Hôpital public : mieux gérer pour mieux soigner », insistait également sur la nécessité d’« améliorer l’organisation et le fonctionnement interne des établissements afin d’améliorer la qualité du service médical rendu aux usagers et leur efficience médico-économique ».
b) Si des progrès ont été accomplis, l’exigence de performance des établissements reste insuffisamment prise en compte
● L’Agence technique de l’information sur l’hospitalisation participe déjà à la production d’indicateurs de qualité des soins
Créée par le décret n° 2000-1282 du 26 décembre 2000, l’Agence technique de l’information sur l’hospitalisation (ATIH) est chargée de participer à la production des indicateurs de qualité des soins et à la diffusion des résultats.
Le contrat d’objectifs et de performance 2011-2013, signé entre le ministère de la santé et l’agence en mai 2011, confie à cette dernière la mission « d’apporter un appui informationnel à l’amélioration de la performance des établissements de santé ».
À ce titre, elle est chargée de « participer à la production des indicateurs de qualité des soins et à la diffusion des résultats ».
● La loi dite « HPST » a créé une Agence nationale d’appui à la performance des établissements de santé et médico-sociaux
La loi dite « HPST » a institué une nouvelle Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP), groupement d’intérêt public constitué entre l’État, l’Union nationale des caisses d’assurance maladie (UNCAM), la Caisse nationale de solidarité pour l’autonomie (CNSA) et les fédérations représentatives des établissements de santé et médico-sociaux, qui a pour objet d’aider à améliorer le service rendu aux patients, à moderniser la gestion des établissements, à accroître leur performance et donc à maîtriser leurs dépenses.
Aux termes de l’article L. 6113-10 du code de la santé publique, l’agence a pour objet d’aider les établissements de santé et médico-sociaux à améliorer le service rendu aux patients et aux usagers, en élaborant et en diffusant des recommandations et des outils dont elle assure le suivi de la mise en œuvre, leur permettant de moderniser leur gestion, d’optimiser leur patrimoine immobilier et de suivre et d’accroître leur performance, afin de maîtriser leurs dépenses. À cette fin, dans le cadre de son programme de travail, elle peut procéder ou faire procéder à des audits de la gestion et de l’organisation de l’ensemble des activités des établissements de santé et médico-sociaux.
● Des indicateurs de qualité ont été mis en place dans les établissements publics
Partant du constat fait le 20 mai 2010 par la ministre de la santé, Mme Roselyne Bachelot, à l’occasion du salon « Hôpital expo » selon lequel « le premier critère de la performance, c’est la qualité, qui doit être l’impératif catégorique du fonctionnement des hôpitaux », la loi dite « HPST » a posé le principe de la publication obligatoire d’indicateurs de qualité à destination des usagers.
L’article L. 6144-1 du code de la santé publique prévoit en effet que, dans chaque établissement public de santé, la commission médicale d’établissement contribue à l’élaboration de la politique d’amélioration continue de la qualité et de la sécurité des soins ainsi que des conditions d’accueil et de prise en charge des usagers. Elle propose à cet effet au directeur un programme d’actions assorti d’indicateurs de suivi. L’établissement public de santé doit mettre à la disposition du public les résultats, publiés chaque année, d’indicateurs de qualité et de sécurité des soins. Cinq indicateurs relatifs aux infections nosocomiales et cinq indicateurs relatifs au dossier du patient ont ainsi été mis en place.
Lorsque le directeur général de l’agence régionale de santé constate le non-respect de ces dispositions, il peut prendre les mesures appropriées, notamment une modulation de la dotation relative aux missions d’intérêt général et d’aide à la contractualisation (MIGAC).
● Les contrats de retour à l’équilibre financier ne comportent pas toujours des mesures d’amélioration de la performance
Aujourd’hui, seuls les établissements ayant signé un contrat de retour à l’équilibre financier (CREF) disposent, de manière obligatoire dans leur contrat pluriannuel d’objectifs et de moyens, d’indicateurs relatifs à l’efficience de leur organisation.
Les contrats de retour à l’équilibre financier (CREF) ont été lancés en 2004 afin de permettre l’assainissement de la situation financière des établissements de santé, et, par voie de conséquence, faciliter la réforme de la tarification à l’activité (T2A). Les premiers contrats mis en place ont toutefois fait l’objet d’une évaluation sévère, notamment par un rapport (8) de l’Inspection des affaires sociales consacré au contrôle des contrats conclus par des hôpitaux « perdants » à la T2A.
Ce rapport pointe leur contenu insuffisant, beaucoup des mesures nécessaires au redressement durable des établissements semblant fréquemment absentes des contrats, qu’il s’agisse d’un diagnostic sur la performance médico-économique des services, d’objectifs de restructuration des sites, d’amélioration des outils de gestion ou de rétablissement de la capacité d’autofinancement par exemple.
Il indique ainsi que « la mission a constaté que les contrats ne comportent pas toujours des mesures d’amélioration de la performance médico-économique. Trop souvent, ils laissent de côté les questions d’organisation des services de soins, et notamment de l’organisation du travail des praticiens hospitaliers. Beaucoup de CREF renvoient ces mesures aux CPOM, mais les CPOM eux-mêmes sont décevants en la matière ».
3. Le dispositif proposé
L’article 45 insère un nouvel alinéa après le deuxième alinéa de l’article L. 6114-3 du code de la santé publique, dont l’objet est de fixer des objectifs de performances dans les contrats pluriannuels d’objectifs et de moyens.
Il convient de souligner que cette préoccupation d’intégrer, au sein des CPOM, des objectifs de performances, n’est pas totalement absente du dispositif actuel. En effet, l’article L. 6114-3 dispose déjà que les contrats « définissent des objectifs en matière de qualité et de sécurité des soins et comportent les engagements d’amélioration de la qualité et de la sécurité des soins » et qu’ « ils intègrent des objectifs de maîtrise médicalisée des dépenses, et d’évolution et d’amélioration des pratiques ».
Le projet de loi fait référence à des objectifs « établis à partir d’indicateurs de performance ». Conformément aux pratiques habituelles en matière de contrôle de gestion, la réalisation de ces objectifs sera donc appréciée au regard des résultats d’indicateurs prédéfinis et rendus publics chaque année par les établissements de santé.
Il est précisé que ces indicateurs seront relatifs « aux conditions de gestion des établissements, de prise en charge des patients et d’adaptation aux évolutions du système de santé ».
Vu le caractère multidimensionnel de la performance, le choix de ces indicateurs ne sera pas facile. L’exposé des motifs indique, à titre indicatif, que ces objectifs pourraient être « le taux d’occupation des plateaux techniques, le taux de chirurgie ambulatoire, la durée moyenne de séjour, etc. ».
De façon plus détaillée, l’étude d’impact précise que les thématiques identifiées pour ces indicateurs sont, à ce stade, les suivantes :
– la gestion des lits et la réduction des inadéquations hospitalières : indice de performance de la durée moyenne de séjour en service de médecine, chirurgie ou obstétrique (réflexion en cours sur la faisabilité d’élaborer un indicateur
IP-DMS (9) ciblé sur les populations âgées) ;
– l’optimisation des plateaux techniques : taux d’occupation des salles d’intervention (bloc opératoire), des salles d’IRM et des salles de scanner et/ou ICR (10) par salle d’intervention/IRM/scanner ;
– le développement de la chirurgie ambulatoire : taux de chirurgie ambulatoire, taux des dix-huit gestes marqueurs en chirurgie ambulatoire ;
– la coordination ville-hôpital : délai de transmission du courrier de sortie au médecin traitant.
Le projet de loi précise que la liste de ces indicateurs sera fixée par décret. On peut s’interroger sur l’absence de la Haute Autorité de santé (HAS) dans ce dispositif, ne serait-ce que qu’au travers d’un avis, dans la mesure où celle-ci est engagée depuis plusieurs années, en coopération avec le ministère de la santé, dans la généralisation d’indicateurs de qualité, que ce soit par exemple avec le tableau de bord des infections nosocomiales ou par l’intermédiaire de la mise en ligne de « Platines », plate-forme d’informations sur les établissements de santé. Il semble donc qu’elle pourrait donc utilement être associée à cet objectif de généralisation d’indicateurs de performance dans les contrats pluriannuels d’objectifs et de moyens.
Le nouvel article L. 6114-3-1 dispose par ailleurs que l’absence de publicité des résultats des indicateurs, comme le non respect des objectifs de performances, est susceptible de conduire le directeur général de l’agence régionale de santé à appliquer le dispositif de sanctions financières prévu au septième alinéa de l’article L. 6114-1. Comme on l’a vu, ce dispositif prévoit, sans préjudice des dispositions de l’article L. 162-22-18 du code de la sécurité sociale qui organise un contrôle externe et a posteriori de la production des informations médico-administratives destiné à s’assurer de la qualité et de la fiabilité des informations produites à des fins de facturation des prestations d’hospitalisation dans le cadre de la tarification à l’activité, des pénalités financières plafonnées en cas d’inexécution partielle ou totale des engagements pris dans le contrat pluriannuel.
Dans la mesure où l’article L. 6144-1 du code de la santé publique prévoit déjà que le directeur général de l’agence régionale de santé peut moduler la dotation relative aux missions d’intérêt général et d’aide à la contractualisation des établissements publics de santé en cas de non respect d’indicateurs de qualité et de sécurité des soins, on peut s’interroger sur la façon dont ces deux sanctions prévues en cas de non respect d’objectifs de performance s’articuleront à l’avenir pour les établissements publics de santé.
Au regard de l’approfondissement de méthodes de gestion par objectifs mis en place par l’article 35, il sera en tout état de cause vraisemblablement nécessaire de renforcer les équipes des ARS et des établissements de santé avec des compétence de haut niveau dans les domaines financier, du contrôle de gestion et de la performance médico-économique.
D’après l’étude d’impact, « la mesure proposée constituera un levier d’économies significatives par la performance qu’elle exigera des établissements de santé. Elle génèrera par ailleurs des économies dans le cadre du dispositif de sanction financière prévu à l’article L. 6114-1 qui peut être activé par le directeur général de l’ARS en cas de manquement aux objectifs. Ces économies ont été prises en compte dans la construction de l’ONDAM hospitalier à hauteur de 10 millions d’euros en 2012 ».
*
La Commission est saisie des amendements identiques AS 86 de M. Dominique Tian et AS 257 de Mme Marisol Touraine, tendant à supprimer l’article 35.
M. Dominique Tian. L’article 35 tend à rendre possibles des sanctions en cas de non-respect des objectifs de performance des établissements de santé. Cela me semble prématuré dans la mesure où le dispositif est encore expérimental.
M. Jean Mallot. L’hôpital public doit être performant, nous en sommes tous d’accord. Mais aujourd'hui seuls les établissements qui ont signé un contrat de retour à l’équilibre financier doivent mentionner dans leur contrat pluriannuel d’objectifs et de moyens (CPOM) des indicateurs de l’efficience de leur organisation. Aux termes de l’article 35 du projet, tous les CPOM devraient contenir des objectifs en termes de gestion des lits, de durée de séjour, d’organisation des plateaux techniques, etc., et les établissements seraient susceptibles de subir des sanctions financières en cas de manquement.
Ainsi, l’étude d’impact précise : « La mesure proposée constituera un levier d’économies significatives par la performance qu’elle exigera des établissements de santé. Elle générera par ailleurs des économies dans le cadre du dispositif de sanction financière prévu à l’article L. 6114-1 qui peut être activé par le directeur général de l’agence régionale de santé en cas de manquement aux objectifs. Ces économies ont été prises en compte dans la construction de l’ONDAM hospitalier à hauteur de 10 millions d’euros en 2012. »
Bref, l’article ne vise pas tant à améliorer la performance des hôpitaux qu’à récupérer 10 millions d’euros sur le dos des hôpitaux publics. Et il aura pour inconvénient d’assimiler une fois de plus, dans l’esprit des gens, l’idée de performance et l’idée de rationnement. Nous proposons donc sa suppression.
M. Jean-Pierre Door, rapporteur. Avis défavorable. En 2009, le rapport de la Cour des comptes sur l’organisation de l’hôpital avait mis en évidence d’importantes marges de progression en matière d’organisation et de rationalisation, c’est-à-dire de performance des établissements de santé. L’article 35 permettra de fixer des objectifs pour ce qui est des indicateurs de performance : taux d’occupation des plateaux techniques, taux de chirurgie ambulatoire, durée moyenne de séjour... Tout cela, en effet, est susceptible de générer quelques économies dans le cadre fixé par le directeur général de l’agence régionale de santé. S’il y a manquement, il peut y avoir des sanctions financières.
Certes, on pourrait imaginer d’instaurer, face à ce malus, un système de bonus…
M. Jean Mallot. Ce n’est pas ce qui est prévu !
M. Jean-Pierre Door, rapporteur. Quoi qu’il en soit, cet article est très intéressant et il suit les recommandations de la Cour des comptes.
La Commission rejette les amendements AS 86 et AS 257.
Les amendements AS 346 de Mme Jacqueline Fraysse, AS 64 et AS 65 de Mme Anny Poursinoff ne sont pas défendus.
Elle examine ensuite, en discussion commune, les amendements AS 437 et AS 474 de M. Jean-Pierre Door, rapporteur, AS 30 de M. Jean-Marie Rolland, AS 87, AS 88 et AS 89 de M. Dominique Tian, AS 119 de Mme Valérie Boyer, AS 191 de M. Jean-Luc Préel, et AS 494 de M. Yves Bur.
M. Dominique Tian. Mes amendements sont défendus.
M. Yves Bur. De même mon amendement AS 494.
Mme Catherine Lemorton. Il rend la loi bavarde. Ce qu’il ajoute – « dans le respect de la déontologie des professions de santé » – est une évidence !
M. Jean-Pierre Door, rapporteur. Avis défavorable sur les amendements AS 87 et AS 88, et favorable à l’amendement AS 494.
Mon amendement AS 474 est de précision rédactionnelle. Quant à l’amendement AS 437, il vise à ce que la Haute Autorité de santé et l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP) soient associées à l’objectif de généralisation d’indicateurs de performance dans les CPOM. En outre, la consultation des fédérations hospitalières publiques et privées pourrait être de nature à faciliter l’acceptation de la mesure.
Si cet amendement était adopté, les amendements AS 89, AS 191, AS 119 et AS 30 seraient satisfaits.
La Commission rejette successivement les amendements AS 87 et AS 88.
Elle adopte l’amendement AS 494.
Elle adopte ensuite l’amendement rédactionnel AS 474, puis l’amendement AS 437.
En conséquence, les amendements AS 89 de M. Dominique Tian, AS 191 de M. Jean-Luc Préel, AS 119 de Mme Valérie Boyer et AS 30 de M. Jean-Marie Rolland tombent.
M. Jean-Luc Préel. Il y a un peu de filouterie, monsieur le rapporteur, à avoir placé votre amendement dans la liasse de manière à ce que son adoption fasse tomber ceux de vos collègues.
La Commission adopte l’amendement rédactionnel AS 475 du rapporteur.
Suivant l’avis défavorable du rapporteur, elle rejette successivement les amendements AS 90, AS 91 et AS 92 de M. Dominique Tian.
Puis elle adopte l’article 35 modifié.
Les amendements AS 81, AS 93 et AS 95 de M. Dominique Tian et AS 128 et AS 131 de Mme Valérie Boyer ne sont pas défendus.
La Commission examine l’amendement AS 185 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Face à l’impératif de maîtrise des dépenses hospitalières, la régulation par les prix au niveau national s’ajoute à une régulation par les volumes. Or les pouvoirs publics, comme les agences régionales de santé, chargées de mettre en œuvre les objectifs quantifiés de l’offre de soins (OQOS), reconnaissent l’inefficacité d’un dispositif uniquement arithmétique. L’amendement propose d’instaurer une dérogation au système d’objectifs quantifiés, en contrepartie de l’engagement d’une démarche tendant à évaluer la pertinence des actes et des hospitalisations.
M. Jean-Pierre Door, rapporteur pour l’assurance maladie et les accidents du travail. Avis défavorable. Loin d’être déterminés de manière automatique, les objectifs quantifiés font l’objet de débats contradictoires entre l’établissement et l’agence régionale de santé.
La Commission rejette l’amendement AS 185.
Elle est saisie de l’amendement AS 258 de Mme Marisol Touraine.
Mme Catherine Lemorton. Depuis 2002, les établissements publics de santé développent régulièrement leurs activités en médecine, chirurgie et obstétrique, avec des tarifs opposables, ce qui n’est pas le cas des établissements privés. L’amendement propose d’apprécier l’évolution de leur activité au regard des missions de service public qu’ils assurent, notamment en termes d’accès aux soins à tarifs opposables.
Faut-il rappeler que l’enveloppe des missions d’intérêt général et d’aide à la contractualisation (MIGAC) a été gelée, alors même qu’elle permet aux établissements publics d’assurer leur mission, notamment en accueillant les plus démunis ? Actuellement, ceux-ci n’ont pas accès aux établissements privés, même à ceux auxquels ont été déléguées des missions de service public pour pallier une carence territoriale dans une spécialité.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Ces dispositions figurent déjà dans l’article L. 6114-2 du code de la santé publique.
M. Denis Jacquat. Lors de l’examen de la loi « HPST », nous avons émis un avis très favorable à l’égard de la politique d’éducation thérapeutique du patient (ETP). Il serait bon de faire le point sur les crédits qui lui ont été attribués à travers les MIGAC.
La Commission rejette l’amendement AS 258.
Elle examine l’amendement AS 451 de M. Yves Bur.
M. Yves Bur. Il s’agit de rétablir la possibilité d’ajuster les prix par rapport aux tarifs des examens de biologie médicale, dans le cadre d’une convention entre les laboratoires de biologie médicale et les établissements de santé, les caisses d’assurance maladie et d’autres laboratoires. La mesure permettra de réaliser des économies substantielles.
M. Jean-Pierre Door, rapporteur. Avis défavorable. L’amendement tend à réformer l’ordonnance de janvier 2010 relative à la biologie, particulièrement complexe, alors même que toutes les concertations nécessaires avec les biologistes n’ont peut-être pas encore eu lieu.
La Commission rejette l’amendement AS 451.
Article additionnel après l’article 35
Missions de l’Observatoire économique de l’hospitalisation publique et privée
La Commission étudie l’amendement AS 440 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Les membres de l’Observatoire économique de l’hospitalisation publique et privée ont souhaité que celui-ci soit pérennisé, son fonctionnement amélioré et ses missions enrichies. L’amendement vise à transposer ces orientations dans la loi, ce qui facilitera le suivi des dépenses hospitalières publiques et privées, ainsi que l’analyse conjoncturelle de l’activité.
La Commission adopte l’amendement AS 440.
Elle en arrive à l’amendement AS 182 de M. Jean-Luc Préel.
M. Jean-Luc Préel. La loi de financement pour 2006 avait intégré les créations et fermetures d’établissements et les changements juridiques et financiers parmi les éléments constitutifs de la fixation de l’objectif quantifié national (OQN) pour les établissements de soins de suite et réadaptation, ainsi que de psychiatrie. En supprimant les éléments qui servent à fixer cet objectif, la loi de financement pour 2009 a contredit la volonté du Parlement de fonder le plus précisément possible sa fixation. L’amendement propose donc de les rétablir.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Dans un souci de sécurité juridique, il ne convient pas de revenir sur les modifications introduites en 2009.
M. Jean-Luc Préel. On peut revenir en arrière quand on a fait une erreur !
M. Jean-Pierre Door, rapporteur. La mesure adoptée en 2009 vise à prévenir des risques de contentieux.
La Commission rejette l’amendement AS 182.
Elle examine l’amendement AS 262 de Mme Marisol Touraine.
M. Michel Issindou. L’amendement va dans le sens de la transparence, puisqu’il propose d’intégrer les honoraires médicaux dans le tarif de séjour des établissements privés. Actuellement, le tarif de séjour en hôpital public comprend tout, alors que, dans le privé, les honoraires sont soumis aux résultats de la négociation conventionnelle. Dans son rapport de 2010, la Cour des comptes note que la distorsion de tarification rend toute comparaison entre les deux secteurs très difficile.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Le rapport de 2011 au Parlement sur la convergence intersectorielle montre que les honoraires des médecins libéraux en établissement sont déjà pris en compte pour le calcul de l’écart salarial entre le secteur public et le secteur privé. En outre, si l’on intègre les honoraires dans les tarifs, on aboutit dans le cadre d’une enveloppe fermée, à une profonde remise en question des conditions de l’exercice libéral de la médecine. Il n’est pas possible de s’engager dans cette voie.
La Commission rejette l’amendement AS 262.
Article additionnel après l’article 35
Amélioration du dispositif de régulation des produits de santé financés en sus des prestations d’hospitalisation
Elle étudie l’amendement AS 439 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Pour améliorer la régulation des produits de santé financés en sus des prestations d’hospitalisation, l’amendement propose de dissocier le suivi des dépenses de médicaments de celles des dispositifs médicaux implantables. D’autre part, dans un souci de simplification et d’efficience, il tend à améliorer l’articulation de la régulation de la liste en sus, avec celle du contrat de bon usage du médicament et des produits de santé.
La Commission adopte l’amendement AS 439.
Article additionnel après l’article 35
Fusion des rapports relatifs à la tarification à l’activité
La Commission en vient à l’amendement AS 441 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Je propose de réunir en un seul rapport les données qui figurent actuellement dans trois rapports séparés, portant, le premier sur la tarification à l’activité, le deuxième, sur le bien-fondé du périmètre des MIGAC, et le troisième sur l’avancement du processus de convergence. Cette mesure de simplification donnera une vision plus cohérente des actions menées en terme de financement des établissements de santé.
La Commission adopte l’amendement AS 441.
La Commission est saisie de l’amendement AS 23 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Il s’agit d’apporter plus de clarté à l’appréciation du mécanisme de convergence. L’alignement des tarifs publics sur la somme des tarifs cliniques et des honoraires médicaux est très complexe. Les honoraires étant calculés sur une base propre – celle de la nomenclature – et non sur celle des groupes homogènes de séjour (GHS), il est impossible en pratique de garantir l’égalité des montants facturés. De plus, les honoraires et les tarifs étant fixés en application de règles distinctes, il n’est pas possible de maintenir leur égalité dans le temps.
L’amendement vise donc à rémunérer chaque séjour dans un établissement public sur la base de deux GHS, calculé l’un sur les frais de séjour correspondant aux dépenses hors honoraires des cliniques, l’autre sur la base des coûts réels moyens des seuls établissements publics correspondant au champ couvert par les honoraires médicaux et les services médico-techniques. La distinction entre ces deux masses permettra de mieux apprécier l’activité médicale réelle de chaque établissement.
M. Jean-Pierre Door, rapporteur. Avis défavorable. L’amendement, loin de simplifier le système de la tarification à l’activité, le rend au contraire plus complexe. En outre, il ne facilite pas la convergence, puisqu’il distingue deux types de GHS. Leur nombre total étant 2 300, il faudrait prendre en compte 4 600 GHS, ce qui semble impossible.
La Commission rejette l’amendement AS 23.
Article additionnel après l’article 35
Prescription pour le paiement aux établissements de santé des prestations de l’assurance maladie
La Commission en vient à l’amendement AS 487 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Dans un souci de simplification, je propose de fixer à un an, à compter du premier jour du trimestre suivant celui auquel se rapporte la prestation, le délai pour l’émission et la rectification des données de facturation des établissements de santé tarifés à l’activité. On corrigerait ainsi l’incertitude qui entache aujourd’hui le constat de réalisation des sous-objectifs de l’ONDAM.
La Commission adopte l’amendement AS 487.
La Commission examine les amendements identiques AS 266 de Mme Marisol Touraine et AS 362 de Mme Jacqueline Fraysse.
Mme Martine Carrillon-Couvreur. Nous proposons de supprimer le dispositif de convergence tarifaire dans les unités de soins longue durée (USLD). Depuis janvier 2010, leurs lits ont été confirmés dans leur vocation sanitaire, à la suite de la partition qui s’est étalée sur 2007, 2008 et 2009. La convergence ne se justifie pas, dans la mesure où les personnes âgées hospitalisées en USLD sont des malades ne pouvant pas être hébergées en établissement d’hébergement pour personnes âgées dépendantes (EHPAD). Réduire les moyens des USLD conduira à licencier les personnels soignants et compromettra les possibilités d’hospitalisation des patients dans les territoires, ce qui mettra en difficulté toute la filière gériatrique.
M. Jean-Pierre Door, rapporteur. Avis défavorable. L’article L. 174-6, que cite l’amendement, dispose que le montant des dépenses afférentes aux soins dans les USLD est déterminé par le directeur général de l’agence régionale de santé après avis du président du conseil général, et que les ministres de la santé et de la sécurité sociale peuvent fixer annuellement les tarifs plafonds ou leurs règles de calcul pour les unités ou les centres de soin de longue durée, tout comme les règles qui permettent de ramener les tarifs pratiqués au niveau des tarifs plafonds. Il est important de maintenir le dispositif actuel de convergence, que l’amendement vise à supprimer.
Mme Jacqueline Fraysse. L’amendement AS 362 vise également à supprimer le dispositif de convergence, puisque les établissements publics et privés ne remplissent pas les mêmes missions et n’accueillent pas les mêmes publics.
La Commission rejette les amendements AS 266 et AS 362.
Elle en arrive à l’amendement AS 22 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Dans un souci de transparence, je propose d’effectuer un bilan du processus d’expérimentation de la procédure de facturation dérogatoire. Ce document est essentiel, dans la mesure où les établissements dits « ex OQN » (objectif quantifié national) sont passés en facturation individuelle, celle des établissements « ex DG » (dotation globale) ayant été conçue de façon dérogatoire selon un mécanisme différent. En outre, l’application de la procédure dérogatoire, qui devait initialement s’appliquer à la seule année 2005, a été repoussée au 31 décembre 2008, puis au 1er juillet 2011, et enfin au 1er janvier 2013.
M. Jean-Pierre Door, rapporteur. La demande est légitime, mais elle est satisfaite par le deuxième alinéa de l’article 64 de la loi de financement pour 2011. Si nous ne disposons pas encore du premier bilan de son application, c’est simplement parce que le décret n’a été pris qu’au mois d’août.
L’amendement AS 22 est retiré.
La Commission examine les amendements identiques AS 261 de Mme Marisol Touraine et AS 360 de Mme Jacqueline Fraysse.
M. Jean Mallot. La loi de financement pour 2010 a repoussé la convergence intersectorielle de 2012 à 2018. Les modalités de détermination des coûts des séjours et des actes sont extrêmement différentes dans les établissements publics et privés, qui n’ont d’ailleurs pas la même vocation. En 2006, l’Inspection générale des affaires sociales (IGAS) a demandé que les missions de service public, qui pèsent lourdement sur le financement des établissements de santé, fassent l’objet d’une étude. Autant de raisons de refuser la convergence tarifaire entre les hôpitaux publics et les cliniques privées.
Mme Jacqueline Fraysse. La convergence tarifaire, contestable sur le fond, s’avère de surcroît inapplicable, en particulier entre des structures qui n’ont ni les mêmes missions, ni les mêmes publics.
M. Jean-Pierre Door, rapporteur. Avis défavorable. On retrouve le clivage entre la gauche, qui refuse la convergence intersectorielle, et la droite, qui la souhaite. Je rappelle à Jean Mallot que le Haut Conseil pour l’avenir de l’assurance maladie, où siègent des membres de son groupe, n’a pas contesté le principe de la convergence.
M. Jean Mallot. Caricature ! La contestation de la convergence est portée par la Fédération hospitalière de France, présidée encore récemment par Jean Leonetti, qui ne passe pas pour un homme de gauche.
Mme Catherine Lemorton. Dans son avis n° 2011-3, le comité d’alerte sur l’évolution des dépenses d’assurance maladie pointe le risque de dépasser l’ONDAM pour l’activité hospitalière, si celle-ci augmente en 2012, comme cela s’est produit chaque année depuis 2009. Il observe que « ce dépassement, s’il se poursuivait, pourrait être compensé jusqu’à un certain point par les mises en réserve de dotations qui devraient s’élever à 515 millions au moins en 2012. » Autant dire qu’une fois encore, les dotations n’iront pas où elles devraient aller !
La Commission rejette les amendements AS 261 et AS 360.
Elle est saisie de l’amendement AS 24 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Il s’agit toujours de rendre plus transparente la convergence entre les tarifs des hôpitaux et des cliniques. Pour les aligner, il faut compenser intégralement la perte de revenus pour les établissements publics, par des crédits dédiés sous forme d’une dotation de convergence. On garantira ainsi aux établissements leur niveau de ressources. Toute activité supplémentaire générée à compter de la date de l’application de la mesure sera facturée au tarif unique, afin d’isoler la masse financière allouée à l’accroissement de l’activité. La remise en cause des écarts entre les revenus issus de l’histoire propre à chaque secteur et ceux que génère l’activité nouvelle ne peut être que très progressive. L’alignement des tarifs de séjour public sur ceux du secteur privé se traduit en effet par une réduction des ressources de plus de 7 milliards, qui seront compensés sous la forme d’une dotation de convergence.
Mme Catherine Lemorton. Jean-Marie Rolland est passé à gauche !
M. Jean-Pierre Door, rapporteur. Avis défavorable. L’amendement part du principe que les tarifs des cliniques privées, identifiées comme les plus efficientes, seraient la seule cible de convergence, alors que la loi de financement pour 2011 a changé la définition de la cible, qui fait désormais converger vers le tarif le plus bas, qu’il s’agisse ou non de celui des établissements privés.
Mme Catherine Lemorton. Pourtant, la Fédération de l’hospitalisation privée (FHP) multiplie les campagnes de publicité prétendant que le secteur privé est moins cher que l’hôpital ! La puissance publique ferait bien de veiller à la cohérence des messages qu’elle laisse diffuser.
M. Jean-Pierre Door, rapporteur. Les campagnes publicitaires, surtout si elles sont le fait d’établissements privés, ne nous regardent pas…
Mme Catherine Lemorton. C’est tout le problème !
La Commission rejette l’amendement AS 24.
Elle aborde l’amendement AS 25 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Il convient de poursuivre les études permettant d’évaluer la pertinence de la dotation de convergence. Cette dotation représente une enveloppe provisoire, ses ressources ayant vocation à être transférées vers les MIGAC ou à être réintégrées, pour la part correspondant à un strict écart de productivité, dans l’enveloppe « tarifs » au profit des établissements publics et privés, ou remises à la disposition de l’ONDAM.
M. Jean-Pierre Door, rapporteur. Avis défavorable. L’amendement suppose que la convergence est déjà effective, alors qu’elle n’interviendra qu’en 2018.
M. Jean Mallot. Je suis heureux d’entendre Jean-Marie Rolland, après M. Jean Leonetti, développer des arguments identiques aux nôtres, ce qui confirme qu’il existe un débat au sein de l’UMP sur l’opportunité de la convergence.
La Commission rejette l’amendement AS 25.
Elle examine l’amendement AS 94 de M. Dominique Tian.
M. Dominique Tian. Même si l’application de la convergence a été repoussée à 2018, le Gouvernement s’est engagé en 2010 à une convergence ciblée. L’amendement propose qu’on avance dans ce sens.
M. Jean-Pierre Door, rapporteur. Défavorable. La convergence ciblée ne peut être menée à marche forcée. Des études ayant pointé des écarts de coûts, la Cour des comptes a signalé l’urgence de procéder à des arbitrages. C’est seulement quand nous saurons ceux qu’envisage le ministre que nous pourrons nous orienter vers une convergence ciblée.
M. Jean Mallot. La majorité a des états d’âme : elle cherche par tous les moyens à éviter, à cibler ou à travestir la convergence, qu’elle ne juge en fait ni possible ni souhaitable !
M. Guy Lefrand. Le rapporteur me semble faire preuve de cohérence, puisqu’il refuse et l’immobilisme et la précipitation. J’approuve cette position médiane.
La Commission rejette l’amendement AS 94.
Article additionnel après l’article 35
Report de l’application de la tarification à l’activité aux ex-hôpitaux locaux
La Commission est saisie de l’amendement AS 438 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Cet amendement tend à reporter l’application de la T2A aux ex-hôpitaux locaux au 1er mars 2013, afin d’assurer leur pérennité et de prendre en compte leurs spécificités dans le modèle de financement.
M. Jean Mallot. Une fois de plus, la majorité est embarrassée par la convergence qu’elle ne veut pas abandonner idéologiquement, mais qu’elle ne sait pas mettre en œuvre. La position médiane exposée par Guy Lefrand a volé en éclats avec les propos du rapporteur.
La gauche, quant à elle, a la volonté de restaurer un véritable service public hospitalier, mis à mal par l’hôpital entreprise voulu par Mme Bachelot.
M. Guy Lefrand. J’ai simplement voulu faire preuve de pragmatisme face à l’idéologie.
La Commission adopte l’amendement AS 438.
La Commission est saisie de l’amendement AS 26 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Le modèle de convergence actuel compare les montants payés, tous payeurs confondus, c’est-à-dire en incluant les dépassements, alors que le taux de prise en charge par le régime obligatoire n’est pas le même.
C’est pourquoi, dans l’attente de la mise en place du secteur optionnel, si le processus de convergence est orienté vers les tarifs les plus bas, il convient de préciser que ces derniers sont calculés sur la base du taux de prise en charge par le régime obligatoire d’assurance maladie.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Il n’y a pas lieu de revenir sur ce qui a été stabilisé l’an dernier.
M. Jacques Domergue. Les dépassements d’honoraires doivent être inclus dans le processus de convergence, sinon, le système ne sera ni transparent ni équitable.
M. Jean Mallot. Cette déclaration vaut soutien rétrospectif à notre amendement AS 262. Cela mérite une seconde délibération !
M. Jean-Pierre Door, rapporteur. Les ministères travaillent actuellement sur le périmètre de la convergence, y compris s’agissant des groupes homogènes de séjour.
La Commission rejette l’amendement AS 26.
Elle examine ensuite les amendements identiques AS 34 de M. Jean-Marie Rolland, AS 125 de Mme Valérie Boyer, et AS 195 de M. Jean-Luc Préel.
M. Jean-Marie Rolland. Des perspectives de nouveaux modes de financement pour les activités de psychiatrie et les soins de suite et de réadaptation (SSR) des établissements de santé avaient été introduites dans le cadre d’une expérimentation devant prendre fin au 31 décembre 2011. Il semble nécessaire de prolonger la période d’expérimentation d’au moins deux ans pour permettre la conduite des expérimentations préalables aux réformes tarifaires.
Mme Valérie Boyer. Le ministère de la santé a indiqué, en effet, que le projet d’engager une première phase en 2012 sur les molécules onéreuses et sur quelques missions d’intérêt général était reporté à la suite d’un arbitrage gouvernemental. Je propose donc de proroger la période d’expérimentation d’au moins deux ans, afin de permettre la poursuite des travaux préparatoires, notamment pour la conduite des expérimentations préalables aux réformes tarifaires.
Par ailleurs, le « point IVA » (indice de valorisation de l’activité en SSR) n’a fait l’objet d’aucune amélioration technique depuis trois ans, au nom de la « mise en place de la T2A en SSR en 2012 ». C’est pourquoi je propose d’orienter l’évolution des dotations annuelles de financement sur la base d’un taux directeur national tenant compte de l’évolution des salaires et des prix.
M. Jean-Luc Préel. Les perspectives de nouveaux modes de financement des activités de psychiatrie et de soins de suite et de réadaptation des établissements de santé avaient été introduites sur le fondement de l’article 77 de la loi de financement pour 2007.
L’élaboration technique nécessaire n’ayant pu être mise en place, il faut proroger la période d’expérimentation.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Il n’est pas souhaitable de retarder le passage à la tarification à l’activité, prévu au 1er janvier 2013.
D’ailleurs, le rapport du Gouvernement sur la T2A montre que l’ensemble des travaux préparatoires menés en concertation avec les fédérations et les établissements du secteur permettra d’atteindre l’objectif du passage effectif de la T2A en soins de suite et de réadaptation en 2013.
S’agissant du « point IVA », il conviendra d’interroger le ministre sur les modalités permettant de continuer l’application de ce modèle intermédiaire.
M. Jean Mallot. Après avoir tenté de remettre en cause la convergence intersectorielle, la majorité souhaite reporter l’application de la T2A, d’abord pour les ex-hôpitaux locaux, ensuite pour les activités de psychiatrie et de soins de suite et de réadaptation. En réalité, elle mesure la complexité et les effets pervers de la T2A, et reporte sa mise en place pour des raisons électorales !
M. Guy Lefrand. Le programme du parti socialiste ne mentionne-t-il pas le retour au budget global ?
La Commission rejette les amendements AS 34, AS 125 et AS 195.
Elle est saisie des amendements identiques AS 20 de M. Jean-Marie Rolland et AS 82 de M. Dominique Tian.
M. Jean-Marie Rolland. Afin de mettre en place un nouveau mode de financement des activités de soins de suite et de réadaptation, je propose une étude nationale de coûts fondée sur une échelle commune entre les secteurs hospitaliers public et privé à compter du 1er janvier 2012.
En effet, dans ces activités, les prises en charge sont identiques entre les établissements, quel que soit leur statut. Depuis le 17 avril 2008, un cadre réglementaire unique régit les conditions d’implantation et les conditions techniques de fonctionnement des établissements de santé sans distinction de statut, et les profils des patients sont identiques, quelle que soit la nature de l’établissement qui les accueille.
M. Dominique Tian. En l’occurrence, la survie des établissements est en jeu. Une telle étude s’impose donc.
M. Jean-Pierre Door, rapporteur. Ces amendements sont satisfaits. Depuis 2009, des données sur les coûts dans les deux secteurs sont disponibles selon une méthodologie commune. En outre, l’année 2009 a marqué l’entrée effective du champ des soins de suite et de réadaptation dans l’étude nationale de coûts à méthodologie commune (ENCC) : cet échantillon comprend, pour le champ SSR, 31 établissements publics et 20 établissements privés.
Les amendements AS 20 et AS 82 sont retirés.
La Commission est saisie des amendements identiques AS 79 de M. Dominique Tian et AS 21 de M. Jean-Marie Rolland.
M. Dominique Tian. Cet amendement, qui porte sur les soins de suite et de réadaptation, prévoit qu’un objectif des dépenses d’assurance maladie commun aux activités est défini chaque année.
M. Jean-Pierre Door, rapporteur. Avis défavorable. On ne peut anticiper sur une réforme du financement des activités de soins de suite et de réadaptation qui, pour des raisons techniques, ne pourra pas intervenir avant le 1er janvier 2013.
Les amendements AS 79 et AS 21 sont retirés.
Article 36
(art. L. 1432-6, L. 1433-1, L. 1434-6, L. 1435-4, L. 1435-8 à L. 1435-11 [nouveaux] et L. 6323-5 du code de la santé publique ;
art. L. 162-45 et L. 221-1-1 du code de la sécurité sociale ; art.40 de la loi de financement de la sécurité sociale pour 2011)
Création d’un Fonds d’intervention régional
Le présent article a pour objet de réunir dans un nouveau fonds, le Fonds d’intervention régional (FIR), des crédits et dotations déjà existants au titre des actions des agences régionales de santé, afin de dégager des marges d’action régionales et d’inciter ces dernières à optimiser la dépense. L’annexe VII du projet de loi indique ainsi qu’« en mettant à la disposition des agences des ressources partiellement fongibles entre les diverses interventions, la création de ce fonds renforcera l’efficacité des ARS dans la réduction des inégalités sociales et territoriales de santé ».
1. Les agences régionales de santé disposent aujourd’hui de leviers financiers limités
a) Les agences ont un positionnement large et transversal
Créées par la loi n° 2009-879, dite « HPST », portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires, et mises en place le 1er avril 2010, les ARS ont vocation à devenir des acteurs majeurs de la politique de santé au niveau régional.
Elles ont pour mission de renforcer l’efficacité collective du système de santé. En tant qu’interlocuteur unique régional, l’agence doit offrir aux professionnels de santé des procédures plus simples, assurer aux patients un égal accès aux soins, et garantir une meilleure coordination entre professionnels de santé et entre établissements de santé et médico-sociaux.
Leur domaine d’intervention est très large puisqu’il englobe la totalité de l’offre de soins, y compris le secteur médico-social, ainsi que la dimension préventive.
À ce titre, elles sont ordonnateurs de la part régionalisée des crédits du Fonds d’intervention pour la qualité et la coordination des soins (FIQCS), qui a pour mission de pallier certaines défaillances de l’organisation des soins (déficit d’offre, coordination entre différents professionnels ou secteurs, amélioration de la qualité des soins de ville) Les missions du fonds sont détaillées au commentaire de l’article 46 (cf. infra).
Actuellement, il est largement régionalisé, la part des dépenses gérée au niveau national étant constituée essentiellement des charges relatives au chantier du dossier médical personnel (DMP). La part des dépenses régionalisées se décomposent en une sous enveloppe dédiée aux expérimentations liées à l’amélioration de la qualité des soins de ville et une sous enveloppe concernant principalement des réseaux et secondairement des dépenses liées à la permanence des soins.
Les ARS sont également ordonnateurs de la part régionalisée des crédits du Fonds d’intervention et du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP), qui a un rôle de levier dans la modernisation des établissements de santé en subventionnant leurs investissements et leurs actions d’accompagnement social. Les missions du FMESPP sont détaillées au commentaire de l’article 46 (cf. infra).
Ce fonds est quant à lui dans une situation de forte déconcentration des crédits, puisque les crédits d’investissement et ceux d’une partie des aides à l’accompagnement des ressources humaines sont accordés aux régions sur la base de critères objectifs populationnels ou d’effectifs.
Comme le souligne le rapport de juillet 2011 au Parlement du comité d’évaluation de la réforme de la gouvernance des établissements de santé présidé par M. Jean-Pierre Fourcade, « un facteur majeur du succès de l’action des ARS sera les marges financières dont elles disposeront pour orienter le fonctionnement du système de santé dans leur région ».
Or, force est de constater, comme le fait remarquer le rapport précité, qu’« une tentation constante de l’administration centrale du ministère de la santé consiste à orienter strictement les moyens mis à la disposition des régions ».
De la même façon, le rapport d’information n° 686 de juin 2011 de M. Jean-Jacques Jégou, fait au nom de la commission des finances du Sénat sur les missions d’intérêt général et d’aide à la contractualisation (« Les MIGAC : un enjeu à la croisée des réformes du secteur hospitalier ») soulignait que « les marges de manœuvre des agences régionales dans l’allocation des crédits aux établissements de santé sont réduites ».
b) L’organisation actuelle n’est pas cohérente avec les objectifs de responsabilisation et de transversalité des agences
Analysant le système de santé antérieur à la mise en place des ARS dans un rapport d’information (11) de février 2008 en conclusion des travaux de la mission d’information sur les agences régionales de santé, notre collègue Yves Bur soulignait déjà que « le pilotage cloisonné du système de santé, et notamment la non fongibilité des enveloppes, ne permet pas de tirer le parti des complémentarités qui existent entre la prévention, la médecine de ville, les soins hospitaliers et les services médicaux sociaux ».
Le rapport conjoint de l’Inspection générale des finances et de l’Inspection générale des affaires sociales de juillet 2010 sur « les fonds d’assurance maladie (FNPEIS (12), FNPEISA (13), FNPM (14), FIQCS et FMESPP) » a procédé à un examen critique de l’état des lieux de ces fonds qui met en évidence la persistance d’une centralisation excessive du dispositif et préconise la création d’un fonds d’intervention régional.
● L’actuel fléchage national des crédits est incompatible avec l’objectif de responsabilisation des agences
Le rapport souligne que « l’autonomie régionale plus ou moins grande sur l’emploi des fonds ne peut être exclusivement appréciée à l’aune des montants dont l’ordonnancement est déconcentré. Une deuxième condition de responsabilisation des ARS réside dans la liberté d’emploi de la part régionale. Or celle-ci peut être réduite du fait de « la délégation aux ARS de crédits en « tuyaux d’orgue » fléchés sur tel ou tel dispositif ».
S’agissant des parts régionales du FIQCS qui pourraient en principe être utilisées librement par les agences, il est ainsi indiqué que l’empilement progressif ou la multiplicité des priorités quasi obligatoires laissent au final peu de réelles marges de manœuvres locales aux gestionnaires régionaux.
De la même façon, le fléchage de certaines lignes du FMESPP, telles que les contrats locaux d’amélioration des conditions de travail (CLACT), n’est pas compatible avec la responsabilité des agences.
● Le cloisonnement de ces fonds n’est pas cohérent avec l’objectif de transversalité à l’origine des ARS
Le rapport précité des inspections indique également que l’objectif de transversalité entre les secteurs ambulatoire, hospitalier, médico-social et de prévention poursuivi par la réforme instituant les ARS plaide pour une plus grande fongibilité des financements alloués à tous ces secteurs.
Sans aller jusqu’à prôner une fongibilité globale de tous les financements au niveau régional, qui poserait d’importantes difficultés de régulation globale et s’éloignerait sans doute trop du modèle de fonctionnement du système de santé français, le rapport recommande de donner aux agences une latitude d’orientation plus grande sur la part des financements qu’elles gèrent directement.
● La création d’un fonds régional à deux compartiments permettrait de donner aux agences le moyen d’être des décideurs régionaux responsables
Le rapport précité préconise ainsi de créer un fonds régional d’intervention à deux compartiments, le premier regroupant les parts régionales du FIQCS et du FMESPP, le second, les parts régionales des fonds de prévention et du programme 204 (« Prévention, sécurité sanitaire et offre de soins ») de la mission Santé du budget de l’État.
La création d’un compartiment « prévention » serait destinée à assurer le respect de l’exigence de fongibilité asymétrique.
La fongibilité asymétrique
Posé par le législateur à l’occasion de la loi dite « HPST », le principe de la fongibilité asymétrique est désormais inscrit à l’article L. 1434-6 du code de la santé publique qui dispose que « les moyens financiers, quelle qu’en soit l’origine, attribués à l’agence régionale de santé pour le financement des actions tendant à la promotion de la santé, à l’éducation à la santé, à la prévention des maladies, des handicaps et de la perte d’autonomie ne peuvent être affectés au financement d’activités de soins ou de prises en charge et d’accompagnements médico-sociaux ».
Cette mesure, qui reprend une proposition du rapport d’avril 2008 de M. André Flajolet sur les inégalités d’accès aux soins de « sanctuariser dans les ARS les budgets consacrés à la prévention », traduit la volonté du législateur de donner une place primordiale à la prévention.
Elle est destinée à préserver les moyens de cette dernière mais n’empêche pas des transferts inverses de financement à son profit en provenance des fonds initialement destinés à l’organisation des soins.
Sous réserve du respect de cette fongibilité asymétrique, une globalisation des crédits serait donc mise en place à travers une fongibilité des crédits relatifs à l’organisation des soins (FMESPP et FIQCS) afin d’offrir aux ARS une totale liberté de ventilation des crédits entre ces différentes dépenses.
Le rapport souligne les avantages que présenterait un tel fonds qui serait d’offrir à la fois une simplicité d’emploi pour les agences, ordonnateurs uniques de ces financements au niveau régional, et une plus grande clarté des moyens mis à leur disposition.
Lors de l’audition par la commission des affaires sociales de l’Assemblée nationale, en date du 29 mars 2011, de M. Xavier Bertrand, ministre du travail, de l’emploi et de la santé, sur la mise en œuvre de la loi dite « HPST », ce dernier a indiqué travailler « à la mise en place de fonds d’intervention régionaux fusionnant les différentes parts régionales des fonds existants et dont les ARS pourraient user plus librement. Aux yeux des agences, la fongibilité leur permettrait de consacrer davantage de moyens au décloisonnement. Plus généralement, la mesure est inscrite dans la logique des ARS ».
Plus récemment, le rapport de juillet 2011 au Parlement du comité d’évaluation de la réforme de la gouvernance des établissements de santé présidé par M. Jean-Pierre Fourcade, a également souligné qu’il est désormais nécessaire « de définir des enveloppes régionales globalisant l’ensemble des moyens d’intervention, de fonctionnement et d’investissement des différents champs d’intervention : santé publique, prévention, soins ambulatoires, soins hospitaliers, médico-social » et a préconisé que les agences régionales de santé devaient bénéficier, à court terme, d’une importante fongibilité de leurs moyens d’intervention.
2. La loi de financement de la sécurité sociale pour 2011 a déjà mis en place une fongibilité symétrique d’une partie des enveloppes régionales du FIQCS et du FMESPP gérées par les agences
L’article 88 de la loi de financement de la sécurité sociale pour 2011 a introduit une première possibilité de fongibilité d’une partie des crédits régionalisés du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP) avec ceux du Fonds d’intervention de la qualité et la coordination des soins (FIQCS).
Cette fongibilité vise à donner une plus grande souplesse de gestion aux ARS dans l’allocation des crédits relevant de ces deux fonds en leur permettant, d’une part, de répartir librement au sein de chaque fonds les crédits qui leur sont délégués et, d’autre part, d’utiliser également les crédits d’un de ces deux fonds pour financer des opérations relevant de l’autre fonds.
La circulaire N° DGOS/R1/2011/154 du 22 avril 2011 a permis de déléguer en une seule fois l’ensemble des crédits régionalisés fongibles. Le montant des crédits fongibles du FMESPP, 152 millions d’euros, représente ainsi par exemple 44 % du montant total de la dotation de 347,71 millions d’euros votée en loi de financement de la sécurité sociale pour 2011.
L’instruction N° DGOS/R1/PF3/2011/310 du 25 juillet 2011 a précisé récemment les modalités pratiques de mise en œuvre et de suivi des crédits régionalisés fongibles du FMESPP et du FIQCS, en indiquant notamment que le recours à la fongibilité n’est possible que si les crédits de l’un des deux fonds ont été intégralement engagés.
Comme le souligne la circulaire précitée, « cette plus grande souplesse dans l’utilisation des crédits des fonds devient un nouvel outil de gestion au profit des directeurs généraux des agences régionales de santé dans le cadre du passage d’une logique de moyens à une logique d’objectifs ».
Ce début de fongibilité permet une meilleure adaptation aux spécificités locales, une plus grande territorialisation des politiques de santé publique et favorise, conformément à l’esprit de la loi dite « HPST », une plus grande transversalité au sein des agences qui gèrent à la fois les problématiques des établissements de soins, des professionnels de santé libéraux et du secteur médico-social.
Le rapport d’information n° 3265 de mars 2011 sur la mise en application de la loi dite « HPST », présenté par MM. Christian Paul et Jean-Marie Rolland, note, au sujet de cet article 88 de la loi de financement pour 2011, que « ces sommes doivent constituer un commencement de fonds régional d’intervention à la main de l’ARS ».
3. Le dispositif proposé fusionne dans un même fonds des crédits et dotations déjà existants au titre d’actions des agences
S’inspirant très largement des propositions du rapport conjoint des deux inspections (cf. supra), l’article 36 créé un nouveau fonds d’intervention régional (FIR) qui fusionne des crédits et dotations existants, afin de donner aux ARS des instruments financiers souples et faciles d’emploi pour les mettre en situation de responsabilité.
L’annexe 7 du projet de loi indique que « la constitution du FIR vise à promouvoir une plus grande transversalité des moyens de financement, c’est-à-dire à favoriser le décloisonnement entre offre ambulatoire et offre hospitalière, offre sanitaire et offre médicosociale, ainsi qu’entre soins et prévention, en contribuant à l’action des ARS dans les domaines de la continuité, la permanence et la qualité des soins d’une part, et de la prévention d’autre part ».
Comme le souligne l’étude d’impact, « ce fonds permettra d’éviter les financements redondants que parviennent à obtenir certaines structures par le biais des différents fonds (FIQCS, FNPEIS par exemple pour des réseaux effectuant de l’éducation thérapeutique du patient), sans que les différents financeurs ne le sachent actuellement ».
a) Le régime juridique du nouveau fonds
Le 1° du I de l’article 36 ajoute une section V (« Fonds d’intervention régional »), contenant 4 nouveaux articles (article L. 1435-8 à L. 1435-11), au chapitre V (« Modalités et moyens d’intervention des agences régionales de santé ») du titre III (« Agences régionales de santé ») du livre quatrième (« Administration générale de la santé ») de la première partie (« Protection générale de la santé ») du code de la santé publique qui définit le régime juridique du nouveau Fonds d’intervention régional.
● Le champ de compétence du fonds
Le nouvel article L. 1435-8 du code de la santé publique, qui créé le nouveau fonds d’intervention régional, définit son périmètre de compétence, sachant que l’annexe VII du projet de loi précise que « ce périmètre sera susceptible d’évoluer au cours des prochaines années ».
Le fonds est destiné à permettre aux ARS de financer des actions, des expérimentations et des structures s’inscrivant dans un large éventail d’objectifs complémentaires de politique de santé, qui concernent à la fois la continuité, la performance et la qualité des soins ainsi que la prévention.
Les agences pourront ainsi user des crédits en provenance du FIR pour financer des mesures qui recouvrent un périmètre très large d’intervention en matière :
– de permanence des soins, qu’il s’agisse de la permanence des soins en médecine ambulatoire ou de la permanence des soins en établissements de santé (1° de l’article L. 1435-8) ;
– d’amélioration de la qualité et de la coordination des soins. Aux termes du 2° de l’article L. 1435-8, les ARS pourront utiliser les crédits accordés par le FIR pour accorder des aides aux professionnels de santé, à leurs regroupements, à des centres de santé, à des établissements de santé et médico-sociaux ou à des groupements d’établissements. Il est précisé que ces aides pourront s’inscrire dans le cadre contractuel prévu à l’article L. 1435-4 du code de la santé publique qui dispose que les agences régionales de santé peuvent proposer aux professionnels de santé conventionnés, aux centres de santé, aux pôles de santé, aux établissements d’hébergement pour personnes âgées et dépendantes, aux maisons de santé, aux services médico-sociaux, ainsi qu’aux réseaux de santé de leur ressort, d’adhérer à des contrats ayant pour objet d’améliorer la qualité et la coordination des soins. Il convient de souligner que le 2° de l’article L. 1435-8 ne mentionne pas les pôles de santé, les maisons de santé et les réseaux de santé, alors même qu’ils sont éligibles aux contrats d’amélioration de la qualité et de la coordination des soins auquel il est fait référence ;
– d’amélioration de la répartition géographiques des professionnels de santé, des maisons de santé, des pôles de santé et des centres de santé (3° de l’article L. 1435-8) ;
– de modernisation, d’adaptation et de restructuration de l’offre de soins dans le cadre des contrats pluriannuels d’objectifs et de moyens prévus à l’article L. 6114-1 et conclus avec les établissements de santé et leur groupement (4° de l’article L. 1435-8) ;
– de prestations de conseil, de pilotage et d’accompagnement des démarches visant à améliorer la performance hospitalière (4° de l’article L. 1435-8) ;
– d’amélioration des conditions de travail des personnels des établissements de santé et d’accompagnement social de la modernisation des établissements de santé (5° de l’article L. 1435-8) ;
– de prévention, promotion de la santé et sécurité sanitaire (6° de l’article L. 1435-8) ;
– de mutualisation au niveau régional des moyens des structures sanitaires, en matière de systèmes d’information en santé et d’ingénierie de projets par exemple (7° de l’article L. 1435-8).
Le dernier alinéa du nouvel article L. 1435-8 dispose que les financements alloués aux établissements de santé par les agences régionales de santé sur les crédits provenant du FIR doivent être inscrits dans le contrat pluriannuel d’objectifs et de moyens mentionné à l’article L. 6114-1 du code de la santé et dont l’article 6114-2 détaille le contenu.
En précisant que les engagements pris par les établissements de santé sont inscrits dans leur contrat pluriannuel et font l’objet d’une évaluation, le dernier alinéa du nouvel article L. 1435-8 indique que les financements reçus par les établissements de santé au titre du FIR s’inscrivent nécessairement dans un cadre contractuel, alors que cela n’est pas automatiquement le cas pour d’autres acteurs de santé, le 2° de l’article L. 1435-8 prévoyant par exemple le recours optionnel au contrat ayant pour objet d’améliorer la qualité et la coordination des soins (cf. supra). Or, l’insertion dans les contrats pluriannuels des financements reçus au titre du FIR et des engagements qui y sont liés est d’autant plus contraignant pour les établissements que l’article L. 6114-2 du code de la santé publique prévoit des pénalités financières en cas d’inexécution partielle ou totale des engagements dont l’établissement de santé et l’agence régionale de santé sont convenues.
● Les ressources du fonds
Le nouvel article L. 1435-9 du code de la santé publique précise de quoi sont constitués les ressources du FIR.
Il sera alimenté par :
– une dotation des régimes obligatoires de base d’assurance maladie (1° de l’article L. 1435-9)
Cette contribution des régimes obligatoires d’assurance maladie est parfaitement logique dans la mesure où le FIR a vocation à réunir des crédits aujourd’hui dispersés entre plusieurs fonds existants dont certains, comme le FMESPP ou le FIQCS, disposent jusqu’ici de ressources constituées par une participation des régimes obligatoires d’assurance maladie.
L’article L. 1435-9 ne dit rien des modalités de répartition de cette dotation entre le régime général d’assurance maladie, les régimes d’assurance maladie des professions agricoles et le régime social des indépendants. Il pourrait donc être utile de préciser dans cet article, comme c’est le cas pour le FMESPP actuellement, que la répartition entre les différents régimes est effectuée dans les conditions définies par l’article L. 174-2 du code de la sécurité sociale qui prévoit que l’État fixe la répartition à défaut d’accord entre les régimes.
Le 1° de l’article L. 1435-9 dispose que cette dotation des régimes obligatoires de base d’assurance maladie est fixée chaque année par arrêté des ministres chargés de la santé, du budget de la sécurité sociales, des personnes âgées et des personnes handicapées « en fonction de l’objectif national de dépenses d’assurance maladie ».
D’après les informations recueillies par votre rapporteur auprès du cabinet du ministre de la santé, cette dernière précision indique que les dépenses du FIR seront intégrées dans le périmètre de l’ONDAM, comme l’était d’ailleurs celles du FMESPP et du FIQCS.
L’annexe 7 du projet de loi indique, en effet, que l’utilisation des crédits du FIR fera l’objet d’un bilan annuel dans cette même annexe « retraçant notamment la destination finale des crédits par sous-objectif de l’ONDAM ». Il convient de souligner que l’établissement d’un tel bilan nécessitera la mise en place d’un reporting financier efficace. Ce bilan annuel est de nature à permettre un meilleur contrôle par le Parlement de l’utilisation de ces crédits que si la proposition du rapport conjoint des deux inspections de les retracer au sein de l’ONDAM au sein du sous-objectif « autres prises en charge » avait été retenue.
Il convient toutefois de souligner que le 1° de l’article L. 1435-9 marque une rupture notable avec le droit existant, dans la mesure où le montant de cette dotation des régimes obligatoires de base d’assurance maladie ne sera pas voté chaque année par la loi de financement de la sécurité sociale, mais sera simplement fixé par arrêté. Or, le FIR a vocation à réunir des crédits aujourd’hui dispersés entre plusieurs fonds existants comme le FMESPP ou le FIQCS, dont les ressources sont également constituées par une participation des régimes obligatoires d’assurance maladie, mais dont le montant est aujourd’hui fixé par la loi de financement de la sécurité sociale.
– une dotation de l’État (2° de l’article L. 1435-9)
D’après les éléments d’information recueillis par votre rapporteur, cette dotation de l’État concernerait essentiellement les crédits du programme 204 « Prévention, sécurité sanitaire et offre de soins » de la mission Santé du budget de l’État qui sont destinés aux agences régionales de santé pour principalement leur permettre de soutenir le secteur associatif et les centres de dépistage.
– une dotation, le cas échéant, de la Caisse nationale de solidarité pour l’autonomie (CNSA) (3° de l’article L. 1435-9)
Cette contribution de la CNSA s’explique par le fait que le FIR a vocation à gérer des problématiques relevant du secteur médico-social, en fluidifiant par exemple les parcours des personnes âgées entre les hôpitaux et les établissement d’hébergement pour personnes âgées dépendantes (EHPAD).
– Le cas échéant, toute autre dotation ou subvention prévue par des dispositions législatives ou réglementaires (4° de l’article L. 1435-9)
Il s’agit, avec cette disposition, de conserver une certaine souplesse dans le choix des produits qui pourront être à l’avenir également affectés au FIR.
L’annexe 7 du projet de loi de financement donne d’ores et déjà des éléments sur les crédits entrant dans le périmètre du fonds pour 2012.
Crédits prévisionnels du fonds d’intervention régional pour 2012
« Pour 2012, les crédits entrant dans le périmètre du fonds comprendraient :
– au titre de la continuité de la prise en charge des soins non programmés : les crédits relatifs à la rémunération des médecins participant à la permanence des soins ambulatoire (150 millions d’euros en 2011), les crédits de la MIG PDSES (environ 765 millions d’euros en 2011) et une partie des crédits du FIQCS dédiés au soutien à la permanence des soins ;
– au titre de la performance et de la qualité des soins : les autres crédits régionaux du FIQCS (191 millions d’euros), les crédits du FMESPP hors investissements informatiques et immobiliers, qui font déjà l’objet d’une fongibilité avec les crédits du FIQCS en application de la loi de financement pour 2011 (152 millions d’euros en 2011) ;
– au titre de la prévention et de la promotion de la santé : la contribution des régimes obligatoires d’assurance maladie aux ARS au titre de la prévention (40 millions d’euros). Par ailleurs une dotation du programme 204 du budget de l’État abonderait ce fonds, ces crédits étant actuellement dans le budget des ARS ».
Source : Annexe 7 du projet de loi de financement de la sécurité sociale pour 2012
Il convient de souligner que l’annexe VII prévoit ainsi déjà explicitement que des crédits de la dotation relative aux missions d’intérêt général et d’aide à la contractualisation (enveloppe MIGAC), à savoir ceux correspondant aux crédits de la mission d’intérêt général – permanence des soins des établissements de santé (MIG PDES), entrent, dès 2011, dans le périmètre du fonds. Juridiquement, les crédits de l’enveloppe AC (aide à la contractualisation) pourraient également, au regard des missions du FIR détaillés par le nouvel article L. 1435-8, être intégrés dans son périmètre, même si, d’après les informations recueillies par votre rapporteur auprès du cabinet du ministre de la santé, telle n’est pas pour l’instant l’intention du Gouvernement.
Parmi l’ensemble des ressources du FIR, les trois derniers alinéas du nouvel article L. 1435-9 du code de la santé publique impose d’identifier clairement :
– les crédits destinés au financement des actions relatives à la promotion de la santé, à l’éducation de la santé, à la prévention des maladies et à la sécurité sanitaire ;
– les crédits destinés au financement de la prévention des handicaps et de la perte d’autonomie ainsi qu’au financement des prises en charge et accompagnements des personnes handicapées ou âgées dépendantes.
Alors que le principe général du FIR est de réunir dans un seul fonds et de rendre fongible l’ensemble des crédits correspondant à des moyens d’action des ARS aujourd’hui dispersés et destinés à des politiques proches ou complémentaires, cette disposition vise à permettre la mise en œuvre de la fongibilité asymétrique, décidée par le législateur à l’occasion de la loi dite « HPST » (cf. supra) et qui n’a pas reçu d’application jusqu’ici.
● Gouvernance et fonctionnement du fonds d’intervention régional
Le nouvel article L. 1435-10 du code de la santé publique détaille les règles de la gouvernance et précise certaines règles de fonctionnement du FIR.
L’alinéa 1er dispose que les orientations nationales du fonds sont déterminées par le conseil national de pilotage des agences régionales de santé.
Les dispositions relatives au Conseil national de pilotage des agences régionales de santé, créé par l’article 118 de la loi dite « HPST », sont codifiées à l’article L. 1433-1 du code de la santé publique.
Le conseil national de pilotage des agences régionales de santé
« Un conseil national de pilotage des agences régionales de santé réunit des représentants de l’État et de ses établissements publics, dont la Caisse nationale de solidarité pour l’autonomie, ainsi que des représentants des organismes nationaux d’assurance maladie membres de l’Union nationale des caisses d’assurance maladie. Les ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées, ou leur représentant, le président ; les ministres chargés du budget et de la sécurité sociale en sont membres.
Le Conseil national de pilotage des agences régionales de santé donne aux agences régionales de santé les directives pour la mise en œuvre de la politique nationale de santé sur le territoire. Il veille à la cohérence des politiques qu’elles ont à mettre en œuvre en termes de santé publique, d’organisation de l’offre de soins et de prise en charge médico-sociale et de gestion du risque et il valide leurs objectifs.
Il valide toutes les instructions qui leur sont données. Il conduit l’animation du réseau des agences.
Il évalue périodiquement les résultats de l’action des agences et de leurs directeurs généraux.
Le conseil national de pilotage veille à ce que la répartition entre les agences régionales de santé des financements qui leur sont attribués prenne en compte l’objectif de réduction des inégalités de santé mentionné à l’article L. 1411-1 ».
Source : article L. 1433-1 du code de la santé publique.
Le décret n° 2010-786 du 8 juillet 2010 relatif au pilotage national des agences régionales de santé a fixé la composition et les missions du conseil national de pilotage (articles D. 1433-1 à D.1433-8 du code de la santé publique).
Les ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées président le conseil national de pilotage des agences régionales de santé. Les ministres chargés du budget et de la sécurité sociale en sont membres. Le conseil national de pilotage comprend en outre : le secrétaire général des ministères chargés des affaires sociales et le secrétaire général adjoint, le directeur de la sécurité sociale, le directeur général de la santé et son adjoint, le directeur général de l’offre de soins (DGOS), le directeur général de la cohésion sociale, le directeur de la recherche, des études, de l’évaluation et des statistiques (DREES), le directeur des affaires financières, juridiques et des services, le directeur des ressources humaines, le directeur du budget, le chef de l’Inspection générale des affaires sociales (IGAS), le directeur général de la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS), le directeur général de la caisse nationale du Régime social des indépendants (RSI), le directeur général de la caisse centrale de la Mutualité sociale agricole (MSA) et le directeur de la Caisse nationale de solidarité pour l’autonomie (CNSA).
En cas d’empêchement, les ministres mentionnés à cet article désignent leur représentant. Le secrétaire général des ministères chargés des affaires sociales préside le conseil national de pilotage en l’absence des ministres.
D’après l’étude d’impact, le conseil national de pilotage « arrêtera les orientations stratégiques, les critères de répartition régionale, le rapport d’activité annuel et les modalités d’évaluation des actions financées par le FIR ».
L’alinéa 2 de l’article L. 1435-10 prévoit que les crédits du FIR seront répartis régionalement, c’est-à-dire divisés entre les agences régionales de la santé, après avis du conseil national de pilotage et sur la base d’un arrêté des ministres chargés de la santé, du budget de la sécurité sociales, des personnes âgées et des personnes handicapées.
L’alinéa 3 dispose que la gestion comptable et financière du FIR sera confiée à la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS). Actuellement, c’est elle qui assure déjà la gestion comptable du FIQCS, sur un compte spécifique dont les produits sont constitués des dotations annuelles versées par le RSI, la MSA et la CNAMTS, tandis que la Caisse des dépôts et consignations assure la gestion comptable du FMESPP et en est le payeur. Comme le soulignait déjà le rapport conjoint des deux inspections, il convient de faire de la CNAMTS le teneur de comptes du fonds régional d’intervention. En effet, « la globalisation des crédits au sein d’un fonds régional d’intervention, les exigences renforcées de suivi comptable et le souci de décharger les ARS de tâches de pure gestion plaident pour l’unification du paiement au sein de l’assurance maladie ».
L’expression selon laquelle la CNAMTS « peut déléguer une partie de ses crédits aux agences régionales de santé » est destinée à indiquer que les ARS elles-mêmes pourront conserver la gestion comptable et financière de la partie des fonds du FIR qui leur est confiée. À l’appui de cette interprétation, l’étude d’impact indique que « la liquidation, le paiement et la comptabilisation relative aux crédits de prévention (du budget de l’État et des fonds de prévention de l’assurance maladie) pourraient être maintenues aux ARS sur une base transitoire, les ARS étant alors destinataires des crédits correspondants du FIR ».
Enfin, l’alinéa 4 de l’article L. 1435-10 met en place, s’agissant du FIR, des règles de prescription, s’inspirant de celles déjà mis en place pour le FMESPP et qui prévoient que les sommes notifiées par les agences régionales de santé sont prescrites à son profit, dans des conditions fixées par décret, le 31 décembre du quatrième exercice suivant la notification.
On rappellera que la loi de financement de la sécurité sociale pour 2010 a, en partie suite aux recommandations du rapport de l’Inspection générale des finances n° 2008-M-071-02 sur la situation financière du FMESPP, modifié l’article 40 de la loi n° 2000-1257 du 23 décembre 2000 relatif au fonds pour la modernisation des établissements de santé publics et privés, en instaurant une procédure de déchéance des crédits non consommés :
– une prescription annuelle s’appliquant aux ARS pour engager les crédits qui leur ont été délégués ;
– une prescription triennale s’appliquant aux établissements pour demander le paiement des subventions à la Caisse des dépôts et consignations : ce délai de prescription court à compter du 1er janvier de l’année suivant celle de l’engagement avec l’ARS. L’établissement bénéficiaire qui n’a pas procédé à la demande de paiement justifiée auprès de la Caisse des dépôts et consignations dans le délai imparti perd son droit de tirage.
● Modalités d’application du dispositif juridique relatif au fonds d’intervention régional
Afin de s’assurer que la mise en place du nouveau FIR s’effectue dans des conditions de pleine sécurité juridique, le 1° du I de l’article 36 ajoute enfin un article L. 1435-11 dans le code de la santé publique, aux termes duquel les modalités d’application de cette nouvelle section relative au FIR seront fixées, sauf mention contraire, par décret en Conseil d’État.
b) Mesures d’adaptation résultant de la création du fonds d’intervention régional
Le 2° du I de l’article 36 supprime le 6° de l’article L. 1432-6 de la section 2 (« Régime financier des agences ») du chapitre II (« Organisation et fonctionnement des agences régionales de santé ») du titre III (« Agences régionales de santé ») du livre quatrième (« Administration générale de la santé ») de la première partie (« Protection générale de la santé ») du code de la santé publique, qui dispose que les ressources des agences régionales de santé sont constituées, notamment, de crédits du fonds pour la modernisation des établissements de santé publics et privés (FMESPP).
Cette suppression tire les conséquences de la création du FIR qui a vocation à recueillir les crédits régionaux du FMESPP destinés jusqu’alors au financement des ARS.
Il convient de souligner que l’article L. 1432-6 du code de la santé publique, relatif aux ressources des agences régionales de santé, n’est pas pour autant modifié pour intégrer explicitement les crédits du FIR dans la liste des ressources des agences.
Le 3° du I de l’article 36 insère une nouvelle disposition dans l’article L. 1433-1 du code de la santé publique relatif aux missions du Conseil national de pilotage des agences régionales de santé afin de tirer les conséquences de l’alinéa premier du nouvel article L. 1435-10 selon lequel les orientations nationales du FIR sont déterminés par le conseil (cf. supra) et d’inscrire explicitement cette nouvelle mission dans ses compétences.
Le 4° du I de l’article 36 remplace le deuxième alinéa de l’article L. 1434-6 du code de la sécurité sociale, qui dispose qu’un arrêté des ministres chargés de la santé et de la sécurité sociale fixe chaque année le montant de la contribution de chaque caisse nationale d’assurance maladie à chaque agence régionale de santé au titre des actions de prévention, par une disposition qui tire les conséquences du 1° du nouvel article L. 1435-9 du code de la santé publique, selon lequel une contribution des régimes obligatoires de base d’assurance maladie sera allouée au FIR. En effet, cette dernière contribution intégrera le financement des actions de prévention entrant dans le champ de compétence du FIR et il n’y a donc plus lieu de prévoir un arrêté spécifique fixant le montant de la contribution de chaque caisse aux ARS au titre des actions de prévention.
Le 5° du I modifie le troisième alinéa de l’article L. 1435-4 du code de la santé publique, relatif aux contrats ayant pour objet d’améliorer la qualité et la coordination des soins que peuvent conclure les ARS avec les professionnels de santé conventionnés, les centres de santé, les pôles de santé, les établissements d’hébergement pour personnes âgées et dépendantes, les maisons de santé, les services médico-sociaux et les réseaux de santé, afin de préciser les modalités de financement de la contrepartie financière qui peut être associée à ce type de contrat lorsque les objectifs définis sont atteints. Actuellement, cette contrepartie financière est financée à la fois par une dotation régionale déléguée à l’agence régional de santé au titre du FIQCS pour ce qui concerne les soins de ville et par la dotation mentionnée à l’article L. 162-22-13, c’est-à-dire la dotation nationale de financement des missions d’intérêt général et d’aide à la contractualisation (MIGAC), pour ce qui concerne les établissements de santé. Tirant les conséquences du fait que le FIR a désormais vocation à recueillir la dotation régionale déléguée à l’agence au titre du FIQCS, le 5° du I remplace la référence à cette dernière par la mention du FIR mentionné à l’article L. 1435-8.
Le 6° du I modifie l’article L. 6323-5 du chapitre III quater (« Dotation de financement des services de santé ») du titre II (« Autres services de santé ») du livre III (« Aide médicale urgente, permanence des soins, transports sanitaires, télémédecine et autres services de santé ») de la sixième partie (« Établissements et services de santé ») du code de la santé publique. Cet article prévoit aujourd’hui que les réseaux de santé, les centres de santé, les maisons de santé et les pôles de santé qui ont signé un contrat pluriannuel d’objectifs et de moyens avec l’ARS peuvent percevoir une dotation de financement du FIQCS.
Le a) du 6° tire les conséquences du fait que le FIR a désormais vocation à absorber les crédits régionaux du FIQCS et remplace ainsi la référence à la dotation de financement du FIQCS par une référence au FIR.
Le b) du 6° tire les conséquences du fait que le 1° de l’article L. 1435-9 du code de la santé publique dispose que la dotation au FIR des régimes obligatoires de base d’assurance maladie n’est pas, contrairement à ce qui se passe aujourd’hui pour la dotation de financement du FIQCS, déterminée annuellement par la loi de financement de la sécurité sociale mais fixée chaque année par arrêté ministériel, et supprime ainsi toute référence à un montant fixé chaque année dans la loi de financement de la sécurité sociale.
c) Les mesures d’adaptation relatives au Fonds d’intervention pour la qualité et la coordination des soins
Le II de l’article 36 procède à diverses adaptations du dispositif juridique du FIQCS pour tenir compte de la création du FIR, qui a vocation à absorber l’ensemble de la part régionalisée des crédits du FIQCS.
Le 1° du II modifie l’article L. 221-1-1 du code de la sécurité sociale qui définit le régime juridique du FIQCS.
Le a) du 1° du II remplace en premier lieu le deuxième alinéa de l’article L. 221-1-1 qui dispose, de façon générale, qu’il finance des actions et des expérimentations concourant à l’amélioration de la qualité et de la coordination des soins dispensés en ville, par l’octroi d’aides à des professionnels de santé exerçant en ville, à des regroupements de ces mêmes professionnels ou à des centres de santé, par un alinéa qui énonce que le FIQCS ne peut financer des actions et des expérimentations concourant à l’amélioration de la qualité et de la coordination des soins dispensés en ville que dans la mesure ou celles-ci revêtent un caractère national. En effet, c’est, conformément au 2° du nouvel article L. 1435-8 du code de la santé publique, au FIR qu’il revient de financer les actions et expérimentations en la matière lorsqu’elles ont une dimension régionale (cf. supra).
Le a) du 1° du II supprime également les troisième, quatrième et sixième alinéas de l’article L. 221-1-1 qui disposent respectivement que le FIQCS finance le développement de nouveaux modes d’exercice et de réseaux de santé liant des professionnels de santé exerçant en ville et des établissements de santé et médico-sociaux, des actions ou des structures concourant à l’amélioration de la permanence des soins et notamment les maisons médicales de garde et des actions favorisant un exercice pluridisciplinaire et regroupé des professionnels de santé, dans la mesure ou ces missions incombent désormais au FIR d’après le nouvel article L. 1435-8 du code de la santé publique.
Il est permis de s’interroger sur le fait de savoir pourquoi le cinquième alinéa de l’article L. 221-1-1, qui dispose que le FIQCS concourt à des actions ou à des structures visant au maintien de l’activité et à l’installation de professionnels de santé pour favoriser un égal accès aux soins sur le territoire, n’est pas également supprimé, dans la mesure ou cette mission incombe également désormais au FIR en vertu du 3° du nouvel article L. 1435-8 du code de la santé publique. D’après les informations recueillies par votre rapporteur, le maintien de ce cinquième alinéa est destiné à permettre la poursuite du financement par la part nationale du FIQCS des contrats d’engagement de service public dont la gestion exige une régulation nationale.
Le b) du 1° du II dispose que le Conseil national de la qualité et de la coordination des soins du FIQCS ne délibère plus, toujours sur proposition du comité national de gestion, que sur la dotation annuelle consacrée au financement des actions à caractère national ou interrégional et plus sur la dotation annuelle réservée au financement des actions à caractère régional.
La dotation annuelle réservée au financement des actions à caractère régional a en effet vocation à disparaître pour être intégrée dans les ressources allouées au FIR.
Les organes de gouvernance du Fonds d’intervention pour la qualité
et la coordination des soins
« Au niveau national, le fonds dispose :
– d’une instance exécutive, le comité national de gestion associant les représentants de l’État et de l’Union nationale des caisses d'assurance maladie (UNCAM), présidé alternativement par la directrice générale de l’offre de soins et par le directeur de l’UNCAM. Il est chargé de définir la politique du fonds, d’évaluer ses besoins de financement, d’établir une proposition de budget et de contrôler son exécution ;
– d’une assemblée consultative de 32 membres, le Conseil national de la qualité et de la coordination des soins, présidé par une personnalité qualifiée. Elle est chargée de délibérer sur les orientations proposées par le comité national de gestion et de donner un avis concernant la répartition des parts de crédits nationaux et régionaux ;
– d’un bureau du Conseil national, composé des représentants des professionnels de santé et du conseil de l’UNCAM présidé par le président du conseil de l’UNCAM, chargé de piloter des expérimentations de soins de ville au niveau national et disposant ainsi d’une enveloppe de crédits dédiés.
Au niveau local :
La création des agences régionales de santé a changé le schéma d’organisation régional du FIQCS à partir de 2010, puisque les ARS sont désormais ordonnatrices des crédits qui leur sont délégués. Les comités régionaux pour la qualité et la coordination des soins, étant donnée la part très résiduelle de leur rôle, ont été supprimés en 2010 par les textes d’application de la loi dite « HPST ».
La dotation annuelle réservée aux actions régionales est actuellement répartie par le comité national de gestion entre les ARS ».
Le c) du 1° du II vise en premier lieu à supprimer la disposition selon laquelle le comité national de gestion répartit la dotation annuelle du FIQCS réservée aux actions régionales entre les agences régionales de santé. Il s’agit d’une conséquence logique de la création du FIR qui a vocation, en les absorbant, de faire disparaître ces dotations réservées aux actions régionales.
Est également supprimée la disposition selon laquelle il revient au bureau du Conseil national de la qualité et de la coordination des soins de prendre les décisions d’attribution des aides en vue des expérimentations concernant les soins de ville visées au deuxième alinéa du I de l’article L. 221-1-1. Le a) du 1° du II a modifié cet alinéa qui ne concerne désormais plus que les expérimentations nationales concourant à l’amélioration et à la qualité des soins. Cette suppression, qui n’est pas une conséquence nécessaire de la création du FIR, restreint ainsi les pouvoirs du conseil national au profit du comité national de gestion du FIQCS.
Enfin, le c) du 1° du II supprime de façon surprenante la disposition prévoyant que le bilan d’activité du comité national de gestion du FIQCS est transmis chaque année au Parlement avant le 1er septembre. On rappellera que c’est l’article 88 de la loi de financement pour 2011 qui a prévu un rapport au Parlement sur l’activité du fonds. La suppression de ce rapport n’est pas une conséquence nécessaire de la création du FIR et constitue une diminution regrettable des possibilités de contrôle du Parlement sur les activités du FIQCS, même si la création du FIR conduit nécessairement à un rétrécissement du périmètre sur lequel devrait porter le rapport.
Le d) du 1° du II supprime la possibilité que les aides du FIQCS qui demeurent après la mise en place du FIR, c’est-à-dire celles destinées à financer des actions à caractère national ou interégional, soient attribuées sur une base pluriannuelle. En effet, le VI de l’article L. 221-1-1 laisse subsister la possibilité que l’attribution de ces aides soient déconcentrée et confiée aux agences régionales de santé. Il s’agit certainement par cette mesure d’éviter qu’une programmation pluriannuelle ne gèle toute capacité de remise en cause et de redéploiement de financements qui se stratifient au cours du temps, ce qui figerait une partie de cet outil financier.
Enfin, le 2° du II, improprement numéroté 3° dans le projet de loi, supprime la faculté pour le comité national de gestion du FIQCS de prévoir la prise en charge par l’assurance maladie de tout ou partie des dépenses d’un réseau de soins pour ne laisser cette faculté qu’aux agences régionales de santé, en pleine cohérence avec la création du FIR qui dépossède le FIQCS de la part régionalisée de ses crédits.
d) Les mesures d’adaptation relatives au Fonds pour la modernisation des établissements de santé publics et privés
Le III de l’article 36 modifie l’article 40 de la loi de financement pour 2001 créant le Fonds pour la modernisation des établissements de santé publics et privés (FMESPP).
Le 1° du III supprime les dispositions de cet article aux termes desquelles le fonds :
– finançait des actions d’amélioration des conditions de travail des personnels des établissements de santé et d’accompagnement social de la modernisation des établissements de santé (II de l’article 40) ;
– prenait en charge le coût des ressources de conseil, de pilotage et d’accompagnement de la mise en œuvre des actions visant à améliorer la performance hospitalière (III bis de l’article 40) ;
– prenait en charge les frais de fonctionnement de la mission d’expertise et d’audit hospitaliers (MEAH) et de la mission nationale d’appui à l’investissement, (MAINH) (III quater de l’article 40) ;
– finançait des opérations de coopérations entre établissements de santé (premier alinéa du V de l’article 40) ;
– pouvait confier aux agences régionales de la santé l’attribution de certains financements liés à des dépenses d’investissement immobilier dont le montant est inférieur à un certain seuil (V bis de l’article 40).
À l’exception de la disposition qui tire les conséquences de la loi dite « HPST » qui a intégré au sein de l’Agence nationale d’appui à la performance des établissements de santé et médico-sociaux (ANAP) les anciennes missions d’expertise et d’audit hospitaliers et d’appui à l’investissement, ces dispositions visent à tenir compte de la création du FIR qui recueille une partie des compétences antérieurement exercées par le FMESPP pour ce qui concerne la part régionalisée de ses crédits.
Le 2° du III modifie les missions du FMESPP en restreignant son champ de compétence aux dépenses d’investissement, et non plus de fonctionnement, des établissements de santé et des groupements de coopération sanitaire.
e) Entrée en vigueur du nouveau dispositif
Le IV de l’article 36 dispose que les dispositions du 5° et du 6° du I, c’est-à-dire celles relatives au financement par le FIR des contrats ayant pour objet d’améliorer la qualité et la coordination des soins et des réseaux de santé, centres de santé, maisons de santé et pôles de santé qui ont signé un contrat pluriannuel d’objectifs et de moyens avec l’ARS, du II, relatives aux modifications des missions du FIQCS et du III, relatives aux modifications des missions du FMESPP, n’entrent en vigueur que le 1er janvier 2013.
f) Dispositions transitoires
Le V de l’article 36 dispose que, pour l’année 2012, les ressources du FIR comprendront également, à côté des ressources définies au nouvel article L. 1435-9 du code de la santé publique (cf. supra), une part de la dotation du FIQCS et du FMESPP. Ces parts seront fixées par arrêté ministériel.
Ces dispositions ont pour objet d’allouer des ressources au FIR dans les meilleurs délais pour lui permettre d’entrer rapidement en action.
4. Le fonds d’intervention régional est-il un premier pas vers les objectifs régionaux de dépenses d’assurance maladie ?
Indiscutablement, la création du fonds d’intervention régional constitue une traduction financière de la philosophie générale de la loi dite « HPST » qui aspire à mettre plus de transversalité dans l’organisation de la santé en France.
Pour autant, la fongibilité proposée par la création du FIR ne porte encore que sur des montants encore très limités, de l’ordre de 1,491 milliard d’euros au regard du montant total de l’objectif national des dépenses de santé (ONDAM), qui s’élève à 171,7 milliards d’euros pour 2012, soit moins de 1 %.
Comme le souligne le rapport conjoint des deux inspections (cf. supra), « l’ampleur limité de ces fonds ne peut pas conduire à faire de leur répartition entre régions un levier majeur de réduction des inégalités de santé et de consommation de soins ».
Pourtant, lors de la séance de l’Assemblée nationale du vendredi 29 octobre 2010 consacrée à l’examen du projet de loi de financement de la sécurité sociale pour 2011, Mme Roselyne Bachelot, alors ministre de la santé, avait indiqué que « la logique de l’efficience serait d’aller, dans un délai qui reste à déterminer, vers la création d’ORDAM » et que « les ARS préfigurent les objectifs régionaux de dépenses d’assurance maladie ».
Plus récemment, lors du colloque en date du 31 mars 2011 à Marseille « Les agences régionales de santé, un an après », Mme Roselyne Bachelot, ministre des solidarités et de la cohésion sociale, avait de nouveau déclaré, constatant que les moyens d’intervention des ARS étaient encore limités parce qu’elles étaient encore en période de rodage, que « dès que cette phase sera passée, il faudra aller jusqu’au bout de cette réforme, c’est-à-dire vous mettre en situation de responsabilité sur l’ensemble des crédits qui, aujourd’hui, transitent par vos agences. Le modèle abouti de la réforme voulue par le Président de la République consiste à créer des objectifs régionaux de dépenses d’assurance maladie (ORDAM) ».
Le rapport de janvier 2008 sur la création des agences régionales de santé de M. Philippe Ritter indiquait déjà qu’« un objectif indicatif de dépenses d’assurance maladie au niveau régional est souhaitable » mais qu’« en revanche, l’hypothèse d’une compétence des ARS en matière de régulation prix-volume est à écarter. Ce système supposerait la décomposition de l’ONDAM en enveloppes régionales fermées, et la capacité des ARS à faire varier les tarifs nationaux en fonction du respect par les professionnels ou les établissements des objectifs d’activité ».
Doter les ARS d’une possibilité de régulation prix-volume dans le cadre des objectifs régionaux de dépenses d’assurance maladie soulèverait en effet des questions complexes qui sont en outre de nature à remettre en cause la philosophie de notre système de santé, comme l’a d’ailleurs rappelé M. Xavier Bertrand, ministre de la santé, lors de son audition par la commission des affaires sociales de l’Assemblée nationale le 5 octobre 2011.
*
La Commission adopte l’amendement rédactionnel AS 476 de M. Jean-Pierre Door, rapporteur.
Elle est saisie de l’amendement AS 66 de Mme Anny Poursinoff.
Mme Anny Poursinoff. Il serait cohérent de réserver les financements des politiques menées au travers du Fonds d’intervention régional (FIR) aux structures publiques et privées à but non lucratif.
M. Jean-Pierre Door, rapporteur. Avis défavorable, car le FIR est constitué de crédits issus du Fonds de modernisation des établissements de santé publics et privés (FMESPP) et du Fonds d’intervention pour la qualité et la coordination des soins (FIQCS), qui peuvent aujourd’hui financer des établissements privés.
La Commission rejette l’amendement AS 66.
Elle est saisie de cinq amendements identiques, AS 10 de M. Rémi Delatte, AS 37 de M. Jean-Marie Rolland, AS 67 de Mme Anny Poursinoff, AS 347 de Mme Jacqueline Fraysse, et AS 389 de Mme Bérengère Poletti.
Mme Bérengère Poletti. Je propose de mentionner les services médico-sociaux dans les exemples de structures pouvant bénéficier d’aides du FIR.
M. Rémi Delatte. Il convient de reconnaître les services médico-sociaux comme des acteurs essentiels du secteur.
Mme Anny Poursinoff. Il s’agit de préciser que les services médico-sociaux bénéficient du fonds d’intervention régional, au même titre que les établissements publics et privés non lucratifs.
Mme Jacqueline Fraysse. Soucieux de l’avenir des services médico-sociaux, nous souhaitons que la loi précise qu’ils peuvent bénéficier des crédits du FIR.
M. Jean-Pierre Door, rapporteur. Défavorable. Le Gouvernement nous a indiqué qu’il était prématuré d’inclure ces services dans le périmètre du FIR, sachant que ce dernier sera susceptible d’évoluer au cours des prochaines années.
M. Michel Liebgott. Comme les objectifs de la loi « HPST » et de la T2A conduisent un certain nombre d’établissements dans une impasse totale, vous voulez multiplier les exceptions pour les sauver localement. Ce sont les lois votées en 2003 et 2009 qu’il faut revoir.
Les amendements AS 10, AS 37, AS 67, AS 347 et AS 389 sont adoptés.
La Commission examine l’amendement AS 443 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Cet amendement vise à mentionner explicitement les pôles de santé, les maisons de santé et les réseaux de santé, qui ont naturellement vocation à être bénéficiaires des financements du FIR au titre de leur action pour la qualité et la coordination des soins.
M. Guy Lefrand. Nous voulons tous favoriser la promotion des maisons de santé. Cet amendement devrait faire l’unanimité.
Mme Catherine Lemorton. Je crains que la fusion de plusieurs fonds en un seul n’entraîne une dilution et un manque de lisibilité.
M. Michel Liebgott. Dans ma région, on démonte méthodiquement l’ensemble des maisons médicales qui dépendaient du régime minier, grâce auquel les mineurs et les veuves de mineurs pouvaient être soignés gratuitement par des médecins salariés. Par ailleurs, pour une zone urbaine sensible de la commune dont je suis maire, on me propose des crédits spécifiques.
Autrement dit, on supprime les maisons de santé existantes, tout en multipliant les dérogations là où elles n’existent pas ! Je ne comprends pas la cohérence de cet amendement.
M. Denis Jacquat. La création des pôles de santé, des réseaux de santé et des maisons de santé pluridisciplinaires correspond à une demande des médecins de terrain. Quant au régime minier, c’est autre chose.
M. le président Pierre Méhaignerie. Le rapporteur a raison de vouloir accorder de la souplesse aux agences régionales de santé. Certains d’entre nous ont même défendu des objectifs régionaux pour les dépenses d’assurance maladie. Ce pays a besoin de plus de souplesse.
M. Vincent Descoeur. On pourrait même imaginer que le FIR soutienne les expérimentations des maisons médicales de garde.
M. Jean-Pierre Door, rapporteur. J’ai dit qu’il ne fallait pas charger la barque parce que le FIR est l’émanation du FIQCS et du FMESPP.
Grâce à cette nouvelle structure, les agences régionales de santé bénéficieront de plus de souplesse dans l’organisation de la santé sur le territoire régional. Le médico-social sera inclus, comme le prévoit le texte, mais à terme car il relève des conseils généraux qui ne sont pas encore ciblés par ce fonds.
Enfin, madame Lemorton, un amendement à venir demandera qu’il soit rendu annuellement au Parlement compte de l’utilisation des fonds du FIR.
Mme Catherine Lemorton. La rédaction du texte met à égalité les maisons de santé pluridisciplinaires et les centres de santé. Or les premières bénéficient déjà des aides des collectivités territoriales pour rassembler des professionnels de santé libéraux. Et dans les seconds, la plupart des professionnels de santé sont salariés. La philosophie n’est donc pas la même.
Mme Bérengère Poletti. L’excellent rapport de M. Piveteau, président du Haut conseil pour l’avenir de l’assurance maladie (HCAAM), souligne que 2 milliards d’euros pourraient être économisés par l’assurance maladie grâce à une meilleure coordination entre les hôpitaux, le secteur médico-social, les établissements, les services d’aide à domicile et les professionnels libéraux.
Il me paraît donc indispensable de donner, dès à présent, un signal positif sur ce fonds.
La Commission adopte l’amendement AS 443.
Puis elle adopte l’amendement rédactionnel AS 477 de M. Jean-Pierre Door, rapporteur.
Elle est saisie de l’amendement AS 348 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Nous ne souhaitons pas que les établissements privés lucratifs bénéficient des crédits publics du FIR.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Le FMESPP s’adresse déjà à la fois aux établissements publics et privés. Soyez assurés qu’il y aura bien transversalité entre public et privé sur le plan régional. Le nouveau FIR n’est que la traduction financière des dispositions de la loi « HPST ».
La Commission rejette l’amendement AS 348.
Puis elle adopte successivement les amendements rédactionnels AS 478 à AS 480 de M. Jean-Pierre Door, rapporteur.
Elle examine l’amendement AS 96 de M. Dominique Tian.
M. Dominique Tian. Le FIR doit pouvoir financer des actions innovantes afin d’améliorer le parcours de soins des patients atteints de maladies chroniques ou de pathologies lourdes.
M. Jean-Pierre Door, rapporteur. L’amendement est satisfait par l’alinéa 7 de l’article 36 qui permet déjà au FIR d’intervenir en matière de coordination des soins.
L’amendement AS 96 est retiré.
La Commission examine l’amendement AS 129 de Mme Valérie Boyer.
M. Dominique Tian. Cet amendement, que j’ai cosigné et auquel Valérie Boyer tient beaucoup, vise à ce que des programmes d’éducation thérapeutique puissent être financés par le FIR.
M. Jean-Pierre Door, rapporteur. Cela va de soi dès lors que le Fonds national de prévention, d’éducation et d’information sanitaires (FNPEIS) abonde le FIR. Avis favorable donc.
La Commission adopte l’amendement AS 129.
Puis elle examine l’amendement AS 38 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. Je propose que le bilan annuel d’utilisation des crédits du FIR par les agences régionales de santé, annexé au projet de loi de financement, fasse état de l’avis recueilli au niveau régional auprès des fédérations représentatives de l’hospitalisation publique et privée.
M. Jean-Pierre Door, rapporteur. Je vous propose de retirer cet amendement et de vous rallier à mon amendement AS 344 à venir, qui va dans le même sens.
L’amendement AS 38 est retiré.
La Commission examine l’amendement AS 97 de M. Dominique Tian.
M. Dominique Tian. Dans la mesure où, dans une logique de décloisonnement, le FIR sera amené à financer des projets impliquant le secteur sanitaire et médico-social, il convient de prévoir qu’il reçoive une dotation annuelle de la Caisse nationale de solidarité pour l’autonomie (CNSA).
M. Jean-Pierre Door, rapporteur. Cela serait prématuré. Un financement de la CNSA est prévu, mais à terme seulement.
L’amendement AS 97 est retiré.
La Commission examine l’amendement AS 98 de M. Dominique Tian.
M. Dominique Tian. Dans un souci de transparence, il convient que la clé de répartition entre les différents financeurs du FIR soit fixée par décret.
M. Jean-Pierre Door, rapporteur. Cet amendement est inutile. À travers la loi de finances et la loi financement de la sécurité sociale, on connaîtra tous les ans précisément les apports respectifs de chacun des contributeurs.
L’amendement AS 98 est retiré.
La Commission examine l’amendement AS 99 de M. Dominique Tian.
M. Dominique Tian. Je propose que les ressources du FIR soient centralisées sur le compte bancaire de l’ACOSS. Cela permettrait de se faire une meilleure idée de la trésorerie de ce fonds.
M. Jean-Pierre Door, rapporteur. Cela n’est pas possible, car le FIR comporte certains crédits d’État, lesquels ne sauraient être versés sur un compte de l’ACOSS.
L’amendement AS 99 est retiré.
La Commission examine les amendements identiques AS 36 de M. Jean-Marie Rolland et AS 218 de M. Jean-Luc Préel.
M. Jean-Marie Rolland. La répartition régionale des crédits du FIR sera fixée chaque année par arrêté sur proposition du conseil national de pilotage des agences régionales de santé. Cet amendement demande que les modalités de la répartition soient précisées en annexe de l’arrêté, afin de justifier les choix budgétaires et les différences constatées entre régions.
M. Jean-Luc Préel. Bien qu’on soit encore loin des objectifs régionaux de dépenses d’assurance maladie (ORDAM) que j’appelle de mes vœux, la création du FIR constitue un premier pas heureux vers la fongibilité des enveloppes.
M. Jean Mallot. La majorité se préoccupe de la répartition des crédits du FIR ou du placement de sa trésorerie. C’est légitime, mais elle serait bien avisée de s’assurer que le fonds sera suffisamment doté. Rien ne garantit pour l’instant que les crédits en provenance du FMESPP, par exemple, ne fondront pas comme neige au soleil dans les années à venir.
Suivant l’avis favorable de M. Jean-Pierre Door, rapporteur, la Commission adopte les amendements AS 36 et AS 218.
Puis elle étudie l’amendement AS 100 de M. Dominique Tian.
M. Dominique Tian. Dans un souci de transparence et d’équité de traitement entre les acteurs, il convient que les crédits du FIR soient alloués par appel à projets sur la base d’un cahier des charges et qu’une convention soit ensuite conclue entre les bénéficiaires et l’agence régionale de santé.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cela écraserait le dispositif relatif aux règles de prescription et s’inspirant de celles déjà mises en place pour le FMESPP.
La Commission rejette l’amendement AS 100.
Elle en vient à l’amendement AS 444 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door. Je propose qu’un bilan annuel de l’utilisation des crédits du FIR, indiquant précisément à quoi ils ont été affectés, soit présenté chaque année au Parlement avant le 15 octobre. Cela répondra aux préoccupations exprimées tout à l’heure par Jean-Marie Rolland et Catherine Lemorton.
La Commission adopte l’amendement AS 444.
Puis elle adopte l’amendement rédactionnel AS 481 de M. Jean-Pierre Door, rapporteur.
Elle en vient à l’amendement AS 485 du même auteur.
M. Jean-Pierre Door, rapporteur. Le régime juridique et les modalités de financement de la permanence des soins en établissement de santé ont été modifiés par la loi « HPST ». Un dispositif commun aux secteurs public et privé a été mis en place, fondé sur une contractualisation entre l’agence régionale de santé et les établissements de santé, s’intégrant dans les contrats pluriannuels d’objectifs et de moyens. L’amendement prévoit une période transitoire pendant laquelle les agences régionales de santé pourront financer la permanence de soins en établissements de santé privés à but lucratif via la dotation des missions d’intérêt général.
La Commission adopte l’amendement AS 485.
Puis elle examine l’amendement AS 39 de M. Jean-Marie Rolland.
M. Jean-Marie Rolland. La loi pénalise aujourd’hui les établissements de santé privés à but non lucratif qui n’ont pas droit aux aides à la restructuration que peut apporter le FMESPP, notamment les aides individuelles visant à faciliter la mobilité et l’adaptation des personnels lors d’une recomposition ou d’une modernisation. Il ne faudrait pas que cet inconvénient se retrouve avec le FIR. Cet amendement y remédierait.
M. Jean-Pierre Door, rapporteur. Défavorable. Une erreur a dû se glisser dans votre amendement car l’article du code de la sécurité sociale que vous visez n’existe pas ! Je vous invite donc à le redéposer au titre de l’article 88, après avoir effectué les vérifications nécessaires.
M. Jean-Marie Rolland. Bien volontiers. Car sur le fond, le problème demeure.
Mme Martine Carrillon-Couvreur. Que recouvrent ces aides individuelles ?
M. Jean-Marie Rolland. Des aides sont prévues pour aider à la mobilité des personnels dans les établissements publics, dans le cas par exemple d’un regroupement de sites ou du transfert d’un site à un autre. Il s’agit de permettre aux établissements privés à but non lucratif de pouvoir en bénéficier également.
L’amendement AS 39 est retiré.
La Commission examine l’amendement AS 221 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Cet amendement, dont je reconnais qu’il est mal placé, mentionnait les services médico-sociaux parmi les structures pouvant être financées, au même titre que les établissements, par le FIR.
Suivant l’avis défavorable de M. Jean-Pierre Door, rapporteur, la Commission rejette l’amendement AS 221.
Puis elle adopte successivement les amendements de précision AS 482 et AS 483 de M. Jean-Pierre Door, rapporteur.
Elle en vient à l’amendement AS 445 du même auteur.
M. Jean-Pierre Door, rapporteur. Je propose que le FIR intègre, dès 2012, les crédits consacrés à la permanence des soins des établissements de santé et les aides régionales à la contractualisation, hors investissement, d’ores et déjà gérés par les agences régionales de santé. Cela permettra de rechercher pleinement les complémentarités entre financements aujourd’hui cloisonnés.
La Commission adopte l’amendement AS 445.
Puis elle examine l’amendement AS 175 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Le directeur général de l’agence régionale de santé ne devrait pouvoir répartir l’enveloppe du FIR qu’après avis de la conférence régionale de santé.
M. Jean-Pierre Door, rapporteur. Défavorable. Cette procédure serait trop lourde.
M. le président Pierre Méhaignerie. La conférence régionale de santé peut toujours formuler des observations a posteriori si elle le souhaite.
M. Jean-Luc Préel. Je milite depuis longtemps pour qu’on renforce le rôle de la conférence régionale de santé. Il y va de la démocratie sanitaire.
M. le président Pierre Méhaignerie. Sans doute. Mais nous nous heurtons trop souvent à des rigidités et des lenteurs, qui entravent les adaptations.
M. Jean-Luc Préel. Le souci de démocratie ne doit pas être négligé non plus.
Mme Anny Poursinoff. Il faut combattre en effet certaines dérives despotiques.
La Commission rejette l’amendement AS 175.
Puis elle adopte l’article 36 modifié.
La Commission est tout d’abord saisie de l’amendement AS 181 de M. Jean-Luc Préel.
M. Jean-Luc Préel. Je reviens un instant sur l’amendement précédent. Je ne veux nullement « rigidifier », mais seulement que, dans le respect du principe de décentralisation, on recueille l’avis de chacun des acteurs, notamment des professionnels qui siègent à la conférence régionale de santé. Alors que les agences régionales de santé ont un pouvoir considérable, il n’est pas normal que le conseil de surveillance n’en ait aucun, notamment sur la répartition de l’enveloppe.
J’en viens à l’amendement AS 181. Un rapport devait être remis au Parlement avant le 1er octobre 2011 sur l’évaluation de la procédure d’accord préalable pour les transferts de patients d’établissements MCO (médecine-chirurgie-obstétrique) vers les centres de soins de suite et de réadaptation. Il ne l’a pas été. Dans ces conditions, nous souhaitons que le principe soit revu.
M. Jean-Pierre Door, rapporteur. Le décret d’application n’a été publié qu’en août. D’où ce retard. Nous demanderons au ministre où en est l’élaboration de ce rapport.
La Commission rejette l’amendement AS 181.
Article additionnel après l’article 36
Expérimentation de nouvelles modalités d’organisation et de financement des transports urgents
La Commission en vient aux amendements identiques AS 486 de M. Jean-Pierre Door, rapporteur, et AS 496 de M. Yves Bur.
M. Yves Bur. Tout ne peut plus se décider depuis l’avenue de Ségur. Félicitons-nous donc de la mise en place du FIR, qui permettra que les décisions soient prises au plus près du terrain. Mais il faut aller plus loin encore et renforcer l’autonomie de jugement et de décision des agences régionales de santé. On pourrait permettre l’expérimentation, par une ou plusieurs d’entre elles, en liaison avec les caisses primaires d’assurance maladie concernées, de nouvelles modalités d’organisation et de financement des transports urgents effectués par les entreprises privées de transport sanitaire à la demande des SAMU-centres 15. L’objectif est de parvenir à des modulations tarifaires et des modalités de financement plus adaptées aux contextes locaux.
M. Jean-Pierre Door, rapporteur. On observe, en effet, des difficultés sur le terrain entre sapeurs-pompiers, ambulanciers et entreprises de transport public. D’où l’intérêt d’expérimenter en vue d’une organisation plus cohérente des transports urgents.
La Commission adopte les deux amendements AS 486 et AS 496.
Article 39
(articles L. 162-16-1, L. 162-16-1-1 [nouveau] du code de la sécurité sociale)
Réforme de l’économie officinale
Le présent article modifie le code de la sécurité sociale, afin d’améliorer la rémunération de l’activité officinale et d’engager la recomposition du réseau des pharmacies.
1. Mieux rémunérer l’activité officinale
En l’état actuel du droit, la rémunération des pharmaciens est basée sur une marge proportionnelle au prix du médicament. Cette marge, initialement linéaire, est devenue dégressive à partir des années 1990, afin d’éviter les effets d’aubaine et la substitution de produits chers à des spécialités peu coûteuses, comme les génériques par exemple. S’y ajoute un forfait par boîte, qui représente 25 % des ressources des officines aujourd’hui. Le mode de rémunération est résumé dans le tableau ci-dessous.
Modalités de rémunération de la dispensation
Tranches de prix en euros (hors taxe) |
Taux limite de marge brute |
0 – 22,90 |
26,1 % |
22,90 – 150 |
10 % |
Supérieur à 150 |
6 % |
Forfait par boîte |
0,53 centimes |
Source : Inspection générale des affaires sociales
Si la rémunération fondée sur la marge a constitué pendant longtemps une véritable garantie pour les pharmaciens, le moindre dynamisme du marché du médicament et l’effort de régulation de la consommation qui devrait désormais être entrepris par les pouvoirs publics fait peser un risque sur leur rémunération. Comme le note un rapport publié par l’Inspection générale des affaires sociales en juin 2011 (15), « l’avenir est désormais incertain et il est devenu difficile de savoir quel sera le mode de rémunération le plus dynamique entre la rémunération à la marge, à la boîte, à la ligne ou à l’ordonnance. »
C’est pourquoi le même rapport préconise d’une part, la création d’un honoraire de dispensation, dont la base serait le nombre de lignes de l’ordonnance et la complexité des médicaments prescrits, selon le modèle suisse, et d’autre part, la rémunération de nouveaux services rendus par les pharmaciens.
Dans la lignée de ces préconisations, l’article 39 modifie l’article L. 162-16-1 du code de la sécurité sociale afin de compléter le champ des négociations conventionnelles passées entre les pharmaciens et l’assurance maladie par :
– la tarification de frais de dispensation, autre que les marges prévues à l’article L. 162-38, dus aux pharmaciens par les assurés sociaux ;
Il s’agit ici du financement de l’acte de dispensation par le patient, qui s’apparente à un honoraire, dont le paramétrage pourrait selon le Gouvernement être corrélé à la nature des produits dispensés.
– la rémunération, autre que les marges prévues à l’article L. 162-38, versée par les régimes obligatoires d’assurance maladie en contrepartie du respect d’engagements individualisés.
Il est précisé que ces engagements peuvent porter sur la dispensation, la participation à des actions de dépistage ou de prévention, l’accompagnement de patients atteints de pathologie chroniques, des actions destinées à favoriser la continuité et la coordination des soins, ainsi que toute action d’amélioration des pratiques et de l’efficience de la dispensation. La rémunération financière est fonction de l’atteinte des objectifs par le pharmacien.
Selon les informations communiquées à votre rapporteur par le Gouvernement, il s’agit ici d’une forme de rémunération à la performance, à l’image de ce qui est prévu aujourd’hui par la convention médicale, et qui pourrait comporter des bilans de vaccination ou encore des objectifs de taux de substitution du générique.
Ces nouveaux modes de rémunération participent d’une volonté d’asseoir la légitimité des pharmaciens comme professionnels de santé à part entière, dont l’activité ne se résume pas à des tâches commerciales. De plus, il s’agit d’acter le fait que les pharmaciens sont, et doivent être, d’avantage associés à la coordination des soins, dans le respect des autres professions médicales. Rappelons sur ce point que l’article 38 de la loi dite « HPST », à la santé et aux territoires a clairement affirmé le rôle des pharmaciens dans les soins de premier recours, la permanence des soins ou encore l’éducation thérapeutique et les actions d’accompagnement du patient.
L’article 39 précise que l’Union nationale des caisses d’assurance maladie (UNCAM) pourra soumettre pour avis à l’Union nationale des organismes d’assurance maladie complémentaire (UNOCAM), avant son approbation, toute mesure conventionnelle ayant pour effet une revalorisation des frais de dispensation ou des rémunérations précédemment mentionnés. Cet avis sera réputé rendu au terme d’un délai de vingt et un jours à compter de la réception du texte. Il sera transmis à l’UNCAM, qui en assurera la transmission aux ministres chargés de la santé et de la sécurité sociale simultanément à celle de la convention ou de l’avenant.
Cette mesure ne modifie en rien la participation de l’Union nationale des organismes d’assurance maladie complémentaire aux négociations et conclusions des accords et conventions mentionnés à l’article L. 162-14-3 du code de la sécurité sociale.
Afin de ne pas peser sur les comptes de la branche maladie, il est prévu que toute mesure conventionnelle ayant pour effet une revalorisation des tarifs des honoraires, rémunérations et frais accessoires entre en vigueur au plus tôt dans un délai de six mois à compter de l’approbation de la convention ou de l’avenant comportant cette mesure.
Lorsque le comité d’alerte sur l’évolution des dépenses de l’assurance maladie émet un avis considérant qu’il existe un risque sérieux de dépassement de l’objectif national des dépenses d’assurance maladie, et dès lors qu’il apparaît que ce risque de dépassement est en tout ou partie imputable à l’évolution de l’ONDAM « soins de ville », l’entrée en vigueur de toute mesure conventionnelle ayant pour effet une revalorisation au cours de l’année des tarifs des honoraires, rémunérations et frais accessoires des pharmaciens est suspendue, après consultation des parties signataires à la convention nationale. À défaut d’un avenant fixant à nouveau une date d’entrée en vigueur des revalorisations compatible avec les mesures de redressement, l’entrée en vigueur est reportée au 1er janvier de l’année suivante.
2. Recomposer le réseau officinal en garantissant l’accès de la population aux médicaments
L’article 39 ajoute par ailleurs au menu de la négociation conventionnelle pharmaceutique des objectifs relatifs à la recomposition du réseau officinal.
Pour mémoire, en l’état actuel du droit, du fait du monopole des pharmaciens sur la délivrance des médicaments, l’installation et la répartition des officines sont régulées par les pouvoirs publics. Ainsi, toute installation est soumise à la délivrance d’une licence qui prévoit l’emplacement d’exploitation de l’officine et obéit à des critères qui dépendant de la densité de chaque commune : au dessous de 2 500 habitants, il n’est pas possible d’ouvrir une officine ; dans les communes de plus de 2 500 habitants sans officine, une ouverture par transfert est possible et dans celles disposant d’une officine, les transferts sont possibles par tranche de 3 500 habitants.
Ce système a prouvé son efficacité, car notre pays se caractérise par une forte densité du réseau d’officines, parmi les plus élevées d’Europe (la France compte 35 officines pour 100 000 habitants, ce chiffre étant de 26 en Allemagne, 18 au Royaume-Uni et 11 aux Pays-Bas). Si cette forte densité recouvre des disparités régionales importantes, comme le montre la carte présentée ci-dessous, elle correspond dans l’ensemble à la répartition de la population, selon une étude récente de la Direction de la recherche, des études, de l'évaluation et des statistiques (DREES) (16).
Densité des pharmaciens en France au 1er avril 2011
Source : Conseil national de l’ordre des pharmaciens.
Cependant, le réseau des officines se caractérise à la fois pas un développement excessif et par une concentration dans des zones densément peuplées. Or, comme le souligne le rapport de l’Inspection générale des affaires sociales précité, « la bonne couverture en officines du territoire se fait au prix d’une taille moyenne d’officine relativement modeste et d’un nombre important d’officines de petite taille, dont la santé est plus fragile. »
Partant du constat, partagé par les professionnels, d’un nombre trop élevé d’officines, notamment dans les centres-villes des grandes agglomérations, qui n’est pas toujours synonyme d’une bonne prise en charge des patients, le rapport de l’Inspection générale des affaires sociales préconise une recomposition du réseau officinal, par un encouragement des regroupements et un tarissement des installations.
En l’absence de régulation, le risque est grand de laisser la restructuration du réseau s’opérer sous la seule contrainte économique, entraînant des ruptures dans le maillage territorial.
C’est pourquoi, le présent projet de loi inclut dans les négociations conventionnelles, qui devraient débuter avant la fin de l’année 2011, des « objectifs quantifiés d’évolution de la structure du réseau officinal ».
Selon les informations transmises au rapporteur par le Gouvernement, il s’agirait de favoriser les regroupements et les rachats d’officines, mais aussi l’installation dans les zones sous-denses, tout en durcissant les quotas dans certaines zones sur dotées.
Votre rapporteur estime judicieux d’avoir privilégié ici la voie conventionnelle.
Par ailleurs, si votre rapporteur admet la nécessité de recomposer le réseau officinal, il estime que les objectifs quantifiés auxquels le projet de loi fait référence devront préserver la mission de proximité des pharmaciens d’officine et garantir à la population le meilleur accès possible au médicament.
Le texte prévoit d’ailleurs que la recomposition du réseau aura lieu dans le respect des dispositions prévues aux articles L. 5125-3 et L. 5125-4 du code de la santé publique, qui disposent que les créations, les transferts et les regroupements d’officines, sont soumises à l’octroi d’une licence et doivent permettre de répondre de façon optimale aux besoins en médicaments de la population, ne peuvent compromettre l’approvisionnement nécessaire en médicaments de la population résidente de la commune ou du quartier d’origine et ne peuvent être effectués que dans un lieu qui garantit un accès permanent du public à la pharmacie et permet à celle-ci d’assurer un service de garde ou d’urgence.
Enfin, votre rapporteur souhaite attirer l’attention du Gouvernement sur la nécessité de mettre en œuvre un dispositif fiscal attractif favorisant le regroupement d’officines.
Enfin, l’article 39 prévoit que les dispositions du II de l’article L. 162-14-1 sont applicables aux pharmaciens titulaires d'officine. Il s’agit ici d’ouvrir la possibilité aux pharmaciens de passer des accords conventionnels interprofessionnels, qui n’existait pas auparavant. Cette possibilité pourrait s’avérer utile pour passer des accords relatifs à des sujets transversaux, tels que le développement du générique ou l’accompagnement des malades chroniques.
L’étude d’impact indique que les conséquences financières de cette mesure sont difficilement chiffrables. En effet, les nouveaux modes de rémunérations devraient entraîner des dépenses supplémentaires, qui seront compensées par les économies dégagées grâce à la restructuration du réseau – de l’ordre de 60 millions d’euros.
*
La Commission est saisie de l’amendement AS 2 de M. Guy Malherbe.
M. Guy Malherbe. L’article 39 marque un tournant, puisqu’il prévoit que la rémunération des pharmaciens est dissociée de la vente des médicaments et que, conformément à la loi « HPST », elle se fera désormais à l’acte.
Il convient toutefois de préciser que la tarification portera sur les honoraires, les rémunérations et les frais de dispensation autres que les marges déjà prévues par la loi. Par ailleurs, il serait bon de prévoir la création et la gestion par l’assurance maladie d’un fonds de modernisation, financé par les pharmaciens concernés par des opérations de restructuration, et chargé de verser des indemnités compensatrices de cessation d’activité à l’officine qui ferme. Tel est l’objet de cet amendement.
M. Jean-Pierre Door, rapporteur pour l’assurance maladie et les accidents du travail. Favoriser la restructuration du réseau est une bonne idée, mais il faudrait retravailler votre amendement car, dans sa rédaction actuelle, l’assurance maladie serait appelée à gérer un fonds abondé par les professionnels. Par ailleurs, il faudrait clairement faire apparaître que les frais de dispensation sont distincts des marges sur le prix du médicament. Je vous propose donc de retirer votre amendement et d’en présenter une nouvelle version dans le cadre de la réunion prévue en application de l’article 88.
M. Guy Malherbe. J’en suis d’accord.
L’amendement AS 2 est retiré.
La Commission en vient à l’amendement AS 454 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Contrairement aux dispositions législatives applicables aux autres professionnels de santé, l’article L. 162-16-1 du code de la sécurité sociale, qui définit les relations conventionnelles entre l’assurance maladie et les pharmaciens d’officine, ne traite pas des mesures et procédures applicables en cas de non-respect des engagements. Il convient de réparer cet oubli.
La Commission adopte l’amendement AS 454.
Puis elle examine, en discussion commune, les amendements AS 453 de M. Jean-Pierre Door, rapporteur, et AS 351 de Mme Jacqueline Fraysse.
M. Jean-Pierre Door, rapporteur. Rien ne justifie que les pharmaciens mutualistes soient exclus du champ d’application du dispositif prévu par cet article.
Mme Jacqueline Fraysse. Mon amendement va dans le même sens.
M. Guy Malherbe. Attention : en supprimant les mots « titulaires d’officines », l’amendement du rapporteur ouvre la possibilité d’inclure les adjoints de pharmacie dans le conventionnement, ce qui serait absurde !
M. Michel Heinrich. La rédaction de l’amendement de Jacqueline Fraysse me semble en effet préférable.
M. Jean-Pierre Door, rapporteur. Vous avez raison. Je retire donc mon amendement au profit de celui de Jacqueline Fraysse.
L’amendement AS 453 ayant été retiré, la Commission adopte l’amendement AS 351.
Puis elle adopte l’article 39 modifié.
La Commission est saisie d’une série d’amendements portant articles additionnels après l’article 39.
Elle examine les amendements AS 4 et AS 5 de M. Guy Malherbe.
M. Guy Malherbe. Le constat d’un nombre trop élevé d’officines est partagé tant par la profession que par les pouvoirs publics. En conséquence, je vous propose une série d’amendements, inspirés par la lecture du rapport de l’Inspection générale des affaires sociales et visant à favoriser la restructuration du réseau.
L’amendement AS 4 prévoit de porter de 3 500 à 4 500 habitants le nombre d’habitants nécessaires pour ouvrir une pharmacie supplémentaire dans les communes en disposant déjà d’une.
L’amendement AS 5 est de coordination.
M. Jean-Pierre Door, rapporteur. Vous avez raison sur le constat. Toutefois, la restructuration du réseau devrait s’effectuer dans le cadre conventionnel ; il ne faudrait pas non plus oublier de réaffirmer le rôle de proximité du pharmacien.
En tout état de cause, en proposant des articles additionnels, vos amendements risquent d’être censurés par le Conseil constitutionnel. C’est pourquoi je vous propose de les retirer, pour les placer à l’article 39.
Mme Bérengère Poletti. Il est par ailleurs indispensable que cette restructuration se fasse de concert avec la mise en place des maisons médicales de proximité. Certaines d’entre elles éprouvent des difficultés à s’imposer du fait de la présence d’une officine de pharmacie.
M. Georges Colombier. Je suis d’accord.
M. Michel Heinrich. Le maillage territorial n’est pas en cause : aujourd’hui, toutes les communes de 7 000 habitants disposent de plus d’une pharmacie ! En revanche, le départ d’un certain nombre de prescripteurs fragilise le réseau pharmaceutique. Cet amendement vise aussi à favoriser les regroupements.
M. Guy Malherbe. Je précise que cette disposition concernera surtout les grandes agglomérations.
M. Denis Jacquat. N’oublions pas qu’il existe un régime local pour l’Alsace-Moselle…
M. Guy Malherbe. Rassurez-vous, il sera maintenu.
Les amendements AS 4 et AS 5 sont retirés.
Puis la Commission procède à l’examen de l’amendement AS 6 de M. Guy Malherbe.
M. Guy Malherbe. Dans le même esprit, cet amendement tend à permettre les regroupements, non seulement dans la commune d’une des officines concernées, mais en tout point du territoire.
M. Jean-Pierre Door, rapporteur. Il est, là encore, préférable de retirer votre amendement et de le réintroduire à l’article 39.
L’amendement AS 6 est retiré.
La Commission en vient à l’amendement AS 350 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Cet amendement reprend une des préconisations du rapport de l’Inspection générale des affaires sociales, paru en septembre 2010, sur l’évaluation de l’expérimentation de réintégration des médicaments dans les forfaits soins des EHPAD. Il s’agit de permettre aux pharmacies mutualistes d’approvisionner les adhérents mutualistes hébergés dans ces établissements et de passer des conventions avec leurs directeurs.
M. Jean-Pierre Door, rapporteur. Avis défavorable : l’amendement n’a pas de fondement juridique. En effet, dans le cadre conventionnel actuel, la possibilité de conclure une convention avec les EHPAD n’est offerte qu’aux pharmaciens titulaires d’une officine, ce qui n’est pas le cas des pharmaciens mutualistes.
La Commission rejette l’amendement AS 350.
Article 40
(art. L. 174-3, L. 174-20 [nouveau], L. 162-22-11 du code de la sécurité sociale ;
art. 33 de la loi de financement de la sécurité sociale pour 2004)
Facturation des séjours hospitaliers de certains patients étrangers non assurés sociaux
Le présent article a pour objet d’assouplir les modalités de tarification des prestations de soins et d’hébergement en établissements de santé des patients étrangers non assurés sociaux en situation régulière sur le territoire français.
1. Les modalités actuelles de facturation
a) Le droit existant
Les séjours hospitaliers, prestations de soins et d’hébergement, des patients étrangers en situation régulière qui ne sont pas assurés sociaux français et ne relèvent pas non plus d’un système de sécurité sociale coordonné avec le régime français, sont aujourd’hui facturés à partir de tarifs de prestations propres à chaque établissement et établis chaque année.
Ces tarifs journaliers, facturables au patient par journée de présence dans l’hôpital, sont appelés « tarifs journaliers de prestations » (TJP).
Cette facturation des séjours hospitaliers sur la base des tarifs journaliers de prestations se distingue nettement de la facturation des patients assurés sociaux.
Pour ces derniers, la facturation des prestations de soins et d’hébergement s’effectue, dans le cadre de la tarification à l’activité (T2A), sur un modèle différent. Un forfait par séjour hospitalier, fixé au niveau national, est facturé à l’assurance maladie obligatoire. Il se compose d’un groupe homogène de séjour (GHS), auquel vient, le cas échéant, s’ajouter une enveloppe correspondant aux missions d’intérêt général et d’aide à la contractualisation (MIGAC) ainsi qu’à d’autres dépenses forfaitaires. Un ticket modérateur reste par ailleurs à la charge du patient ou de l’assurance maladie complémentaire. Ce ticket modérateur reste, jusqu’au 31 décembre 2012, calculé sur la base des tarifs journaliers de prestations
La facturation des établissements publics de santé vis-à-vis des patients étrangers non assurés sociaux en situation régulière repose sur le principe qu’il ne doit rester aucune charge à l’établissement de santé qui a soigné le patient et qu’aucune dépense ne doit être mise à la charge de l’assurance maladie française. En effet, si le remboursement des soins aux assurés sociaux est la contrepartie de leurs cotisations sociales, les non assurés sociaux ne cotisent pas.
Si un établissement de santé facturait à un patient étranger non assuré social en situation régulière le groupe homogène de séjour (GHS), il ferait peser une partie de la charge sur l’hôpital puisque, dans le cadre de la tarification à l’activité, les GHS ne couvrent pas l’intégralité des charges des établissements de santé, une partie étant notamment couverte par la dotation affectée au financement des MIGAC et des forfaits annuels.
C’est la raison pour laquelle le tarif journalier de prestation continue d’être maintenu pour calculer la facturation des soins aux étrangers en situation régulière non assurés sociaux.
b) Les difficultés posées par le système actuel de facturation
Comme le souligne l’étude d’impact, le système actuel pose deux types de problème.
● En premier lieu, « la facturation sur la base des tarifs journaliers de prestation ne permet pas toujours de couvrir l’intégralité des dépenses engagées par l’établissement pour la prise en charge du patient ».
En théorie, chaque établissement de santé calcule les tarifs journaliers de prestation, qui sont ensuite approuvés par les agences régionales de santé, sur la base d’une comptabilité analytique des dépenses moyennes de l’établissement pour la durée habituelle des prestations de soins et d’hébergement correspondante.
Toutefois, le principe des tarifs journaliers de prestation, qui est de mettre en place une facturation globale et forfaitaire par séjour destinée à couvrir l’ensemble des charges supportées par l’établissement de santé pour la prise en charge du patient étranger, n’est pas adapté à des prises en charge particulières qui sont soit très courtes ou qui requièrent le recours à des dispositifs médicaux implantables ou des molécules dites onéreuses. Ces dernières sont le plus souvent des anticancéreux, des médicaments composés d’érythropoïétine principalement utilisés dans le traitement d’anémie secondaire au traitement de l’insuffisance rénale chronique et du cancer, des facteurs de la coagulation en traitement de l’hémophilie et de l’immunoglobulines humaines utilisées dans le traitement de maladies rares ou de déficit immunitaire.
Il convient de souligner que, dans le cadre de la tarification à l’activité, une même difficulté d’intégrer, dans le tarif global et forfaitaire par séjour que représente le GHS, des médicaments onéreux introduisant une hétérogénéité dans les tarifs, a conduit à mettre en place une liste des spécialités pharmaceutiques prises en charge en sus des prestations d’hospitalisation, dite « liste en sus », qui n’existe pas dans le cadre de la facturation sur la base des tarifs journaliers de prestation.
● En second lieu, la facturation sur la base des tarifs journaliers de prestation ne permet pas, toujours selon l’étude d’impact, aux établissements qui le souhaiteraient de « développer une offre de soins spécifique à destination des patients étrangers fortunés permettant de valoriser, outre les soins et l’hébergement, des prestations annexes».
2. Le dispositif proposé
Le I de l’article 40 procède à une réécriture globale de l’article L. 162-22-11 de la section 5 (« Établissements de santé ») du chapitre 2 (« Dispositions générales relatives aux soins ») du titre 6 (« Dispositions relatives aux prestations de soins – Contrôle médical – Tutelle aux prestations sociales ») du livre 1 (« Généralités – Dispositions communes à tout ou partie des régimes de base ») du code de la sécurité sociale.
Dans sa rédaction actuelle, l’article L. 162-22-11 dispose que dans les établissements publics de santé et les établissements de santé privés à but non lucratifs soumis à la tarification à l’activité, les tarifs nationaux des prestations servant de base au calcul de la participation de l’assuré, servent de base à la facturation des soins et de l’hébergement des malades non couverts par un régime d’assurance maladie et à l’exercice des recours contre tiers, c’est-à-dire aux actions juridiques, engagées en cas de non paiement, nécessaires au recouvrement des prestations de soins et d’hébergement.
La nouvelle rédaction proposée l’article L. 162-22-11, outre une modification purement rédactionnelle relative à la place de la mention des recours contre tiers, précise que ces tarifs nationaux ne serviront de base à la facturation que sous réserve des dispositions du nouvel article L. 174-20 du code de la sécurité sociale, inséré par le III de l’article 40 (cf. infra). Celui-ci introduit, sous conditions, une modalité dérogatoire de facturation des prestations de soins et d’hébergement des patients étrangers non assurés sociaux en situation régulière sur le territoire français.
Il est précisé que les tarifs nationaux des prestations ne serviront pas de base à la facturation des soins et de l’hébergement des patients bénéficiant de l’AME en application de l’article L. 251-1 du code de l’action sociale et des familles. En effet, la réforme introduit l’article 50 de la loi n°2011-900 du 29 juillet 2011 de finances rectificatives pour 2011 a retenu le principe d’une tarification de droit commun, c’est-à-dire fondée, pour les actes de médecine, chirurgie et obstétrique, à hauteur de 80 % sur les tarifs nationaux et à hauteur de 20 % seulement sur les tarifs journaliers de prestation des hôpitaux.
Le II de l’article 40 complète le 1° de l’article L. 174-3 du chapitre 4 (« Prise en charge par les régimes d’assurance maladie des dépenses afférentes aux soins médicaux dans certains établissements ») du titre 7 (« Coordination entre les régimes – Prise en charge de certaines dépenses par les régimes ») du Livre 1 (« Généralités – Dispositions communes à tout ou partie des régimes de base ») du code de la sécurité sociale afin de préciser que dans les établissements financés par une dotation annuelle de financement (établissements dispensant des soins aux personnes incarcérées et établissements publics de santé ou privés sans but lucratif non soumis à la tarification à l’activité), la tarification des prestations fixée par arrêté ne servira de base à la facturation des soins et de l’hébergement des malades non couverts par un régime d’assurance maladie que sous réserve des dispositions du nouvel article L. 174-20 du code de la sécurité sociale qui est inséré par le III de l’article 40 (cf. infra).
Le III de l’article 40 insère un nouvel article L. 174-20 dans le code de la sécurité sociale qui autorise les établissements de santé à déroger aux règles actuelles de facturation des prestations de soins et d’hébergement des patients étrangers non assurés sociaux en situation régulière sur le territoire français, qui imposent aujourd’hui une facturation sur la base des tarifs journaliers de prestations.
L’article L. 174-20 dispose que les établissements de santé pourront déterminer, de façon plus libre que sous le régime actuel, les tarifs de soins et d’hébergement facturés à ces patients, sous une double réserve.
En premier lieu, cette possibilité de déroger aux règles de facturation sur la base des tarifs journaliers de prestation ne pourra être mise en œuvre que lorsque l’établissement de santé intervient dans le cadre de soins hospitaliers programmés ne relevant pas d’une mission de service public.
En visant les soins programmés, le dispositif permet la possibilité d’un engagement contractuel entre le patient et l’établissement concerné, par l’intermédiaire d’un devis par exemple.
Par ailleurs, la possibilité d’une facturation dérogatoire est encadrée et limitée aux soins qui ne relèvent pas d’une mission de service public. Ces missions ont été précisées par la loi dite « HPST » et sont désormais détaillées à l’article L. 6112-1 du code de la santé publique.
Il s’agit, avec cette première limite à la possibilité de déroger aux règles actuelles de facturation, de s’assurer que la mesure ne portera pas atteinte au droit à l’accès aux soins des patients de toute nationalité, en particulier dans le cadre de la permanence des soins et de l’aide médicale urgente.
En second lieu, cette liberté de déroger aux règles actuelles de facturation ne pourra pas non plus s’appliquer :
– aux bénéficiaires de l’aide médicale de l’État (étrangers en situation irrégulière présents sur le territoire depuis plus de trois mois) ;
– aux patients relevant de soins urgents (étrangers en situation irrégulière non bénéficiaires de l’aide médicale de l’État ;
– aux patients accueillis dans le cadre d’une intervention humanitaire (étrangers admis par une décision individuelle du ministre compétent) ;
– aux patients relevant d’un système de sécurité sociale coordonné avec le régime français pour les risques maladie, maternité, accidents du travail et maladies professionnelles en application de traités, accords et règlements internationaux auxquels la France est partie (notamment le régime européen coordonné).
À l’exception de cette dernière catégorie, dont l’exclusion des possibilités de facturation dérogatoire s’explique par le principe de la hiérarchie des normes selon lequel une loi ne peut déroger à un traité international, il s’agit d’écarter des personnes en situation de particulière précarité de la possibilité de se voir facturer différemment les séjours hospitaliers.
Il est précisé que les conditions d’application de cet article seront déterminées par décret. Comme le précise l’étude d’impact, ce décret sera réalisé en concertation avec les fédérations hospitalières concernées et devra assurer que les modalités de mise en œuvre retenues correspondent aux exigences de faisabilité, pour ce qui concerne en particulier les logiciels de facturation et permettent également de bien prendre en compte le caractère solvable des patients ciblés.
Le IV de l’article 40 modifie le II de l’article 33 de la loi de financement pour 2004.
Le II de cet article a prévu, au moment de la mise en place de la tarification à l’activité, que les nouveaux tarifs nationaux des prestations ne serviraient pas de base pour le calcul des règles de participation de l’assuré, et en particulier du ticket modérateur (cf. supra).
Il a ensuite été modifié par l’article 24 de la loi dite « HPST » afin de préciser les modalités de facturation des soins délivrés aux patients non couverts par un régime obligatoire d’assurance maladie qui pose le principe de la facturation sur la base des tarifs journaliers de prestations.
Le IV de l’article 40 maintient ce principe mais précise que ces règles générales s’appliquent sous réserve des dispositions de l’article L. 174-20 du code de la sécurité sociale dont on a vu (cf. supra) qu’elles permettaient aux établissements de santé de déroger aux règles en vigueur de facturation des prestations de soins et d’hébergement des patients étrangers non assurés sociaux en situation régulière sur le territoire français qui imposent une facturation sur la base des tarifs journaliers de prestations.
D’après l’étude d’impact, une première estimation des conséquences de cette mesure pour les établissements concernés laisse envisager une économie attendue de l’ordre de 5 millions d’euros, soit 1% du montant total des aides à la contractualisation consacré en 2099 au soutien des établissements déficitaires et qui sont concentrées sur les centres hospitalo-universitaires (CHU). Ces établissements, qui bénéficient d’ores et déjà d’une attractivité internationale, sont directement visés par la mesure proposée qui a pour objectif de leur permettre de valoriser une offre de soins programmés à destination des patients étrangers fortunés.
*
La Commission examine l’amendement AS 352 de Mme Jacqueline Fraysse, de suppression de l’article.
Mme Jacqueline Fraysse. Nous souhaitons la suppression de cet article qui institue une discrimination au détriment des étrangers, et dont la motivation est pour le moins floue : comment définir un « patient étranger fortuné » ?
M. Jean-Pierre Door, rapporteur. Avis défavorable.
L’article 40 a pour objet d’assouplir les modalités de tarification des prestations de soins et d’hébergement en établissement de santé pour les patients étrangers non assurés sociaux en situation régulière. Une première estimation des conséquences de cette mesure permet d’envisager une économie de l’ordre de 5 millions d’euros, soit 1 % du montant total des aides à la contractualisation.
La disposition concerne des établissements bénéficiant d’ores et déjà d’une attractivité internationale.
Mme Catherine Lemorton. Cet article est profondément choquant. Je ne voudrais pas que certains établissements privés de la côte sud-est de notre pays en viennent à consacrer des services entiers à l’accueil de patients venus de Russie, mêlés à des trafics d’armes, dont l’argent est blanchi dans des paradis fiscaux, et assez fortunés pour payer leurs soins cash. Une telle mesure risque d’être vite détournée.
M. Jean Mallot. L’an dernier, la majorité a institué pour les patients étrangers un ticket d’entrée à l’aide médicale d’État de 30 euros, une décision dont toutes les études ont montré les effets désastreux en termes d’accès aux soins des étrangers et de conséquences sanitaires. Aujourd’hui, elle veut faire de l’argent sur des patients étrangers fortunés – sans se préoccuper d’ailleurs de l’origine de leur fortune. Le rapprochement de ces deux décisions est significatif : il définit une politique.
La Commission rejette l’amendement AS 40.
Elle adopte ensuite l’amendement rédactionnel AS 484 de M. Jean-Pierre Door, rapporteur.
Puis, elle adopte l’article 40 modifié.
Article additionnel après l’article 40
Relèvement du plafond de ressources pour l’accès au paiement d’une assurance complémentaire santé
La Commission examine l’amendement n° 2 du Gouvernement, portant article additionnel après l’article 40.
M. Jean-Pierre Door, rapporteur. Le Gouvernement propose de relever le plafond de ressources pour l’accès à l’aide au paiement d’une assurance complémentaire de santé (ACS), en le portant au niveau du plafond de la couverture maladie universelle complémentaire (CMU-C) majoré de 35 %. Cette excellente initiative devrait permettre d’éviter certains effets de seuil au détriment des personnes ne bénéficiant pas de la CMU-C. Ainsi, pour une famille monoparentale, le seuil serait porté à 1 300 euros.
Je ne peux qu’être favorable à un tel amendement. Cependant, j’appellerai l’attention du Gouvernement sur la nécessité de réaliser un important effort d’information au sujet de l’ACS, mais aussi d’en améliorer l’accès pour les étudiants, dont un grand nombre n’ont pas d’assurance complémentaire.
M. le président Pierre Méhaignerie. En raison de l’article 40, je n’ai pu déposer moi-même cet amendement. Le Gouvernement a accepté de le faire en son nom.
Il est vrai qu’une campagne d’information devrait être lancée, car trop de personnes ignorent qu’elles ont la possibilité de bénéficier de l’ACS.
Mme Martine Carrillon-Couvreur. Hier, en séance publique, lorsque nous avons évoqué cette proposition, nous avons été accusés de faire preuve d’un pessimisme destructeur. Le dépôt de cet amendement, en faveur duquel nous voterons, vient pourtant valider notre analyse. Le Gouvernement le dit lui-même dans l’exposé sommaire : cette disposition vise à « améliorer l’état de santé de nos concitoyens les plus modestes dans un contexte social difficile » et à « lutter contre les renoncements aux soins ». Ce phénomène de renoncement est donc une réalité.
Il est vrai que la couverture complémentaire des étudiants constitue un problème. Le sujet est d’autant plus préoccupant que le coût des mutuelles tend à augmenter.
M. Guy Lefrand. Tout le monde l’admet : trop de personnes ne font pas valoir leur droit à l’aide à l’assurance complémentaire de santé. En outre, le plafond de ressources actuel est encore inférieur au seuil de pauvreté. Cet amendement montre donc la volonté de la majorité et du Gouvernement de tenir compte des effets négatifs de la crise et d’améliorer l’accès aux soins des personnes en difficulté. Au moment où nous réalisons des efforts pour limiter les dépenses qui ne sont pas strictement indispensables, on ne peut que se féliciter de voir adopter cette véritable mesure sociale, même si son coût sera de 56 millions d’euros en année pleine.
M. Paul Jeanneteau. Il est vrai qu’un trop grand nombre de citoyens qui pourraient bénéficier de l’ACS n’y ont pas recours. Les directeurs de caisse primaire d’assurance maladie en témoignent : les fonds existent, mais ils ne sont pas employés. Faute de pouvoir demander l’organisation d’une campagne de communication, nous avons, avec Yves Bur, déposé un amendement réclamant un rapport sur ce sujet.
M. Jean Mallot. Cet amendement va dans le bon sens, mais il est aussi pour le Gouvernement un moyen de se donner bonne conscience, face aux conséquences négatives de l’augmentation de la taxe sur les complémentaires santé.
L’aide au paiement d’une assurance complémentaire de santé est d’ailleurs financée par le Fonds de financement de la CMU. Le coût de la mesure proposée sera donc répercuté sur les contrats d’assurance complémentaire des adhérents non couverts par la CMU.
M. le président Pierre Méhaignerie. Les réserves de ce Fonds sont telles qu’aucune augmentation des cotisations dues au titre des assurances complémentaires n’est à prévoir.
M. Yves Bur. Je me réjouis de cet élargissement de l’aide au paiement de l’assurance complémentaire de santé. Mais cette prestation reste d’un accès difficile et doit faire l’objet d’une vraie promotion, de façon à augmenter le nombre de bénéficiaires. À cet égard, les organismes d’assurance maladie, particulièrement dans la branche famille, pourraient jouer un rôle utile : grâce à leur connaissance des revenus des allocataires de certaines aides sociales comme le revenu de solidarité active (RSA), ils pourraient informer systématiquement les personnes concernées de leur droit à obtenir l’ACS. C’est en effet la méconnaissance du dispositif qui explique qu’il ne bénéficie qu’à 600 000 personnes, pour 3 ou 4 millions de personnes éligibles.
M. Jean-Luc Préel. Cet amendement devrait, en effet, améliorer l’accès à l’assurance complémentaire des personnes confrontées à des difficultés financières – même s’il convient, en effet, de mieux informer la population sur le dispositif.
L’un des défauts de la CMU, ce sont les effets de seuil. C’est pourquoi je défends depuis très longtemps l’idée d’une aide personnalisée à la santé, dont le montant serait inversement proportionnel aux revenus.
Mme Catherine Lemorton. Je m’interroge sur le moyen d’évaluer le coût de cette mesure, dès lors que l’information sur l’ACS est notoirement insuffisante.
C’est d’ailleurs une question de volonté politique. Lorsque les services sociaux ou les professionnels de santé sont confrontés à un patient dépourvu de mutuelle, il leur serait facile de prendre le temps de les informer sur cette aide.
Par ailleurs, la notion de seuil de pauvreté a un sens : elle concerne des gens qui ne savent pas de quoi sera fait le lendemain. Or le montant du plafond de ressources est encore loin de ce seuil.
Enfin, même quand elles ont connaissance de l’existence de l’aide, les personnes concernées ont tendance à prendre le contrat de base, qui ne les exonère pas de l’avance des soins. Elles ne se soignent donc pas mieux. Tout cela ne fait que confirmer ce que nous affirmions hier : nombre de nos concitoyens ne peuvent plus accéder aux soins.
Mme Martine Carrillon-Couvreur. La situation actuelle devrait nous inciter à nous occuper du plafond de la CMU, et à étendre l’application de la CMU-C, qui, aujourd’hui, ne permet malheureusement pas de prendre en compte tous les besoins. Je suis sensible à ce relèvement du plafond de ressources de l’ACS, mais cette aide reste très difficile d’accès.
Il suffit de participer à la Commission nationale de surveillance de la CMU pour comprendre qu’un vrai problème d’accès aux droits subsiste dans notre pays. Des efforts doivent être consentis en matière d’accompagnement et de communication, afin que les avancées annoncées se traduisent réellement dans les faits.
M. Jean-Pierre Door, rapporteur. Sur tous les bancs, nous ne pouvons que nous satisfaire du dépôt de cet amendement. Il est vrai que les contrats souscrits grâce à l’ACS ne sont pas d’une qualité suffisante, mais cela concerne les organismes complémentaires, et non l’État.
La Commission adopte l’amendement n° 2 à l’unanimité.
Article additionnel après l’article 40
Rapport sur l’aide à l’acquisition d’une complémentaire santé
Puis elle examine l’amendement AS 1 de M. Paul Jeanneteau.
M. Yves Bur. Comme je viens de le dire, le nombre de bénéficiaires de l’ACS est très éloigné du public potentiel de l’aide. C’est pourquoi nous demandons un rapport sur la promotion de ce dispositif.
M. Jean-Pierre Door, rapporteur. Avis favorable.
La commission adopte l’amendement AS 1.
Article 41
Prolongation de l’expérimentation relative au contrôle des arrêts de travail des fonctionnaires
L’article 41 prévoit de prolonger de deux ans l’expérimentation du contrôle des arrêts de travail des fonctionnaires par les caisses primaires d’assurance maladie (CPAM). Il modifie l’article 91 de la loi du 24 décembre 2009 de financement de la sécurité sociale pour 2010 qui avait instauré cette expérimentation.
1. L’expérimentation du contrôle des arrêts maladie des fonctionnaires par les caisses primaires d’assurance maladie
Créé à titre expérimental par l’article 91 de la loi de financement de la sécurité sociale pour 2010, le dispositif visé par l’article 41 du présent projet de loi consiste dans le transfert du contrôle des arrêts de travail de certains fonctionnaires aux caisses primaires d’assurance maladie et à leurs services médicaux durant deux ans (2010-2011).
Cette expérimentation concerne les fonctions publiques d’État, hospitalière et territoriale. Elle touche les arrêts de travail dus à une maladie non professionnelle d’une durée inférieure à six mois consécutifs et n’ouvrant pas droit au régime des congés de longue maladie ou de longue durée.
Ce dispositif tend à renforcer le contrôle des arrêts maladie et des heures de sortie autorisées des fonctionnaires, en les alignant sur les règles prévalant pour les salariés du secteur privé. Cette mesure d’harmonisation, qui a vocation à être généralisée au terme de l’expérimentation, ne touche pas les modalités de contestation d’ordre médical et contentieux des avis rendus par le service du contrôle médical, et des décisions prises par l’administration ; ces modalités demeurent conformes aux règles appliquées à la fonction publique dans ce domaine. Ainsi, en cas de non-respect, constaté par les services du contrôle médical, de l’obligation de se soumettre aux contrôles médicaux, l’administration peut retenir une partie de la rémunération du fonctionnaire. De même, en l’absence de justification médicale de son arrêt de travail, le fonctionnaire est sommé par l’administration de reprendre ses fonctions. Le comité médical compétent peut être saisi de l’avis du service médical ayant fondé la décision de l’administration. Cette dernière peut par ailleurs faire l’objet d’un recours devant la juridiction administrative compétente.
Alors que l’article 91 de la loi de financement de la sécurité sociale pour 2010 prévoyait la remise par le Gouvernement au Parlement d’un rapport établissant le bilan de l’expérimentation au plus tard six mois avant la fin de celle-ci, un tel rapport n’a pu être transmis dans les délais impartis en raison du caractère tardif du démarrage effectif de l’expérimentation pour la fonction publique d’État, et de l’absence de démarrage pour les fonctions publiques territoriale et hospitalière.
S’agissant de la fonction publique d’État, l’expérimentation sur deux ans a pris effet à compter de la signature, le 26 mars 2010, d’une convention de partenariat entre la Caisse nationale de l’assurance maladie des travailleurs (CNAMTS) salariés et l’État. Cette convention prévoit que six caisses primaires d’assurance maladie procèdent au contrôle des arrêts de travail des fonctionnaires d’État (Clermont-Ferrand, Lyon, Nice, Rennes, Paris et Strasbourg).
Dans les faits, le contrôle expérimental des arrêts de travail des fonctionnaires d’État par l’assurance maladie a nécessité la création d’un outil de traitement des données : il n’a donc pu débuter qu’en octobre 2010, suite à la publication du décret en Conseil d’État n° 2010-1095 du 17 septembre 2010.
En ce qui concerne les fonctions publiques territoriale et hospitalière, la loi de financement de la sécurité sociale pour 2010 a prévu un délai de six mois pour aboutir à la signature de conventions de partenariat entre les ministères concernés et la CNAMTS. Les collectivités et établissements de santé pouvant participer à l’expérimentation sont ceux dont le siège est situé dans les circonscriptions des caisses primaires d’assurance maladie du Puy de Dôme, du Rhône, des Alpes Maritimes, d’Ille-et-Vilaine et du Bas-Rhin. Un délai de trois mois a été prévu pour la signature des conventions locales entre les caisses et les collectivités territoriales ou établissements publics de santé expérimentateurs.
Le décret autorisant le traitement de données à caractère personnel pour ces deux fonctions publiques étant en cours de contreseing, l’expérimentation du contrôle des arrêts de travail des fonctionnaires territoriaux et hospitaliers n’a pas encore débuté.
Le renforcement du contrôle des arrêts de travail des fonctionnaires présente des enjeux financiers considérables : en effet, l’étude d’impact annexée au présent projet de loi relève que, s’agissant de la seule fonction publique d’État, le coût des arrêts maladie des fonctionnaires est évalué dans l’Objectif national des dépenses d’assurance maladie (ONDAM) pour un montant d’environ 400 millions d’euros.
Faute d’expérimentation effective sur deux ans, le volume d’arrêts de travail économisé du fait de la mise en œuvre de ce contrôle expérimental renforcé ne peut être évalué de manière précise ; néanmoins, le Gouvernement considère qu’on peut estimer à un millier le nombre d’interruptions de travail non justifiées dans le cadre de la seule fonction publique d’État. Selon l’étude d’impact, 236 cas d’arrêts non justifiés – pour 20 547 fonctionnaires s’étant vus prescrire un arrêt de travail – avaient été recensés entre octobre 2010 et mai 2011. Aussi, le Gouvernement estime à 1 millions d’euros l’économie attendue de l’expérimentation appliquée à la fonction publique d’État.
2. Le dispositif proposé : une prolongation de l’expérimentation et des ajustements concernant la participation des collectivités territoriales et les modalités de saisine du comité médical
L’article 41 vise à titre principal à prolonger de deux ans (2012-2013) le dispositif expérimental instauré en 2009. Il prévoit à ce titre la possibilité d’élargir l’expérimentation aux collectivités territoriales volontaires n’ayant pu signer leur convention locale dans les délais prévus. Il procède également à des modifications relatives à la procédure de saisine du comité médical : cette instance consultative, chargée de donner des avis d’ordre médical, peut remplir le rôle d’instance d’appel en cas de contestation par le fonctionnaire d’un avis médical rendu par le médecin conseil du service du contrôle médical des caisses primaires d’assurance maladie.
● Le droit ouvert au comité médical de se faire communiquer les éléments médicaux en cas de procédure de contestation
Le 1° de l’article 41 modifie le III de l’article 91 de la loi de financement de la sécurité sociale pour 2010, relatif aux procédures de contestation d’ordre médical et contentieux ouvertes aux fonctionnaires. Ces modifications précisent les modalités de saisine du comité médical par le fonctionnaire :
– le comité médical ne peut plus être saisi de l’avis rendu par le service du contrôle médical au-delà d’un délai d’un mois à compter de la date de la décision contestée ;
– la demande du fonctionnaire doit être écrite et adressée par lettre recommandée ou déposée contre récépissé auprès du comité médical. Cette demande écrite précise l’objet de la contestation ainsi que le nom et l’adresse du médecin ayant prescrit l’arrêt de travail.
Par ailleurs, est ouvert au comité médical le droit de se faire communiquer par le service du contrôle médical les éléments ayant motivé l’avis du médecin conseil quant à l’absence de justification médicale de l’arrêt de travail du fonctionnaire. En effet, le service du contrôle médical, informé par le comité médical de la demande du fonctionnaire, dispose d’un délai de quinze jours suivant la réception de la demande pour établir un dossier – adressé au comité médical par pli recommandé avec demande d’avis de réception – comprenant les pièces justifiant l’avis du médecin conseil, l’avis du médecin désigné par le fonctionnaire, les motifs invoqués par ce dernier pour appuyer sa demande et l’énoncé de la question posée au comité. Celui-ci établit ses conclusions motivées sur la base de ces éléments ; il en adresse un exemplaire au fonctionnaire, à l’administration et au service du contrôle médical de la caisse primaire d’assurance maladie.
Ces précisions procédurales permettent d’encadrer la saisine du comité médical, et de garantir que les conclusions de celui-ci se fondent sur l’examen intégral du dossier médical du fonctionnaire.
● La prolongation du dispositif expérimental
Le 2° de l’article 41 modifie le IV de l’article 91 de la loi de financement de la sécurité sociale pour 2010 afin de porter à quatre ans la durée de l’expérimentation.
Cette prolongation du dispositif expérimental est nécessaire pour pouvoir mesurer avec précision l’impact du transfert du contrôle des arrêts de travail des fonctionnaires aux caisses primaires d’assurance maladie. En effet, les deux années d’expérimentation initialement prévues se sont révélées insuffisantes pour permettre la montée en charge du dispositif. Cette prolongation permettra au Gouvernement de véritablement remettre au Parlement un rapport exposant l’efficacité du dispositif expérimental dans le cadre de la lutte contre les fraudes à l’assurance maladie. Les deux années supplémentaires d’expérimentation seront utiles non seulement pour pouvoir décider de l’éventuelle généralisation du dispositif, mais aussi pour améliorer la connaissance statistique des arrêts maladie des fonctionnaires.
L’adoption de cette prolongation de deux ans du dispositif expérimental nécessitera de modifier les deux décrets d’application autorisant les traitements de données à caractère personnel.
● La participation des collectivités territoriales volontaires
S’agissant du contrôle des arrêts de travail des fonctionnaires territoriaux, le passage de deux à quatre ans du dispositif expérimental, prévu par le 2° de l’article 41, permet à un plus grand nombre de collectivités territoriales de participer : en effet, le 3° complète le V de l’article 91 de la loi de financement de la sécurité sociale pour 2010 et prévoit d’ouvrir à certaines collectivités territoriales la possibilité de prendre part aux deux prochaines années d’expérimentation à compter du 1er janvier 2012. Les collectivités territoriales visées sont celles qui, n’ayant pas pu respecter le délai de signature prévu par les textes, signeront une convention locale avec les caisses primaires d’assurance maladie avant le 31 décembre 2011.
*
La Commission est saisie de l’amendement AS 353 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Nous souhaitons la suppression de l’article 41, car nous contestons le mode de contrôle administratif et médical, par l’assurance maladie, des arrêts maladie des fonctionnaires. Pourquoi ces derniers devraient-ils faire l’objet d’un traitement particulier ?
M. Jean-Pierre Door, rapporteur. Ce mode de contrôle, destiné à lutter contre les arrêts de travail abusifs ou injustifiés, est déjà effectif dans le régime général. La disposition portée par l’article 41 est donc une mesure d’harmonisation utile : l’expérimentation doit être poursuivie afin d’en mesurer l’impact et de se prononcer sur une éventuelle généralisation. Avis défavorable.
M. Yves Bur. Pourquoi les salariés du secteur privé seraient-ils contrôlés et pas ceux du secteur public ? Nous savons tous que les arrêts maladie injustifiés sont aussi une réalité dans la fonction publique. Cela étant, nous avançons à petits pas. Plutôt que de prolonger une expérimentation fondée sur le volontariat, il serait temps de soumettre tout le monde à la même règle. On ne peut pas avoir, comme hier, un débat sur les indemnités journalières et ne pas agir en matière de contrôle des arrêts maladie.
M. Jean-Pierre Door, rapporteur. Une partie de la fonction publique n’est toujours pas concernée par cette expérimentation. C’est pourquoi il convient de la prolonger pour une durée de deux ans avant de généraliser le dispositif.
La Commission rejette l’amendement AS 353.
Elle en vient ensuite à l’amendement AS 455 de M. Jean-Pierre Door, rapporteur.
M. Jean-Pierre Door, rapporteur. Il est nécessaire que le service du contrôle médical soit informé suffisamment tôt de la survenue de l’arrêt de travail. Or le délai dans lequel l’administration transmet cette information est extrêmement variable. Ce délai doit donc être précisé dans la convention qui détermine le cadre du dispositif d’expérimentation.
La Commission adopte l’amendement AS 455.
Elle examine ensuite l’amendement AS 495 de M. Yves Bur.
M. Yves Bur. Le fonctionnaire doit être informé de l’avis du service de contrôle médical. Une telle transparence est importante en cas de recours.
M. Jean-Pierre Door, rapporteur. L’amendement tendrait à priver le service médical du pouvoir d’évaluer le dossier, soumis au secret médical.
L’amendement AS 495 est retiré.
La Commission adopte ensuite l’amendement rédactionnel AS 456 de M. Jean-Pierre Door, rapporteur.
Elle adopte enfin l’article 41 modifié.
Article 42
Garantie du maintien de la prise en charge intégrale des dépenses d’assurance maladie des affiliés du régime minier et de leurs ayants droit
Le présent article vise à maintenir la prise en charge intégrale des dépenses d’assurance maladie des affiliés du régime minier et de leurs ayants droit.
1. Les difficultés rencontrées par le régime minier
Pour mémoire, la loi du 29 juin 1894 a institué deux régimes de protection sociale obligatoires, couvrant les risques vieillesse et maladie des mineurs et de leurs familles. Ces régimes ont été confortés par le décret du 27 novembre 1946 relatif à l’organisation de la sécurité sociale dans les mines qui prévoit notamment la prise en charge à 100 % des dépenses de soins.
L’étendue des risques couverts constituait l’une des particularités du régime minier de sécurité sociale qui protégeait ses ressortissants contre l’ensemble des risques : maladie, accidents du travail et maladies professionnelles (AT-MP), vieillesse. Cependant, l’évolution démographique du régime et sa situation financière, comme en témoigne le tableau ci-après justifient son adossement progressif au régime général.
Résultats financiers du régime des mines
(en millions d’euros)
Branche |
2008 |
2009 |
2010 |
2011 |
Maladie |
– 116,1 |
– 36,4 |
– 82,7 |
– 61,7 |
AT-MP |
– 52 |
7,2 |
||
Vieillesse |
103 |
– 29,1 |
– 117,6 |
0 |
Source : Commission des comptes de la sécurité sociale, rapport de septembre 2010
Le risque vieillesse ayant été transféré à la Caisse des dépôts et Consignations en 2005, la seule activité assurantielle du régime concerne aujourd’hui la branche assurance maladie et accidents du travail-maladies professionnelles (AT-MP), qui compte environ 180 000 bénéficiaires. La principale spécificité du régime minier réside dans la gestion en propre d’un réseau de soins intégré dispensant une médecine de caisse gratuite pour ses affiliés. Il n’en existe pas d’équivalent parmi les régimes spéciaux. Cependant ce réseau est largement déficitaire.
Le décret du 27 août 2010 a mis en extinction au 1er septembre 2010 le régime de sécurité sociale des mines. Le transfert du régime des mines vers le régime général est donc justifié par sa démographie : avec moins de 200 000 affiliés pour le volet maladie et AT-MP (et moins de 350 000 pensionnés), l’extinction prévue par le décret du 27 août 2010 et une diminution tendancielle de 5 % par an du nombre d’affiliés, le volet assurantiel du régime des mines est condamné à terme. Le régime est d’ailleurs financé majoritairement par le mécanisme de la compensation interrégimes.
2. Le maintien de la prise en charge intégrale des dépenses d’assurance maladie des affiliés du régime minier et de leurs ayants droit
En l’état actuel du droit, l’article 186 du décret du 27 novembre 1946 relatif au régime de sécurité sociale dans les mines prévoit la prise en charge intégrale des dépenses de santé. L’article 184 du même décret prévoit cependant que « sous réserve des dispositions du présent chapitre, les prestations de l’assurance maladie sont servies aux personnes qui sont affiliées au régime minier au titre de ce risque ou sont bénéficiaires d’avantages ouvrant droit à l’assurance maladie dudit régime, ainsi qu’à leurs ayants droit, dans les mêmes conditions et selon les mêmes modalités que celles qui sont fixées pour le régime général. »
En droit, les personnes relevant du régime minier sont soumis à la participation forfaitaire de 1 euro et aux franchises médicales découlant respectivement de la loi portant réforme de l’assurance maladie du 13 août 2004 et de la loi de financement de la sécurité sociale pour 2008, comme tous les autres régimes d’assurance maladie, en application de l’article L. 711-7 du code de la sécurité sociale.
Début 2009, l’application de la participation forfaitaire comme de la franchise médicale n’était toujours pas effective dans le régime minier, alors qu’elle devait l’être depuis respectivement 2005 et 2008. Le motif tient à la difficulté de recouvrement de sommes, même faibles, dans le cadre d’un régime où il n’y a pas de flux d’argent en raison de la gratuité des soins et du tiers payant intégral et généralisé.
C’est pourquoi, en contrepartie, le Gouvernement a mis fin par un décret du 31 décembre 2009, aux modalités plus favorables de prise en charge des affiliés, disparates d’une région à l’autre, en matière de transport en ambulance, de cures thermales et de remboursements de produits pharmaceutiques, maintenues provisoirement par un décret du 24 décembre 1992. Ce décret prévoyait, en effet, à l’article 2, alinéa 2, point b, que « pour les dépenses exposées par les assurés et leurs ayants droit qui ne sont pas mentionnées aux articles 186 à 188 du décret du 27 novembre 1946, les règles de remboursement pratiquées au 1er janvier 1993 restent provisoirement applicables, nonobstant les dispositions de l’article 184. Le conseil d’administration d’une caisse régionale de la sécurité sociale dans les mines peut, après avis de celui de la Caisse autonome nationale, décider de mettre fin à une ou plusieurs dispositions dérogeant aux articles 184 et suivants. »
La suppression du « 2.2.b » a entraîné de vives protestations des fédérations syndicales minières, ces derniers craignant notamment des renoncements aux soins.
Dans un rapport de mission remis à la ministre de la santé en octobre 2010 sur la suppression de l’article 2.2.b, notre collègue Yves Bur préconise de ne pas revenir sur cette mesure, nécessaire à la convergence du régime minier avec le régime général. Il montre par ailleurs que les renoncements aux soins sont réels, bien que limités par deux phénomènes : une forte hausse des déclarations en affections longue durée (ALD) prises en charge à 100 %, qui compense une sous-déclaration antérieure et, en matière de transports, une modification des modes de transport utilisés. Cependant, afin de garantir qu’aucun affilié du régime minier n’ait à renoncer aux soins, la mission recommande d’utiliser un budget additionnel d’action sanitaire et sociale pour les cas les plus difficiles.
En réponse à ces inquiétudes et dans la lignée des propositions du rapport Bur, le Gouvernement s’est engagé, dans un document d’orientation sur l’avenir du régime minier présenté aux fédérations syndicales minières le 12 mai 2011, à maintenir une prise en charge à 100 % des dépenses de santé de l’ensemble des personnes relevant du régime minier et leurs ayants droit. Cet engagement a été confirmé dans un courrier du 30 juin 2011 du ministre du travail, de l’emploi et de la santé aux présidents de ces fédérations.
Il est précisé dans le document d’orientation que le Gouvernement s’engage à :
– prendre en compte les préoccupations exprimées par les organisations syndicales suite à la suppression du « 2.2.b ». Le budget d’action sociale sera donc augmenté de façon à compenser intégralement les effets de cette mesure et d’éviter qu’elle n’aboutisse à des situations de renoncement aux soins ;
– garantir la prise en charge à 100 % des dépenses de soins des affiliés du régime. Cet engagement sera porté au niveau de la loi. Grâce à cette disposition législative spécifique, les affilés seront à l’avenir préservés de toutes mesures éventuelles de déremboursement. Au delà de la compensation démographique, le régime minier fera l’objet d’un adossement financier complet au régime général d’assurance maladie.
Le présent article est donc la traduction législative de l’engagement gouvernemental.
Il prévoit, en effet, que « les assurés et leurs ayants droit relevant du régime spécial de sécurité sociale des entreprises minières et assimilées bénéficient de la gratuité des prestations en nature de l’assurance maladie mentionnées au chapitre II du titre II du livre III du code de la sécurité sociale », c’est-à-dire les prestations en nature de l’assurance maladie du régime général.
Selon l’étude d’impact, la Caisse autonome nationale de sécurité sociale dans les mines a évalué le coût de la mesure à 9 millions d’euros par an.
*
La Commission est saisie de l’amendement AS 367 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Nous souhaitons préciser que les franchises médicales ne s’appliquent pas aux affiliés du régime minier, conformément à l’engagement du Gouvernement de garantir dans la loi la gratuité des soins dont bénéficiaient jusqu’ici les assurés et ayants droit du régime spécial des entreprises minières.
M. Jean-Pierre Door, rapporteur. Avis favorable à l’amendement AS 367.
La Commission adopte l’amendement AS 367.
En conséquence, l’amendement AS 368 de Mme Jacqueline Fraysse n’a plus d’objet.
Puis la Commission adopte l’article 42 modifié.
La Commission examine l’amendement AS 272 de Mme Marisol Touraine, portant article additionnel après l’article 42.
Mme Catherine Lemorton. Les franchises médicales étaient supposées responsabiliser les patients. En quoi cette philosophie doit-elle concerner les accidentés du travail, les victimes de maladies professionnelles ou les personnes handicapées ?
Il existe deux types de franchises, selon qu’elles ont été instaurées en 2004 ou en 2007 ; une personne fréquemment malade ou polypathologique est facilement amenée à être prélevée sur ces deux lignes. Or, lorsque les assurés sociaux ont la chance de ne pas faire l’avance de leur frais, la sécurité sociale n’a pas la possibilité de récupérer progressivement le montant des franchises, si bien qu’une fois l’année écoulée, les caisses primaires prélèvent la totalité d’un seul coup, soit parfois 100 euros. Quand vous bénéficiez du minimum vieillesse, que vous touchez une pension de 790 euros, et que l’on vous prélève 100 euros au mois de janvier, votre réflexe est de couper le chauffage, de faire encore plus attention à vos dépenses d’alimentation et, en matière de santé, de réduire la quantité de médicaments consommés ou la fréquence des visites chez le médecin. Cela confirme le phénomène de renoncement aux soins que nous ne cessons de dénoncer. Ce que vous appelez responsabilisation, je le traduis par réduction de l’accès aux soins.
Le Conseil d’État, saisi par l’Association des accidentés de la vie (FNATH) et l’Association nationale de défense des victimes de l’amiante (ANDEVA), nous donne d’ailleurs raison dans un avis d’avril 2009 : nous sommes désormais à la limite du respect du principe constitutionnel de santé pour tous.
M. Jean-Pierre Door, rapporteur. L’amendement réclame la remise d’un rapport sur les conséquences de l’application des franchises médicales. Ce rapport existe, il est désormais disponible. Il montre que 85 % des franchises sont liées à la consommation de médicaments, que 57 % des actes du régime général, 58 % des actes des auxiliaires médicaux et 38 % des transports en sont exonérés.
En fait, vous êtes contre les franchises. Mais celles-ci visent à responsabiliser les patients, et leur produit sert à financer certaines priorités de santé publique : la lutte contre la maladie d’Alzheimer et le cancer, le développement des soins palliatifs. Entre 2009 et 2010, les franchises ont ainsi permis la redistribution de 2,2 milliards d’euros.
M. Jean Mallot. Nous faisons donc financer la recherche par les malades !
M. Jean-Pierre Door, rapporteur. Tout le monde finance la recherche.
Mme Catherine Lemorton. Vous pouvez multiplier les chiffres, monsieur le rapporteur, mais un vrai rapport ne doit pas se limiter à l’aspect économique. Ce qu’il convient de connaître, c’est le nombre de personnes n’ayant pas pu se soigner convenablement à cause des franchises. Tant mieux pour vous si ce chiffre de 2,2 milliards d’euros vous satisfait ; pour ma part, je n’ai pas la conscience tranquille.
M. Jean-Pierre Door, rapporteur. Ce rapport est en effet de nature économique : il vise à savoir comment sont prélevées les franchises et ce que devient l’argent recueilli. Vous souhaitez, vous, un rapport politique : faut-il être pour ou contre les franchises ?
Mme Catherine Lemorton. Non, un rapport de santé publique !
M. Jean Mallot. Ce que nous voulons, c’est une évaluation de l’impact des franchises sur le comportement des patients, parce que nous constatons sur le terrain qu’elles ont contribué à éloigner de la santé certains de nos concitoyens.
M. Denis Jacquat. Je suis surpris de voir la façon dont le système français d’accès aux soins est parfois décrit, alors que de nombreuses personnes viennent dans notre pays pour s’y faire soigner, et que la comparaison avec d’autres systèmes joue plutôt en faveur du nôtre.
Je note en outre que les chiffres révélés au niveau national ne prennent pas en compte l’accès aux soins de personnes destinées à être éloignées du territoire. Dans ces conditions, peut-on vraiment affirmer que l’accès aux soins des résidents est désormais limité ? J’ai le sentiment d’une surenchère politicienne : c’est à qui décrira notre système de soins dans les termes les plus négatifs.
M. Michel Issindou. Bien sûr que nous avons, globalement, un bon système de santé, mais c’est la tendance actuelle qui nous inquiète. Ce système est excellent pour ceux qui ont les moyens de se payer une bonne mutuelle, mais pour ceux qui sont en bas de l’échelle, la situation est de plus en plus compliquée. Nous le constatons régulièrement sur le terrain. Certaines personnes ne se soignent plus les dents, ne vont plus chez l’opticien : nous devons en tenir compte.
M. le président Pierre Méhaignerie. Même si des efforts doivent être poursuivis, en matière de lutte contre la pauvreté, les statistiques de l’OCDE montrent que nous sommes au troisième ou quatrième rang européen en ce domaine. Nous devons donc faire attention à ne pas envoyer des messages destructeurs ni à faire preuve de catastrophisme. Je suis le seul, ici, qui ait connu le tournant politique de 1981 : cela m’incite à vous appeler à la prudence.
M. Jean-Pierre Door, rapporteur. Le rapport sur les conséquences de l’instauration des franchises précise que ce dispositif ne constitue pas un obstacle à l’accès aux soins. Moins de 19 millions d’assurés, soit 29 % de la population, ont dû payer les franchises au taux maximal. Un sur quatre : c’est tout.
Mme Catherine Lemorton. « C’est tout » ?
M. Jean-Pierre Door, rapporteur. Ce ne sont pas forcément des personnes en difficulté.
Mme Catherine Lemorton. Quel cynisme !
La Commission rejette l’amendement AS 272.
Article 43
(art. L. 161-5 et L. 311-9 du code de la sécurité sociale)
Suppression du droit à l’assurance maladie pour les bénéficiaires d’un versement forfaitaire unique
Le présent article vise à supprimer l’ouverture automatique du droit aux prestations en nature de l’assurance maladie pour les assurés dont la pension est payée sous la forme d’un versement forfaitaire unique (VFU). Il modifie les articles L. 161-5 et L. 311-9 du code de la sécurité sociale, relatifs à l’ouverture d’un droit aux prestations en nature de l’assurance-maladie pour les titulaires d’une pension ou rente de vieillesse, ou d’une pension de réversion.
1. L’ouverture automatique du droit aux prestations en nature de l’assurance maladie pour les titulaires d’une pension ou rente de vieillesse
Les articles L. 161-5 et L. 311-9 du code de la sécurité sociale prévoient que le titulaire d’une pension ou rente de vieillesse qui n’exerce aucune activité professionnelle a droit aux prestations en nature de l’assurance maladie, visées par l’article L. 321-1 du code de la sécurité sociale.
D’après l’article L. 351-9 du même code, si le montant annuel de la pension de vieillesse, y compris les avantages complémentaires, est inférieur à un seuil fixé par décret (150,93 euros au 1er avril 2011), la pension n’est pas servie mensuellement : elle peut être payée, avec l’accord de son bénéficiaire, sous la forme d’un versement forfaitaire unique (VFU) égal à quinze fois le montant annuel de la pension. Du fait de sa qualité de pensionné, le titulaire de ce versement unique bénéficie, au même titre que les autres titulaires d’une pension ou rente de vieillesse, de son droit aux prestations en nature de l’assurance maladie.
Les assurés sociaux dont la pension est payée sous forme de versement forfaitaire unique sont des personnes ayant cotisé de manière très limitée à un régime d’assurance vieillesse français : soit ils ont exercé en France une activité professionnelle très restreinte, soit ils sont polypensionnés et ont cotisé auprès de plusieurs régimes français, ou ont essentiellement travaillé à l’étranger et cotisé pour des régimes étrangers de protection sociale.
Selon l’étude d’impact, la Caisse nationale d’assurance vieillesse (CNAV) a versé 7 835 pensions sous la forme de versements forfaitaires uniques en 2009. Parmi ces 7 835 bénéficiaires, 86 % résidaient en France, 7 % résidaient dans un autre État de l’Union européenne et 4 % résidaient en Algérie.
Les titulaires du versement forfaitaire unique résidant dans un autre État de l’Union européenne sont à la charge du pays de résidence, en application des règlements européens de coordination de la sécurité sociale (883/04 et 987/09), sauf s’ils ne bénéficient d’aucune pension versée par celui-ci.
S’agissant des 4 % de bénéficiaires du versement forfaitaire unique résidant en Algérie, la France rembourse leurs soins de santé de manière forfaitaire, en application d’une convention bilatérale de sécurité sociale, à des coûts très inférieurs aux coûts français.
Les pensionnés résidant en France (86 %) sont quant à eux à la charge de l’assurance maladie française, bien que leur lien contributif passé ou présent avec ce régime soit relativement ténu. En effet, si une cotisation d’assurance maladie peut être retenue sur le versement forfaitaire unique au moment de sa liquidation sous forme de capital, celle-ci, calculée en fonction du taux maximal de CSG/CRDS et du plafond du versement forfaitaire unique, s’élève seulement à 160 euros.
2. La suppression du droit aux prestations en nature d’assurance-maladie pour les bénéficiaires d’un versement forfaitaire unique
Le I et le II de l’article 43 modifient respectivement l’article L. 161-5 et l’article L. 311-9 du code de la sécurité sociale.
Ils visent à exclure les pensions de vieillesse payées sous la forme d’un versement forfaitaire unique (article L. 351-9 du code de la sécurité sociale) des pensions ou rentes de vieillesse ouvrant automatiquement droit aux prestations en nature de l’assurance maladie.
La réforme instaurée par l’article 43 repose sur des motifs d’équité : les titulaires du versement forfaitaire unique ont peu cotisé au régime d’assurance vieillesse de la sécurité sociale mais sont couverts par un régime obligatoire de base au même titre que les pensionnés ayant cotisé plus longtemps. Cette disposition vise donc à différencier les droits ouverts aux titulaires d’une pension ou rente de vieillesse française, selon l’effort contributif qu’ils ont fourni à l’égard du régime d’assurance vieillesse durant leur période d’activité professionnelle.
Selon le Gouvernement, moins de 8 000 personnes seront concernées par cette mesure : il s’agit des futurs bénéficiaires du versement forfaitaire unique résidant en France, desquels sont défalqués les polypensionnés qui bénéficient d’une couverture maladie au titre d’une autre pension d’un régime français (d’après le neuvième rapport du Conseil d’orientation des retraites, 33 % des pensionnés de la génération 1942 sont des polypensionnés).
Si la mesure supprime le lien pour les bénéficiaires du versement unique entre la qualité de pensionné et le bénéfice de l’assurance maladie, les intéressés pourront néanmoins continuer à bénéficier d’une couverture maladie et des mêmes prestations en nature de l’assurance maladie, soit en tant qu’ayant droit d’un assuré social, soit comme bénéficiaires de la couverture maladie universelle (CMU) ou en tant qu’affiliés à un régime étranger servant leur pension principale. En définitive, seules les conditions d’accès aux prestations en nature de l’assurance maladie seront modifiées
La réforme instaurée par l’article 43 ne suppose pas de mesures transitoires : au titre de leurs droits acquis, les titulaires du versement forfaitaire unique continueront à être pris en charge par l’assurance maladie. La réforme sera appliquée à compter de 2012 au flux des nouveaux versements forfaitaires uniques, au moment de la liquidation des pensions sous forme de capital.
En 2009, parmi les 6 718 résidents français ayant perçu un versement forfaitaire unique, environ 130 personnes bénéficiaient d’une autre pension européenne. En application des règlements européens de coordination en matière de sécurité sociale, les prestations de l’assurance maladie française dont bénéficient ces pensionnés seront désormais à la charge des régimes étrangers auprès desquels ils ont essentiellement cotisé durant leur vie active. L’économie devant être réalisée par les organismes de sécurité sociale suite à l’entrée en vigueur de cette règle est estimée à 700 000 euros pour 2012. En effet, les organismes d’assurance maladie facturent aux régimes étrangers un forfait de 5 352,79 euros par an par personne au titre des pensionnés qui résident en France mais dont les soins ne sont pas à leur charge.
À compter de 2012, les nouveaux titulaires du versement forfaitaire unique résidant en France et ne bénéficiant pas d’autres pensions d’un régime français ou européen, pourront se prévaloir, le cas échéant, de leur qualité d’ayant droit d’un assuré social auprès de l’assurance maladie française ou basculer vers la couverture médicale universelle (CMU). Dans ce dernier cas, le titulaire du versement forfaitaire unique devra s’acquitter de 8 % des revenus perçus au cours de l’année précédente dépassant le plafond de la CMU (fixé actuellement à 9 164 euros).
D’après l’étude d’impact, on ne peut donc déterminer a priori la part des pensionnés qui basculeraient à la CMU ou pourraient se prévaloir de droit dérivés à l’assurance maladie. Cependant, « dans l’hypothèse où cette population bénéficie du même niveau moyen de ressources que les actuels bénéficiaires de la CMU, la proportion de cotisants sera très faible, et l’impact positif en recettes également. »
Un décret en Conseil d’État est nécessaire à la mise en application de cette nouvelle mesure, afin de modifier l’article R. 351-26 du code de la sécurité sociale, relative au versement forfaitaire unique.
*
La Commission examine l’amendement AS 354 de Mme Jacqueline Fraysse, de suppression de l’article.
Mme Jacqueline Fraysse. Dans la mesure où ils ont cotisé, nous ne pouvons pas accepter que les bénéficiaires d’un versement forfaitaire unique – même s’ils sont peu nombreux – soient exclus de notre système de soins. Le faible rendement de la mesure – 700 000 euros maximum – souligne le cynisme de votre politique. Cette mesure s’inscrit dans la continuité d’autres dispositions comme celle prise pour restreindre l’accès aux soins des étrangers – je pense notamment au droit annuel de 30 euros instauré pour bénéficier de l’aide médicale d’État. Nous souhaitons donc la suppression de l’article 43.
M. Jean-Pierre Door, rapporteur. Les quelque 8 000 personnes concernées par la mesure continueront à bénéficier d’une couverture maladie et des mêmes prestations d’assurance maladie soit comme ayants droit, soit comme bénéficiaires de la CMU. Seules seront modifiées les conditions d’accès aux prestations. Avis défavorable.
La Commission rejette l’amendement AS 354.
La Commission adopte l’article 43 sans modification.
Article 44
(article L. 341-14-1 du code de la sécurité sociale)
Suspension de la pension d’invalidité du régime général
en cas de perception de la retraite à raison de la pénibilité
au titre du régime des non-salariés agricoles
Le présent article vise à rectifier un « oubli » de la loi n° 2010-1330 du 9 novembre 2010 portant réforme des retraites.
La pension d’invalidité versée aux assurés du régime général prend normalement fin à l’âge légal du départ en retraite. Toutefois, l’article L. 341-14-1 du code de la sécurité sociale prévoit que son versement est suspendu dans les différents cas de liquidation d’une retraite anticipée : retraite anticipée pour carrières longues (articles L. 351-1-1 et L. 634-3-2 du code de la sécurité sociale, article L. 732-18-1 du code rural et de la pêche maritime), retraite anticipée pour les travailleurs handicapés (articles L. 351-1-3 et L. 634-3-3 du code de la sécurité sociale, article L. 732-18-2 du code rural).
La loi du 9 novembre 2010 a modifié l’article L. 341-14-1 du code de la sécurité sociale, afin d’ajouter aux cas de suspension auparavant prévus celui de la liquidation d’une retraite à raison de la pénibilité, en ajoutant à la liste des articles précités l’article L. 351-1-4 du code de la sécurité sociale. Cet article, relatif au départ anticipé au titre de la pénibilité du parcours professionnel, s’applique aux salariés couverts par la branche accidents du travail – maladies professionnelles, donc notamment aux salariés agricoles.
En revanche, si la loi du 9 novembre 2010 a prévu l’extension du dispositif de prise en compte de la pénibilité aux non-salariés agricoles, à l’article L. 732-18-3 du code rural, cet article n’est pas mentionné dans l’article L. 341-14-1 du code de la sécurité sociale précité, ce qui constitue un oubli : le cas de l’assuré bénéficiaire à la fois d’une pension d’invalidité du régime général et d’une retraite anticipée pour pénibilité au titre du régime des non-salariés agricoles n’est pas prévu.
L’article 44 ajoute donc le dispositif de l’article L. 732-18-3 du code rural parmi les dispositifs de retraite anticipée mentionnés l’article L. 341-14-1 du code de la sécurité sociale, afin de prévoir que la pension d’invalidité servie par le régime général est suspendue lorsque le non-salarié agricole bénéficie d’une retraite anticipée au titre de la pénibilité.
Cette modification législative ne constitue pas une mesure de rendement mais corrige une erreur en rétablissant une égalité de traitement entre salariés et non-salariés agricoles bénéficiaires d’une retraite anticipée pour pénibilité. Néanmoins, elle représente une économie estimée par l’étude d’impact à 750 000 euros en 2012 et 1,5 million d’euros en année pleine.
Il est utile de préciser que l’assuré qui demande à bénéficier d’une retraite anticipée pour pénibilité sera informé du fait que sa pension d’invalidité sera suspendue, puisque la perception d’une pension d’invalidité fait partie des informations que l’assuré doit donner sur sa situation personnelle dans le cadre de sa demande de retraite pour pénibilité.
*
La Commission adopte l’article 44 sans modification.
Article 45
(art. 40 de la loi de financement de la sécurité sociale pour 2001)
Maintien du financement de l’Agence technique de l’information sur l’hospitalisation par le Fonds de modernisation des établissements de santé publics et privés
Le présent article a pour objet de permettre que les missions d’expertise réalisées par l’Agence technique de l’information sur l’hospitalisation (ATIH) puissent continuer à être financées par le Fonds de modernisation des établissements de santé publics et privés (FMESPP) lorsque ces missions relèvent de son champ de compétence.
1. L’Agence technique de l’information sur l’hospitalisation
L’ATIH est un établissement public administratif, disposant en 2010 d’un effectif de 109 équivalent temps plein, qui, sous la tutelle de la direction générale de l’organisation des soins, est l’opérateur technique du programme de médicalisation du système d’information (PMSI) et de la politique tarifaire des établissements de santé.
Les missions de l’Agence technique de l’information sur l’hospitalisation
« L’Agence technique de l’information sur l’hospitalisation (ATIH) a été instituée par le décret n° 2000-1282 du 26 décembre 2000, repris dans le code de la santé publique aux articles R. 6113-33 et suivants qui précisent ses missions, son organisation et son fonctionnement budgétaire et comptable
Initialement circonscrit aux travaux techniques concourant à la mise en œuvre et à l’accessibilité aux tiers du programme de médicalisation du système d’information (PMSI) ainsi que des travaux relatifs aux nomenclatures de santé, son périmètre d’activité s’est élargi avec la mise en place de la tarification à l’activité (T2A) en 2004. Le PMSI est en effet devenu un outil de pilotage contribuant à mesurer la performance des établissements de santé et non plus seulement un outil descriptif de l’activité médicale.
Aujourd’hui, au-delà de la collecte des données et de la gestion des référentiels, l’ATIH :
– pilote, met en œuvre et rend accessible aux tiers les différents systèmes d’information permettant d’analyser les moyens et les activités des établissements de santé publics et privés sur la base des éléments qu’ils transmettent à l’État et aux ARH ;
– gère techniquement le dispositif de financement des établissements de santé ;
– contribue au suivi et à l’analyse financière et médico-économique de l’activité des établissements de santé et à l’évolution des classifications ;
– procède au calcul des tarifs et des coûts de prestations ;
– participe à l’amélioration du mode de financement des établissements « médecine, chirurgie, obstétrique » (MCO) et à la réforme de la tarification des soins de suite et de réadaptation, de la psychiatrie et de l’hospitalisation à domicile ».
Source : site de l’ATIH
D’après l’article 4 de la loi n°2002-73 du 17 janvier 2002 de modernisation sociale, les ressources de l’ATIH sont constituées par une dotation globale, le produit des redevances pour services rendus, ainsi que des produits divers, dons et legs.
Globalement, le financement assuré par l’assurance maladie est largement majoritaire. Une partie est constituée d’une dotation versée directement par l’assurance maladie, par acomptes. L’autre composante est versée via le FMESPP et intervient en remboursement de factures présentées à la Caisse des dépôts et des consignations. En 2011, la subvention de l’État s’est montée à 3,410 millions d’euros, la contribution de l’assurance maladie à 12,730 millions d’euros et les autres ressources à 1,380 millions d’euros.
L’article 40 de la loi de financement pour 2001 dispose également que l’ATIH peut recevoir un financement du FMESPP au titre d’une de ces missions de conception et de conduite d’expérimentations destinées à étendre au secteur de la psychiatrie et des soins de suite et de réadaptation le financement à l’activité.
2. Les aménagements portés à la possibilité pour le FMESPP de financer certaines missions de l’ATIH
L’article 45 procède à une réécriture globale du III ter de l’article 40 de la loi de financement pour 2001, relatif au Fonds de modernisation des établissements de santé publics et privés (FMESPP)
Dans sa rédaction actuelle, le III ter dispose que le FMESPP « peut prendre en charge le financement des missions de conception des modalités de financement des activités de soins des établissements de santé et de conduite des expérimentations prévues au I de l’article 77 de la loi n°2006-1640 du 21 décembre 2006 de financement de la sécurité sociale pour 2007 exercées par l’agence technique de l’information sur l’hospitalisation ».
Il convient de rappeler que, lors de l’instauration de la tarification à l’activité (T2A) comme nouvelle modalité de financement des établissements de santé par la loi relative au financement pour 2004, celle-ci a été limitée aux activités de médecine, chirurgie et obstétrique (MCO), mais qu’il avait été fait état, dès cette époque, d’une volonté d’étendre à terme le principe du financement à l’activité aux activités de psychiatrie et de soins de suite et de réadaptation.
Par suite, l’article 77 de la loi de financement pour 2006 précitée a autorisé le Gouvernement à expérimenter de nouveaux modes de financement pour ces deux activités pour une période de cinq ans à compter du 1er janvier 2007, de façon à préparer le déploiement d’un modèle de tarification à l’activité pour ces activités. L’ATIH a, de façon logique au regard à ses missions, été chargée de ces expérimentations et le FMESPP a été autorisé à financer les missions de conception et de conduite des expérimentations de l’agence.
Le rapport sur la tarification à l’activité des établissements de santé pour 2010 fait état de la volonté de parvenir à une extension du modèle de la tarification à l’activité aux soins de suite et de réadaptation à partir de 2012 et à la poursuite des travaux relatifs à la construction d’un modèle de financement à l’activité pour la psychiatrie.
Cependant, les expérimentations prévues par l’article 77 de la loi de financement pour 2006, sur lesquelles il est difficile de porter un jugement en l’absence de production du rapport sur leur avancement prévu par la loi de financement pour 2008 (qui devait pourtant être remis au Parlement au plus tard le 15 octobre 2009), prendront juridiquement fin le 1er janvier 2012 et l’étude d’impact indique qu’il n’est pas envisagé de les prolonger.
Il convient donc de supprimer les dispositions actuelles du III ter de l’article 40 de la loi de financement pour 2001 relatives à la possibilité pour le FMESPP de financer des expérimentations dont la base légale disparaîtra le 1er janvier 2012.
Pour autant, l’ATIH continue d’exercer des études ou missions d’expertise dont le financement pourrait être assuré par le FMESPP dans la mesure où celles-ci concernent des sujets dans le champ de compétence du fonds, si toutefois il existait une base légale pour se faire.
On peut citer, à titre d’exemple, des études sur la tarification à l’activité ou sur le passage à la facturation individuelle des établissements de santé (FIDES).
L’annexe 8 du présent projet de loi prévoit ainsi, pour 2012, un financement de l’ATIH via le FMESPP à hauteur de 5,766 millions d’euros. Ce montant intègrerait le report des financements existants pour l’expérimentation des financements de soins de suite et de rééducation et de psychiatrie pour 1,05 million d’euros, le projet FIDES pour 3,716 millions d’euros et des études relatives au financement des établissements de santé pour 1 million d’euros.
C’est pourquoi l’article 45 modifie l’article 40 de la loi de financement pour 2001 afin de permettre au FMESPP d’assurer, le cas échéant, ces financements.
*
La Commission adopte l’article 45 sans modification.
Article 46
Dotations annuelles des régimes obligatoires d’assurance maladie à divers établissements publics
Le présent article fixe le montant pour 2012 des dotations allouées par les régimes obligatoires d’assurance maladie au Fonds d’intervention pour la qualité et la coordination des soins (FIQCS), au Fonds de modernisation des établissement de publics et privés de santé (FMESPP), à l’Office national d’indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (ONIAM), aux agences régionales de santé (ARS), et à l’Établissement de préparation et de réponse aux urgences sanitaires (EPRUS).
1. Le fonds d’intervention pour la qualité et la coordination des soins (FIQCS)
Le I de l’article 46 (alinéa 1) vise à fixer à 250 millions d’euros le montant de la dotation pour 2012 des régimes obligatoires d’assurance maladie au Fonds d’intervention pour la qualité et la coordination des soins (FIQCS). Il fixe aussi le montant maximal des dépenses de ce fonds à 281 millions d’euros pour 2012.
a) Rôle du fonds
● Les missions du fonds
Le FIQCS a été créé par l’article 94 de la loi de financement de la sécurité sociale pour 2007, codifié à l’article L. 221-1-1 du code de la sécurité sociale. Il est issu de la fusion du Fonds d’aide à la qualité des soins de ville (FAQSV) et de la dotation nationale de développement des réseaux (DNDR), ainsi rassemblés en un seul dispositif financier.
Selon l’article précité du code de la sécurité sociale, le FIQCS a ainsi pour mission :
– de financer « des actions et des expérimentations concourant à l’amélioration de la qualité et de la coordination des soins dispensés en ville », en octroyant des aides à des professionnels de santé exerçant en ville, à des regroupements de ces mêmes professionnels ou à des centres de santé ;
– de financer le développement de « nouveaux modes d’exercice », ainsi que des réseaux de santé liant des professionnels de santé exerçant en ville et des établissements de santé et médico-sociaux ;
– de financer des actions ou des structures concourant à l’amélioration de la permanence des soins, notamment des maisons médicales de garde ;
– d’apporter son concours à des actions ou à des structures visant à maintenir l’activité et à permettre l’installation de professionnels de santé, « pour favoriser un égal accès aux soins sur le territoire » ;
– de financer des actions « favorisant un exercice pluridisciplinaire et regroupé » des professionnels de santé ;
– de contribuer à la mise en œuvre du dossier médical personnel (DMP) et au développement d’une offre d’hébergement des données de santé des assurés sociaux dans des conditions permettant le partage de données médicales.
Les articles 41 et 118 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires, dont les dispositions sont codifiées aux articles L. 6323-5 et L. 1435-4 du code de la santé publique, ont étendu les missions du FIQCS en le chargeant également de :
– verser, sur ses dotations régionales, la contrepartie financière pouvant être proposée par les agences régionales de santé aux professionnels de santé conventionnés, centres de santé, pôles de santé, établissements de santé, établissements d’hébergement pour personnes âgées dépendantes (EHPAD), maisons de santé, services médico-sociaux et réseaux de santé qui souscrivent « un contrat ayant pour objet d’améliorer la qualité et la coordination des soins » ;
– financer l’exercice coordonné des soins au sein de réseaux, centres, maisons et pôles de santé ayant signé un contrat pluriannuel d’objectifs et de moyens avec une agence régionale de santé.
● L’organisation du fonds
L’ensemble des acteurs concernés par les missions du fonds sont représentés dans ses organes dirigeants, il dispose en effet :
– d’un « conseil national de la qualité et de la coordination des soins », qui en est l’organe délibérant et y rassemble des représentants du conseil de l’Union nationale des caisses d’assurance maladie (UNCAM), des professionnels de santé, des fédérations d’établissements de santé et médico-sociaux et des personnalités qualifiées ; ce conseil délibère notamment sur « les orientations stratégiques concernant les priorités d’action du fonds », la part des crédits affectée au financement des réseaux de santé et des nouveaux modes d’exercice des professions de santé, la répartition des crédits entre l’enveloppe nationale et les enveloppes régionales ;
– d’un « comité national de gestion », qui est l’organe exécutif du fonds composé paritairement de représentants du collège des directeurs de l’UNCAM et de l’État ; cet organe définit la politique du fonds, établit les propositions soumises à la délibération du Conseil national de la qualité et de la coordination des soins, évalue les besoins de financement du fonds et élabore une proposition de budget dont il contrôle l’exécution ;
– du bureau du Conseil national de la qualité et de la coordination des soins, qui est composé paritairement de professionnels de santé et de représentants de l’assurance maladie ; ce bureau attribue les aides financées par l’enveloppe nationale du fonds destinées au financement d’expérimentations relatives aux réseaux de santé et aux nouveaux modes d’exercice des professionnels de santé exerçant en ville.
b) Évolution de la consommation des crédits du fonds
L’article L. 221-1-1 du code de la sécurité sociale dispose que les ressources du FIQCS sont constituées par une dotation des régimes obligatoires d’assurance maladie dont le montant est fixé chaque année par la loi de financement de la sécurité sociale.
Suivi financier du FIQCS depuis 2008
Source : ministère du travail, de l’emploi et de la santé.
La consommation de ses crédits par le FIQCS entre l’année 2008 et la prévision pour 2011 est en progression de 23 %, tandis que l’autorisation des dépenses a diminuée de 6 %. De plus, la part des crédits non consommés par rapport aux dépenses autorisées a diminué entre 2008 et le prévisionnel 2011.
La consommation du fonds demeure en grande majorité réalisée au niveau régional, même si cette part devrait avoir diminué entre 2008 (92 %) et les prévisions pour l’exercice 2011 (79 %). La consommation nationale, qui a presque triplé entre 2008 et 2010, est consacrée à plus de 85 % à la mise en œuvre du dossier médical personnalisé (DMP). La consommation régionale est consacrée à 80 % au développement des réseaux de santé.
En outre, une politique d’érosion progressive du fonds de roulement du FIQCS est en cours depuis la loi de financement de la sécurité sociale pour 2009, faisant passer celui-ci de 144 millions d’euros à la fin de 2008 à 54 millions d’euros prévus en fin 2011. Il a ainsi été mis à contribution par des gels rectificatifs successifs en 2008 (70 millions d’euros) et 2009 (50 millions d’euros) qui ont contribué à limiter le dépassement des ONDAM 2008 et 2009.
c) Dotation pour l’année 2012
L’article 46 du projet de loi fixe la dotation pour 2012 des régimes obligatoires d’assurance maladie au financement du FIQCS au même niveau qu’en 2011 : soit 250 millions d’euros, pour une autorisation de dépense de 281 millions d’euros.
● Le montant pour 2012 du budget prévisionnel du FIQCS s’élève à 271 millions d’euros :
Ce budget se répartit entre une part nationale de 65 millions d’euros et une part régionale de 206 millions d’euros, c’est-à-dire 271 millions d’euros au total: la différence avec la dotation du projet de loi de financement de la sécurité sociale pour 2012 serait absorbée par un prélèvement sur le fonds de roulement.
Budget du FIQCS en 2011 et proposition de budgétisation pour 2012
2011 |
2011 |
2011 |
2012 | |
National (dont) |
75 |
60 |
53,1 |
65 |
Dossier Médical personnalisé (DMP) |
56 |
46 |
43 |
50 |
Contrat d’engagement de service public (CESP) |
7,1 |
4 |
3,5 |
7 |
Maisons de santé pluriprofessionelles (MSP) |
4,5 |
3 |
3,6 |
4 |
Autres |
7,4 |
7 |
3 |
4 |
Régional |
221 |
206 |
206 |
206 |
Dont réseaux |
168 |
159 |
159 |
159 |
Total |
296 |
266 |
259,1 |
271 |
Source : ministère du travail, de l’emploi et de la santé.
Si le budget national finance essentiellement le déploiement du DMP, des maisons de santé pluriprofessionelles (MSP) et du contrat d’engagement de service public (CESP), le budget des dotations régionales, à hauteur de 206 millions d’euros, couvre notamment des mesures nouvelles portant sur :
– l’amélioration de la prise en charge des malades atteints de la maladie d’Alzheimer ou d’une maladie apparentée et des personnes âgées en perte d’autonomie, par le développement des maisons pour l’autonomie et l’intégration des malades d’Alzheimer (MAIA), dans le cadre du plan national Alzheimer ;
– la mise en œuvre des projets d’optimisation du parcours de soins des patients atteints de pathologie chronique ainsi que des mesures consacrées à l’amélioration et à la coordination de la prise en charge des personnes âgées afin d’éviter ou de ne pas reconduire leur hospitalisation.
● Outre ces nouvelles missions, le fonds finance également sur la dotation régionale :
– la mise en place par les agences régionales de santé de l’organisation des soins de premiers secours ;
– les besoins des réseaux de santé ;
– l’implantation des maisons médicales de garde et de dispositifs de régulation du système de permanence des soins en médecine ambulatoire ;
– des actions diverses portant sur le maintien de l’activité et l’installation de professionnels de santé dans les zones déficitaires en offre de soins.
● L’autorisation de dépense du fonds diminue, quant à elle
L’autorisation de dépenses, définie par la loi de financement de la sécurité sociale pour 2011 avait été fixée à hauteur de 296 millions d’euros. Toutefois, une mise en réserve prudentielle de 30 millions d’euros avait été décidée en début d’exercice. En conséquence, le montant de l’autorisation de dépenses réelle en 2011 était de 266 millions d’euros.
Or, si la proposition de dotation des régimes obligatoires au financement du FIQCS pour 2012 est de même montant que l’année antérieure, il est proposé de fixer l’autorisation de dépense à 281 millions d’euros, soit une diminution de 15 millions d’euros par rapport à celle votée en loi de financement de la sécurité sociale pour 2011. Ainsi, le financement des actions du FIQCS nécessitera, selon les prévisions d’exécution, un prélèvement sur le fonds de roulement de l’ordre de 21 millions d’euros.
Il s’agit là de poursuivre les efforts de lissage des excédents de crédits régulièrement sous-consommés et la politique d’érosion progressive du fond de roulement, sans pour autant épuiser celui-ci afin d’éviter de devoir redoter largement le FIQCS en un seul projet de loi de financement de la sécurité sociale. Selon les prévisions d’exécution, le fonds de roulement s’élèverait en fin 2011 à 54 millions d’euros et 33 millions d’euros en fin 2012.
Ressources du FIQCS en 2011
(prévisions d’exécution et propositions de répartition des ressources pour 2012)
2011 |
2012 | |
Dotation LFSS |
250 |
250 |
Prélèvement sur fonds de roulement |
9,1 |
21 |
TOTAL |
259,1 |
271 |
Fonds de roulement à l’issue de l’exercice |
54 |
33 |
Source : CNAMTS.
● Les crédits entre le fonds de modernisation des établissements publics et privés et le fonds d’intervention pour la qualité et la coordination des soins peuvent faire l’objet d’un dispositif de fongibilité :
L’article 88 de la loi de financement de la sécurité sociale pour 2011 a instauré un dispositif de fongibilité de ces deux fonds, cette procédure est détaillée dans le 2 de ce commentaire.
De plus, l’article 36 du projet de loi a pour objet de proposer la création d’un Fonds d’intervention régional (FIR), dont le financement serait en partie assuré par le FIQCS. Néanmoins la détermination de l’autorisation de dépense du FIQCS par le présent projet de loi ne prend pas en compte la création possible de ce fonds. Ainsi, ce montant a été élaboré en minorant l’autorisation de dépenses votée pour 2011 de la mise en réserve prudentielle décidée au début de l’exercice 2011 et en ajoutant le coût des mesures nouvelles prévues pour 2012.
2. Le Fonds pour la modernisation des établissements de santé publics et privé
Le II de l’article 46 (alinéa 2) se propose de fixer à 385,87 millions d’euros la dotation des régimes obligatoires d’assurance maladie au financement du Fonds pour la modernisation des établissements de santé public et privé (FMESPP) pour l’année 2012.
a) Rôle du fonds
Le FMESPP a été créé par l’article 26 de la loi de financement de la Sécurité sociale pour 2002. Il succède ainsi au fonds pour la modernisation sociale des établissements de santé créé par la loi de financement de la Sécurité sociale pour 2001(FMSES) et au fonds pour la modernisation des cliniques privées (FMCP). Il est chargé de contribuer au financement des actions d’accompagnement social et des opérations d’investissements nécessaires à la restructuration de l’offre de soins hospitaliers.
L’article 40 de la loi de financement de la Sécurité sociale pour 2001 confie la gestion de ce fonds à la Caisse des dépôts et consignations (CDC). En vertu de ce même article, les ressources du fonds sont constituées par une participation des régimes obligatoires d’assurance maladie dont le montant est fixé chaque année par la loi de financement de la sécurité sociale.
En outre, l’article 88 de la loi de financement de la sécurité sociale pour 2011 a instauré une fongibilité d’une partie des crédits régionalisés du FMESPP avec ceux du fonds d’intervention pour la qualité et la coordination des soins (FIQCS). Cette fongibilité permet une plus grande souplesse de gestion des agences régionales de santé (ARS) qui peuvent ainsi utiliser librement les crédits de chacun des fonds, et également utiliser les crédits d’un de ces deux fonds pour financer des opérations relevant de l’autre fonds.
Les crédits fongibles du FMESPP ont fait l’objet d’une délégation unique par le biais d’une circulaire N° DGOS/R1/2011/154 du 22 avril 2011, relative à la répartition entre les régions des crédits du FMESPP, qui précise les principes de la fongibilité des crédits entre les différentes missions du fonds et entre le FMESPP et le FIQCS. Le montant des crédits fongibles du fonds en 2011 représente 44 %, c’est à dire 152 millions d’euros, du montant total de la dotation votée en loi de financement de la sécurité sociale pour 2011, fixée à 347,71 millions d’euros (avant la diminution de ce montant proposée par le présent article).
Les missions du FMESPP, prévues par l’article 40 de la loi de financement de la sécurité sociale pour 2001, peuvent être divisée entre deux volets :
● Le volet « ressources humaines »
Au titre du II de l’article 40 de la loi de financement de la sécurité sociale pour 2001, le FMESPP a pour mission de financer « des actions d’amélioration des conditions de travail » des personnels des établissements et « d’accompagnement social de la modernisation des établissements de santé » ;
● Le volet « investissement »
En application du III de l’article 40 de la loi de financement de la sécurité sociale pour 2001, le FMESPP est également chargé de contribuer aux « dépenses d’investissement et de fonctionnement des établissements de santé et des groupements de coopération sanitaire », lorsqu’elles sont engagées « dans le cadre d'opérations de modernisation et de restructuration de ces établissements et groupements, de réorganisation de l'offre de soins ou de création de communautés hospitalières de territoire ».
Il peut aussi prendre en charge le financement des missions de conception et d’expérimentation exercées par l’agence technique de l’information sur l’hospitalisation (ATIH), qui prennent fin au 1er janvier 2012.
Chaque subvention et chaque avance remboursable versée au titre des dépenses d’investissement fait l’objet d’une décision d’attribution du directeur général de l’ARS compétent.
b) Dotation des régimes obligatoire d’assurance maladie au FMESPP
Le présent article fixe la dotation des régimes obligatoires d’assurance maladie au FMESPP pour 2012 à 385,87 millions d’euros. Il s’agit d’une augmentation de 11 % par rapport à 2011. Cette dotation serait ventilée, selon l’étude d’impact jointe au présent article, parmi les postes de dépenses suivants :
● l’accompagnement social serait doté de 60 millions d’euros, en stabilité par rapport à l’année précédente ; cela recouvre :
– 45 millions d’euros pour l’accompagnement des opérations de restructuration, via des aides individuelles au départ volontaire, à la mobilité et à la reconversion ;
– 10 millions d’euros en faveur des actions d’amélioration des conditions de travail, de prévention de la violence ou de mise en œuvre du dialogue social ;
– 5 millions d’euros au titre de la gestion prévisionnelle des métiers, des effectifs et des compétences;
● l’action du FMESPP au titre du financement des dépenses d’investissement des établissements de santé dans le cadre d’opérations de modernisation et de recomposition, serait dotée de 273,4 millions d’euros en augmentation de 13 % par rapport à 2011. Il s’agit notamment de financer le plan Hôpital 2012 et certaines actions résiduelles issues du plan Hôpital 2007 ;
● Le financement de l’Agence technique d’information sur l’hospitalisation (ATIH) serait doté de 5,77 millions d’euros pour ses missions dans le cadre du projet FIDES (facturation individuelle des établissements de santé).
Il faut souligner qu’en cas de création du Fonds d’intervention régional (FIR), tel que prévu par l’article 36 du présent projet de loi, une partie des crédits alloués au FMESPP servira à alimenter ce fonds. Pour plus de détail à ce sujet, on se référera au commentaire de l’article 36.
3. L’Office national d’indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (ONIAM)
Le III de l’article 46 (alinéa 3) fixe le montant global de la dotation des régimes obligatoires d’assurance maladie au financement de l’Office national d’indemnisation des accidents médicaux, des affections iatrogènes et des infections nosocomiales (ONIAM), à 55 millions d’euros pour 2012.
a) Les activités de l’office
L’ONIAM est un établissement public de l’État placé sous la tutelle du ministre chargé de la santé, créé par l’article 98 de la loi n° 2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé, et dont les dispositions sont codifiées aux articles L. 1142-22 et L. 1142-23 du code de la santé publique. Selon ces articles, l’ONIAM prend en charge:
– les frais de fonctionnement des commissions régionales de conciliation et d’indemnisation, auxquelles il apporte son soutien technique et administratif, en application de l’article L. 1142-6 du code de la santé publique, afin de mettre en œuvre la procédure de règlement à l’amiable en cas d’accidents médicaux, d’affections iatrogènes ou d’infections nosocomiales prévue par les articles L. 1142-4 et suivants de ce code ;
– l’indemnisation due au titre de la solidarité nationale des victimes de ces accidents, affections et infections, lorsque ceux-ci ne sont pas imputables à une faute engageant la responsabilité d’un établissement ou d’un professionnel de santé, comme l’établit l’article L. 1142-1 du même code.
De plus, depuis sa création l’office s’est vu confié des compétences nouvelles en application de plusieurs lois. L’article 1er de la loi n° 2002-1577 du 30 décembre 2002 , relative à la responsabilité civile médicale, dont les dispositions sont codifiées aux articles L. 1142-1-1 et L. 1142-22 du même code, a confié à l’office la mission :
– d’indemniser, au titre de la solidarité nationale, les décès et les dommages correspondant à un taux d’incapacité permanente supérieur à 25 %, lorsqu’ils résultent d’infections nosocomiales dans les établissements de santé ;
– de réparer, au même titre, les dommages résultant de l’intervention d’un professionnel de santé, en cas de circonstances exceptionnelles, en dehors du champ de son domaine de compétences ;
– de prendre en charge les obligations de l’association « France-hypophyse », en matière d’indemnisation des personnes atteintes par la maladie de Creutzfeld-Jacob à la suite d’un traitement par hormone de croissance extractive d’origine humaine.
L’article 115 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique (codifié à l’article L. 1142-22 du code de la santé publique) a également élargi les missions de l’ONIAM à :
– la réparation des dommages imputables directement à une vaccination obligatoire ;
– l’indemnisation des victimes d’une contamination post-transfusionnelle par le virus d’immunodéficience humaine (VIH) ;
– la réparation des dommages résultant des mesures d’urgence que peut prescrire le ministre chargé de la santé en cas de menace sanitaire grave en application de l’article L. 3131-1 du code de la santé publique.
Les missions de l’ONIAM ont été étendues par la loi n° 2007-294 du 5 mars 2007 relative à la préparation du système de santé à des menaces sanitaires de grande ampleur, qui a notamment chargé l’office de réparer les dommages causés dans le cadre de l’emploi de la réserve sanitaire.
L’article 67 de la loi de financement de la sécurité sociale pour 2009 a instauré une procédure d’indemnisation à l’amiable, par l’office, à destination des victimes d’une contamination par le virus de l’hépatite C résultant d’une transfusion sanguine ou d’une injection de médicaments dérivés du sang.
L’article 65 de la loi de financement de la sécurité sociale pour 2011 a organisé le transfert de l’Établissement de préparation et de réponse aux Urgence sanitaires (EPRUS) à l’ONIAM de la gestion du contentieux de l’indemnisation des victimes des contaminations par le virus de l’hépatite C.
Enfin, l’article 57 de la loi n° 2011-900 du 29 juillet 2011 de finances rectificatives pour 2011 dispose que l’ONIAM est chargée de faciliter, voire de procéder, au règlement amiable des litiges relatifs aux dommages causés par le benfluorex.
b) La dotation des régimes obligatoires d’assurance maladie à l’office
Les recettes de l'ONIAM sont constituées essentiellement par une dotation des d'assurance maladie des régimes obligatoires d'assurance maladie. Le montant de cette dotation est fixé chaque année par la loi de financement de la sécurité sociale. L’Établissement français du sang (EFS) et l’État participent aussi au financement de l’office au titre de l’indemnisation des victimes du virus de l’hépatite C pour le premier, et au titre des accidents résultant de vaccins obligatoires pour le second.
Le III de l’article 46 propose de fixer la dotation des régimes obligatoires d’assurance maladie à 55 millions d’euros à l’office pour 2012, soit une augmentation de 10 millions d’euros par rapport à 2011. Cette hausse se justifie par plusieurs facteurs:
– une baisse prévue de 58 % des réserves de l’office le 31 décembre 2011 par rapport au 31 décembre 2010, de 108 millions à 41,8 millions d’euros;
– une augmentation des dépenses d’indemnisation des accidents médicaux et du VIH pour atteindre 76 millions d’euros pour 2012 selon l’ONIAM, contre 66 millions d’euros en 2010 et 73 millions d’euros en 2011.
– une hausse des dépenses liées aux contentieux en raison de l’augmentation du nombre de demandes d’indemnisation et du nombre de contestations surtout, pour le semestre 2011 ; selon l’étude d’impact jointe au présent article, cette augmentation représente un supplément de dépenses qui représente 70 % du montant constaté en 2010 (environ 10 millions d’euros), la prévision de dépenses au titre du contentieux est estimée à 20 millions d’euros en 2012;
De plus les charges de l’ONIAM devraient s’élever à 114 millions d’euros en 2012, les réserves de l’office devrait donc diminuer au 31 décembre 2012 pour atteindre 11,8 millions d’euros.
Dépenses 2010 et prévisions 2011 et 2012 de l’ONIAM
(en euros)
Dépenses |
Compte financier 2010 |
Prévisions 2011 |
Prévisions 2012 |
Dépenses de personnels (autre que VHC et benfluorex) |
4 472 730,67 |
4 729 000 |
4 800 000 |
Autres dépenses de fonctionnement (autre que VHC et benfluorex) |
2 589 156 ,90 |
2 775 000 |
2 800 000 |
Dépenses spécifiques (accidents médicaux et VIH : indemnisations versées, frais d’avocats, frais d’expertises) |
66 051 724,81 |
75 900 000 |
77 000 000 |
Dépenses d’investissement |
1 272 733,27 |
460 000 |
400 000 |
Total dépenses sur crédits Assurance maladie |
74 386 345,65 |
83 864 000 |
85 000 000 |
Dépenses sur crédits Etat (accidents vaccinaux, grippe A et benfluorex à compter de 2011) |
1 965 948,94 |
3 170 000 |
5 000 000 |
Dépenses VHC (financement EFS) |
1 727 695,74 |
11 000 000 |
24 000 000 |
Total général |
78 079 990,33 |
98 034 000 |
114 000 000 |
Source : ministère du travail, de l’emploi et de la santé.
4. Les agences régionales de santé
Le IV et le V de l’article 46 (alinéa 4 et alinéa 5) fixe à 161 millions d’euros le montant pour 2012 de la dotation au agences régionales de santé (ARS) à la charge des régimes obligatoires d’assurance maladie, et à 57,55 millions d’euros le montant de la contribution de la Caisse nationale de solidarité pour l’autonomie (CNSA) au financement de ces agences.
a) Rôle des agences
Les agences régionales de santé ont été créées par l’article 118 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires,dite « HPST », codifié à l’article L. 1431-1 du code de la santé publique. Elles ont été mises en place le 1er avril 2010.
Selon les dispositions de l’article L. 1432-1 du code de la santé publique, les agences sont des établissements publics de l’État à caractère administratif et sont placées sous la tutelle des ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées. Elles ont été substituées aux agences régionales de l’hospitalisation (ARH), ainsi qu’aux groupements régionaux de santé publique, aux unions régionales des caisses d’assurance maladie, aux missions régionales de santé et, pour partie de leurs compétences, aux caisses régionales d’assurance maladie.
L’article L. 1431-2 du code de la santé publique confie aux agences deux missions principales, devant être satisfaites « en tenant compte des spécificités de chaque région » :
– la mise en œuvre régionale de la politique de santé « en liaison avec les autorités compétentes dans les domaines de la santé au travail, de la santé scolaire et universitaire et de la protection maternelle et infantile » ;
– la régulation, l’orientation et l’organisation de l’offre régionale de services de santé, afin de répondre aux besoins en matière de soins et de services médico-sociaux, et de garantir l’efficacité du système de santé.
À ces fins, les agences pilotent les actions de santé publique et de prévention, organisent les soins hospitaliers, régulent l’offre de soins de ville, pilotent une partie du secteur médico-social et exercent certaines missions de veille et de sécurité sanitaire.
Chaque agence est dotée d’un conseil de surveillance présidé par un directeur général. Lui sont également associées :
– une conférence régionale de la santé et de l’autonomie, consultative, qui participe à la définition « des objectifs et des actions de l’agence » ;
– deux commissions de coordination des politiques publiques de santé qui, associant les services de l’État, les collectivités territoriales et leurs groupements ainsi que les organismes de sécurité sociale, garantissent la cohérence et la complémentarité des actions de leurs membres.
b) La double dotation des agences
● La dotation des régimes obligatoires d’assurance maladie aux ARS
L’article 118 de la loi dite « HPST » dispose que la dotation des régimes obligatoires d’assurance maladie au financement des agences est fixée annuellement en loi de financement de la sécurité sociale. Pour l’année 2012, il est proposé que cette dotation soit fixée, par le IV de l’article 45 (alinéa 4), à 161 millions d’euros au titre du budget de gestion des agences.
Cela représente une augmentation de 10 millions d’euros par rapport à 2011. Cette augmentation s’explique par le fait que le montant de 151 millions d’euros, retenu pour 2011, avait été établi à partir d’hypothèses de rémunérations moyennes selon les différentes catégories d’agents. En pratique les rémunérations constatées ont fait apparaître un besoin de financement annuel pour les agences de 161 millions d’euros au titre de leur budget de gestion.
● La contribution de la Caisse nationale de solidarité pour l’autonomie aux agences régionales de santé
L’article précité du code de la sécurité sociale établit, à la liste des ressources des agences, les « contributions de la caisse nationale de solidarité pour l’autonomie (CNSA) pour des actions concernant les établissements et services médicaux-sociaux ». En outre, l’article 78 de la loi de financement de la sécurité sociale pour 2011, modifiant l’article 1432-6 du code de la santé publique, a permit à la CNSA de déléguer aux agences des crédits au titre d’actions de prise en charge et d’accompagnement des personnes âgées et des personnes handicapées. En 2011, cette contribution avait été fixée à 52 millions d’euros.
Le V de l’article 46 fixe le montant pour 2012 de cette contribution à 57,55 millions d’euros. Ces crédits serviront à financer le déploiement :
– des groupes d’entraide mutuelle (GEM) ;
– des maisons pour l’autonomie et l’intégration des malades d’Alzheimer (MAIA) ;
– du plan « Bien vieillir » ;
– les actions de formation et de professionnalisation du secteur de l’aide à domicile ;
– la formation des acteurs à l’utilisation de référentiels d’évaluation de la perte d’autonomie (AGGIR) et des besoins en soins (PATHOS).
Les crédits pour 2012 seront répartis par un arrêté ministériel selon ces différentes missions.
La dotation globale des agences pour 2012 s’élève donc à 218,55 millions d’euros, soit une augmentation d’un peu plus de 14 % par rapport à 2011 (191 millions d’euros). Cela s’explique surtout par la révision à la hausse des hypothèses de rémunérations moyennes sur lesquelles est fondé la dotation des régimes obligatoires d’assurance maladie.
5. L’Établissement de préparation et de réponse aux urgences sanitaires
Le VI de l’article 46 (alinéa 6) propose de fixer à 20 millions d’euros la participation des régimes obligatoires d’assurance maladie au budget de l’Établissement de préparation et de réponses aux urgences sanitaires (EPRUS).
a) Le rôle de l’établissement
La loi n° 2007-294 du 5 mars 2007 relative à la préparation de système de santé à des menaces sanitaires de grande ampleur, dont les dispositions sont codifiées à l’article L. 3135-1 du code de la santé publique, a institué l’EPRUS. L’article 2 de la loi précitée du 5 mars 2007 lui confère le statut d’un établissement public à caractère administratif placé sous la tutelle du ministre de la santé.
Ce statut a l’intérêt de permettre à l’établissement de recevoir une dotation des régimes obligatoires d’assurance maladie dont le montant est fixé annuellement par la loi de financement de la sécurité sociale. Les dépenses de l’EPRUS sont ainsi financées notamment par une subvention pour charges de service public de l’État et par une dotation de l’assurance maladie fixée chaque année par la loi de financement de la sécurité sociale.
Les subventions de l’état et les dotations de l’assurance maladie
à l’EPRUS effectivement versées
(en euros)
|
État |
Assurance maladie | |
Versements (CP) |
Dotations votées |
Versements (CP) | |
2007 |
66 000 000 |
175 000 000 |
40 000 000 |
2008 |
60 437 000 |
55 000 000 |
0 |
2009 |
452 877 861 |
338 300 000 |
312 000 000 |
2009 |
0 |
-331 630 491 |
|
2010 |
333 500 |
170 000 000 |
0 |
2011 |
0 |
0 | |
Total |
597 615 229 |
406 669 509 |
352 000 000 |
Source : Cabinet du ministère du Travail, de l’Emploi et de la Santé.
L’article L.3135-1 du code de la santé publique fixe les missions de l’établissement. Il s’agit principalement de gérer les moyens matériels et humains de réponse opérationnelle aux crises sanitaires. Il est ainsi chargé :
– d’assurer la gestion administrative et le financement de la réserve sanitaire instituée par l’article L. 3132-1 du code de la santé publique, issu de la loi précitée du 5 mars 2007 ; il s’agit d’un corps de professionnels et d’anciens professionnels de santé destinés à « compléter, en cas d'événements excédant leurs moyens habituels, ceux mis en œuvre dans le cadre de leurs missions par les services de l'État, des collectivités territoriales et des autres personnes participant à des missions de sécurité civile ». La charge du recrutement et de l’affectation de ces personnels auprès d’établissements de santé, de cabinets libéraux ou d’administrations est confiée au directeur de l’EPRUS ;
– de constituer le stock des produits et services nécessaires à la protection de la population face aux menaces sanitaires graves, ainsi que de gérer et de veiller à l’accroissement de ce stock, il a ainsi pour mission, à la demande du ministre chargé de la santé, « d'acquérir, de fabriquer, d'importer, de distribuer et d'exporter des produits et services nécessaires à la protection de la population face aux menaces sanitaires graves » et de financer des actions de prévention des risques sanitaires majeurs ;
– de mener, toujours à la demande du ministre de la santé, ces mêmes actions pour des médicaments, des dispositifs médicaux ou des dispositifs de diagnostic in vitro « répondant à des besoins de santé publique, thérapeutiques ou diagnostiques, non couverts par ailleurs, qui font l’objet notamment d’une rupture ou d’une cessation de commercialisation, d’une production en quantité insuffisante ou lorsque toutes les formes nécessaires ne sont pas disponibles » .
b) La participation des régimes obligatoires au financement de l’établissement
En application de l’article L. 135-4 du code de la sécurité sociale, les ressources de l’EPRUS comprennent une dotation annuelle des régimes obligatoires d’assurance maladie. Le montant de cette dotation est limité à 50 % des dépenses engagées par cet établissement pour constituer des stocks de produits de santé nécessaires à la protection de la population face aux menaces sanitaires graves et pour financer des actions de prévention des risques sanitaires majeurs. Le respect de ce plafond doit s’apprécier sur une période de trois années consécutives, la dotation pour 2012 devant conclure la période 2010-2012.
Le présent article propose de fixer cette dotation à 20 millions d’euros. Ce montant permettra, selon l’étude d’impact, « de respecter la règle de plafonnement sur la période 2010-2012 ». Le financement du stock de produits de santé sera ainsi assuré sur cette période à hauteur de 190 millions d’euros par l’assurance maladie et à hauteur de 213,4 millions d’euros par l’État.
Pour 2012, le montant global des dépenses prévisionnelles en produits de santé et en logistique s’élève à 72,8 millions d’euros (130,9 millions en 2011), dont 13,7 millions d’euros correspondant à la suite des engagements de 2010 pour la construction d’un entrepôt de stockage à Vitry-le-François, et 59,1 millions d’euros correspondant à de nouveaux engagements en 2012.
Ces nouveaux engagements sont destinés au renouvellement des produits de santé du stock national arrivant à péremption. Il s’agit principalement en 2012 de renouveler les antibiotiques et les antidotes nécessaires à la mise en œuvre du plan « pirate-NRBC ». Par ailleurs l’EPRUS met en œuvre une stratégie de lissage des acquisitions qui doit permettre d’éviter les arrivées à péremption massives des produits de santé et ainsi répartir les coûts de renouvellement du stock national sur plusieurs années.
*
La Commission est saisie de l’amendement AS 386 de M. Yves Bur.
M. Yves Bur. Il s’agit de raboter les dotations mises à la disposition du Fonds de modernisation des établissements de santé publics et privés (FMESPP), de l’Office national d’indemnisation des accidents médicaux (ONIAM) et de l’Établissement de préparation et de réponse aux urgences sanitaires (EPRUS), lesquelles paraissent généreuses au regard de leur fonds de roulement et de leurs charges pour 2012. Une telle mesure permettra d’économiser une centaine de millions d’euros sans mettre en difficulté ces organismes. Je vous rappelle que nous sommes à la recherche de moyens pour compenser l’éventuel retrait de la mesure relative aux indemnités journalières, dont le coût serait de plus de 200 millions d’euros. Nous avons déjà voté hier un amendement instaurant des appels d’offres sur les génériques dont le rendement pourrait être intéressant. Nous avons ici la possibilité de récupérer encore un peu d’argent. Nous verrons plus précisément avec le Gouvernement de quel ordre peut être la réduction envisagée.
M. Jean-Pierre Door, rapporteur. Yves Bur m’a précédé : je souhaite cosigner cet amendement. Après avoir auditionné les représentants des différents organismes, je pense qu’on peut effectivement réduire quelques dotations, notamment celles dont bénéficient le FMESPP, l’ONIAM et l’EPRUS.
La Commission adopte l’amendement AS 386.
Elle adopte ensuite l’article 46 modifié.
Article 47
Fixation des objectifs de dépenses de la branche maladie, maternité, invalidité et décès
Le présent article a pour objet de fixer, en application de l’article L.O. 111-3 du code de la sécurité sociale, les montants des objectifs de dépenses de la branche maladie, maternité, invalidité et décès au titre de l’année 2012 pour l’ensemble des régimes obligatoires de base, ainsi que pour le seul régime général.
1. L’objectif de dépenses de la branche maladie, maternité, invalidité et décès, distinct de l’objectif national de dépenses d’assurance maladie (ONDAM)
L’article L.O. 111-4 du code de la sécurité sociale prévoit, parmi les documents à joindre au projet de loi de financement de la sécurité sociale, une annexe « précisant le périmètre de l'objectif national de dépenses d'assurance maladie » ainsi que « les modalités de passage des objectifs de dépenses des différentes branches à l'objectif national de dépenses d'assurance maladie » (ONDAM). C’est ce que fait l’annexe 7 du projet de loi. Il ressort bien de celle-ci que ces deux objectifs n’ont ni la même nature, ni le même périmètre.
● Des champs différents
Le champ des objectifs de dépenses de la branche maladie intègre des dépenses qui n’entrent pas dans le périmètre de l’ONDAM. C’est le cas des indemnités journalières d’assurance maternité et paternité, ou des prestations d’assurance invalidité et décès.
À l’inverse, le champ de l’ONDAM comprend des prestation et des charges qui relèvent de la branche accidents du travail et maladies professionnelles (AT-MP) et non de la branche maladie : les prestations pour incapacité temporaire et les indemnités journalières liées aux accidents du travail.
Ainsi, l’ONDAM est un objectif interbranche, mais il n’intègre pas toutes les branches dans leur ensemble. L’annexe 7 rappelle d’ailleurs que l’ONDAM ne comprend que 30 % des charges de la branche accidents du travail et maladies professionnelles et 80 % des charges de la branche maladie.
Composition de l’ONDAM et des comptes de branches pour l’exercice 2012
Source : annexe 7 du projet de loi de financement de la sécurité sociale pour 2012.
● Des dynamiques différentes
Du fait de leurs champs différents, l’ONDAM et l’objectif de dépenses de la branche maladie, maternité, invalidité et décès suivent des rythmes de progression différents.
Selon les estimations présentées à la Commission des comptes de la sécurité sociale en septembre 2011, les prestations de la branche maladie hors-ONDAM devraient, en effet, évoluer en 2012 en fonction de déterminants spécifiques.
Pour 2011 et 2012, le rapport remis à la Commission des comptes de la sécurité sociale retient l’hypothèse d’une progression des salaires plus rapide (respectivement + 2,3 % puis + 2,9 %, après + 2,2 % en 2010), d’un léger fléchissement du nombre de naissances et d’une reprise de la montée en charge des indemnités journalières de paternité. Ainsi, la croissance des indemnités journalières maternité et paternité serait respectivement de 1,6 % et de 2,5 % en 2011, puis de 2,8 % et 2,7 % en 2012).
Les indemnités journalières, maternité et paternité (régime général)
(en millions d’euros)
2007 |
2008 |
% |
2009 |
% |
2010 |
% |
2011 |
% |
2012 |
% | |
Total |
2 651 |
2 790 |
5,3 |
2 857 |
2,4 |
2 983 |
4,4 |
3 032 |
1,6 |
3 117 |
2,8 |
dont IJ maternité |
2 447 |
2 572 |
5,1 |
2 640 |
2,6 |
2 759 |
4,5 |
2 803 |
1,6 |
2 881 |
2,8 |
dont IJ paternité |
204 |
218 |
6,7 |
216 |
– 0,8 |
224 |
3,4 |
229 |
2,5 |
235 |
2,7 |
Source : rapport à la Commission des comptes de la sécurité sociale de septembre 2011.
S’agissant des prestations d’assurance décès, une quasi-stabilisation est intervenue entre 2008 et 2009, après deux années de baisse modérée en 2006 et 2007 et une augmentation en 2008. En 2010, les prestations d’assurance décès se sont élevées à 164 millions d’euros, en hausse de 1,8 % par rapport à 2009. Cette hausse intervient après une succession d’évolutions modérées à la hausse ou à la baisse qui ont laissé ces prestations à un niveau relativement stable (+ 0,3 % par an en moyenne sur la période 2005-2010). En 2011 et 2012, elles resteraient peu dynamiques (+ 0,6 %) et s’élèveraient à près de 165 millions d’euros.
Enfin, concernant les prestations d’invalidité, un fort ralentissement (0,5 % de progression seulement en 2009) est observé depuis 2007 en raison de :
– l’arrivée des générations du « baby-boom » à l’âge de 60 ans, à partir duquel ils ne relèvent plus de la branche maladie ;
– de la baisse des dépenses liées aux majorations de pensions du fait de la baisse des dépenses d’allocations supplémentaires d’invalidité et de la baisse du nombre de titulaires d’une majoration pour tierce personne.
Pour 2010, la revalorisation des pensions de 0,9 % en moyenne annuelle, les dépenses d’avantage principal ont augmenté de 1,5 %. Cependant, la sortie de l’allocation spécifique d’invalidité du compte de résultat de la branche a réduit de 57 % la charge de majoration de pensions.
Au total, les prestations légales d’invalidité ont diminué de 3,7 % en 2010.
Pour 2011 et 2012, le recul de l’âge de départ en retraite induit par la réforme de 2010 se traduira par un allongement de la durée en invalidité et par une hausse du nombre d’invalides, qui contribuera à la hausse des prestations d’invalidité pour environ 1 point en 2011 et 5 points en 2012. Compte tenu de cet effet, avec une revalorisation des pensions plus importante (+ 1,8 %, puis + 2 %) et un volume stable puis en recul (+ 0,3 %, puis – 1,1 %), les prestations d’invalidité augmenteraient de 3,2 % en 2011 et de 6,1 % en 2012.
Les pensions d’invalidité (régime général)
(en millions d’euros)
2007 |
2008 |
2009 |
2010 |
2011 |
2012 | |
Montants |
4 398 |
4 435 |
4 458 |
4 292 |
4 428 |
4 697 |
Progression en valeur |
3,0 % |
0,9 % |
0,5 % |
– 3,7 % |
3,2 % |
6,1 % |
dont revalorisation |
1,8 % |
1,4 % |
1,3 % |
0,9 % |
1,8 % |
2,02 % |
dont effet volume |
1,2 % |
– 0,5 % |
– 0,8 % |
0,5 % |
0,3 % |
– 1,1 % |
dont réforme retraite |
1,0 % |
5,5 % | ||||
dont ASI |
– 5,1 % |
0,0 % |
0,0 % |
Source : rapport à la Commission des comptes de la sécurité sociale de septembre 2011.
● Des natures différentes
L’objectif de dépenses de la branche maladie est défini en fonction de normes comptables, tandis que l’ONDAM constitue un concept économique.
En effet, l’ONDAM retrace, en droits constatés, l’ensemble des dépenses prévisionnelles au titre d’une année, calculées sur la base de l’ONDAM de l’année précédente, puis régulièrement réévaluées au cours de l’année suivante. La construction de l’ONDAM pour une année n prend comme base une estimation des dépenses de soins de l’année n – 1 à partir des données disponibles en septembre. Elle repose sur une prévision du rythme de progression spontanée des dépenses de santé et tient compte de l’impact financier des mesures d’économies envisagées.
L’ONDAM de l’année n est donc réévalué régulièrement, dès que les données relatives aux dépenses de soins en droits constatés de l’année n – 1 sont connues et que celles relatives aux premiers mois de l’année n peuvent être consolidées.
En revanche, les dépenses de la branche maladie pour l’année n sont arrêtées une fois pour toutes lors de la clôture des comptes annuels. Des dotations pour provisions sont inscrites en compte pour retracer, sur la base de prévisions, les dépenses dues au titre d’un exercice annuel mais pas encore facturées au 31 décembre, mais elles ne sont pas réévaluées lorsque le montant exact des dépenses concernées est connu.
Par ailleurs, les objectifs de dépenses de la branche maladie sont établis soit pour le régime général seul, soit par addition des objectifs des différents régimes obligatoires de base. À l’inverse, l’ONDAM est construit d’emblée comme un objectif interrégimes.
2. Fixation des objectifs de dépenses de la branche maladie, maternité, invalidité et décès
Le présent article propose de fixer les objectifs de dépenses de la branche maladie, maternité, invalidité et décès pour 2012 :
– à 186,8 milliards d’euros pour l’ensemble des régimes obligatoires de base de sécurité sociale ;
– à 162,2 milliards d’euros pour le régime général de la sécurité sociale.
Par rapport aux objectifs de dépenses de la branche maladie pour 2011, tels que rectifiés par l’article 8 du présent projet de loi, ces montants correspondent à des progressions :
– de 3 % pour l’ensemble des régimes (soit 5,5 milliards d’euros), soit légèrement plus qu’entre 2010 et 2011 ;
– de 3 % pour le régime général (soit 4,8 milliards d’euros), soit légèrement moins qu’entre 2010 et 2011.
Évolution des objectifs de dépenses de la branche maladie,
maternité, invalidité et décès entre 2010 et 2012
(en milliards d’euros)
Objectifs |
Pour 2010 (Montants tels que rectifiés par le PLFSS pour 2012) |
Pour 2011 |
Évolution 2011/2010 |
Pour 2012** |
Évolution 2012/2011 | |
objectifs fixés par la LFSS pour 2011* |
objectifs rectifiés par le PLFSS 2012* | |||||
Tous régimes |
176,5 |
183,5 |
181,3 |
2,7 % |
186,8 |
3,0 % |
Régime général |
153,4 |
159,3 |
157,4 |
2,6 % |
162,2 |
3,0 % |
Source : loi de financement de la sécurité sociale pour 2011 et projet de loi de financement de la sécurité sociale pour 2012.
* Montants des objectifs tels que rectifiés par le présent projet de loi.
** Montants des objectifs tels que proposés par le présent projet de loi.
*
La Commission est saisie de l’amendement AS 355 de Mme Jacqueline Fraysse, de suppression de l’article.
Mme Jacqueline Fraysse. Nous considérons que les objectifs de dépenses de la branche maladie fixés pour 2012 sont insuffisants pour répondre aux besoins recensés. En effet, du fait de la crise, de nombreuses personnes ne peuvent plus accéder aux soins de façon satisfaisante. Voilà pourquoi nous proposons de supprimer cet article.
M. Jean-Pierre Door, rapporteur. Je suis surpris que vous proposiez la suppression de l’article 47 qui prévoit un objectif de dépenses à 186,8 milliards d’euros pour l’ensemble des régimes obligatoires, soit une augmentation de 3 %. Dans une période conjoncturelle difficile, cet objectif de dépenses me paraît satisfaisant et ambitieux. Je suis défavorable à cet amendement.
Mme Jacqueline Fraysse. Ce chiffre est historiquement faible, monsieur le rapporteur. Il ne prend pas en compte la réalité des besoins.
La Commission rejette l’amendement AS 355.
Elle adopte ensuite l’article 47 sans modification.
Article 48
Fixation du montant de l’objectif national de dépenses d’assurance maladie (ONDAM) et de sa ventilation
Le présent article a pour objet de déterminer, conformément à l’article L.O. 111-3 du code de la sécurité sociale, le montant de l’objectif national de dépenses d'assurance maladie (ONDAM) de l'ensemble des régimes obligatoires de base pour l’année à venir, ainsi que ses sous-objectifs.
1. Montant et construction de l’objectif national de dépenses d’assurance maladie pour 2012
a) Un ONDAM fixé à 171,7 milliards d’euros, en croissance de 2,8 %
Il est proposé de fixer l’ONDAM pour 2012 à 171,7 milliards d’euros. Ce montant représente une augmentation de 4,7 milliards d’euros en valeur absolue à champ constant par rapport aux dépenses prévisionnelles de l’exercice 2010, ce qui correspond à une augmentation de 2,8 %, après 3 % en 2010 et 2,9 % en 2011.
Dans un contexte de contraintes historiques pesant sur nos finances publiques, la progression de ces dépenses constitue un effort financier conséquent, traduisant la priorité accordée par le Gouvernement au financement solidaire de notre système de santé.
Le taux-cible de progression des dépenses incluses dans le champ de l’ONDAM, qui atteint, est conforme aux perspectives d’évolution des dépenses fixées par le Président de la République sur la base des travaux de la conférence sur les déficits réunie le 20 mai 2010.
Les responsables consultés par votre rapporteur ont approuvé cet objectif ambitieux, tout en étant réaliste. En effet, il s’établit à un niveau très proche du taux d’évolution de l’ONDAM constaté en 2011 (+ 2,9 %). Les procédures de suivi infra-annuel de l’ONDAM, renforcées par la mise en œuvre des préconisations du rapport sur le pilotage des dépenses d’assurance maladie présidé par M. Raoul Briet (17), contribueront à un meilleur respect de l’ONDAM voté par le Parlement.
b) La construction de l’objectif national
● La base de construction de l’ONDAM et ses modifications de périmètre
Les dépenses prévisionnelles de l’exercice 2011 sont retenues comme base pour la construction de l’ONDAM pour 2012.
Par rapport à l’objectif fixé pour 2011, l’ONDAM proposé pour 2012 présente un périmètre légèrement différent. Conformément aux dispositions de l’article L.O. 111-4 du code de la sécurité sociale, l’annexe 7 au présent projet de loi présente les modifications de ce périmètre et de la composition de ses sous-objectifs, et indique l’évolution prévisionnelle des dépenses à structure constate.
Selon cette annexe, une seule modification a été apportée cette année. En 2010, conformément aux recommandations de la Cour des comptes, le périmètre de l’ONDAM a été diminué des dépenses afférentes aux soins des étrangers en France, ces dépenses n’ayant pas vocation à être régulées. Le montant provisionné dans les comptes 2010 des régimes au titre de ces dépenses effectuées en 2009 dans le cadre des conventions internationales ne pouvait être jusque-là distingué, seules les dépenses enregistrées au titre de l’exercice courant ont donc été débasées en 2010. Cette contrainte comptable n’a pas permis d’effectuer totalement le changement de périmètre. La construction de la base de l’ONDAM pour 2012 tient compte de cette correction pour un montant total de – 130 millions d’euros.
Les effets de cette modification de périmètre sur le montant de l’ONDAM sont minimes, comme le montre le tableau ci-dessous.
Modifications du périmètre de l’ONDAM entre 2011 et 2012
Base à champ 2011 |
Correction |
Base à champ 2012 | |
1) Dépenses de soins de ville |
77,3 |
– 0,02 |
77,3 |
Total ONDAM Établissements de santé |
72,9 |
– 0,11 |
72,7 |
2) Dépenses relatives aux établissements de santé tarifés à l’activité |
53,9 |
– 0,10 |
53,8 |
3) Autres dépenses relatives aux établissements de santé |
19,0 |
0,00 |
19,0 |
Total ONDAM Établissements et services médico-sociaux |
15,8 |
0,00 |
15,8 |
4) Contribution à l’assurance maladie aux dépenses en établissements et services pour personnes âgées |
7,6 |
0,00 |
7,6 |
5) Contribution de l’assurance maladie aux dépenses en établissements et services pour personnes handicapées |
8,3 |
0,00 |
8,2 |
6) Dépenses relatives aux autres prises en charge |
1,1 |
0,00 |
1,1 |
ONDAM Total |
167,0 |
– 0,13 |
167,0 |
Source : annexe 7 au présent projet de loi.
● L’évolution tendancielle des dépenses du champ de l’ONDAM
La construction de l’ONDAM repose sur l’hypothèse d’une croissance tendancielle de 4,1 % des dépenses du champ de l’objectif. Ce taux recouvre toutefois des évolutions tendancielles différentes selon les composantes de l’ONDAM :
– les dépenses de soins de ville augmenteraient spontanément de 4,9 %, cette prévision intégrant 4,3 % de croissance de la consommation de soins, ainsi que des revalorisations et provisions pour risques et des revalorisations tarifaires, notamment celle du tarif de la consultation des médecins, des auxiliaires médicaux et des sages femmes qui entreront en vigueur courant 2012. Par ailleurs, cette évolution tient compte du report sur 2012 des mesures d’économies mises en œuvre tout au long de l’année 2011, évaluées à 75 millions d’euros ;
– les dépenses hospitalières croîtraient tendanciellement de 3,3 %, soit le même taux que l’année dernière ;
– les dépenses médico-sociales connaîtraient une progression spontanée de 4,2 %, ce qui traduit un effort financier supplémentaire de 660 millions d’euros sur la prise en charge des personnes âgées et handicapées de la part de l’assurance maladie. Sur ce montant, 50 millions d’euros serviront notamment à financer un plan d’investissement qui permettra de soutenir les travaux de rénovation des établissements et services accueillant des personnes âgées et handicapées et de développer les structures de prise en charge intermédiaires ;
– les dépenses relatives aux autres modes de prise en charge connaîtraient une évolution tendancielle de 5,9 %.
● Les mesures d’économies prévues
Pour ramener la croissance prévisionnelle des dépenses du champ de l’ONDAM en 2011 à un rythme soutenable, la construction de l’ONDAM intègre un plan d’économies portant sur 2,2 milliards d’euros, dont les annexes 7 et 9 présentent les principales mesures. Cette politique de maîtrise des dépenses s’inscrit dans la lignée des mesures mises en place à compter de 2008 pour contenir les dépenses, et qui a pleinement porté ses fruits, avec un respect de l’ONDAM voté par le Parlement en 2010 et en 2011.
Dans un souci d’équité, tous les acteurs du secteur de la santé seront ainsi mis à contribution, avec :
– des baisses de prix des produits de santé, médicaments et dispositifs médicaux, à hauteur de 670 millions d’euros, complétées par diverses mesures portant également sur ces produits pour 100 millions d’euros (baisses de prix et mise sous tarif forfaitaire de responsabilité de certains médicaments génériques, modification des marges des grossistes – répartiteurs, déremboursement des médicaments à service médical rendu insuffisant) ;
– la maîtrise médicalisée menée par l’assurance maladie et les agences régionales de santé (550 millions d’euros) et la baisse des tarifs de certains actes de biologie et de radiologie (170 millions d’euros) ;
– l’amélioration de la performance à l’hôpital à hauteur de 450 millions d’euros, avec en particulier la poursuite de la convergence ciblée des tarifs des secteurs publics et privés à hauteur de 100 millions d’euros et l’intensification des politiques de lutte contre la fraude ;
– l’harmonisation et la simplification des méthodes de calcul des indemnités journalières (IJ). Ce mode de calcul s’effectuera désormais de la même façon pour les indemnités maladie et les indemnités pour accidents du travail ou pour maladies professionnelles, à partir du salaire net, et non du salaire brut, comme cela se fait pour les indemnités en matière de maternité. Une économie d’environ 220 millions d’euros sera ainsi réalisée.
2. Ventilation de l’objectif national de dépenses d’assurance maladie pour 2012
Conformément à l’article L.O. 111-3 du code de la sécurité sociale, le projet de loi décompose l’ONDAM pour l’année à venir en sous-objectifs dont le nombre ne peut être inférieur à cinq, la définition des composantes des sous-objectifs étant d'initiative gouvernementale.
Conformément à cet article, le présent projet de loi propose de ventiler l’ONDAM en six sous-objectifs sectoriels, que présente le tableau ci-dessous.
Ventilation de l’ONDAM pour 2012
Base à champ 2012 |
Sous-objectifs |
Taux d’évolution | |
1) Dépenses de soins de ville |
77,3 |
79,4 |
2,7 % |
Total ONDAM Établissements de santé |
72,7 |
74,7 |
2,7 % |
2) Dépenses relatives aux établissements de santé tarifés à l’activité |
53,9 |
55,3 |
2,7 % |
3) Autres dépenses relatives aux établissements de santé |
18,9 |
19,4 |
2,7 % |
Total ONDAM Établissements et services médico-sociaux |
15,8 |
16,5 |
4,2 % |
4) Contribution à l’assurance maladie aux dépenses en établissements et services pour personnes âgées |
7,6 |
8,1 |
6,3 % |
5) Contribution de l’assurance maladie aux dépenses en établissements et services pour personnes handicapées |
8,3 |
8,4 |
2,1 % |
6) Dépenses relatives aux autres prises en charge |
1,1 |
1,2 |
5,9 % |
ONDAM Total |
167,0 |
171,7 |
2,8 % |
Source : annexe 7 au présent projet de loi.
● Une progression équilibrée et continue des dépenses ambulatoires et des dépenses hospitalières
Les dépenses de soins de ville, retracées par un sous-objectif souvent appelé l’« ONDAM ambulatoire », devraient atteindre 79,4 milliards d’euros en 2012, contre 77,3 milliards d’euros en 2011, soit un taux de progression de 2,7 %.
Ce taux-cible de croissance est très légèrement supérieur à celui établi pour l’exercice 2011, au cours duquel l’« ONDAM ambulatoire » a été strictement respecté, tout comme l’année précédente. Ce sous-objectif parait donc réaliste, et permet une croissance continue de dépenses de soins de ville.
Les deux sous-objectifs de dépenses consacrés aux établissements de santé, concernant pour l’un les dépenses relatives aux établissements tarifés à l’activité et pour l’autre les autres établissements, forment ensemble ce qu’il est convenu d’appeler l’« ONDAM hospitalier ». Le montant fixé pour le premier sous-objectif atteint 55,3 milliards d’euros, au lieu de 53,9 milliards d’euros en 2011, ce qui représente une croissance-cible de 2,7 %. Le second sous-objectif est fixé à 19,4 milliards d’euros, soit 500 millions d’euros de plus qu’en 2011, ce qui représente une croissance de 2,7 %.
Pris globalement, l’ONDAM hospitalier passe de 72,7 milliards d’euros en 2011 à 74,7 milliards d’euros prévus pour 2012, ce qui représente une croissance de 2,7 %.
Ainsi, c’est la quatrième année consécutive que le taux-cible de croissance des dépenses est le même pour la ville et pour l’hôpital.
● Une progression raisonnable des dépenses médico-sociales
Les dépenses médico-sociales à la charge de l’assurance maladie sont retracées par deux sous-objectifs de l’ONDAM distincts :
– l’un constitue la contribution de l’assurance maladie aux dépenses en établissements et services pour personnes âgées, qui progresserait de 6,3 % pour un montant global de 8,1 milliards d’euros en 2012 ;
– l’autre représente la contribution des régimes obligatoires d’assurance maladie aux dépenses en établissements et services pour personnes handicapées, dont la croissance-cible est fixée à 2,1 %, pour un objectif de dépenses à hauteur de 8,4 milliards d’euros.
Ces deux sous-objectifs forment ensemble ce qu’il est convenu d’appeler l’« ONDAM médico-social », qui progresse de 4,2 % en 2012, pour un montant total de dépenses de 16,5 milliards d’euros.
Ils constituent des « enveloppes fermées » dont la gestion est déléguée à la Caisse nationale de solidarité pour l’autonomie (CNSA) et leur emploi est limité par un objectif global de dépenses limitatif.
● Une croissance dynamique des autres modes de prises en charge
Le dernier sous-objectif de l’ONDAM regroupe diverses catégories de dépenses soumises à un effort de régulation.
Il s’agit notamment des crédits du Fonds d’investissement pour la qualité et la coordination des soins (FIQCS), des remboursements de soins reçus par des Français à l’étranger et du financement de certaines structures médico-sociales n’entrant pas dans le champ de compétence de la CNSA, comme les services et associations spécialisés en addictologie ou intervenant dans la prise en charge des malades en situation de précarité.
Le montant de ce sous-objectif passerait de 1,1 milliard d’euros en 2011 à 1,2 milliard d’euros en 2012, soit une croissance de 5,9 %.
Enfin, conformément aux préconisations du rapport Briet, une mise en réserve de dotations, d’un montant au moins égal à 0,3 % de l’ONDAM voté, sera mise en œuvre en 2012, à hauteur de 545 millions d’euros.
*
La Commission examine les amendements identiques de suppression AS 159 de M. Jean-Luc Préel et AS 356 de Mme Jacqueline Fraysse.
M. Jean-Luc Préel. Je souhaite remplacer les sous-objectifs de l’ONDAM par des objectifs régionaux de dépenses d’assurance maladie (ORDAM). Les agences régionales de santé permettent de revenir sur la coupure ancienne entre la prévention, le soin, la médecine de ville, l’hôpital et le secteur médico-social. Il me paraît cependant regrettable qu’on continue à donner des enveloppes fléchées aux agences. Les ORDAM ont d’ailleurs été préconisés par le comité présidé par M. Jean-Pierre Fourcade. J’avais déposé un amendement prévoyant une expérimentation dans trois régions mais je n’en trouve plus trace. Pourquoi a-t-il disparu, monsieur le président ? Cela m’a conduit à déposer cet amendement de suppression de l’article 48.
M. le président Pierre Méhaignerie. Tel qu’il était rédigé, votre amendement modifiait une disposition organique, ce qui est impossible pour une loi de financement.
M. Jean-Pierre Door, rapporteur. Le rapport sur les ORDAM a montré qu’il existait des disparités en fonction de l’état de santé et du niveau de vie. Mais une fois ces données corrigées, les différences de consommation par habitant sont réduites de près de moitié et il apparaît que les disparités sont plus intra-régionales qu’inter-régionales.
Avec ce projet de loi de financement, on peut privilégier la régulation nationale en donnant des outils de pilotage aux agences régionales de santé. J’ai le sentiment en outre que la création du Fonds d’investissement régional (FIR) répond en partie à nos attentes. C’est une première étape importante en matière de régionalisation. Attendons les résultats du FIR, qui sera également alimenté par d’autres fonds. Les directeurs des agences régionales de santé disposeront ainsi de plus grosses enveloppes financières.
Instaurer des ORDAM aujourd’hui risque de pénaliser les territoires où l’état de santé de la population est au plus bas. Laissons aux agences régionales de santé le soin de déblayer le terrain de la régionalisation. Elles vont bénéficier, grâce à ce texte, d’importants financements en matière de structuration et d’organisation des soins dans les territoires.
Avis défavorable sur ces deux amendements.
M. Jean-Luc Préel. Le FIR ne réglera pas le problème. Les inégalités inter et intra-régionales n’ont rien à voir avec les ORDAM. Répartissons l’augmentation prévue entre les régions.
Mme Jacqueline Fraysse. Je reviendrai sur l’amendement AS 356 en séance publique, car sa motivation n’a rien à voir avec celle de Jean-Luc Préel.
La Commission rejette les amendements AS 159 et AS 356.
Elle est ensuite saisie de l’amendement AS 275 de Mme Marisol Touraine.
M. Michel Issindou. Cet amendement vise à diminuer l’ONDAM pour les soins de ville de 1 milliard d’euros. Le montant ainsi dégagé abonderait le Fonds d’intervention de la qualité et la coordination des soins (FIQCS). En effet, il convient de donner à celui-ci les moyens de remplir pleinement ses missions, notamment l’organisation et la qualité des soins de premier secours, les actions de prévention, l’amélioration de l’accès aux soins, le développement d’expérimentation de nouveaux modes de rémunérations, les maisons médicales.
M. Jean-Pierre Door, rapporteur. Avis défavorable. Cet amendement tend à diminuer les dépenses de l’ONDAM pour les soins de ville au bénéfice du FIQCS. Or cela reviendrait à réduire les dépenses portant sur les médicaments ou les consultations médicales.
Pour 2012, le montant maximal des dépenses du FIQCS sera fixé à 281 millions d’euros, comme en 2011. Cela permettra d’assurer le financement de mesures nouvelles. La dotation nationale est de 60 millions d’euros ; la dotation régionale s’élève, elle, à plus de 200 millions.
M. Michel Issindou. On pourrait être plus ambitieux au regard de tout ce qu’il faudrait améliorer en matière de soins de ville. Avec 266 millions, on n’ira pas très loin. Or les innovations qui pourraient être mises en œuvre aujourd’hui permettraient de faire gagner de l’argent par la suite.
M. Jean-Pierre Door, rapporteur. Il me paraît difficile de réduire de 1 milliard d’euros les soins de ville.
M. Michel Issindou. Un milliard sur 170 milliards !
M. Jean-Pierre Door, rapporteur. Non, sur 79 milliards !
La Commission rejette l’amendement AS 275.
Puis elle adopte l’article 48 sans modification.
La Commission est saisie de l’amendement AS 264 de Mme Marisol Touraine.
M. Michel Issindou. Cet amendement vise à assurer la délégation intégrale du montant voté pour les MIGAC par le Parlement.
En 2010, une part significative des MIGAC, estimée à 550 millions d’euros, a malheureusement été gelée par les pouvoirs publics afin de compenser un éventuel dépassement de l’ONDAM. Or, les MIGAC doivent assurer le financement des missions d’intérêt général des établissements de santé. Il n’est pas acceptable, selon nous, que le non-respect de l’ONDAM pénalise les MIGAC, d’autant que les dépassements sont souvent le fait des hôpitaux du secteur privé. Mais, finalement, c’est l’hôpital public qui en fait les frais.
Mme Catherine Lemorton. C’est un véritable cercle vicieux : une part des MIGAC étant gelée pour pallier les dépassements de l’ONDAM, les missions d’intérêt général ne peuvent plus être assumées – accompagnement du malade, de l’entourage, notamment en soins palliatifs, éducation thérapeutique. Le développement de la tarification à l’activité générera des actes de plus en plus nombreux – parfois inutiles, les services étant bien obligés de fonctionner –, ce qui entraînera un dépassement de l’ONDAM et, donc, le gel des MIGAC.
Je vous indique par ailleurs que le rapport sur les franchises n’est pas en ligne sur le site du ministère. Comment peut-on l’obtenir ?
M. Jean-Pierre Door, rapporteur. Je vous donne le mien.
Mme Catherine Lemorton. Je veux que tous les parlementaires puissent en avoir connaissance, et pas seulement moi.
Nous avons reçu l’avis du comité d’alerte sur l’élaboration de l’ONDAM : il devrait être possible de disposer sur Internet du rapport sur les franchises.
M. Jean-Pierre Door, rapporteur. Il vous sera transmis. Vous souhaitez qu’on interdise la mise en réserve des crédits MIGAC. Or le comité de pilotage, présidé par M. Raoul Briet, a précisément préconisé cet outil dans le cas où le comité d’alerte estime qu’il faut des mesures nouvelles pour éviter que l’ONDAM soit dépassé.
En 2010, le comité d’alerte a signalé qu’il y aurait un dépassement de l’ONDAM d’environ 600 millions d’euros, dont 400 millions au titre des dépenses hospitalières. Le Gouvernement a suivi les recommandations du rapport Briet : il a gelé les MIGAC à hauteur de 400 millions. Libres à vous de faire le choix de laisser filer l’ONDAM. Nous avons choisi, quant à nous, d’éviter le dépassement des dépenses. Avis défavorable sur l’amendement.
La Commission rejette l’amendement AS 264.
Section 3
Dispositions relatives aux dépenses d’accidents du travail et de maladies professionnelles
Article 53
Versement au titre de la sous-déclaration des accidents du travail et des maladies professionnelles
Le présent article a pour objet de fixer à 790 millions d’euros pour l’année 2012 le montant du reversement de la branche accidents du travail maladies professionnelles (AT-MP) vers la branche maladie du régime général.
Issu de l’article 30 de la loi de financement pour 1997, l’article L. 176-1 du code de la sécurité sociale prévoit, en effet, un reversement forfaitaire annuel à la charge de la branche AT-MP, afin de compenser les dépenses indûment supportées par la branche maladie du fait de la sous-déclaration, et donc de la non prise en charge par la branche AT-MP des maladies professionnelles et, depuis l’article 54 de la loi de financement pour 2002, des accidents du travail. En effet, en raison de cette sous-déclaration des accidents du travail, et surtout des maladies professionnelles, des soins en ville ou à l’hôpital, voire le versement d’une pension d’invalidité, sont indûment imputés à la branche maladie.
Ce phénomène de sous-déclaration, mais également de sous-reconnaissance, par les caisses d’assurance maladie des accidents du travail et des maladies professionnelles a des causes multiples et persistantes.
La Cour des comptes remarquait ainsi, dans son rapport de septembre 2005 sur l’application de la loi de financement de la sécurité sociale, que « cette sous-reconnaissance résulte notamment des pratiques différentes des caisses régionales en la matière. Si certaines pathologies, comme le cancer, font l’objet d’études qui permettent d’évaluer ces phénomènes avec une certaine précision, l’information est en revanche extrêmement lacunaire pour d’autres pathologies professionnelles très répandues, tels que les troubles musculo-squelettiques ».
En application de l’article L. 176-2 du code de la sécurité sociale, il incombe à la loi de financement de la sécurité sociale de fixer, chaque année, le montant du reversement forfaitaire de la branche AT-MP à la branche maladie.
Afin de donner une base de calcul pour la détermination de ce montant, il est prévu qu’une commission présidée par un magistrat de la Cour des comptes dépose au Parlement, tous les trois ans, un rapport « évaluant le coût réel pour la branche maladie de la sous-déclaration des accidents du travail et des maladies professionnelles », après avis de la Commission des accidents du travail et des maladies professionnelles, mentionnée à l’article L. 221-4 du même code.
Depuis 1997, cinq commissions s’étaient jusqu’ici attachées à l’estimation du montant annuel de ce versement de la branche AT-MP à la branche maladie : celle présidée par M. Alain Deniel en 1997, celles présidées par Mme Marianne Lévy-Rosenwald en 1999 et 2002 et celle présidée par M. Noël Diricq en juin 2005 et juin 2008, conseillers-maîtres à la Cour des comptes.
Ces commissions ont déjà permis d’inspirer un nombre important de mesures destinées à réduire la sous-déclaration, qu’il s’agisse de réforme des procédures, d’amélioration de la qualité du service des caisses, de l’information des praticiens sur les pathologies ou de déclaration d’accident du travail en mode EDI (échange de données informatisé).
Ces mesures se sont d’ores et déjà traduites par une forte augmentation du nombre de cas de maladies professionnelles reconnues ces dernières années.
Le tableau ci-après présente l’évolution de ce versement depuis 1997.
Versement de la branche AT-MP
à la branche maladie du régime général
(en millions d’euros)
Objet |
Année |
Montant |
Maladies professionnelles |
1997 |
137,20 |
1998 |
138,71 | |
1999 |
140,38 | |
2000 |
141,02 | |
2001 |
144,06 | |
Maladies professionnelles + accidents du travail |
2002 |
299,62 |
2003 |
330,00 | |
2004 |
330,00 | |
2005 |
330,00 | |
2006 |
330,00 | |
2007 |
410,00 | |
2008 |
410,00 | |
2009 |
710,00 | |
2010 |
710,00 | |
2011 |
710,00 |
Source : ministère du travail, des relations sociales et de la solidarité.
La commission susmentionnée s’est à nouveau réunie au cours du second trimestre 2011 sous la présidence de M. Noël Diricq, conseiller-maître à la Cour des Comptes.
La lettre de mission, qui a été adressée le 10 mars 2011 à la commission lui demandait d’une part, de s’attacher à examiner l’ensemble des raisons qui induisent toujours une méconnaissance des risques professionnels et, d’autre part, de formuler toute proposition utile pour améliorer les procédures de reconnaissance de ces risques, les études épidémiologiques, la législation applicable ainsi que les outils statistiques et comptables.
Remis au Parlement en juin 2011, le rapport de cette commission dresse, en premier lieu, un bilan des suites données aux préconisations de la commission précédente de 2008 qui souligne que des sujets de préoccupation demeurent, qu’il s’agisse des faibles progrès accomplis dans la formation des médecins à l’égard des pathologies médicales, de l’absence d’amélioration substantielle dans les pratiques de signalement par les hôpitaux ou de la lenteur du travail d’actualisation des tableaux de maladies professionnelles.
Dans le prolongement de la lettre de mission qui demandait, de façon novatrice, que la commission conduise également une comparaison avec la situation prévalant dans les pays européens, le rapport fait apparaître que la France se distingue par le nombre de reconnaissances des maladies professionnelles, essentiellement sous l’effet des reconnaissances des troubles musculo-squelettiques (TMS).
Dans la continuité des conclusions des précédents rapport, sont mentionnées, parmi les principales causes de la sous-déclaration : la méconnaissance par la victime de ses droits ou de l’origine professionnelle de son affection, les appréhensions du salarié au regard de l’emploi, de la complexité de la procédure ou du caractère forfaitaire de la prise en charge, les pressions de certains employeurs sur les salariés afin d’éviter la déclaration, l’insuffisante formation et information des médecins, le manque d’effectifs des médecins du travail, difficultés liées à l’enregistrement des soins et prestations en AT-MP par les professionnels de santé et la non imputation des dépenses AT-MP par les établissements de santé.
Au total, le coût de la sous-déclaration pour la branche maladie du régime général est estimé dans une fourchette de 587 à 1 110 millions d’euros, soit un ordre de grandeur légèrement supérieur à celui de 2008, qui mentionnait un coût allant de 564 à 1 015 millions d’euros.
De façon traditionnelle, la méthodologie retenue par la commission a consisté à évaluer un nombre de sinistres sous-déclarés et le coût moyen attaché à ces accidents et maladies. Les diverses sources et études épidémiologiques existantes ont ainsi été rapprochées, pour les principales pathologies identifiées, des statistiques des sinistres indemnisés par la branche AT-MP.
La faible différence entre l’estimation de 2011 et la précédente estimation du coût de la sous-déclaration des maladies professionnelles s’explique par deux raisons principales.
Le périmètre du chiffrage est, d’une part, resté presque identique à celui de 2008, couvrant les cancers d’origine professionnelle (cancers liés à l’amiante, au benzène, au goudron, au bois…), les troubles musculo-squelettiques (TMS), les dermatoses allergiques et irritatives, l’asthme, les broncho-pneumopathies chroniques obstructives et les accidents du travail. Seule la surdité d’origine professionnelle est venue élargir ce champ, faute de données épidémiologiques assez solides pour aborder d’autres nouvelles pathologies, mais elle ne représente qu’un faible coût pour la branche maladie.
Le coût de la sous-déclaration sur le poste le plus important, à savoir les cancers d’origine professionnelle, a, d’autre part, été approché par une actualisation de celui de 2008, faute de données épidémiologiques nouvelles. Plusieurs méthodes d’évaluation des coûts moyens des cancers ont été testées par la commission qui a décidé, dans la mesure où aucune méthode ne l’emportait sur une autre et dans un souci de continuité, d’utiliser à nouveau les coûts moyens des cancers calculés par l’Institut national du cancer (INCA).
D’autres facteurs ont joué, à l’inverse, dans le sens d’une modification des chiffres de 2008. Le plus notable concerne les troubles musculo-squelettiques, pour lesquels la commission a conclu à une diminution du taux de non déclaration, qui se déduit nécessairement de la forte croissance des déclarations due à l’impact des campagnes publiques d’information. Par ailleurs, des évolutions ont été notées concernant les dermatoses (augmentation des cas incidents, diminution des reconnaissances, augmentation des coûts moyens) et les asthmes (diminution des coûts moyens en indemnités journalières).
Au final, le rapport formule un certain nombre de préconisations visant, pour l’avenir, à limiter le phénomène de sous-déclaration, et dont l’essentiel porte sur l’amélioration de la formation des médecins et l’aide aux victimes tout au long de la procédure de déclaration. Ces préconisations concernent également le contrôle du respect par les entreprises de la réglementation, la prise en charge des soins et actes relevant de la branche AT-MP, l’accélération du rythme d’actualisation des tableaux de maladies professionnelles et l’amélioration de la collecte de l’information sur les accidents du travail et les maladies professionnelles.
Compte tenu de ces éléments, l’article 53 du projet de loi prévoit une légère augmentation du montant du versement pour 2012, à savoir un montant de 790 millions d’euros au lieu de 710 millions d’euros au titre de 2011, soit une augmentation de 11,27 %.
*
La Commission adopte l’article 53 sans modification.
La Commission examine d’abord l’amendement AS 289 de Mme Marisol Touraine.
M. Michel Issindou. Cet amendement a pour objectif de rétablir la contribution des entreprises au financement du Fonds de cessation anticipée d’activité des travailleurs de l’amiante (FCAATA) créé par la loi de financement pour 2005 et abrogé par la loi de finances pour 2009.
Cette contribution visait à tenir compte de la responsabilité des entreprises à l’origine des dépenses liées à l’allocation de cessation d’activité des travailleurs de l’amiante (ACAATA). Elle avait été supprimée au motif que son rendement était peu élevé – 34 millions d’euros en 2008, au lieu des 100 millions attendus – et que son recouvrement était difficile. C’était peut-être vrai, mais les recettes qu’elle générait ne doivent pas être négligées.
De nombreux rapports préconisent d’ailleurs d’augmenter cette contribution, d’améliorer son recouvrement et de la rendre plus équitable.
L’amiante est un drame national dont nous devons tous être solidaires !
M. Jean-Pierre Door, rapporteur pour l’assurance maladie et les accidents du travail. Beaucoup de ces arguments sont justes, mais ils ne justifient pas l’amendement.
Non seulement le rendement de la contribution était très faible – moins de 30 millions d’euros contre 120 millions attendus –, mais il était très difficile de retrouver les entreprises concernées, qui, pour certaines d’entre elles, avaient fait faillite.
La suppression de cette contribution n’a pas eu d’impact sur les comptes du FCAATA, puisque la loi de financement de la sécurité sociale pour 2009 l’avait remplacée par une augmentation, à due concurrence – à savoir 800 millions d’euros –, de la dotation en faveur de la branche accidents du travail et maladies professionnelles (AT-MP).
Cette dotation étant maintenue dans le présent texte, il n’y a pas lieu de revenir en arrière. Avis défavorable, donc.
M. Michel Issindou. La suppression de cette contribution est bien entendu compensée, mais nous souhaitons faire supporter la charge aux entreprises responsables. Notre commission a par ailleurs voté des mesures dont le rendement est bien inférieur à 30 millions d’euros. Pourquoi se priver de cette ressource ?
M. Guy Lefrand. Lors des auditions que nous avions menées dans le cadre de la mission relative à l’amiante, nous avions constaté que de nombreuses entreprises avaient effectivement disparu. Le Gouvernement et le législateur avaient alors cherché un moyen simple et efficient d’indemniser les victimes.
La Commission rejette l’amendement AS 289.
Elle est saisie de l’amendement AS 371 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Le Conseil constitutionnel, saisi d’une question prioritaire de constitutionnalité, a émis en juin 2010 une réserve sur le régime actuel d’indemnisation forfaitaire des victimes d’accidents du travail. Il considère en effet qu’« en présence d’une faute inexcusable de l’employeur, les dispositions [du] texte [visé] » ne peuvent faire obstacle à la demande de réparation des « dommages non couverts par le livre IV du code de la sécurité sociale ».
Nous souhaitons que le régime d’indemnisation forfaitaire évolue vers un régime de réparation intégrale, et proposons que le Gouvernement remette un rapport au Parlement sur ce point, afin, notamment, d’évaluer l’impact financier. En cas de faute inexcusable de l’employeur, le salarié ne doit aucunement être pénalisé.
M. Jean-Pierre Door, rapporteur. Le groupe de travail présidé par M. Laroque en 2004 avait évalué à 2,9 milliards d’euros le coût annuel d’une telle réforme pour le seul régime général. La collectivité n’a pas les moyens d’assumer une telle charge. Dans le cadre du protocole d’accord de 2007 relatif à la prévention, à la réparation et à la tarification, les partenaires sociaux eux-mêmes ont écarté cette revendication.
Le Conseil constitutionnel a effectivement émis quelques réserves dans sa décision du 18 juin 2010 ; mais il a jugé conforme à la Constitution le régime d’indemnisation des AT-MP excluant toute réparation intégrale. La seule réserve concerne les cas de « faute inexcusable » de l’employeur. Avis défavorable.
La Commission rejette l’amendement AS 371.
Elle en vient à l’amendement AS 372 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Cet amendement vise à réduire la sous-déclaration des maladies professionnelles et à mieux réparer les atteintes à la santé des salariés.
Nous proposons, pour ce faire, que le Gouvernement actualise les tableaux des maladies professionnelles et assouplisse les conditions d’accès à la voie complémentaire de reconnaissance de ces maladies, notamment en supprimant le seuil d’incapacité de 25 % actuellement requis.
M. Jean-Pierre Door, rapporteur. Je comprends le sens de cet amendement. Toutefois, en tant que rapporteur pour l’assurance maladie et les accidents du travail, je dispose de tous les tableaux. Je puis en conséquence vous en transmettre une copie : cela vaudra sans doute mieux que de solliciter un énième rapport. Si l’amendement était maintenu, mon avis ne pourrait qu’être défavorable.
Mme Jacqueline Fraysse. Je ne sais si ces documents remplacent un travail approfondi, mais il m’intéresserait effectivement de les consulter.
M. Guy Lefrand. Notre assemblée a voté, en juillet dernier, une réforme relative à la santé au travail. Mieux vaudrait attendre sa mise en œuvre pour procéder à une évaluation plus globale.
La Commission rejette l’amendement AS 372.
Article 54
Contribution de la branche AT-MP au financement du Fonds d’indemnisation des victimes de l’amiante et du Fonds de cessation anticipée d’activité des travailleurs de l’amiante
Le présent article porte, pour l’année 2012, à 315 millions d’euros la contribution de la branche accidents du travail et maladies professionnelles (AT-MP) du régime général au Fonds d’indemnisation des victimes de l’amiante (FIVA) et à 890 millions d’euros celle au Fonds de cessation anticipée d’activité des travailleurs de l’amiante (FCAATA).
1. Le Fonds d’indemnisation des victimes de l’amiante
Le I du présent article fixe pour 2012 la contribution de la branche AT-MP du régime général au Fonds d’indemnisation des victimes de l’amiante (FIVA).
Le FIVA est un établissement public créé par l’article 53 de la loi de financement pour 2001, pour assurer la réparation intégrale des préjudices des personnes atteintes de maladies liées à l’amiante.
Le barème d’indemnisation du Fonds d’indemnisation des victimes de l’amiante (FIVA)
Le barème du FIVA, adopté en janvier 2003 par le conseil d’administration, est construit en deux parties :
– un « barème patrimonial » visant à indemniser le préjudice professionnel (perte de gains) et tous les frais qui résultent de la pathologie et restant à la charge de la victime (frais de soins, autres frais supplémentaires tels que tierce personne, aménagement du véhicule et du logement, etc.) ;
– un « barème extrapatrimonial » visant à indemniser l’incapacité fonctionnelle (taux d’incapacité à apprécier suivant un barème médical) et les préjudices personnels (préjudice moral et physique, préjudice d’agrément, préjudice esthétique).
L’indemnisation de l’incapacité fonctionnelle est servie sous forme de rente dès lors que la rente annuelle accordée est supérieure à 500 euros. Les rentes sont revalorisées au début de chaque année dans les mêmes conditions que les rentes de la sécurité sociale. L’indemnisation des autres préjudices est versée sous forme de capital quel que soit le montant accordé.
À l’exception de l’indemnisation du préjudice moral des ayants droit en cas de décès de la victime, ce barème présente un caractère indicatif, le directeur du fonds ayant été autorisé à s’en écarter lors de la fixation des offres dans la limite de 20 % maximum.
Par décision du conseil d’administration du FIVA du 22 avril 2008, la partie du barème relative aux préjudices personnels a été revalorisée de 8,7 % à compter du 1er juin 2008.
Source : Fonds d’indemnisation des victimes de l’amiante.
Depuis sa création, 66 418 victimes ont déposé une demande d’indemnisation et 66 556 autres demandes (ayants droit, indemnisations complémentaires suite à une aggravation) ont été enregistrées.
Le dixième rapport d’activité du FIVA, couvrant l’année civile 2010, ainsi que les statistiques fournies à votre rapporteur lors de l’audition de Mme Huguette Mauss, directrice du fonds, mettent en évidence certaines évolutions marquantes de celui-ci.
Le recours au service du FIVA reste la voie privilégiée par les victimes pour obtenir réparation de leur préjudice. En effet, le nombre de saisines directes des juridictions par les demandeurs, qui conservent la possibilité de solliciter une indemnisation par ce biais malgré la création du FIVA, reste relativement limité. En 2010, les juridictions administratives et judiciaires ont signalé au FIVA 711 actions engagées en vue d’obtenir directement auprès d’elles l’indemnisation des préjudices nés d’une exposition à l’amiante. 10,6 % seulement des victimes de l’amiante ont donc choisi de s’adresser aux juridictions plutôt qu’au FIVA, soit une proportion relativement stable par rapport aux années passées (de 10 à 13 % suivant les années).
Alors qu’on constatait depuis 2007 une forte hausse du nombre de recours engagés en contestation des décisions du FIVA, l’année 2010 infléchit, pour la première fois, cette tendance puisque le nombre de recours en contestation des offres du FIVA diminue sensiblement pour se situer à 1 313 recours (1 738 en 2009), soit le plus faible nombre de contentieux depuis 2006. Si cette baisse est une conséquence de l’amélioration des délais de présentation des offres, on constate néanmoins la persistance d’un niveau élevé des contentieux indemnitaires, liés à la contestation par les victimes des offres d’indemnisation qui leur sont présentées. La directrice du fonds a appelé l’attention sur le caractère préoccupant de ces contentieux indemnitaires.
En 2010, le FIVA a enregistré un total de 17 181 demandes d’indemnisation, soit en moyenne 1 432 demandes par mois, ce qui représente une diminution de 3,9 % par rapport à l’année 2009.
Si on ne prend en compte que les seuls nouveaux dossiers (18) (correspondant à de nouvelles victimes qui n’ont encore jamais déposé de demande auprès du FIVA), on constate que leur nombre (6 010 en 2010, contre 6 645 en 2009) est toujours très important même s’il diminue sensiblement par rapport à 2009.
Le nombre des demandes induites (11 171), qui correspondent à des ayants droit ou à des demandes en aggravation, augmente en 2010.
Les délais de présentation des offres se sont en moyenne stabilisés en 2010 par rapport à 2009 pour atteindre une moyenne de neuf mois et trois semaines. Si le délai global de présentation des offres est relativement stable sur les trois dernières années, il convient de noter que le délai de présentation des offres aux victimes de pathologies bénignes s’est amélioré en 2010 (diminution du délai de trois semaines). Celui de présentation des offres aux victimes de pathologies malignes est stable mais reste très proche du délai de six mois imparti au FIVA pour présenter une offre. En revanche, le délai de présentation des offres aux ayants droit continue de se dégrader légèrement.
Pour faire face au nombre de dossiers à traiter tout en essayant de maîtriser les délais de présentation des offres et de paiement, le FIVA a mis en place des mesures de réorganisation interne, résultant notamment d’études réalisées par des consultants externes.
Un rapport (19) d’une mission conjointe de l’Inspection générale des affaires sociales et de l’Inspection générale des finances diligentée en 2008, afin de réaliser un audit du FIVA, avait mis en évidence l’existence d’un stock important de demandes en attente de traitement et l’inadaptation de l’organisation et des procédures au traitement de masse d’un grand nombre de dossiers.
Pour résoudre ces difficultés, la mission préconisait notamment la mise en place d’une « cellule d’urgence », composée de personnels temporaires, et dont la tâche serait de résorber rapidement les stocks de dossiers en instance. Elle a également formulé des recommandations touchant à l’organisation du processus d’indemnisation, à la simplification des procédures de mandatement et de paiement et à la mise en place de véritables outils de pilotage des flux.
La plupart des pistes esquissées dans le rapport de mission ont fait l’objet d’un début d’application en 2009 et 2010, qui s’est traduite par une profonde réorganisation interne par la nouvelle direction du FIVA. Elles ont fait également l’objet d’engagements dans le cadre de la convention d’objectifs et de moyens qui a été conclue entre l’État et le fonds.
2011 est ainsi la deuxième année de la mise en œuvre du contrat de performance signé en février 2010, dont les principaux objectifs portent sur l’amélioration du service rendu. Quatre axes ont été définis qui portent sur le renforcement de la qualité du service aux victimes et aux ayants droit, la rationalisation des procédures et la mise en place d’outils de contrôle de gestion et de contrôle interne, la simplification des procédures avec les autres acteurs du processus d’indemnisation et l’amélioration du dispositif de gouvernance et de sécurisation.
Pour l’année 2010, les dépenses d’indemnisation se sont élevées à 456 millions d’euros, soit une profession de 9 % par rapport à 2009 (418 millions d’euros).
Deux postes expliquent cette évolution :
– les dépenses correspondant aux offres formulées par le FIVA et acceptées sont passées de 198 millions d’euros en 2009 à 228 millions d’euros en 2010 (+ 15 %) ;
– le montant des offres formulées les années antérieures à 2010, mais acceptées en 2010, est passé de 81 millions d’euros en 2009 à 89 millions d’euros (+10 %).
Le total cumulé des dépenses d’indemnisation depuis la création du FIVA atteint un montant total de 2,782 milliards d’euros.
Le fonds est alimenté par une contribution de la branche AT-MP du régime général (fixée à 340 millions d’euros par la loi de financement pour 2011) et une contribution de l’État fixée par la loi de finances initiale (50 millions d’euros en 2011).
Les dotations affectées au FIVA depuis sa mise en place, tant au titre des lois de finances qu’au titre des lois de financement de la sécurité sociale, lui ont permis jusqu’ici de faire face à l’augmentation continue de l’activité d’indemnisation. Il n’existe pas de clé de répartition fixée par la loi entre les différentes sources de financement mais on constate, de fait, que le FIVA a été financé depuis sa création à 90 % par la branche AT-MP de la sécurité sociale, la dotation de l’État couvrant les 10 % restant.
Les dotations de la branche AT-MP représentent (années 2001 à 2010 inclues) au total plus de 2,6 milliards d’euros et se répartissent comme suit :
Ressources du Fonds d’indemnisation des victimes de l’amiante
(en milliers d’euros)

Source : Fonds d’indemnisation des victimes de l’amiante.
Les dotations de l’État sont versées chaque année en totalité au fonds, alors que les dotations de la branche AT-MP ne le sont que par tranche de vingt millions d’euros, en fonction des besoins que le FIVA précise au fur et à mesure.
Le rapport remis à la Commission des comptes de la sécurité sociale de septembre 2011 prévoit que les dépenses d’indemnisation du fonds devraient continuer de progresser en 2011 d’environ 15 % pour se situer autour de 535 millions d’euros. Un déficit d’environ 94 millions d’euros pourrait donc être constaté en 2011, financé par un prélèvement sur le fonds de roulement du FIVA.
D’après le même rapport, « les prévisions de dépenses du FIVA pour 2012 s’élèvent à 450 millions d’euros, soit une diminution de 16 % par rapport à 2011. Ce montant correspond au paiement de 7 500 offres d’indemnisation, soit le nombre d’offres qui permettrait au FIVA de rattraper le retard de traitement accumulé. Le déficit du FIVA atteindrait en conséquence 34 millions d’euros en 2012, mais l’excédent cumulé demeurerait positif et à hauteur d’environ 130 millions d’euros ».
Les comptes du Fonds d’indemnisation des victimes de l’amiante
(en millions d’euros et en %)
2009 |
% |
2010 |
% |
2011 (p) |
% |
2012 (p) |
% | |
Charges |
424 |
0 |
465 |
10 |
535 |
15 |
450 |
– 16 |
Indemnisations (dont provisions) |
418 |
0 |
456 |
9 |
525 |
15 |
441 |
– 16 |
Autres charges |
6 |
– 26 |
9 |
50 |
10 |
11 |
9 |
– 10 |
Produits |
418 |
0 |
429 |
3 |
441 |
2,8 |
416 |
– 6 |
Contribution de la CNAM AT-MP |
315 |
0 |
315 |
0 |
340 |
8 |
315 |
– 7 |
Contribution de l’État |
48 |
2 |
48 |
0 |
50 |
4 |
50 |
0 |
Autres produits (dont reprises sur provision) |
55 |
– 3 |
67 |
22 |
51 |
– 24 |
51 |
0 |
Résultat net |
– 6 |
– 36 |
– 94 |
– 34 |
||||
Résultat cumulé depuis 2001 |
294 |
– 2 |
258 |
– 12 |
164 |
– 36 |
130 |
– 21 |
Source : Direction de la Sécurité sociale.
Compte tenu de ces éléments et de l’existence d’un fonds de roulement estimé à 427 millions d’euros fin 2010, dont 135 millions d’euros de provisions, le présent article prévoit pour 2012 une contribution de la branche AT-MP au FIVA de 315 millions d’euros (contre 340 millions en 2011, soit une diminution de près de 7 %) mais un montant identique aux contributions allouées au titre des années 2006 à 2010.
Il convient toutefois de rappeler que la contribution de la branche AT-MP pour 2011 avait été exceptionnellement portée à 340 millions d’euros, pour prendre en compte l’impact financier de la modification des règles de prescription des actions en indemnisation devant le FIVA contenue dans la loi de financement de la sécurité sociale pour 2011, dont le montant avait été estimé à 25 millions d’euros pour 2011.
Or, comme le souligne l’annexe 8 du présent projet de loi, on peut considérer que les conséquences de cette mesure seront limitées pour 2012, puisque la plupart des dossiers ont été réexaminés dès le début de l’année 2011.
2. Le Fonds de cessation anticipée d’activité des travailleurs de l’amiante
Le II du présent article fixe pour 2012 la contribution de la branche AT-MP au Fonds de cessation anticipée d’activité des travailleurs de l’amiante (FCAATA).
Le dispositif de cessation anticipée d’activité des travailleurs de l’amiante a été instauré par l’article 41 de la loi de financement pour 1999 et par le décret d’application n° 99-247 du 29 mars 1999.
La vocation du FCAATA est d’accorder une période de retraite plus longue à certains salariés, dont l’espérance de vie est potentiellement réduite par leur exposition à l’amiante. Il s’agit d’un dispositif propre à la France qui, s’ajoutant au dispositif du FIVA (cf. supra), témoigne de l’importance que les pouvoirs publics français ont attaché à la réparation des dommages subis par les victimes de l’amiante.
Le FCAATA est destiné à financer l’allocation de cessation anticipée d’activité, assimilée à un régime de préretraite en faveur des travailleurs de l’amiante âgés de plus de 50 ans. Il prend en charge les allocations, ainsi que les cotisations d’assurance vieillesse volontaire et de retraite complémentaire. L’allocation de cessation anticipée d’activité s’adresse à plusieurs catégories de travailleurs de l’amiante :
– les salariés ou anciens salariés d’établissements figurant sur une liste établie par arrêté des ministres chargés du travail, de la sécurité sociale et du budget (liste 1) ; cette liste comprend des établissements de fabrication de matériaux contenant de l’amiante (article 41 de la loi de financement pour 1999) et des établissements de flocage et de calorifugeage à l’amiante (article 36 de la loi de financement pour 2000) ; la liste 1 représente 51 % des allocations brutes servies en 2010, pour un montant de 318,6 millions d’euros ;
– les salariés ou anciens salariés d’établissements ou de ports, figurant sur une liste établie par arrêté des ministres chargés du travail, de la sécurité sociale et du budget ou exerçant des métiers de la construction et de la réparation navales figurant sur une liste établie par arrêté interministériel (liste 2) ; cette liste a été progressivement étendue aux ouvriers dockers professionnels (article 36 de la loi de financement pour 2000) aux personnels portuaires assurant la manutention (article 44 de la loi de financement pour 2002) ; la liste 2 représente 34 % des allocations brutes servies en 2010, pour un montant de 211 millions d’euros ;
– les salariés ou anciens salariés, du régime général ou du régime AT-MP des salariés agricoles, reconnus atteints d’une maladie professionnelle provoquée par l’amiante figurant sur une liste établie par arrêté interministériel (asbestose, mésothéliome, cancer broncho-pulmonaire, tumeur pleurale bénigne et plaques pleurales) ; concernant initialement le régime général (article 41 de la loi de financement pour 1999 et arrêté du 3 décembre 2001), ce dispositif a été ensuite étendu au régime AT-MP des salariés agricoles (article 54 de la loi de financement pour 2003), sachant toutefois que moins de dix salariés agricoles reconnus atteint d’une maladie professionnelle liée à l’amiante ont été pris en charge à ce titre depuis 2003 ; la part correspondant aux maladies professionnelles représente 16 % des allocations brutes servies en 2010, pour un montant de près de 98 millions d’euros.
En dix ans, la ventilation entre les différentes catégories de salariés a sensiblement évolué, avec une croissance des allocations dues au titre des maladies professionnelles, due à l’élargissement de la liste aux plaques pleurales, au détriment des activités portuaires.
L’âge minimum requis pour bénéficier de l’allocation est de 50 ans, sans condition de durée d’exercice d’activité pour les salariés et anciens salariés atteints d’une maladie professionnelle. Pour bénéficier du dispositif, les salariés ou anciens salariés doivent démissionner. Jusqu’ici, l’allocation cessait d’être versée lorsque le bénéficiaire remplissait les conditions requises pour bénéficier d’une retraite à taux plein.
La loi du 9 novembre 2010 portant réforme des retraites a figé le dispositif des bénéficiaires de l’allocation de cessation d’activité en disposant que l’âge d’entrée dans le dispositif reste inchangée, que le recul de l’âge légal de la retraite sera pris en charge par le FCAATA et que la dotation de celui-ci sera abondée et évaluée chaque année en conséquence.
L’allocation est attribuée et servie par les caisses régionales d’assurance maladie et les caisses régionales de Mutualité sociale agricole. Des dispositifs spécifiques ont été créés pour des régimes particuliers : Établissement national des invalides de la Marine, SNCF, EDF, ouvriers d’État du ministère de la défense. Ils sont financés par des mécanismes distincts.
Les produits du fonds sont constitués par :
– une contribution de la branche AT-MP du régime général, dont le montant est fixé par la loi de financement de la sécurité sociale ;
– une fraction du produit des droits de consommation sur les tabacs, dont le taux est fixé à 0,31 % depuis la loi de financement pour 2004 ;
Depuis sa création, l’allocation a été financée de façon croissante par la branche AT-MP, tandis que la contribution de l’État restait stable, mettant ainsi en évidence une réelle divergence dans les efforts contributifs. La proposition 8 du rapport présenté par M. Guy Lefrand sur la prise en charge des victimes de l’amiante (novembre 2009) suggérait d’ailleurs d’augmenter les droits de consommation sur les tabacs affectés au FCAATA.
– une contribution de la Mutualité sociale agricole (MSA) au titre du régime AT-MP des salariés agricoles, dont le montant est fixé par arrêté depuis 2003.
Il convient de souligner que l’article 101 de la loi de financement pour 2009 a supprimé, au regard de la complexité excessive de ce dispositif, d’un recouvrement difficile et source de nombreux contentieux et de son manque de rentabilité, la contribution à la charge des entreprises dont les salariés ont été exposés à l’amiante, instituée par l’article 47 de la loi de financement pour 2005. Pour compenser cette perte de recette, la loi de financement pour 2009 a augmenté de 30 millions la dotation de la branche AT-MP du régime général.
Les comptes du FCAATA
(en millions d’euros)
FCAATA |
2008 |
2009 |
% |
2010 |
% |
2011 (p) |
% |
2012 (p) |
% |
Charges |
929 |
926 |
– 0,2 |
900 |
– 2,9 |
882 |
– 1,9 |
865 |
– 2,0 |
Charges gérées par la CNAM AT-MP |
806 |
804 |
– 0,3 |
780 |
– 3,0 |
768 |
– 1,5 |
755 |
– 1,7 |
ACAATA brute (yc cotisations maladie, CSG, et CRDS) |
647 |
645 |
– 0,3 |
627 |
– 2,9 |
606 |
– 3,3 |
583 |
– 3,8 |
Prise en charge de cotisations d’assurance volontaire vieillesse |
146 |
146 |
– 0,5 |
140 |
– 3,5 |
144 |
2,2 |
137 |
– 4,3 |
Charges de gestion des CRAM et MSA |
13 |
13 |
– 0,9 |
13 |
– 2,3 |
12 |
– 3,4 |
12 |
– 3,8 |
Transfert à la CNAV compensation départs dérogatoires à la retraite |
6 |
23 |
|||||||
Charges gérées par la CDC |
122 |
123 |
0,2 |
120 |
– 2,0 |
114 |
– 4,8 |
110 |
– 3,8 |
Prise en charge de cotisations de retraite complémentaire |
121 |
120 |
– 0,8 |
120 |
0,3 |
114 |
– 4,8 |
110 |
– 3,8 |
IREC (AGIRC + ARRCO) |
99 |
98 |
– 0,4 |
99 |
0,5 |
94 |
– 5,1 |
90 |
– 3,8 |
IRCANTEC |
1 |
1 |
– 10,8 |
1 |
19,0 |
1 |
– 14,1 |
1 |
– 3,8 |
Retraite complémentaire à 60 ans (ASF + AGFF) |
21 |
21 |
– 2,6 |
20 |
– 1,5 |
20 |
– 2,9 |
19 |
– 3,8 |
Charges de gestion CDC (yc dotation aux provisions) |
2 |
3 |
75,5 |
0 |
– 96,0 |
0 |
– 15,4 |
0 |
0,0 |
Charges financières CDC |
0 |
0 |
0 |
0 |
0 |
||||
Produits |
916 |
915 |
– 0,1 |
909 |
– 0,7 |
923 |
1,6 |
923 |
0 |
Contribution de la CNAM AT-MP |
850 |
880 |
3,5 |
880 |
0,0 |
890 |
1,1 |
890 |
0,0 |
Contribution du régime AT-MP des salariés agricoles |
0 |
0 |
0,3 |
– 13,3 |
0 |
0 |
|||
Contribution de l’État |
|||||||||
Droits sur les tabacs (centralisés par la CDC) |
30 |
31 |
2,7 |
33 |
4,9 |
33 |
0,0 |
33 |
0,0 |
Produits financiers CDC |
1 |
0 |
– 66,6 |
0 |
– 75,7 |
0 |
0 |
0,0 | |
Contribution employeurs |
35 |
3 |
– 90,4 |
– 4 |
0 |
0 |
|||
Résultat net |
– 12 |
– 11 |
9 |
41 |
58 |
||||
Résultat cumulé depuis 2000 |
– 272 |
– 284 |
– 275 |
– 234 |
– 176 |
Source : Direction de la sécurité sociale.
Les charges du FCAATA sont précisées par le décret n° 99-247 du 29 mars 1999 :
– le versement de l’allocation de cessation anticipée d’activité ;
– les cotisations d’assurance vieillesse volontaire, mentionnées à l’article L. 742-1 du code de la sécurité sociale ;
– les cotisations au titre de la couverture retraite complémentaire auprès des organismes suivants : AGIRC, ARRCO, IRCANTEC et AGFF ;
– les frais exposés par les organismes chargés de la gestion de l’allocation ;
– les frais de fonctionnement du fonds.
Comme le souligne le rapport à la Commission des comptes de la sécurité sociale de septembre 2011, on observe, depuis la création du fonds, un ralentissement continu, puis une décroissance des dépenses qui traduisent la fin de la montée en charge du dispositif en 2008. Cette évolution des charges s’explique essentiellement par la stabilité des modes d’admission au dispositif (les listes d’établissements ouvrant droit au dispositif n’évoluent presque plus) et par la dynamique opposée des flux de bénéficiaires entrant et sortant du dispositif.
Le flux annuel de nouveaux allocataires poursuit la baisse entamée en 2003 (érosion moyenne de 5 % sur la période 2003-2010) et inversement, les sorties du dispositif pour départ à la retraite dépassent le nombre des entrées depuis 2008. En conséquence, la population d’allocataires s’est stabilisée en 2008, puis a reculé de près de 2 % en 2009 et de 5 % en 2010.
Le nombre d’allocataires présents dans le dispositif a ainsi évolué comme suit :
Nombre d’allocataires du Fonds de cessation anticipée
d’activité des travailleurs de l’amiante
Année |
Nombre d’allocataires |
Variation |
2000 |
3 785 |
- |
2001 |
9 152 |
+ 148 % |
2002 |
16 681 |
+ 82 % |
2003 |
22 516 |
+ 35 % |
2004 |
27 409 |
+ 22 % |
2005 |
31 368 |
+ 14 % |
2006 |
33 059 |
+ 5,4 % |
2007 |
33 909 |
+ 2,6% |
2008 |
33 223 |
- 2,02 % |
2009 |
32 850 |
- 1.12 % |
2010 |
30595 |
- 6.8 % |
Source : Fonds de cessation anticipée d’activité des travailleurs de l’amiante.
Nombre de bénéficiaires en fin de mois
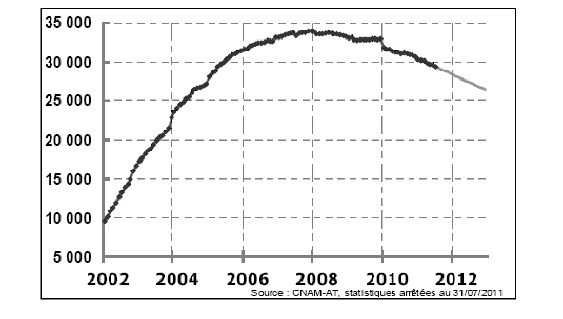
Source : rapport à la Commission des comptes de la Sécurité sociale, septembre 2010.
La dynamique des recettes du fonds s’explique principalement par celle des dotations de la branche AT-MP, qui constituent l’essentiel (97 % en 2010) de ses produits. Cette dotation est passée de 800 millions d’euros en 2007 à 880 millions d’euros en 2009 et 2010 pour compenser la perte de la contribution à la charge des entreprises. Les droits sur la consommation des tabacs constituent l’autre ressource principale du fonds et s’élèvent à 32,6 millions d’euros en 2010.
En 2010, le fonds est parvenu à l’équilibre avec un solde excédentaire de 9 millions d’euros. Cet excédent est remarquable, dans la mesure où le déficit était de 91 millions d’euros en 2005, de 118 millions d’euros en 2006, de 55 millions d’euros en 2007 et de 11 millions d’euros en 2009.
D’après le rapport à la Commission des comptes de la sécurité sociale de septembre 2011, la diminution des effectifs d’allocataires compensant les effets de la revalorisation de l’allocation et les recettes du fonds croissant légèrement, le fonds devrait être excédentaire de près de 41 millions d’euros en 2011 (20) et de 58 millions d’euros en 2012.
Toutefois, en résultat cumulé, le fonds présente encore plus de 275 millions d’euros non financés et un résultat cumulé négatif devant s’établir à 236 millions d’euros à la fin de l’année 2011, ce qui montre un début de résorption du déficit pluriannuel. Les paiements des prestations ne sont certes pas menacés, une ligne de trésorerie étant prévue au niveau des deux gestionnaires du fonds (la branche AT-MP et la Caisse des dépôts et consignations).
Mme Lévy-Rosenwald, présidente du conseil de surveillance, a indiqué à votre rapporteur que le Gouvernement a fait le choix jusqu’ici, alors même que les charges de prestations du FCAATA diminuent, de maintenir la contribution de la branche AT-MP à un niveau identique ou supérieur à celui des années précédentes (850 millions d’euros pour 2008, 880 pour 2009 et 2010, 890 pour 2011), afin d’apurer à terme la dette du fonds envers la CNAMTS correspondant aux avances faites par cette dernière afin d’assurer les prestations du Fonds, tout en gardant une marge de sécurité en cas de hausse imprévue du nombre d’allocataires.
En effet, elle a indiqué à votre rapporteur que la donne pouvait changer si le système était étendu aux victimes de l’amiante environnementale et que les entrées dans le dispositif pourraient rebondir dans quelques années du fait de la catégorie des personnes actuellement chargés du désamiantage.
Par ailleurs, il doit être tenu compte de la dépense supplémentaire correspondant à la prise en charge du coût, pour la Caisse nationale d’assurance vieillesse (CNAV), du maintien à 60 ans du départ en retraite des bénéficiaires de l’allocation : 23 millions d’euros pour 2012, contre 6 millions d’euros en 2011.
Compte tenu de ces éléments, il est proposé de porter le montant de la contribution de la branche AT-MP à 890 millions d’euros pour 2011.
Il convient de regretter qu’aucune réforme du FCAATA n’ait encore été envisagée, alors même que l’Inspection générale des affaires sociales et l’Agence française de sécurité sanitaire de l’environnement et du travail ont réalisé, à la suite du rapport Le Garrec « Propositions pour une réforme nécessaire et juste » d’avril 2008, des travaux sur ce thème et que la proposition n° 10 du rapport d’information de M. Guy Lefrand préconisait d’établir une liste de métiers et de secteurs à risque sur la base de travaux d’experts. Mais, les ministres n’ont pas tenu à y donner suite.
*
La Commission adopte l’article 54 sans modification.
Article 55
Contribution de la branche accidents du travail et maladies professionnelles au financement des dépenses supplémentaires liées au dispositif de retraite pour pénibilité
Le présent article fixe, pour 2012, à 110 millions d’euros le montant de la contribution de la branche accidents du travail et maladies professionnelles (AT-MP) du régime général aux dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité.
1. Le dispositif de retraite pour pénibilité
L’article 79 de la loi du 9 novembre 2010 portant réforme des retraites a complété article L. 351-1-4 du code de la sécurité sociale afin que l’âge légal d’ouverture du droit à pension soit abaissée, dans des conditions fixées par décret, pour les assurés qui justifient d’une incapacité permanente au moins égale à un taux déterminé par décret (20 %), lorsque cette incapacité est reconnue au titre d’une maladie professionnelle ou au titre d’un accident de travail et ayant entraîné des lésions identiques à celles indemnisées au titre d’une maladie professionnelle.
Pour les assurés remplissant ces conditions qui ont été précisées par les décrets d’application de la loi (décret en conseil d’État n° 2011-352 du 30 mars 2011 et décret n° 2011-353 du 30 mars 2011 relatifs à la retraite anticipée pour pénibilité), la pension de retraite liquidée est calculée au taux plein même si ceux-ci ne justifient pas de la durée requise d’assurance ou de périodes équivalentes dans le régime général et un ou plusieurs autres régimes obligatoires.
Ce dispositif est également applicable à l’assuré justifiant d’une incapacité permanente d’un taux inférieur à celui mentionné ci-dessus, sous réserve que le taux d’incapacité permanente de celui-ci soit au moins égal à un taux déterminé par décret (10 %), qu’il ait été exposé, pendant un nombre d’années déterminé par décret (dix-sept ans), à un ou plusieurs facteurs de risques professionnels et qu’il puisse être établi que l’incapacité permanente dont il est atteint est directement liée à l’exposition à ces facteurs de risques professionnels. Dans ce cas, une commission pluridisciplinaire dont l’avis s’impose à l’organisme débiteur de la pension de retraite est chargée de valider les modes de preuve apportés par l’assuré et d’apprécier l’effectivité du lien entre l’incapacité permanente et l’exposition aux facteurs de risques professionnels.
L’article 81 de la loi du 9 novembre 2010 modifie également l’article L. 241-3 du code de la sécurité sociale afin de préciser les modalités de financement de cette mesure d’abaissement de l’âge requis pour la liquidation de la pension de retraite des assurés justifiant d’une incapacité permanente au titre d’une maladie professionnelle ou d’un accident du travail. Il dispose que les dépenses supplémentaires liées à ce dispositif spécifique de départ en retraite sont financées par une contribution de la branche AT-MP. Le même article modifie parallèlement l’article L. 242-5 du même code, afin de préciser que le montant de cette contribution est fixé chaque année par la loi de financement de la sécurité sociale et qu’un rapport annexé au projet de loi de financement de la sécurité sociale évalue le coût réel des dépenses supplémentaires engendrées par ces départs en retraite pour la branche AT-MP.
Ce dispositif de prise en charge de la pénibilité, qui constitue une des avancées significatives introduites par la réforme des retraites, est ainsi pris en charge par la branche AT-MP qui, chaque année, doit verser une contribution à la branche vieillesse du régime général afin de compenser les dépenses supplémentaires engendrées par ces départs anticipés à la retraite.
2. L’évolution de la contribution de la branche accidents du travail et maladies professionnelles
L’article 100 de la loi de financement de la sécurité sociale pour 2011 a fixé, pour 2011, première année de montée en charge de ce dispositif, à 35 millions d’euros le montant de la contribution de la branche AT-MP du régime général aux dépenses supplémentaires engendrées par les départs en retraite à raison de la pénibilité.
Lors de la séance au Sénat du 16 novembre 2010, Mme Nora Berra, secrétaire d’État chargée de la santé, a indiqué que le coût lié à ce dispositif s’élevait à 600 millions d’euros à l’horizon 2017 pour les 30 000 départs prévus.
Pour l’année 2012, l’article 55 du projet de loi fixe à 110 millions d’euros le montant de cette contribution, soit une contribution en augmentation de près de 214 %.
D’après l’étude d’impact, la Caisse nationale d’assurance vieillesse (CNAV) évalue en effet entre 64 et 131 millions d’euros le coût de la retraite anticipée pour pénibilité en 2012 selon les effectifs envisagés.
Alors que le flux a été de 15 000 en 2011, il devrait être, d’après l’hypothèse haute de la CNAV, de 12 200 en 2012.
Par ailleurs, en raison de la montée en charge assez progressive de ce dispositif, les dépenses pour 2011 devraient être inférieurs aux 35 millions d’euros initialement prévus et reçus de la branche AT-MP, pour se situer plutôt entre 15 et 20 millions d’euros. En conséquence, une dotation de 110 millions d’euros au titre de 2012, s’ajoutant au reliquat de 2011, devrait suffire, en se basant sur l’hypothèse haute de la CNAV, à couvrir les dépenses attendues.
*
La Commission adopte l’article 55 sans modification.
La Commission est saisie de l’amendement AS 373 de Mme Jacqueline Fraysse.
Mme Jacqueline Fraysse. Jusqu’au vingt-huitième jour d’arrêt de travail, les indemnités journalières dues au titre des AT-MP ne représentent que 60 % du salaire journalier, et 80 % à compter du vingt-neuvième jour. Autant dire que le salarié en incapacité de travail n’est pas indemnisé intégralement pour la perte de son salaire, sauf lorsqu’un complément est versé dans le cadre d’une convention collective ou d’un accord d’entreprise.
Compte tenu de la décision injuste de fiscaliser les indemnités journalières et de la révision du mode de calcul des prestations envisagée par le Gouvernement, il est impératif de réfléchir aux moyens de mieux indemniser les victimes d’accidents du travail. Tel est l’objet du rapport que nous souhaitons.
M. Jean-Pierre Door, rapporteur. Avis défavorable : un rapport sur ces sujets me semble superfétatoire. Jacqueline Fraysse pourrait peut-être interroger directement le ministre du travail.
La Commission rejette l’amendement AS 373.
Article 56
Objectifs de dépenses de la branche accidents du travail et maladies professionnelles pour 2011
L’article LO 111-7-1 du code de la sécurité sociale dispose que « dans la partie comprenant les dispositions relatives aux dépenses pour l’année à venir… chaque objectif de dépenses par branche, décomposé le cas échéant en sous-objectifs, fait l’objet d’un vote unique portant tant sur l’ensemble des régimes obligatoires de base de sécurité sociale que sur le régime général ».
Le présent article fixe donc, pour 2012, à 13,3 milliards d’euros l’objectif de dépenses de la branche AT-MP pour l’ensemble des régimes obligatoires de base de sécurité sociale et à 11,9 milliards l’objectif de dépenses de la branche pour le seul régime général.
Pour l’ensemble des régimes obligatoires de base de sécurité sociale, la construction de cet objectif de dépenses pour 2012 se déroule en trois étapes :
– les comptes prévisionnels 2012 des branches AT-MP des différents régimes sont totalisés – régime général, régimes agricoles, régimes spéciaux, Fonds de compensation des accidents du travail (FCAT), Fonds commun des accidents du travail agricoles (FCATA) – ;
– les transferts internes à la branche sont neutralisés ; cette neutralisation consiste, pour chaque transfert interne au champ d’agrégation, à déduire son montant des dépenses du régime qui le verse et symétriquement à le déduire des produits du régime qui le reçoit. Cette neutralisation est nécessaire pour éviter que certains montants de dépenses ou de recettes ne soient comptabilisés deux fois. Il s’agit principalement du versement de compensation du régime général vers le régime des salariés agricoles (110 millions d’euros) et le régime des mines (394 millions d’euros), de la contribution du régime général au FCAT (23 millions d’euros) et de la contribution des régimes agricoles au FCATA (67 millions d’euros) ;
– les objectifs de dépenses et les prévisions de recettes sont enfin présentés en montants nets, qui s’écartent des montants comptables de charges et de produits, afin de donner un sens économique aux agrégats.
Pour mémoire, le FCAT et le FCATA qui sont chargés de verser des majorations de rentes attribuées avant la mise en place des régimes AT-MP actuels, voient le nombre de leurs allocataires s’éteindre.
Construction de l’objectif de dépenses de la branche AT-MP
(en milliards d’euros)
Dépenses AT-MP de l’ensemble des régimes |
14,6 |
dont 12,5 pour le régime général |
Neutralisation des transferts internes à la branche AT-MP |
–0,6 |
|
Sommes déduites pour le calcul des charges nettes |
–0,7 |
dont – 0,45 de reprises sur provisions pour prestations et charges techniques ; – 0,22 de dotations aux provisions et pertes sur actifs circulants ; - 0,05 de transfert de l’ONDAM médico-social à la CNSA. |
Objectif de dépenses de la branche |
13,3 |
dont 11,9 pour le régime général |
Pour le régime général, la construction de l’objectif de dépenses de la branche AT-MP pour 2012 est identique, à l’exception de la neutralisation des transferts internes qui n’ont bien sûr plus lieu d’être.
*
La Commission examine l’amendement AS 374 de Mme Jacqueline Fraysse, visant à supprimer l’article 56.
Mme Jacqueline Fraysse. Nous proposons de supprimer l’article, les objectifs de dépense de la branche AT-MP pour 2012 nous paraissant insuffisants au regard des besoins.
M. Jean-Pierre Door, rapporteur. Aux termes de l’article 56, les dépenses prévues pour la branche AT-MP seront de 13,3 millions d’euros au titre des régimes obligatoires de base de sécurité sociale, et de 11,9 milliards au titre du régime général de la sécurité sociale. Supprimer l’article reviendrait à supprimer ces financements. Avis défavorable.
La Commission rejette l’amendement AS 374.
Puis elle adopte l’article 56 sans modification.
ANNEXE :
LISTE DES PERSONNES AUDITIONNÉES
(par ordre chronologique)
Ø Fonds CMU – M. Jean-François Chadelat, directeur.
Ø Fédération hospitalière de France (FHF) – M. Gérard Vincent, délégué général, M. Yves Gaubert, responsable du pôle finances et M. Cédric Arcos, directeur de cabinet.
Ø Fonds de cessation anticipée d’activité des travailleurs de l’amiante (FCAATA) – Mme Marianne Lévy-Rosenwald, présidente du conseil de surveillance.
Ø Haute autorité de santé (HAS) – Pr Jean-Luc Harousseau, président, M. Dominique Maigne, directeur et M. Jean-Christophe Bras, conseiller du président.
Ø Syndicat des médecins libéraux (SML) – Dr Christian Jeambrun, président et Dr Roger Rua, secrétaire général.
Ø Fédération française des sociétés d’assurance (FFSA) – M. Stéphane Dédeyan, président de la commission plénière des assurances de personnes, M. Gilles Cossic, directeur des assurances de personnes et M. Jean-Paul Laborde, conseiller parlementaire.
Ø MG France – M. Claude Leicher, président et M. Bernard Pledran, trésorier.
Ø Mutualité Française – M. Etienne Caniard, président, Dr Jean-Martin Cohen Solal, directeur général et M. Vincent Figureau, responsable du département des relations institutionnelles nationales.
Ø Conseil national de l’Ordre des pharmaciens – Mme Isabelle Adenot, présidente et M. Jean-Charles Rochard, Secrétaire général.
Ø Fédération des médecins de France (FMF) – M. Jean-Paul Hamon, président.
Ø Union nationale des professions de santé (UNPS) – M. Alain Bergeau, président et M. William Joubert, secrétaire général.
Ø Fédération hospitalière privée (FHP) – M. Jean-Loup Durousset, président et M. Philippe Burnel, délégué général.
Ø Union nationale des organismes d’assurance maladie complémentaire (UNOCAM) – M. Fabrice Henry, président et M. Eric Badonnel, secrétaire général administratif.
Ø Commission des AT-MP de la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) – M. Dominique Martin, directeur des risques professionnels.
Ø Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) - M. Frédéric Van Roekeghem, directeur général, Mme Mathilde Lignot-Leloup, directrice déléguée à la gestion et à l’organisation des soins et Mme Véronica Levendof, responsable de la mission de veille législative.
Ø Confédération des syndicats médicaux de France (CSMF) – M. Michel Chassang, président et Dr Jean-François Rey, président de l’UMESPE-CSMF.
Ø Fédération française des masseurs-kinésithérapeutes rééducateurs (FFMKR) – M. Alain Bergeau, président, M. Cyrille Pernot, responsable de la communication et M. Daniel Paguessorhaye, vice président.
Ø Fonds d’indemnisation des victimes de l’amiante (FIVA) – Mme Huguette Mauss, directrice.
Ø Comité économique des produits de santé (CEPS) – M. Gilles Johannet, président.
Ø Générale de santé – M. Pascal Roché, directeur général et M. Marc-David Seligman, directeur des relations institutionnelles.
Ø Syndicat des entreprises du médicament (LEEM) – M. Christian Lajoux, président, M. Philippe Lamoureux, directeur général, M. Claude Bougé, directeur général adjoint, et Mme Muriel Carroll, directeur des affaires publiques.
Ø Conseil national de l’Ordre des médecins – M. Michel Legmann, président et M. Francisco Jornet, juriste, responsable de la section Exercice professionnel.
Ø Fédération des établissements hospitaliers et d’aide à la personne (FEHAP) – M. Yves-Jean Dupuis, directeur général.